Рекомендации по лечению эпикондилита
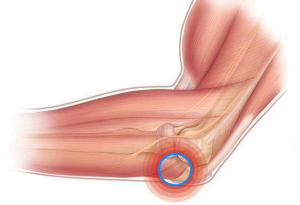
- 1. Симптомы эпикондилита
- 2. Диагностика эпикондилита
- 3. Варианты лечения эпикондилита локтевого сустава
- 4. Возможности остеопатии в лечении эпикондилита
Эпикондилит локтевого сустава – часто встречающееся заболевание, которое носит в основном профессиональный характер. В основе этой болезни лежит воспаление мягких тканей в области прикрепления мышц около локтевого сустава: либо с наружной (наружный эпикондилит, чаще), либо с внутренней стороны локтя.
Эпикондилит проявляется болью в области локтевого сустава, которая связана с постоянной повторяющейся нагрузкой на руку. Страдают люди таких профессий, как парикмахеры, косметологи, спортсмены, офисные работники и даже домохозяйки. Выраженость симптомов может варьировать от еле заметной боли до почти полной невозможности поднять руку.
Объединяет больных эпикондилитом одно: частые повторяющиеся движения с нарузкой на локтевой сустав. Сила нагрузки не обязательно должна быть большой, но всегда регулярной. Именно с регулярностью травмы и связаны все негативные последствия эпикондилита, его плохой отклик на лечение. Поэтому появившийся однажды эпикондилит может беспокоить пациента годами без значительного улучшения.
Симптомы эпикондилита
Проявления наружного и внутреннего эпикондилита несколько отличаются. В обоих случаях боль связана с нагрузкой. При наружном эпикондилите боль появляется при повороте руки ладонью кверху, разгибании пальцев. При этом величина нагрузки не играет большой роли – рука может заболеть даже при попытке поднять стакан с водой со стола.
При эпикондилите пациент обычно может указать точку, в которой появляется боль, то есть она имеет очень четкую локализацию. При дальнейшем развитии воспалительного процесса боль начианет отдавать по ходу руки в сторону ладони или по плечу вверх. Важный признак, по которому можно отличить эпикондилит от артрита локтевого сустава – отсутствие боли при пассивном сгибании-разгибании руки в локте.
Как правило, пациенты узнают о своем диагнозе на приеме хирурга или травматолога в поликлинке, куда они приходят, когда боль уже невозможно терпеть. И это зря, потому что уже при первых признаках эпикондилита его необходимо лечить консерванивными методами, чтобы предотвратить развитие болезни.
Диагностика эпикондилита
Диагностика эпикондилита локтевого сустава основана на клиническом осмотре врача. Дополнительные методы, такие как УЗИ, рентген и даже МРТ не дают никакой ценной информации, поскольку воспаленные ткани при эпикондилитах очень тонки и определить каких-либо изменений в них с помощью методов визуалиации не удается. Поэтому не стоит тратить деньги на дорогостоящее обследование, если хирург в поликлинике поставил вам диагноз эпикондилит.
Дополнительное подтверждение диагноза можно получить с помощью тестов сопротивления: боль появляется при сопротивлении разгибанию кисти (наружный эпикондилит) или сгибанию (внутренний эпикондилит). Хотя активное напряжение приходится на лучезапястный сустав, боль появляется в области локтя.
Эпикондилит необходимо отличать от артрита локтевого сустава, а также от поражения нервов – невритов и туннельных синдромов (синдром круглого пронатора, синдром кубитального канала). Для опытного врача дифференциация этих заболеваний не представляет труда: при артритах боль появляется при движениях в суставе, имеется деформация сустава, а при невритах всегда имеются признаки поражения периферических нервов в виде слабости, нарушений чувствительности в области иннервации этих нервов.
Если эпикондилит появился в молодом возрасте, необходимо исключить системную патологию соединительной ткани.
Варианты лечения эпикондилита локтевого сустава
Проблема лечения эпикондилитов заключается не в том, как снять воспаление – сделать это на современном уровне медицины довольно просто с помощью целого арсенала средств. Однако, к сожалению, подавляющее большинство эпикондилитов имеют профессиональный характер, то есть приводящие к болезни действия человек вынужден повторять изо дня в день. Отсюда и берется проблема лечения эпикондилитов.
Постоянная травматизация надмыщелка локтевой кости приводит к тому, что даже самое передовое лечение становится неэффективным, и боль появляется снова через несколько месяцев после успешного лечения. Методы борьбы с воспалением включают:
Покой, отдых от работы, снижение нагрузки, холод на область боли.
Применение ортезов – налокотник, мягкая подложка под локоть и т.п.
Нестероидные противовоспалительные средства в виде мазей, кремов или таблеток.
Физиотерапия, электрофорез, токи, рефлексотерапия.
Инъекции в область воспаления с обезболивающими и противовоспалительными препаратами.
Начинать лечение необходимо с физических методов, покоя, и только потом переходить к медикаментозным. Однако, все средства имеют временный эффект, если пациент по роду профессиональной деятельности вынужден вновь возвращаться к типовым нагрузкам на руку.
Возможности остеопатии в лечении эпикондилита
Остеопатия является вспомогательным методом лечения эпикондилита локтевого сустава, поскольку непосредственно на воспалительный процесс она не имеет действия. Но при хроническом воспалении, когда все остальные методы не возымели эффекта, а работу надо продолжать, остеопатическое лечение может значительно улучшить состояние пациента. За счет чего?
Почему из двух парикмахеров, работающих бок о бок в одной комнате, у одного возникает эпикондилит, а у другого нет? В этом и пытается разобраться остеопатия, включая исследование индивидуального паттерна движения, который приводит к появлению болезни. Врач остеопат пытается понять, какие мышцы и связки функционируют у человека не самым идеальным образом, отчего на них приходится повышенная нагрузка. Коррекция этих дисфункций специальными методами позволяет подключить к работе более сильные мышцы, мышцы других регионов тела, распределить нагрузку так, чтобы слабая мышца работала меньше, то есть изменить патологический паттерн на физиологический.
Естественно, что работа это не быстрая, эффект появляется не сразу. Поэтому остеопатию при эпикондилитах лучше применять совместно с обезболивающими средствами. Но длительный прогноз при остеопатическом лечении в целом лучше, поскольку человек избавляется не только от самого воспаления в локте, но и от причин, которые к нему приводят. Профилактические сеансы 2 – 3 раза в год позволяют поддерживать свой организм в рабочем состоянии, не меняя профессиональной деятельности.
Версия: Клинические рекомендации РФ (Россия) 2013-2017
Общая информация
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ РОССИЙСКОЙ ФЕДЕРАЦИИ
Федеральные клинические рекомендации
Реабилитация при эпикондилитах плеча (консервативное лечение) (2015)
Аннотация
Разработаны клинические рекомендации по проведению реабилитационных мероприятий больным cнаиболее частой периартикулярной патологией локтевого сустава – эпикондилитом плеча. Даны представления об основных клиническихсимптомах при латеральном и медиальном эпикондилитах плеча. Описаны методики реабилитации и определены критерии оценки эффективности реабилитационных мероприятий при данной ортопедической патологии.
Клинические рекомендации (КР) предназначены для врачей травматологов-ортопедов, неврологов, терапевтов, ревматологов, врачей ЛФК и инструкторов-методистов ЛФК (инструкторов ЛФК), врачей-физиотерапевтов и медицинских сестер по физиотерапии, врачей-рефлексотерапевтов, медицинских сестер по массажу, медицинских сестер.
Уровень использования клинических рекомендаций: федеральный.
Диагностические принципы КР:
- эпикондилиты плеча
Показания к применению КР:
Описанные в данных рекомендациях реабилитационные мероприятия показаны всем больным с эпикондилитами плеча
Противопоказания к применению КР:
Противопоказанием к применению клинических рекомендаций является тяжелое соматическое состояние пациента угрожающее жизни
Степень потенциального риска применения КР:
класс 1 – медицинские технологии с низкой степенью риска
Материально-техническое обеспечение КР:
- перечень используемых для осуществления КР лекарственных средств, изделий медицинского назначения и других средств с указанием номера государственной регистрации или иного разрешающего документа, организации-изготовителя, страны производителя; все задействованные в КР средства должны быть разрешены к применению в медицинской практике на территории РФ в установленном порядке.
Клиническая картина
Клиническая картина при эпикондилитах плеча
В области локтевого сустава берут начало сильные мышцы - сгибатели и разгибатели кисти. Большая нагрузка на мышцы предплечья способствует частому развитию тензопатий и бурситов. Первичный остеоартроз и артриты локтевого сустава наблюдаются достаточно редко. Наиболее частыми вариантами тензопатий в области локтевого сустава являются латеральный и медиальный эпикондилиты плеча.
Эпикондилит медиального надмыщелка плеча (ЭМНП) ) был впервые описан как “локоть игрока в гольф”. Причина данной формы эпикондилита плеча - перегрузка мышц-сгибателей, прикрепляющихся в области медиального надмыщелка плеча и медиальной коллатеральной связки. Данная форма эпикондилита чаще наблюдается у мальчиков 9-15 лет с незрелой мускулатурой, занимающихся борьбой и видами спорта, связанными с бросковыми движениями.
При ЭМНП важное значение имеет дифференциальный диагноз, который должен проводится при остром начале с разрывам медиальной коллатеральной связки, переломами эпифиза и разрывом сухожилия сгибателей, а при хроническом течении - с нейропатиями локтевого нерва.
Диагноз ЭМНП ставится при наличии боли в области внутреннего надмыщелка плеча, иррадиирующей вниз по сгибательной поверхности предплечья до кисти. Боль усиливается при нагрузке на мышцы – сгибатели при выполнении сгибания кисти против сопротивления (при супинированной руке), а также при форсированном разгибании запястья. При осмотре отмечается болезненность при пальпации в области медиального надмыщелка.
В области медиального надмыщелка также может быть компрессионно-ишемическая нейропатия. Как правило, это классическая КИН локтевого нерва, который сдавливается в кубитальном канале, что сопровождается парестезиями, болью и зудом по локтевому краю кисти и пальцев, а затем - слабостью и амиотрофией мышц гипотенара и межкостных мышц с формированием "когтистой кисти".
При наличии боли в области надмыщелков плеча всегда необходимо проведение дифференциального диагноза между локальной периартикулярной и вертеброгенной патологией, обусловленной дегенеративно-дистрофическими изменениями в шейном отделе позвоночника. С этой целью необходимо проведение провокационных ортопедических тестов (позволяющих определить, не возникает ли боль в локте при определенных движениях шеи), а также обследование мышц в области шеи и плеча, которые могут быть источниками отраженной боли при эпикондилитах (лестничных мышц, грудных мышц, подлопаточная мышцы, над- и подостнaя мышц).
Медицинская реабилитация
Целью реабилитации пациентовпри эпикондилитах плечапо МКФ (Международной классификации функционирования, 2003) является восстановление:
· функции локтевого сустава (на уровне повреждения, по МКФ)
· возможностей самообслуживания (на уровне активности, по МКФ)
· социальной и профессиональной активности, улучшение качества жизни (на уровне участия, по МКФ)
Медикаментозное противовоспалительное лечение эпикондилитов включает в себя назначение различных НПВП как внутримышечно, так и перорально. Из физиотерапевтических процедур с обезболивающей и противовоспалительной целью назначают ДДТ, СМТ, криотерапию, интерференцтерапию и фонофорез гидрокортизона. Показана иглорефлексотерапия по обезболивающей или гармонизирующей методике. При неэффективности медикаментозного и физиотерапевтического лечения возможно выполнение периартикулярных инъекций малых доз кортикостероидов в область надмыщелков плеча №1-2 с интервалом в 10-14 дней.
В основе миофасциального подхода в лечении эпикондилитов плеча лежит постулат, что активность триггерных точек или гипертонус мышц-разгибателей или мышц-сгибателей запястья вызывает длительное напряжение мышeчных волокон вдоль хода мышц. С учетом такого подхода лечение должно быть направлено на восстановление нормальной функции мыши с высвобождением их от триггерных точек и адгезий мануальными методами. При построении программы в начале следует определить, укорочение каких именно специфических мышц или группы мышц произошло и в каких из них находятся триггерные точки. Такие дисфункциональные мышцы неизбежно приводят к натяжению группы мышц-разгибателей кисти при ЭЛНП (вызывая увеличение напряжения в точке прикрепления мышц на латеральном мыщелке) или мышц-сгибателей – при ЭМНП. Миофасциальный подход основывается на предпосылке использования мануальных техник для высвобождения триггерных точек и восстановления нормальной длины и функции поврежденных мышц, облегчая в том числе отраженную боль.
Очень мягкие упражнения на растяжение могут быть включены в клиническую программу лечения ЛТ с первого визита, если пациент не сообщает об ухудшении состояния во время выполнения этик упражнений. Врач может пассивно растягивать мышцы пациента, используя методы постизометрической релаксации и другие методы растяжения. Когда пациент видит и ощущает степень натяжения мышц, включенных в упражнения на растяжение, он может выполнять их самостоятельно. Самый простой способ самостоятельных растяжек большинства мышц-разгибателей предплечья — это когда пациент пронирует предплечье, сгибает запястье и пальцы, полностью разгибает руку в локтевом суставе и затем разгибает плечо в плечевом суставе. От 10 до 12 повторений этого упражнения на растяжение должны выполняться около 2 раз в день. Пациент может легко выполнить эти растяжения во вpeмя работы или дома, когда чувствует, что ткани нaпряжены.
Упражнения на растяжение часто используются как дополнительные методы при устранении боли при ЛТ, но важно, чтобы они выполнялись правильно после того, как острая боль стихла. Как правило, до начала любой растягивающей программы должна присутствовать небольшая или неострая мыщелковая боль при тесте на сопротивление разгибанию кисти. Многие пациенты пытаются выполнять интенсивные упражнeния на растяжение запястья c помощью эластичной ленты или гантелей во время острой фазы состояния, что еще больше обостряет ситуацию. Если общее сухожилие разгибателей по-настоящему отечно и воспалено, попытки растяжения обречены на провал, потому что увеличение натяжения дегенерированного сухожилия во время упражнений будет раздражать уже воспаленные ткани. Поэтому правильное время начала растягивающих упражнений определяет успех таких упражнений и всего курса лечения.
Когда острая боль стихла, и пациент готов начать упражнения на растяжение мышц-разгибателей предплечья и кисти, режим их выполнения относительно легкий и последовательный. Пациенту дают эластичную ленту или легкие гантели и просят выполнять разгибание кисти против сопротивления, предплечье располагается в это время на плоской поверхности стола (рука на стуле или на колене пациента). Рукопожатия, кистевой эспандер или маленькие мячики могут использоваться для выполнения сжимания кисти против сопротивления. Эти движения кисти будут стимулировать мышцы-разгибатели и сгибатeли предплечья так же, как и глубокие мышцы кисти.
Есть упражнения, тpенирyющие супинатор, но чтобы изолировать его от мышцы-синергиста — двуглавой мышцы плеча, пациент должен полностью разогнуть руку в локтевом суставе; даже при легкой степени сгибания в локтевом суставе бицепс становится самым сильным супинатором предплечья и перекроет супинатор во время упражнения на силу. Пациент может зафиксировать локоть полностью разогнyтым, используя другую руку, которая поддерживает нижнюю поверхность локтевого сустава и давит на локтевой отросток, чтобы локоть оставался полностью разогнyтым. B этой позиции пациент может выполнить 10-12 повторов супинации против сопротивления, используя эластичную ленту или гантели небольшого веса. Вес гантелей увеличивают по мере укрепления мышцы. Эти упражнения применяют после уменьшения боли в локте.
Специалист в сфере реабилитации должен комбинировать оба данных подхода: стандартный и мофасциальный.
При ЭМНП лечение - то же, что и при ЭЛНП, но в ЛФК - акцент на укрепление и растяжение мышц-сгибателей запястья
Оценка эффективности реабилитации
Для оценки эффективности реабилитации пациентов с эпикондилитами плеча используются клинические, инструментальные методы исследования, а также шкалы и опросники, измеряющие степень ограничения активности в повседневной жизни и изменения качества жизни. Клинические методы включают в себяв первую очередь анализ динамики болевого синдрома по ВАШ (визуально-аналоговой шкале), амплитуды движений в локтевом суставе, силы заинтересованных мышц предплечья (в баллах).
Для объективизации изменений в периартикулярных тканях в процессе реабилитации может проводится динамическое исследование УЗИ локтевого сустава, значительно реже - МРТ.
Для оценки динамики активности в повседневной жизни (уровень активности, по МКФ) рекомендуется использование опросника DASH (Disability of the Arm, Shoulder and Hand Outcome Measure- DASH- Опросник исходов и неспособности руки и кисти).
Возможные осложнения и способы их устранения:
Осложнений при использовании данных клинических рекомендаций не выявлено.
Эффективность использования КР:
Эффективностьиспользования КР подтверждена хорошими и отличными функциональными результатами, полученными в клиниках Москвы и Нижнего Новгорода за последние 20 лет в процессе реабилитации более 500 пациентов в возрасте от 16 до 60 лет.
Эпикондилит – это поражение тканей в области локтевого сустава, носящее воспалительно-дегенеративный характер.
Заболевание начинает развиваться в местах прикрепления сухожилий предплечья к надмыщелкам плечевой кости, на наружной либо внутренней поверхности сустава. Его основной причиной является хроническая перегрузка мышц предплечья.
При эпикондилите патологический процесс затрагивает кость, надкостницу, сухожилие, крепящееся к надмыщелку, и его влагалище. Помимо наружного и внутреннего мыщелка поражается шиловидный отросток лучевой кости, что приводит к развитию стилоидита и возникновению болей в месте прикрепления сухожилий мышц, отводящих и разгибающих большой палец.
Эпикондилит локтевого сустава – очень распространенная болезнь опорно-двигательного аппарата, однако точная статистика заболеваемости отсутствует, так как заболевание часто протекает в достаточно легкой форме, и большинство потенциальных пациентов не обращаются в медицинские учреждения.
По локализации эпикондилит подразделяется на наружный (латеральный) и внутренний (медиальный). Латеральный эпикондилит встречается в 8-10 раз чаще, чем медиальный, и преимущественно у мужчин. При этом у правшей в основном страдает правая рука, а у левшей левая.
Возрастной диапазон, в котором наблюдается данное заболевание – 40-60 лет. В группу риска входят люди, род деятельности которых связан с постоянным повторением одних и тех же однообразных движений (водители, спортсмены, пианисты и т.д.).
- Определение
- Причины
- Симптомы
- Виды эпикондилита
- Симптомы, диагностика
- Лечение
Причины эпикондилита
В развитии заболевания дегенеративные изменения в суставе предшествуют воспалительному процессу.
Провоцирующими факторами в данном случае являются:
- Характер основной работы;
- Регулярные микротравмы или прямые травмы локтевого сустава;
- Хронические перегрузки сустава;
- Нарушения местного кровообращения;
- Наличие остеохондроза шейного или грудного отделов позвоночника, плечелопаточного периартрита, остеопороза.
- Эпикондилит часто диагностируется у людей, основная деятельность которых связана с повторяющимися движениями рук: пронацией (поворотом предплечья внутрь и ладонью вниз) и супинацией (разворотом наружу ладонью вверх).
К группе риска относят:
- работников сельскохозяйственной отрасли (трактористов, доярок);
- строителей (каменщиков, штукатуров-маляров);
- спортсменов (боксеров, штангистов);
- врачей (хирургов, массажистов);
- музыкантов (пианистов, скрипачей);
- работников сферы обслуживания (парикмахеров, гладильщиц, машинисток) и т. д.
Сами по себе эти профессиональные занятия не вызывают эпикондилит. Заболевание возникает при чрезмерной перегрузке мышц предплечья, когда на её фоне происходят систематические микротравмы околосуставных тканей.
В результате начинает развиваться воспалительный процесс, появляются мелкие рубцы, что ещё больше снижает устойчивость сухожилий к нагрузкам и высокому мышечному напряжению и приводит к увеличению количества микротравм.
В некоторых случаях эпикондилит возникает из-за:
- Полученной прямой травмы;
- Врожденной слабости связочного аппарата в области локтевого сустава;
- Однократного интенсивного мышечного перенапряжения.
Как было сказано выше, отмечается связь эпикондилита с такими заболеваниями, как:
- Остеохондроз шейного или грудного отделов позвоночника;
- Плечелопаточный периартрит;
- Дисплазия соединительной ткани;
- Нарушения кровообращения;
- Остеопороз.
О роли расстройств местного кровообращения и дегенеративных явлений в возникновении болезни свидетельствуют часто диагностируемый двусторонний характер поражения и медленное, постепенное развитие болезни.
Симптомы эпикондилита
К общим симптомам эпикондилита относят:
- Спонтанные интенсивные, иногда жгучие боли в области локтевого сустава, которые с течением времени могут приобрести тупой, ноющий характер;
- Усиление болевых ощущений при физической нагрузке на локоть или при напряжении мышц предплечья;
- Постепенная потеря мышечной силы в руке.
При медиальном эпикондилите боль локализуется на внутренней поверхности локтевого сустава, усиливается при сгибании предплечья и при сопротивлении пассивному разгибанию запястья. Боль может отдавать вниз по ходу внутренних мышц предплечья в сторону кисти. Наблюдается резкое ограничение объема движений в суставе.
Различают острую, подострую и хроническую стадии заболевания. Сначала болевой синдром сопровождает резкое или продолжительное напряжение мышц, затем боли становятся постоянными, появляется быстрая утомляемость мышц руки.
В подострую стадию интенсивность болевых ощущений снова понижается, в состоянии покоя они исчезают. О хроническом течении болезни говорят, когда периодическое чередование ремиссий и рецидивов длится от 3 до 6 месяцев.
Виды эпикондилита
В зависимости от локализации эпикондилит подразделяется на два основных вида: внешний, или наружный, который поражает сухожилия, прикрепляющиеся к наружному надмыщелку, и внутренний, при котором воспаляются сухожилия, идущие от внутреннего надмыщелка.
Латеральный (наружный) эпикондилит
Медиальный (внутренний) эпикондилит
В отличие от латерального, этот вид эпикондилита чаще встречается при более легких нагрузках, поэтому наблюдается преимущественно у женщин (машинисток, портних и т. д.). Однообразные стереотипные движения, которые они выполняют, делаются за счет мышц-сгибателей запястья, которые крепятся сухожилиями к медиальному надмыщелку плечевой кости.
Обычно в этом случае боль возникает при надавливании на внутренний надмыщелок, усиливается при сгибании и пронации предплечья, а также иррадиирует вдоль его внутреннего края. В большинстве случаев пациент может точно определить локализацию болевых ощущений. Для внутреннего эпикондилита особенно характерно хроническое течение, а также вовлечение в процесс локтевого нерва.
Травматический эпикондилит
К травматическому эпикондилиту относится систематическая мелкая травматизация в процессе постоянного выполнения однотипных действий. Обычно ему сопутствует деформирующий артроз локтевого сустава, поражение локтевого нерва и шейный остеохондроз. В возрасте старше 40 лет способность тканей к регенерации понижается, и нарушенные структуры постепенно замещаются соединительной тканью.
Посттравматический эпикондилит
Этот вид эпикондилита развивается как следствие полученных растяжений или вывихов сустава, при плохом соблюдении врачебных рекомендаций в период реабилитации и слишком поспешном переходе к интенсивной работе суставом.
Хронический эпикондилит
Хроническое течение очень характерно для такого заболевания, как эпикондилит. На протяжении длительного времени, когда обострения сменяются рецидивами, боль постепенно приобретает слабый, ноющий характер, а мышцы теряют силу, вплоть до того, что человек не может иногда писать или просто взять что-то в руку.
Диагностика эпикондилита
Диагноз ставится на основании опроса пациента, данных анамнеза и визуального осмотра. Отличие эпикондилита от других деструктивных поражений локтевого сустава определяется спецификой болевого синдрома. При данном заболевании болевые ощущения в суставе появляются только при самостоятельной физической активности. Если врач сам совершает различные движения рукой пациента без участия его мышц (пассивные сгибания и разгибания), боль не возникает. В этом отличие эпикондилита от артрита или артроза.
Дополнительно проводятся тесты на симптомы Томсона и Велта.
Тест Томсона заключается в следующем: пациент должен сжать в кулак кисть, находящуюся в тыльном положении. При этом она довольно быстро разворачивается, переходя в положение ладонью вверх.
При выявлении симптома Велта нужно держать предплечья на уровне подбородка, и одновременно разгибать и сгибать руки.
Оба действия, выполняемые больной рукой заметно отстают от действий, выполняемых здоровой рукой. Проведение данных тестов сопровождается выраженными болевыми ощущениями. Также для этого заболевания характерна боль в области суставных сухожилий при отведении руки за поясницу.
Эпикондилит необходимо дифференцировать с:
- Синдромом гипермобильности суставов;
- Ушибами мягких тканей;
- Переломом надмыщелка;
- Трещинами шиловидного отростка;
- Асептическим некрозом;
- Артритом;
- Бурситом;
- Туннельными синдромами (ущемлением локтевого или срединного нерва);
- Ревматоидным поражением сустава;
- Симптомами шейного остеохондроза.
При переломе надмыщелка наблюдается отек мягких тканей в области сустава, чего нет при эпикондилите. При артрите боль возникает в самом суставе, а не в надмыщелке, при этом она более расплывчатая, а не четко локализованная.
При ущемлении нервов отмечаются характерные неврологические симптомы – нарушение чувствительности в зоне иннервации.
Синдром гипермобильности суставов (если речь идёт о пациентах молодого возраста) обуславливается врожденной слабостью соединительной ткани. Для его выявления анализируется частота растяжения связок, наличие чрезмерной подвижности суставов, плоскостопия.
Дополнительные методы исследования в диагностике эпикондилита обычно не применяются. Для дифференциации с переломом надмыщелка делается рентген, с туннельными синдромами – магнитно-резонансная томография, с острым воспалительным процессом – биохимический анализ крови.
Рентгенография при эпикондилите информативна только в случае длительного хронического течения заболевания. В этом случае обнаруживаются очаги остеопороза, остеофитные разрастания, уплотнения концов сухожилий и костной ткани.
Лечение эпикондилита
Лечение проводится амбулаторно. Терапевтическая тактика определяется в зависимости от продолжительности заболевания, степени функциональных нарушений в суставе и патологических изменений мышц и сухожилий.

Основными задачами являются:
- Прекращение болевого синдрома в очаге поражения;
- Восстановление локального кровообращения;
- Восстановление полного объема движений в локтевом суставе;
- Предупреждение атрофии мышц предплечья.
При слабых болях рекомендуется соблюдать охранительный режим и постараться исключить движения, которые являются причиной появления боли. Если работа или занятия спортом связаны с большой нагрузкой на мышцы предплечья, следует временно обеспечить покой локтевому суставу, а также выяснить и устранить причины перегрузки: поменять технику выполнения конкретных движений и т. д. После исчезновения болей начинать нужно с минимальной нагрузки и увеличивать её постепенно.
При хроническом течении болезни и частых рецидивах рекомендуется поменять род деятельности или прекратить занятия данным видом спорта.
При выраженном болевом синдроме в острой стадии осуществляется кратковременная иммобилизация сустава с помощью гипса или пластиковой лонгеты примерно на неделю. После снятия лонгеты можно делать согревающие компрессы с камфорным спиртом или водкой. В хронической стадии рекомендуют днем фиксировать сустав и предплечье эластичным бинтом, снимая его на ночь.
Использование НПВП
Поскольку причиной болевого синдрома при эпикондилите является воспалительный процесс, назначаются нестероидные противовоспалительные препараты местного применения в виде мазей: Диклофенак, Нурофен, Индометацин, Нимесил, Кетонал, Найз и т. п. Пероральный приём НПВП в данном случае мало оправдан.
При очень сильных, неослабевающих болях проводятся блокады кортикостероидами, которые вводятся в зону воспаления: гидрокортизоном или метипреднизолоном. Однако нужно учитывать, что в течение первых суток это вызовет усиление боли. Глюкокортикостероид смешивают с анестетиком (Лидокаином, Новокаином). Обычно делаются 2-4 инъекции с интервалом 3-7 дней.
При консервативном лечении без использования глюкокортикостероидов болевой синдром обычно снимается в течение 2-3 недель, при проведении лекарственных блокад – в течение 1-3 дней.
Дополнительно может быть назначен Никошпан, Аспирин, Бутадион. Для изменения трофики тканей могут проводиться блокады бидистиллированной водой, они достаточно болезненны, но эффективны. При хроническом течении болезни назначают инъекции Мильгаммы.
Физиопроцедуры
Для лечения эпикондилита применяется практически весь возможный перечень физиопроцедур.
В остром периоде могут проводиться:
- Высокоинтенсивная магнитотерапия курсом в 5-8 сеансов;
- Диадинамотерапия, курс 6-7 сеансов;
- Инфракрасное лазерное излучение, продолжительность воздействия 5-8 минут, курс 10-15 процедур;
По окончании острой стадии назначают:
- Экстракорпоральную ударно-волновую терапию;
- Фонофорез из смеси гидрокортизона и анестетика;
- Электрофорез с новокаином, ацетилхолином или йодистым калием;
- Токи Бернара;
- Парафиново-озокеритовые и нафтолоновые аппликации;
- Криотерапию сухим воздухом.
Парафиновые аппликации можно делать примерно через 3—4 недели после иммобилизации сустава и новокаиновой блокады. При ударно-волновой терапии акустическая волна должна быть направлена на область сустава и не распространяться на локтевой, срединный, лучевой нервы и кровеносные сосуды.
Для предупреждения мышечной атрофии и восстановления суставных функций назначают массаж, грязелечение, влажные и сухие воздушные ванны и ЛФК. Хорошие отзывы имеются об иглоукалывании.
В редких случаях, при хроническом двустороннем эпикондилите с частыми обострениями, прогрессирующей мышечной атрофии или компрессии нервных корешков не помогают даже инъекции глюкокортикостероидных препаратов. В такой ситуации показано хирургическое вмешательство.
Оперативное вмешательство
Если при консервативном лечении боли не прекращаются в течение 3-4 месяцев, это является показанием для хирургического иссечения сухожилий в местах их прикрепления к кости.
Так называемая операция Гохмана проводится в плановом порядке с использованием проводниковой анестезии или под общим наркозом. В первоначальном варианте сухожилия иссекались в местах их соединения с мышцами-разгибателями.
В настоящее время иссечение проводится в области крепления сухожилия к самой кости. При этом в области наружного надмыщелка делается маленький подковообразный разрез около 3 см, надмыщелок обнажается, и спереди от него производится 1-2-сантиметровый надрез сухожильных волокон, не затрагивая при этом кость. Все прикрепления разгибателей не нарушаются, но источник боли на передней поверхности надмыщелка освобождается от мышечной тяги. Риск повреждения кровеносных сосудов и нервных каналов исключается. После операции накладываются поверхностные швы и гипс, швы снимаются через 10-14 дней.

Упражнения при эпикондилите
Сгибать и выпрямлять руки — большая и важная часть повседневной жизни. Этот рецепт поможет вам бороться с болью в локтях, связанной с работой за столом (а также общим износом и усталостью, вызванными повседневной жизнью), и улучшит механику работы плеч.
Внимание! Все материалы размещенные на странице не являются рекламой,
а есть не что иное как мнение самого автора,
которое может не совпадать с мнением других людей и юридических лиц!
Читайте также:


