Реконструктивные операции на костях лицевого черепа
Клиника пластической хирургии.
Клиника Пластической хирургии имеет более чем 40-летнюю историю, насыщенную научными открытиями и большими клиническими успехами. В настоящий момент Отделение состоит из уникального коллектива, объединяющего высококлассных ученых и хирургов в различных областях и направлениях Пластической хирургии. Наличие специалистов в области Челюстно-Лицевой хирургии, Урологии, Травматологии и Ортопедии, Онкологии, Хирургии позволяют выполнять сложнейшие высокотехнологичные операции и проводить широкомасштабные научные исследования. Накопленный клинический опыт и огромный научный потенциал позволяют занимать Отделению Пластической хирургии лидирующие позиции как в России, так и за рубежом.
Список операций, выполняемых в Клинике Пластической хирургии.
1. Реконструктивная хирургия и микрохирургия:
• Реконструктивная Хирургия кисти
• Реконструктивная урология – уретропластика, фаллопластика, вагинопластика и т.д.,
• Реконструктивная травматология – лечение последствий и осложнений травм конечностей, ложные суставы.
• Операции по лечению обширных дефектов и ран, местных лучевых поражений.
• Реконструкция молочной железы.
• Операции по пересадке органных аутотранспланататов – трахеи, кишечника, сальника и т.д.
• Операции по созданию сфинктеров на основе мышечных аутотрансплантатов
• Восстановительные операции на костях лицевого скелета, устранение посттравматических деформаций черепа, верхней, средней и нижней зон лица с использованием различных аутотрансплантатов; реконструктивные операции при травмах и посттравматических деформациях скуло-носо-орбитального комплекса: реконструкция верхней, нижней, наружной и внутренней стенок орбиты, устранение эно- и гипофтальма, подготовка орбиты к эндо- и эктопротезированию при анофтальме;
• костно-пластические операции на лицевом скелете при нарушениях пропорции лица;
• удаление доброкачественных новообразований черепно-челюстно-лицевой области с одномоментным восстановлением тканей любой категории сложности;
• восстановление ушных раковин при частичных и полных дефектах, в том числе эктопротезирование;
• лечение слюнно-каменной болезни;
• эндопротезирование височно-нижнечелюстного сустава, остеосинтез мыщелковых отростков нижней челюсти;
• дистракционный остеогенез при врожденных и приобретенных деформациях челюстей;
• Хирургическая стоматология: удаление зубов любой категории сложности,
дентальная имплантация и операции по увеличению объема альвеолярного отростка.
2. Весь спектр операций по хирургической смене пола:
• М-Ж трансформация - Мастэктомия, фаллопластика, уретропластика, метоидопластика, фаллоэндопротезирование, протезирование яичек, корригирующие операции на лице.
• Ж-М трансформация - Вагинопластика, пластика молочных желез, феминизирующие операции на лице - коррекция лобных бугров, гениопластика, коррекция скуловых бугров;
3. Весь спектр операций мужской и женской генитальной хирургии:
• удлинение полового члена
• утолщение полового члена
• восстановление эректильной функции при импотенции (реваскуляризация, эндопротезирование)
• эндопротезирование мошонки (при отсутствии яичка)
• пластика покровных тканей полового члена, в т.ч. пластика уздечки
• Устранение водянки яичка
• Операции по лечению варикоцеле
• Воссоздание полового члена
• Удаление инородных тел из мягких тканей пениса
• Коррекция врождённых деформаций
• Коррекция больших и малых половых губ
• Восстановление девственной плевы (гименопластика)
• Пластика влагалища (задняя кольпорафия)
• Коррекция врождённых деформаций
4. Эстетические операции на лице:
• Подтяжка всех зон лица открытым и эндоскопическим способами
• Пластика верхних и нижних век
• Пластика ушных раковин при врожденных и приобретенных дефектах.
• Эстетическая и функциональная ринопластика, риносептополастика,
• Повторные операции после неудачно проведенных эстетических вмешательств,
5. Весь спектр операций в эстетической хирургии молочных желез:
• Увеличение молочных желез
• Уменьшение молочных желез
• Подтяжка молочных желез
6. Хирургическая коррекция контуров тела при ожирении
• пластические операции по коррекции контуров тела после бариатрических операций,
• паллиативные операции при ожирении.
7. Весь спектр операций в контурной пластике тела:
• Эндопротезирование ягодиц, голеней
• хирургическая коррекция гинекомастии, синдрома Поланда
• лечение осложнений инъекционной контурной пластики нижних конечностей полиакриламидным гелем (ПААГ)
8. Общехирургические операции.
• Хирургическое лечение грыж,
• Удаление доброкачественных новообразований кожи и мягких тканей лица и тела,
• Хирургическое лечение всех видов рубцов
9. Весь спектр операций при травмах и заболеваниях позвоночника.
· Миниинвазивная транспедикулярная фиксация и спондилодез.
· Декомпрессия спинного мозга и корешков.
· Микрохирургическая реконструкция позвоночного канала.
Запись на прием к врачу по полису ОМС через регистратуру или по тел.: 8(495) 954-64-11 , 8(495) 952-75-64
Запись в платное отделение: 8(495) 633-71-31
Запись на льготное зубопротезирование: 8 (495) 954-82-75
Челюстно-лицевая хирургия
Челюстно-лицевой госпиталь для ветеранов войн оказывает комплексную помощь пациентам с врожденными и приобретенными дефектами и деформациями челюстно-лицевой области, доброкачественными новообразованиями лица, заболеваниями полости рта, слюнных желез, придаточных пазух носа.
СПЕЦИАЛИСТЫ ГОСПИТАЛЯ ПРОВОДЯТ ЛЕЧЕНИЕ ПО СЛЕДУЮЩИМ НАПРАВЛЕНИЯМ:
УСТРАНЕНИЕ ПРИОБРЕТЕННЫХ И ВРОЖДЕННЫХ ДЕФОРМАЦИЙ ЧЕЛЮСТНО-ЛИЦЕВОЙ ОБЛАСТИ
- остеотомии нижней челюсти;
- установка компрессионно-дистракционных аппаратов при недоразвитии нижней челюсти;
- реконструктивные операции в области мозгового и лицевого черепа после ранее проведенных радикальных операций по поводу злокачественных новообразований;
- костно-пластические реконструктивные операции при дефектах нижней и верхней челюсти возникших после после травм и радикальных онкологических операций;
- пластика подбородка (гениопластика);
- остеотомия верхней челюсти по ЛеФор I, ЛеФор II, ЛеФор III;
- наложение дистракционных аппаратов;
- устранение посттравматических деформаций и реконструкция костей скулоглазничного комплекса;

Рис. Компьютерная томография пациента с посттравматической деформацией левой скулоглазничной области до и после лечения. Проведена репозиция, остеосинтез костей скулоглазничного комплекса, пластика нижней стенки глазницы внутриротовым доступом
- устранение посттравматических деформаций и реконструкция костей нозоглазничнорешетчатого комплекса;
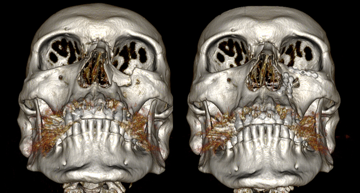
Рис. Компьютерная томография пациента с посттравматической деформацией костей носоглазничнорешетчатого комплекса до и после лечения.
- кантопексия;
- опорно-контурная пластика спинки носа аутотрансплантатами со свода черепа, пластика хрящевого и костного отделов носа, пластика крыла, кончика носа лоскутом со щеки, по Конверсу и другими методами, септопластика;

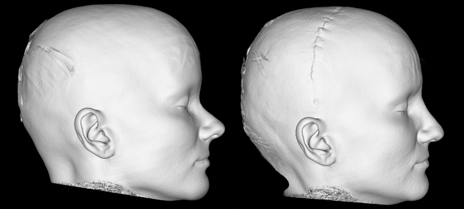
Рис. Компьютерная томографии пациентки до и после проведения опорно-контурной пластики спинки носа аутотрансплантатом со свода черепа
- опорно-контурная пластика скулоглазничной области аутотрансплантатами со свода черепа;


Рис. Внешний вид и компьютерная томография пациентки до и после опорно-контурной пластики скулоглазничной области аутотрансплантатами со свода черепа.
- опорно-контурная пластика лобноглазничной области аутотрансплантатами со свода черепа;
- эндопротезирование костей мозгового и лицевого черепа перфорированными пластинами из титана;

Рис. Подготовка эндопротеза на стереолитографической модели и компьютерная томография после проведения эндопротезирования костей черепа у пациента с обширным дефектом свода черепа.

- реконструкция нижней стенки глазницы внутриротовым доступом, устранение эно и гипофтальма, диплопии;

Рис. Внешний вид пациента с посттравматической деформацией до и после реконструкции нижней стенки глазницы внутриротовым доступом. Энофтальм справа устранен.

Рис. Компьютерная томограмма пациента с посттравматической деформацией и телекантусом до операции и после проведения опорно-контурной пластики спинки носа и трансназальной медиальной кантопексии


- устранение посттравматических гайморитов, фронтитов, этмоидитов, сфеноидитов;
- устранение посттравматических нарушений системы слезоотведения;
- удаление всех видов металлоконструкций;
- коррекция птоза верхнего века;
- иссечение рубцов лица и шеи с пластикой местными тканями;
- устранение рубцовых контрактур;
- пластика дефектов мягких тканей челюстно-лицевой области треугольными, ротационными, скользящими лоскутами;
- устранение анкилозов и дисфункций височно-нижнечелюстных суставов, артропластика височно-нижнечелюстных суставов, в том числе с использованием индивидуальных имплантатов из титана;
- пластика ушной раковины различными методами, в том числе – при тотальном дефекте;
- пластика мочки уха, коррекция торчащих ушных раковин;
- операции при макроглоссии (коррекция формы языка);
ЛЕЧЕНИЕ ПАЦИЕНТОВ С ОСТРОЙ ТРАВМОЙ КОСТЕЙ ЛИЦЕВОГО СКЕЛЕТА
- двучелюстное шинирование при переломах челюстей;
- наложение моношин при переломах альвеолярных отростков челюстей и вывихов зубов;
- винтовая межчелюстная фиксация при переломах челюстей;
- проведение оперативного лечения переломов верхней и нижней челюстей с использованием методов внутренней фиксации, основанных на принципе абсолютной стабильности, ранней функциональной нагрузке без применения двучелюстного шинирования и винтовой межчелюстной фиксации;

Рис. Прикус пациента с переломом мыщелкового отростка нижней челюсти до и после проведения винтовой межчелюстной фиксации.
- удаление зубов из линий переломов челюстей;
- фронто-максиллярный остеосинтез;

Рис. Компьютерная томография пациента с панлицевой травмой, переломами всех костей лицевого скелета до и после лечения (острый период травмы). Проведено двучелюстное шинирование, остеосинтез нижней челюсти, костей скулоглазничных комплексов, фронто-максиллярный остеосинтез.
- репозиция и остеосинтез челюстей металлоконструкциями, в том числе - внутриротовыми доступами;

Рис. Компьютерная томография до и после лечения пациентки с переломом нижней челюсти в области мыщелкового отростка справа, переломом нижней стенки глазницы справа. Проведено двучелюстное шинирование, внутриротовой остеосинтез нижней челюсти титановыми пластинами, пластика нижней стенки глазницы титановой пластиной из внутриротового доступа.


Рис. Ортопантомограммы пациента с переломом нижней челюсти в области угла справа до и после остеосинтеза нижней челюсти титановыми пластинами.

Рис. Рентгенограммы пациентки с переломом мыщелкового отростка нижней челюсти справа с вывихом головки до и после остеосинтеза нижней челюсти титановыми пластинами.
- оперативная репозиция и остеосинтез костей скулоглазничного комплекса;

Рис. Компьютерная томография пациента с переломом костей скулоглазничного комплекса до и после лечения. Проведена оперативная репозиция и остеосинтез костей скулоглазничного комплекса титановыми пластинами.
- малоинвазивная репозиция и остеосинтез костей скулоглазничного комплекса спицами Киршнера;

Рис. Компьютерная томография пациентки до и после проведения закрытой репозиции крючком Лимберга и остеосинтеза костей скулоглазничного комплекса справа спицей Киршнера.
- репозиция и пластика нижней стенки глазницы в острый период травмы;

Рис. Внешний вид пациента с переломом нижней стенки левой глазницы (острый период травмы) до и после лечения. Проведена репозиция и пластика нижней стенки глазницы титановым сетчатым имплантатом, установленным внутриротовым доступом.


- репозиция скуловой кости крючком Лимберга;
- удаление инородных тел челюстно-лицевой области;
- хирургическая обработка ран, в том числе – укушенных, с проведением одномоментной пластики мягких тканей и закрытием дефектов;
- пластика верхней и нижней губ;
ОПЕРАТИВНОЕ ЛЕЧЕНИЕ ДОБРОКАЧЕСТВЕННЫХ НОВООБРАЗОВАНИЙ ГОЛОВЫ И ШЕИ
- биопсия новообразований, удаление новообразований по типу расширенной биопсии;
- удаление кист альвеолярных отростков челюстей;
- проведение цистотомий челюстей;
- удаление экзостозов челюстей;
- половинная резекция нижней челюсти с экзартикуляцией и одномоментной костной пластикой;
- частичная резекция верхней челюсти с одномоментным замещением титановой конструкцией и эндопротезом;
- частичная резекция нижней челюсти в пределах альвеолярного отростка;
- тотальное удаление нижней челюсти с одномоментной пластикой;
- частичная резекция нижней челюсти с одномоментной костной пластикой и пластикой мягких тканей дна полости рта;
- удаление доброкачественных новообразований мягких тканей челюстно-лицевой области, в том числе - полости рта;
- удаление дермоидной кисты, свища в челюстно-лицевой области;
- удаление предушного свища;
- удаление врожденных свищей области носа, губы;
- удаление срединного свища и кисты шеи с резекцией рога подъязычной кости;
- удаление боковой кисты шеи;
- пластика волосистой части головы одним ротационным лоскутом с удалением опухоли волосистой части головы.
ОПЕРАТИВНОЕ ЛЕЧЕНИЕ ЗАБОЛЕВАНИЙ И ОПУХОЛЕЙ СЛЮННЫХ ЖЕЛЕЗ
- хирургическое лечение ранул;
- удаление камней из протоков слюнной железы;
- удаление подчелюстной слюнной железы;
- субтотальная резекция околоушной слюнной железы с выделением ветвей лицевого нерва;
- тотальная резекция (паротидектомия) околоушной слюнной железы с выделением ветвей лицевого нерва;
- операция закрытия слюнного свища;
Операции, выполняемые на околоушной слюнной железе и связанные с манипуляцией на ветвях лицевого нерва, выполняются под оптическим увеличением на микроскопе Цейс Омни Варио 750, что позволяет избежать его травматизации.
ОПЕРАТИВНОЕ ЛЕЧЕНИЕ ДРУГИХ ЗАБОЛЕВАНИЙ ПОЛОСТИ РТА
- операции при одонтогенных заболеваниях придаточных пазух носа, в том числе с пластикой дефектов альвеолярного отростка верхней челюсти (пластика ороантральных сообщений);
- микрогайморотомия с одномоментной пластикой ороантрального сообщения;
- пластика преддверия полости рта;
- пластика уздечки языка;
- пластика уздечки верхней губы;
- удаление зубов любой сложности, как под местной анестезией, так и под наркозом;
В работе изложены принципы планирования реконструктивных вмешательств с использованием метода лазерной стереофотографии при устранении посттравматических и врожденных дефектов и деформаций лицевого скелета.

















ВВЕДЕНИЕ
Процесс планирования предстоящего оперативного вмешательства состоит из выявления и анализа объемных характеристик дефекта, определения количества утраченных тканей, решении вопроса о выборе донорского участка или источника другого материала, способе переноса пластического материала. К сожалению, до настоящего времени в повседневной практике большинством хирургов, для оценки и анализа объемных характеристик дефекта лицевого скелета, используются традиционные методы, основанные на получении фотографий больного (в анфас и профиль крупным планом), а также гипсовых масок лица и рентгенограмм лицевого скелета [1, 2]. Однако, данный метод имеет существенный недостаток – он позволяет оценивать линейные и угловые параметры дефекта, отображенные в двухмерном пространстве. Планирование реконструктивных и пластических операций, подбор и изготовление трансплантата или имплантата, основанное в настоящее время на клинических, антропометрических и рентгенологических данных и осуществляемые с помощью простых измерительных инструментов, масок и фотографий, носят опосредованный характер [10, 11, 14]. Многие авторы подчёркивают, что формирование трансплантата в соответствии с ложем, формой и контуром дефекта – трудоёмкий и длительный процесс, увеличивающий длительность операции, что может утяжелять течение послеоперационного периода и приводить к различным осложнениям [3, 10, 11, 12, 14]. Применение унифицированных стандартных наборов имплантатов различных размеров с целью решения данной проблемы, оказалось несостоятельным, так как имплантат необходимо подбирать в соответствии не только с дефектом, но и со строением лицевого скелета в каждом индивидуальном случае [7]. При этом было установлено, что рентгенологическая картина бывает слишком сложной для расшифровки из-за наложения теней соседних отделов лицевого черепа [6]. Кроме этого, экспериментальным исследованиями на изолированных черепах и фантомах, а так же критическим анализом клинических наблюдений, доказано несоответствие рентгенологических и краниометрических расчётов с истинными анатомическими параметрами. В индивидуальной диагностике наиболее высоко оцениваются возможности компьютерных томографических исследований, однако выведенные среднестатистические параметры не характеризуются какими-либо фиксированными значениями, так как существенно варьируют [10, 11, 14].
Началом нового этапа в развитии методов диагностики дефектов лицевого черепа и планирования реконструктивных вмешательств, является внедрение в пластическую хирургию компьютерных технологий. Благодаря развитию этих технологий в медицине на рубеже 80-90-х годов прошлого столетия, компьютерное моделирование двухмерного изображения постепенно трансформировалось в методы компьютерной графики и моделирования изображения в трехмерном пространстве [4, 8, 9, 15, 16]. Однако, первоначальное применение компьютерной графики носило чисто теоретический характер и не имело практического применения в челюстно-лицевой хирургии. Начало клиническому применению трехмерного моделирования изображений положила работа J. Marsh и M. Vanider (1983, 1986). Исследование было посвящено разработке и реализации метода компьютерной томографии для получения трехмерных изображений из двухмерных изображений, полученных методом рентгеновского сканирования тканей. Затем, С. Сutting с соавт. (1986) описали результаты экспериментальных исследований, полученных при разработке метода компьютерного трехмерного моделирования черепно-лицевых операций, дающего возможность комбинировать цефалометрические и томографические модели. С использованием этой системы авторы стали проектировать оптимальные расстояния для движения костных фрагментов, планировать разрезы и костные реконструкции.
В дальнейшем, К. Fukutura и соавт. (1990), применяя сканирование, создавали зеркальные образы контрлатеральных, неповрежденных тканей при устранении односторонних дефектов и планировали нужную симметрию.
Начиная с 2000 года, благодаря развитию компьютерных и лазерных технологий, стало возможным получение твердых копий трехмерных образов, созданных с помощью компьютера. Эти технологии были объединены под общим названием - быстрого прототипирования. На данный момент основным методом создания полимерных копий компьютерных образов служит лазерная стереолитография – технология послойного изготовления трехмерных объектов из жидких фотополимеризующихся композиций, в частности моделей черепа больного [5, 9]. Данный метод позволил открыть новое направление в реконструкции лицевого скелета при устранении его дефектов с использованием титановых эндопротезов с пористой поверхностью применительно к нижней челюсти [5].
К сожалению, в отечественной литературе мы не нашли детального определения метода планирования пластики дефектов лицевого скелета с использованием лазерной стереолитографии с указанием показаний и противопоказаний к его применению. Таким образом, очевидна необходимость дальнейшей разработки и модификации метода планирования пластики дефектов с использованием лазерной стереолитографии применительно к дефектам лицевого скелета различной локализации.
МАТЕРИАЛЫ И МЕТОДЫ ИССЛЕДОВАНИЯ
В основу работы положены результаты обследования и хирургического лечения 75 больных с травмами, опухолями и посттравматическими деформациями верхней, средней и нижней зон лицевого скелета, сопровождающихся дефектами различной локализации и распространённости.
На основании полученных данных, разработана принципиальная схема диагностического обследования больных с дефектами лицевого скелета.
РЕЗУЛЬТАТЫ ИССЛЕДОВАНИЯ И ИХ ОБСУЖДЕНИЕ
Все больные, поступившие в клинику, оперированы по поводу посттравматических, постоперационных и врожденных деформаций, опухолей лицевого скелета, а так же лобно-лицевых травм. В таблице 1 представлено количественное соотношение между больными в зависимости от диагноза. При этом, в зависимости от величины дефекта, все оперированные больные были условно разделены нами на две клинические группы больных с тотальными и субтотальными дефектами лицевого скелета, соотношение которых было примерно одинаковым: 34 больных с тотальными и 41 больной с субтотальными дефектами. Наибольшее количество составили больные с тотальными и субтотальными дефектами вследствие деформаций лицевого скелета (42 больных). У 19 больных дефекты лицевого скелета были обусловлены опухолями костей лица и у 14 больных они являлись следствием лобно-лицевых травм.
В результате проведенного клинико-рентгенологического анализа тотальных и субтотальных дефектов верхней, средней и нижней зон лицевого скелета, оперированных нами больных, выявлено отсутствие возможности, провести сравнительный анализ результатов пластики данных дефектов при их изолированной оценке. Большинство из них локализовалось в проекции соединения, различных по своей геометрически-пространственной конфигурации лицевых костей, что приводило к дроблению анализируемого материала, лишая его наглядности. В связи с этим, в дальнейшем, мы определяли локализацию дефектов только по отношению к зонам лицевого скелета: верхней, средней и нижней, а также их сочетания; что соответствовало принципу определения локализации тотальных и субтотальных дефектов лицевого скелета по данным большинства других авторов [1, 12]. В таблице 2 представлены данные количества больных с тотальными и субтотальными дефектами в зависимости от их локализации. Среди оперированных больных большую часть составляли больные с субтотальными дефектами (26 больных) и тотальными дефектами (14 больных) средней зоны лица (всего 40 клинических случаев). В 14 клинических случаях отмечались тотальные дефекты верхней и средней зон лицевого скелета, как следствие посттравматических деформаций данных областей. Доля больных с дефектами верхней или нижней зон лица была незначительной и составляла 11 и 10 клинических наблюдений соответственно.
Всем оперированным больным были изготовлены лазерные стереолитограммы черепа (109 моделей). Анализ моделей черепа больных с субтотальными дефектами показывает, что большинство таких дефектов локализовались в области лобной кости, стенок орбит (дна и медиальной стенки), передней и латеральной стенки верхнечелюстного синуса, тела и ветви нижней челюсти, включая суставную головку. Как правило, при таких дефектах форма дефекта проецировалась в одной или двух плоскостях черепа. Процесс планирования реконструктивного вмешательства в данной клинической ситуации состоял в определении линий остеотомий лицевых костей при травматических и врожденных деформациях или линий резекции лицевой кости при опухолях с последующей припасовкой стандартных титановых имплантатов по форме и величине предполагаемого дефекта (Рис. 2). Следует отметить, что величина и форма костного дефекта на модели во всех клинических случаях полностью соответствовала интраоперационной картине дефекта.
В некоторых случаях, при тотальных дефектах верхней и средней зон лицевого скелета, когда форма дефекта проецировалась в трех проекциях, на пластиковой модели черепа после перемещения остеотомированных фрагментов на заданные расстояния, производили моделирование и припасовку имплантатов из титановых перфорированных экранов (Рис. 3). Данная методика позволяла с достоверной точностью определять линии резекций лицевых костей у больных с опухолями черепно-лицевой зоны, соблюдая при этом принцип радикальности операции и сохраняя эстетические пропорции лица после оперативного вмешательства. В случаях тотальных дефектов нижней челюсти у больных с опухолями или постоперационными деформациями нижней зоны лица (4 больных) на моделях осуществляли репозицию смещенных фрагментов челюсти в проекции оставшихся суставных головок в правильное положение, и только после этого моделировали стандартный нижнечелюстной реконструктивный имплантат с учетом окклюзионных взаимоотношений челюстей. Стандартные реконструктивные нижнечелюстные имплантаты выпускаются серийно трех размеров – большого, среднего и малого. Определение размера будущего имплантата по стандартным рентгенограммам черепа довольно сложно и неточно, к тому же не позволяет применять во время операции в качестве основных, внутриротовые доступы из-за необходимости проведения во время операции этапа окончательной припасовки имплантата непосредственно в ране. Предложенный метод позволяет производить выбор размера и моделирование стандартного имплантата по форме нижней челюсти до оперативного вмешательства, что значительно сокращало продолжительность операции и ее травматичность.
Известно, что определенные трудности возникают при устранении несимметричных или односторонних деформаций и дефектов лицевого скелета, когда хирургу необходимо с максимальной точностью устранить данную деформацию с соблюдением принципа симметричности. В таких случаях при использовании традиционных методов планирования операции определение расстояний, на которые необходимо переместить остеотомированные фрагменты производится хирургом только интраоперационно с обязательным препарированием и скелетированием опорных тканей противоположной стороны с целью сравнения. При использовании метода планирования операции на стереолитограммах черепа этого не требуется, так как степень смещения костных фрагментов можно определить непосредственно на модели в сравнении с противоположной стороной. В случаях, когда клинически определяется значительная атрофия мягких тканей в проекции деформации или дефекта, достаточно произвести перемещение или восстановление утраченных фрагментов с гиперкоррекцией, например при гемифациальной микросомии (Рис. 4), когда наряду с деформациями костей черепа наблюдается атрофия мягких тканей соответствующей половины лица.
При тотальных дефектах средней зоны лицевого скелета кроме стандартных имплантатов нами применялась технология изготовления индивидуальных черепно-лицевых имплантатов из титана (3 больных). Метод планирования реконструктивного вмешательства на стереолитограмме позволял моделировать не только направления и расстояния перемещения фрагментов лица, но и их реконструкцию методом литья из титана (Рис. 5). Данная технология предполагала комбинирование методов имплантации фрагментов лицевого скелета, костной аутопластики и дентальной имплантации. Наиболее рациональным мы считаем применение данного метода при устранении тотальных дефектов, возникших после удаления костных опухолей лица и субтотальных дефектов нижней челюсти в области височно-нижнечелюстного сустава при анкилозах и гемифациальной микросомии, когда необходимо восстановить суставную впадину с последующей реконструкцией суставной головки стандартным титановым имплантатом (Рис. 6). Всего нами изготовлено 7 имплантатов по данной технологии (4 имплантата суставных впадин, 1 имплантат верхней челюсти, 1 имплантат скуловой кости и 1 имплантат орбиты).
В таблице 3 представлено общее количество поставленных нами черепно-лицевых имплантатов в зависимости от их вида с использованием метода планирования реконструктивного вмешательства на стереолитограммах черепа. Всего было установлено 78 имплантатов при различных видах дефектов лицевого скелета (37 при тотальных и 41 при субтотальных дефектах).
На основании вышеизложенного можно сделать следующие выводы. Метод планирования реконструктивного вмешательства при устранении дефектов и деформаций лицевого скелета должен являться неотъемлемой частью диагностического и подготовительного процессов больных с дефектами, деформациями и опухолями лицевого скелета. При этом следует отметить, что планирование реконструктивных вмешательств можно условно разделить на следующие этапы:
I этап – выполнение стандартных методов рентгенологической диагностики, так как они позволяют с достаточной точностью определить наличие или отсутствие хронических воспалительных процессов в лицевых костях и придаточных синусах полости носа.
ЙЙ этап - выполнение осевого томографического исследования лицевого черепа на спиральном компьютерном томографе по 3D-программе и толщиной срезов не более 0, 5 мм. Реконструкция изображения в трехмерном пространстве позволяет дать хирургу общее представление о степени смещения костных фрагментов при деформациях и травмах, а так же степени распространенности опухолевого процесса лицевых костей.
III этап - изготовление лазерных стереолитограмм черепа больного, по которым производят оценку величины и формы дефектов и деформаций, определяют угловые и линейные размеры возникших дефектов, взаимоотношения верхней и нижней челюстей, объемные характеристики обеих сторон с выявлением асимметрии.
IV этап - определение линий остеотомий и резекций лицевых костей с последующим их перемещением на заданные расстояния и фиксацией стандартными имплантатами.
V этап - при наличии или образовании костных дефектов осуществляют выбор метода пластики дефектов и моделирование имплантатов, если применяются стандартные типы имплантатов, или изготавливают индивидуальные литые имплантаты из титана по стандартной методике литья.
Основными показаниями к использованию метода планирования реконструктивного вмешательства по лазерным стереолитограммам являются:
- Тотальные и субтотальные дефекты нижней челюсти.
- Тотальные и субтотальные дефекты верхней и средней зон лицевого скелета.
- Врожденные и приобретенные деформации верхней, средней и нижней зон лицевого скелета.
- Остеогенные опухоли лицевого скелета.
- Лобно-лицевые травмы, сопровождающиеся значительным смещением костных фрагментов.
Опыт использования метода лазерной стереолитографии у 75 больных с деформациями, опухолями и травмами лицевого скелета свидетельствует о возможности применения стандартных нижнечелюстных имплантатов при любых формах дефектов нижней челюсти. Что касается дефектов верхней и средней зон лицевого скелета, то при устранении субтотальных дефектов предпочтительнее использование стандартных черепно-лицевых имплантатов. При устранении тотальных дефектов верхней и средней зон лицевого скелета необходимо использовать перфорированные экраны из титана в виде стандартных заготовок размером 100*100 мм, которые позволяют моделировать костные фрагмент лицевого скелета практически любой конфигурации. Использование индивидуальных имплантатов из титана, изготовленных методом литья показано при устранении сложных дефектов лицевого скелета, проецирующихся в трех и более плоскостях.
Таким образом, метод планирования реконструктивного вмешательства с использованием лазерной стереолитографии может быть рекомендован для широкого внедрения в практическую деятельность отделений челюстно-лицевой хирургии, занимающихся устранением дефектов и деформаций лицевого скелета.
Таблица №1
Распределение больных в зависимости от диагноза (n=75)
Читайте также:


