Рентген трубчатых костей ребенка что это
Трубчатые кости – это основа человеческого скелета. Каждая из них решает свои специализированные задачи, а нарушение их целостности или функциональности приводят к появлению различных симптомов. Патологическими изменениями, которым подвергаются трубчатые кости, считаются нарушения их структуры, формы, а также длины и толщины. Рентгенография трубчатых костей располагает широчайшими возможностями для исследования их состояния и выработки методики лечения заболеваний.
Рентген трубчатых костей – это методика диагностирования травм с помощью рентгенографического обследования. Она имеет весьма представительное применение. Причем не только в травматологии, но и в онкологической, терапевтической, педиатрической и иных областях. Рентген помогает точно поставить диагноз, обнаружить какие-либо осложнения и подобрать правильный метод лечения.
Оглавление:
- Преимущества рентгена трубчатых костей перед остальными методами
- Диагностика заболеваний при помощи рентгенографии — очень быстрый процесс. Преимуществами ее являются:
- Рентген трубчатых костей помогает обнаружить и диагностировать:
- Показания
- Противопоказания
- Подготовка к рентгенографии трубчатых костей
- Методика исследования
Преимущества рентгена трубчатых костей перед остальными методами
Рентген многие годы является одним из главных направлений визуализационной диагностики. Практически каждый больной подвергается данной процедуре. У рентгенографии – богатейшие традиции, которые по сей день не исчерпали своих возможностей в условиях господства современных методов диагностирования.
- доступность каждому пациенту;
- исследования проводятся максимально быстро и безболезненно;
- пациент не должен проходить какую-то специальную процедуру подготовки к рентгенографии;
- цена рентгена – низкая (сравнительно с другими методами современной диагностики);
- полученные в результате рентгенографического исследования снимки можно брать с собой и показывать их другим врачам или даже в других медицинских учреждениях.
- травмы: различные вывихи, трещины в костях, их переломы (а также можно следить за процессом срастания трубчатых костей);
- инфекции: артрит, туберкулез, остеомиелит (на снимке можно наблюдать очаг заражения; но одновременно требуются и дополнительные исследования);
- онкология: снимок показывает метастазы и начальные стадии опухолей в ткани костей;
- метаболические заболевания: остеопороз, рахит, остит;
- наличие постороннего тела в самой кости, также в околокостных тканях.
Показания
Рентген трубчатых костей – один из наиболее эффективных методов выявить неправильную структуру кости, нарушения ее целостности. Он диагностирует различные патологии. Это может быть и перелом, и более серьезные заболевания: опухоль, инфекция костной ткани. Также данная процедура позволяет с точностью определить место, которое поражено, а также тяжесть поражения.
Показаниями к проведению рентгена трубчатых костей считаются:
- отечность тканей на кости после пережитой травмы;
- болевые ощущения в кости непонятной природы;
- неопределенные результаты, видимые на снимке, который был сделан сразу же после проведенной операции;
- подозрения на то, что в кистевой ткани образовались злокачественные опухоли;
- назначение лечащего доктора.
Рентген нужен для того, чтобы определить, какая именно травма у пациента: вывих, трещина или перелом. Также его назначают для обнаружения болезней, поразивших суставы и костную ткань, отклонений в структуре костей, нарушений их функциональности. При помощи рентгенографии доктора контролируют процесс становления скелета малышей, следят за процессом старения.
Противопоказания
Несмотря на то, что влияние опасных лучей на организм человека при проведении рентгена минимальное, нагрузки при исследовании могут повлечь за собой генетические мутации клеток. Это ни в коем случае не является причиной отказа от проведения данной процедуры. Просто подходить к ней следует осторожно, соблюдая все методики и следуя показаниям. При рентгенографии, которая проводится для определения диагноза, противопоказаний практически нет. Нужно помнить лишь то, что не каждому можно ее делать.
Исключено самостоятельное назначение себе процедуры рентгена, не посоветовавшись с врачами. Интересно, что даже беременным женщинам и маленьким детям проводят рентгенографию в случае, когда иные признанные методы не помогают установить диагноз и определить причину жало пациента. Матерям, кормящим грудью, желательно сцеживать молоко перед процедурой.
Подготовка к рентгенографии трубчатых костей
Преимущественно рентген трубчатых костей не требует каких-то особенных подготовительных процедур. Во время проведения обследования нужно полностью оголить ту часть тела, которая будет облучаться. Предварительно обязательно одевается специальная рубашка, выдаваемая в кабинете каждому пациенту. Также необходимо снять украшения, протезы, металлические вещи. Они негативно влияют на качество изображения на снимке.
Женщина в обязательном порядке обязана предоставить рентгенологу информацию о возможной беременности. Это необходимо для того, чтобы предпринять все меры для защиты плода.
Методика исследования
Врач-рентгенолог или же медсестра кладут пациента на стол. Чтобы тело пациента находилось в правильном положении, используют мешки с песком или подушки. Таз и молочные железы укрывают свинцовым фартуком.
Пациенту указывается на необходимость нахождения в неподвижном состоянии, а в секунду снимка даже не дышать. После того, как снимок будет сделан, пациента просят поменять положение, чтобы сделать фото кости в другой проекции.
Иногда делают также снимок здоровой аналогичной кости, чтобы можно было сравнить результаты. Вся процедура занимает не более 10-ти минут.
Лучевая диагностика считается относительно безопасной, но существует вероятность возникновения негативных последствий. Назначается рентген только в крайних случаях, когда требуется получить важную информацию, и польза от проведения процедуры превышает вред. Рентген костей — самое распространенное исследование, проводимое в медицине.
Что это такое?
Исследование внутреннего строения объектов, которые благодаря рентгеновским лучам проецируются на бумагу или пленку. Для получения снимков костей используется рентгенография костной ткани. Она помогает определить состояние:
- кисти;
- запястья;
- предплечья;
- локтевого сустава;
- плеча;
- стопы;
- голеностопного сустава;
- костей голени;
- коленного сустава;
- бедра;
- тазобедренного сустава;
- костей таза;
- позвоночника.
Многие люди уже знакомы с процедурой, так как показания для проведения рентгена костей охватывают обширный спектр заболеваний, не учитывая травмы и переломы.
Виды рентгеновских исследований
Лучевая диагностики костей происходит при помощи разных агрегатов и методов исследования. Все зависит от некоторых факторов:
- возраст больного;
- клинической ситуации;
- основной патологии;
- сопутствующих факторов.
Такой метод незаменим в распознавании причин патологии, играет важную роль в постановке правильного диагноза и лечения пациента.
В медицинской практике существуют следующие виды рентгена костей:
- Пленочная рентгенография.
- Цифровая.
- Компьютерная томография.
- Рентгеновская денситометрия.
- Рентген костей с использованием контрастных веществ и другие методы.
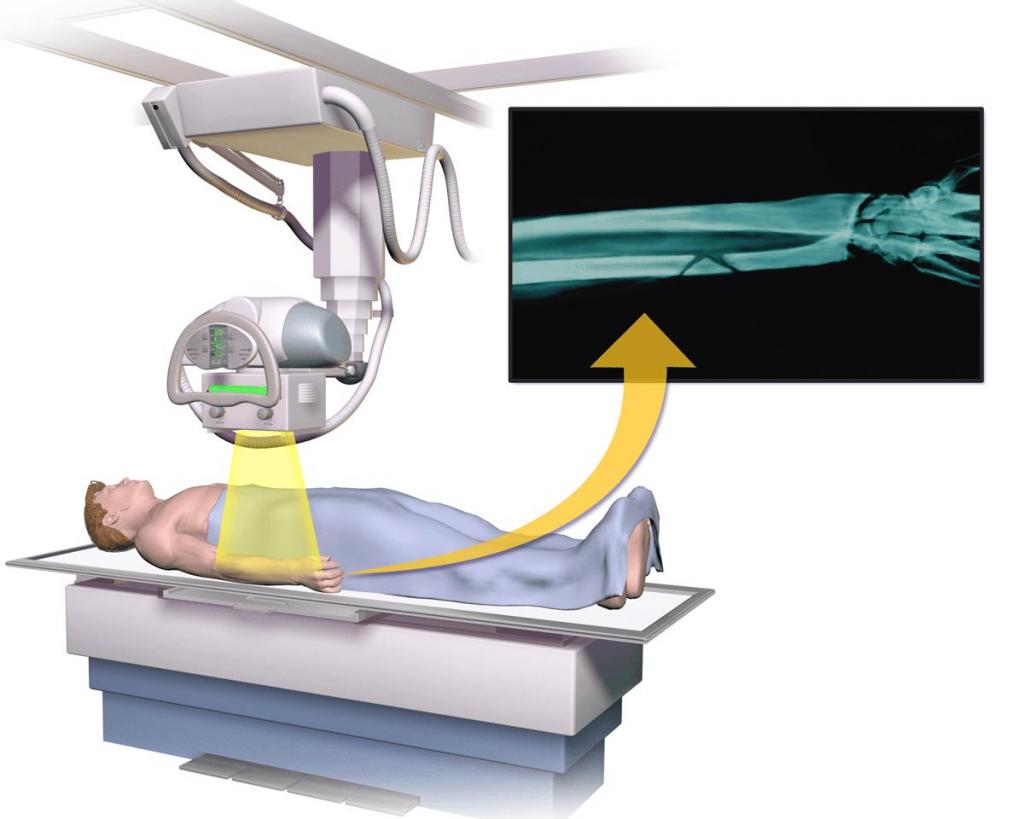
Все эти аппараты служат прекрасным подспорьем медикам при оказании необходимой помощи при:
- переломах кости и вывихах;
- уточнении или обнаружении расположения осколков костей при переломах;
- выявлении инородных тел в мягких тканях или в самих костях;
- контроле ортопедических хирургических вмешательств (протезирование суставов, стабилизация позвоночника и прочее);
- конкретизации определенных диагнозов (артрит, патологическое разрастание костной ткани, артроз и другие);
- подозрении на онкологию костной ткани.
Получив результаты этих исследований, специалист уже имеет более объективную картину и делает соответствующие выводы.
Цифровой и пленочный рентген костей
На заре исследований в этой сфере в качестве принимающего элемента использовали фоточувствительный экран или пленку. Сегодня рентгеновская пленка — самый популярный приемник электромагнитного излучения.
Но лучшие результаты показала цифровая рентгенография. Здесь принимающим элементом являются сенсоры, чувствительные к рентгеновскому излучению. Такой вид обладает многими преимуществами:
- высокая чувствительность цифровых датчиков позволяет уменьшить дозу облучения;
- увеличение разрешения снимка и повышение точности;
- не нужно обрабатывать фоточувствительную пленку;
- быстрое и элементарное получение снимка;
- простота обработки, передачи и хранения информации.
Недостатком можно считать только то, что аппаратура стоит дорого, поэтому не во всех медицинских учреждениях она есть.
Рентгенография с контрастным веществом
Такие технологии применяются нечасто, но иногда они крайне необходимы. Процедура выполняется с применением контрастных веществ. Кости человека отличаются от других тканей организма повышенной естественной контрастностью. Существует несколько рентгеноконтрастных методик исследования костной ткани:
- фистулография;
- пневмография;
- артрография;
- ангиография.
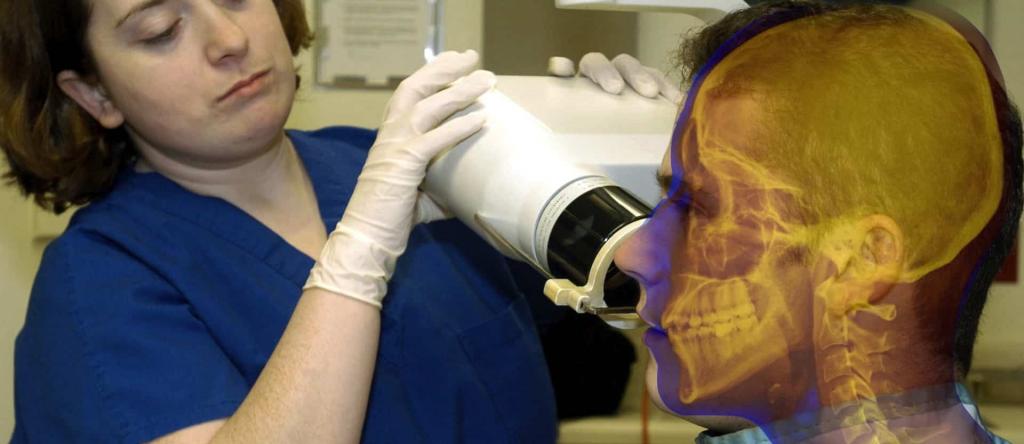
Благодаря использованию контрастного вещества получается более четкая информация, отсюда и качественная помощь. Отрицательным моментом в такой диагностике костей являются противопоказания и некоторые ограничения, помимо этого врач-рентгенолог должен иметь большой опыт работы.
Рентген и компьютерная томография (КТ)
Такой метод еще более точен и информативен. С его помощью получают трехмерное изображение любой кости в организме или срезы через любую кость в разных проекциях. Очень точный способ диагностики, но он несет за собой высокую лучевую нагрузку.
Достоинства КТ перед обычным рентгеном кости:
- точность и высокое разрешение;
- трехмерная реконструкция изучаемой части тела;
- допустимость получения любой проекции, когда обычный рентген проводится только в двух или трех проекциях;
- изображение получается неискаженным;
- параллельно можно рассмотреть мягкие ткани и сосуды;
- исследование проводится в реальном времени.
КТ делают не чаще раза в год из-за высокой лучевой нагрузки. Обычно исследуют сложные патологии (межпозвоночные грыжи, остеохондроз, опухолевые недуги).
Магнитно-резонансная томография (МРТ)
Благодаря такому виду рентгена получается четкое изображение внутренних устройств организма в разнообразных плоскостях. А также выполняется трехмерная реконструкция тканей и органов человека. Лучевая нагрузка при исследовании МРТ сведена к нулю.
Принцип работы аппарата основан на том, чтобы придать атомам, из которых состоит организм, магнитный импульс. После этого энергия, освобожденная атомами при возврате к исходному состоянию, считывается.
Нельзя использовать такой метод, если в организме находятся кардиостимуляторы или имплантаты. Диагностика дорогостоящая, это считается недостатком.
Денситометрия костей
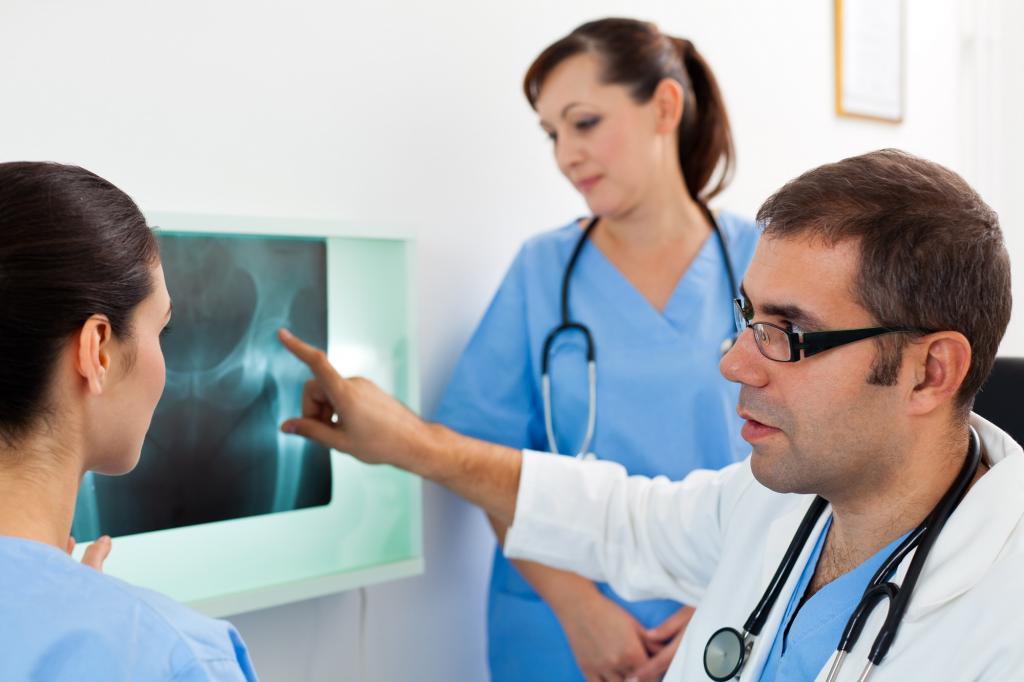
Это современный неинвазивный метод определения плотности костей, выполняемый для диагностики остеопороза. При такой патологии в костях снижается содержание минералов, обычно это кальций, из-за чего костная ткань становится хрупкой. Наиболее опасным остеопороз является для шейки бедра и позвоночника.
Выделяют несколько видов такого исследования:
- Ультразвуковая денситометрия — самый безопасный способ нелучевых современных методов, определяющий плотность костных тканей.
- Рентгеновская денситометрия — высокоточный способ определения минеральной массы костных тканей.
- Фотонная абсорбциометрия — оценивает поглощение костями радиоизотопа.
Метод позволяет обнаружить малейшую потерю плотности (от 3 до 5 %). Чем выше потеря, тем хуже устойчивость костей к повреждениям. Метод базируется на степени отражения ультразвуковых волн от поверхности костей. Преимущества способа:
- процедура длится недолго;
- материально доступен;
- нет болевых ощущений;
- можно неоднократно назначать беременным женщинам.
Насколько вреден рентген плотности костей? Отсутствие лучевого воздействия показывает, что такой метод абсолютно безвреден.
Приготовления к процедуре
Любое успешное исследование и лечение зависит от подготовки. Обычно все предельно просто, но все зависит от локализации участка, который необходимо просмотреть:
- Рентген черепа никаких особенных действий не предусматривает. Женщины должны вытащить из ушей украшения, из волос шпильки, заколки, если есть пирсинг на языке и в носу, его тоже необходимо снять.
- Для информативного фото рентгена костей конечностей необходимо, чтобы на коже больного не было масляных повязок, йода, полос пластыря. При наличии гипса специалист уточняет, будет ли снят гипс. В случае необходимости снятия гипсовой повязки процедура проходит под контролем врача, после снова накладывается гипс.
- Обследование нарушения целостности костей ребер, плечевого пояса, грудины, верхних отделов позвоночного столба не требует никаких предварительных приготовлений.
- А вот подготовка к рентгену костей пояснично-крестцового отдела позвоночного столба и тазобедренного сустава необходима. Для этого требуется за 48 часов до обследования ограничить употребление пищи провоцирующей газообразование, сделать очистительную клизму.
Проведение процедуры
Во время исследования любую часть скелета необходимо оголить и внимательно слушать рекомендации специалиста:
- поворачиваться в нужном направлении;
- задерживать дыхание;
- сохранять состояние покоя.
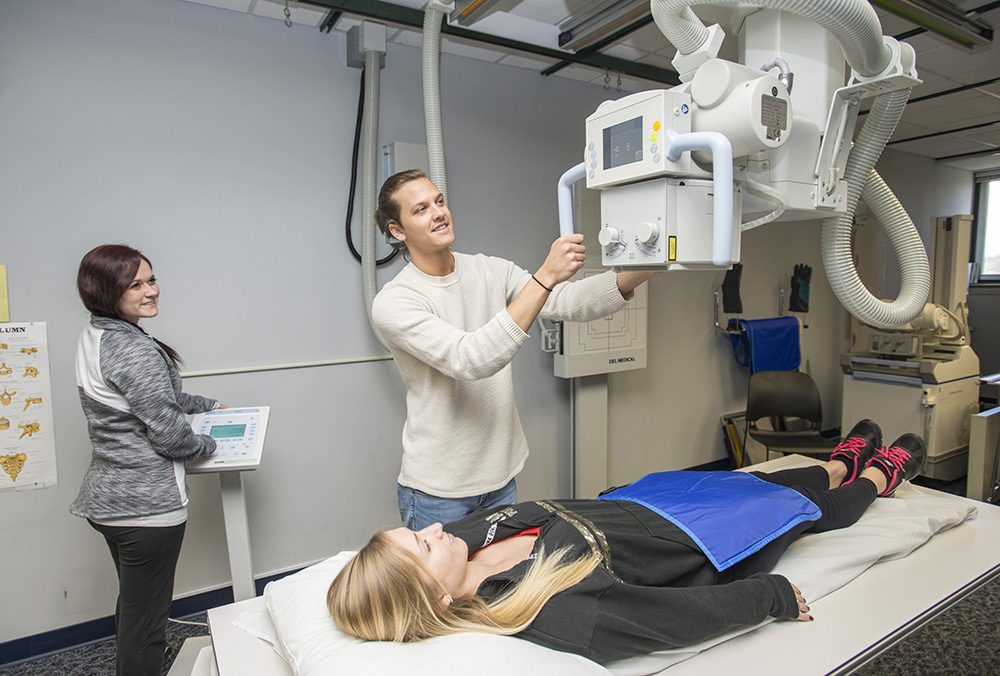
Для визуализации разных участков тела следует четко выполнять просьбы рентгенолога:
- При переломе кости рентген тазобедренного сустава выполняют следующим образом: пациент раздевается, ложится на стол с вытянутыми вдоль тела руками, сохраняет неподвижность и полное спокойствие на период проведения процедуры (примерно минуту).
- Лучевая диагностика черепной коробки проводится в положении лежа или сидя. Голова пациента (при помощи специальных приспособлений) фиксируется в нужном положении. В зависимости от необходимости и назначения специалиста, снимок может выполняться в нескольких проекциях.
- Описание рентгена костей нижних конечностей. Процедура предполагает использование разнообразных дополнительных средств (подкладки, подушки, валики), чтобы зафиксировать ногу в нужном положении. Для этого пациента укладывают на стол, фиксируют ногу, грудь и таз покрывают свинцовым фартуком и делают снимки. Во время процедуры задерживается дыхание, сохраняется неподвижность. При оценке состояния суставов назначают обследование проблемы с нагрузкой на ногу. Иногда требуется сделать несколько снимков.
Для сравнения часто делают снимок и здоровой конечности. Ребенку при рентгене перелома кости делают снимок росткового участка формирования кости с противоположной стороны. Все процедуры проходят абсолютно безболезненно и длятся максимум 10 минут.
Подготовка детей к рентгену
С детьми все может быть немного сложнее. Иногда приходиться найти к ребенку особый подход, все зависит от возраста. Деткам помладше тяжело сохранять спокойствие и неподвижность в нужном положении, к тому же они боятся врачей. При активном сотрудничестве родителей и медицинских работников все может пройти быстро и благополучно.

Назначается ребенку рентген костей или других органов в крайнем случае, когда нет других способов диагностики и мало времени для установления правильного диагноза.
Для ребенка допустимая доза рентгена колеблется, все зависит от самого недуга и регулярности проведения обследований.
Врачи советуют детям до 14 лет процедуру не проводить.

Преимущества и риски
Основным риском для здоровья считают лучевое воздействие на организм человека. Доза облучения напрямую зависит от качества аппарата, чем он современнее, тем безопаснее. Как часто можно делать рентген костей или других органов?
Особых ограничений для обследования нет, но с осторожностью к процедуре стоит подойти:
- женщинам во время беременности и в период лактации;
- пациентам в тяжелом состоянии;
- пациентам с гиперкинезами.
Рентген может нанести вред здоровью, если делать его в больших дозах. Проводить процедуру нужно только по назначению доктора.
В возрасте 3 - 6 лет суставной хрящ принимает активное участие в росте костного отдела эпифиза. Начиная с 10 и до 18 лет преобладают процессы уменьшения массы росткового хряща и продолжаются изменения, направленные в сторону приспособления суставного хряща к новым возрастным функциональным нагрузкам. Костно-суставная система достигает полной дифференцировки к 20 - 25 годам жизни человека.
Череп у новорожденного имеет большой свод и малое основание. В лобной и затылочной костях сохраняются швы, которые нередко зарастают только к 10 годам. Основная кость новорожденного состоит из трех, а затылочная - из четырех частей. Нижняя челюсть разделена соединительнотканной прослойкой на две части. В определенных местах черепных швов сохраняются участки соединительной ткани - роднички. Различают передний (большой, лобный) родничок на месте соединения лобной и теменных костей: задний (малый, затылочный) в области соединения теменных и затылочной костей: две пары боковых родничков - передние боковые (клиновидные) и задние боковые (сосцевидные). Передний родничок зарастает к 2 годам, остальные - в первые месяцы жизни ребенка. Внутренняя поверхность костей свода черепа у новорожденного гладкая (рис. 82) и только иногда на рентгенограммах могут быть выявлены просветления, которые обусловлены пахионовыми грануляциями и венозными выпускниками.
До года жизни ребенка рисунок пальцевидных вдавлений - костное отображение рельефа головного мозга и отпечатки сосудистых борозд слабо выражены и появляются в основном только после уплотнения швов и закрытия родничков.
Турецкое седло у детей раннего возраста плоское. Позади пирамид височных костей рентгенологически имеется просветление, соответствующее сигмовидному синусу, а сзади венечного шва выявляется такое же разрежение ткани за счет основотеменного синуса. Примерно к 7 годам формирование черепа заканчивается.
Позвоночник. В каждом позвонке развиваются три ядра окостенения, из которых одно находится в теле его и два - в полудужках. Слияние костных частей тел позвонков происходит после рождения ребенка. Обе половины дужек в разных отделах позвоночника срастаются в период от 1 года до 10 - 12 лет, а тела позвонков и их дужки соединяются к 3 - 6 годам. На рентгенограммах у детей раннего возраста форма позвонков овальная; высота межпозвонкового хрящевого диска достигает высоты тела позвонка. К 3 годам жизни форма тени позвонков начинает приближаться к четырехугольной. Концы остистых и поперечных отростков, а также наружные отделы замыкающих пластинок тел позвонков долго сохраняют хрящевое строение, поэтому рентгенологически здесь отмечаются просветления. В возрасте 9 - 11 лет у девочек и 10 - 12 лет у мальчиков в этих местах появляются добавочные точки окостенения в виде округлых свободных костных фрагментов. В грудном отделе позвоночника четыре верхних позвонка шире всех остальных грудных позвонков. В поясничном отделе позвоночника рентгенологически выявляются крупные тела позвонков и невысокие по сравнению с ними межпозвонковые пространства. Крестец у ребенка первого года жизни состоит из тела и боковых масс, которые срастаются к 5 годам. Иногда между боковыми массами и бугристостью подвздошных костей определяются добавочные ядра окостенения. Между отдельными крестцовыми позвонками долго сохраняются межпозвонковые хрящевые диски. В центре тел позвонков вдоль всего позвоночного столба могут выявляться на рентгенограммах просветления, морфологической основой которых являются проходящие здесь межсегментарные сосудистые борозды. Изгибы позвоночника у новорожденного не выражены. Когда ребенок начинает держать голову, появляется шейный лордоз и одновременно развивается грудной кифоз. При переходе ребенка в выпрямленное положение создается поясничный лордоз. Окончательное формирование шейного и грудного изгибов заканчивается к 7 годам, поясничного - к 15 - 16 годам.
Ребра. Окостеневают из нескольких точек. На первом году жизни различают тело ребра и добавочные точки окостенения, расположенные в области головки, бугорка и нижней поверхности ребра, которые могут иногда сохраняться до 16 лет.
Грудина. У новорожденного она разделяется хрящом на 7 сегментов. К 11 годам количество их уменьшается до 3 - 4. Рукоятка грудины на рентгенограммах у детей относительно крупнее, чем у взрослых. По верхнему ее краю отмечается выраженное углубление. Нередко рентгенологически определяются округлые участки просветлений в местах сохранения необызвествленной хрящевой ткани.
Лопатка. Развивается из трех основных и нескольких добавочных точек окостенения. При этом угол лопатки, эпифизарные части плечевого и клювовидного отростков долго сохраняют хрящевое строение. Только к 11 годам полностью окостеневает эпифиз клювовидного отростка, а к 14 годам появляются ядра окостенения в плечевом отростке и в нижнем углу лопатки. Нередко на рентгенограммах ядро окостенения в плечевом отростке представлено не одной точкой, а 2 - 5 мелкими костными ядрышками.
Плечевая кость. Имеет самостоятельное ядро окостенения в головке. При этом такие же точки окостенения имеют большой и малый бугорки плечевой кости. Обычно до 3 лет они существуют как отдельные костные образования и хорошо определяются рентгенологически. После 7 лет у девочек и 8 лет у мальчиков проксимальный эпифиз плечевой кости представлен на рентгенограммах уже единым костным образованием. Синостоз в области эпиметафизарного хряща происходит у девочек в 14 - 15 лет, а у мальчиков примерно на 1,5 - 2 года позже. В дистальном отделе плечевой кости к 1,5 годам жизни ребенка появляется точка окостенения в головчатом возвышении. Примерно к 5 годам у девочек и к 7 годам у мальчиков рентгенологически выявляются точки окостенения в головке лучевой кости и во внутреннем надмыщелке плечевой кости. Формирование ядра окостенения в блоке плечевой кости происходит па 2 года позже. Наружный надмыщелок появляется у девочек к 9 годам, у мальчиков - на 1 год позже. Локтевой отросток, как правило, имеет 2 - 3 точки окостенения, развивающиеся одна за другой, начиная с 7 лет у девочек и на 1 год позже у мальчиков. Все синостозы в дистальных отделах плечевой кости заканчиваются к 15 - 16 годам у девочек и к 17 - 18 годам у мальчиков.
Кисть и предплечье. В костях кисти и предплечья имеется определенная последовательность появления ядер окостенения. На первом этапе развиваются точки окостенения, которые характерны для детей до 3-летнего возраста. Ранее всех, а именно на 5-м месяце жизни ребенка, определяются на рентгенограммах центры окостенения в головчатой и крючковатой костях. В дальнейшем окостеневает дистальный эпифиз лучевой кости, эпифизы фаланг и пястных костей. Примерно к концу 3-го года формируются ядра окостенения в трехгранной и полулунной костях. После 4 лет наступает как бы второй этап окостенения, во время которого все остальные кости запястья приобретают центры костесозидания. В это же время окостеневает и дистальный эпифиз локтевой кости с шиловидным отростком, развиваются сесамовидные кости. В среднем к 7 годам окостенение заканчивается, однако гороховидная кость нередко окончательно формируется только к 13 - 14 годам. В коротких трубчатых костях кисти только один из двух эпифизов имеет точку окостенения. Так, в фалангах и 1 пястной кости ядра костеосозидания появляются в проксимальном эпифизе. Во всех остальных пястных костях они образуются в дистальных эпифизах. Тем не менее иногда может происходить развитие добавочных точек окостенения (псевдоэпифизы), которые появляются в противоположных концах костей. Обычно псевдоэпифизы отмечаются у девочек только до 12 - 13 лет, а у мальчиков - до 14 - 15 лет.
Синостозы эпиметафизарных зон коротких трубчатых костей кисти развиваются также в определенной последовательности. Раньше всего появляется костное слияние в 1 пястной кости; в дальнейшем наступает заращение росткового хряща во всех фалангах и остальных пястных костях. Позже описанного происходит синостоз в локтевой кости и только в последнюю очередь - в лучевой.
Кости таза. На рентгенограммах у детей раннего возраста они отличаются тем, что крылья подвздошных костей плоские, подвздошные ямки выражены слабо. Вертлужные впадины мелкие, своды их из-за неравномерного обызвествления грубоволокнисты. К 8 годам в своде вертлужной впадины и в V-образном хряще появляется множество добавочных точек окостенения. Поэтому нередко у детей в возрасте 12 - 14 лет рентгенологически можно наблюдать развитие дополнительных костей, одна из которых имеет треугольную форму и располагается между подвздошной и седалищной костями; другая овальной формы и занимает место между подвздошной и лонной костями. В костях таза длительно сохраняются апофизы, например в 12 - 14 лет развиваются апофизы бугров седалищных костей. Вдоль крыльев подвздошных костей и у верхне-задней части вертлужной впадины апофизарные точки окостенения выявляются даже в 14 - 15-летнем возрасте. Нередко на рентгенограммах имеются просветления в центре крыла подвздошной кости и по нижнему контуру вертлужной впадины, обусловленные как конституциональным строением, так и проекциями крупных сосудов.
Бедренная кость и кости голени. У новорожденного они представлены полностью развитыми диафизами, в то время как проксимальный эпифиз бедренной кости проявляется только точкой окостенения, возникающей в среднем на 5-м месяце жизни ребенка. Вначале она фрагментирована, однако в 2 года представлена уже единым и крупным образованием. В возрасте 2 - 3 лет появляется точка окостенения большого вертела и только в 8 - 9 лет у девочек и 10 - 11 лет у мальчиков возникает центр окостенения в малом вертеле.
Синостоз вертелов происходит у девочек в 17 - 18 лет, а у мальчиков на 1 - 1,5 года позже. Обычно в эти же сроки синостозирует эпифиз головки с диафизом бедренной кости.
Точка окостенения в дистальном эпифизе бедра появляется первой из всех точек окостенения скелета. Считается, что при наличии данной точки окостенения и при этом только с поперечным ее размером в 5 - 7 мм новорожденного можно отнести к доношенным. В течение первых лет жизни ребенка дистальный эпифиз бедра оформляется в виде двух костных мыщелков и межмыщелковой ямки. Иногда во внутреннем мыщелке бедра могут появляться мелкие добавочные точки окостенения.
Синостозирование дистального эпифиза при отсутствии отклонений в половом развитии происходит у девочек к 16 годам, а у мальчиков - к 17 - 18 годам.
Надколенник. Окостеневает за счет многих центров окостенения, которые появляются на рентгенограммах в разные сроки жизни ребенка. Основные точки окостенения возникают в среднем у девочек в 4 года и у мальчиков в 5 лет.
В проксимальном эпифизе большеберцовой кости ядро окостенения формируется незадолго до рождения ребенка и обусловливает развитие не только костного массива самого эпифиза, но и обоих мыщелков. Выемка на месте будущей бугристости кости возникает у девочек в 1,5 года и у мальчиков в 2 года. В дальнейшем к 13 - 14 годам в этом месте рентгенологически определяются 2 - 3 костных ядра, которые полностью синостозируют с костью к 15 годам. Ядро окостенения дистального эпифиза большеберцовой кости образуется на первом году жизни ребенка, а внутренняя лодыжка окостеневает полностью только в 8 - 9 лет.
В проксимальном эпифизе малоберцовой кости ядро окостенения развивается до 5 лет, а в наружной лодыжке дистального эпифиза - к 2 годам.
Стопа. У ребенка первого года жизни она имеет развитые центры окостенения в таранной, пяточной и кубовидной костях. В таранной кости примерно к 10 годам появляется видимое на рентгенограммах добавочное ядро окостенения, из которого формируется задний ее отросток. Ладьевидная кость образуется из нескольких ядер окостенения, полностью синостозирующих к 5 годам. В 1 и 2 клиновидных костях ядра окостенения возникают в конце 1 - 2 года жизни ребенка. Апофиз пяточной кости рентгенологически различим в 6 - 10 лет, а слияние его с основной костью заканчивается к 13 - 16 годам. Среди коротких трубчатых костей стопы раньше всего окостеневают диафизы плюсневых костей. Все фаланги и 1 плюсневая кость имеют самостоятельные точки окостенения в проксимальном эпифизе. В остальных плюсневых костях первичные точки окостенения появляются только в дистальных эпифизах. В 1 плюсне-фаланговом суставе на рентгенограммах выявляются две самостоятельные сесамовидные косточки - медиальная и латеральная, которые окостеневают у девочек к 10 годам и у мальчиков к 14 годам. Синостоз эпифизов плюсневых костей происходит у девочек в 15 - 16 лет, у мальчиков - в 17 - 19 лет.
Отдельные этапы развития костей скелета и анатомические особенности строения костно-суставного аппарата иллюстрируют рис. 83 и табл. 2 и 3.
Читайте также:


