Рентгенография костей и суставов в одной проекции
Рентген костей является одним из наиболее часто используемых способов обследования костной ткани. С его помощью врач имеет возможность поставить диагноз пациенту, определить, какая схема терапии будет подходящей в данном случае, а также, изучив контрольные снимки, сделать выводы об уровне эффективности лечения.

Что являет собой рентгенологическое исследование костной ткани
Рентгенография костей – это неинвазивный способ лучевой диагностики, который основан на получении изображений элементов скелета, спроецированных на специальную пленку за счет прохождения через них рентгеновских лучей. В зависимости от симптоматики, с которой пациент обратился к врачу, и диагностических потребностей может быть назначено как обследование всего скелета, так и рентген костной ткани отдельных его участков (черепа, позвоночника, плеча, предплечья, локтевого сустава, запястья, кисти, тазобедренного сустава и так далее).
Направление на рентгенографическое исследование выдает лечащий врач (травматолог, ортопед, невропатолог, хирург). Женщинам назначить данный вид обследования может и гинеколог, если, к примеру, имеется предположение, что причиной боли в органах малого таза является травма или опухоль кости.
Рентгенодиагностика заболеваний костей и суставов позволяет обнаруживать врожденные и приобретенные (в том числе и в процессе профессиональной деятельности) аномалии в анатомической структуре костно-суставного аппарата, вывихи и подвывихи суставов, трещины и переломы костей.
Обследования такого характера назначают пациентам в том случае, если есть подозрения на:
- аномалии развития скелета;
![]()
- злокачественные опухоли костной ткани (рак костей);
- доброкачественные новообразования (остеохондромы, энхондромы, хондробластомы, остеомы и другие);
- наличие инородных объектов, попавших в костную ткань в результате проникающих ранений и прочих травм;
- повреждения суставов;
- травмы костей;
- воспалительное заболевание суставов (артрит);
- дегенеративно-дистрофические изменения в суставах (артроз);
- низкую плотность костной ткани и повышенную ломкость костей (остеопороз).
Рентген скелета показан еще и пациентам, которые ранее прошли лечение заболеваний опорно-двигательного аппарата (включая и эндопротезирование суставов). В этом случае данное исследование используется в качестве контрольной методики. Иногда рентгенодиагностика костной ткани применяется, чтобы подтвердить отсутствие у пациента противопоказаний, к примеру, к артроскопии (осмотру внутренней полости суставов через миниатюрные проколы с использованием оптического устройства).
В связи с тем, что данное исследование (будь это рентген лопатки, голени или другого участка скелета) связано с определенным объемом лучевой нагрузки на организм, существуют состояния, при которых проводить процедуру крайне не рекомендуется. К ним медики относят:
- беременность (особенно первый триместр),
- острые и хронические психические заболевания в фазе обострения,
- обширные внутренние кровотечения.
Также процедура противопоказана, если у пациента имеются металлические имплантаты.
Как подготовиться к обследованию
Зачастую у пациента нет необходимости проходить специальную подготовку перед диагностикой. Исключение составляет рентгенологическое обследование тазобедренного сустава, перед которым лучше опорожнить кишечник, приняв слабительное или сделав очищающую клизму. Это поможет предотвратить появление затемнений на снимке.
Если рентген ключицы или какого-либо другого участка скелета назначен женщине, которая может быть беременна, чтобы подтвердить или опровергнуть этот факт и не навредить плоду, она должна сначала пройти обследование у гинеколога.
В среднем процедура длится от 10 до 15 минут. Непосредственно перед ней больному необходимо снять с себя одежду (всю или часть – в зависимости от масштаба исследования), устранить с обследуемой части тела ренгенконтрастные предметы (к примеру, металлические украшения). Рентгенологическая диагностика заболеваний скелета требует размещения пациента на столе в определенном положении. 
Если же у пациента тяжелая травма, ограничивающая подвижность, перед процедурой ему помогают принять то положение, которое причинит минимум дискомфорта и не вызовет усугубления состояния.
Затем рентгенолаборант в специальный отдел под столом на одном уровне с той частью скелета, которая будет исследоваться, помещает специальную пленку. Если есть необходимость защитить отдельные ткани организма от излучения (к примеру, щитовидную и молочные железы, органы малого таза), на тело пациента может быть наложен свинцовый воротник, фартук.
По команде рентгенолаборанта больному следует задержать дыхание и лежать максимально неподвижно, иначе изображение может получиться смазанным. Рентген предплечья, плеча, плечевого, локтевого, лучезапястного, коленного суставов, стопы зачастую выполняется в двух проекциях (прямой и боковой). Иногда может потребоваться снимок еще в одной проекции – косой, когда на изображении не видны наложения частей скелета друг на друга. В некоторых случаях для сравнения делают снимки не только пораженной, но и здоровой конечности.
Что называют рентгеновской денситометрией
Для проведения диагностики используют специальное устройство – остеоденситометр рентгеновский. Из него на кость направляются рентгеновские лучи. Чем выше плотность кости, тем больше лучей она сможет поглотить. Подсчет коэффициента поглощения осуществляет компьютерная программа. Она выдает результат в виде Т- и Z-баллов. Нормой принято считать Т-балл 1 балл и более. в диапазоне -1…-2,5 балла свидетельствует о развитии у больного остеопении.
Z-балл получают в результате сравнения плотности костей пациента со средним значением, свойственным его возрастной группе.
Рентгенологическая денситометрия – это безболезненная, нетравматичная процедура, которую пациенты переносят хорошо. Специальную подготовку перед исследованием проводить не нужно. Больному необходимо лишь устранить с тела все рентгеноконтрастные предметы.
Что такое сцинтиграфия
Сцинтиграфией скелета (остеосцинтиграфией, радиоизотопным сканированием) называют метод диагностики, основанный на регистрации с помощью гамма-камеры накопления и перераспределения в костной ткани радиофармпрепарата, введенного в организм пациента внутривенно. Радиоизотопное исследование костей скелета показано, если есть подозрения на:
- онкологическое заболевание;
![]()
- перелом кости, четко не просматриваемый на рентгеновском снимке;
- воспаление в костях и/или суставах;
- деформации в костной ткани, спровоцированные низким качеством или нестабильностью протезов.
Противопоказания к сцинтиграфии такие же, как и к обычному рентгенологическому исследованию. Кроме того, если пациентка – кормящая мать, ей рекомендуется прервать грудное вскармливание не менее чем на 2 суток после процедуры.
Особой подготовки перед радиоизотопным сканированием не требуется.
В течение 1 часа после введения радиофармпрепарата больному нужно выпить 1 литр воды для снижения лучевой нагрузки и улучшения накопления в костях радиоактивного вещества, а перед началом исследования опорожнить мочевой пузырь.
Как расшифровываются результаты исследования
Кости в норме достаточно плотные, хорошо задерживают рентгеновское излучение. В связи с этим на снимке они окрашены в яркий белый цвет. Рентгенологическая семиотика костной патологии проявляется в виде аномальных зон – просветлений и затемнений.
Просветлениями называются участки с меньшей плотностью, чем у костей, имеющие на изображении серо-черные оттенки. Они могут соответствовать линиям переломов, зонам остеопороза и воспалительного разрушения костей, злокачественным новообразованиям.

Затемнения – это, наоборот, участки с повышенным уровнем плотности. Белый цвет, в который они окрашены, значительно ярче, чем оттенок кости. Затемнения указывают на вколоченный перелом трубчатых костей и позвонков, остеосклероз.
Белые четко очерченные пятна на рентгене кости свидетельствуют о наличии такого доброкачественного новообразования, как остеома. В отличие от многих других опухолей, она состоит из костной ткани, имеет высокую плотность, поэтому и отображается в виде затемнения, а не просветления.
Если рентгеновский снимок сделан для контроля срастания перелома, на нем можно рассмотреть костные мозоли, которые формируются в месте травмы и свидетельствуют о ее заживлении.
Приблизительно в течение 12 месяцев мозоль рассасывается – то есть перестраивается в нормальную костную ткань.
Формирующаяся костная мозоль на рентгене имеет вид слегка затемненного облака вокруг места, в котором случился перелом. После кальцификации на снимке она окрашена в яркий белый цвет.
Разрешено ли проводить рентгенологическую диагностику детям
Данный метод применяется для обследования детей любого возраста в том случае, если невозможно поставить диагноз при помощи других диагностических процедур. Прежде всего, рентгенография проводится при подозрениях на травмы костей и суставов, полученные не только в результате несчастных случаев, но и при тяжелых родах.
Как показывает статистика, у детей и подростков из-за хрупкости костей случаются переломы намного чаще, чем у взрослых людей.
При неоднократных переломах проводится рентгенологическая денситометрия для детей, которая позволяет оценить степень плотности костной ткани, а также проконтролировать процесс развития скелета и минерализации костей.
Иногда у ребенка те или иные отделы скелета останавливаются в росте. В таком случае возникает необходимость проверить, открыты ли зоны роста костей. В норме они закрываются к 25 годам и на снимке никак не выделяются. Открытые же ростковые зоны костей хорошо видны на рентгенограммах в виде полосок просветления в костной ткани.
Рентгенография является наиболее быстрым и недорогим способом оценки состояния костной ткани. Оборудование для нее имеется практически в каждом медицинском центре. В связи с этим данный вид исследования интенсивно используется даже для диагностики неотложных состояний. Доза облучения мала и не вызывает в организме взрослого человека каких-либо нарушений. После обследования нет необходимости в реабилитации пациента.
Но иногда из-за невысокой разрешающей способности рентген плечевой кости, стопы, черепа и других участков скелета не позволяет рассмотреть незначительные патологические изменения в костной ткани. Кроме того, с помощью рентгенограммы нельзя оценить состояние сосудов, нервов, мягких тканей вокруг костей. С этой целью назначаются другие виды диагностики – компьютерная томография (КТ), магнитно-резонансная томография (МРТ).
Травматология – рентгенограммы 1 часть : Видео
При съемке тучных людей производят компрессию мягких тканей живота с помощью широкого пояса.
Пучок рентгеновского излучения направляют на точку пересечения линии, соединяющей верхние передние подвздошные ости со срединной линией. Фокусное расстояние — 100 см (рис. 382).
При необходимости может быть выполнен снимок одной тазовой кости в прямой задней проекции. Для того, чтобы крыло подвздошной кости было параллельно кассете, противоположную сторону приподнимают на 15—20°, подкладывая под нее мешочки с песком для фиксации. В этих случаях используют кассету размером 24X30 см, располагая ее в кассетодержателе
в продольном положении.
Пучок рентгеновского излучения направляют отвесно на центр крыла подвздошной кости.
Информативность снимка. На снимке таза в прямой задней проекции хорошо видны обе тазовые кости, включающие подвздошную, лобковую и седалищную кости, а также нижние поясничные позвонки, крестец, копчик и тазобедренные суставы.
Выявляются крестцово-подвздошные суставы и лобковое сращение (рис. 383, 384). .png)
На рентгенограмме одной тазовой кости в прямой задней проекции видны те же анатомические образования, что и на обзорном снимке таза.
Однако эта рентгенограмма дает возможность лучше выявить структуру крыла подвздошной кости без проекционных искажений.
Критерием правильности укладки при обзорной рентгенографии таза является симметричность изображения: лобковое сращение соответствует срединной линии, размеры и конфигурация запирательных отверстий одинаковые с обеих сторон.
СНИМОК КРЫЛА ПОДВЗДОШНОЙ КОСТИ В КОСОЙ ПРОЕКЦИИ
Назначение снимка. Снимок предназначен для изучения передней и задней поверхности крыла подвздошной кости. При переломах крыла снимок дает возможность выявить направление смещения отломков. При новообразованиях позволяет уточнить локализацию и степень разрушения подвздошных костей. Снимок в данной проекции более информативен, чем снимок таза в боковой проекции, когда обе тазовые кости проекционно наслаиваются друг на друга, и удается лишь ориентировочно и далеко не на всем протяжении проследить их контуры. Ввиду большого массива мягких тканей по ходу пучка рентгеновского излучения при выполнении снимка таза в боковой проекции качество получаемого снимка, как правило, низкое и в практической работе этот снимок почти не применяется,
.png)
СНИМКИ ЛОБКОВОГО СИМФИЗА В ПРЯМОЙ ПРОЕКЦИИ
Назначение снимков. Снимки лобкового симфиза в прямой проекции выполняют при травматических повреждениях таза с целью выявления перелома лобковой дуги и нарушений соотношений в лобковом симфизе.
Лобковый симфиз более четко определяется на рентгенограммах, произведенных в прямой передней проекции, так как в таких случаях он ближе прилежит к пленке.
При невозможности уложить больного на живот, производят рентгенограмму лобкового симфиза в прямой задней проекции.
.png)
СНИМОК ЛОБКОВОГО СИМФИЗА В АКСИАЛЬНОЙ ПРОЕКЦИИ
Назначение снимка. Снимок применяют для выявления смещения в области лобкового симфиза в переднезаднем направлении при переломах таза, главным образом в тех случаях, когда снимки в прямой проекции оказываются малоинформативными.
Укладка больного для выполнения снимка. Больной сидит на столе.
Срединная плоскость тела перпендикулярна плоскости стола и соответствует его средней линии. Ноги свешены с короткого конца стола, слегка раздвинуты, стопы ротированы внутрь, упираются на подставку. Туловище отклонено кзади. Руки отведены назад, вытянуты, упираются в поверхность стола позади туловища. Кассета размером 18x24 см находится в кассетодержателе в поперечном положении. Передний край ее на 7—8 см выступает вперед от симфиза.
Пучок рентгеновского излучения направляют отвесно через лобковый симфиз на центр кассеты. Фокусное расстояние—100 см (рис. 391, а, б, в), .png)
Информативность снимка. На снимке определяются передние и задние поверхности лобковых и седалищных костей, проекционно наслаивающиеся друг на друга.
Хорошо видна вертикальная полоса просветления, ограниченная внутренними поверхностями вертикальных ветвей лобковых костей, обусловленная лобковым симфизом (рис. 392). .png)
Критерием правильности укладки являются симметричность изображения, раздельное отображение передней и задней поверхностей ветвей лобковой и седалищной костей.
УКЛАДКИ ДЛЯ РЕНТГЕНОГРАФИИ ТАЗОБЕДРЕННОГО СУСТАВА
СНИМКИ ТАЗОБЕДРЕННОГО СУСТАВА В ПРЯМОЙ ПРОЕКЦИИ
Назначение снимков. Выполнение снимков тазобедренных суставов в прямой проекции показано при различных заболеваниях сустава: воспалительных, в том числе туберкулезных поражениях; дегенеративнодистрофических, аномалиях развития и др., а также при травмах.
Укладка больного для выполнения снимков. Существует несколько вариантов укладки для снимка тазобедренного сустава в прямой проекции: рентгенография одного тазобедренного сустава и сравнительная рентгенография обоих тазобедренных суставов на одной пленке, что чаще всего делают детям для сопоставления ширины суставной щели и положения головки бедренной кости с той и другой стороны.
Фокусное расстояние — 100 см (рис. 393, а, б).
2. Для сравнительной рентгенографии обоих тазобедренных суставов в прямой проекции.больного укладывают так же, как и для обзорного снимка таза, но при этом обе нижние конечности симметрично ротируют внутрь на 10—20°. В заданном положении стопы фиксируют мешочками с песком, накладывая их сверху на область голеностопных суставов. Снимки производят с обязательной защитой гонад <рис. 394).
3. В тех случаях, когда ротация бедра невозможна, с целью получения изображения шейки бедренной кости без проекционных искажений рентгенографию тазобедренного сустава выполняют в прямой передней проекции. При этом больной лежит на животе. Противоположная половина таза приподнята на 15—20°, под нее для фиксации подложены мешочки с песком или валики. Проекция головки тазобедренного сустава соответствует середине кассеты, на нее отвесно и направляют пучок рентгеновского излучения (рис. 395). .png)
4. При сгибательной контрактуре в тазобедренном суставе снимок в прямой проекции выполняют в условиях полусидячего положения больного. Руки отведены назад и упираются ладонями в поверхность стола позади туловища. Ноги выпрямлены в коленных суставах, протянуты вдоль снимочного стола. Расположение кассеты и центрация пучка рентгеновского излучения такие же, как и при выполнении обычного снимка тазобедренного сустава в прямой проекции (рис. 396),
Информативность снимков. На снимке тазобедренного сустава в прямой проекции определяются тело подвздошной кости, полулунная поверхность вертлужной впадины, головка бедренной кости, рентгеновская суставная щель тазобедренного сустава, шейка бедренной кости, большой и малый вертелы и межвертельный гребень. Хорошо видна своеобразная костная структура как в области тела подвздошной кости, так и в области шейки бедренной кости, где костные балки имеют веерообразное направление. Ниже вертелов видны контуры медиальной и латеральной поверхностей диафиза бедра, корковое вещество и мозговая полость (рис. 397).
.png)
СНИМКИ ТАЗОБЕДРЕННОГО СУСТАВА В БОКОВОЙ ПРОЕКЦИИ
Назначение снимков. Снимки предназначены для отображения передней и задней поверхности головки бедренной кости, частично шейки, большого вертела и верхнего отдела диафиза бедра.
1. Рентгенография тазобедренного сустава в боковой проекции с отведением бедра. Больной лежит на спине. Исследуемую конечность сгибают в коленном суставе под углом 90°, максимально отводят в тазобедренном суставе в сторону. Бедро и голень наружной поверхностью прилежат к столу. Стопа подошвой касается внутренней поверхности коленного сустава противоположной конечности. Для более плотного прилегания бедра снимаемой конечности к плоскости стола противоположную сторону таза несколько приподнимают (на 10—15°), под нее подкладывают мешочки с песком или ватные валики. Кассету размером 24 х 30 см помещают в кассетодержателе таким образом, чтобы средняя продольная линия ее соответствовала направлению диафиза бедренной кости, а центр кассеты соответствовал проекции головки бедренной кости, на которую отвесно и направляют пучок рентгеновского излучения (рис. 398, а, б).
2. Рентгенография тазобедренного сустава в боковой проекции без отведения конечности производится в тех случаях, когда изменять положение конечности не рекомендуется (в случаях подозрения на перелом шейки бедра) или когда отведение в тазобедренном суставе невозможно в связи с различными заболеваниями сустава. Укладка может быть осуществлена двумя способами: а) больной лежит на спине. Исследуемая конечность вытянута, сагиттальная плоскость стопы перпендикулярна плоскости стола (стопа не отклонена ни кнутри, ни кнаружи). Противоположная конечность согнута в тазобедренном и коленном суставах под прямым углом, стопа лежит на специальной высокой подставке. Кассету располагают перпендикулярно плоскости стола у наружной поверхности исследуемого бедра таким образом, чтобы плоскость ее находилась под углом 40—50° к диафизу бедренной кости. При этом плоскость кассеты устанавливается параллельно плоскости шейки бедра. Верхним коротким ребром
кассета упирается в мягкие ткани области гребня подвздошной кости.
Кассету в заданном положении удерживает сам больной. Середине кассеты должен соответствовать большой вертел. В некоторых случаях проекция большого вертела оказывается расположенной ниже уровня центра кассеты. Тогда таз больного приподнимают на плоской подставке или поролоновых прокладках до необходимого уровня. Пучок рентгеновского излучения направляют со стороны внутренней поверхности бедра в горизонтальной плоскости латерально и вверх под углом 35—40° к плоскости диафиза бедра через шейку перпендикулярно плоскости кассеты в ее центр. Необходимо использовать неподвижную отсеивающую решетку.
Фокусное расстояние — 60—80 см (рис. 399, а, 6); б) больной лежит на спине. Кассета размером 24 х 30 см установлена вертикально с упором на длинное ребро вплотную к внутренней поверхности бедра. Короткое ребро кассеты упирается в область паха. Пучок рентгеновского излучения направляют в горизонтальной плоскости сверху и снаружи под углом 30° к срединной сагиттальной плоскости в центр кассеты. Необходимо использовать неподвижную отсеивающую решетку (рис. 400, а, б). .png)
середину расстояния между седалищным бугром и верхней задней остью подвздошной кости вышележащей стороны соответственно центру кассеты (рис. 401).
Лучевая диагностика считается относительно безопасной, но существует вероятность возникновения негативных последствий. Назначается рентген только в крайних случаях, когда требуется получить важную информацию, и польза от проведения процедуры превышает вред. Рентген костей — самое распространенное исследование, проводимое в медицине.
Что это такое?
Исследование внутреннего строения объектов, которые благодаря рентгеновским лучам проецируются на бумагу или пленку. Для получения снимков костей используется рентгенография костной ткани. Она помогает определить состояние:
- кисти;
- запястья;
- предплечья;
- локтевого сустава;
- плеча;
- стопы;
- голеностопного сустава;
- костей голени;
- коленного сустава;
- бедра;
- тазобедренного сустава;
- костей таза;
- позвоночника.
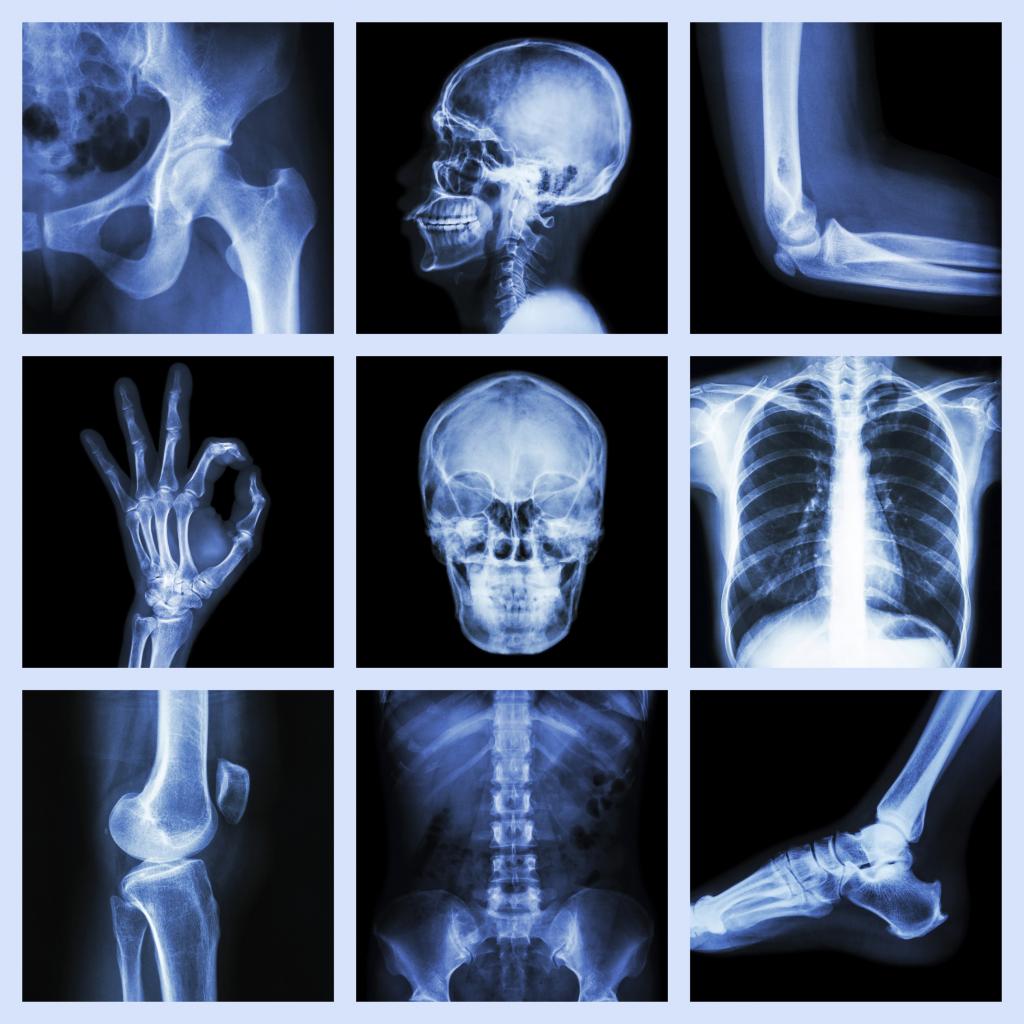
Многие люди уже знакомы с процедурой, так как показания для проведения рентгена костей охватывают обширный спектр заболеваний, не учитывая травмы и переломы.
Виды рентгеновских исследований
Лучевая диагностики костей происходит при помощи разных агрегатов и методов исследования. Все зависит от некоторых факторов:
- возраст больного;
- клинической ситуации;
- основной патологии;
- сопутствующих факторов.
Такой метод незаменим в распознавании причин патологии, играет важную роль в постановке правильного диагноза и лечения пациента.
В медицинской практике существуют следующие виды рентгена костей:
- Пленочная рентгенография.
- Цифровая.
- Компьютерная томография.
- Рентгеновская денситометрия.
- Рентген костей с использованием контрастных веществ и другие методы.
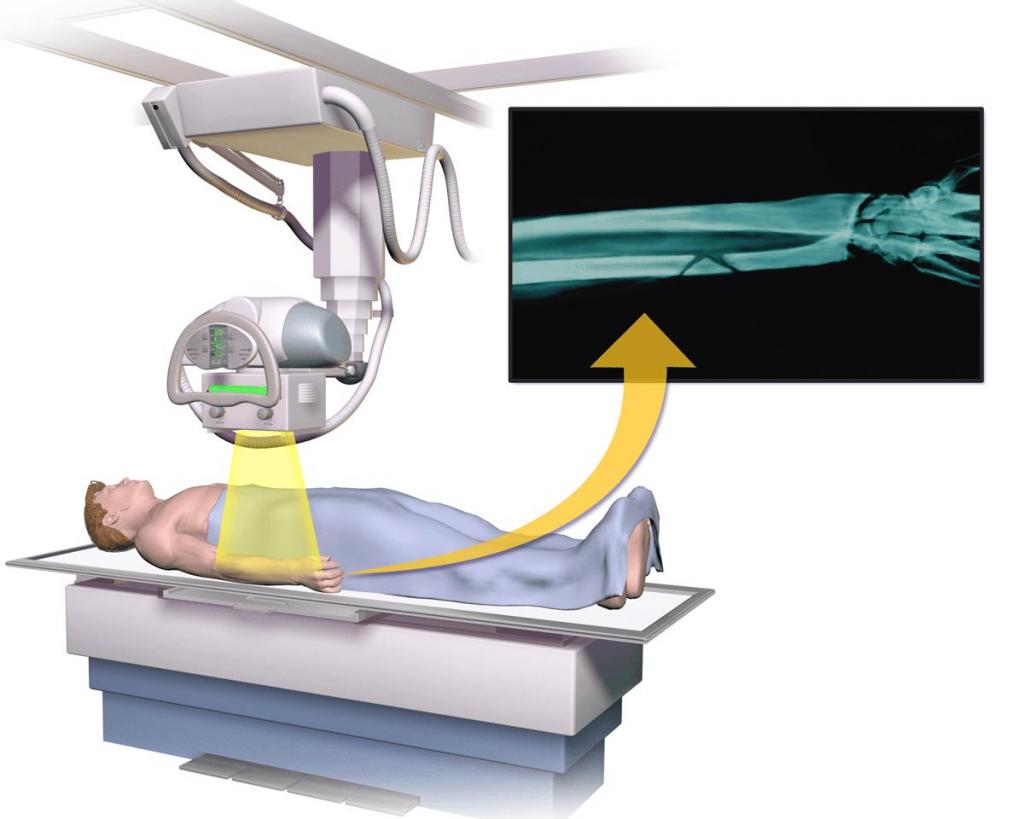
Все эти аппараты служат прекрасным подспорьем медикам при оказании необходимой помощи при:
- переломах кости и вывихах;
- уточнении или обнаружении расположения осколков костей при переломах;
- выявлении инородных тел в мягких тканях или в самих костях;
- контроле ортопедических хирургических вмешательств (протезирование суставов, стабилизация позвоночника и прочее);
- конкретизации определенных диагнозов (артрит, патологическое разрастание костной ткани, артроз и другие);
- подозрении на онкологию костной ткани.
Получив результаты этих исследований, специалист уже имеет более объективную картину и делает соответствующие выводы.
Цифровой и пленочный рентген костей
На заре исследований в этой сфере в качестве принимающего элемента использовали фоточувствительный экран или пленку. Сегодня рентгеновская пленка — самый популярный приемник электромагнитного излучения.
Но лучшие результаты показала цифровая рентгенография. Здесь принимающим элементом являются сенсоры, чувствительные к рентгеновскому излучению. Такой вид обладает многими преимуществами:
- высокая чувствительность цифровых датчиков позволяет уменьшить дозу облучения;
- увеличение разрешения снимка и повышение точности;
- не нужно обрабатывать фоточувствительную пленку;
- быстрое и элементарное получение снимка;
- простота обработки, передачи и хранения информации.
Недостатком можно считать только то, что аппаратура стоит дорого, поэтому не во всех медицинских учреждениях она есть.
Рентгенография с контрастным веществом
Такие технологии применяются нечасто, но иногда они крайне необходимы. Процедура выполняется с применением контрастных веществ. Кости человека отличаются от других тканей организма повышенной естественной контрастностью. Существует несколько рентгеноконтрастных методик исследования костной ткани:
- фистулография;
- пневмография;
- артрография;
- ангиография.
Благодаря использованию контрастного вещества получается более четкая информация, отсюда и качественная помощь. Отрицательным моментом в такой диагностике костей являются противопоказания и некоторые ограничения, помимо этого врач-рентгенолог должен иметь большой опыт работы.
Рентген и компьютерная томография (КТ)
Такой метод еще более точен и информативен. С его помощью получают трехмерное изображение любой кости в организме или срезы через любую кость в разных проекциях. Очень точный способ диагностики, но он несет за собой высокую лучевую нагрузку.
Достоинства КТ перед обычным рентгеном кости:
- точность и высокое разрешение;
- трехмерная реконструкция изучаемой части тела;
- допустимость получения любой проекции, когда обычный рентген проводится только в двух или трех проекциях;
- изображение получается неискаженным;
- параллельно можно рассмотреть мягкие ткани и сосуды;
- исследование проводится в реальном времени.
КТ делают не чаще раза в год из-за высокой лучевой нагрузки. Обычно исследуют сложные патологии (межпозвоночные грыжи, остеохондроз, опухолевые недуги).
Магнитно-резонансная томография (МРТ)
Благодаря такому виду рентгена получается четкое изображение внутренних устройств организма в разнообразных плоскостях. А также выполняется трехмерная реконструкция тканей и органов человека. Лучевая нагрузка при исследовании МРТ сведена к нулю.
Принцип работы аппарата основан на том, чтобы придать атомам, из которых состоит организм, магнитный импульс. После этого энергия, освобожденная атомами при возврате к исходному состоянию, считывается.
Нельзя использовать такой метод, если в организме находятся кардиостимуляторы или имплантаты. Диагностика дорогостоящая, это считается недостатком.
Денситометрия костей
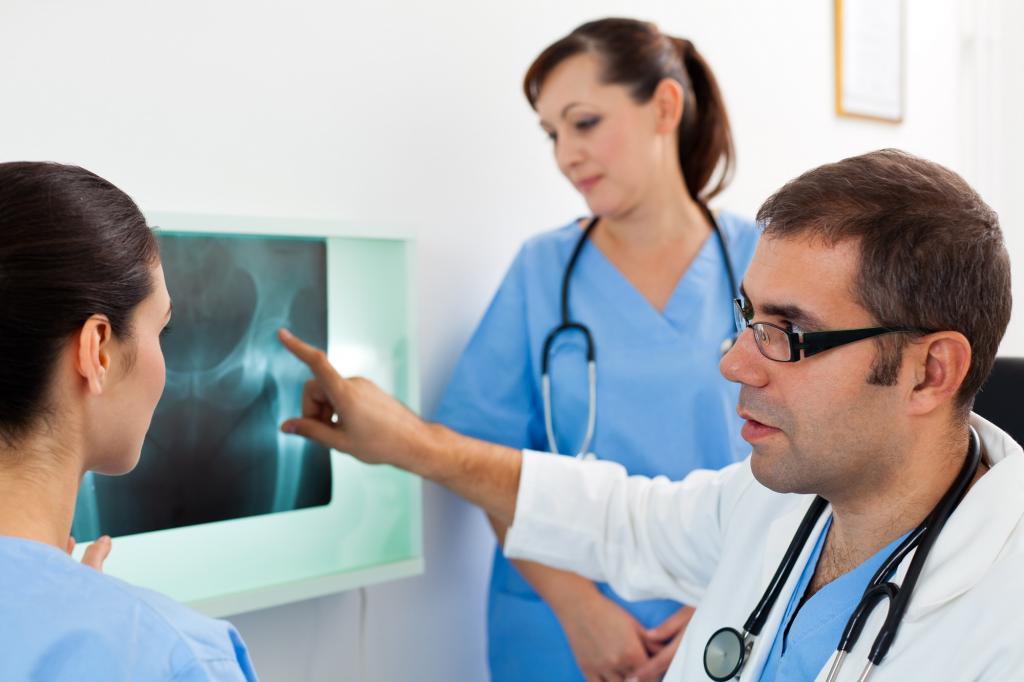
Это современный неинвазивный метод определения плотности костей, выполняемый для диагностики остеопороза. При такой патологии в костях снижается содержание минералов, обычно это кальций, из-за чего костная ткань становится хрупкой. Наиболее опасным остеопороз является для шейки бедра и позвоночника.
Выделяют несколько видов такого исследования:
- Ультразвуковая денситометрия — самый безопасный способ нелучевых современных методов, определяющий плотность костных тканей.
- Рентгеновская денситометрия — высокоточный способ определения минеральной массы костных тканей.
- Фотонная абсорбциометрия — оценивает поглощение костями радиоизотопа.
Метод позволяет обнаружить малейшую потерю плотности (от 3 до 5 %). Чем выше потеря, тем хуже устойчивость костей к повреждениям. Метод базируется на степени отражения ультразвуковых волн от поверхности костей. Преимущества способа:
- процедура длится недолго;
- материально доступен;
- нет болевых ощущений;
- можно неоднократно назначать беременным женщинам.
Насколько вреден рентген плотности костей? Отсутствие лучевого воздействия показывает, что такой метод абсолютно безвреден.
Приготовления к процедуре
Любое успешное исследование и лечение зависит от подготовки. Обычно все предельно просто, но все зависит от локализации участка, который необходимо просмотреть:
- Рентген черепа никаких особенных действий не предусматривает. Женщины должны вытащить из ушей украшения, из волос шпильки, заколки, если есть пирсинг на языке и в носу, его тоже необходимо снять.
- Для информативного фото рентгена костей конечностей необходимо, чтобы на коже больного не было масляных повязок, йода, полос пластыря. При наличии гипса специалист уточняет, будет ли снят гипс. В случае необходимости снятия гипсовой повязки процедура проходит под контролем врача, после снова накладывается гипс.
- Обследование нарушения целостности костей ребер, плечевого пояса, грудины, верхних отделов позвоночного столба не требует никаких предварительных приготовлений.
- А вот подготовка к рентгену костей пояснично-крестцового отдела позвоночного столба и тазобедренного сустава необходима. Для этого требуется за 48 часов до обследования ограничить употребление пищи провоцирующей газообразование, сделать очистительную клизму.
Проведение процедуры
Во время исследования любую часть скелета необходимо оголить и внимательно слушать рекомендации специалиста:
- поворачиваться в нужном направлении;
- задерживать дыхание;
- сохранять состояние покоя.
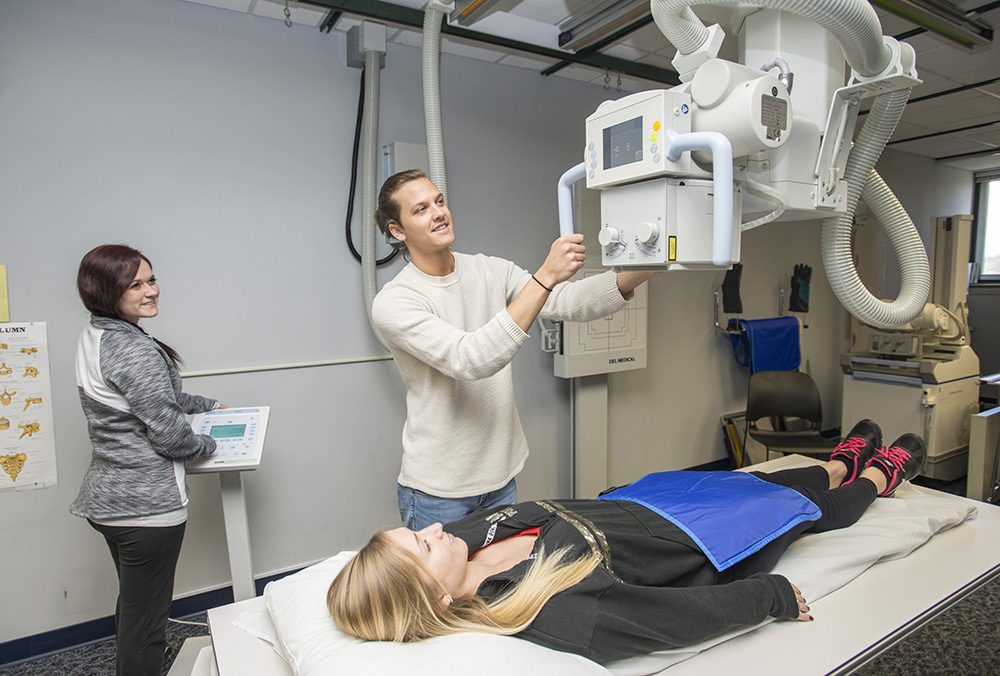
Для визуализации разных участков тела следует четко выполнять просьбы рентгенолога:
- При переломе кости рентген тазобедренного сустава выполняют следующим образом: пациент раздевается, ложится на стол с вытянутыми вдоль тела руками, сохраняет неподвижность и полное спокойствие на период проведения процедуры (примерно минуту).
- Лучевая диагностика черепной коробки проводится в положении лежа или сидя. Голова пациента (при помощи специальных приспособлений) фиксируется в нужном положении. В зависимости от необходимости и назначения специалиста, снимок может выполняться в нескольких проекциях.
- Описание рентгена костей нижних конечностей. Процедура предполагает использование разнообразных дополнительных средств (подкладки, подушки, валики), чтобы зафиксировать ногу в нужном положении. Для этого пациента укладывают на стол, фиксируют ногу, грудь и таз покрывают свинцовым фартуком и делают снимки. Во время процедуры задерживается дыхание, сохраняется неподвижность. При оценке состояния суставов назначают обследование проблемы с нагрузкой на ногу. Иногда требуется сделать несколько снимков.
Для сравнения часто делают снимок и здоровой конечности. Ребенку при рентгене перелома кости делают снимок росткового участка формирования кости с противоположной стороны. Все процедуры проходят абсолютно безболезненно и длятся максимум 10 минут.
Подготовка детей к рентгену
С детьми все может быть немного сложнее. Иногда приходиться найти к ребенку особый подход, все зависит от возраста. Деткам помладше тяжело сохранять спокойствие и неподвижность в нужном положении, к тому же они боятся врачей. При активном сотрудничестве родителей и медицинских работников все может пройти быстро и благополучно.

Назначается ребенку рентген костей или других органов в крайнем случае, когда нет других способов диагностики и мало времени для установления правильного диагноза.
Для ребенка допустимая доза рентгена колеблется, все зависит от самого недуга и регулярности проведения обследований.
Врачи советуют детям до 14 лет процедуру не проводить.

Преимущества и риски
Основным риском для здоровья считают лучевое воздействие на организм человека. Доза облучения напрямую зависит от качества аппарата, чем он современнее, тем безопаснее. Как часто можно делать рентген костей или других органов?
Особых ограничений для обследования нет, но с осторожностью к процедуре стоит подойти:
- женщинам во время беременности и в период лактации;
- пациентам в тяжелом состоянии;
- пациентам с гиперкинезами.
Рентген может нанести вред здоровью, если делать его в больших дозах. Проводить процедуру нужно только по назначению доктора.
Читайте также:




