Ревматическая лихорадка с вовлечением сердца что это
Острая ревматическая лихорадка — это воспалительное заболевание, которое может развиваться в результате тяжелых инфекционных заболеваний, например, ангины, скарлатины, кори и других. Острые инфекции ангины и скарлатины обычно вызывает стрептококк группы А.
Ревматическая лихорадка особенно распространена у детей в возрасте от 5 до 15 лет. Встречаются случаи возникновения этого состояния и у детей младшего возраста, и у взрослых. Особенно часто это заболевание возникает в развивающихся странах, а в США и развитых странах Европы его частота низкая.
Ревматическая лихорадка может вызывать различные осложнения работы сердца, в том числе быть причиной повреждения сердечных клапанов, сердечной недостаточности. Лечение такого состояния направлено, прежде всего, на снятие воспаления, уменьшение разрушающего эффекта, оказываемого заболеванием на ткани сердца, уменьшение болевых ощущений и предотвращение рецидива заболевания в будущем.
Ревматическая лихорадка с вовлечением сердца
Ревматическая лихорадка с вовлечением сердца возникает после инфекции дыхательных путей и ротовой полости, вызванной воздействием стрептококковых бактерий или стрептококков группы А. Точный механизм взаимодействия между стрептококками и ревматической лихорадкой неизвестен, однако медики полагают, что бактерия оказывает значительное влияние на иммунную систему.
Стрептококковые бактерии содержат белок, похожий на белок определенных тканей организма. Таким образом, клетки иммунной системы, которые, как правило, нацелены на бактерии, могут относиться враждебно к тканям организма, как если бы ткани являлись инфекционными агентами. В особенности атакам иммунной системы подвергаются такие органы и ткани, как сердце, кожа, суставы и центральная нервная система. Такая реакция иммунной системы вызывает сильное воспаление, что и называется ревматической лихорадкой.
Осложнения, даваемые инфекцией на сердце, приводят к развитию ревматической лихорадки с вовлечением сердца. Это означает, что от процесса воспаления может пострадать любая часть сердца, любая его составляющая (ткань, клапан, оболочка, мышца). Если больной быстро получает необходимое лечение антибиотиками и стрептококки уничтожаются, ревматическая лихорадка не развивается, и осложнений можно избежать. Если же больные (преимущественно дети и подростки) эпизодически болеют ангиной или скарлатиной, не выздоравливая полностью, существует высокий риск возникновения ревматической лихорадки.
Симптомы ревматической лихорадки с вовлечением сердца
- болезненность суставов: лодыжек, коленей, локтей, запястий;
- покраснение и отек суставов;
- появление маленьких, безболезненных подкожных узелков;
- боль в груди;
- шумы в сердце;
- постоянное чувство усталости;
- плоская или слегка выдающаяся над поверхностью кожи сыпь с ровной кромкой (эритема);
- неконтролируемые движения конечностей (хорея Сиденхэма), чаще всего проявляется на руках, ногах и лице;
- вспышки смеха или плача, как сопутствующий симптом хореи Сиденхэма.
Вовлечение сердца в процесс воспаления приводит к следующим состояниям:
- стеноз клапана;
- утечка крови из-под клапана в неправильном направлении;
- повреждение сердечной мышцы;
- мерцательная аритмия;
- сердечная недостаточность.
Лечение ревматической лихорадки с вовлечением сердца
Цель лечения ревматической лихорадки с вовлечением сердца: уничтожение стрептококков группы А, облегчение симптомов, контроль воспаления и предотвращение появления воспаления после окончания курса лечения
Наиболее эффективные и используемые во всем мире средства лечения ревматической лихорадки это:
1. Антибиотики
Чаще всего больным назначают обычный пенициллин или другой антибиотик, который сможет уничтожить оставшиеся после заболевания стрептококки. После полного курса лечения антибиотиками назначают второй курс. Это лечение является профилактическим, и длится порой не один год (средняя продолжительность курса профилактического лечения может составлять 5 лет).
2. Противовоспалительные препараты
Популярные средства: Напроксен, Аспирин, Анапрокс, Напросин и другие. Эти лекарства уменьшают воспаление, боль, снимают симптомы лихорадки. Если больной не реагирует на лечение противовоспалительными препаратами, назначают кортикостероиды, например, преднизон.
3. Противосудорожные препараты
Показаны при осложнениях, в частности, при хорее Сиденхэма. Назначают вальпроевую кислоту (Депакин) или карбамазепин (Экватор, Карбатрол).
Острый ревматический перикардит
Ревматический перикардит — это воспаление и отек перикарда, фиброзного мешка, окружающего сердце. Это заболевание может быть предшественником сердечного приступа и наоборот, его следствием.
Перикард — это защитный барьер сердца, который оберегает этот орган от инфекций или воспаления соседних тканей. Он состоит из наружного волокнистого слоя и внутренней серозной оболочки, содержащей мезотелиальные клетки. Волокнистый слой — это мешок в форме колбы, окружающий сердце со всех сторон. Серозный перикард или внутренний слой — это тонкая ткань, примыкающая к поверхности сердца, прикрепленная к эпикарду (наружной оболочке) слоем жировой ткани. Внутренний перикард соединен с внешним и формирует единую защитную систему сердца.
Симптомы ревматического перикардита
Основным симптомом перикардита является боль в груди. Болевые ощущения могут распространяться на область шеи, позвоночника, левой руки и левого плеча. Кроме того, больные часто жалуются на температуру, испытывают одышку, тахипноэ (учащенное и поверхностное дыхание), кашель, дисфагию. Отмечается ночная потливость, снижение веса.
Боль в сердце при остром ревматическом перикардите ноющая, тупая, интенсивность варьируется от средней до тяжелой. Больной может ощущать в груди жар, покалывание, пульсацию. Боль усиливается во время вдоха и в положении лежа на спине, а также при наклоне вперед из положения сидя. У детей часто присутствуют боли в животе. Интересно, что симптоматический ревматоидный перикардит имеет тенденцию возникать у пациентов с артритом, плевритом и другими осложнениями, которые уже лечат с помощью кортикостероидов и антималярийных препаратов.
Лечение ревматического перикардита
Лечение перикардита должно быть скорректировано в соответствии с первопричиной заболевания.
Основные методы лечения следующие.
1. Фармакологическое
Нестероидные противовоспалительные препараты (НПВП) являются основой этого вида лечения. Они помогают облегчать боли в груди у 85-90% пациентов. Лечение такого типа может длиться от 7 до 14 дней. Препарат Колхицин применяют отдельно или комплексно с НПВП, если имеют дело с рецидивом заболевания.
2. Хирургическое
Процедура перикардиэктомии или перикардиотомии. Перикардиэктомия (перикардиотомия) — наиболее эффективная хирургическая процедура, которая может помочь при обширном воспалении и скоплении большого количества жидкости в перикарде. Чаще всего применяется для лечения эффузивного или рецидивирующего перикардита у пациентов с количеством жидкости более 250 мл.
Что такое ревматическая лихорадка с поражением сердца
Ревматическая лихорадка с поражением сердца — это осложнение тонзиллита либо фарингита, вызванное специфической стрептококковой инфекцией и протекающее в виде аутоиммунного системного воспалительного заболевания соединительной ткани с преимущественным поражением сердца.
Заболевание также известно как
- Острая ревматическая лихорадка;
- ревмокардит;
- хроническая ревматическая болезнь сердца;
- ревматизм.
На английском заболевание называется:
- rheumatic fever;
- acute rheumatic fever;
- chronic rheumatic heart diseases;
- rheumatic carditis.
Причины
Причина острой ревматической лихорадки — бета-гемолитический стрептококк группы А, который провоцирует выработку антител против собственных тканей организма из-за неспособности иммунной системы точно различить антиген микроорганизма. Антитела соединяются с клетками тканей сердца и провоцируют развитие воспаления и их гибель.
Кто в группе риска
- Преимущественно лица молодого возраста 5-15 лет;
- повторно перенесшие стрептококковые инфекции ЛОР-органов.
Как часто встречается
Во всём мире насчитывается 33,4 миллиона человек, страдающих ревматической болезнью сердца. Ежегодно происходят 300-500 тысяч новых случаев ревматической лихорадки (60 % которых провоцируют развитие хронической ревматической болезни сердца) и 230 тысяч смертей в результате её осложнений.
Классификация
- Острая ревматическая лихорадка, при которой кардит развивается в 80 % случаев у детей и в 90 % у взрослых;
- повторная ревматическая лихорадка приводит к развитию ревмокардита в 100 % случаев.
Симптомы
Клинические проявления ревматической лихорадки с поражением сердца зависят от того, какой именно отдел сердца пострадал больше всего, а также активности самого ревматического процесса.
Обычно симптомы появляются через 2-4 недели после эпизода стрептококковой инфекции и включают в себя:
- повышение температуры тела до 38 градусов и выше;
- боль в области сердца;
- боль в крупных суставах;
- одышка при физической нагрузке и в покое;
- учащённое сердцебиение.
Центральное место в клинической картине ревматической лихорадки занимает поражение сердца — ревматический кардит. В патологический процесс последовательно вовлекаются миокард, эндокард и перикард. Воспаление внутренней оболочки сердца (эндокарда) может спровоцировать временное или постоянное поражение клапанов сердца, что, в свою очередь, приводит к формированию ревматических сердечных пороков. Повторные атаки острой ревматической лихорадки, как правило, усугубляют выраженность клапанной патологии.
Ревматическая лихорадка чаще всего влияет на митральный клапан, вследствие чего формируется его стеноз, обратный ток крови в области клапана либо происходит повреждение сердечной мышцы (миокардит).
Диагностика заболевания
При обследовании отмечается умеренное снижение артериального давления, тахикардия, расширение границ сердца влево, при выслушивании сердца — приглушение тонов и характерное изменение ритма сердца.
- Клинический анализ крови выявляет воспалительные изменения в лейкоцитарной формуле и повышение СОЭ;
- АлАТ, АсАТ, креатинин, мочевина — для оценки выраженности процесса разрушения клеток на фоне аутоиммунного процесса, а также оценки функции почек;
- С-реактивный белок — один из основных критериев для оценки активности воспалительного процесса;
- антистрептолизин О — один из маркеров имеющейся или перенесенной стрептококковой инфекции;
- ревматоидный фактор — в некоторых случаях используется для дифференциальной диагностики ревматоидного артрита и ревматизма;
- посев отделяемого лор-органов (мазка из носа/зева) для определения В-гемолитического стрептококка группы А.
Электрокардиография — проводится для оценки функциональных нарушений, вызванных заболеванием, позволяя оценить наличие аритмии, перегрузки различных отделов сердца, патологии обмена и других негативных изменений.
Рентгенография органов грудной клетки — для оценки структурных изменений миокарда и наличия жидкости в полости перикарда (внешней оболочке сердца).
Эхокардиография — определение структурных изменений миокарда, его сократимости, скорости и направления кровотока в различных отделах сердца, наличия жидкости в околосердечном пространстве.
Лечение
- Эрадикация стрептококка;
- подавление активности воспалительного процесса;
- предупреждение развития ревматического порока сердца.
Имеют значение как методы профилактики, а не лечения.
Антибактериальные препараты назначают для эрадикации стрептококка группы А;
нестероидные противовоспалительные средства — при слабо выраженном воспалительном процессе в клапанах сердца и минимальной активности ревматического процесса;
глюкокортикостероиды — мощные противовоспалительные препараты, которые назначаются при активном ревматическом процессе.
Для коррекции застойной сердечной недостаточности, которая может развиться вследствие поражения клапанов сердца или у больных с ревматическими пороками сердца, дополнительно назначаются диуретики, ингибиторы АПФ, бета-адреноблокаторы, сердечные гликозиды.
При значительных клапанных изменениях проводят протезирование клапанов.
Физиотерапевтическое лечение при острой ревматической лихорадке противопоказано.
Возможные осложнения
- Пороки клапанного аппарата сердца;
- сердечная недостаточность;
- нарушения ритма сердца.
Профилактика
Своевременная эффективная антибиотикотерапия инфекций, вызванных бета-гемолитическим стрептококком группы А, — основа первичной профилактики.
Пациентам с хронической ревматической болезнью сердца рекомендуется регулярное динамическое наблюдение у ревматолога и кардиолога для предотвращения прогрессирования заболевания и повторных атак ревматической лихорадки.
Длительность приёма антибиотиков в целях вторичной профилактики устанавливается индивидуально, может составлять 5 лет и более. Пациентам со сформированным пороком сердца профилактика нужна пожизненно.
Прогноз
Ревматическая лихорадка способна разрешиться самостоятельно в течение 12 недель, при проведении терапии — не позднее двух недель, однако окончательный прогноз определяется уровнем вовлечения сердца. Длительное применение низких доз антибиотиков поможет предотвратить рецидивы ревматической лихорадки.
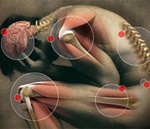
Ревматизм – воспалительное инфекционно-аллергическое системное поражение соединительной ткани различной локализации, преимущественно сердца и сосудов. Типичная ревматическая лихорадка характеризуется повышением температуры тела, множественными симметричными артралгиями летучего характера, полиартритом. В дальнейшем могут присоединяться кольцевидная эритема, ревматические узелки, ревматическая хорея, явления ревмокардита с поражением клапанов сердца. Из лабораторных критериев ревматизма наибольшее значение имеют положительный СРБ, повышение титра стрептококковых антител. В лечении ревматизма используются НПВС, кортикостероидные гормоны, иммунодепрессанты.
- Причины и механизм развития ревматизма
- Классификация ревматизма
- Симптомы ревматизма
- Осложнения ревматизма
- Диагностика ревматизма
- Лечение ревматизма
- Прогноз и профилактика ревматизма
- Цены на лечение
Общие сведения
Ревматизм (синонимы: ревматическая лихорадка, болезнь Сокольского — Буйо) протекает хронически, со склонностью к рецидивам, обострения наступают весной и осенью. На долю ревматического поражения сердца и сосудов приходится до 80% приобретенных пороков сердца. В ревматический процесс часто оказываются вовлеченными суставы, серозные оболочки, кожа, центральная нервная система. Частота заболеваемости ревматизмом составляет от 0,3% до 3%. Ревматизм обычно развивается в детском и подростковом возрасте (7-15 лет); дети дошкольного возраста и взрослые заболевают гораздо реже; в 3 раза чаще ревматизмом страдают лица женского пола.

Причины и механизм развития ревматизма
Ревматической атаке обычно предшествует стрептококковая инфекция, вызываемая β-гемолитическим стрептококком группы А: скарлатина, тонзиллит, родильная горячка, острый отит, фарингит, рожа. У 97% пациентов, перенесших стрептококковую инфекцию, формируется стойкий иммунный ответ. У остальных лиц стойкого иммунитета не вырабатывается, и при повторном инфицировании β-гемолитическим стрептококком развивается сложная аутоиммунная воспалительная реакция.
Развитию ревматизма способствуют сниженный иммунитет, молодой возраст, большие коллективы (школы, интернаты, общежития), неудовлетворительные социальные условия (питание, жилье), переохлаждение, отягощенный семейный анамнез.
В ответ на внедрение β-гемолитического стрептококка в организме вырабатываются антистрептококковые антитела (антистрептолизин-О, антистрептогиалуронидаза, антистрептокиназа, антидезоксирибонуклеаза В), которые вместе с антигенами стрептококка и компонентами системы комплемента образуют иммунные комплексы. Циркулируя в крови, они разносятся по организму и оседают в тканях и органах, преимущественно локализуясь в сердечно-сосудистой системе. В местах локализации иммунных комплексов развивается процесс асептического аутоиммунного воспаления соединительной ткани. Антигены стрептококка обладают выраженными кардиотоксическими свойствами, что приводит к образованию аутоантител к миокарду, еще более усугубляющих воспаление. При повторном инфицировании, охлаждении, стрессовых воздействиях патологическая реакция закрепляется, способствуя рецидивирующему прогрессирующему течению ревматизма.
Процессы дезорганизации соединительной ткани при ревматизме проходят несколько стадий: мукоидного набухания, фибриноидных изменений, гранулематоза и склероза. В ранней, обратимой стадии мукоидного набухания развивается отек, набухание и расщепление коллагеновых волокон. Если на этом этапе повреждения не устраняются, то наступают необратимые фибриноидные изменения, характеризующиеся фибриноидным некрозом волокон коллагена и клеточных элементов. В гарнулематозной стадии ревматического процесса вокруг зон некроза формируются специфические ревматические гранулемы. Заключительная стадия склероза является исходом гранулематозного воспаления.
Продолжительность каждой стадии ревматического процесса составляет от 1 до 2 месяцев, а всего цикла – около полугода. Рецидивы ревматизма способствуют возникновению повторных тканевых поражений в зоне уже имеющихся рубцов. Поражение ткани сердечных клапанов с исходом в склероз приводит к деформации створок, их сращению между собой и служит самой частой причиной приобретенных пороков сердца, а повторные ревматические атаки лишь усугубляют деструктивные изменения.
Классификация ревматизма
Клиническую классификацию ревматизма производят с учетом следующих характеристик:
- Фазы заболевания (активная, неактивная)
В активной фазе выделяется три степени: I – активность минимальная, II– активность умеренная, III – активность высокая. При отсутствии клинических и лабораторных признаков активности ревматизма, говорят о его неактивной фазе.
- Варианта течения (острая, подострая, затяжная, латентная, рецидивирующая ревматическая лихорадка)
При остром течении ревматизм атакует внезапно, протекает с резкой выраженностью симптомов, характеризуется полисиндромностью поражения и высокой степенью активности процесса, быстрым и эффективным лечением. При подостром течении ревматизма продолжительность атаки составляет 3-6 месяцев, симптоматика менее выражена, активность процесса умеренная, эффективность от лечения выражена в меньшей степени.
Затяжной вариант протекает с длительной, более чем полугодовой ревматической атакой, с вялой динамикой, моносиндромным проявлением и невысокой активностью процесса. Латентному течению свойственно отсутствие клинико-лабораторных и инструментальных данных, ревматизм диагностируется ретроспективно, по уже сформировавшемуся пороку сердца.
Непрерывно рецидивирующий вариант развития ревматизма характеризуется волнообразным, с яркими обострениями и неполными ремиссиями течением, полисинромностью проявлений и быстро прогрессирующим поражением внутренних органов.
- Клинико-анатомической характеристики поражений:
- с вовлеченностью сердца (ревмокардит, миокардиосклероз), с развитием порока сердца или без него;
- с вовлеченностью других систем (ревматическое поражение суставов, легких, почек, кожи и подкожной клетчатки, нейроревматизм)
- Клинических проявлений (кардит, полиартрит, кольцевидная эритема, хорея, подкожные узелки)
- Состояния кровообращения (смотри: степени хронической сердечной недостаточности).
Симптомы ревматизма
Симптомы ревматизма крайне полиморфны и зависят от степени остроты и активности процесса, а также вовлеченности в процесс различных органов. Типичная клиника ревматизма имеет прямую связь с перенесенной стрептококковой инфекцией (тонзиллитом, скарлатиной, фарингитом) и развивается спустя 1-2 недели после нее. Заболевание начинается остро с субфебрильной температуры (38—39 °С), слабости, утомляемости, головных болей, потливости. Одним из ранних проявлений ревматизма служат артралгии - боли в средних или крупных суставах (голеностопных, коленных, локтевых, плечевых, лучезапястных).
При ревматизме артралгии носят множественный, симметричный и летучий (боли исчезают в одних и появляются в других суставах) характер. Отмечается припухлость, отечность, локальное покраснение и повышение температуры, резкое ограничение движений пораженных суставов. Течение ревматического полиартрита обычно доброкачественно: через несколько дней острота явлений стихает, суставы не деформируются, хотя умеренная болезненность может сохраняться в течение длительного времени.
Спустя 1-3 недели присоединяется ревматический кардит: боли в сердце, сердцебиение, перебои, одышка; астенический синдром (недомогание, вялость, утомляемость). Поражение сердца при ревматизме отмечается у 70-85% пациентов. При ревмокардите воспаляются все или отдельные оболочки сердца. Чаще происходит одновременное поражение эндокарда и миокарда (эндомиокардит), иногда с вовлеченностью перикарда (панкардит), возможно развитие изолированного поражения миокарда (миокардит). Во всех случаях при ревматизме в патологический процесс вовлекается миокард.
При диффузном миокардите появляются одышка, сердцебиения, перебои и боли в сердце, кашель при физической нагрузке, в тяжелых случаях – недостаточность кровообращения, сердечная астма или отек легких. Пульс малый, тахиаритмичный. Благоприятным исходом диффузного миокардита считается миокардитический кардиосклероз.
При эндокардите и эндомиокардите в ревматический процесс чаще вовлекается митральный (левый предсердно-желудочковый) клапан, реже аортальный и трикуспидальный (правый предсердно-желудочковый) клапаны. Клиника ревматического перикардита аналогична перикардитам иной этиологии.
При ревматизме может поражаться центральная нервная система, специфическим признаком при этом служит, так называемая, ревматическая или малая хорея: появляются гиперкинезы – непроизвольные подергивания групп мышц, эмоциональная и мышечная слабость. Реже встречаются кожные проявления ревматизма: кольцевидная эритема (у 7–10% пациентов) и ревматические узелки. Кольцевидная эритема (аннулярная сыпь) представляет собой кольцевидные, бледно-розовые высыпания на туловище и голенях; ревматические подкожные узелки - плотные, округлые, безболезненные, малоподвижные, единичные или множественные узелки с локализацией в области средних и крупных суставов.
Поражение почек, брюшной полости, легких и др. органов встречается при тяжелом течении ревматизма, крайне редко в настоящее время. Ревматическое поражения легких протекает в форме ревматической пневмонии или плеврита (сухого или экссудативного). При ревматическом поражении почек в моче определяются эритроциты, белок, возникает клиника нефрита. Поражение органов брюшной полости при ревматизме характеризуется развитием абдоминального синдрома: болями в животе, рвотой, напряжением брюшных мышц. Повторные ревматические атаки развиваются под влиянием переохлаждения, инфекций, физического перенапряжения и протекают с преобладанием симптомов поражения сердца.
Осложнения ревматизма
Развитие осложнений ревматизма предопределяется тяжестью, затяжным и непрерывно рецидивирующим характером течения. В активной фазе ревматизма могут развиваться недостаточность кровообращения и мерцательная аритмия.
Исходом ревматического миокардита может являться миокардиосклероз, эндокардита – пороки сердца (митральная недостаточность, митральный стеноз и аортальная недостаточность). При эндокардите также возможны тромбоэмболические осложнения (инфаркт почек, селезенки, сетчатки, ишемия головного мозга и др.). При ревматическом поражении могут развиваться спаечные процессы плевральной, перикардиальной полостей. Смертельно опасными осложнениями ревматизма служат тромбоэмболии магистральных сосудов и декомпенсированные пороки сердца.
Диагностика ревматизма
Объективными диагностическими критериями ревматизма служат разработанные ВОЗ (1988 г.) большие и малые проявления, а также подтверждение предшествующей стрептококковой инфекции. К большим проявлениям (критериям) ревматизма относятся полиартрит, кардит, хорея, подкожные узелки и кольцевидная эритема. Малые критерии ревматизма делятся на: клинические (лихорадка, артралгии), лабораторные (повышение СОЭ, лейкоцитоз, положительный С-реактивный белок) и инструментальные (на ЭКГ - удлинение Р – Q интервала).
Доказательствами, подтверждающими предшествующую стрептококковую инфекцию, служат повышение титров стрептококковых антител (антистрептолизина, антистрептокиназы, антигиалуронидазы), бакпосев из зева β-гемолитического стрептококка группы А, недавняя скарлатина.
Диагностическое правило гласит, что наличие 2-х больших или 1-го большого и 2-х малых критериев и доказательства перенесенной стрептококковой инфекции подтверждает ревматизм. Дополнительно на рентгенограмме легких определяется увеличение сердца и снижение сократительной способности миокарда, изменение сердечной тени. По УЗИ сердца (ЭхоКГ) выявляются признаки приобретенных пороков.
Лечение ревматизма
Активная фаза ревматизма требует госпитализации пациента и соблюдения постельного режима. Лечение проводится ревматологом и кардиологом. Применяются гипосенсибилизирующие и противовоспалительные препараты, кортикостероидные гормоны (преднизолон, триамцинолон), нестероидные противовоспалительные препараты (диклофенак, индометацин, фенилбутазон, ибупрофен), иммунодепрессанты (гидроксихлорохин, хлорохин, азатиоприн, 6-меркаптопурин, хлорбутин).
Санация потенциальных очагов инфекции (тонзиллита, кариеса, гайморита) включает их инструментальное и антибактериальное лечение. Использование антибиотиков пенициллинового ряда при лечении ревматизма носит вспомогательный характер и показано при наличии инфекционного очага или явных признаков стрептококковой инфекции.
В стадии ремиссии проводится курортное лечение в санаториях Кисловодска или Южного берега Крыма. В дальнейшем для предупреждения рецидивов ревматизма в осеннее-весенний период проводят месячный профилактический курс НПВП.
Прогноз и профилактика ревматизма
Своевременное лечение ревматизма практически исключает непосредственную угрозу для жизни. Тяжесть прогноза при ревматизме определяется поражением сердца (наличием и тяжестью порока, степенью миокардиосклероза). Наиболее неблагоприятно с прогностической точки зрения непрерывно прогрессирующее течение ревмокардитов.
Опасность формирования пороков сердца повышается при раннем возникновении ревматизма у детей, поздно начатом лечении. При первичной ревматической атаке у лиц старше 25 лет течение более благоприятно, клапанные изменения обычно не развиваются.
Меры первичной профилактики ревматизма включают выявление и санацию стрептококковой инфекции, закаливание, улучшение социально-бытовых, гигиенических условий жизни и труда. Предупреждение рецидивов ревматизма (вторичная профилактика) проводится в условиях диспансерного контроля и включает профилактический прием противовоспалительных и противомикробных препаратов в осенне-весенний период.
Краткое описание
Острая ревматическая лихорадка (ОРЛ) — системное воспалительное заболевание соединительной ткани с вовлечением в патологический процесс сердца и суставов, инициируемое - гемолитическим стрептококком группы А, возникающее у генетически предрасположенных людей. Широко распространённый на практике термин ревматизм в настоящее время употребляют для обозначения патологического состояния, объединяющего острую ревматическую лихорадку и ревматическую болезнь сердца.
Причины
Симптомы (признаки)
Клиническая картина
• Начало заболевания. Более чем в половине случаев через 2–4 нед после перенесённой стрептококковой носоглоточной инфекции возникают лихорадка, асимметричные боли в суставах, боли в области сердца, одышка, сердцебиение. У остальных больных дебют протекает как моносиндром (кардит, артрит или хорея) • Повторная атака протекает с симптомами кардита.
• Артралгии и ревматический полиартрит (80% пациентов) — типичный реактивный синовит с выпотом жидкости в полость сустава, отёчностью и покраснением периартикулярных тканей, иногда с выраженной болью, болезненностью и ограничением активных и пассивных движений. Характерные признаки:
•• поражение крупных суставов (коленных [чаще всего], голеностопных, локтевых, плечевых и намного реже — лучезапястных) •• симметричность поражения •• мигрирующий, летучий характер артрита •• полная обратимость суставного синдрома, отсутствие изменений на рентгенограммах, восстановление функций суставов •• у детей признаки артрита, как правило, полностью исчезают, а у взрослых можно наблюдать персистирующее течение, ведущее к развитию синдрома Жакку (безболезненной деформации кистей рук с ульнарной девиацией без воспалительных явлений в суставах и без нарушения функций сустава) •• при ревматизме, чаще при повторных атаках, нередко возникает не артрит, а полиартралгия.
• Лихорадка (90%).
• Подкожные узелки (10% пациентов) размером от зерна до горошины с локализацией в периартикулярных тканях могут появиться в период острой ревматической лихорадки. Эти узелки не беспокоят больных, они безболезненны, кожа над ними не изменена. Инволюция узелков происходит в период от нескольких дней до нескольких недель. Наблюдают только у детей.
• Кольцевидная эритема — бледные розовато - красные пятна в диаметре до 5–7 см с чёткими, не всегда ровными краями. Характерны локализация на коже груди, живота, спины и конечностей, спонтанное исчезновение и (редко) рецидивирование. Возникает менее чем у 5% пациентов. Узловатая (нодозная) эритема для ревматизма не характерна.
• Хорея возникает у 10–15% пациентов, чаще у девочек, через 1–2 мес после перенесённой стрептококковой инфекции. Представляет собой хаотические непроизвольные подёргивания конечностей и мимической мускулатуры. Характерно полное исчезновение симптоматики во сне.
• Ревматический кардит (ревмокардит) может быть первичным (первая атака) и возвратным (повторные атаки), с формированием клапанного порока или без него. Клинические симптомы ревмокардита:
•• Кардиалгия. Характерны продолжительные колющие, ноющие боли в области сердца, обычно без иррадиации. При перикардите боли связаны с дыханием, усиливаются в горизонтальном положении.
•• В большинстве случаев отмечают увеличение сердца, не всегда выявляемое физикально. Рекомендуют проводить рентгенографию органов грудной клетки.
•• Аритмии как проявление миокардита ••• Синусовая тахикардия (100 и более в минуту), регистрируемая в покое ••• Фибрилляция предсердий возникает, как правило, при появлении признаков стенозирования митрального клапана ••• Желудочковые (редко) или наджелудочковые экстрасистолы ••• Атриовентрикулярная блокада с удлинением интервала P–Q свыше 0,2 с или появлением периодов Венкебаха (Самойлова–Венкебаха).
•• Снижение звучности первого тона на верхушке сердца, появление третьего тона и шумов. Нежный дующий систолический шум с тенденцией к нарастанию интенсивности и проводимый в подмышечную область — симптом митрального вальвулита. Протодиастолический шум вдоль левого края грудины — признак аортального вальвулита.
•• Признаки застойной сердечной недостаточности редко наблюдают при первичном ревмокардите, намного чаще они сопутствуют возвратному ревмокардиту.
• Острая ревматическая лихорадка длится 6–12 нед. Хронического или непрерывно - рецидивирующего течения не существует.
Диагностика
Лабораторные данные • Увеличение СОЭ, повышение титров антистрептолизина О, АТ к ДНКазе в титре более 1:250 • При бактериологическом исследовании мазка из зева обнаруживают - гемолитический стрептококк группы А.
Инструментальные данные • ЭКГ • Рентгенография органов грудной клетки • ЭхоКГ.
Дифференциальная диагностика • Реактивные артриты • Болезнь Лайма • Инфекционный эндокардит • Вирусный (Коксаки В) миокардит • Пролапс митрального клапана • Функциональные сердечные шумы.
Критерии диагноза Киселя–Джонса–Нестерова (пересмотренные в 1992 г.) • Большие критерии: •• кардит •• полиартрит •• хорея •• кольцевидная эритема •• подкожные узелки • Малые критерии: •• клинические симптомы (лихорадка, суставные боли) •• лабораторные изменения (увеличение СОЭ, появление СРБ, удлинение интервала Р–Q •• Дополнительные признаки: положительные посевы с миндалин на - гемолитический стрептококк группы А, увеличение титров антистрептолизина - О и/или других противострептококковых АТ.
Наличие двух больших или одного большого и двух малых критериев в сочетании с обязательным наличием дополнительных признаков позволяет считать достоверным диагноз острой ревматической лихорадки.
Несмотря на наличие проверенных временем критериев, диагноз ОРЛ продолжает оставаться проблемой, поскольку отдельные критерии (лихорадка, СОЭ и др.) не специфичны, а подкожные узелки и кольцевидную эритему наблюдают редко.
Лечение
ЛЕЧЕНИЕ
Тактика ведения. При острой ревматической лихорадке показана госпитализация, постельный режим, диета с низким содержанием соли и богатая витаминами и белком. Основа лекарственного лечения — антибактериальная и противовоспалительная терапия.
Лекарственное лечение • Антибактериальная терапия •• Бензилпенициллин 1,5–4 млн ЕД/сут для подростков и 400–600 000 ЕД/сут для детей в течение 10–14 дней с последующим переходом на бензатин бензилпенициллин или бензатин бензилпенициллин+бензилпенициллин прокаина •• При аллергии к пенициллинам следует выбрать макролид: рокситромицин детям 5–8 мг/кг/сут, взрослым по 150 мг 2 р/сут, кларитромицин детям 7,5 мг/кг/сут, взрослым по 250 мг 2 р/сут. Следует помнить, что к эритромицину в настоящее время возрастает резистентность стрептококка.
• НПВС в течение 3,5–4 мес (во время лечения необходимо периодически проводить исследования крови, мочи, функциональные пробы печени) •• Диклофенак по 50 мг 3 р/сут.
• Назначение ГК наиболее обосновано при панкардите. Одна из схем лечения — преднизолон 20–30 мг/сут до клинического эффекта, затем постепенное снижение дозы за 20–30 дней.
Профилактика
• Первичная профилактика: рациональное лечение стрептококковых заболеваний ротоглотки в течение 10 дней •• Аминопенициллины ••• амоксициллин по 750 мг/сут детям, 1500 мг/сут взрослым •• Цефалоспорины ••• цефалексин детям при массе тела
Читайте также:


