Ревматические болезни синдром шегрена
Хроническое аутоиммунное системное заболевание соединительной ткани неизвестной этиологии, протекающее с поражением желез внешней секреции, главным образом слюнных и слезных, а также вовлечением в патологический процесс многих органов и систем.
Различают первичный (40 % случаев) и вторичный синдром Шегрена (при других заболеваниях, чаще всего при РА).
Более 90 % больных составляют женщины. Пик заболеваемости ≈50 лет. наверх
1. Симптомы, связанные с поражением слезных и слюнных желез :
2) слюнных — ощущение сухости в ротовой полости, трудности при жевании и проглатывании пищи, затруднения при разговоре, потеря вкуса, быстропрогрессирующий кариес зубов, трудности при использовании зубных протезов; увеличение слюнных, околоушных и подчелюстных желез, воспалительные изменения слизистой оболочки ротовой полости.
2. Экстрагландулярные симптомы: системные симптомы, такие как усталость, субфебрильная лихорадка, артралгии и миалгии, иногда артриты, напоминающие РА, симптомы легкой миопатии (могут предшествовать появлению синдрома сухости); симптом Рейно (≈40 %); увеличение лимфатических желез (20 %); изменения в легких (до 20 %; обычно малосимптомные или бессимптомные; редко — лимфоцитарная пневмония, наличие узелковых образований в интерстиции, лимфома); изменения в почках (до 15 %; главным образом интерстициальный нефрит, реже — канальцевый ацидоз, иногда нефролитиаз или нарушение функции почек); панкреатит, увеличение печени; первичный билиарный цирроз; васкулит мелких сосудов кожи в виде пурпуры, крапивницы, язв; периферические нейропатии; сухость и зуд кожи (до 55 %), аутоиммунный тиреоидит (часто, но в основном протекает бессимптомно).
Дополнительные методы исследования
1. Анализ крови: гипергаммаглобулинемия (у 80 %), криоглобулины (30 %), антитела ANA >1:80 (90 %), анти-Ro (55 %) и анти-La (40 %), ревматоидный фактор >1:40 (60 %); анемия (25 %), лейкопения (10 %).
2. Диагностические методы исследования: сиалография — нерегулярные расширения и сужения протоков желез (картина цветка вишни). Сцинтиграфия слюнных желез — задержка захвата, снижение накопления и задержка выведения изотопа после стимуляции желез. УЗИ позволяет оценить размеры и структуру околоушных и подчелюстных слюнных желез, а также обнаружить кисты в железах и увеличенные лимфатические узлы в тканях, окружающих слюнные железы.
3. Офтальмологическое обследование: тест Ширмера для оценки выделения слез — полоску стерильной фильтровальной бумаги 5 × 30 мм с закругленным краем на одном конце загибают и закладывают под нижнее веко таким образом, чтобы она не касалась роговицы; в норме длина увлажненной слезами бумаги через 5 мин >5 мм. Тест с бенгальским розовым (или другим красителем) для оценки состояния роговицы (метод Whitchera и соавт., метод van Bijstervelda).
4. Оценка количества вырабатываемой слюны (без стимуляции) методом Navazesha и Kumara.
5. Гистологическое исследование биоптата слюнной железы губы: оценка количества воспалительных лимфоцитарных инфильтратов (метод Danielsa и соавт.).
Критерии классификации первичного синдрома Шегрена за ACR/EULAR 2016 →табл. 16.10-1.
Можно применить, если больной даст положительный ответ на ≥1 из ниже приведенных вопросов:
1) Отмечалась ли ежедневная сухость глаз, в течение более 3 мес.?
3) Использовались ли искусственные слезы чаще, чем 3 раза в сутки?
4) Отмечалась ли сухость во рту ежедневно и в течение более 3 мес.?
5) Часто ли пациент запивает сухую пищу, чтобы легче ее проглотить?
Очаги воспаления с лимфоцитарной инфильтрацией в губной слюнной железе и количество очагов ≥1/4 мм 2 — оценка согласно Daniels и соавт. a
Наличие антител анти‑SSA/Ro
Степень окрашивания конъюнктив и роговицы методом Whitcher и соавт. ≥5 б или методом van Bijsterveld ≥4 в,г в ≥1 глазу
Тест Ширмера ≤5 мм через 5 мин в ≥1 глазу г
Нестимулированная секреция слюны, оцениваемая методом Navazesh и Kumar ≤0,1 мл/мин д
Исключающие критерии: предшествующее облучение головы и шеи, активная инфекция HCV (подтвержденная с помощью полимеразно-цепной реакции), СПИД, саркоидоз, амилоидоз, реакция трансплантат против хозяина, системное заболевание, ассоциированное с IgG4.
Интерпретация: сумма баллов ≥4 указывает на диагноз первичного синдрома Шегрена.
Чувствительность критериев 96 %, специфичность 95 %
a Arthritis Rheum., 2011; 63: 2021–2030
б Am. J. Ophtalmol., 2010; 149: 405–415
в Arch. Ophtalmol., 1969; 82: 10–14
г У больных, принимающих антихолинергические ЛС, обследование можно провести после перерыва в их применении.
д J. Am. Dent. Assoc., 2008; 139: Supl.: 35S–40S
на основании: Arthritis Rheum., doi: 10.1002/art.39859
Состояния, исключающие →табл. 16.10-1, ассоциированное с IgG4 системное заболевание (наблюдается повышенная концентрация IgG4, но отсутствуют анти-Ro и анти-La антитела). Симптомы сухого глаза могут быть вызваны блефаритом или конъюнктивитом, редким морганием при неврологических или эндокринологических нарушениях либо дисфункции слезных желез, а сухость слизистой оболочки ротовой полости может наблюдаться при сахарном диабете, гиперкальциемии или быть результатом действия психогенных факторов. Необходимо проводить дифференциальную диагностику также с РА и СКВ.
2. Среди препаратов, модифицирующих воспалительные процессы, чаще всего используется гидроксихлорохин 200 мг/сут (препараты →табл. 16.1-6). Можно его заменить метотрексатом или применять эти препараты параллельно. На некоторое время можно назначить ГКС. Если доминируют системные симптомы и отмечается недостаточный ответ на проводимую терапию, то следует назначить один из базисных препаратов — лефлуномид, сульфасалазин, азитиоприн или циклоспорин. В дальнейшем при низкой эффективности базисных препаратов следует перейти на генно-инженерную терапию ритуксимабом. Не рекомендуется применение ингибиторов TNFα. При вторичном синдроме Шегрена проводится лечение основного заболевания.
В связи с повышенным риском развития неходжкинской лимфомы у больных синдромом Шегрена следует проводить регулярные осмотры данной группы пациентов (1 раз в 3 месяца), а также лабораторные исследования (белки плазмы крови с акцентом на моноклональный белок). Предвестниками злокачественной лимфомы являются пурпура стойкое или рецидивирующее увеличение слюнных желез и лимфатических узлов, моноклональная гаммапатия, криоглобулинемия, концентрации С3 и/или С4 системы комплемента в плазме, уменьшение числа лимфоцитов CD4 + и отношения лимфоцитов CD4 + /CD4 – в периферической крови. Подтверждением диагноза злокачественной лимфомы является иммуногистохимическое исследование биопсированной слюнной железы или биоптата лимфатического узла.наверх
Болезнь Шегрена – это системное заболевание, характерной чертой которого является хроническое аутоиммунное поражение слюнных и слезных желез.
Синдром Шегрена – аналогичное болезни Шегрена поражение слюнных и слёзных желёз, развивающееся у 5-25% больных с системными заболеваниями соединительной ткани, чаще ревматоидным артритом, у 50-75% больных с хроническими аутоиммунными поражениями печени (хронический аутоиммунный гепатит, первичный билиарный цирроз печени) и реже при других аутоиммунных заболеваниях.
Заболевание считается довольно редким, заболеваемость колеблется от 4 до 250 случаев на 100000 населения. Пик заболеваемости приходится на 35-50 лет. Женщины болеют в 8-10 раз чаще мужчин.
Диагноз болезни Шегрена устанавливается на основании жалоб, данных истории болезни, клинико-лабораторного и инструментального обследования пациента, и обязательно при исключении других заболеваний, о которых речь пойдет дальше.
Клинические признаки, повышающие вероятность болезни Шегрена.
Поражение секретирующих эпителиальных желёз (аутоиммунный эпителиит).
- Слюнные железы: сиаладенит (чаще паротит), субмаксиллит или постепенное увеличение околоушных/поднижнечелюстных слюнных желёз, редко — малых слюнных желёз слизистой полости рта.
- Сухой коньюнктивит/кератоконъюнктивит наблюдается у всех больных в зависимости от длительности течения и стадии развития заболевания.
- Поражение красной каймы губ — хейлит, рецидивирующий стоматит, сухой субатрофический/атрофический ринофаринголарингит.
- Поражение эпителия желчевыводящих путей и канальцевого аппарата почек.
Внежелезистые системные проявления
- Боли в суставах (артралгии) наблюдаются у 70% больных. У трети больных встречается рецидивирующий неэрозивный артрит, преимущественно мелких суставов кистей.
- Васкулит: язвы, преимущественно на голенях, реже на верхних конечностях и слизистой оболочке полости рта.
- Поражение почек: интерстициальный нефрит, гломерулонефрит, нефротический синдром.
- Поражение периферической нервной системы: полинейропатия, множественная мононевропатия, мононеврит, радикулоневропатия, туннельная невропатия.

Методы диагностики.

Для диагностики поражения слюнных желез используют:
- сиалографию околоушной слюнной железы с омнипаком,
- биопсию малых слюнных желёз нижней губы,
- биопсию увеличенных околоушных/поднижнечелюстных слюнных желез,
- сиалометрию (измерение стимулированной секреции слюны),
- УЗИ и МРТ слюнных желез.
Для диагностики поражения глаз (сухого кератоконъюнктивита) используют:
- Снижение уровня лейкоцитов (лейкопения) — является характерным признаком заболевания, часто связано с высокой иммунологической активностью болезни.
- Повышение СОЭ — выявляются примерно у половины больных.
- Увеличение СРБ — НЕ характерно для болезни Шегрена. Высокие цифры наблюдаются при тяжелом течении болезни и развитии осложнений.
- Ревматоидный (РФ) и антинуклеарный фактор (АНФ) определяются у 95-100% больных.
- Антитела к Ro/SS-A и La/SS-B ядерным антигенам при использовании иммуноферментного метода выявляются у 85-100% больных. Одновременное обнаружение Ro и La антител наиболее специфично для болезни Шегрена, но наблюдается только у 40-50% больных. La антитела более специфичны для заболевания.
- Криоглобулины выявляются у трети больных.
- Снижение С4 компонента комплемента является неблагоприятным признаком, влияющим на выживаемость больных при этом заболевании.
- Увеличение IgG и IgA, реже IgM.
Критерии диагноза болезни Шегрена:
- Поражение глаз — сухой кератоконъюнктивит
- Поражение слюнных желез — паренхимотозный сиаладенит
- Лабораторные признаки: положительный ревматоидный фактор или положительный антинуклеарный фактор (АНФ) или наличие анти-SSA/Ro и (или) анти-SSB/La антиядерных антител
Диагноз определенной болезни Шегрена может быть поставлен при наличии первых двух критериев (1 и 2) и не менее одного признака из 3 критерия, при исключении аутоиммунных заболеваний (СКВ, ССД, РА, аутоиммунных гепатобилиарных заболеваний).
Синдром Шегрена может быть поставлен при наличии чётко верифицированного аутоиммунного заболевания и одного из первых двух критериев.
Дифференциальная диагностика

Симптомы болезни Шегрена не уникальны: сухость глаз и полости рта могут встречаться при различных заболеваниях и состояниях.
Сухость рта: лекарственные препараты (диуретики, антидепрессанты, нейролептики, транквилизаторы, седативные, антихолинергические), тревожное состояние, депрессия, саркоидоз, туберкулёз, амилоидоз, сахарный диабет, панкреатит, лимфомы, дегидратация, вирусные инфекции, облучение, постменопауза и др.
Лечение.

Цели лечения: достижение ремиссии заболевания, улучшение качества жизни больных, предотвращение развития опасных для жизни проявлений заболевания.
- Избегать ситуаций, усиливающих сухость слизистых оболочек: сухой или кондиционированный воздух, сигаретный дым, сильный ветер, длительная зрительная (особенно компьютерная), речевая или психоэмоциональная нагрузка.
- Ограничить применение препаратов, усиливающих сухость и определенных раздражающих веществ (кофе, алкоголь, никотин).
- Частое употребление небольших количеств воды или не содержащей сахара жидкости облегчает симптомы сухости рта.
- Полезна стимуляция выделения слюны с использованием жевательной резинки и леденцов без сахара.
- Тщательная гигиена полости рта, использование зубной пасты и ополаскивателей с фторидами, тщательный уход за зубными протезами, регулярное посещение стоматолога.
- Терапевтические контактные линзы для дополнительной защиты эпителия роговицы, однако их ношение должно сопровождаться адекватным увлажнением.
Лечение железистых проявлений болезни Шегрена.
Лечение внежелезистых системных проявлений болезни Шегрена.
Для лечения системных проявления болезни Шегрена используются глюкокортикоиды, алкилирующие цитостатические (лейкеран, циклофосфан) и биологические (ритуксимаб) препараты.
- Больным с минимальными системными проявлениями назначают глюкокортикоиды в малых дозах либо НПВП.
- При значительном увеличении больших слюнных желёз (после исключения лимфомы), отсутствии признаков тяжёлых системных проявлений, умеренных и значительных сдвигах показателей лабораторной активности необходимо назначение малых доз глюкокортикоидов в сочетании с лейкераном в течение нескольких лет.
- При лечении васкулита назначается циклофосфан.
- Тяжелые системные проявления требуют более высоких доз глюкокортикоидов и цитостатических средств в сочетании с интенсивными методами терапии.
Интенсивная терапия должна использоваться при тяжелых и угрожающих жизни проявлениях болезнью с целью купирования высокой иммуновоспалительной активности, изменения характера течения и улучшения прогноза заболевания.
Применение генно-инженерных биологических препаратов позволяет контролировать системные внежелезистые проявления болезни и уменьшать функциональную железистую недостаточность.
Профилактика.
Первичная профилактика невозможна ввиду неясной этиологии заболевания. Вторичная профилактика направлена на предупреждение обострения, прогрессирования заболевания и своевременное выявление развивающихся лимфом. Она предусматривает раннюю диагностику и своевременно начатую адекватную терапию. Некоторые больные нуждаются в ограничении нагрузки на органы зрения, голосовые связки и исключении аллергенов. Больным противопоказана вакцинация, лучевая терапия и нервные перегрузки. С большой осторожностью должны применяться электропроцедуры.
Системное аутоиммунное заболевание, характеризуется поражением многих секретирующих желез, главным образом слюнных и слезных. Встречается чаще у лиц среднего и пожилого возраста, преимущественно у женщин. Различают первичную и вторичную формы заболевания — болезнь Шегрена и синдром Шегрена . Последний наиболее часто встречается при ревматоидном артрите, системной склеродермии, системной красной волчанке, хроническом активном гепатите, тиреоидите Хашимото, в патогенезе которых имеют значение аутоиммунные нарушения.
Этиология и патогенез
Причины заболевания неизвестны. Предполагается роль наследственного фактора, у больных часто обнаруживаются антигены HLA-B8, DW3, DW2. Не исключается роль вирусной инфекции, в частности, ретровирусов, которые вызывают экспрессию HLA-DR-антигена и транслокацию аутоантигенов на мембраны эпителиальных клеток с последующей активацией В-лимфоцитов на фоне недостаточности Т-супрессоров. Обсуждается возможная роль цитомегаловирусов и вируса Эпштейна-Барр в развитии заболевания.
Основным патогенетическим фактором является развитие аутоиммунных реакций с появлением антител к ткани протоков слюнных, слезных и других экзокринных желез (поджелудочной железы, париетальным клеткам желудка). Аутоиммунный характер заболевания подтверждается сочетанием синдрома Шегрена с другими ревматоидными заболеваниями, обширной лимфоидной инфильтрацией пораженных слезных и слюнных желез, а также обнаружением не только органоспецифических (к слезным и слюнным железам), но и органонеспецифических аутоантител (РФ, антиядерных антител, антител к антигенам SA/Ro и SS-B/La).
Лимфоидные инфильтраты при болезни Шегрена продуцируют большое количество интерлейкина-2, интерлейкина-6 и интерлейкина-10, способствующих развитию аутоиммунных реакций. При генерализованном течении заболевания (у 30% больных) в процесс вовлекаются мышцы (миозит), почки (интерстициальный нефрит), сосуды (продуктивно-деструктивный васкулит).
Клиническая картина складывается из симптомов поражения секретирующих эпителиальных желез и внежелезистых системных проявлений заболевания. Для выраженного синдрома Шегрена характерна триада: паротит, кератоконъюнктивит и артрит. Течение заболевания характеризуется стадийностью в виде обострений и ремиссий.
Начальные изменения длительное время могут проявляться в виде уменьшения количества слюны (ксеростомия) и повышения ее вязкости. Гипосаливация постепенно приводит к и атрофии сосочков языка, язык становится гиперемированным, появляется ощущение жжения. К этому времени нередко обнаруживются атрофические изменения слизистой оболочки верхних дыхательных путей. У больных развиваются рецидивирующие бронхиты и бронхопневмонии. Возможно развитие интерстициальных пневмоний и фиброзирующего альвеолита; при функциональном исследовании легких чаще выявляются нарушения рестриктивного типа.
Наряду с ксеростомией у больных часто развивается двусторонний сухой кератоконъюнктивит с отсутствием слезовыделения. Больные предъявляют жалобы на рези, жжение, ощущение песка в глазах, отсутствие слез. В более поздних днях заболевания постепенно снижается зрение. Отмечаются умеренная светобоязнь, небольшая гиперемия век, своеобразное тягучее отделяемое в конъюнктивальном мешке, имеющее вид сероватых тонких нитей или комочков. При микроскопии этого нитчатого секрета обнаруживаются эпителиальные клетки и слизь. Иногда отмечается папиллярная гипертрофия конъюнктивы. Роговая оболочка теряет блеск, становится менее прозрачной и шероховатой, особенно в нижнем сегменте.
Поражение пищеварительного тракта проявляется в виде хронического атрофического гастрита, гипомоторной дискинезии кишечника. Развивается патология системы желчевыделения (хронический холецистит, дискинезия желчевыводящих путей). Нередко болезнь сочетается с хроническим активным гепатитом, поражением поджелудочной железы со снижением внешнесекреторной функции.
Поражения суставов протекают в виде хронического деформирующего полиартрита (напоминающего ревматоидный) с преимущественным поражением суставов запястья и пальцев рук.
Поражение других экзокринных желез характеризуется такими явлениями, как сухость кожи и слизистых оболочек наружных половых органов, носа, глотки.
Системные проявления заболевания разнообразны. В период обострения болезни у многих больных отмечается лихорадка (чаще субфебрильная). Характерна умеренно выраженная, чаще регионарная (в зоне слюнных желез) лимфаденопатия. Приблизительно у 40% больных отмечается синдром Рейно; у 70% — артралгии или неэрозивный артрит. Иногда наблюдаются очаговый или диффузный миозит, васкулит с поражением мелких и средних артерий, с чем связано развитие язв кожи, периферической полинейропатии. При выраженной гипергаммаглобулинемии, криоглобулинемии и повышенной вязкости крови могут отмечаться рецидивирующие петехиальные высыпания (чаще на коже голеней), оставляющие при рецидивирующем течении бурую точечную пигментацию. У некоторых больных обнаруживаются изменения функции почек (умеренная протеинурия, признаки тубулярного ацидоза, фосфатурия, глюкозурия, аминоацидурия), описано также развитие гломерулонефрита.
Одним из самых серьезных осложнений заболевания является развитие злокачественных лимфом.
Кроме выраженных типичных проявлений синдрома Шегрена, наблюдаются и стертые формы заболевания, когда выявляется лишь сухость слизистых оболочек, небольшое увеличение слюнных желез и изменения конъюнктивы. Возможны также очень тяжелые формы заболевания.
Диагноз основывается на характерной клинико-лабораторной картине заболевания и использовании специальных тестов. При лабораторных исследованиях отмечаются: значительное увеличение СОЭ, анемия, повышение содержания общего белка в сыворотке крови, гипергаммаглобулинемия, повышение содержания иммуноглобулинов (обычно IgM и IgG), наличие ревматоидного (в средних и высоких титрах) и антинуклеарного факторов. Реже определяются криопреципитины, антитела к нативной ДНК, LE-клетки. Могут быть выявлены также антитела к различным тканям: к гладким мышцам, антимитохондриальные, к ткани щитовидной железы и др.
Использование теста с бенгальским розовым при офтальмологическом осмотре позволяет установить степень дистрофических изменений конъюнктивы. Биомикроскопия с флюоресцеином позволяет уточнить степень эпителиальной дистрофии роговицы глаза.
При рентгенологическом исследовании слюнных желез с введением контрастного вещества (сиалографии) определяются расширение крупных протоков, повышение их проницаемости и попадание контрастного вещества в паренхиму, а в выраженных случаях — множественные очаги скопления вводимого вещества в паренхиме.
Основные диагностические критерии:
- наличие сухого кератоконъюнктивита, подтвержденного тестами с бенгальским розовым или флюоресцеином;
- наличие паренхиматозного паротита со снижением секреции слюны, характерными морфологическими (при биопсии) и сиалографическими признаками;
- лабораторные проявления системного аутоиммунного заболевания: положительный ревматоидный фактор, антинуклеарный фактор, обнаружение Ро/Ла-антител. Другие проявления болезни рассматриваются как дополнительные диагностические признаки.
При проведении дифференциальной диагностики в первую очередь следует обосновать наличие болезни или синдрома Шегрена в сочетании с ревматоидным артритом, системной склеродермией, системной красной волчанкой и т. д. Необходимо также исключить другие заболевания, при которых наблюдается увеличение слюнных желез, главным образом саркоидоз, лимфому, инфекционное поражение.
Лечение при синдроме Шегрена должно быть направлено в первую очередь на ликвидацию основного заболевания. При болезни Шегрена необходимо сочетание местной и общей терапии, включающей малые дозы кортикостероидов (преднизолон — по 10 мг в день), цитостатики (хлорбутин — по 4 мг в день) и аминохинолиновые препараты (делагил — по 0,25 мг в день). НПВП недостаточно эффективны, но могут быть использованы в комбинации с вышеуказанными средствами.
В начальной стадии заболевания применяют длительное лечение малыми дозами преднизолона. В выраженной и поздней стадиях заболевания необходимо назначение преднизолона и хлорбутина с последующим длительным, в течение нескольких лет, приемом поддерживающих доз преднизолона (5 мг в день) и хлорбутина (6-14 мг в неделю).
При наличии выраженных системных проявлений — васкулита, прогрессирующего полиневрита, гематологических аутоиммунных осложнений показана пульс-терапия высокими дозами преднизолона и циклофосфана (1000 мг 6-метилпреднизолона в/в ежедневно в течение трех дней подряд и однократное в/в введение 1000 мг циклофосфана) с последующим переводом на умеренные дозы преднизолона (30-40 мг в день) и цитостатиков (хлорбутин — 4-6 мг в день или циклофосфамид — 200 мг внутримышечно 1-2 раза в неделю).
С целью защиты роговицы применяются лечебные мягкие контактные линзы. Назначают искусственные слезы (каждые 30-60 минут). Используются глазные капли с витаминами, мази с метилурацилом и солкосерилом.
Для профилактики вторичной инфекции используют растворы фурацилина (в разведении 1:5000), 0,25% раствор левомицетина, ципрофлоксацина и др.
При ксеростомии рекомендуют частое полоскание полости рта раствором Гордеева, включающим лизоцим. На область увеличенных паротидных желез применяют аппликации с 30% раствором димексида продолжительностью 20-30 минут (15-20 процедур). Возможно использование новокаиновых блокад этой области, а также введение в протоки околоушных желез антибиотиков (линкомицин) в комбинации с противогрибковыми препаратами. При сухости слизистой оболочки носа применяют частые аппликации изотонического раствора натрия хлорида (с помощью турунд). Сухость влагалища уменьшается при использовании калиево-йодистого желе. При сухости трахеи и бронхов рекомендуется длительный прием бромгексина (8-16 мг 3 раза в сутки в течение 2-3 месяцев). При наличии симптомов хронического гастрита с секреторной недостаточностью в течение длительного времени проводят заместительную терапию (соляная кислота, натуральный желудочный сок, пепсидил). Недостаточность панкреатической секреции требует приема ферментов: панзинорма, креона, фестала курсами по 2-3 месяца или постоянно, проводится также лечение солкосерилом (по 2 мл в/м 2 раза в день в течение 15-30 дней).
Больные должны наблюдаться ревматологом, окулистом и стоматологом.
Прогноз для жизни благоприятный. При своевременно начатом лечении удается замедлить прогрессирование заболевания, восстановить трудоспособность больных.
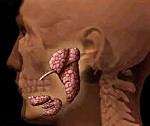
Болезнь Шегрена – аутоиммунное системное поражение соединительной ткани, характеризующееся экзокринными железистыми и внежелезистыми проявлениями. Наиболее частым железистым проявлением болезни Шегрена служит снижение секреции слезных и слюнных желез, сопровождающиеся жжением в глазах и сухостью носоглотки. К внежелезистым проявлениям относятся миалгии, мышечная слабость, артралгии, геморрагии, увеличение лимфоузлов, невриты и пр. Диагноз болезни Шегрена ставится с учетом комплекса клинических и лабораторных признаков, функциональных тестов. Лечение проводят кортикостероидными гормонами и цитостатиками; течение заболевания чаще доброкачественное.
- Классификация болезни Шегрена
- Симптомы болезни Шегрена
- Диагностика болезни Шегрена
- Лечение болезни Шегрена
- Прогноз и осложнения болезни Шегрена
- Цены на лечение
Общие сведения
Болезнь Шегрена лидирует среди коллагенозов по частоте встречаемости и значительно чаще развивается у женщин возрастной группы от 20 до 60 лет; у мужчин и в детском возрасте заболевание встречается реже. Причины болезни Шегрена неизвестны. Наиболее вероятными предопределяющими факторами служат наследственность и аутоиммунный ответ на вирусную (предположительно ротавирусную) инфекцию.
Патогенетический механизм болезни Шегрена заключается в развитии иммуноагрессивной реакции с образованием антител к собственным тканям и лимфоплазматической инфильтрации протоков желез внешней секреции - слюнных, слезных, ЖКТ и др. При генерализованной форме болезни Шегрена у трети пациентов развивается поражение мышц (миозит), почек (интерстициальный абактериальный нефрит), сосудов (продуктивно-деструктивный, продуктивный васкулит), легких (интерстициальная пневмония) и др. Болезнь Шегрена часто протекает вместе с ревматоидным артритом, тиреоидитом Хасимото, системной красной волчанкой.

Классификация болезни Шегрена
Течение болезни Шегрена может быть подострым и хроническим. С учетом клинических проявлений и осложнений выделяют начальную (раннюю), выраженную и позднюю стадии заболевания. Патологические процессы при болезни Шегрена могут протекать с различной степенью воспалительной и иммунологической активности. Для высокой степени активности болезни Шегрена характерны клинически выраженные явления паротита, кератоконъюнктивита, стоматита, артрита; генерализованная лимфаденопатия, гепатоспленомегалия, лабораторные признаки активного воспаления.
Умеренно активному течению болезни Шегрена свойственно уменьшение воспаления и иммунологической активности с одновременной тенденцией к деструктивным изменениям в секретирующих эпителиальных железах. При минимальной активности процессов отмечается преобладание функциональных, склеротических, дистрофических изменений в слюнных, слезных, желудочных железах, что проявляется тяжелыми формами ксеростомии, кератоконъюнктивита, гастрита. В лабораторных тестах - слабо выраженные признаки воспаления.
Симптомы болезни Шегрена
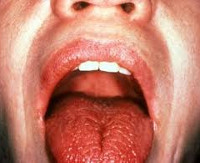
При осмотре выявляется ярко-розовая окраска слизистых, их легкое травмирование при контакте, сухость языка, малое количество свободной слюны пенистого или вязкого характера. На таком фоне присоединение вторичной (вирусной, грибковой, бактериальной) инфекции ведет к развитию стоматита. Для поздней стадии болезни Шегрена характерны резкая сухость полости рта, ведущая к расстройствам глотания и речи, трещины губ, ороговение участков слизистой рта, складчатый язык, отсутствие свободной слюны в полости рта.
Отмечается гипофункция других экзокринных желез с явлениями сухости кожи, носоглотки, вульвы и влагалища, развитием трахеита, бронхита, эзофагита, атрофического гастрита и т. д. При болезни Шегрена могут отмечаться суставной синдром по типу полиартралгий или полиартрита, нарушение чувствительности стоп и кистей, невропатии тройничного нерва и лицевого нерва, геморрагические сыпи на конечностях и туловище, лихорадка, миозиты, гепато- и спленомегалия.
Диагностика болезни Шегрена
Из методов лабораторной диагностики проводится исследование общего анализа крови, показывающее умеренную лейкопению, анемию, ускорение СОЭ. В биохимии крови при болезни Шегрена определяется повышение уровня γ-глобулинов, общего белка, фибрина, серомукоида, сиаловых кислот, обнаружение криоглобулинов. Иммунологические реакции выявляют повышение уровня иммуноглобулинов IgG и IgM; наличие антител к ДНК, LE-клеток, антител к эпителию экзокринных желез, мышцам, коллагену и пр.; увеличение количества В-лимфоцитов, уменьшение Т-лимфоцитов.
При болезни Шегрена отмечается специфическая реакция на тест Ширмера – определяется уменьшение слезной продукции в ответ на стимуляцию нашатырным спиртом. При маркировании роговицы и конъюнктивы красителями выявляются эрозии и дистрофические очаги эпителия. При болезни Шегрена проводится контрастная рентгенография (сиалография), биопсия слюнных желез, УЗИ слюнных желез, МРТ слезных/слюнных желез. Для выявления осложнений со стороны других систем выполняется рентгенография легких, гастроскопия, ЭХО-КГ.
Лечение болезни Шегрена
Ведущая роль в терапии болезни Шегрена отводится гормональным (преднизолон) и цитостатическим препаратам иммуносупрессивного действия (циклофосфамид, хлорбутин) и их комбинациям (преднизолон+хлорбутин, преднизолон+циклофосфан). Сочетание методов экстракорпоральной гемокоррекции (плазмафереза, гемосорбции, двойной фильтрации плазмы) с медикаментозной терапией при лечении болезни Шегрена показано в случаях язвенно-некротического васкулита, гломерулонефрита, цереброваскулита, полиневрита и др. поражений.
Симптоматическая терапия при болезни Шегрена направлена на устранение сухости слизистых и предупреждение вторичного инфицирования. При сухости глаз назначается искусственная слеза, ношение мягких контактных линз, промывание глаз растворами антисептиков. Для нормализации слюноотделения проводятся новокаиновые блокады, назначаются препараты Ca; при воспалении околоушных желез используются местные аппликации димексида, системные антибиотики и антимикотики.
Пораженные слизистые полости рта при болезни Шегрена нуждаются в смягчении и стимуляции регенерации с помощью аппликаций масел облепихи и шиповника, обработки мазями (метилурациловой и солкосериловой). При секреторной недостаточности желудка проводится длительная заместительная терапия соляной кислотой, натуральным желудочным соком, пепсином; при недостаточности поджелудочной железы назначается ферментная терапия: прием панкреатина и др.
Прогноз и осложнения болезни Шегрена
Течение болезни Шегрена не носит жизнеугрожающий характер, однако значительно ухудшает качество жизни. Своевременно начатая терапия замедляет прогрессирование патологических процессов и сохраняет трудоспособность пациентов. При отсутствии лечения нередки осложнения, приводящие к инвалидизации.
К первичным поражениям при болезни Шегрена нередко присоединяется вторичное инфицирование с развитием синуситов, рецидивирующих трахеитов, бронхопневмоний. При системных поражениях возможно развитие почечной недостаточности, нарушений кровообращения головного и/либо спинного мозга.
Специфической профилактики болезни Шегрена не разработано.
Читайте также:


