Ревматизм после скарлатины у детей
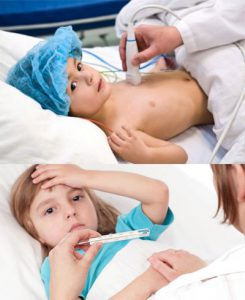
Скарлатина – это инфекционное заболевание преимущественно детского возраста, от 4 до 12 лет. Болезнь опасна возбудителем, который может вызвать осложнение у ребенка с ослабленным иммунитетом. Поражается сердце и почки, может наступить летальный исход.
Специфической профилактики, то есть вакцинации, от заболевания не существует. После проникновения возбудителя скарлатины в организм, происходит сенсибилизация и аллергизация ребенка.
Возбудитель скарлатины и его пути проникновения в организм
Скарлатина у детей вызывается бета-гемолитическим стрептококком группы А. Этот возбудитель может вызывать такие патологические состояния в организме:
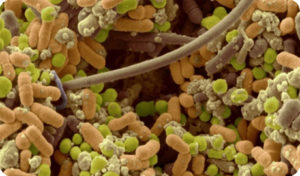
Острый тонзиллит или ангина у детей. Детальнее о ней читайте в этом материале.
Причиной заражения бета-гемолитическим стрептококком является зараженный пациент, который болеет скарлатиной или другими вышеперечисленными патологиями. Пути передачи – воздушно-капельные, поэтому риски заразиться от больного с пиелонефритом или ревматизмом – минимальные. Есть вероятность контактного или бытового заражения.
После перенесенного заболевания у ребенка формируется видовой антимикробный иммунитет.
Что происходит в организме, ведущие симптомы
Ворота для проникновения возбудителя скарлатины у детей – слизистая оболочка ротоглотки, редко – кожа с нарушением целостности покровов.
Бета-гемолитический стрептококк, возбудитель скарлатины у детей действует так:
- Токсическое влияние. Токсины поражают ЦНС, сердечно-сосудистую и эндокринную систему. Если течение заболевания – без осложнений, то эти поражения возвратные и после выведения возбудителя из организма все системы функционируют нормально. В противном случае остаются приобретенные пороки развития, например, кальцификация клапанов сердца.
- Септическое влияние. В месте проникновения возбудителя появляется воспаление, чаще всего – острый тонзиллит.
- Аллергическое влияние. Белки гемолитического стрептококка по структуре напоминают клетки почечных структур, миокарда, они образуют иммунологические комплексы антиген-антитело в организме и вызывают развитие вторичных осложнений по типу аллергических реакций третьего типа.
Характерная триада симптомов при скарлатине у детей:
- интоксикация и лихорадка,
- увеличение регионарных лимфоузлов, чаще всего на шее,
- сыпь на коже,
- острый тонзиллит или ангина у детей.
Периоды болезни
Инкубационный или бессимптомный период длится в течение нескольких часов – 7 дней.
В начальном периоде до появления сыпи ребенка беспокоит слабость, повышение температуры тела, увеличение лимфоузлов, покраснение горла.
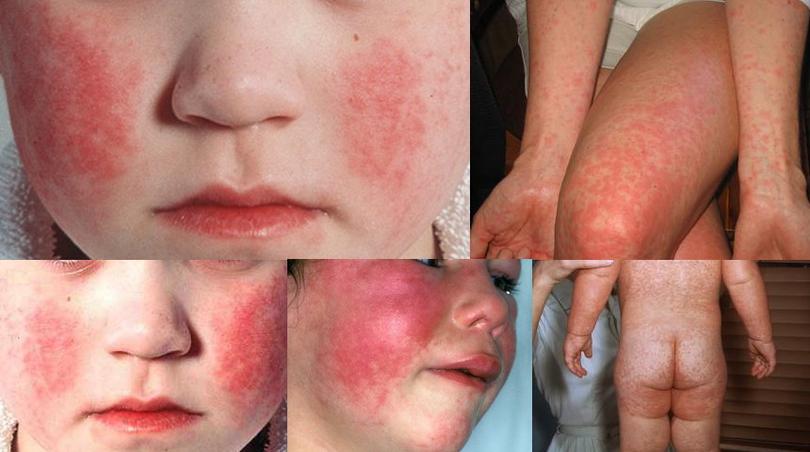
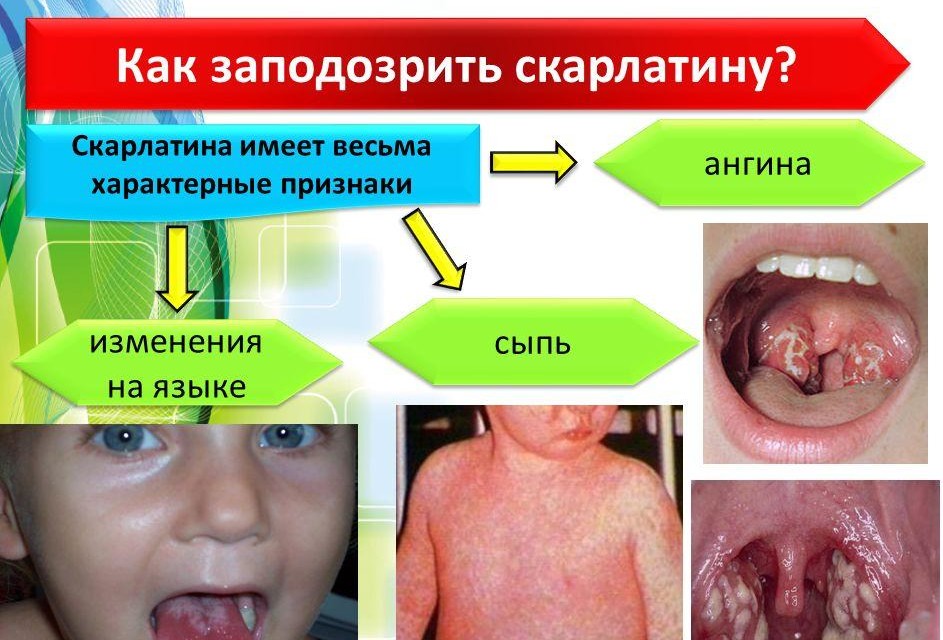
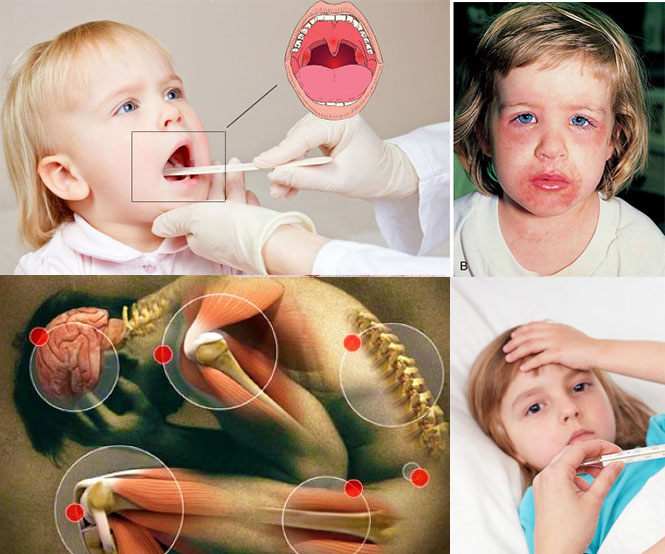
В периоде высыпаний симптом интоксикации максимально нарастает, лихорадка с температурой до 40 градусов. Беспокоит боль в горле по причине острого тонзиллита лакунарного, катарального или фолликулярного. Появляется мелкоточечная сыпь по всему телу, за исключением носогубного треугольника. По бледности носогубного треугольника можно отличить скарлатину от других заболеваний, которые сопровождаются сыпью, вроде кори.
Сыпь по телу располагается на фоне общего покраснения кожи, сгущается в естественных складках, формируя гемморагические элементы (симптом Пастиа). Язык на 4 сутки становится малиновым.
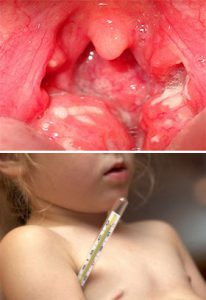
Если температура тела повышается до 41 градуса, усиливается головная боль и ребенок начинает рвать. А также при изменениях в работе сердца (брадикардия или тахикардия, нитевидный и слабый пульс при скарлатине) – срочно обратитесь к врачу. Это течение высокой степени тяжести, ребенок самостоятельно справится с интоксикацией.
Температура тела нормализуется к 3-4 дню, а сыпь бледнеет к 6 дню. Наблюдается брадикардия или вагус-фаза скарлатинозного сердца. Побледнение языка происходит к 12 дню. Кожа постепенно шелушится.
Ко второй недели шелушение более выраженное, оно пластинчатое на ладонях, подошвакх, а на теле просообразное. В этот период чувствительность к стрептококковой инфекции повышается, усиливается вероятность осложнений.
Особенности течения, осложнения
Существуют атипичные формы скарлатины у детей:
- без сыпи,
- стертая,
- экстрабуккальная (ожоговая, раневая, постоперационная),
- гипертоксическая или геморрагическая с молниеносным течением, осложнениями, сепсисом.
Атипичные формы опасны тем, что сложно вовремя диагностировать патологию и назначить лечение. Это значит, что растет вероятность осложнений после скарлатины.
Гипертоксическая форма скарлатины чаще развивается на фоне иммунодефицитных состояний у детей.
Осложнения после патологии:
- инфекционные: некротическая ангина, отит, гнойный лимфаденит, абсцесс миндалины,
- аллергические: ревматизм, миокардит, нефрит, артрит.
Осложнения, которые развиваются в первую неделю после заболевания – ранние, а поздние возникают на 2-3 неделю.
Диагностика
Диагностические мероприятия базируются на осмотре ребенка при типичной форме течения болезни. Дополнительно выполняют микробиологический посев из ротоглоки или носа, во время которого выделяют стрептококков.
Существуют экспресс тесты на стрептококк. Для них нужен мазок или ротоглотки.
Можно провести серологическую диагностику (реакцию агглютинации, реакцию преципитации). Она более дорогостоящая.
В общем анализе крови увеличивается количество лейкоцитов, лейкоформула сдвигается влево, ускоряется СОЭ, вырастает количество эозинофилов. Но эти изменения характерны не только для скарлатины, но и для других инфекционных бактериальных заболеваний у детей.
Делать титры АСЛО не рекомендуется по причине их позднего нарастания, к 14 дню. Заболевание в это время затихает, и дети находятся в периоде выздоровления после скарлатины.
Лечение
Госпитализации подлежат дети со скарлатиной младше 1 года, пациенты с тяжелыми формами течения болезни, выраженным интоксикационным синдромом. Госпитализация проходит по эпидемическим показаниям, и на период лихорадки назначается постельный режим.
Этиотропная терапия, которая действует на возбудителя скарлатины у детей – антибиотики. К бета-гемолитическому стрептококку чувствительны препараты пенициллинового ряда, макролиды, в меньшей степени цефалоспорины. Обычно, препаратами выбора являются Бензилпенициллин в дозе 100 тыс. ЕД на кг в сутки или Эритромицин в дозе 30-50 мг/кг/сутки.
Дополнительно назначают антигистаминные препараты (Супарстин, Тавегил, Алерон, Дезлоратадин) и препараты кальция.
Симтпоматическое лечение: антисептики для горла, полоскание раствором фурациллина, Орасепт для детей, пастилки Граммидин детский или Страпсис для детей.
Обязательно узнайте, разрешен ли препарат детям. Детальнее о разрешенных антисептиков для горла читайте здесь.
Выписывают со стационара не раньше 10 дня болезни. На 20-21 день рекомендуется сдать общий анализ крови, общий анализ мочи и записать ЭКГ.
Ревматизм — это воспалительное заболевание, поражающее соединительные ткани. При котором преимущественно при ревматизме у детей поражается ткань серечно-сосудистой системы. Часто ревматизм влияет на возникновение приобретенных пороков сердца. Возникновение ревматизма у детей связывают с инфицированием тканей после перенесённых вирусных заболеваний.
Ревматизм можно считать также аллергическим заболеванием. Так как болезнь характеризуется аллергическими реакциями организма на стрептококковую инфекцию только через две недели. То есть когда выработались антитела.
Причины ревматизма у детей
Наиболее распространенной причиной считается стрептококковая инфекция. Возможно присоединение к ней любого вируса. Помимо этого установлена связь ревматизма со следующими заболеваниями:
Страдает при ревматизме главным образом соединительная ткань. Например, повреждается ткань сердца. Поврежденная, она стимулирует выработку антител. Что ведет к аутоиммунному процессу.
Ревматизм у детей симптомы
Проявление болезни зависит от степени активности его и локализации процесса. После двух-трех недель после того, как ребенок переболел стрептококковой инфекцией, у него появляются такие симптомы:
◍ Одышка
◍ Усиленное сердцебиение
◍ Бледность кожи
◍ Подъем температуры
◍ Глухие тоны сердца
Это указывает на развитие ревмокардита. Поражение сердца может проявляться: миокардитом, перикардитом, эндокардитом, эндомиокардитом.
Существуют такие варианты активности у ревматизма:
Максимальной степени соответствует четкий признак кардита по ЭКГ и резкие изменения в анализах при очень высокой температуре.
В умеренной степени лихорадки может не быть. Лабораторные и клинические показатели незначительны.
В первой степени ревматизма картина слабо выражена
Миокардит при ревматизме
Может быть диффузным и очаговым. Более тяжелое течение у диффузного миокардита. Жалобы детей при миокардите выражены слабее, чем у взрослых при таком же заболевании. Характерны у детей следующие симптомы:
◐ Неприятные ощущения в области сердца
◐ Снижение артериального давления
◐ Прослушивается мягкий систолический шум

Эндокардит при ревматизме
Зачастую локализуется в области клапанов сердца. Реже аортальный клапан, чаще — митральный.
◑ Высокая (38-39* гр.) температура
◑ Грубый систолический шум
◑ Диастолический шум — при поражении аортального клапана
Перикардит при ревматизме
Редко встречается самостоятельно. Как правило, присоединяется к эндокардиту, миокардиту.
При заболевании появляются одышка, сердечные боли, прослушивается шум трения перикарда. Это характерно для фибринозного перикардита.
Резкое ухудшение состояния бывает при экссудативном перикардите. Также появляется синюшность губ, набухание вен на шее, бледность выражена.
Пациент вынужден принять положение сидя. Давление артериальное снижается. Пульс слабый и частый. Так развивается сердечная недостаточность.
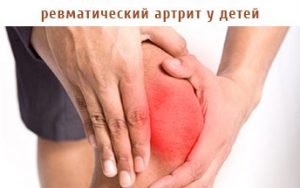
Ревматический полиартрит
Поражает локтевые, лучезапястные, коленные, голеностопные суставы. Боли возникают в начале заболевания.
Характерными будут такие симптомы:
◑ Горячие на ощупь
Через три недели все симптомы проходят. Суставы после болезни не деформируются.
Иногда появляются кожные проявления в виде розовых кругов. Которые незначительно зудят. Изредка образуются плотные подкожные ревматические узелки. Под кожей они неподвижны, образуются над суставом, либо по ходу сухожилий.
Исчезают эти проявления медленно, но бесследно.
Существуют три степени активности у ревматизма:
Максимальной степени соответствует четкий признак кардита по ЭКГ и резкие изменения в анализах при очень высокой температуре.
В умеренной степени лихорадки может не быть. Лабораторные и клинические показатели незначительны.
В первой степени ревматизма картина слабо выражена.
Лечение ревматизма у детей
Как правило лечение детского ревматизма длительное, комплексное. Восстановление ребенка проводится поэтапно.

В остром периоде больной находится в стационаре. Двигательную активность сначала ограничивают. Постепенно увеличивая её. При умеренной и максимальной степени активности постельный режим продолжается от двух до трех недель.
После месяца, учитывая результаты обследований, дети переводятся на щадящий режим. Далее следует второй этап лечения – в санатории. Где дети тренируются по специальным комплексам восстановления после болезни. Выполняется лечебная физкультура.
Питание при ревматизме должно быть подобрано так, чтобы еда хорошо усваивалась. Содержание белка желательно по максимуму. Предпочтение отдавать продуктам, богатым калием:
Соль в питание необходимо ограничивать.
Терапия медикаментами направляется на:
◉ Уменьшение воспаления в соединительной ткани
◉ Борьбу с инфекцией, вызванной стрептококками
Дети более восприимчивы к этой патологии. Во взрослом возрасте чаще встречаются рецидивы заболевания, чем первичные случаи острой ревматической лихорадки.
Ревматический артрит у ребенка является одним из симптомов ревматизма (острой ревматической лихорадки). Это системное воспалительное заболевание соединительной ткани, возникающее после острого инфекционного процесса, вызванного β-гемолитическим стрептококком группы А.
Как правило, наиболее подвержены болезни дети в возрасте от 7 до 15 лет.
Способствуют развитию заболевания у ребенка индивидуальные особенности иммунитета, склонность к частому возникновению инфекционных болезней (особенно у детей, посещающих детский сад или начальную школу). Большое внимание отводится наследственной предрасположенности.
Острая ревматическая лихорадка возникает спустя две-три недели после перенесенной стрептококковой инфекции. У маленьких детей это может быть скарлатина, у ребенка постарше – ангина, фарингит, пиелонефрит и другие заболевания. Механизм развития ревматизма связан с действием токсинов возбудителя на организм и возникновению антител против собственных тканей. В результате в суставе возникает серозно-фибринозный синовит без поражения хряща и других структур. Поэтому ревматический артрит не оставляет после себя изменений в суставе.
Существуют следующие фазы ревматической лихорадки:

- активная;
- неактивная.
Различают 3 степени активности заболевания: I, II и III.
- острое (яркие симптомы заболевания, течение процесса – до 3 месяцев);
- подострое (медленное возникновение заболевания, менее выраженные клинико-лабораторные проявления и длительность до 6 месяцев);
- затяжное (умеренные признаки, устойчивость к проводимой терапии и продолжительность более 6 месяцев);
- непрерывно-рецидивирующее (волнообразное течение);
- латентное (отсутствие симптомов).
Симптомы ревматизма у детей
Артрит при ревматизме длится недолго — от нескольких дней до недели, после чего подвижность в суставе полностью восстанавливается, не оставляя за собой никаких патологических изменений. Стойкие деформации и контрактуры не характерны.
В некоторых случаях заболевание может проявляться только в виде артрита одного сустава (моноартрит) или даже артралгий (болей в суставе).
Другие проявления острой ревматической лихорадки включают:
- Кардит (воспаление оболочек сердца) возникает у большинства детей (85% случаев) при первой атаке ревматизма. Поражаться могут все три сердечные оболочки (перикард, миокард и эндокард с возникновением перикардита, миокардита и эндокардита, соответственно) — вместе или по отдельности. Заболевание может протекать тяжело и сопровождаться такими симптомами, как одышка, сердцебиение, отеки и другие признаки недостаточности кровообращения. Если в воспалительный процесс вовлечен эндокард, то кардит может заканчиваться формированием порока сердца.
- Малая хорея. Возникает наиболее часто как проявление заболевания у девочек подросткового возраста. Ее симптомами являются: перепады настроения, снижение тонуса мышц, расстройство координации движений, гиперкинезы (беспорядочные подергивания мышц). Хорея обычно длится 1,5-2 месяца, полностью исчезая спустя 3 месяца.
- Поражение кожи. Характерным проявлениям заболевания является появление на коже туловища, реже – на лице, шее и конечностях анулярной эритемы (тонкие бледно-розовые кольцевидные высыпания, исчезающие при надавливании). Также могут обнаруживаться подкожные ревматические узелки, появляющиеся в активной фазе болезни и сохраняющиеся до 1-2 месяцев. Они являются округлыми, безболезненными, малоподвижными, до 1-2 мм в размере, обычно расположены над суставами.
При ревматической лихорадке возможно поражение внутренних органов: легких, печени, глаз, почек, щитовидной железы, но в настоящее время такое течение заболевания встречается крайне редко.
Особенностями современной ревматической лихорадки являются следующие: симптомы заболевания менее выражены, тяжесть кардита умеренная или минимальная, а пороки сердца формируются редко. Таким образом, прогноз заболевания несколько улучшился.
Диагностикой любого вида артрита у ребенка, в том числе ревматизма, должен заниматься квалифицированный специалист.
Для выявления заболевания необходимы:
Лечение ревматического артрита (ревматической лихорадки):
Лечение ревматизма – длительное, комплексное, этапное и непрерывное.

Терапия у детей проводится только под контролем специалиста. Многие лекарственные средства у ребенка запрещены к использованию или могут применяться только в ограниченном количестве, поэтому экспериментировать не стоит.
- Общие мероприятия:
- постельный режим в течение всего периода лихорадки, а затем еще минимум месяц после нормализации температуры;
- соблюдение диеты;
- лечебная физкультура.
- Медикаментозная терапия:
- антибактериальные препараты для борьбы с β-гемолитическим стрептококком (пенициллин, амоксициллин, макролиды, цефалоспорины и другие);
- нестероидные противовоспалительные препараты – для снятия боли и купирования воспаления в суставах (диклофенак, индометацин и другие);
- гормональные препараты – обычно применяются при неэффективности нестероидных средств (преднизолон, гидрокортизон);
- средства хинолинового ряда (делагил, плаквенил) – при затяжном течении.
- в специализированном отделении стационара;
- в кардиоревматологическом санатории;
- диспансерное наблюдение в поликлинике.
Ревматический артрит всегда имеет благоприятный прогноз.
Как правило, даже при отсутствии адекватного и своевременного лечения, болезнь все равно проходит бесследно, никогда не приводя к стойким изменениям суставов и инвалидности.
При ревматизме прогноз в большей степени определяется наличием или отсутствием поражения сердца.
Кардит может приводить к возникновению стойких пороков сердца и недостаточности кровообращения, что требует лекарственной терапии или даже хирургической операции.
Ревматизм у детей в медицинской практике встречается не очень часто. Симптомы этой болезни многогранны, так как она поражает не просто отдельный орган или систему, а всю соединительную ткань. Это заболевание является потенциально опасным для маленьких пациентов, так как оно может вызвать в не сформировавшемся организме необратимые осложнения.
У ревматизма есть второе название — болезнь Сокольского-Буйко. Эта дисфункция диагностируется в основном у детей возрастом от 7 до 15 лет.
Что такое детский ревматизм и почему он возникает?
Ревматизм относится к аллергоинфекционным системным заболеваниям. Он способен поражать соединительную ткань центральной нервной системы, сердца и сосудов, легких, печени, почек и других органов. Ревматизм у детей может возникать из-за влияния нескольких факторов:
- Наследственность. Ревматизм способен передаваться от родителей детям.
![]()
Заражение гемолитическим стрептококком. Данный микроорганизм является возбудителем ангины, тонзиллита, ОРЗ, скарлатины и фарингита. По мере прогрессирования инфекционное поражение пробивает брешь в иммунной системе ребенка и производит сбой. В результате иммунные клетки начинают активно синтезировать антитела против своих же соединительнотканных клеток.- Наличие очагов хронической инфекции.
- Частые простуды.
- Врожденное инфицирование стрептококками.
Патогенез нарушения
Ревматизм может быть активным и неактивным. Неактивная фаза характеризуется отсутствием симптомов воспалительных процессов, нарушений гемодинамики и общим стабильным самочувствием пациента. Активная фаза ревматизма разделяется на несколько степеней:
- Минимальная активность: слабовыраженные признаки болезни;
- Умеренная активность: результаты лабораторных, инструментальных и клинических исследований выражены ярче, но особо состояние пациента не меняется;
- Высокая активность: в результатах лабораторных анализов выявляются характерные изменения, присутствуют выраженные патологии сердца, суставов и других органов.
Течение ревматизма может иметь разный характер:
![]()
Острый: степень активности болезни умеренная или высокая, она сохраняется до нескольких месяцев. Патологический процесс развивается очень активно.- Подострый: протекает менее активно, характерно появление обострений ревматизма. Степень активности обычно умеренная, она может длиться до полугода.
- Затяжной: активность минимальная или умеренная, симптоматические проявления сохраняются на 6 месяцев и более. Лечение не приносит должного результата и приводит к нестабильной ремиссии.
- Волнообразный: патология постоянно рецидивирует, степень активности варьируется от минимальной до высокой. Длительность течения болезни 1 год и больше.
- Хронический: ревматизм диагностируется по поражению сердца, так как его активные симптоматические проявления почти полностью отсутствуют. Характерна минимальная степень активности патологического процесса.
Симптоматические проявления детского ревматизма

Как ранее указывалось, ревматизм поражает соединительные ткани в разных органах. На жизнедеятельность стрептококка организм отвечает активным синтезом белков острой фазы, которые стимулируют воспаление. Симптоматика ревматизма обычно проявляется уже на 1-2 неделю после заражения организма или активизации стрептококка.
Более специфические симптомы болезни зависят от того, какие именно органы или структуры поражены. Чаще всего это суставы (суставная форма), сердце (сердечная форма) и ЦНС (неврологическая форма). Симптомы для каждой формы ревматизма отдельные:
- Скованность в движениях;
- Припухлость кожи над суставами;
- Артралгии (причем боль мигрирует с одного сустава на другой).
- Быстрая утомляемость;
- Нарушение Сердечного ритма;
- Учащение пульса;
- Шумы в сердце;
- Расширение сердечных границ.
Осложненными симптомами сердечной формы являются эндокардит и перикардит. Сопутствующими симптомами таких нарушений являются:
- Аритмия;
- Нарушение пульса;
- Сердечная боль;
- Одышка;
- Посинение пальцев и губ;
- Вынужденное полусидячее положение.
- Нервный тик;
- Непроизвольное подергивание конечностей, мимических мышц и глаз;
- Мышечный гипотонус;
- Нарушение координации;
- Притупление реакций, медлительность;
- Нарушение речи;
- Психоэмоциональные расстройства;
- Парезы (в запущенных случаях).

Для активной формы ревматизма также характерны расстройства со сторон других органов:
- Гепатит;
- Пневмония;
- Нефрит;
- Полисерозит;
- Ревматические узлы на коже.
В периоды ремиссии дети себя чувствуют гораздо лучше, чем при активном ревматизме. У них минимизируются симптоматические проявления болезни, но это при том условии, что не было задето сердце.
Диагностика болезни
Посетить кабинет детского ревматолога рекомендуется, если в недавнем времени ребенок был поражен стрептококковой инфекцией, страдает от кардита, эритемы или хореи, у него присутствуют симптоматические проявления полиартрита или образовались подкожные узлы. Если кто-то из близких родственников страдал от ревматизма, лучше перестраховаться и показать ребенка врачу.
Ревматолог проведет первичный осмотр ребенка и сбор анамнеза, это нужно для выявления клинических признаков ревматизма. После этого врач отправит его на инструментальные и лабораторные анализы. Малышу нужно будет сделать:
- Клинический (при ревматизме присутствует гиперконцентрация лейкоцитов и нейтрофилов, скорость оседания эритроцитов увеличена) и биохимический (снижаться уровень гемоглобина, растет уровень глобулина, титры антител к стрептококкам и появляется С-реактивный белок) анализ крови;
- Кровь на выявление ревматоидного фактора;
- Рентген грудной клетки (определяет сердечную конфигурацию и кардиомегалию);
- ЭКГ (для обнаружения дисфункций сердца и его клапанов);
- ЭхоКГ;
- Фонокардиография.
Консервативная терапия
Лечение детского ревматизма должно быть своевременным и комплексным. Занимается им врач-ревматолог, но в некоторых случаях ребенка параллельно может наблюдать детский кардиолог, стоматолог и отоларинголог. Основная цель терапии — нейтрализация стрептококков, устранение воспалительного процесса и восстановление иммунитета.

Первый этап лечения — перемещение ребенка в стационар и проведение медикаментозной терапии. Курс лечения довольно длительный, он составляет минимум полтора месяца. Метод лечения болезни прямо зависит от фазы патологии и общей тяжести процесса. В большинстве клинических случаев тактика медикаментозной терапии заключается в назначении:
- Антибактериальных препаратов (пенициллиновые антибиотики);
- Противоаллергических средств;
- Витаминные комплексы (обязательно с витамином С в составе);
- Нестероидных противовоспалительных лекарств (средства из пиразолонового ряда и на основе ацетилсалициловой кислоты);
- Иммуномодуляторов;
- Некоторых препаратов поддерживающей терапии (мочегонных, сердечных средств) по необходимости.
Медикаментозная терапия также может дополняться физиотерапевтическими процедурами, обязательно соблюдение специальной диеты. Во время стационарного лечения ребенку назначается постельный режим. Если заболевание находится в 2-3 стадиях, строгий постельный режим будет показан на 2 недели. Уже на 3 неделе ребенку может быть разрешено играть в кровати или заниматься дыхательной гимнастикой. Вставать с постели, самостоятельно ходить в туалет и на обеды, заниматься ЛФК можно будет только спустя месяц.

Второй этап лечения — отправка ребенка в санаторно-курортное учреждение. Основной целью санаторного лечения является долечивание ребенка. Терапия детского ревматизма заключается в:
- Облегченном варианте медикаментозной терапии;
- Воздушных ваннах;
- Физиотерапии (довольно часто практикуется грязелечение);
- Неактивных играх;
- ЛФК;
- Санировании очагов инфекции;
- Процедурах дыхательной гимнастики.
Последний третий этап заключается в диспансерном наблюдении. После окончательного выздоровления ребенка для него заводится специальная медицинская карточка, которая хранится в больнице. Ребенок наблюдается у участкового педиатра или кардиоревматолога. Основной целю такого наблюдения является профилактика и своевременное выявление рецидивов ревматизма.
Детям с вялотекущим ревматизмом (при условии, что не было поражено сердце) назначается более щадящая медикаментозная терапия. Дополнительно используется физиотерапия. Отличительной чертой лечебного процесса является отсутствие необходимости стационарного лечения. Ребенку достаточно посещать процедурный кабинет и приемы у лечащего врача.
Правильное лечебное питание

Диета — неотъемлемая часть лечения ревматизма. Она должна соблюдаться на всех этапах лечения, даже во время диспансерного наблюдения. План питания для больного должен быть составлен с учетом его возраста, фазы патологии (питание при остром ревматизме отличается от рациона хронического), наличием фоновых болезней и других индивидуальных особенностей пациента.
Основной целью диетотерапии является нормализация водно-солевого баланса и течения процессов обмена. Такие приоритеты связаны с тем, что существует необходимость ускорить вывод натрия и калия из тканей, так как два этих элемента провоцируют осложнения со стороны сердечно-сосудистой системы. Одним из основных правил диеты является ограничение в соли. Большой акцент делается на замещении части еды с белками на витаминизированные продукты питания. Такая рокировка позволяет нивелировать воспалительный процесс.
Что можно и нельзя есть при ревматизме?
Список разрешенных и запрещенных продуктов в целом актуален для любой фазы болезни. Больным ревматизмом можно есть:
- Все овощи и фрукты в любом виде;
- Молочко с невысоким показателем жирности;
- Хлеб;
- Сахар (до 30 гр в сутки);
- Продукты с витамином C (апельсины, лимоны, смородина и прочие);
- Продукты, обогащенные витамином E (овсяная каша, орехи, оливковое масло);
- Продукты с селеном (субпродукты, морепродукты, злаковые);
- Куриные яйца;
- Разные виды рыбы.
- Крепкие чайные и кофейные напитки;
- Соленую и острую еду;
- Блюда с экстрактивными веществами;
- Соусы и специи.
Как уже указывалось, характер диеты варьируется в зависимости от стадии болезни. Основные аспекты питания при разных фазах ревматизма:
- Острая фаза. Больше продуктов с калием и витамином С. Суточная норма жидкости — 1 литр. Пить желательно только чистую воду, допускаются свежие морсы, компоты и соки. Диета соблюдается бессолевая.
- Подострая фаза. Увеличить количество белковых и насыщенным калием продуктов. Суточный объем жидкости можно увеличить до полутора литра. В подострой фазе допускается потребление соли, но использовать можно максимум 5 грамм.
- Хроническая неактивная фаза. Запрещен сахар и все его производные. Суточный объем жидкости увеличивается до 1,7 литра. Также увеличивается количество необходимого белка, его нужно потреблять не меньше 100 гр в день.
Народная терапия при ревматизме у детей
Из натуральных средств можно выделить несколько, которые мощнее всего работают против проявлений ревматизма. Первым таким веществом является куркума. Куркумин, присутствующий в её составе, отлично снимает интенсивность воспаления. Действенные рецепты:
- Куркума (2 ст. л.), молоко (200 мл), вода (200 мл). Куркума заливается водой и томится на слабом огне 10 минут (в это время её нужно постоянно помешивать), должна получиться однородная пастообразная смесь. Она остужается, убирается в удобную емкость (полученной пасты хватит на несколько применений). Молоко подогревается и смешивается с 1 ч.л. пасты. Пить молоко нужно один раз в сутки (в любое время) в течение 5 недель.
- Куркума (1 ч.л.), мед (2 ст.л.), корень имбиря. Имбирь очищается и перетирается в пасту. 0,5 полученной пасты смешивается с другими компонентами до однородного состояния. Их полученной смеси делается компресс на пораженный участок, выдержать его нужно минимум 2 часа.
Следующее лечащее вещество — прополис. Рецепты с ним:
- Берется небольшое количество прополиса и формируется в лепешку. Её нужно приложить к больному месту и укутать шарфом или теплой повязкой. Делается такая накладка на ночь.
- Вазелин (100 гр), прополис (10 гр). Прополис измельчается и добавляется в разогретую до 45-50 градусов вазелиновую массу. Компоненты перемешиваются, емкость с ними ставится на слабый огонь на 10 минут. После этого мазь снимается с огня и остужается. Наносить её нужно на пораженный участок слоем средней толщины и накрывать марлей, сверху можно укутать шарфом. Делается такая процедура 2-3 раза в сутки.
Еще несколько эффективных средств народной медицины от ревматизма:
- Понадобятся сосновые иголки и спиртовая настойка. Литровая банка набивается иголками заливается спиртом. Банка накрывается плотной крышкой и настаивается 3 недели (за это время нужно её иногда взбалтывать) вдали от солнечных лучей. Несколькими каплями настойки нужно смочить кубик сахара и принять его внутрь за 30 минут до еды. Такая процедура проделывается до 3 раз в день.
- Соль. При активном ревматизме можно делать соляно-водяной компресс на больной участок. Если ревматизм находится в ремиссии, можно греть пораженный участок раскаленной солью (он разогревается на сковороде, затем засыпается в носок или полотенце).
Важно помнить, что средства народной медицины никак не могут повлиять на первопричину патологии и их действие направляется в основном на снятие симптоматических проявлений ревматизма. Перед тем как прибегнуть к какому-либо из перечисленных рецептов, родители обязательно должны проконсультироваться с лечащим ребенка врачом.
Возможные осложнения
Среди самых опасных осложнений ревматизма у детей можно выделить:
- Формирование порока сердца с поражением клапанов и перегородок;
- Эндокардит;
![]()
Тромбоэмболия;- Нарушение сердечного ритма;
- Застойная сердечная недостаточность;
- Инфаркты разных локализаций;
- Инвалидизация;
- Нарушение кровообращения;
- Ишемия головного мозга.
Профилактика ревматизма у детей
Избежать возникновения детского ревматизма достаточно просто, если придерживаться некоторых правил профилактики. Между собой их можно разделить на:
- Первичные — заключаются в предотвращении болезни;
- Вторичные — их целью является предупреждение прогрессирования и рецидива заболевания.
Чтоб свести к минимуму риск возникновения ревматизма, нужно:
- Организовать быт ребенка. В его жизни должны грамотно сочетаться физические нагрузки, правильное питание, прогулки на свежем воздухе и закаливание.
- Укреплять психическое здоровье малыша. Стрессы и эмоциональные перегрузки значительно истощают иммунитет, а ослабленный организм, как известно, больше подвержен воздействию вирусов, ему труднее с ними бороться.
- Наблюдать за ребенком. Родители маленького пациента должны обращать внимание на его состояние и симптомы, на которые он жалуется. Это поможет застать болезни на ранних этапах развития и не даст им времени для прогрессирования.
- Своевременно начинать терапию против инфекций. Если болезнь застали и начали лечить практически сразу, риск развития осложнений будет самый минимальный.
Родители ребенка должны помнить, что часть ответственность за здоровье ребенка зависит не только от врачей, но и от них самих.
Что касается профилактики рецидивов и обострения ревматизма, она тоже заключается сразу в нескольких аспектах. Профилактические меры направляются на избавление от очагов рецидива и противорецидивную терапию, укрепление защитной функции организма. Также детям рекомендовано прохождение курса кардиотрофной терапии.
Читайте также:





