Ревматизме бронхиальной астме заболеваниях кожного
Атопическая бронхиальная астма – аллергическое заболевание дыхательной системы неинфекционного характера. Патология развивается вследствие контакта с различными аллергенами, при наличии генетической предрасположенности у больного.
Форма болезни – хроническая, поэтому симптоматика может иметь низкую или высокую степень выраженности в зависимости от внешних факторов.
В статье мы постараемся разобраться, что такое атопическая бронхиальная астма, ознакомимся с ее симптоматикой, выявим причины и узнаем о всевозможных способах лечения болезни.

Общая информация
Атопическая (аллергическая) астма – форма болезни, которая развивается не из-за попадания в организм инфекционных агентов. Возникает заболевание при контакте с аллергенами, когда иммунная система человека нестабильно реагирует на окружающие факторы и старается вывести их из организма.
Для этого процесса иммунитет продуцирует элементы гистамина. Кроме реакции на аллерген, гистамин может уничтожать и полезные биологические материалы, что вызывает появление плохих симптомов, сильной одышки.
Из-за схожих симптомов, аллергическую астму часто путают с проявлением бронхита – это и препятствует своевременному лечению болезни, так как бронхит считают легким, безопасным и быстротечным недугом. Если не вовремя заняться лечением, то заболевание может привести к серьезным последствиям, особенно оно опасно для людей преклонного возраста и детей.
Причины и факторы риска
Атопическая бронхиальная астма у детей возникает из-за частых вспышек простудных болезней, а у взрослых – при контакте с бытовыми аллергенами.
Главными провокаторами недуга считаются:
- Частое употребление фармакологических препаратов от простудных заболеваний.
- Переизбыток слизистой жидкости в дыхательной системе.
- Наличие плесени и грибка в посещаемых помещениях.
- Неблагоприятная экологическая обстановка.
В 90% всех зафиксированных случаев причиной развития аллергической астмы становятся частички пыли. Аллергенами могут выступать:
- пыль;
- шерсть или частицы эпителия животных;
- цветение различных деревьев, растений;
- грибы (см. аспергиллез легких);
- бытовые и химические испарения;
- гигиенические средства.
Увеличить риск возникновения заболевания и обострения симптоматики могут следующие факторы:
- пассивный или прямой контакт с сигаретным дымом;
- проживание в стране с повышенной влажностью воздуха, низкими температурами;
- частые приступы простудных заболеваний;
- проживание в городах с высоким уровнем загрязнения воздуха, где функционирует много предприятий, транспортных средств.

Медицинские специалисты утверждают, что атопическая бронхиальная астма у детей и людей преклонного возраста встречается часто, нежели у среднего поколения. Фактором риска выступает наличие родственника, страдающего от этого типа астмы, т.к. болезнь генетическая.
Симптомы болезни
Признаком аллергической астмы является кашель. Его приступы усиливаются при контакте с аллергеном, например, с пылью в помещении и уменьшаются, если человек выходит на воздух.
У детей симптомы заболевания появляются на втором-третьем году жизни. Они возникают вспышками, состояние ребенка колеблется то в лучшую, то в худшую сторону. Кроме кашля, астматики ощущают второстепенные признаки:
- Приступы одышки.
- Першение и ощущение кома в горле.
- Чувство жжения в носоглотке.
- Выделение слизи из носа.
- Частое чиханье.
При обострении могут возникать менее безопасные признаки недуга:
- приступы сильного, сухого кашля, который не прекращается;
- нарушение дыхания, появление кислородного голодания (асфиксии), удушье;
- интенсивный и продолжительный приступ одышки;
- боли в области горла и грудной клетки. Боль усиливается при малых движениях.
Вышеперечисленная симптоматика требует немедленного обращения в медицинское учреждение.
Осложнения
В момент развития обострения бронхиальной астмы атопического типа в организме больного происходит много изменений:
- Гипоксемия.
- Гиперкапния.
- Гиповолемия.
- Артериальная гипотония.
- Декомпенсированный респираторный ацидоз.
Эти нарушения опасны для человеческой жизни, они могут спровоцировать:
- асфиксию – кислородное голодание, нарушение дыхательной функции, удушье;
- тяжелую аритмию – нарушение сердечного ритма;
- кому – состояние, которое считают гранью между жизнью и смертью. В момент впадения человека в коматозное состояние характеризуется потерей сознания, отсутствием рефлекторных реакций на факторы (свет, звуки, прикосновения), замедлением пульса и дыхания;
- остановку кровообращения в организме;
- остановку дыхания.
Осложнениями будут легочные заболевания:
- Инфицирование дыхательной системы.
- Развитие эмфиземы и ателектаза легочных капсул.
- Развитие пневмоторакса.
- Проявление дыхательной недостаточности.
Также на фоне аллергической астматической болезни может развиться сердечная недостаточность.
Последствия заболевания опасны для организма, что требует немедленного обнаружения и лечения патологии на первых этапах ее развития. Врачи рекомендуют один раз в год проходить обследование организма и следить, реагировать на изменения в его состоянии.

Диагностика
Для обнаружения заболевания медики проводят объективный, общий осмотр пациента, обращают внимание на жалобы и историю болезни, в которой описаны приступы дерматита, диатеза, пищевой и лекарственной аллергии, а также экземы.
Следующим этапом является проведение диагностических мероприятий:
- Аллергологические пробы.
- Иммунологические тесты.
- Бронхоальвеолярный лаваж.
- Лабораторный анализ кровяной жидкости.
Обнаружить аллерген, который вызывает нестабильную реакцию организма и приступы бронхиальной астматической болезни, врачи проводят процедуру – кожную пробу. В момент ее проведения врач организует контакт аллергенов с кожей больного, что позволит выявить компонент, который спровоцировал появление неблагоприятной симптоматики.
Чтобы выявить агрессивные продукты питания, пациенту рекомендуют вести пищевой дневник – отслеживать реакцию организма на те, или иные продукты, несколько дней придерживаться диагностического голодания. О таких методах должен рассказывать врач аллерголог.
Если диагноз подтвержден, то доктор должен рассказать пациенту, что такое бронхиальная астма атопического типа, чем она грозит, а дает рекомендации, подобранные в индивидуальном порядке для каждого человека, о способах лечения.
Лечение астмы
Залог лечения аллергической бронхиальной астматической болезни – ограничение контакта с внешними факторами, выступающими в роли аллергенов. В зависимости от того, на что реагирует организм больного, врач может посоветовать действия:
- сменить место работы;
- выкинуть все ковры;
- попрощаться с домашними любимцами, которые могут быть переносчиками провокаторов аллергической реакции;
- выполнить антимикотическую обработку жилища;
- придерживаться установленной диеты;
- избавиться от перьевых подушек и пуховых одеял, пледов;
- ежедневно проводить влажную уборку помещения.
Медицинские специалисты могут назначать прием фармакологических средств:
- Противовоспалительных.
- Бронхолитических.
- Дисенсибилизирующих.
- Иммуномодуляторов.
Любое из средств должно подбираться в индивидуальном порядке для каждого пациента. Обращают внимание также на стадию, запущенность заболевания.
В редких случаях для лечения аллергической астматической болезни могут применяться антибактериальные препараты. Их употребление должно быть согласовано с лечащим врачом, так как нередко именно этот тип лекарственных средств становиться виновником развития болезни.
Чтобы расширить бронхиальные просветы могут назначаться отхаркивающие препараты. Если прогрессирует легкая степень заболевания, то для устранения симптоматики достаточно будет употребить бронхолитические препараты и использовать специальное приспособление для ингаляции.
Положительным свойством обладают физиотерапевтические процедуры, лечебная физкультура, соляные шахты.
Исход терапии полностью зависит от того, насколько вовремя больной обратиться в медицинское учреждение с жалобами на неприятные симптомы и от того, насколько правильно доктор поставит диагноз, подберет наиболее эффективный метод лечения.

Профилактика
Для снижения риска развития атопической бронхиальной астмы и предупреждения обострения болезни профессиональные медики рекомендуют придерживаться следующих профилактических правил:
- постараться максимально ограничить контакт с сигаретным дымом;
- не злоупотреблять лекарственными препаратами;
- периодически производить влажную уборку помещения;
- придерживаться правильного питания, исключить из своего рациона продукты, вызывающие аллергические реакции;
- исключить использование концентрированной бытовой химии, парфюмерии;
- вынести из дома цветущие растения;
- больше гулять на свежем воздухе, предпочтительно, в лесу, возле водоемов;
- аккуратно относиться к климатическим изменениям;
- исключить контакт с домашними животными.
В том случае, если у вас прогрессирует астматическое заболевание, а вы проживаете в городе или стране с повышенной влажностью и низкой температурой воздуха, то врачи рекомендуют переехать в место с более благоприятным климатическим положением.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
- Код по АТХ
- Показания к применению
- Форма выпуска
- Фармакодинамика
- Фармакокинетика
- Использование во время беременности
- Противопоказания
- Побочные действия
- Способ применения и дозы
- Передозировка
- Взаимодействия с другими препаратами
- Условия хранения
- Срок годности
- Фармакологическая группа
- Фармакологическое действие
- Код по МКБ-10

Распространенное системное заболевание соединительной ткани и сосудов – это ревматизм. Рассмотрим особенности его лечения с помощью антибиотиков, виды препаратов.
Чаще всего ревматизм имеет инфекционно-аллергическую природу происхождения. Болезнь может развиваться в результате осложнений острой стрептококковой инфекции у детей и подростков 7-15 лет, людей с ослабленной иммунной системой, пациентов пожилого возраста.
Основные факторы развития ревматизма:
- Наследственная предрасположенность.
- Возраст пациентов от 3 до 15 лет.
- Частые инфекционные болезни носоглотки и заболевания стрептококковой этиологии.
- Женский пол.
- Наличие белка В-клеточного маркера D8/17 в организме.
В большинстве случаев ревматизм возникает из-за предшествующей острой или хронической инфекции носоглотки, вызванной стрептококковыми микроорганизмами и их токсинами.
Выделяют такие основные варианты локализации воспалительного процесса:
- Ревмокардит – патология поражает оболочки сердца (миокард, перикард, эндокард).
- Ревмоплеврит – заболевание легких, плевры и бронхов.
- Ревмоэритема – кожная форма ревматизма.
- Ревмополиартрит – поражение суставов.
- Ревмохорея – ревматическая форма васкулита мелких сосудов головного мозга.
В редких случаях диагностируют ревматическое поражение внутренних органов, а также ревмонефрит, ревмогепатит. Для выявления заболевания соединительной ткани и сосудов используют такие диагностические методы: ЭКГ, рентген, УЗИ, различные лабораторные исследования.
При первых подозрениях на ревматизм, необходимо начинать лечение. Без правильной диагностики и своевременной терапии, патология может привести к серьезным проблемам. Самым серьезным осложнением является тяжелейший порок сердца. Лечением занимается ревматолог.
Код по АТХ
Фармакологическая группа
Фармакологическое действие
Показания к применению антибиотиков при ревматизме
Основные показания к применению антибиотиков при ревматизме основаны на инфекционных поражениях соединительной ткани и сосудов.
Основные этапы лечения:
- Поскольку все формы заболевания связаны со стрептококковой инфекцией, то все силы идут на ее подавление. Для этого используют различные антибактериальные препараты.
- На втором этапе применяют гормональные средства, которые купируют интенсивный воспалительный процесс и предупреждают деструктивные изменения.
- На последнем этапе проводят иммуномодулирующую терапию. Может быть назначено физиотерапевтическое, санаторно-курортное и диспансерное лечение.
При этом первый этап длится 1-3 месяца и может проходить в условиях стационара. Если диагностирован ревматизм сердца, то лечение проводится в кардиоревматологических клиниках. Медикаментозной основой противоревматической терапии выступают противомикробные, антибиотические, противовоспалительные, кортикостероидные, обезболивающие и антигистаминные препараты.
Для устранения стрептококковой инфекции, то есть первопричины ревматизма, чаще всего применяют антибиотики бета-лактамного ряда: Амоксициллин, Феноксиметилпенициллин, Цефадроксил, Бензатинпенициллин и другие. Если болезнь затяжная или имеет хроническую форму, то используют цитостатики: Эндоксан, Азатиоприн, 6-меркаптопурин, Хлорбутин и другие. В особо тяжелых случаях показаны иммунодепрессанты. Они подавляют гиперреакцию иммунитета на возбудитель инфекции.

[1], [2], [3]
Форма выпуска
Антибиотики при ревматизме имеют несколько форм выпуска. В зависимости от вида заболевания и его локализации, врач подбирает препараты. Основные формы медикаментов:
- Таблетки, капсулы, суспензия и гранулы для приготовления раствора для перорального применения.
- Инъекции внутривенные и внутримышечные.
- Мазь, крем и гель для местного применения.
Ориентируясь на стадию ревматического процесса и особенности организма больного, врач назначает лекарство. Правильно подобранный препарат устраняет возбудитель инфекции и предупреждает развитие осложнений.
Названия
Существует множество антибиотических препаратов для лечения ревматических заболеваний соединительной ткани и сосудов. Названия лекарств в большинстве случаев основаны на активных компонентах, входящих в их состав или в зависимости от фармакотерапевтической группы.
Рассмотрим названия самых эффективных препаратов и особенности их применения:
Антибиотический препарат группы пенициллинов. Эффективен в отношении микроорганизмов, которые устойчивы к бензилпениииллину и феноксиметилпенициллину. Малотоксичен. Выпускается в форме таблеток и капсул по 250 мг, во флаконах по 250 мг в комплекте с дистиллированной водой 500 мг.
- Показания к применению: различные инфекционные заболевания, вызванные устойчивыми к бензилпенициллину и феноксиметилпениииллину бактериями. Воспаление костного мозга и прилегающей костной ткани, пневмония, эмпиема, флегмоны, холецистит, раневые инфекции, пиелит, цистит, инфицированные ожоги. Способ применения и дозировка индивидуальны для каждого пациента. Продолжительность лечения составляет обычно 7-10 дней, но при необходимости может быть продлен до 2-3 недель.
- Побочные действия: кожные аллергические реакции, различные нарушения со стороны ЖКТ.
- Противопоказания: гиперчувствительность к компонентам препарата, аллергические реакции в анамнезе.
- Пенициллин
Антибиотик с бактерицидными свойствами. Имеет широкий спектр действия. Активен в отношении стрептококков и трепонем. Выпускается в форме сухого вещества для инъекций во флаконах. В комплекте с порошком идет растворитель.
- Показания к применению: различные инфекционно-воспалительные заболевания, лечение и профилактика ревматизма, скарлатина, рожистое воспаление, тонзиллит и другие патологии.
- Способ применения: детям в возрасте до 12 лет по 1-2 инъекции по 0,6 млн. ЕД каждые 4 недели. Детям старше 12 лет и взрослым по 1-2 инъекции по 1,2 млн. ЕД каждые 4 недели. Курс лечения индивидуален для каждого пациента и определяется врачом.
- Побочные действия: различные аллергические реакции, стоматит, мультиформная эритема, местные реакции.
- Противопоказания: повышенная чувствительность к пенициллиновым антибиотикам, аллергические реакции в анамнезе.
- Пиперациллин
Бактерицидный антибиотик из группы пенициллинов парентерального применения. Обладает широким спектром действия, активен в отношении большинстве грамположительных, грамотрицательных, аэробных и анаэробных микроорганизмов. Выпускается в ампулах в форме порошка для инъекций.
- Показания к применению: инфекции костей, суставов, кожи и мягких тканей, сепсис, перитонит, менингит, эмпиема желчного пузыря и плевры, эндометрит, холангит, абсцесс, профилактика послеоперационных инфекций.
- Способ применения: медикамент вводят внутривенно (капельно или струйно). При среднетяжелом течении инфекции назначают 100-200 мг/кг массы тела в 2-4 введения. При инфекциях тяжелого течения до 200-300 мг/кг массы тела в 3-4 введения. Максимальная суточная доза – 24 г. Детям вводят 100-200 мг/кг массы тела 2-4 раза в сутки. В особо тяжелых случаях суточная доза может быть увеличена до 200-300 мг/кг массы тела в 2-4 введения.
- Побочные действия: аллергические реакции, бронхоспазмы, конъюнктивит, ринит, тошнота, рвота, нарушения стула, изменение картины крови. Также возможны местные реакции: флебит, воспаление.
- Противопоказания: повышенная чувствительность к пенициллинам. С особой осторожностью назначается в период беременности и лактации, для пациентов склонных к аллергическим реакциям.
- Феноксиметилпенициллин
Антимикробное средство, которое по механизму своего действия схоже с препаратами бензилпенициллина. Хорошо всасывается при пероральном применении, малотоксичен и не обладает кумулятивными свойствами. Выпускается в форме таблеток, порошка для приготовления суспензии.
- Показания к применению: ревматизм, инфекции костей и мягких тканей, скарлатина, воспаление бронхов и легких, ангина, рожистое воспаление и другие заболевания, вызванные чувствительными к препарату микроорганизмами. Дозировка устанавливается лечащим врачом, индивидуально для каждого пациента.
- Побочные действия: раздражение слизистой оболочки ротовой полости и ЖКТ, стоматит, фарингит.
- Противопоказания: непереносимость компонентов препарата и заболевания с нарушением всасывания из ЖКТ. С осторожностью назначается при аллергических реакциях в анамнезе.
- Эритромицин
Антимикробное средство, которое по своему действию схоже с пенициллинами. Активен в отношении грамположительных и грамотрицательных микроорганизмов. Переносится лучше, чем пенициллины, поэтому может применять при аллергии на данный тип антибиотиков. Терапевтические дозы оказывают бактериостатическое действие. К антибиотику быстро развивается устойчивость. Выпускается в форме таблеток с кишечнорастворимой оболочкой и мази 1%.
- Показания к применению: различные инфекционные заболевания, воспаление костного мозга и прилегающей костной ткани, перитонит, гнойновоспалительные процессы, пневмония, заболевания легких, септические состояния, рожистое воспаление, сифилис, менингит. Мазь используют при гнойничковых поражениях кожи, инфицированных ранах, пролежнях.
- Способ применения: доза для пациентов старше 14 лет по 250 мг, при тяжелых заболеваниях по 500 мг, через каждые 4-6 часов за 1-1,5 часа до еды. Пациентам детского возраста назначают суточную дозу 20-40 мг/кг (в 4 приема).
- Побочные действия: тошнота, рвота, нарушения стула, нарушения функции печени, аллергические реакции.
- Противопоказания: повышенная чувствительность к компонентам препарата, тяжелые нарушения функции печени, аллергические реакции в анамнезе.
- Напроксен (не является антибиотиком)
Производное пропионовой кислоты с противовоспалительными, жаропонижающими и анальгезирующими свойствами. Имеет несколько форм выпуска: таблетки, суспензия для перорального применения, свечи ректальные.
- Показания к применению: различные воспалительные и дегенеративные заболевания опорно-двигательного аппарата. Назначается при ревматоидном артрите, остеоартрозе, выраженном болевом синдроме, инфекционно-воспалительных заболеваниях ЛОР-органов, лихорадочный синдром.
- Способ применения: по 500-750 мг два раза в сутки, максимальная суточная дозировка не должна превышать 1,75 г. Если препарат используется в качестве поддерживающей терапии, то назначают по 500 мг два раза в день. Для детей предпочтительной лекарственной формой является суспензия.
- Побочные действия: эритема слизистой оболочки, тошнота, рвота, болезненные ощущения в эпигастрии, кожные аллергические реакции, головные боли, сонливость и шум в ушах, эрозивно-язвенные поражения ЖКТ, снижение слуха, изжога. Для лечения показано промывание желудка, диализ неэффективен.
- Противопоказания: непереносимость компонентов препарата, эрозивно-язвенные поражения ЖКТ, рецидивирующий полипоз носа и околоносовых пазух, беременность и лактация, возраст пациентов до 1 года, угнетение костномозгового кроветворения.
- Передозировка: тошнота, рвота, повышенная сонливость, диспепсические расстройства. Для лечения показано промывание желудка и прием активированного угля.
- Нимесил (не является антибиотиком)
Противовоспалительное, анальгезирующее и жаропонижающее средство. Принцип его действия основан на ингибировании синтеза простагландинов. Лекарство подавляет синтез простагландинов в месте воспаления. Нимесил выпускается в форме гранул для приготовления лечебной суспензии.
- Показания к применению: болевые синдромы различного происхождения, дегенеративно-воспалительные заболевания опорно-двигательного аппарата, сосудистые, гинекологические и урологические патологии, инфекционно-воспалительные заболевания.
- Способ применения: лекарство назначают только пациентам взрослого возраста. Нимесил принимают перорально по 200 мг в сутки, разделенных на два приема. Курс лечения определяет лечащий врач.
- Побочные действия: головокружение и головные боли, повышенная сонливость, нервозность, тахикардия, приливы, тошнота, рвота, нарушения стула, нарушения дыхания и зрения, повышение показателей печеночных ферментов, дизурия, анемия, тромбоцитопения.
- Противопоказания: язва желудка и двенадцатиперстной кишки, кровотечения ЖКТ, беременность и лактация, непереносимость компонентов препарата, сахарный диабет второго типа, изжога, тошнота, диарея, застойная сердечная недостаточность, артериальная гипертензия, пациенты детского возраста.
- Передозировка проявляется более выраженными побочными реакциями. Для их устранения показано промывание желудка и прием энтеросорбентов. В дальнейшем показана симптоматическая и поддерживающая терапия.
- Преднизолон (не является антибиотиком)
Синтетический аналог кортизона и гидрокортизона. Обладает выраженными противовоспалительными, противошоковыми, антитоксическими и антиэкссудативными, антиаллергическими свойствами. Имеет несколько форм выпуска: таблетки, ампулы с суспензией для инъекций, мазь в тубах 0,5%.
- Показания к применению: диффузные поражения соединительной ткани и сосудов, ревматизм, инфекционный неспецифический полиартрит, лейкоз, бронхиальная астма, нейродермиты, экзема, гемолитическая анемия, шок и коллапс. Препарат используется при хроническом и нетипичном конъюнктивите, воспалении роговицы, симптоматическом воспалении глазного яблока.
- Способ применения: дозировка устанавливается индивидуально для каждого пациента. При острых состояниях назначают по 20-30 мг в сутки. Поддерживающая доза 5-10 мг в сутки. Суспензия для инъекций используется внутрисуставно, внутримышечно и инфильтрационно (пропитывания тканей). Введение должно быть при строгом соблюдении асептики (стерильности). Курс лечения не должен превышать 10-14 дней.
- Побочные действия: гирсутизм, остеопороз, геморрагический панкреатит, гипергликемия, понижение сопротивляемости к инфекциям, синдром отмены, надпочечниковая недостаточность.
- Противопоказания: тяжелые формы гипертонии, беременность, сахарный диабет, язвенная болезнь желудка и двенадцатиперстной кишки, активная форма туберкулеза.
- Передозировка: токсических эффектов не обнаружено. Возможные легкие нарушения со стороны ЖКТ, невралгия, аллергические реакции. Для лечения показана симптоматическая терапия.
- Триамцинолон (не является антибиотиком)
Глюкокортикостероид с противовоспалительными, противоаллергическими и иммунодепрессивными свойствами. Выпускается в форме таблеток, мази и крема 0,1%.
- Показания к применению: ревматизм, острые аллергические реакции, кожные аллергические заболевания, мультиформная эритема, бронхиальная астма, заболевания кроветворной системы, нефротический синдром, ревматоидный артрит, коллагенозы, вирусный гепатит, острый панкреатит.
- Способ применения: пациентам взрослого возраста назначают по 4-40 мг в сутки. После улучшения состояния больного, дозу снижают на 1-2 мг каждые 2-3 дня, чтобы достигнуть минимальных поддерживающих значений. Детям назначают по 0,5-1 мг/кг массы тела в сутки.
- Побочные действия: повышение артериального давления, обострение язвенной болезни, миопатия, остеопороз, изъязвление ЖКТ, повышение уровня глюкозы в крови, головные боли и головокружение.
- Противопоказания: миастения, новообразования с метастазами, язвенная болезнь двенадцатиперстной кишки и желудка, гипертония, почечная недостаточность, острые психозы, активный туберкулез, сахарный диабет, беременность, сифилис, вирусные заболевания, микозы.
Для лечения ревматизма чаще всего используют такие антибактериальные средства: Азитромицин, Амоксициллин, Кларитромицин, Эритромицин, Бициллин-5. Нередко применяют препараты пенициллинового ряда. Их используют в течение длительного периода времени и очень часто для предупреждения осложнений ревмокардита.
Кроме антибиотиков для лечения применяют гормоны глюкокортикостероиды в сочетании с нестероидными противовоспалительными средствами. При этом чем острее протекает болезнь, тем лучше эффект от глюкокортикостероидов. Противовоспалительные препараты: Бруфен, Аспирин, Бутадион, Индометацин применяют на протяжении всего курса терапии. Комплексное лечение позволяет добиться выраженного и стойкого лечебного эффекта, как при поражении суставов, так и сердечно-сосудистой системы.

[4], [5], [6], [7], [8], [9]
Содержание статьи
Бронхиальная астма в наши дни не считается жизнеугрожающей патологией, так как при своевременной диагностике и назначении лечения заболевание хорошо поддается контролю. Причем не всегда требуется массированное применение лекарственных средств, в профилактике развития приступов удушья огромное значение имеет здоровый образ жизни и предотвращение контакта с аллергенами, другими чужеродными веществами, триггерами.
Статистика

В разных странах мира заболеваемость бронхиальной астмой достигает 18% (около 300 млн, практически каждый 20 человек в мире). В разных регионах России количество пациентов с этой патологией варьируется от 10 до 30%, причем в промышленных районах заболеваемость в несколько раз выше.
В последние десятилетия, в связи с нарастающей индустриализацией и возрождением собственной тяжелой промышленности, во многих крупных городах России наблюдается рост заболеваемости, с увеличением количества случаев тяжелого течения. В настоящий момент бронхиальная астма тяжелого течения зарегистрирована у 10% больных, средней тяжести — у 70%, легкого течения — у 20% пациентов с этим диагнозом.
Распространенность заболевания у детей достигает 15%. В детском возрасте нередко протекает тяжело, сочетается с другими патологиями дыхательной системы — аллергическим ринитом, атопическим дерматитом, хронической обструктивной болезнью легких. Высок риск получения инвалидности и десоциализации ребенка.
![]()
Причины развития
Бронхиальная астма развивается под воздействием многочисленных и разнообразных по своей природе влияний.
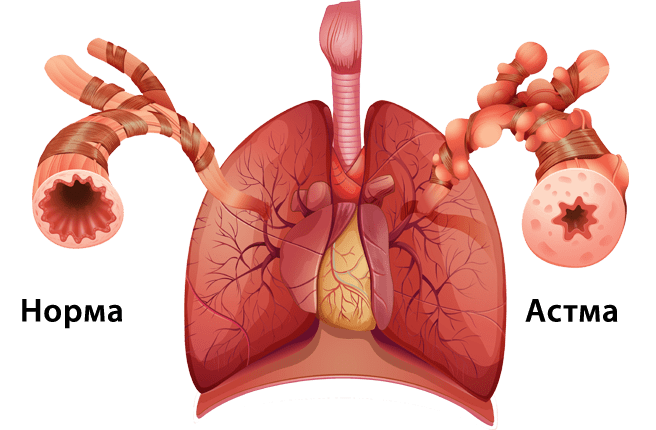
Основой для формирования заболевания являются генетическая (наследственная) предрасположенность в сочетании с агрессивным воздействием факторов окружающей среды, аллергической и неаллергической природы.
В соответствии с современными представлениями о заболевании, выделяют следующие его типы: аллергического, неаллергического характера, смешанного типа. В качестве провоцирующих приступы факторов могут выступать:
- аллергены — практически все группы чужеродных организму веществ могут вызывать развитие астмы, если они попадают в дыхательные пути во время вдоха или через кровь;
- летучие аллергены, в частности пыльца растений, частицы выхлопных газов и промышленных отходов и пр.;
- агенты инфекционного характера — вирусы, бактерии, простейшие, грибки;
- синтетические вещества — лекарственные препараты, например, ацетилсалициловая кислота (аспирин) и другие химические агенты;
- неспецифические стимулы (не аллергены): холодный воздух, табачный дым, физическая нагрузка, резкий запах, эмоциональный стресс.
![]()
Симптомы бронхиальной астмы
Пациенты страдают от регулярно повторяющихся приступов удушья с затруднением и удлинением выдоха, которые сопровождаются свистящими сухими хрипами, слышными на расстоянии, непродуктивным кашлем, тяжестью за грудиной, выраженной одышкой. Иногда перед приступом удушья возникают першение в горле, зуд в носоглотке, чихание, слезотечение, зуд кожи. Приступ может возникнуть в любое время суток, но чаще всего развивается ночью или ранним утром.
![]()
Развитие
Главная роль в развитии заболевания принадлежит высокой реактивности бронхов и склонности к спазму в ответ на воздействие различных стимулов и раздражителей, проявляющейся в виде резкого увеличения сопротивления дыхательных путей и обратимом сужении просвета бронхов.
Спазм гладких мышц вместе с образованием слизистых пробок, отеком и воспалением слизистой бронхов приводит к сужению их просвета. Из-за этого воздух, который попадает в легкие на вдохе, задерживается в ткани легкого, вызывает его перерастяжение и удлинение выдоха. Выдох делается с усилием, в помощь к дыхательным мышцам подключаются вспомогательные мышцы, появляется одышка.
У людей, склонных к развитию бронхиальной астмы, может наследоваться дефект в рецепторах бронхов, который проявляется в недостаточной выработке веществ, предотвращающих развитие спазма при попадании сильного раздражителя в дыхательные пути.
В зависимости от частоты возникновения приступов и их влияния на физическую активность, различают три степени тяжести болезни: лёгкая, средней тяжести и тяжелая. Осложнениями являются инфекционные процессы дыхательных путей (пневмонии), ателектазы (спадение легочных альвеол при закупорке бронхов), сердечно-сосудистые осложнения.
![]()
Диагностика
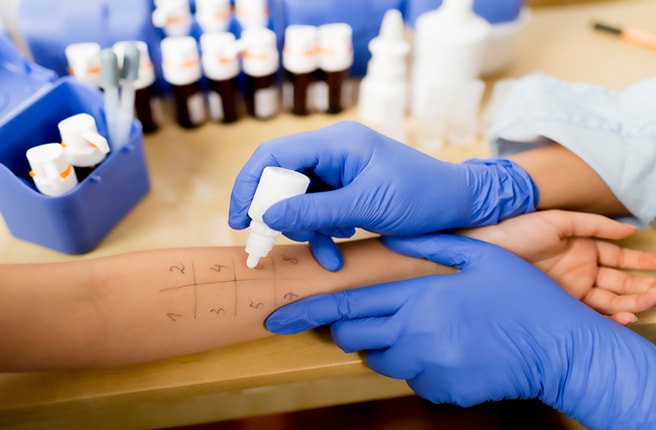
При появлении удушья нужно обратиться к врачу незамедлительно. Врач общей практики (терапевт) может поставить предварительный диагноз уже на первом приеме после осмотра пациента. Обычно больного направляют к пульмонологу — именно этот врач занимается полной диагностикой и лечением бронхиальной астмы.
Для постановки точного диагноза проводятся многочисленные обследования:
- в первую очередь оценивается функция внешнего дыхания (проводятся спирометрия и бронхомоторные тесты), исследуется мокрота;
- при подозрении на аллергическое происхождение астмы проводятся кожные пробы с экстрактами аллергенов, определяются уровни общего IgE и специфических IgE в сыворотке крови (их может быть довольно много);
- обязательно проводится рентгенография органов грудной клетки; в качестве дополнительных исследований изучается газовый состав артериальной крови.
![]()
Лечение бронхиальной астмы
Главной задачей лечения является уменьшение до минимума проявлений заболевания, а именно приступов удушья, в дальнейшем — достижение полного контроля состояния пациента. При полноценном, своевременной и адекватном использовании лекарственных и немедикаментозных методов лечения бронхиальная астма не оказывает влияния на уровень физической активности человека, профессиональную деятельность и качество жизни в целом.

Сегодня для коррекции и длительного контроля за течением заболевания используются разные группы лекарственных средств.
Медицинские препараты короткодействующие для купирования астматических приступов (по требованию):
- b2-агонисты короткого (фенотерол, сальбутамол) и пролонгированного (формотерол, сальметерол) действия для ингаляционного применения: распыляются на вдохе при помощи специальных устройств;
- антихолинергические средства (ипратропия бромид, тиотропий) также для ингаляционного использования;
- комбинированные средства на основе этих компонентов.
Препараты длительного действия для проведения базовой терапии:
- ингаляционные кортикостероиды (беклометазон, мометазон, будесонид);
- пероральные (для приема внутрь) антагонисты лейкотриенов;
- кромоны (кромоглициевая кислота, недокромил натрия) для ингаляций; выпускаются в виде растворов для проведения процедуры при помощи стационарных ингаляторов (в отличие от других средств, выпускаемых в готовой для применения форме);
- препараты анти-IgE-терапии (омализумаб).
При легком течении применяются короткодействующие b2-агонисты (по потребности), часто назначаются низкие дозы ингаляционных кортикостероидов или антилейкотриеновые препараты (реже). Кромоны используются в лечении астмы у детей и по особым показаниям — у взрослых.
При среднетяжелом течении используются b2-агонисты длительного действия в сочетании с гормонами (все препараты ингаляционные) в малых и средних дозах.
При тяжелом течении требуется применение высоких доз ингаляционных b2-агонистов и кортикостероидов, назначаются также препараты на их основе для перорального приема, антилейкотриеновые и анти-IgE-препараты.
Применение аллергенспецифической терапии при астме ограничено возрастом больных (старше 5 лет), вариантом течения заболевания (при доказанной ведущей роли аллергенов). АСИТ не может быть рекомендована как единственный метод лечения. Проводится на фоне гормональной терапии, при стабильных формах заболевания.
Доказано положительное влияние физиотерапевтических процедур на течение болезни, независимо от происхождения (аллергическая, неаллергическая, смешанная). Причем проведение показано на любом этапе развития заболевания.

В лечении астмы используются следующие физиотерапевтические методы:
- ингаляционная терапия с использованием лекарственных средств (бронхолитики, муколитики, антисептики, противовоспалительные и другие препараты в форме высокодисперсного аэрозоля). Многие лекарственные препараты выпускаются в виде ингаляторов, для некоторых необходим стационарный ингалятор. Особенно популярны ультразвуковые небулайзеры, позволяющие создать мелкодисперсный аэрозоль;
- применяется ультразвук, фонофорез и электрофорез с лекарственными веществами (кортикостероиды, препараты кальция), ультрафиолетовое облучение и электросон;
- особенного внимания заслуживает магнитотерапия: под воздействием импульсного магнитного поля активизируется обмен веществ; увеличивается скорость биохимических реакций, улучшается кровообращение и насыщенность тканей кислородом; нормализуется работа эндокринных желез, в частности надпочечников (что важно при астме). Во время сеансов магнитотерапии оказывается также противовоспалительный эффект, способствующий снижению повышенной реактивности бронхов и опосредованно — облегчению течения болезни.
Особенно эффективно комплексное лечение астмы, когда комбинируются лекарственные и немедикаментозные методы.
![]()
Профилактика бронхиальной астмы
Так как астма обусловлена множественными факторами, полностью избежать ее развития удается редко. Однако при точном выяснении причин, инициирующих приступы удушья, можно ограничить контакт человека с определенными аллергенами или избегать ситуаций и условий, в которых развивается приступ. Мерой медикаментозной профилактики является постоянное применение лекарственных средств, назначенных врачом.
Читайте также:








