Ревматолог чем лечат псориатический артрит
При этом симптомы ПА и РА практически не отличаются:
скованность в конечностях;
боль и сильные отеки;
хроническая усталость и частые перемены настроения у больного.
При этом обе болезни периодически обостряются, а также лечатся с помощью похожих медикаментов.
Может даже показаться, что это одно и то же заболевание, но нет. Происхождение и источники у них различные, а потому требуют разных подходов к диагностике и лечению.
Вплоть до 1950-х годов псориатический артрит считался просто формой псориаза, которая сопутствует ревматоидному артриту. Однако в 1964 году Американская ассоциация ревматизма впервые классифицировала и описала ПА как уникальную отдельную патологию.
В Международном классификаторе болезней 10-го пересмотра (МКБ-10) он также проходит как отдельная болезнь под кодом L40.5.
В чем основные отличия псориатического артрита от ревматоидного артрита?
Главным отличием ПА от РА является распределение пораженных суставов. Обе болезни могут разрушать суставы пальцев рук и ног, запястья, а также более крупные: колени, плечи, бедра, межпозвоночные соединения. Ревматоидный артрит довольно часто становится причиной скованности в лодыжках.
Однако при псориатическом артрите поражения часто асимметричны, происходят спорадически и могут затрагивать только какие-то отдельные суставы. При ревматоидном же характерна симметрия.
Разумеется, бывают и исключения. По факту 15% пациентов с ПА будут иметь симметрические воспаления. Это считается более тяжелым случаем, поскольку затрудняет дифдиагноз.
Другое характерное отличие – вовлечение позвоночника в процесс воспаления. ПА может проявиться в любом отделе позвоночника (так называемый аксиальный артрит), в то время как РА в основном ограничивается шейным.
По этой причине ПА относится к категории спондилоартопатических расстройств, а РА – нет.
Признаки псориатического артрита
В сравнении ревматоидный артрит выглядит более тяжелой болезнью. Эрозия костей здесь является центральной особенностью, провоцируя необратимую потерю костной ткани (остеолиз), а также деформацию суставов.
Примерно то же самое происходит и при псориатическом артрите, однако, разрушительный эффект куда меньше. Потеря костной ткани чаще ограничивается дистальными фалангами пальцев (ближе всего к ногтям). Лишь при мутилирующем артрите (Arthritis mutilans) обезображивание суставов рук происходит быстро и приобретает тяжелую форму.
Ещё одной подсказкой является характер болевых ощущений. При псориатическом артрите боль исходит от дистальных суставов, при ревматоидном будут больше затрагиваться проксимальные суставы (чуть выше суставов пальцев).
При тяжелой форме ПА пальцы также могут приобретать вид сосисок (так называемый дактилит), что затрудняет сжимание кисти в кулак.
Также около 85% пациентов с псориатическим артритом имеют все симптомы псориаза (сухие шелушащиеся бляшки на коже, сильный суд и проч.). У половины пациентов псориаз поражает ногтевые пластины. Ни то, ни другое не наблюдается при РА.
Причины псориатического и ревматоидного артрита
При ревматоидном артрите мишенью аутоантител становятся клетки в подкладке сустава – синовиоциты. Воспаление приводит к аномальному делению и росту этих клеток, что провоцирует целый каскад событий:
-
Гиперплазия синовиальной оболочки сустава (уплотнение);
Инфильтрация воспалительных белков (цитокинов) в суставы
Постепенное разрушение суставного хряща, костей и сухожилий.
При псориатическом артрите воспаление является косвенным эффектом. Вместо синовиоцитов иммунная система нацелена на клетки кожи – кератиноциты. Из-за аутоиммунной атаки они также начинают делиться ускоренными темпами, вызывая те самые симптомы псориаза в виде сухих бляшек на коже. Это происходит в большинстве, но не во всех случаях.
Со временем воспаление начнет поражать другие системы и органы, включая ногти, глаза, мозг, почки, поджелудочную железу. Известно также, что псориаз может провоцировать и другие заболевания, например, сахарный диабет. Может оно затронуть и суставы – и тогда развивается псориатический артрит.
Синовиальная гиперплазия также характерна и для ПА, однако, она протекает более тяжело, чем при РА. Вероятно, потому что суставы болезнь атакует по касательной, а не напрямую.
При подозрениях на ревматоидный артрит потребуется точная диагностика. Врач, как правило, назначит ряд анализов, разработанных по критериям Американского колледжа ревматологии (ACR):
Анализ крови на содержание аутоантител, включая анализ на ревматоидный фактор (РФ) и антител к циклическому цитруллинированному пептиду (АЦЦП). Маркеры этих антител разные. АЦЦП чаще всего обнаруживаются именно у людей с ревматоидным артритом.
Маркеры воспаления в крови, включая С-реактивный белок (СРБ) и осаждение эритроцитов (СОЭ).
Рентгенография и магнитно-резонансная томография (МРТ), чтобы выявить характер костной эрозии и сужение синовиального пространства в суставах.
Результаты тестов должны оценить продолжительность и тяжесть симптомов, характер воспаления, его местоположение и т.д. Совокупный балл от 6 до 10 будет говорить о высокой вероятности ревматоидного артрита.
Диагностика псориатического артрита
В отличие от РА псориатический артрит в основном диагностируется с помощью визуального осмотра и обзора истории болезни. Не существует никаких анализов крови или скрининговых процедур, которые могли бы поставить окончательный диагноз. Врач должен искать ключи, которые являются главными индикаторами ПА:
Ассиметричное расположение воспалений;
Вовлеченность кожи и ногтей;
Семейная история псориаза или ПА;
Стимулирующие факторы, запускающие воспаление (стрептококковая инфекция, лекарства, простуда, время года, погода и т.д.).
Прочие лабораторные тесты проводятся в основном, чтобы исключить прочие заболевания. Как правило, во время дифференциальной диагностики исследуют схожие артритные заболевания:
Как лечат псориатический артрит
ПА и РА часто лечатся одними и теми же лекарствами, хоть и с разным успехом. Физические упражнения, похудение, отказ от курения – все это врачи советуют при обоих диагнозах.
Лечение легких и средней тяжести состояний обычно проводится при помощи нестероидных противовоспалительных препаратов (НПВС).
Там, где они не помогают, применяют другие методы.
Самый распространенный препарат – преднизон (гидрокортизон) либо в виде таблеток, либо инъекций непосредственно в пораженный сустав. Однако тактика применения все же будет различной:
При псориатическом артрите кортикостеориды чаще используются во время обострений сиптомов. Применять их следует с особой осторожностью, поскольку возможно серьезное осложнение – болезнь Цумбуша (генерализованный пустулезный псориаз).
При ревматоидном артрите низкие дозы кортикостероидов часто назначаются в комбинации с другими препаратами. Они также могут вводиться непосредственно в сустав для снятия острых болей.
БМАРП или по-другому базисные противоревматические препараты (Метотрексат или Лефлуномид) эффективны при лечении ревматоидного артрита, но вот при лечении псориатического уже менее убедительны.
Поэтому Метотрексат считается препаратом первой линии для лечения многих аутоиммунных заболеваний и одобрен для лечения псориаза, но не псориатического артрита.
Ингибиторы ФНО представляют собой препараты, блокирующие тип цитокина, известный как фактор некроза опухоли – внеклеточного белка, который играет определенную роль в воспалительных процессах при ПА и РА.
Тем не менее ФНО причиняют гораздо больше вреда именно при псориатическом артрите, поэтому ингибиторы эффективны при лечении именно этой болезни.
Согласно исследованию, проведенному в 2011 году в Дании, 60% пациентов с ПА достигли устойчивой ремиссии после курса ингибиторов ФНО, по сравнению с 44% людей с РА.
Особенности лечения ревматоидного артрита
Вообще говоря, РА лучше начинать лечить сразу после постановки диагноза. Это необходимо для предотвращения необратимых состояний – костной эрозии и остеолиза, которые могут развиться буквально за два года. Раннее лечение особенно важно для тех, у кого по результатам обследования есть риск развития тяжелой формы заболевания.
В целом, ревматоидный артрит при своевременном лечении и профилактики может уйти в устойчивую ремиссию на долгие годы и никак не беспокоить пациента.
Особенности лечения псориатического артрита
Лечение ПА в отличие от РА может потребоваться только при возникновении устойчивых симптомов. Когда тяжесть болезни ослабевает или переходит в ремиссию, лечение можно прекратить.
Однако, если ПА сопровождается псориазом средней тяжести, лечить их требуется непрерывно.
Псориатический артрит (ПА) — это тяжёлое заболевание, которое без своевременной и качественной терапии может привести к инвалидности. На данный момент медицина не нашла способов абсолютного излечения от этой патологии, однако, добиться стойкой ремиссии вполне возможно. Лечение псориатического артрита должно проводиться под постоянным наблюдением ревматолога.
- Что такое псориатический артрит
- Можно ли победить болезнь
- К какому врачу обратиться
- Как лечить ПА пальцев рук и ног
- Базисное и вспомогательное медикаментозное лечение псориатического артрита
- Нестероидные противовоспалительные средства
- Кортикостероиды и глюкокортикоиды
- Моноклональные антитела
- Антидепрессанты
- Биопрепараты
- Какие методы физиотерапии хорошо помогают в борьбе с ПА
- Суть лечебной гимнастики и полезные физические нагрузки
- Принципы диеты и продукты питания, помогающие добиться стойкой ремиссии
- Народные средства, помогающие остановить прогрессирование болезни
- Использование оперативных методов лечения при деформации суставов
- Наиболее эффективные методы снятия обострения при артропатии
- Клинические рекомендации больным
- Прогноз
- Как избежать ПА: меры профилактики
Что такое псориатический артрит
Псориатический артрит является хронической и прогрессирующей патологией суставов. Заболевание может возникать раньше псориаза, развиваться с ним одновременно или появиться после нескольких лет его наличия.

- Асимметричный псориатический артрит. Вследствие развития этой патологии происходит поражение нескольких суставов (наиболее часто страдают до трёх суставов). Из-за активной патологической деятельности страдает большой и малый костный элемент. Стоит отметить, что в данном случае парные суставы не страдают.
- Симметричный псориатический артрит. В данном случае характерным проявлением патологии служит поражение парных суставов, после чего заболевание активно прогрессирует и приводит к нетрудоспособности человека.
- Дистальная межфаланговая псориатическая артропатия. Наиболее часто данное заболевание поражает суставы малых сосудов пальцев, которые располагаются недалеко от ногтей.
- Спондилоартрит. В данном случае областью поражения заболевания является позвоночник либо несколько его отделов.
- Деформирующий артрит. Данная форма заболевания считается самой тяжёлой, так как при ней происходит полное разрушение суставов, вследствие чего человек становится инвалидом и неспособен к самостоятельной жизнедеятельности.
- Псориатический полиартрит. При этом виде возникает опухание и воспаление более пяти суставов. Могут быть поражены сухожилия, связки и другие части тела.
- Псориатический сакроилеит. Данная патология часто протекает незаметно для человека и не причиняет никакого дискомфорта, характеризуется асимметричным поражением. Сакроилеит диагностируют у 50-60% псориазников.
Степени активности суставного псориаза:
- Активный. В данном случае прогрессия минимальная, максимальная или умеренная.
- Неактивный. Заболевание находится в фазе ремиссии.
Можно ли победить болезнь
При лечении псориатического артрита требуется достаточно много терпения, к нему необходимо подходить поэтапно. Следует понимать, что полностью избавиться от этой патологии нельзя, однако, при своевременной терапии существует довольно большая вероятность достижения стойкой ремиссии.
К какому врачу обратиться
При патологическом процессе поражения заболеванием суставов необходимо обратиться к ревматологу, а если у больного уже есть диагностированный псориаз, то к дерматологу.
Когда в процесс вовлекаются внутренние органы и ЦНС, пациент будет дополнительно осмотрен неврологом, кардиологом, урологом, офтальмологом и другими профильными специалистами.
Как лечить ПА пальцев рук и ног
В большинстве случаев заболевание протекает системно, и в процесс патологической активности будет вовлечено множество суставов. В данном случае без медикаментозного лечения не обойтись. Для сведения возникновения побочных эффектов к минимуму необходимо принимать медикаменты согласно предписаниям доктора.
В лечении ПА пальцев рук и ног используют: 
- Препараты на основе глюкозамина и сульфата хондроитина. Принимать их потребуется довольно длительное время. Минимальный срок терапии составляет 90 дней. Продолжительность лечения объясняется медленным восстановлением хрящей суставов пальцев.
- НПВП (нестероидные противовоспалительных препараты) назначаются только когда заболевание находится в фазе обострения (Ибупрофен, Ибуклин, Диклофенак, Кетонал).
- Системный приём антибиотиков назначается в случае артрита с бактериальным характером.
- Препараты для расширения сосудов применяют с целью повышения поступления в них питания из крови. Используется такие средства для внутримышечного и внутривенного введения: Теоникол, Трентал, Актовегин.
- Нестероидные мази, такие как: Вольтарен, Фастум-гель и другие. Преимуществом в использовании данных средств считается то, что они не оказывают негативного воздействия на ЖКТ.
- Витаминный комплекс необходим для осуществления оптимального питания суставов.
Базисное и вспомогательное медикаментозное лечение псориатического артрита
Использование различных лекарственных средств для лечения псориатического артрита является ведущей методикой, она предполагает применение различных групп активных веществ:
- Базисные средства. К ним относят: Сульфасалазин, Метотрексат, Кризанол, Тауредон. Назначают такие препараты в случае ревматоидноподобной, мутилирующей, а также полиартикулярной формы псориатического артрита.
- Лечение иммуносупрессивными средствами. К ним относят: Циклоспорин, Сульфасалазин, Метотрексат, Азатиоприн.
В базисной терапии применяют препараты по таким схемам:

- Сульфасалазин. Терапия начинается с принятия 500 миллиграмм (одна таблетка) препарата в сутки. Доза каждую неделю увеличивается, спустя месяц она должна составлять 1000 миллиграмм два-три раза в день. Курс лечения составляет не менее шести месяцев.
- Метотрексат. Средство назначают к приёму в дозировке 2,5-5 миллиграмм три-четыре раза в сутки с недельным курсом и перерывами в три дня.
- Метипред. Препарат принимают в количестве от 5 до 50 миллиграмм через сутки. Когда артрит протекает в лёгкой форме, назначается минимальная дозировка. Если необходим приём большого количества средства, его можно разделить на несколько раз.
- Аркоксиа. Препарат назначается в дозировке 60 миллиграмм в сутки. В случае недостаточно терапевтического эффекта количество увеличивается до 90 миллиграмм.
- Аспирин. Препарат принимают в дозировании от 300 до 1000 миллиграмм однократно не чаще, чем в 4-8 часов. Максимальная дозировка в сутки не должна превышать четырёх граммов.
- Ибуклин. Средство принимают по одной таблетке два-три раза в день до или после еды через два часа. Максимальная дозировка составляет 4 таблетки.
- Фторокорт. Тонкий слой мази (не более 5 граммов за раз) следует наносить на поражённые участки кожи два-три раза в сутки. Также можно использовать средство под окклюзионной повязкой (не более 10 граммов в день).
- Лефно. В активной фазе ПА поддерживающая дозировка составляет 20 миллиграмм один раз в сутки.
- Плаквенил. Средство рекомендуется принимать в минимальной дозировке, способной оказать терапевтический эффект. Доза рассчитывается не по фактическому весу, а по усредненному и не должна превышать 6,5 миллиграмм на килограмм в день.
Такие средства используются для значительного снижения проявленных заболеванием воспалительных процессов, уменьшения отёчности, а также в случае возникновения боли при движении. Наиболее популярными препаратами в форме таблеток и мазей считаются:
- Ибупрофен.
- Диклофенак.
- Кетопрофен.
- Фастум гель.
- Апизартрон.
Данные гормональные средства способны за короткое время устранить все основные симптомы псориатического артрита. При их системном применении существует большая вероятность развития негативных реакций. Данные средства можно вводить в полость сустава или принимать в виде таблеток.

Из данной группы часто назначают такие средства:
- Преднизолон.
- Триамцинолон.
- Метилпреднизолон.
- Дексаметазон.
Моноклональные антитела оказывают воздействие только на активные молекулы, которые являются одной из главных причин возникновения псориатического воспаления.

Вследствие данного процесса не происходит подавление иммунитета, что позволяет организму защищаться от различных инфекций.
Из этой группы применяют:
- Адалимумаб.
- Эфализумаб.
- Устекинумаб.
- Инфликсимаб.
Использование антидепрессантов и успокоительных препаратов способствует восстановлению психического состояния, нормализации сна, помогает справиться с депрессиями и с проявлениями стресса.
Из препаратов которые относят к успокоительным, показаны:
- Глицин.
- Ново-Пассит.
- Настойку пустырника.
- Экстракт валерианы.
Тип антидепрессантом, подбирается индивидуально.
Биопрепараты представляют собой средства, которые способны снять воспалительные процессы на клеточном уровне. Обычно назначают их использование в виде инъекций.
Два типа биопрепаратов, которые назначаются для лечения ПА:
- Ингибиторы фактора некроза опухоли альфа. Данные средства способны заблокировать выработку белка иммунной системой, который и является причиной возникновения воспалений. К препаратам данного типа относят: Цертолизумаб, Адалимумаб, Инфликсимаб, Этанерцепт, Голимумаб.
- Ко второму типу относят лекарственное средство под названием Устекинумаб. Оно способно заблокировать два антивоспалительных белка (интерлейкин-12 и интерлейкин-23).
Несмотря на то что данные биопрепараты являются очень эффективными в борьбе с болезнью, они обладают множеством недостатков, один из которых заключается в подавлении иммунной системы, что значительно повышает риск развития инфекционных заболеваний.
Какие методы физиотерапии хорошо помогают в борьбе с ПА

- Ультравысокочастотную терапию.
- Электрофорез и фонофорез.
- Массажные процедуры.
- Мануальную терапию.
- Парафинолечение.
- Магнитную терапию.
- УФО (ультрафиолетовое облучение).
Суть лечебной гимнастики и полезные физические нагрузки

Необходимыми упражнениями для людей с псориатическим артритом считаются комплексные мероприятия, которые направлены на поддержание мышечной массы. Больным нужно заниматься лёгкой гимнастикой каждый день. Продолжительность тренировки должна составлять не более двадцати минут, от одного до трёх раз в течение суток.
Для тонуса тазобедренной области следует выполнять махи ногами, при этом стараться сделать угол отклонения максимально большим. Также можно добавить к этому упражнению лёгкие покачивания при отведении.
Для разработки коленей подойдёт следующее упражнение: положить руки на суставы и сводить-разводить их несколько раз. Также подойдут приседания.
Чтобы разработать кисти необходимо выполнить следующие упражнения:
- Быстро сжимать-разжимать пальцы в течение 30 секунд.
- Вращать кисть относительно запястья.
- Вытянуть руки вперёд, выпрямить пальцы, сгибать кисть в разные стороны (вверх, влево, вниз, вправо).
Принципы диеты и продукты питания, помогающие добиться стойкой ремиссии

Соблюдение назначенной диеты является частью терапевтического процесса, это позволяет добиться стойкой ремиссии.
Специалистами рекомендуется ежедневно употреблять такие продукты питания при псориатическом артрите:
- Перепелиные и куриные яйца.
- Кисломолочная продукция.
- Диетическое мясо (курица, индейка).
- Овощи, фрукты, ягоды и зелень.
Также следует знать, какие продукты нельзя употреблять:
- Наваристые супы.
- Солёные блюда.
- Щавель.
- Бобовые.
- Жирное мясо.
- Различные соусы.
- Пряные приправы.
- Консервы.
Народные средства, помогающие остановить прогрессирование болезни
Все болезни имеют свои выработанные народом способы лечения. Но их рекомендуется совмещать с остальными методами терапии.
Наиболее популярные рецепты при псориатическом артрите:

- Отвар из брусники. Сушёные листья растения в объёме двух чайных ложек залить 200 миллилитрами кипятка. Остудить и выпить небольшими глотками.
- Настой петрушки. Корни и листья зелени необходимо прокрутить в мясорубке, после чего залить кипятком и настаивать 12 часов. По истечении процедить смесь и добавить лимонный сок. Принимать по 70 миллилитров три раза в сутки.
- Травяной настой. Взять в равном количестве листья зверобоя, мать-и-мачехи и одуванчика. Смешать всё и залить литром кипятка. Настоять сутки, затем процедить и принимать по 50 миллилитров в день.
- Компресс из моркови. Натереть свежий овощ, добавить к нему пять капель масла и столько же скипидара. Всё размешать и наложить на больной участок в виде компресса.
Использование оперативных методов лечения при деформации суставов

Виды оперативных вмешательств:
- Синовэктомия. Данная операция производится для извлечения разрушенных тканей и также способствует восстановлению деятельности суставов.
- Артропластическая операция. Назначается исключительно при тяжёлой степени поражения суставов.
- Эндопротезирование суставов. Данный вид операции необходим для замены сильно повреждённых суставов на искусственные протезы.
Наиболее эффективные методы снятия обострения при артропатии
В случае неэффективности схемы лечения классическими препаратами, назначают использование кортикостероидов и противомалярийных средств.
Для эффективного лечения артрита часто прибегают к использованию таких физиотерапевтических процедур: массаж, иглоукалывание, ультразвук, электрофорез, кварцевание.
Клинические рекомендации больным
Прогноз
Как поведёт себя данное заболевание сказать достаточно сложно, потому что его развитие в большинстве случаев непредсказуемо. Псориатический артрит может протекать как доброкачественно, так и вести себя более агрессивно и за короткий промежуток времени привести к разрушению сустава. Для более точного прогноза заболевания, необходимо учитывать частоту его обострений и их тяжесть, длительность использования медицинских препаратов и на какой стадии началась терапия.
Известно, что около 30% людей с наличием псориатического артрита имеют лёгкую форму этой патологии, которая остаётся стабильной довольно длительный промежуток времени. Остальные нуждаются в более продолжительном лечении и активной борьбе с симптомами болезни.
Как избежать ПА: меры профилактики
Псориатический артрит наиболее часто носит наследственный характер, то есть люди, у которых родственники страдали данным заболеванием, входят в группу риска. Точные причины возникновения данной патологии у людей не определены, поэтому нет первичной профилактики. Известно, что на вероятность развития псориатического артрита влияют следующие факторы: наличие расстройств психики, недостаточно сильная иммунная защита, нарушения обменных процессов.
Для остановки прогрессирования и профилактики псориатического артрита рекомендуется:

- Контролировать осанку.
- Полностью отказаться от вредных привычек.
- Периодически заниматься лечебной физкультурой.
- Поддерживать оптимальную массу тела.
- Своевременно обращаться к врачу-ревматологу.
- Регулярно проводить лабораторные исследования.
- Воздержаться от тяжёлой физической работы.
Псориатический артрит является тяжёлым заболеванием, которое поражает суставы. Без должного лечения патология может привести к инвалидности. К сожалению, артрит нельзя вылечить навсегда, но современные методы терапии позволяют добиться длительной ремиссии. Применяются в первую очередь препараты различных групп, к ним добавляются физиопроцедуры и коррекция образа жизни.
Нередко заболеванию суставов предшествуют патологии кожных покровов, провоцируя инфекционные процессы в более глубоких слоях —, связках, сухожилиях, хрящах и костях.
Псориазный артрит чаще встречается у больных псориазом —, неспецифическим заболеванием кожи, сопровождающимся хроническим течением с постоянным зудом и покраснениями. Осложнение в виде поражения суставов характерно для 30% больных псориазом. Симптомы и лечение псориатического артрита рассмотрим в данной статье.
Характеристика болезни
Псориатический артрит представляет собой воспаление суставов с характерной клинической картиной у больных с псориазом. В половине случаев артриту предшествует кожная патология, у другой половины пациентов дерматологические проблемы являются следствием воспаления суставов.
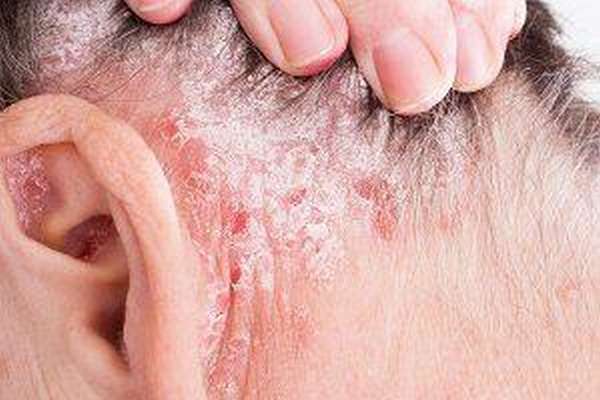
На коже заболевание проявляется красными высыпаниями в виде бляшек с чешуйками (см. фото), при удалении которых остается светлая пленка.
Чешуйки постепенно нарастают вновь и заставляют человека страдать от зуда в месте локализации стеариновых пятен.
Причины псориаза носят наследственный, аутоиммунный, эндокринный характер, а также заболевание появляется в результате внезапных стрессов, нехватки витаминов и переохлаждения.
ВНИМАНИЕ! Ревматоидный артрит и псориатический артрит схожи по клиническим проявлениям и отличить эти две разновидности одного заболевания без диагностики специалиста крайне сложно.
Для обоих недугов характерны отечность, краснота и сильная боль в месте пораженного сочленения. Нередко можно заметить синюшную окраску кожи, деформацию кистей и пальцев, формирование костных выступов.
ПА и инвалидность
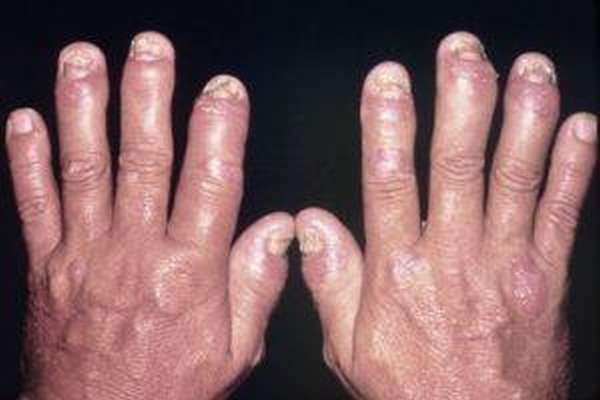
Дают или нет при псориатическом артрите зависит от того, насколько сильно данная патология ограничивает способность человека полноценно трудиться.
Как правило, артрит неизлечим полностью и усиленно прогрессирует с годами, особенно в зрелом возрасте.
Помимо косметических дефектов, пациент частично утрачивает двигательную функцию опорно-двигательной системы, что является основанием для приобретения статуса инвалидности третьей группы.
По закону данной категории граждан на выбор предоставляется возможность получать пособие по инвалидности в денежном эквиваленте или лекарственными препаратами.
Присуждение статуса инвалида III группы пациенту осуществляется на основании медицинской социальной экспертизы, включающей в себя лабораторные и инструментальные средства диагностики.
Удостоверение выдается на основании заключения МСЭ спустя четыре месяца после установления нетрудоспособности гражданина.
Симптомы
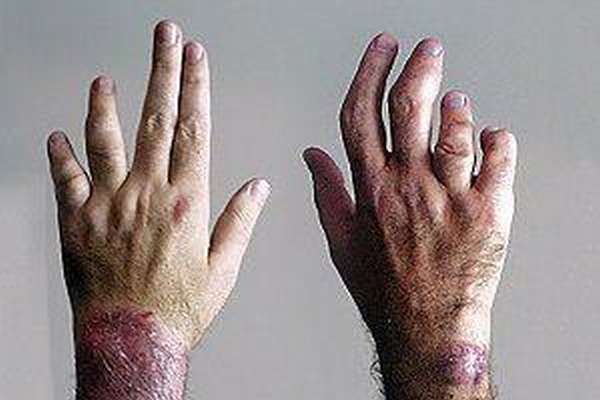
Характерными симптомами ПА являются клинические признаки ревматоидного артрита —, аутоиммунные поражения суставов, которые вы видите на фото.
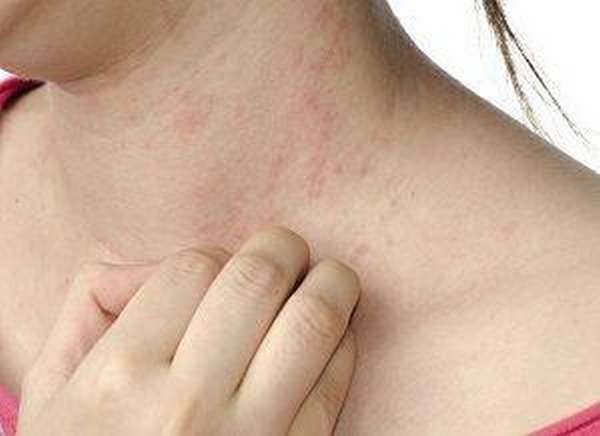
Отличительными симптомами ПА считаются:
- синюшность кожных покровов,
- отечность пальцев, делающая их похожими на сардельки,
- асимметричное поражение суставов (при РА поражаются симметрично оба сустава),
- при пальпации припухлостей пациент чувствует боль,
- межфаланговые хрящи приобретают выпуклую форму и багровый окрас,
- помимо суставов одновременно возникают красные зудящие пятна на коже и желтоватые на ногтях,
- формируется вывих в результате сильной деформации сустава,
- наблюдается укорочение пальцев,
- боль и скованность в суставах после пробуждения или во время физической активности.
Чаще всего, псориатический спондилоартрит ассиметрично атакует большие пальцы ног, пятки, кисти и пальцы рук.
Диагноз осложняется увеличением лимфатических узлов, формированием костных отростков (остеофитов), множественными очагами воспаления (полиартрит), лихорадочным состоянием и истощением пациента.
Методы диагностики
Диагностика псориатического артрита на раннем этапе развития заболевания позволяет скорректировать его течение, снизить выраженность клинических проявлений, а также предотвратить поражение других органов —, сердца, роговицы глаза, почек, печени.
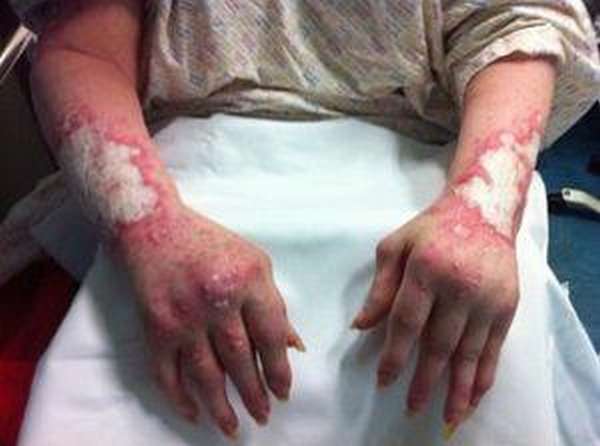
Облегчить постановку диагноза способны внешние проявления псориаза. Для его установления необходимо пройти осмотр дерматолога.
Лечащий врач назначит рентгенографию, во время которой выявляются рентгенологические признаки псориатического артрита и УЗИ пораженных сочленений, анализ крови на ревматоидный фактор.
Подтверждение первичного диагноза позволяет определить первопричину недуга:
- наследственная предрасположенность,
- побочный эффект при приеме НПВС и гипотензивных лекарств,
- травмы и ранения синовиальной сумки (бурсы) с попаданием инфекции в открытую рану,
- психосоматические факторы (стресс, нарушения ЦНС),
- ослабленный иммунитет,
- гормональный сбой,
- хирургическое вмешательство,
- стрептококковая инфекция,
- повышение в крови Т-лимфоцитов.
Исключение первичного фактора развития ПА позволяет уменьшить или вовсе предотвратить последствия болезни.
Лечение
После подтверждения диагноза пациенту дают рекомендации о том, как лечить псориатический артрит.
Полностью заболевание вылечить не удастся, поэтому пациенту будет предложено симптоматическое лечение, облегчающее протекание недуга и скорость его прогрессирования. Например, сульфасалазин при псориатическом артрите и другие нестероидные препараты помогают справляться с болевым синдромом, отечностью и покраснением сустава.
При отсутствии терапии ПА прогрессирует быстро, уродует пораженное сочленение и приводит больного к утрате трудоспособности.
Основные принципы лечения псориатического артрита:
- прием противовоспалительных препаратов и использование мазей,
- ультрафиолетовое облучение,
- употребление седативных средств для снижения психосоматических болей,
- уколы гидрокортизона в суставную сумку с целью уменьшить воспаление, отек, рубцевание,
- прием витаминных комплексов вкупе с иммуномодуляторами,
- применение гормональных стероидных лекарств, снимающих воспаление.
Метотрексат при псориатическом артрите используется редко, однако считается мощнейшим лекарственным препаратом, устраняющим воспаление, злокачественные новообразования, обеспечивающим искусственную иммуносупрессию.
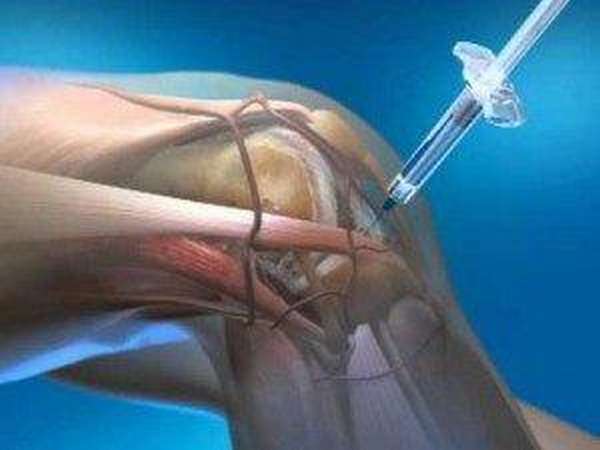
Уколы применяются исключительно при поражении крупных костных сочленений для устранения риска утраты трудоспособности, например, при псориатическом артрите коленного сустава.
ВАЖНО! Препараты на основе гидрокортизона токсичны и имеют множество противопоказаний, перед процедурой кровь пациента исследуют на предмет наличия таковых.
Если консервативные методы лечения не возымели успеха, пациенту назначается операция для проведения коррекции строения кости. Возможна полная или частичная замена сустава, артропротезирование.
Восстановительный период после операции требует посещения физиотерапевтических процедур —, миостимуляции током, лечебная физическая активность, грязелечение, магнитная и лучевая терапия.
Лечение народными средствами псориатического артрита в домашних условиях —, утопия. Заболевание невозможно вылечить при помощи отваров и компрессов.
ВНИМАНИЕ! Отсутствие консервативных методов терапии способно привести больного с ПА к инвалидности в короткий срок.
Для минимизации симптоматических проявлений артрита народные рецепты используются в качестве дополнения к медикаментозным препаратам с позволения лечащего врача. В этих целях могут быть применены:
- спиртовые настойки на основе хвои или лопуха (использовать для растирания болезненных суставов и одновременного приема внутрь),
- ванночки для суставов с солью, ромашкой, чередой,
- отвар из корня лопуха для ежедневного укрепления иммунитета (принимать внутрь).
Снизить неприятные симптомы недуга поможет диета при псориатическом артрите суставов. Достаточно придерживаться нижеописанных рекомендаций, чтобы снизить скорость развития ПА и уменьшить боль.

Псориаз и артрит любой этиологии являются основанием для отказа от высокобелковых и жирных продуктов (жирное мясо, наваристые супы, грибы, бобовые, орехи), солений и консервированных блюд, пряностей (в т.ч. соусы), острых кушаний, щавеля.
Диетическое питание при ПА включает в себя потребление кисломолочных продуктов, разнообразие свежих овощей и фруктов, нежирных сортов мяса (курица, индейкА, кролик), рыбы, яиц.
Отказаться во имя здоровья опорно-двигательного аппарата придется от алкогольной продукции, наркотиков, курения.
Рекомендации
Клинические рекомендации при псориатическом артрите предупреждают больных с подозрением на данную патологию не откладывать визит к ревматологу и дерматологу в “долгий ящик”. Болезнь способна развиваться стремительно, затрагивая соседние суставы.
Один раз в год пациент с диагнозом ПА обязан проходить диагностику с целью отследить развитие болезни.
Запрещается назначать и принимать препараты против псориаза и артрита без ведома врача.
Лекарственное воздействие таких средств губительно для многих пациентов с патологиями ЖКТ, сердца, печени, почек.
Перед приемом лекарства необходима консультация специалиста.
При возникновении болевого синдрома и отечности суставов нужно срочно обратиться к ревматологу.
Профилактика
Профилактика псориатического артрита заключается в поддержании оптимальной массы тела, исключающей ожирение. Рассчитать ее можно по формуле: ИМТ = (вес в кг)/(рост в метрах квадратных). Нормой ИМТ считается получившееся значение от 18 до 25 единиц.
Для укрепления суставов и связок, а также иммунной системы следует полноценно питаться (см. диету выше) и дополнять рацион мультивитаминами, избегать стрессовых ситуаций, переохлаждения, заниматься умеренной физической активностью, вовремя лечить инфекционные заболевания.
Заключение
Псориатическое поражение суставов является следствием хронического заболевания кожи, гормонального сбоя, нарушением работы эндокринной и иммунной системы. Выявить заболевание на ранней стадии развития, значит, предотвратить скорую утрату трудоспособности пациента и наступление инвалидности.
Если у вами были отмечены симптомы псориатического артрита, не занимайтесь самолечением, а пройдите обследование дерматолога и ревматолога для установления причины недуга и его эффективного лечения.
Читайте также:


