Ротоглотка при инфекционном мононуклеозе
Обзор
Инфекционный мононуклеоз — вирусное заболевание, чаще всего поражающее детей и подростков. Возбудителем инфекционного мононуклеоза является вирус Эпштейна-Барр.
Более редкими синонимами инфекционного мононуклеоза являются: болезнь Филатова, железистая лихорадка, моноцитарная ангина.
Инфекционный мононуклеоз может поразить человека в любом возрасте, но в большинстве случаев им болеют дети, подростки и молодые люди. У маленьких детей болезнь протекает бессимптомно или с легким недомоганием. У взрослых мононуклеоз вызывает более тяжелые симптомы.
Основными признаками инфекционного мононуклеоза могут быть температура до 38-40°С, боль в горле, увеличение лимфатических узлов на голове и шее, слабость, а также увеличение печени и селезенки. Иногда болезнь протекает с сыпью и желтухой. После себя болезнь оставляет стойкий пожизненный иммунитет.
Инфекционный мононуклеоз не всегда легко отличить от других инфекций по внешним признакам, поэтому для диагностики обязательно берут анализ крови. В большинстве случаев этого оказывается достаточным, чтобы подтвердить диагноз. Реже требуются дополнительные исследования.
В большинстве случаев, с инфекционным мононуклеозом удаётся справиться в течение нескольких недель дома, соблюдая лечебный режим и принимая симптоматические средства. При развитии осложнений возможна госпитализация в инфекционную больницу.
Симптомы инфекционного мононуклеоза
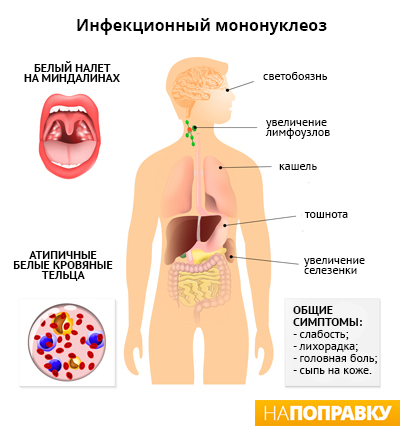
Первые симптомы мононуклеоза проявляются примерно через 1-2 месяца после заражения вирусом Эпштейна — Барр. Основные из них:
- высокая температура (жар);
- боль в горле — как правило, гораздо сильнее, чем при простуде или гриппе;
- увеличение лимфоузлов в шее и, возможно, в других местах, например, под мышками;
- быстрая утомляемость, слабость.
Инфекционный мононуклеоз также может вызывать следующие симптомы:
- общее недомогание;
- мышечная боль;
- повышенное потоотделение;
- отсутствие аппетита;
- боль в области глаз;
- опухание небных миндалин (гланд) и аденоидов (небольших узелков в глубине носа), что может затруднять дыхание;
- покраснение горла;
- небольшие красно-пурпурные пятнышки на небе;
- сыпь на коже;
- припухлость под глазами;
- болезненность или вздутие живота;
- пожелтение кожи и белков глаз (желтуха).
Большинство симптомов мононуклеоза проходят в течение 2-3 недель. Боль в горле обычно беспокоит на протяжении 3-5 дней, а затем постепенно стихает. Температура чаще держится около 2 недель. Усталость — самый стойкий симптом, зачастую она не проходит несколько недель, а некоторые люди испытывают постоянную усталость в течение нескольких месяцев после того, как остальные признаки болезни пройдут.
Причины инфекционного мононуклеоза
Возбудителем инфекционного мононуклеоза является вирус Эпштейна — Барр. В большинстве случаев вирус Эпштейна — Барр передается через слюну зараженного человека. Например, заражение может произойти следующим образом:
Источником инфекции может быть больной человек или носитель вируса, у которого нет симптомов болезни, но в слюне содержатся вирусные частицы. Попав в организм, вирус начинает размножаться в ротоглотке, проникает в лимфоциты — белые кровяные тельца и распространяется по всему телу.
Заражение вирусом обычно происходит в детстве. Если это случается до 3 лет, то инфекция протекает скрыто, иногда под видом ОРЗ. У 45% заразившихся старше 3 лет развиваются симптомы мононуклеоза. К 35 годам человек обычно уже инфицирован вирусом Эпштейна-Барр. Поэтому крайне редко заболевание разворачивается у людей старше 40 лет
После выздоровления иммунитет к вирусу вырабатывается на всю жизнь, и человек никогда больше не заболеет инфекционным мононуклеозом. Однако вирус остается в организме в дремлющем состоянии. Поэтому каждый инфицированный человек может в определенные моменты жизни становиться источником заражения окружающих.
Лечение инфекционного мононуклеоза
Специфического лечения инфекционного мононуклеоза не существует. Признаки инфекции обычно стихают в течение нескольких дней. С помощью лечебного режима и симптоматических средств можно облегчить течение мононуклеоза и ускорить выздоровление.
Для предотвращения обезвоживания старайтесь пить больше жидкости (лучше воду или фруктовые соки без сахара). Не употребляйте алкоголь, так как это может навредить печени, которая и так ослаблена болезнью.
Чтобы снять боль, общую ломоту и сбить температуру можно воспользоваться нестероидными противовоспалительными средствами, которые продаются без рецепта, например, ибупрофен, парацетамол и др. Детям до 16 лет не следует давать аспирин, так как есть риск развития у них редкого, но тяжелого заболевания под названием синдром Рейе. Регулярно полощите рот теплой подсоленной водой, это поможет облегчить боль в горле.
При мононуклеозе необходимо больше отдыхать, однако строгий постельный режим не рекомендуется. Длительное малоподвижное пребывание в кровати может усугубить и продлить слабость и чувство утомления. Постепенно увеличивайте уровень активности по мере возвращения сил, но не делайте ничего, что дается вам с трудом.
В течение месяца с начала заболевания воздерживайтесь от контактных видов спорта и любых занятий, во время которых вы можете упасть, так как мононуклеоз нередко сопровождается увеличением селезенки и резкий удар или падение могут спровоцировать ее разрыв.
Карантинных мер при мононуклеозе не принимают, так как большинство людей имеют иммунитет к вирусу Эпштейна — Барр. Поэтому вы можете вернуться на работу, в институт или школу, как только будете себя достаточно хорошо чувствовать. Риск распространения инфекции невелик, если во время болезни вы будете следовать простым правилам предосторожности, например, никого не целовать и не пользоваться общими столовыми приборами. Кроме того, необходимо тщательно мыть посуду и другие личные принадлежности, которые могут содержать частички слюны.
Антибиотики не помогают при мононуклеозе, так как они не лечат инфекционные заболевания, вызванные вирусами. Однако врач может назначить антибиотик в случае, если заметит признаки бактериальных осложнений, например, гнойной ангины или пневмонии (воспаления легких).
При тяжелом течении инфекционного мононуклеоза в лечении используются короткие курсы кортикостероидов. Например, если:
- очень сильно увеличились небные миндалины, что мешает дыханию;
- развилась тяжелая анемия (нехватка красных кровяных телец, переносящих кислород);
- появились признаки перикардита — воспаления сердечной сумки;
- наблюдаются нарушения работы головного мозга или нервов, например, энцефалит.
В тяжелых случаях мононуклеоза рекомендуется стационарное лечение, то есть госпитализация в больницу. Показаниями к госпитализации может быть:
- свистящее дыхание (стридор) или трудности при дыхании;
- нарушение проглатывания жидкостей;
- сильная боль в животе.
В больнице проводят лечение, в зависимости от тяжести состояния и выраженности симптомов. Это может быть введение лекарственных растворов, антибиотиков, кортикостероидов внутривенно или внутримышечно. В редких случаях требуется операция по удалению селезенки (спленэктомия), если произойдет ее разрыв.
Осложнения инфекционного мононуклеоза
Большинство людей с инфекционным мононуклеозом выздоравливают в течение 2-3 недель и не испытывают каких-либо дальнейших проблем со здоровьем. Тем не менее, в некоторых случаях могут развиться осложнения. Некоторые из основных осложнений при мононуклеозе описаны ниже.
Продолжительная усталость наблюдается более чем в 10% случаев мононуклеоза. Упадок сил может длиться более 6 месяцев после заражения. Некоторые специалисты считают, что это может быть формой синдрома хронической усталости. Это плохо изученное заболевание, вызывающее постоянную усталость и ряд других симптомов, таких как головная боль и боль в суставах.
Сокращение количества клеток крови. В редких случаях мононуклеоз может привести изменениям в крови, а именно к сокращению количества:
- эритроцитов — красных кровяных телец (анемия) — может вызвать усталость и одышку;
- нейтрофилов — белых кровяных телец (нейтропения) — может повысить риск вторичного заражения;
- тромбоцитов — из-за этого легче появляются синяки и дольше не останавливается кровотечение.
В большинстве случаев нарушения формулы крови носят временный характер и проходит в течение нескольких месяцев, не вызывая серьезных симптомов.
Разрыв селезенки — редкое и опасное осложнение мононуклеоза. Риск разрыва селезенки очень мал, это случается лишь в 1 случае мононуклеоза из 500–1000, но разрыв селезенки может приводить к смерти в результате сильного внутреннего кровотечения. Основной симптом разрыва селезенки — острая боль в животе слева. В этом случае нужно вызвать скорую помощь, позвонив со стационарного телефона по номеру 03, с мобильного 911 или 112. В некоторых случаях может потребоваться экстренная операция по удалению увеличенной или разорванной селезенки (спленэктомия).
Разрыв селезенки, как правило, происходит при повреждении, вызванном интенсивной физической активностью, например, занятиями контактными видами спорта. Поэтому необходимо воздерживаться от такой активности не менее месяца после проявления симптомов инфекционного мононуклеоза. Будьте особенно осторожны в течение второй и третьей недели болезни, так как в этот период селезенка наиболее уязвима.
Примерно у половины людей с мононуклеозом увеличивается селезенка. Само по себе это не представляет угрозы здоровью.
Неврологические осложнения. Менее чем в 1% случаев вирус Эпштейна — Барр может поразить нервную систему и спровоцировать развитие ряда неврологических заболеваний:
- Синдром Гийена-Барре — повреждение периферических нервов, что вызывает онемение и слабость в конечностях, вялый паралич.
- Паралич лицевого нерва (паралич Белла) — временный паралич одной половины лица.
- Вирусный менингит — инфекционное заболевание, поражающее защитную оболочку головного и спинного мозга. Вирусный менингит обычно протекает легче, чем бактериальный менингит, который может привести к смерти.
- Энцефалит — инфекционное заболевание головного мозга.
Эти осложнения зачастую требуют специального лечения, но более чем в 80% случаев люди полностью выздоравливают.
Вторичная инфекция. Вторичное бактериальное заражение обычно возникает у людей со слабым иммунитетом, например, у больных СПИДом или людей, проходящих химиотерапию. У них мононуклеоз настолько ослабляет организм, что он становится уязвим для бактерий. При инфекционном мононуклеозе могут возникнуть такие тяжелые вторичные инфекционные заболевания как пневмония (инфекционное заболевание легких) и перикардит (инфекционное заболевание сердечной сумки).
Если у вас ослабленный иммунитет и вы заразились мононуклеозом, в качестве меры предосторожности вас могут положить в больницу, чтобы вы проходили лечение под наблюдением специалистов. Таким образом, врачи смогут тщательно следить за состоянием вашего здоровья и лечить вторичные инфекционные заболевания, если они появятся.
Когда обращаться к врачу при инфекционном мононуклеозе
Если вы думаете, что у вас или вашего ребенка мононуклеоз, обратитесь к врачу широкого профиля: терапевту или педиатру. С помощью сервиса НаПоправку вы также можете найти хорошего инфекциониста — узкого специалиста, который тоже занимается диагностикой и лечением мононуклеоза.
Если вам предложат госпитализацию, вы можете выбрать надежную инфекционную больницу для полноценного лечения мононуклеоза.
Инфекционный мононуклеоз – вирусная инфекция, поражающая глоточную область и лимфоузлы. В некоторых случаях разрушительному процессу подвергаются ткани селезенки или печени. Развитию патологического состояния больше всего подвержены дети дошкольного возраста. У взрослых такое патологическое состояние диагностируется редко.
Инфекционный мононуклеоз, особенности

Что собой представляет инфекционный мононуклеоз?
Это заболевание по медицинской терминологии называется моноцитарной ангиной или доброкачественным лимфобластозом. Его провоцирует вирус эпштейна-барр. Под негативным воздействием патогенного микроорганизма, являющегося герпесвирусом 4-го типа, у человека происходит поражение ротоглотки, подчелюстных и околоушных лимфатических узлов, нервной системы, печени и селезенки. Также заметно меняется гемограмма (нарушаются показатели крови). Вирус Эпштйна-Барр, активно поражающий организм человека, очень опасен, так как способен спровоцировать мононуклеоз и ряд других, критических для здоровья, состояний. Часть из них имеет инфекционный тип развития, а некоторые относятся к онкопатологиям ЛОР-органов – карциноме носоглотки и лимфома Бёркитта.
Для возбудителя инфекционного мононуклеоза присущи следующие особенности развития:
- проникнув в организм вирус, начинает активно реплицировать (удваиваться);
- под его негативным воздействием усиливается пролиферация клеток (разрастание за счёт удвоения, провоцирующее развитие выраженной отёчности).
В состав вирионов (полноценных вирусных элементов) входит ряд антигенов. Для их уничтожения иммунитетом человека активизируется выработка определённых антител. Она происходит в определённом порядке. Сначала в крови больных мононуклеозом продуцируются антитела к капсидным антигенам, входящим в состав внешней оболочки микроорганизма, затем мембранным и ранним, а в самую последнюю очередь ядерным.
Болезнетворный микроорганизм, против которого иммунная система активно синтезирует антитела, малоустойчив к внешней среде и очень быстро гибнет под действием высоких температур, повышенной сухости или дезинфекционных компонентов. Выделяют 2 типа недуга: типичную форму, при которой все симптомы инфекционного мононуклеоза выражены ярко и атипичную, бессимптомную.
Причины и способы передачи болезни
Патогенный агент, провоцирующий развитие у человека инфекционное заболевание – герпесвирус Эпштейна-Барр. Данный вирус, единожды проникнув в организм человека, остаётся в нём навсегда и при снижении иммунитета рецидивирует в заболевание. Передаётся болезнетворный микроорганизм чаще всего воздушно-капельно, поэтому заражение мононуклеозом возможно в основном во время прямого контакта с больным (поцелуях, пользовании одной посудой, чихании).
Симптомы инфекционного мононуклеоза
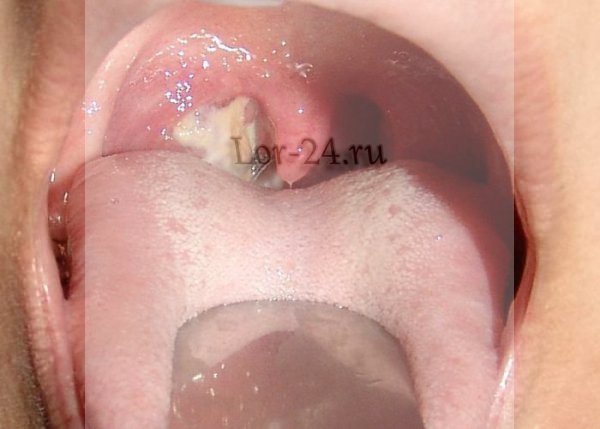
Поражение носоглотки при мононуклеозе
Признаки, характерные для патологического состояния, имеют непосредственную связь с индивидуальными особенностями организма конкретного пациента, но начало ЛОР-заболевания всегда бывает острым. Первые тревожные симптомы мононуклеоза, свидетельствующие о инфекции, появляются в течение 2-3 дней с момента заражения.
Этой болезни характерны следующие начальные признаки:
- достигающая критических отметок температура;
- мышечная и суставная болезненность;
- кишечная диспепсия;
- слабость.
Помимо перечисленных проявлений у больного, которому диагностирован инфекционный мононуклеоз, на самом раннем этапе происходит увеличение лимфоузлов, а через несколько дней затрудняется глотательная функция и появляются сильные боли в горле. У четверти пациентов с самого начала заболевания выражены симптомы экзантемы — сыпь из мелких прыщиков на различных частях тела.
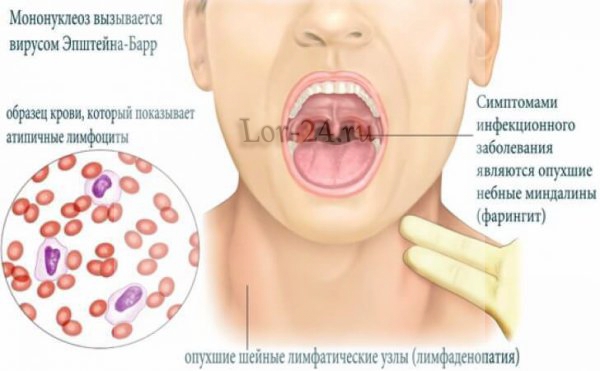
Симптомы развития болезни
Рецидив мононуклеоа может длиться 3-4 недели и имеет практически те же основные признаки, как и острая форма. Боли в горле, температура, увеличение лимфатических узлов, слабость появляются одновременно в начале болезни или выборочно, в разные моменты с начала острого периода. Течение рецидива может сопровождать гепатоспленомегалия (патологическое разрастание тканей печени и селезенки), происходит накопление в крови атипичных мононуклеаров (моноцитов и лимфоцитов), развивается инсономия (нарушение сна).
У человека с сильно сниженным иммунитетом рецидивирующая форма недуга может иметь несколько разновидностей, признаки которых имеют некоторые отличия:
- стёртая протекает со смазанными признаками ОРВИ и артралгией (болью в коленных суставах не связанной с воспалительным процессом);
- атипичная характеризуется появлением плохо поддающихся лечению желудочно-кишечных расстройств;
- генерализованная сопровождается поражениями ЦНС и печени.
Чаще всего вирус Эпштейна-Барр активизируется у людей, поражённых герпевирусом 1 или 2 типа. В этом случае одним из признаков инфекции становятся частые высыпания на губах. Герпетическая сыпь при хроническом мононуклеозе может появиться и на половых органах.
Особенности развития заболевания у взрослых
Мононуклеоз у взрослых относится к категории опасной, но не слишком распространённой болезни, которая в случае возникновения способна спровоцировать развитие серьёзных последствий. В клинической практике имеют место случаи, когда заболевание приобретает статус хронической инфекции. Стоит сказать, что у взрослых инфекционный тип поражения ротоглотки, провоцируемый воздействием вируса эпштейна-барр, начинает развиваться с небольшого поражения слизистой глоточной области. Оно активно прогрессирует, и в короткие сроки инфекция может поразить шейные и околоушные лимфоузлы, вызвав развитие лимфаденита. Взрослые люди заражаются только контактно-бытовым способом.
Важно! Носители вируса, у которых отсутствуют симптомы заболевания и не проводится лечение, являются основными источниками инфекции, провоцирующей развитие мононуклеоза, так как знающий о наличии патологического состояния человек может предпринять профилактические меры для предотвращения заражения окружающих.
Инфекционный мононуклеоз у беременных – развитие, лечение и риски
В акушерстве одной из серьёзных проблем считается негативное влияние на организм будущей матери вируса эпштейна-барр, провоцирующего развитие у будущих мамочек инфекционного мононуклеоза. Эта патология опасна высокими рисками появления у новорождённых врождённых пороков, гибели плода или преждевременных родов. Проникновение инфекции в организм женщины и дальнейшее развитие мононуклеоза, может происходить точно так же, как и у остальных категорий пациентов, контактно-бытовым и воздушно-капельным путями.
Многочисленные научные исследования доказывают непосредственное влияние на организм будущей мамы некоторых факторов риска, делающих возможным такое поражение:
- приём некоторых медикаментозных препаратов, входящих в группы цитостатиков и кортикостероидов;
- регулярные переохлаждения ног или области гортани;
- наличие очагов хронических ЛОР-инфекций;
- недостаток витаминов.
Эти факторы не обязательно спровоцирует развитие опасного заболевания, но явно поспособствуют проникновению в организм будущей мамочки патогенных микроорганизмов. Необходимо понимать, что самая высокая концентрация вируса, вызывающего инфекционный мононуклеоз, находится не в крови, а в слюне человека, поэтому беременным женщинам рекомендуется избегать тесных контактов с людьми, заканчивающихся поцелуями, и иметь отдельную посуду для приёма пищи. Это предотвратит риски развития недуга.
Важно! Не стоит планировать беременность, если кто-то из партнеров в течение года переболел мононуклеозом. Для исключения негативных последствий лучше переждать некоторое время (точный период воздержания от зачатия ребёнка скажет лечащий врач), так как вирус, провоцирующий этот недуг, может затаиться в организме женщины и активизироваться после зачатия, когда у неё произойдёт естественное снижение иммунитета.
Как развивается и передается инфекционный мононуклеоз в детском возрасте?
Спровоцировать заражение маленьких детей способен и взрослый, являющийся носителем болезнетворной микрофлоры. Проникновение вируса происходит во время поцелуев крохи. У инфекционного мононуклеоза не длительный инкубационный период. Он продолжается от 2-х до 14 дней, после чего недуг у малышей от 1 до 5 лет переходит в острую фазу. Крохи до года защищены от этой патологии, так как у них отмечается наличие пассивного иммунитета – в организмах грудничков сохраняются перешедшие от матери иммуноглубины. Крайне редко у младенцев, особенно тех, кто находится на искусственном вскармливании, может развиться мононуклеоз, но у них этот инфекционный недуг будет протекать в смазанной форме, при которой отсутствуют выраженные симптомы.
Передаётся мононуклеоз у детей несколькими путями:
- Трансплацентарным. Вирус, провоцирующий воспаление ротоглотки, проникает через плацентарный барьер если мать заражена им или является не имеющим симптомов болезни носителем.
- Воздушно-капельным (контактным). Возбудитель передаётся при тесном контакте крохи с носителем инфекции и предметами обихода, на которых осталась болезнетворная микрофлора.
- Парентральным. Во время переливания крови или трансплантации внутренних органов.
- Если у детей появляются сбои в функционировании иммунной системы, вирус может активизироваться, что способствует генерализации болезни.
Диагностика инфекционного мононуклеоза

Методы диагностирования болезни
Анамнез заболевания основывается на клинической симптоматике, жалобах пациента и его рассказе о том, как давно и сколько раз возникало подобное состояние, какое лечение проводилось ранее и был ли от него эффект. После общего осмотра пациенту с подозрением на инфекционный мононуклеоз назначают анализы крови, показывающие повышение СОЭ, наличие мононуклеаров и высокий уровень лимфоцитов, а также тесты на выявление определённых антител и ДНК возбудителя. Для уточнения диагноза может потребоваться осмотр инфекциониста.
Возможные методы лечения
Терапия заболевания чаще всего направлена на купирование негативной симптоматики. Специфические лечебные мероприятия для устранения вируса эпштейна-барр в отоларингологической практике не разработано. До стихания острой симптоматики пациенты должны усилить питьевой режим, соблюдать специальную диету и постельный режим, поэтому, если мононуклеоз имеет лёгкое течение его лечение проводится в домашних условиях. Помещение в стационар и назначение сильнодействующих медикаментозных препаратов требуется если у пациента возникают осложнения.
Симптоматическое лечение при инфекционном мононуклеозе заключается в следующем:
- Дезинтоксикационное лечение (обильное питьё или, в тяжёлых случаях, в/в инфузии) для очищения организма от токсинов.
- Противовирусная и укрепляющая иммунитет терапия является при этом недуге основной. Для её проведения используют Трихопол, Циклоферон, Виферон, Имудон.
- Антибактериальная терапия назначается при вторичном поражении гортани бактериями.
- Снятие симптомов тонзиллита, сопровождающих мононуклеоз, проводится местными антисептиками (Хлоргексидин, Мирамистин) и фитоотварами, снимающими воспаление (мята, календула, ромашка).
- Для снижения жара применяют препараты на основе пароцетамола. Использовать с этой целью Аспирин при заболеваниях гортани, имеющих инфекционный характер, недопустимо. Ацетилсалициловая кислота может спровоцировать острую печёночную энцефалопатию, являющуюся угрожающим жизни заболеванием.
Стоит знать! Обязательной при мононуклеозе является витаминотерапия. Поддержать организм в борьбе с болезнью помогаю витамины из групп А, В, С, Е.
Осложнения и прогноз болезни
Инфекционный мононуклеоз считается в медицинских кругах не совсем обычной патологией. Он может протекать без каких-либо последствий или же, наоборот, вызывать очень серьёзные осложнения, провоцирующие ранний летальный исход. Чаще всего при мононуклеозе случается разрыв селезенки, поэтому всем пациентам с таким диагнозом рекомендуется не менее 5-6 недель после излечения избегать физических работ и занятий активными видами спорта.
Также в медицинской практике отоларингологов отмечено развитие у пациентов с мононуклеозом нескольких серьёзных побочных эффектов:
- асфиксия, нарастающее удушье, возникающее из-за значительной отёчности гланд и перекрывания ими дыхательных проходов;
- гематологические проблемы (нарушение нормального уровня гранулоцитов, тромбоцитов и эритроцитов за счёт высокой скорости их разрушения);
- поражения печени, сопровождающиеся возрастанием в крови печёночных показателей и формированием желтухи – серьёзнейшие осложнения при мононуклеозе.
Помимо перечисленных побочных эффектов инфекционный мононуклеоз провоцирует у больных, прошедших недостаточное лечение, кардиологические и неврологические осложнения различной силы тяжести, менингит, пневмонию, параличи мимических мышц, лицевых и черепных нервов. У детей после болезни не менее 6-7 месяцев сохраняется повышенная усталость, поэтому даже школьникам в этот период необходим дневной сон.
Информативное видео
Инфекционный мононуклеоз – это острое вирусное заболевание. При таком недуге можно отметить поражение ротоглотки, печени, селезенки и лимфатических узлов. В крови замечаются атипичные мононуклеары. Раздражителем выступает вирус Эпштейна-Барра. Передача происходит аэрозольным путем. Если характер мононуклеоза инфекционный, то лечение начинать незамедлительно. При игнорировании симптоматики возможно осложнение.
Причины инфекционного мононуклеоза

Причиной недуга служит раздражитель лимфотропный вирус Эпштейна-Барра. Он имеет отношение к семейству герпетических вирусов. Характеризуется онкогенными свойствами. Он может пожизненно пребывать в организме человека. Обладает двумя молекулами ДНК. Выделяется из ротоглотки в течение полутора лет после первичного заражения.
У большого количества взрослых людей определяют гетерофильные антитела к этому вирусу, что говорит о хроническом заражении. Вирус попадает в организм человека вместе со слюной. Первым делом поражается ротоглотка. Оказывается прямое воздействие на иммунные функции.
Этот вирус вдыхается человеком. После этого поражаются верхние дыхательные пути, ротоглотка. После этого появляется небольшой воспалительный процесс на слизистой оболочке. Оттуда вирус проникает в лимфоузлы и провоцирует лимфаденит. Этот вирус остается в организме человека на всю жизнь и время от времени проявляется из-за ослабленного иммунитета.

Пути передачи инфекции
Вирус Эпштейна-Барра – это часто встречающийся вид семейства герпевирусов. Именно по этой причине данное заболевание встречается так часто и в любой стране. Обычно вспышки заболевания отмечаются в осенне-весеннее время, когда иммунитет человека понижен.
Заболевание страшно для всех возрастов. Но малыши грудничкового возраста болеют очень редко. После перенесенного заболевания у людей вырабатывается очень крепкий иммунитет. Клиника зависит от пола человека, возрастной категории и состояния иммунной системы.
О том, как передается мононуклеоз, знают не все. Источники инфекции – это носители вируса, а также больные с типичными или стертыми формами недуга. Вирус передается воздушно-капельным путем или посредством инфицирования слюны. Очень редко заражение бывает от матери к ребенку. Зараза может передаваться через совместные предметы быта.
Симптомы инфекционного мононуклеоза
Симптомы мононуклеоза могут быть различными в зависимости от формы течения болезни.
Во время острого мононуклеоза симптомы более выраженные. Время инкубации длится от 7 до 10 суток. В продромальном периоде люди испытывают:
- тошноту;
- рвоту;
- слабость;
- боли в горле;
- чрезмерную утомляемость.
С течением времени плохие признаки начинают усугубляться. У больного повышается температура, увеличиваются лимфоузлы, усугубляется носовое дыхание, возникают признаки ангины. Спустя 7 суток печень увеличивается в размерах.
У некоторых людей начинают припухать веки, наблюдается отечность шейной клетчатки. Поражение ротоглотки – это самый ярко выраженный симптом. Также возникает кожная сыпь. Прогрессирование островоспалительного процесса сопровождается увеличением гланд. Из-за этого затрудняется дыхание и, как следствие, изменяется тембр голоса. Человек дышит полуоткрытым ртом, появляются хрипы.
Острый инфекционный мононуклеоз у взрослых не сопровождается выделениями из носа. Наблюдается отечность задней стенки глотки. У большей части пациентов на миндалинах появляется налет. Он сплошной в первые сутки, а в дальнейшем появляются полоски. Вместе с такими полосками ухудшается самочувствие пациента, и повышается температура тела.

Практически в 100% случаев отмечается увеличение печени и селезенки. Размеры органов начинают меняться уже с первых дней инфицирования. Наибольшие размеры отмечаются на 4-10 сутки. Эпидермис приобретает желтоватый оттенок. К концу первого месяца печенка становится нормального размера.
Селезенка также становится предельного размера на 4-10 сутки. Сыпь при мононуклеозе может иметь кореподобный или скарлатинозный характер. Иногда между мягким и твердым небом отмечаются экзантемы.
Со стороны сердца и сосудов у людей не отмечается особых нарушений. Возможно в редких случаях проявления систолического шума, приглушенность сердечных биений и тахикардия. По мере спада островоспалительного процесса все отрицательные симптомы проходят.
Обычно все симптомы болезни проходят спустя 2-4 недели. Но приход в норму размеров органов может продолжаться еще пару месяцев.
Мононуклеоз у взрослых может быть также в хронической форме. Болезнь проявляется при ослабленном иммунитете. Причиной недуга также может стать продолжительное употребление некоторых препаратов.
Клинические проявления могут быть самыми различными. У некоторых пациентов наблюдается увеличение селезенки, у некоторых увеличиваются лимфоузлы, у остальных наблюдается воспаление печени. Температура тела может повышаться. Увеличение селезенки происходит до меньших размеров, чем при острой форме.
Больные очень часто имеют такие жалобы:
- слабость;
- сонливость;
- проблемы со сном;
- головные или мышечные боли;
- чрезмерная утомляемость.
Не так часто появляются боли в животе и тошнота. У некоторых пациентов возникают покраснения с высыпаниями в области губ. Но сыпь может распространяться и на другие участки тела. Возбудитель этого заболевания может стать причиной развития синдрома хронической усталости.
С какими болезнями можно спутать?
Инфекционный мононуклеоз могут путать с:
- ОРВИ аденовирусной природы;
- дифтерией ротоглотки;
- вирусным гепатитом;
- острым лейкозом.
Максимальная сложность появляется при дифференциальной диагностике заболевания и острой респираторно-вирусной инфекции аденовирусного характера, сопровождающейся наличием проявляющегося мононуклеарного синдрома. Свойственными признаками служат насморк, покашливания, конъюнктивит, хрипота в легких. Эти признаки не характерны для железистой лихорадки.

Также при ОРВИ печень и селезенка редко становятся большими в объеме. Атипичные мононуклеары определяются лишь в незначительных количествах. Определение диагноза происходит только после серологических исследований.
Осложнения инфекционного мононуклеоза
Обычно осложнения прогрессируют очень редко, но они крайне тяжелые. Последствия болезни таковы:
- гепатит;
- миокардит;
- параличи;
- отек слизистой оболочки и миндалин;
- поперечный миелит;
- разрыв селезенки;
- интерстициальная пневмония;
- менингит;
- психоз;
- аутоиммунная анемия;
- поражение периферической нервной системы.
При возникновении осложнений лечение антибиотиками и ампициллином всегда провоцирует кожные высыпания.
Диагностика инфекционного мононуклеоза

При определении диагноза большую роль играют лабораторные исследования крови. Общий анализ крови показывает незначительный лейкоцитоз с преобладанием лейкоцитов и моноцитов. Когда берется анализ на мононуклеоз в составе крови наблюдаются крупные клетки различной формы. Их принято называть атипичными мононуклеарами.
Для определения диагноза мононуклеоз достаточно повышения количества таких клеток на 12%. В первые дни может не иметься таких клеток, но это не исключает заболевания. Образование таких клеток может занимать до трех недель.
При определении диагноза не применяется специальная вирусологическая диагностика, так как это довольно трудоемкий процесс. Но возможность выявить вирус в ротоглотке и определить его ДНК при помощи ПЦР. Также есть серологические способы диагностики. Определяются антитела к VGA- антигенам вируса Энштейна-Барр. Люди, зараженные болезнью, подвергаются трехкратному серологическому исследованию на предмет определения ВИЧ-инфекции. Для дифференциальной диагностики ангины при инфекционном мононуклеозе от заболевания другой природы необходима консультация отоларинголога и сеанс фарингоскопии.

Лечение инфекционного мононуклеоза
При неосложненном ходе недуга показана амбулаторная терапия. Если же форма среднетяжелая или тяжелая, то показан стационар. Госпитализация проводится и по эпидемиологическим показаниям, независимо от формы течения недуга.
Сегодня не существует таких препаратов, которые могли бы воздействовать на саму причину недуга, то есть вирус Энштейна-Барра и выводить его из организма человека. Излечение устремлено на улучшение состояния пациента. Принимаются препараты, которые поддерживают защитные силы организма и предотвращают отрицательные последствия.
В острый период заболевания пациент должен пребывать в состоянии покоя. Показаны постельный режим, обильное питье. Пить рекомендуется морс, компот, некрепкий чай. Чтобы избежать бактериальных осложнений необходимо трижды в день полоскать ротовую полость антисептическими растворами. Высокоэффективными являются:
- раствор фурацилина;
- раствор хлоргексидина;
- отвар ромашки.
Физиотерапия при лечении болезни не используется. Облучение ультрафиолетом или магнитотерапия провоцируют дополнительную активизацию клеточного звена иммунной системы. Такими методами возможно пользоваться только после нормализации размеров лимфатических узлов.
При терапии недуга назначаются такие медикаменты:
- Противовирусные препараты. Эти средства усиливают производство собственного противовирусного интерферона. (Ацикловир, Циклоферон, Тилорон, Валацикловир). Противопоказаны беременным.
- Интерферон альфа человеческий – вводится для усиления иммунитета.
- Жаропонижающие препараты. Эта группа средств приводит в норму температуру тела больного. Обычно показаны Ибупрофен или Нимесулид.
- Антибиотики. Эта группа медикаментов назначается при среднетяжелой или тяжелой формах болезни. Лекарства помогают предотвратить бактериальные осложнения. Прописывают Амоксициллин, Азитромицин или Цефтриаксон.
- Глюкокортикоиды. Эта группа средств подавляет пролиферацию иммунных клеток. Также после приема температура тела идет на спад. Прописывают Дексаметазон или Преднизолон.
- Растворы для введения в вену. Характеризуются дезинтоксикационным действием. После внедрения улучшается течение недуга. Показаны Физраствор или Декстроза.
- Противогрибковые препараты. Показаны при проявлении грибковых осложнений. Эффективны такие лекарства, как Флуконазол или Нистатин.

Возможно лечение народными средствами, но перед их использованием проконсультироваться с врачом.
Терапия при беременности устремлена на борьбу с симптоматикой и совершается при помощи медикаментов, которые не опасны для малыша. Такими служат:
- Интерферон человеческий в виде ректальных свечей;
- Фолиевая кислота;
- Троксевазин в капсулах;
- витамины группы В и Е;
- препараты кальция – пантотенат, оротат.
Обычно терапия длится от двух недель до месяца. После пережитого заболевания человек должен пребывать под диспансерным контролем у специалиста в течение года. Каждые три месяца проводят лабораторные анализы, которые включают биохимический и общий анализ крови. При необходимости делают выявление антител к вирусу Эпштейна-Барра в крови.
Прогноз и профилактика инфекционного мононуклеоза
Неосложненная форма патологии имеет хороший прогноз. Тяжелые последствия, которые могут проявиться во время его течения, возникают крайне редко. При остаточных явлениях в крови необходимо наблюдаться в диспансере в течение от полугода до года.
Профилактические действия, направленные на понижение заболеваемости инфекционным моникулезом, сходными с теми, которые проводятся при респираторных болезнях. Важно повышение иммунной системы при помощи оздоровительных процедур. Также показан прием мягких иммунорегуляторов и адаптогенов. Принимать их возможно только при отсутствии запретов к применению. Специальной профилактики, то есть вакцинации, не существует.
Мера оперативной профилактики заключается в принятии иммуноглобулина. В очаге инфицирования постоянно проводится влажная уборка. Все личные вещи обязательно дезинфицировать.
Инфекционный мононуклеоз – это серьезное заболевание, которое может стать причиной тяжелых последствий при халатном отношении. Это заразная болезнь, поэтому важно соблюдать все правила гигиены.
Читайте также:


