Саркома кости компьютерная томография
Злокачественные новообразования скелета — это состояние, при котором в кости появляются атипичные клетки, обладающие возможностью бесконтрольного роста и деления.
Первичные новообразования костей являются одними из самых редких опухолей человека и составляют всего 1% от всех ЗНО. Чаще возникает метастатическое поражение костей при других злокачественных заболеваниях, таких как рак молочной железы, легкого и т.д.
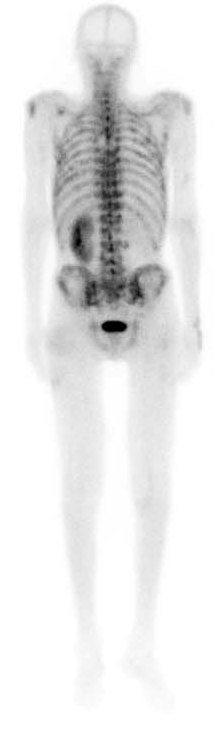
Фото: Остеосцинтиграфия при метастатическом поражение костей скелета
Наиболее частыми подтипами опухолей костей являются остеогенные саркомы, саркомы семейства Юинга и хондросаркомы.
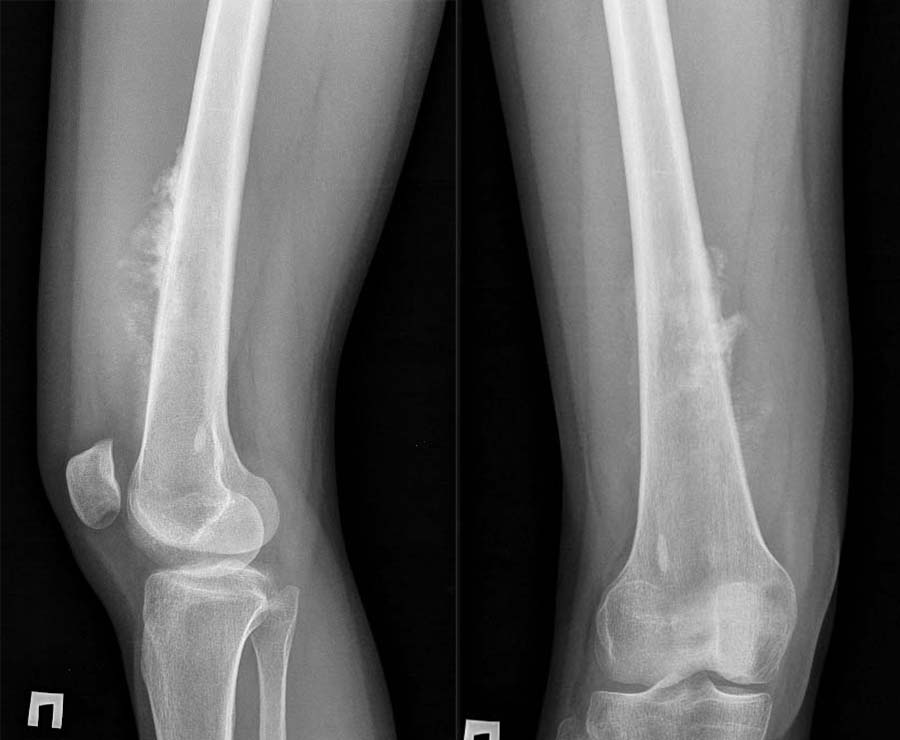
Фото: Rg при остеогенной саркоме бедренной кости
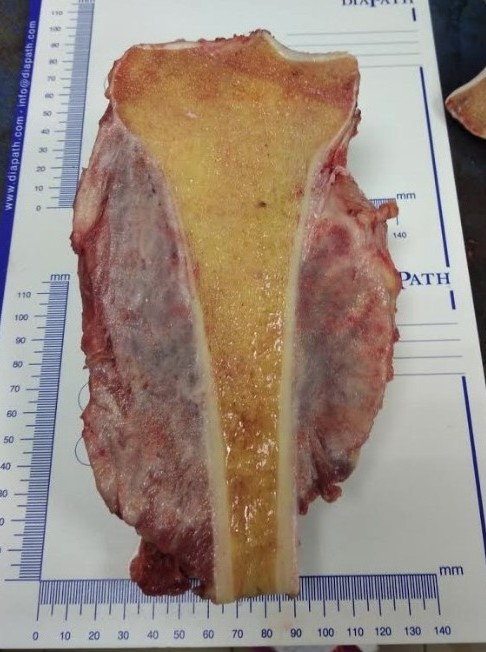
Фото: Остеогенная саркома, патологоанатомический препарат
Примерно 50% костных сарком диагностируется в возрасте до 35 лет, основными пиками заболеваемости является второе и третье десятилетие жизни.
В настоящее время описано не менее 70 подвидов данного заболевания. Это обуславливает тот факт, что заниматься диагностикой и лечением столь редкой патологии должны лишь в профильных референсных онкологических центрах.
Кроме того, для постановки диагноза необходима слаженная работа мультидисциплинарной команды: клиницистов, врачей лучевой диагностики и патоморфологов.
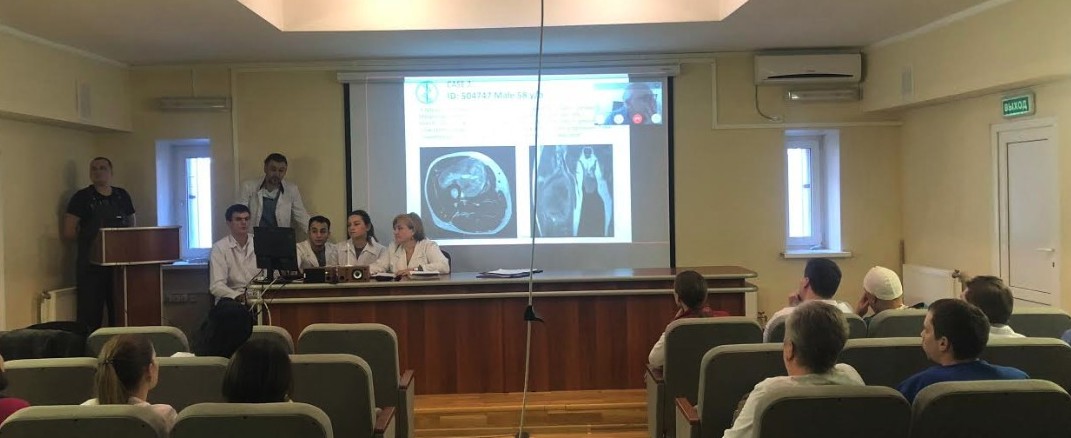

Фото: Обсуждение клинического случая на заседании мультидисциплинарной команды НМИЦ Онкологии имени Н.Н.Петрова
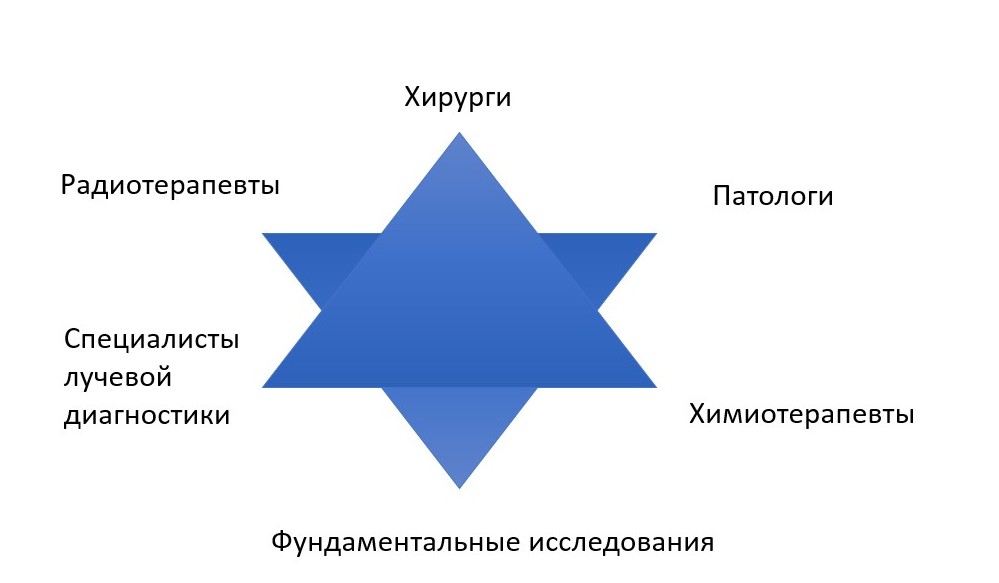
Фото: Мультидисциплинарный подход в лечении и диагностике пациентов с ЗНО костей
Диагностика данной патологии состоит из нескольких этапов. Первым является сбор анамнеза и истории заболевания при клиническом осмотре онколога. Затем выполнение различных лучевых методов визуализации: рентгенографии, ультразвукового исследования, компьютерной и магнитно-резонансной томографии, сцинтиграфии, а иногда и протонно-эмиссионной томографии.
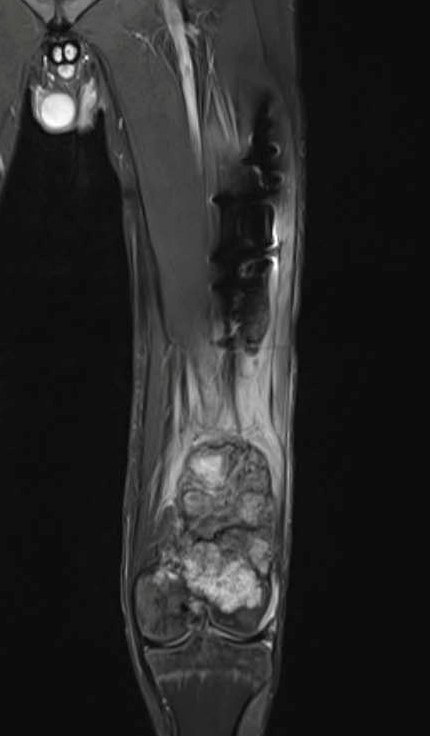
Фото: МРТ остеогенная саркома нижней трети левой бедренной кости
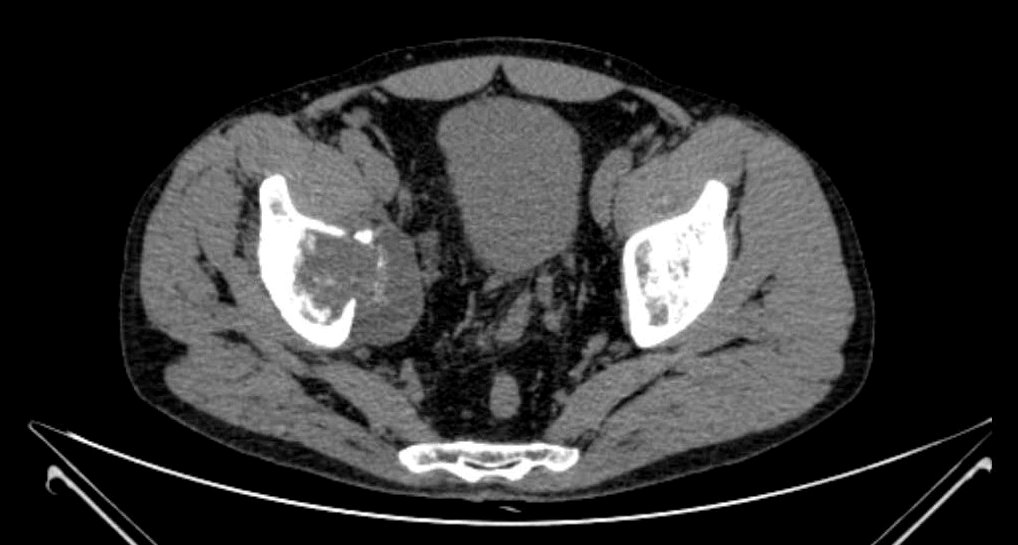
Фото: КТхондросаркома вертлужной впадины правой подвздошной кости
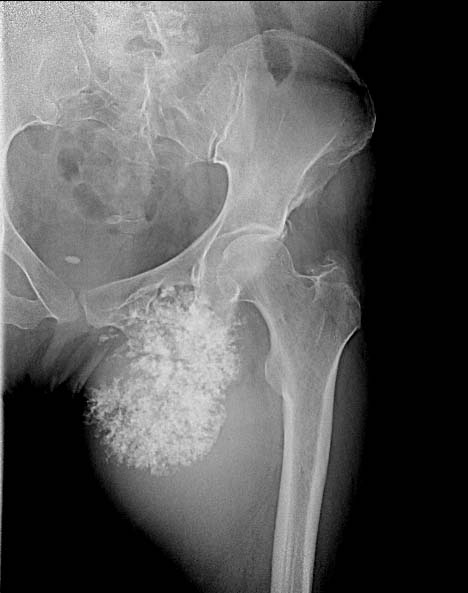
Фото: Рентгенограмма костей таза. Остеогенная саркома седалищной кости
Выполнение лишь одного метода визуализации не позволяет достаточно оценить данную патологию, например, рентгенография и компьютерная томография позволяют детально оценить изменение костной ткани, однако из-за специфики оптических свойств не дают полного представления о мягкотканных структурах и распространении по костномозговому каналу, что требует выполнения магнитно-резонансной томографии. Оценить распространение заболевания в целом позволяет применение различных методов радионуклидной диагностики – остеосцинтиграфии, ОФЭКТ и ПЭТ компьютерной томографии.
После анализа полученных данных принимается решение о целесообразности проведения биопсии новообразования.
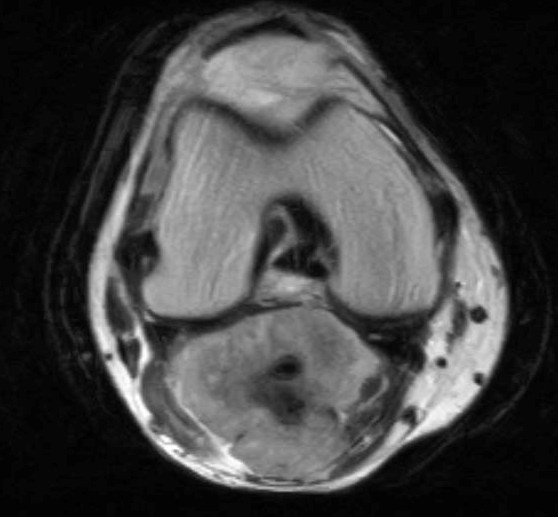
Фото: МРТ коленного сустава. Показано взаимоотношение новообразования с сосудами
Биопси́я (от др.-греч. βίος — жизнь + ὄψις — внешний вид) — метод исследования, при котором проводится прижизненный забор клеток или тканей (биоптата) опухоли из организма с диагностической целью. Без морфологического диагноза (микроскопической оценки ткани опухоли) невозможна постановка клинического диагноза, следовательно, и назначение лечения.

Фото: аппарат для трепан-биопсии

Фото: игла для костной биопсии
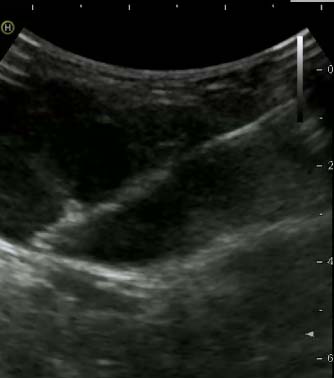
Фото: Трепан-биопсия новообразования под УЗ-навигацией
С целью постановки диагноза опухоли кости рекомендовано применение трепан-биопсии (с помощью специального устройства и биопсийной иглы через прокол кожи и окружающих опухоль тканей производят забор столбиков ткани опухоли) и инцизионной биопсии (через разрез кожи и окружающих тканей удаляется фрагмент опухоли). При выполнении трепан-биопсии применяют различные способы навигации: ультразвук, рентгенография, компьютерная томография.
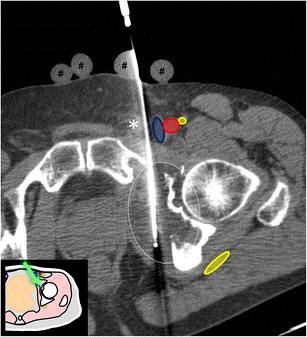
Фото: Трепан-биопсия новообразования под КТ-навигацией
При выполнении биопсии, как и при любой инвазивной процедуре, существуют определенные риски для здоровья, их стоит обсудить с лечащим врачом.
Полученный биопсийный материал (ткань опухоли) отправляют на гистологическое исследование.

Фото: Материал биопсии
Морфологическая картина различных опухолей костей и мягких тканей может быть сходной. Лишь сопоставление клинических, морфологических (в том числе и иммуногистохимических), а также данных лучевых методов визуализации позволяет в полной мере оценить опухолевый процесс для постановки корректного клинического диагноза.
Основной метод лечения опухолей костей – хирургический, но далеко не всегда единственный и применяющийся на первом этапе. При определенных подтипах опухоли необходимой первой линией лечения является химиотерапия, лучевая терапия или их комбинация. Краеугольным камнем в выборе тактики лечения является морфологический подтип опухоли, таким образом, правильный диагноз = корректное лечение.
Сейчас принятая тактика терапии больных с локализованной остеогенной саркомой подразумевает комбинированное лечение, которое включает:
- химиотерапию в качестве подготовки к операции;
- хирургическое вмешательство;
- послеоперационную химиотерапию.
Одна лишь операция нецелесообразна, потому что в 80-90 % случаев в течение 1,5 лет после нее обнаруживаются локальные рецидивы и метастазы в легких. Являясь частью комплексного лечения, химиотерапия значительно повышает показатели 5-летней выживаемости у пациентов с локализованной патологией – от 20 % до 60 %.
Основные преимущества предоперационной химиотерапии – это:
- возможность оценки того, насколько активны химиотерапевтические препараты;
- облегчение проведения хирургического вмешательства.
Перед операцией обычно проводится от 2 до 4 циклов химиотерапии. Если получен выраженный ответ опухоли на терапию – некроз новообразования 90 % и больше, – то есть большая вероятность повышения общей и безрецидивной выживаемости.
Следующий этап – операция. В первую очередь нужно рассматривать возможность проведения органосохраняющих вмешательств. Применение модульных систем эндопротезирования является самым актуальным и современным методом терапии костных сарком. Однако такой вид лечения должен проводиться только в специализированных крупных стационарах онкологического профиля, где есть команда онкоортопедов, собран опыт эндопротезирования при ЗНО костей, хорошо отработаны методики ревизионного эндопротезирования и есть специальное инновационное оборудование, а также высокотехнологичные хирургические инструменты.
В последние годы все более популярны 3D-принтинговые технологии. Это означает, что на основе данных, полученных от лучевой диагностики, выполняется 3D-моделирование операции и изготовление протеза индивидуально для каждого пациента.
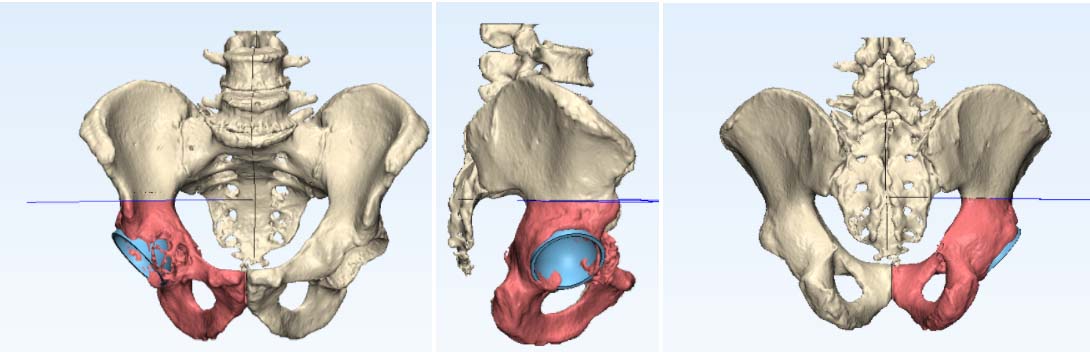
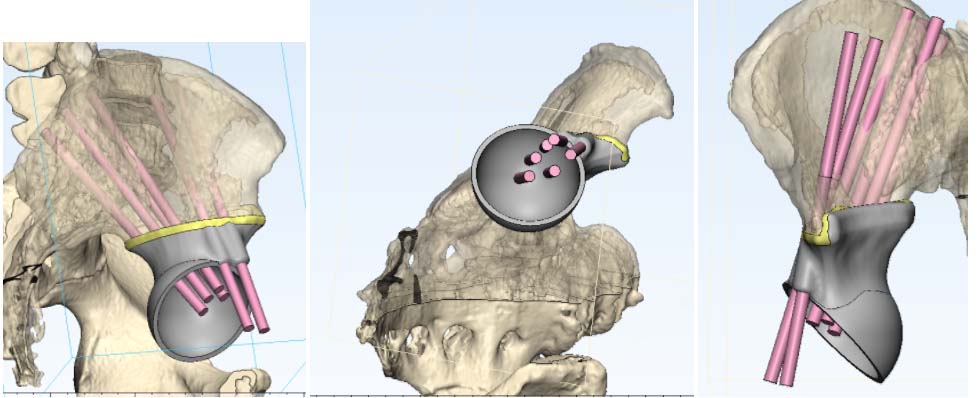
Фото: 3D-моделирование операции
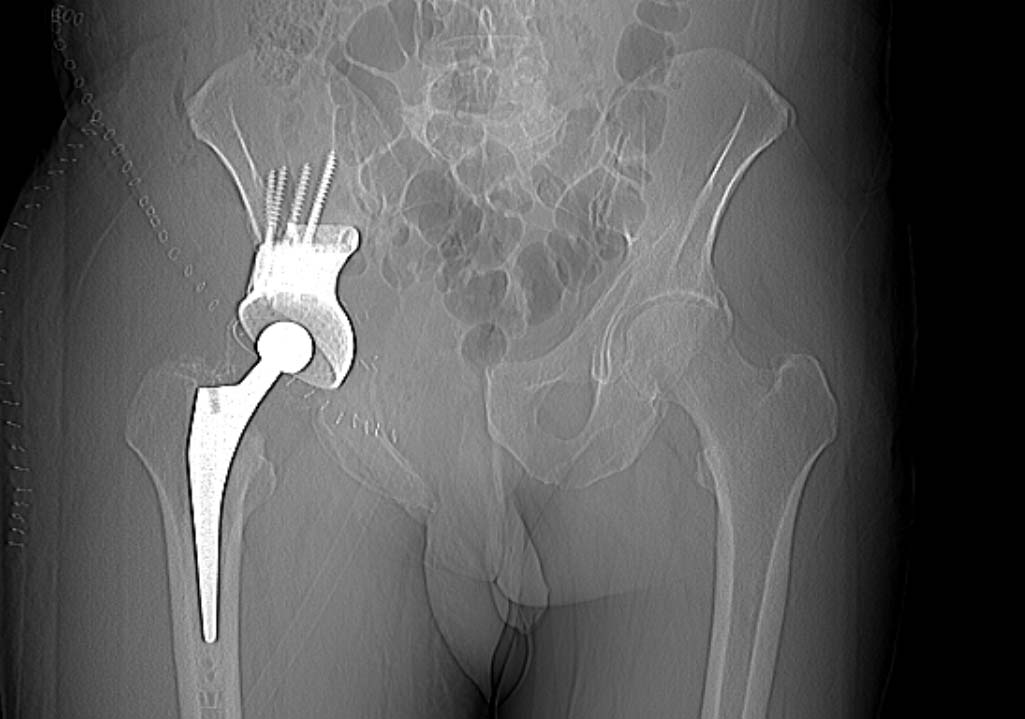
Фото: Эндопротезирование при хондросаркоме тела подвздошной кости
Химиотерапия после операции определяется тем, насколько изменилось заболевание под воздействием лекарств на предоперационном этапе. Если был некроз новообразования 90 %, то после хирургического вмешательства показаны 4 курса химиотерапии теми же цитостатиками. Если степень некроза меньше, то длительность лечения будет примерно 1 год с применением альтернирующих схем, которые включают 5-6 цитостатиков.
Саркомы семейства Юинга – это редкие новообразования, преимущественно молодого возраста. Они имеют повышенную чувствительность к облучению и химиотерапии, требуют комплексного подхода к терапии, которая должна проводиться в специализированных медицинских центрах. В стандартный алгоритм диагностики для первичных новообразований рекомендуется включать сцинтиграфию костей скелета, а также трепан-биопсию костного мозга, потому что наблюдается высокая частота появления метастазов в костях и костном мозге.
После тщательного обследования и биопсии проводится 4-6 циклов индукционной химиотерапии на протяжении 12-24 недель. После этого применяется локальная методика лечения – облучение или радикальная операция, – а далее назначается 6-10 циклов химиотерапии с интервалом в 3 недели. Продолжительность лечения – 1 год.
Радикальное хирургическое вмешательство, если его можно провести, – это лучшая возможность локального контроля.
Лучевая терапия назначается при невозможности проведения радикальной операции, а также обсуждается, если при гистологическом исследовании удаленного материала выявляется недостаточный ответ на лечение, то есть обнаруживается свыше 10 % жизнеспособных клеток опухоли.
Нерадикальное хирургическое вмешательство с последующим облучением эффективно настолько же, насколько просто лучевая терапия. Она проводится в дозах 40-45 Гр при наличии микроскопических остаточных новообразований и 50-60 Гр, если присутствуют макроскопические изменения.
Важный этап лечения больных с первичными опухолями костей – реабилитация. Она позволяет повысить качество жизни как после органосохраняющих, так и после калечащих хирургических вмешательств, ускоряет социализацию пациента.
Тем, кто закончил этап комбинированной терапии, рекомендуется наблюдаться в динамике каждые 3 месяца в первые 2 года, а потом раз в 6 месяцев до 5 лет. Обязательные процедуры – это УЗИ зоны послеоперационного рубца и КТ грудной клетки. Цель данного наблюдения – раннее обнаружение рецидива и ранее начало химиотерапии и хирургического лечения тех метастазов, которые можно резецировать, и рецидивных опухолей, а также предупреждение ортопедических осложнений и выявление нестабильности эндопротеза тоже на ранних сроках.
Дополнительно больным с остеосаркомой рекомендована рентгенография области костного поражения.
Пациентам с саркомой Юинга рекомендуется дополнительно делать УЗИ брюшной полости и периферических лимфоузлов.

Что такое остеосаркома и почему она развивается
Внутрикостная телангиэктатическая остеосаркома:
- кистозное, заполненное кровью пространство
- Островки опухолевых клеток, формирующих остеоид
- Обычно поражает подростков и молодых людей.
Первичная мультифокальная остеосаркома:
- обсуждается, является ли первично мультифокальным поражением или представляет собой ранние костные метастазы
- Обычно полностью остеобластические очаги.
Другие редкие формы:
- внутрикостная мелкоклеточная остеосаркома
- остеобластомаподобная остеосаркома,
- остеосаркома низкой дифференциации.
- обычно низкодифференцированная опухоль
- Редко высокодифференцированная опухоль либо остеохондромаподобная
- Параостальная низкодифференцированная остеосаркома
- Исходит из наружной поверхности кортикального слоя
- Возникает во 2-А-м десятилетии жизни.
- высокодифференцированная опухоль
- Преимущественно хондробластная опухоль
- Исходит из надкостницы
- Возникает преимущественно во 2-м десятилетии жизни.
Поверхностная высокодифференцированная остеосаркома:
- поверхностное поражение
- Располагается на кортикальном слое
- Гистологически неотличима от классической остеосаркомы.
- часто развивается после лучевой терапии
- Встречается очень редко
- Пожилой возраст пациентов.
Какой метод диагностики остеосаркомы выбрать: МРТ, КТ, рентген, УЗИ
- рентгенологическое исследование, МРТ.
- Рак кости со смешанной популяцией клеток (преимущественно остеобласты, менее — остеолиты), метадиафизальное расположение, поражение коленного сустава, злокачественная реакция надкостницы, манифестирует во 2-м десятилетии жизни.
Классическая остеосаркома:
- матрикс опухоли обычно оссифицирован
- Обычно смешанная остеолитическая/остеобластическая опухоль
- Плохо определяемое поражение кости
- Потенциально агрессивное, полностью литическое или бластическое поражение П-Ш типа (по Lodwick)
- Обычно злокачественные изменения надкостницы (шипы, треугольник Кодмана)
- Часто обнаруживается плотный мягкотканный компонент и деструкция кортикального слоя
- Расположение: обычно метафизы или метадиафизальная локализация в длинных трубчатых костях (60% в области коленного сустава, 10% — в проксимальной части плеча) Внекостные, частично оссифицированные опухолевые образования часто визуализируются при рентгенологическом исследовании.
Телеангиэктатическая остеосаркома:
- сходна с аневризматической кистой кости
- Экспансивная, литическая структура поражения
- Обычно географическое поражение
- Деструкция кортикального слоя и патологические переломы (50% — бедренная кость, 25% — большеберцовая кость) являются частыми признаками
- Метадиафизальное расположение
- Часто наблюдается реакция надкостницы.
Остеосаркома надкостницы:
- располагается на наружной поверхности кортикального слоя
- Кальцинированная центральная часть рядом с кортикальным слоем
- Линейная минерализация
- Иногда эрозирование или реактивное утолщение кортикального слоя
- Предрасположенность к возникновению в диафизах бедра и большеберцовой кости
- Дифференциальная диагностика: юкстакортикальная хондрома/хондросаркома.
Околокостная остеосаркома:
- располагается на задней поверхности дистального отдела бедренной кости
- Обычно выраженный центральный склероз (минерализированный матрикс)
- Утолщение кортикального слоя
- Плохо определяется
- Дифференциальная диагностика: неравномерность кортикального слоя (десмоид надкостницы) в месте прикрепления икроножной мышцы.
Поверхностная остеосаркома высокой градации:
- расположение в области диафиза
- сходна с остеосаркомой надкостницы, но обычно менее минерализирована.
Внекостная остеосаркома:
- кальцинаты мягких тканей с центральным расположением, в отличие от оссифицирующего миозита
- Предрасположенность к развитию в ягодичной области и области бедра.

а-d МРТ того же пациента: а) Фронтальное неконтрастное Т1 -взвешенное изображение; b) Фронтальное Т1 -взвешенное изображение после введения контрастного вещества. Негомогенное накопление контрастного вещества костным и мягкотканным компонентами опухоли; с) Аксиальное неконтрастное Т2-взвешенное изображение последовательности турбо ТSЕ. Распространенная опухолевая инфильтрация мягких тканей вокруг диафиза бедренной кости. Отсутствие вовлечения сосудов бедра опухолью; d) Аксиальная Т1 -взвешенная последовательность с подавлением МР-сигнала от жировой ткани после введения контрастного вещества.
- Оказывает помощь в дифференциальной диагностике (солидное объемное образование, кистозное образование) и оценке распространения процесса (доступность для резекции: инвазия нервно-сосудистых структур, коллапс сустава).
- гипоинтенсивный сигнал костного мозга на Т1-взвешенном изображении
- Гиперинтенсивный на изображении с подавлением МР-сигнала от жировой ткани
- Гипоинтенсивный или гиперинтенсивный на Т2-взвешенном изображении в зависимости от степени минерализации (остеобластический компонент: гипоинтенсивный)
- Негомогенное, но выраженное усиление
- Часто наблюдается околокостный компонент мягких тканей.
- расслоение жидкости в связи с наличием кровоизлияний
- Солидный компонент опухоли в отличие от аневризматической кисты кости.
- мягкотканная опухоль, располагающаяся на кортикальном слое кости
- Оценка инвазии пространства костного мозга, которая обусловливает неблагоприятный прогноз
- чрезвычайно высокая интенсивность МР-сигнала, дольчатая структура, накопление контрастного вещества перегородками, в отличие от хондроидной опухоли.
- Сканирование кости демонстрирует высокий уровень накопления радионуклида
- Обнаружение скрытых поражений и метастазов в кости при отсутствии признаков поражения скелетной системы (альтернативой является МРТ всего тела).
Клинические проявления
- У детей часто отраженный болевой синдром в расположенных рядом суставах — всегда необходимо проводить исследование прилежащих костей.
- Специфичные симптомы и иные проявления рака костей зависят от стадии процесса
- При раке кости 4 степень симптомы и признаки носят диффузный характер поскольку опухоль распространяется за пределы одной кости, метастазирует во внутренние органы, легкие, лимфатическую систему. На данной стадии диагностируется саркома кости и мягких тканей
Методы лечения остеосаркомы
- Дооперационная химиотерапия
- Широкая резекция или ампутация как радикальный метод лечения рака кости
- Послеоперационная химиотерапия (для предупреждения отдаленных метастазов).
Течение и прогноз при раке кости
- Зависит от типа опухоли и ответа на предоперационную химиотерапию: частота выживаемости в течение 5 лет — 50-80%
- В 10-20% случаев отдаленные метастазы к моменту установления диагноза
- Более благоприятный прогноз при околокостной остеосаркоме и остеосаркоме низкой градации
- Метастазы обычно поражают легкие и кости.
Что хотел бы знать лечащий врач
- Скрытые поражения — всегда необходимо получать МР-изображение всей конечности (неконтрастированное, Т1-взвешенное изображение во фронтальной плоскости)
- Коллапс сустава
- Распространение опухоли для возможности оценить прогноз лечения саркомы кости
- Взаимосвязь остеогенной саркомы с сосудисто-нервным пучком
- Поражение эпифизов (обнаруживается при МРТ в 80% случаев, при рентгенологическом исследовании — в 15% случаев!)
- Ответная реакция на предоперационную химиотерапию (МРТ: уменьшение размеров опухоли, участков некроза без введения контрастного вещества), при отсутствии ответа — режим адъювантной химиотерапии.
Какие заболевания имеют симптомы, схожие с остеосаркомой
Саркома Юинга
— Обычно отсутствие минерализации
— Возникает в пожилом возрасте
Хондросаркома
— Могут быть обнаружены типичные хондроидные кальцинаты
— Возраст 40-60 лет
Метастазы
— Редко возникают у детей
— Обычно отсутствие оссификации матрикса опухоли
Остеома
— Отсутствие реакции надкостницы
— Отсутствие разрушения кортикального слоя
— Обычно мелкие круглые поражения
— Типичное расположение: параназальные синусы
Остеомиелит
— Возможны затруднения при дифференциальной диагностике
— Минимальное проявление либо отсутствие компонента реакции мягких тканей
Кортикальный десмоид
— Эксцентрическое расположение в кортикальном слое дистального метафиза бедренной кости
— Отрицательные результаты сканирования кости
Фибросаркома / злокачественная фиброзная гистиоцитома
— Дифференциальная диагностика особенно с телеангиэктатической остеосаркомой при рентгенологическом исследовании, так как поражение практически всегда литическое;
— при МРТ отсутствие заполненного кровью пространства, наличие солидного компонента
Аневризмальная киста кости
— Дифференциальная диагностика с телеангиэктатической остеосаркомой
— Более агрессивная структура роста
— При МРТ накопление контрастного вещества только по периферии или перегородками опухоли
— Отсутствие накопления контрастного вещества узловыми или солидными структурами
Остеосаркома (или остеогенная саркома), которую еще иногда не совсем правильно называют раком кости, — самая распространенная злокачественная опухоль костной системы.
Некоторые цифры и факты:
- В большинстве случаев остеосаркому диагностируют в молодом возрасте — от 10 до 30 лет.
- Наиболее высока распространенность заболевания среди подростков, но это не означает, что не могут заболеть люди другого возраста.
- Каждый десятый случай остеогенной саркомы встречается у людей старше 60 лет.
- Среди прочих онкологических заболеваний остеосаркома встречается редко. У детей она составляет 2% от всех видов рака, у взрослых — еще меньше.
Чаще всего остеосаркома встречается там, где находятся зоны роста — ближе к концам длинных трубчатых костей. Излюбленные места локализации опухоли: область колена (нижний конец бедренной и верхний конец большеберцовой кости), верхняя часть плечевой кости. Намного реже встречаются поражения других костей: таза, челюстей и др. Редкие локализации в большинстве случаев обнаруживают у людей старшего возраста.
Почему возникает остеосаркома?
Точные причины возникновения опухоли не известны. Но существуют некоторые факторы риска:
- Возраст. В группе максимально высокого риска подростки и молодые люди, у которых кости интенсивно растут.
- Рост. Обычно люди, у которых возникает саркома, имеют рост выше среднего.
- Облучение костей. Риски повышены у людей, которые перенесли курс лучевой терапии высокими дозами, особенно если это было в детстве. Влияние рентгенографии и компьютерной томографии не доказано.
- Некоторые заболевания костей: болезнь Педжета, множественная наследственная остеохондрома.
- Некоторые наследственные патологии: наследственная ретинобластома, синдром Ли-Фраумени, синдром Ротмунда-Томсона, синдром Блума, синдром Вернера.
Среди факторов риска для многих онкозаболеваний большое значение имеют особенности образа жизни: масса тела, вредные привычки, характер питания, физическая активность. Можно сказать, что остеосаркома — в данном случае исключение. Для того чтобы образ жизни внёс свою лепту в возникновение злокачественной опухоли, должны пройти десятилетия, а рак костей, как мы уже знаем, наиболее распространен среди молодых людей.
Симптомы остеосаркомы
Чаще всего встречается остеогенная саркома бедренной и большой берцовой кости — в области коленного сустава. Типичный симптом заболевания — упорные боли в суставе, кости. Иногда они постоянные, а иногда то стихают, то нарастают. Болевые ощущения могут усиливаться по ночам, во время физической активности (при ходьбе, беге, занятиях спортом). Если поражена нога, человек начинает хромать.
Дети, особенно маленькие, физически активны, они часто падают, ударяются, поэтому у них первые симптомы остеосаркомы легко спутать с травмой. У взрослого человека, особенно если он не занимается спортом и тяжелым физическим трудом, подобные проявления сразу должны насторожить и стать причиной для визита к врачу.
Какие выделяют стадии остеосаркомы?
Существуют разные классификации, чаще всего врачи определяют стадию остеосаркомы в соответствии с системой MSTS. Учитывают три показателя:
- G — степень озлокачествления. Может быть низкой (G1), когда ткань опухоли похожа на нормальную, и более агрессивной высокой (G2), в которой клетки практически полностью утратили первоначальные черты.
- T — степень распространения опухоли. Она может находиться в пределах кости (T1) или прорастать в соседние ткани (T2).
- M — наличие метастазов. M0 — метастазов нет, M1 — есть.
Другая классификация — AJCC, она учитывает распространение первичной опухоли (T), метастазы в ближайших лимфатических узлах (N), метастазы в других частях тела (M) и степень озлокачествления (G).
Методы диагностики
По симптомам можно только заподозрить рак кости или другое заболевание. Для того чтобы получить точный диагноз, врач назначит обследование, которое может включать:
- Рентгенографию. Быстрый и простой метод диагностики, в некоторых случаях помогает сразу констатировать опухоль. Если есть подозрение на метастазы в легких, проводят рентген грудной клетки.
- Магнитно-резонансная томография (МРТ) и компьютерная томография (КТ) помогают более детально рассмотреть опухоль, обнаружить прорастание в соседние ткани.
- Позитронно-эмиссионная томография. В организм вводят слабое радиоактивное вещество в безопасных дозах, которое сильнее всего накапливается в опухолевых клетках. Затем делают снимки. Это позволяет не только рассмотреть основную опухоль, но и обнаружить метастазы в разных частях тела.
- Общий и биохимический анализы крови. Применяют как дополнительный метод диагностики, чтобы оценить общее состояние человека. Также они могут косвенно указывать на степень агрессивности опухоли.
- Биопсия. Самый точный метод диагностики. Её применяют всегда, даже если другие исследования уже убедительно показывают, что у пациента есть рак кости. Биопсия помогает установить окончательный диагноз, отличить остеосаркому от других опухолей, определить степень озлокачествления. Врач может взять образец ткани при помощи иглы или через разрез.

Как проводят лечение остеосаркомы?
Лечение остеосаркомы состоит из трех этапов.
Начинают с курса предоперационной, или неоадъювантной, химиотерапии. В среднем он продолжается 10 недель. Назначают комбинацию нескольких препаратов — это помогает усилить эффект. Задачи неоадъювантной химиотерапии: уменьшить размер остеосаркомы и уничтожить метастазы. Благодаря предоперационной химиотерапии и современным химиопрепаратам, выживаемость при остеосаркоме в последние годы значительно улучшилась.
Затем следует хирургическое лечение. В прошлом единственным выходом была ампутация пораженной руки или ноги. Современные хирурги чаще всего могут обойтись удалением части кости или сустава. Их можно заменить на специальный протез и практически полностью восстановить функцию конечности. Операции при остеосаркоме стали более щадящими.
Послеоперационный курс химиотерапии (адъювантная) нужен для того, чтобы удалить раковые клетки, которые могли остаться в организме после хирургического вмешательства. В среднем он продолжается 18 недель, иногда дольше.
Как лечить рецидив остеогенной саркомы? В целом схема лечения примерно та же — операция, курс химиотерапии. После рецидива прогноз намного хуже, но все еще есть шанс на выздоровление.
Прогноз при остеосаркоме
Прогнозы для онкобольных выстраивают на основе особого показателя — пятилетней выживаемости. Он обозначает процент пациентов, которые остались живы в течение пяти лет с момента установления диагноза. Конечно, многие живут и дольше. Пять лет — условный рубеж, после которого можно с достаточно высокой вероятностью предполагать, что человек выздоровел.

Наиболее благоприятен прогноз в случаях, когда опухоль локализованная — то есть не успела распространиться по организму и может быть полностью удалена во время операции. Пятилетняя выживаемость составляет 60–80%, а если опухоль чувствительна к современным таргетным препаратам — до 90%.
Если есть метастазы остеосаркомы, прогноз сильно ухудшается. Пятилетняя выживаемость падает до 15–30%. Но она может быть выше, в пределах 40%, если:
- рак успел распространиться только в легкие;
- все метастазы можно обнаружить и удалить.
Метастазы остеосаркомы чаще всего обнаруживают в легких, реже в костях, головном мозге и других местах.
Зачастую прогноз ухудшается из-за того, что человек не обратил внимания на первые симптомы и не посетил вовремя врача. Если есть хотя бы малейшее подозрение на рак, если возникли любые необычные симптомы — лучше сразу перестраховаться и пройти обследование. Иногда от этого зависит жизнь. Запишитесь на прием к врачу-онкологу, звоните:
Читайте также:


