Сестринский процесс при дисбактериозе кишечника
Расспрашивая пациента о его проблемах медицинская сестра должна проявлять такт и деликатность учитывая стеснительность многих людей в разговоре о физиологических отправлениях.
Прежде всего у пациента необходимо выяснить, чем и как он питается, все ли продукты питания хорошо переносит, соблюдает ли режим питания, характер стула. Из анамнеза выясняются перенесенные заболевания пищеварительной системы, социально-бытовые условия пациента. Из разговора медицинская сестра составляет представление о состоянии нервной системы пациенты.
При объективном обследовании медсестра обращает внимание на состояние зубов, языка, слизистой оболочки полости рта, на цвет и тургор кожи, форму живота. Пальпаторно выясняются области болезненности, напряжения мышц передней стенки живота выявляются участки спазмированного кишечника. При аускультации живота не-обходимо услышать шум перистальтики кишечника, чтобы исключить непроходимость кишечника.
II этап. Определение проблем пациента
Медицинская сестра определяет приоритетные проблемы (сестринские диагнозы).
1. Нарушение потребности в физиологических отправлениях — понос или запор, связанные с различными этиологическими факторами.
2. Усиленное газообразование (метеоризм) вследствие нарушения кишечного пищеварения и дискинезии кишечника.
3. Нарушение потребности во сне вследствие частых актов
дефекации в ночное время.
4. Нарушение потребности в личной гигиене — чувство ложного стыда при специальных обследованиях кишечника.
III этап. Планирование сестринских вмешательств
| Цели сестринских вмешательств | План сестринских вмешательств |
| В определенный медсестрой срок пациент не будет страдать от поноса или запора | 1. Организовать диету № 3 или № 4 в зависимости от наличия запора или поноса. 2. Объяснить пациенту и его родственникам необходимость соблюдения диеты. 3. Контролировать характер передач пациенту. 4.Следить за регулярностью и характером стула. 5.Применить при запоре — регулакс, кафиол, солевые слабительные; при диарее — имодиум, висмута нитрат, карболен (по назначению врача). 6.Обеспечить уход за промежностью |
| Пациент через сутки не будет испытывать боль в животе и вздутие живота | 1. Обеспечить четкое выполнение назначенной диеты и режима питания. 2. Применить тепло на живот (грелка, согревающий компресс). 3. Поставить пациенту очистительную клизму. 4.Обучить пациента сомомассажу и ЛФК. 5.Подготовить и применить по назначению врача угольные таблетки, полифепан |
| Пациент не будет испытывать ложный стыд при подготовке и проведении обследований и лечения | 1. Объяснить пациенту суть его заболевания. 2. Информировать пациента в деталях о предстоящих методах обследования. 3. Обеспечить общение с пациентами, прошедшими подобные обследования. 4.Найти способ общения с пациентом в зависимости от его характера, чувствительности, стеснительности |
| Уже через сутки пациент будет спокойно спать ночью | 1. После выполнения всех выше перечисленных мероприятий, бесед, лечения позывы к дефекации не будут беспокоить ночью. 2.По рекомендации врача применить перед сном легкие снотворные средства. 3.Организовать перед сном прогулку или (и) проветривание помещения |
IVэтап.Реализация запланированных сестринских вмешательств
Тщательное выполнение намеченного плана — залог выздоровления пациента. Ни один пункт не должен быть забытым.
Vэтап. Итоговая оценка эффективности сестринского ухода (вмешательств)
Медицинская сестра сравнивает достигнутый результат с запланированным. 0б эффективности запланированных вмешательств говорит достижение поставленной цели. Решение приоритетных проблем позволит медицинской сестре ставить цели и планировать уход по проблемам, которые имеют профилактическую направленность. Это проведение бесед о характере питания пациента дома, технологии приготовления блюд. Это применение слабительных и закрепляющих средств, фитотерапии.
Действия медсестры осуществляется в соответствии с моделями Хендерсон, Орэм и Аллен.
Приоритетная проблема: боль в эпигастральной области.
Сестринский диагноз: боль в эпигастральной области вследствие образования язвы в желудке.
Краткосрочная цель: пациент отметит стихание боли к концу 7-го дня лечения.
Долгосрочная цель: пациент отметит отсутствие боли в эпигастральной области к моменту выписки.
План сестринских вмешательств
| План | Мотивация |
| Независимые вмешательства 1. Обеспечить лечебно-охранительный режим | Для улучшения психоэмоционального состояния пациента |
| 2. Обеспечить питание в соответствии со щадящей диетой | Для физического, химического и механического щажения слизистой желудка пациента. |
| 3. Обучить правилам приёма назначенных лекарственных препаратов. | Для эффективного лечения. |
| 4. Объяснить пациенту сущность заболевания, рассказать о современных методах профилактики обострения заболевания. | Для снятия тревожного состояния, повышения уверенности в благоприятном исходе лечения. |
| 5. Провести беседу с родственниками об обеспечении питания с достаточным содержанием витаминов, пищевых антацидов. | Для эффективного лечения. |
| 6. Контролировать передачи пациенту продуктов питания. | Для эффективного лечения. |
| 7. Наблюдать за внешним видом, контроль пульса, АД, температура тела, характер стула. | Для раннего выявления и своевременного оказания неотложной помощи при осложнениях. |
| Взаимозависимые вмешательства 1. Обеспечить правильную подготовку к ФГДС и желудочному зондированию. | Для точности диагностических процедур. |
| 2. Подать пациенту грелку на эпигастральную область по назначению врача. | Для уменьшения боли. |
| 3. Выписать направление на физиолечение и сопроводить пациента. | |
| Зависимые вмешательства 1. Обеспечить приём антацидов, антисекреторных препаратов, антихеликобактерных препаратов по назначению врача. | Для эффективного лечения. |
Приоритетная проблема: частый, объёмный жидкий стул.
Сестринский диагноз: частый объёмный жидкий стул (понос) вследствие хронического воспаления тонкого кишечника.
Краткосрочная цель: пациент отметит уменьшение частоты стула к концу недели лечения.
Долгосрочная цель: пациент нормальный стул к моменту выписки.
План сестринских вмешательств
| План | Мотивация |
| Независимые вмешательства 1. Обеспечить питание в соответствии со щадящей диетой, приём 1,5-2 л жидкости в сутки (крепкий чай с лимоном, сок черники, отвар шиповника) | Для физического, химического и механического щажения слизистой кишечника пациента, восполнения потерь жидкости. |
| 2. Обеспечить лечебно-охранительный режим. | Для комфортного состояния пациента. |
| 3. Рекомендовать пациенту подмываться и наносить на перианальную область вазелин после каждого акта дефекации. | Для профилактики мацерации перианальной области. |
| 4. Провести беседу с пациентом о лечебном питании, о необходимости регулярного приёма лекарственных средств, о фитотерапии. | Для эффективного лечения. |
| 5. Провести беседу с родственниками об обеспечении дополнительного питания в соответствии со щадящей диетой. | Для дополнительного введения в организм необходимых пищевых веществ для нормализации консистенции стула.. |
| 6. Контролировать передачи пациенту продуктов питания. | Для эффективного лечения. |
| 7. проводить взвешивание 1 раз в 3 дня. | Для контроля веса. |
| 7. Наблюдать за внешним видом, состоянием пациента, кратностью стула. | Для раннего выявления и своевременного оказания неотложной помощи при осложнениях. |
| Взаимозависимые вмешательства 1. Обеспечить правильную подготовку пациента и собрать кал для копрологического исследования, бактериологического исследования. | Для точности диагностических процедур. |
| Зависимые вмешательства 1. Обеспечить приём антибактериальных препаратов, вяжущих средств ферментных препаратов по назначению врача. | Для эффективного лечения. |
| 2. проводить парентеральное введение белковых гидролизатов, растворов электролитов по назначению врача. | Для восполнения потерь жидкости, питательных веществ и микроэлементов |
Приоритетная проблема: задержка стула.
Сестринский диагноз: задержка стула вследствие хронического воспалительного заболевания толстого кишечника..
Краткосрочная цель: пациент будет иметь стул не реже 1 раза в 2 дня к концу недели лечения.
Долгосрочная цель: пациент будет иметь регулярный стул и знать меры профилактики запоров к моменту выписки.
План сестринских вмешательств
| План | Мотивация |
| Независимые вмешательства 1. Порекомендовать включать в рацион питания больше овощей, фруктов, чернослива, инжира, растительного масла, кисломолочных продуктов. | Для послабляющего эффекта. |
| 2. Обеспечить питание в соответствии с основным вариантом стандартной диеты. | Для физического, химического щажения слизистой кишечника пациента. |
| 3. Порекомендовать добавлять в блюдо небольшое количество распаренных отрубей. | Для послабляющего эффекта. |
| 4. Порекомендовать пациенту употреблять не менее 1,5 л жидкости в сутки. | Для нормализации консистенции стула. |
| 5. Провести беседу с родственниками об обеспечении дополнительного питания в соответствии с лечебными рекомендациями. | Для эффективного лечения. |
| 6. Научить пациента упражнениям ЛФК и самомассажу живота. | Для стимуляции работы кишечника. |
| 7. Научить пациента выработке условного рефлекса на опорожнение кишечника в определённое время. | Для регуляции стула. |
| 8. Контролировать кратность стула, осматривать перианальную область. | Для контроля состояния и эффективности лечения. |
| Взаимозависимые вмешательства 1. Обеспечить правильную подготовку к ирригоскопии, ректороманоскопии, колоноскопии. | Для точности диагностических процедур. |
| 2. Подготовить пациента и собрать кал для копрологического исследования, на дисбактериоз, бактериологического исследования | Для уточнения диагноза. |
| 2. Поставить пациенту очистительную клизму при отсутствии стула | Для своевременного опорожнения кишечника. |
| Зависимые вмешательства 1. Обеспечить приём слабительных препаратов, ферментных препаратов по назначению врача. | Для эффективного лечения. |
Приоритетная проблема: отсутствие аппетита.
Сестринский диагноз: отсутствие аппетита вследствие раковой интоксикации.
Краткосрочная цель: пациент осознает важность полноценного питания к концу недели лечения.
Долгосрочная цель: масса тела пациента не уменьшится к моменту выписки.
План сестринских вмешательств
| План | Мотивация |
| Независимые вмешательства 1. Обеспечить лечебно-охранительный режим | Для улучшения психоэмоционального состояния пациента |
| 2. Разнообразить меню, учитывая вкусы пациента и назначенную врачом диету | Для возбуждения аппетита. |
| 3. Эстетически оформлять приём пищи. | Для возбуждения аппетита. |
| 4. Включить в рацион аппетитный чай, мясные и рыбные бульоны, пряности (с разрешения врача). | Для возбуждения аппетита. |
| 5. Провести беседу с пациентом о необходимости питания для улучшения здоровья. | Для предупреждения потери массы тела. |
| 6. Провести беседу с родственниками о дополнительном питании пациента в соответствии со вкусами пациента и рекомендациями диетолога. | Для эффективного лечения. |
| 7. Регулярно проветривать палату перед приёмом пищи. | Для исключения неприятных запахов снижающих аппетит. |
| 8. Взвешивать пациента 1 раз в 3 дня | Для наблюдения за массой тела как критерием эффективности проводимых мероприятий. |
| Взаимозависимые вмешательства 1. Обеспечить правильную подготовку к назначенным лабораторным и инструментальным исследованиям. | Для точности диагностических процедур. |
| Зависимые вмешательства 1. Обеспечить приём лекарственных препаратов по назначению врача. | Для эффективного лечения. |
Не нашли то, что искали? Воспользуйтесь поиском:
Что понимают под дисбактериозом? Какие методы диагностики являются современными и достоверными? Какие лекарственные препараты применяются при дисбактериозе? Вкишечнике человека находится свыше 500 различных видов микробов, общее количество которых
Вкишечнике человека находится свыше 500 различных видов микробов, общее количество которых достигает 10 14 , что на порядок выше общей численности клеточного состава человеческого организма. Количество микроорганизмов увеличивается в дистальном направлении, и в толстой кишке в 1 г кала содержится 10 11 бактерий, что составляет 30% сухого остатка кишечного содержимого.
В тощей кишке здоровых людей находится до 10 5 бактерий в 1 мл кишечного содержимого. Основную массу этих бактерий составляют стрептококки, стафилококки, молочнокислые палочки, другие грамположительные аэробные бактерии и грибы. В дистальном отделе подвздошной кишки количество микробов увеличивается до 10 7 –10 8 , в первую очередь за счет энтерококков, кишечной палочки, бактероидов и анаэробных бактерий. Недавно нами было установлено, что концентрация пристеночной микрофлоры тощей кишки на 6 порядков выше, чем в ее полости, и составляет 10 11 кл/мл. Около 50% биомассы пристеночной микрофлоры составляют актиномицеты, примерно 25% — аэробные кокки (стафилококки, стрептококки, энтерококки и коринеформные бактерии), от 20 до 30% приходится на бифидобактерии и лактобациллы.
Количество анаэробов (пептострептококки, бактероиды, клостридии, пропионобактерии) составляет около 10% в тонкой и до 20% в толстой кишке. На долю энтеробактерий приходится 1% от суммарной микрофлоры слизистой оболочки.
До 90-95% микробов в толстой кишке составляют анаэробы (бифидобактерии и бактероиды), и только 5-10% всех бактерий приходится на строгую аэробную и факультативную флору (молочнокислые и кишечные палочки, энтерококки, стафилококки, грибы, протей).
Кишечные палочки, энтерококки, бифидобактерии и ацидофильные палочки обладают выраженными антагонистическими свойствами. В условиях нормально функционирующего кишечника они способны подавлять рост несвойственных нормальной микрофлоре микроорганизмов.
Площадь внутренней поверхности кишечника составляет около 200 м 2 . Она надежно защищена от проникновения пищевых антигенов, микробов и вирусов. Важную роль в организации этой защиты играет иммунная система организма. Около 85% лимфатической ткани человека сосредоточено в стенке кишечника, где продуцируется секреторный IgA. Кишечная микрофлора стимулирует иммунную защиту. Кишечные антигены и токсины кишечных микробов значительно увеличивают секрецию IgA в просвет кишки.
Расщепление непереваренных пищевых веществ в толстой кишке осуществляется ферментами бактерий, при этом образуются разнообразные амины, фенолы, органические кислоты и другие соединения. Токсические продукты микробного метаболизма (кадаверин, гистамин и другие амины) выводятся с мочой и в норме не оказывают влияния на организм. При утилизации микробами неперевариваемых углеводов (клетчатки) образуются короткоцепочечные жирные кислоты. Они обеспечивают клетки кишки энергоносителями и, следовательно, улучшают трофику слизистой оболочки. При дефиците клетчатки может нарушаться проницаемость кишечного барьера вследствие дефицита короткоцепочечных жирных кислот. В результате кишечные микробы могут проникать в кровь.
Под влиянием микробных ферментов в дистальных отделах подвздошной кишки происходит деконъюгация желчных кислот и преобразование первичных желчных кислот во вторичные. В физиологических условиях от 80 до 95% желчных кислот реабсорбируется, остальные выделяются с фекалиями в виде бактериальных метаболитов. Последние способствуют нормальному формированию каловых масс: тормозят всасывание воды и тем самым препятствуют излишней дегидратации кала.
В понятие дисбактериоза кишечника входит избыточное микробное обсеменение тонкой кишки и изменение микробного состава толстой кишки. Нарушение микробиоценоза происходит в той или иной степени у большинства больных с патологией кишечника и других органов пищеварения. Следовательно, дисбактериоз является бактериологическим понятием. Он может рассматриваться как одно из проявлений или осложнение заболевания, но не самостоятельная нозологическая форма.
Крайней степенью дисбактериоза кишечника является появление бактерий желудочно-кишечного тракта в крови (бактериемия) или даже развитие сепсиса.
Состав микрофлоры кишечника нарушается при болезнях кишечника и других органов пищеварения, лечении антибиотиками и иммунодепрессантами, воздействиях вредных факторов внешней среды.
Клинические проявления дисбактериоза зависят от локализации дисбиотических изменений.
При дисбактериозе тонкой кишки численность одних микробов в слизистой оболочке тонкой кишки увеличена, а других уменьшена. Отмечается увеличение Eubacterium (в 30 раз), α-стрептококков (в 25 раз), энтерококков (в 10 раз), кандид (в 15 раз), появление бактерий рода Acinetobacter и вирусов герпеса. Уменьшается от 2 до 30 раз количество большинства анаэробов, актиномицетов, клебсиелл и других микроорганизмов, являющихся естественными обитателями кишечника.
Причиной дисбактериоза могут быть: а) избыточное поступление микроорганизмов в тонкую кишку при ахилии и нарушении функции илеоцекального клапана; б) благоприятные условия для развития патологических микроорганизмов в случаях нарушения кишечного пищеварения и всасывания, развития иммунодефицита и нарушений проходимости кишечника.
Повышенная пролиферация микробов в тонкой кишке приводит к преждевременной деконъюгации желчных кислот и потере их с калом. Избыток желчных кислот усиливает моторику толстой кишки и вызывает диарею и стеаторею, а дефицит желчных кислот приводит к нарушению всасывания жирорастворимых витаминов и развитию желчнокаменной болезни.
Бактериальные токсины и метаболиты, например фенолы и биогенные амины, могут связывать витамин В12.
Некоторые микроорганизмы обладают цитотоксическим действием и повреждают эпителий тонкой кишки. Это ведет к уменьшению высоты ворсинок и углублению крипт. При электронной микроскопии выявляется дегенерация микроворсинок, митохондрий и эндоплазматической сети.
Состав микрофлоры толстой кишки может меняться под влиянием различных факторов и неблагоприятных воздействий, ослабляющих защитные механизмы организма (экстремальные климатогеографические условия, загрязнение биосферы промышленными отходами и различными химическими веществами, инфекционные заболевания, болезни органов пищеварения, неполноценное питание, ионизирующая радиация).
В развитии дисбактериоза толстой кишки большую роль играют ятрогенные факторы: применение антибиотиков и сульфаниламидов, иммунодепрессантов, стероидных гормонов, рентгенотерапия, хирургические вмешательства. Антибактериальные препараты значительно подавляют не только патогенную микробную флору, но и рост нормальной микрофлоры в толстой кишке. В результате размножаются микробы, попавшие извне, или эндогенные виды, устойчивые к лекарственным препаратам (стафилококки, протей, дрожжевые грибы, энтерококки, синегнойная палочка).
Клинические проявления чрезмерного роста микроорганизмов в тонкой кишке могут полностью отсутствовать, выступать в качестве одного из патогенетических факторов хронической рецидивирующей диареи, а при некоторых болезнях, например, дивертикулезе тонкой кишки, частичной кишечной непроходимости или после хирургических операций на желудке и кишечнике, приводить к тяжелой диарее, стеаторее и В 12 -дефицитной анемии.
Особенностей клинического течения заболевания у больных с различными вариантами дисбактериоза толстой кишки, по данным бактериологических анализов кала, в большинстве случаев установить не удается. Можно отметить, что больные хроническими заболеваниями кишечника чаще инфицируются острыми кишечными инфекциями по сравнению со здоровыми. Вероятно, это связано со снижением у них антагонистических свойств нормальной микрофлоры кишечника и, прежде всего, частым отсутствием бифидобактерий.
Особенно большую опасность представляет псевдомембранозный колит, развивающийся у некоторых больных, длительно лечившихся антибиотиками широкого спектра действия. Этот тяжелый вариант дисбактериоза вызывается токсинами, выделяемыми синегнойной палочкой Clostridium difficile, которая размножается в кишечнике при угнетении нормальной микробной флоры.
Очень редко наблюдается молниеносное течение псевдомембранозного колита, напоминающее холеру. Обезвоживание развивается в течение нескольких часов и заканчивается летальным исходом.
Таким образом, оценка клинической значимости дисбиотических изменений должна основываться прежде всего на клинических проявлениях, а не только на результатах исследования микрофлоры кала.
Диагностика дисбактериоза представляет собой сложную и трудоемкую задачу. Для диагностики дисбактериоза тонкой кишки применяют посев сока тонкой кишки, полученного с помощью стерильного зонда. Дисбактериоз толстой кишки выявляют с помощью бактериологических исследований кала.
Микробная флора образует большое количество газов, в том числе водорода. Это явление используют для диагностики дисбактериоза. Концентрация водорода в выдыхаемом воздухе натощак находится в прямой зависимости от выраженности бактериального обсеменения тонкой кишки. У больных с заболеваниями кишечника, протекающими с хронической рецидивирующей диареей и бактериальным обсеменением тонкой кишки, концентрация водорода в выдыхаемом воздухе значительно превышает 15 ppm.
Для диагностики дисбактериоза применяют также нагрузку лактулозой. В норме лактулоза не расщепляется в тонкой кишке и метаболизируется микробной флорой толстой кишки. В результате количество водорода в выдыхаемом воздухе повышается (рис. 1).
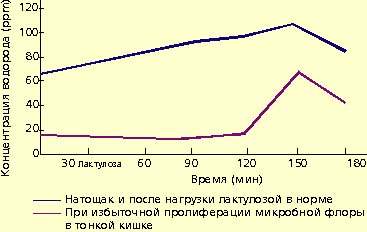 |
| Рисунок 1. Концентрация водорода в выдыхаемом воздухе |
Наиболее частыми бактериологическими признаками дисбактериоза толстой кишки являются отсутствие основных бактериальных симбионтов — бифидобактерий и уменьшение количества молочнокислых палочек. Увеличивается количество кишечных палочек, энтерококков, клостридий, стафилококков, дрожжеподобных грибов и протея. У отдельных бактериальных симбионтов появляются патологические формы. К ним относятся гемолизирующая флора, кишечные палочки со слабо выраженными ферментативными свойствами, энтеропатогенные кишечные палочки и т. д.
Углубленное изучение микробиоценоза показало, что традиционные методы не позволяют получить истинную информацию о состоянии микрофлоры кишечника. Из 500 известных видов микробов в целях диагностики обычно изучаются лишь 10-20 микроорганизмов. Важно, в каком отделе — в тощей, подвздошной или толстой кишках — исследуется микробный состав. Поэтому перспективы разработки клинических проблем дисбактериоза в настоящее время связывают с применением химических методов дифференциации микроорганизмов, позволяющих получить универсальную информацию о состоянии микробиоценоза. Наиболее широко для этих целей используются газовая хроматография (ГХ) и газовая хроматография в сочетании с масс-спектрометрией (ГХ-МС). Этот метод позволяет получить уникальную информацию о составе мономерных химических компонентов микробной клетки и метаболитов. Маркеры такого рода могут быть определены и использованы для детектирования микроорганизмов. Главным преимуществом и принципиальным отличием этого метода от бактериологических является возможность количественного определения более 170 таксонов клинически значимых микроорганизмов в различных средах организма. При этом результаты исследования могут быть получены в течение нескольких часов.
Проведенные нами исследования микробиоценоза в крови и биоптатов слизистой оболочки тонкой и толстой кишок у больных с синдромом раздраженного кишечника позволили обнаружить отклонения от нормы до 30-кратного увеличения или уменьшения многих компонентов. Существует возможность оценки изменений микрофлоры кишечника на основании данных анализа крови методом ГХ-МС-микробных маркеров.
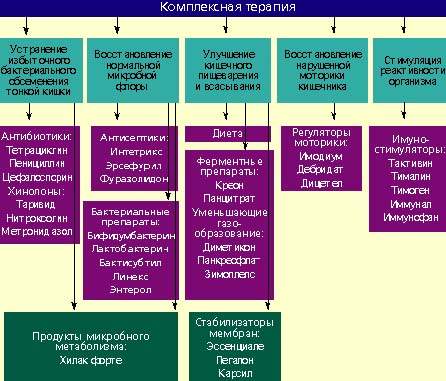 |
Лечение дисбактериоза должно быть комплексным (схема) и включать в себя следующие мероприятия:
- устранение избыточного бактериального обсеменения тонкой кишки;
- восстановление нормальной микробной флоры толстой кишки;
- улучшение кишечного пищеварения и всасывания;
- восстановление нарушенной моторики кишечника;
- стимулирование реактивности организма.
Антибактериальные препараты необходимы в первую очередь для подавления избыточного роста микробной флоры в тонкой кишке. Наиболее широко применяются антибиотики из группы тетрациклинов, пенициллинов, цефалоспорины, хинолоны (таривид, нитроксолин) и метронидазол.
Однако антибиотики широкого спектра действия в значительной степени нарушают эубиоз в толстой кишке. Поэтому они должны применяться только при заболеваниях, сопровождающихся нарушениями всасывания и моторики кишечника, при которых, как правило, отмечается выраженный рост микробной флоры в просвете тонкой кишки.
Антибиотики назначают внутрь в обычных дозах в течение 7–10 дней.
При заболеваниях, сопровождающихся дисбактериозом толстой кишки, лечение лучше проводить препаратами, которые оказывают минимальное влияние на симбионтную микробную флору и подавляют рост протея, стафилококков, дрожжевых грибов и других агрессивных штаммов микробов. К ним относятся антисептики: интетрикс, эрсефурил, нитроксолин, фуразолидон и др.
При тяжелых формах стафилококкового дисбактериоза применяют антибиотики: таривид, палин, метронидазол (трихопол), а также бисептол-480, невиграмон.
Антибактериальные препараты назначают в течение 10–14 дней. В случае появления в кале или кишечном соке грибов показано применение нистатина или леворина.
У всех больных с диареей, ассоциированной с антибиотиками, протекающей с интоксикацией и лейкоцитозом, возникновение острой диареи следует связывать с Cl. difficile.
В этом случае срочно делают посев кала на Cl. difficile и назначают ванкомицин по 125 мг внутрь 4 раза в сутки; при необходимости доза может быть увеличена до 500 мг 4 раза в день. Лечение продолжают в течение 7-10 суток. Эффективен также метронидазол в дозе 500 мг внутрь 2 раза в сутки, бацитрацин по 25 000 МЕ внутрь 4 раза в сутки. Бацитрацин почти не всасывается, в связи с чем в толстой кишке можно создать более высокую концентрацию препарата. При обезвоживании применяют адекватную инфузионную терапию для коррекции водно-электролитного баланса. Для связывания токсина Cl. difficile используют холестирамин (квестран).
Живые культуры нормальной микробной флоры выживают в кишечнике человека от 1 до 10% от общей дозы и способны в какой-то мере выполнять физиологическую функцию нормальной микробной флоры. Бактериальные препараты можно назначать без предварительной антибактериальной терапии или после нее. Применяют бифидумбактерин, бификол, лактобактерин, бактисубтил, линекс, энтерол и др. Курс лечения длится 1-2 месяца.
Возможен еще один способ устранения дисбактериоза — воздействие на патогенную микробную флору продуктами метаболизма нормальных микроорганизмов. К таким препаратам относится хилак форте. Он создан 50 лет назад и до настоящего времени применяется для лечения больных с патологией кишечника. Хилак форте представляет собой стерильный концентрат продуктов обмена веществ нормальной микрофлоры кишечника: молочной кислоты, лактозы, аминокислот и жирных кислот. Эти вещества способствуют восстановлению в кишечнике биологической среды, необходимой для существования нормальной микрофлоры, и подавляют рост патогенных бактерий. Возможно, продукты метаболизма улучшают трофику и функцию эпителиоцитов и колоноцитов. 1 мл препарата соответствует биосинтетическим активным веществам 100 млрд. нормальных микроорганизмов. Хилак форте назначают по 40–60 капель 3 раза в день на срок до 4 недель в сочетании с препаратами антибактериального действия или после их применения.
Совсем недавно появились сообщения о возможности лечения острой диареи, ассоциированной с антибактериальной терапией и Cl. difficile, большими дозами пре- и пробиотиков.
У больных с нарушением полостного пищеварения применяют креон, панцитрат и другие панкреатические ферменты. С целью улучшения функции всасывания назначают эссенциале, легалон или карсил, т. к. они стабилизируют мембраны кишечного эпителия. Пропульсивную функцию кишечника улучшают имодиум (лоперамид) и тримебутин (дебридат).
Для повышения реактивности организма ослабленным больным целесообразно применять тактивин, тималин, тимоген, иммунал, иммунофан и другие иммуностимулирующие средства. Курс лечения должен составлять в среднем 4 недели. Одновременно назначаются витамины.
Первичная профилактика дисбактериоза представляет очень сложную задачу. Ее решение связано с общими профилактическими проблемами: улучшением экологии, рациональным питанием, улучшением благосостояния и прочими многочисленными факторами внешней и внутренней среды.
Вторичная профилактика предполагает рациональное применение антибиотиков и других медикаментов, нарушающих эубиоз, своевременное и оптимальное лечение болезней органов пищеварения, сопровождающихся нарушением микробиоценоза.
Читайте также:


