Шеечно-диафизарный угол при коксартрозе
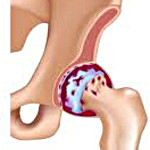
Коксартроз - это артроз тазобедренного сустава. Развивается постепенно, в течение нескольких лет, склонен к прогрессированию, может быть как односторонним, так и двухсторонним. Сопровождается болями и ограничением движений в суставе. На поздних стадиях наблюдается атрофия мышц бедра и укорочение конечности. Диагноз устанавливается на основании клинической симптоматики и результатов рентгенографии. На ранних стадиях коксартроза лечение консервативное. При разрушении сустава, особенно – у пациентов молодого и среднего возраста показана операция (эндопротезирование).
МКБ-10

- Причины коксартроза
- Факторы риска
- Патанатомия
- Симптомы коксартроза
- Диагностика
- Дифференциальная диагностика
- Лечение коксартроза
- Цены на лечение
Общие сведения
Коксартроз (остеоартроз или деформирующий артроз тазобедренного сустава) – это дегенеративно-дистрофическое заболевание. Обычно развивается в возрасте 40 лет и старше. Может быть следствием различных травм и заболеваний сустава. Иногда возникает без видимых причин. Для коксартроза характерно постепенное прогрессирующее течение. На ранних стадиях применяются консервативные методы лечения. На поздних этапах восстановить функцию сустава можно только оперативным путем.
В ортопедии и травматологии коксартроз является одним из самых распространенных артрозов. Высокая частота его развития обусловлена значительной нагрузкой на тазобедренный сустав и широкой распространенностью врожденной патологии – дисплазии сустава. Женщины болеют коксартрозом немного чаще мужчин.

Причины коксартроза
Выделяют первичный (возникший по неизвестным причинам) и вторичный (развившийся вследствие других заболеваний) артроз тазобедренного сустава.
Вторичный коксартроз может стать следствием следующих заболеваний:
- Дисплазий тазобедренного сустава.
- Врожденного вывиха бедра.
- Болезни Пертеса.
- Асептического некроза головки бедра.
- Инфекционных поражений и воспалительных процессов (например, артрита тазобедренного сустава).
- Перенесенных травм (травматических вывихов, переломов шейки бедра, переломов таза).
Коксартроз может быть как односторонним, так и двухсторонним. При первичном коксартрозе часто наблюдается сопутствующее поражение позвоночника (остеохондроз) и коленного сустава (гонартроз).
К числу факторов, увеличивающих вероятность развития коксартроза можно отнести:
- Постоянную повышенную нагрузку на сустав. Чаще всего наблюдается у спортсменов и у людей с избыточной массой тела.
- Нарушения кровообращения, гормональные изменения, нарушения метаболизма.
- Патологию позвоночника (кифоз, сколиоз) или стоп (плоскостопие).
- Пожилой и старческий возраст.
- Малоподвижный образ жизни.
Сам по себе коксартроз по наследству не передается. Однако, определенные особенности (нарушения обмена веществ, особенности строения скелета и слабость хрящевой ткани) могут наследоваться ребенком от родителей. Поэтому при наличии кровных родственников, страдающих коксартрозом, вероятность возникновения болезни несколько увеличивается.
Патанатомия
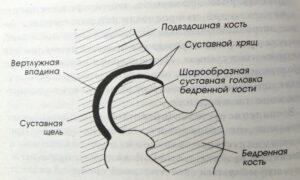
Во время движений суставные поверхности костей беспрепятственно скользят друг относительно друга, благодаря гладкому, упругому и прочному гиалиновому хрящу, покрывающему полость вертлужной впадины и головку бедра. Кроме того, гиалиновый хрящ выполняет амортизирующую функцию и участвует в перераспределении нагрузки при движениях и ходьбе.
В полости сустава находится небольшое количество суставной жидкости, которая играет роль смазки и обеспечивает питание гиалинового хряща. Сустав окружен плотной и прочной капсулой. Над капсулой находятся крупные бедренные и ягодичные мышцы, которые обеспечивают движения в суставе и, наряду с гиалиновым хрящом, также являются амортизаторами, предохраняющими сустав от травм при неудачных движениях.
Симптомы коксартроза
При коксартрозе 1 степени пациенты предъявляют жалобы на периодическую боль, которая возникает после физической нагрузки (бега или длительной ходьбы). Боль локализуется в области сустава, реже – в области бедра или колена. После отдыха обычно исчезает. Походка при коксартрозе 1 степени не нарушена, движения сохранены в полном объеме, атрофии мышц нет.
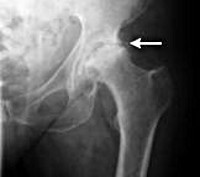
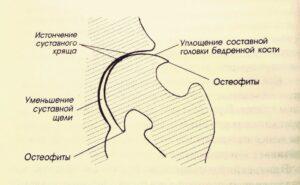
На рентгенограмме пациента, страдающего коксартрозом 1 степени, определяются нерезко выраженные изменения: умеренное неравномерное сужение суставной щели, а также костные разрастания вокруг наружного или внутреннего края вертлужной впадины при отсутствии изменений со стороны головки и шейки бедренной кости.
При коксартрозе 2 степени боли становятся более интенсивными, нередко появляются в состоянии покоя, иррадиируют в бедро и область паха. После значительной физической нагрузки больной коксартрозом начинает прихрамывать. Объем движений в суставе уменьшается: ограничивается отведение и внутренняя ротация бедра.
На рентгеновских снимках при коксартрозе 2 степени определяется значительное неравномерное сужение суставной щели (более чем наполовину от нормальной высоты). Головка бедренной кости несколько смещается кверху, деформируется и увеличивается в размере, а ее контуры становятся неровными. Костные разрастания при этой степени коксартроза появляются не только на внутреннем, но и на внешнем крае вертлужной впадины и выходят за пределы хрящевой губы.
При коксартрозе 3 степени боли становятся постоянными, беспокоят пациентов не только днем, но и ночью. Ходьба затруднена, при передвижениях больной коксартрозом вынужден пользоваться тростью. Объем движений в суставе резко ограничен, мышцы ягодицы, бедра и голени атрофированы. Слабость отводящих мышц бедра становится причиной отклонения таза во фронтальной плоскости и укорочения конечности на больной стороне. Для того, чтобы компенсировать возникшее укорочение, пациент, страдающий коксартрозом, при ходьбе наклоняет туловище в больную сторону. Из-за этого центр тяжести смещается, нагрузки на больной сустав резко увеличиваются.
На рентгенограммах при коксартрозе 3 степени выявляется резкое сужение суставной щели, выраженное расширение головки бедра и множественные костные разрастания.
Диагностика
Диагноз коксартроза выставляется на основании клинических признаков и данных дополнительных исследований, основным из которых является рентгенография. Во многих случаях рентгеновские снимки дают возможность установить не только степень коксартроза, но и причину его возникновения. Так, например, увеличение шеечно-диафизарного угла, скошенность и уплощение вертлужной впадины свидетельствуют о дисплазии, а изменения формы проксимальной части бедренной кости говорят о том, что коксартроз является следствием болезни Пертеса или юношеского эпифизиолиза. На рентгенограммах больных коксартрозом также могут выявляться изменения, свидетельствующие о перенесенных травмах.
В качестве других методов инструментальной диагностики коксартроза могут использоваться КТ и МРТ. Компьютерная томография позволяет детально изучить патологические изменения со стороны костных структур, а магнитно-резонансная томография предоставляет возможность оценить нарушения со стороны мягких тканей.

В первую очередь коксартроз следует дифференцировать от гонартроза (остеоартроза коленного сустава) и остеохондроза позвоночника. Атрофия мышц, возникающая на 2 и 3 стадиях коксартроза, может стать причиной болей в области коленного сустава, которые нередко выражены ярче, чем боли в области поражения. Поэтому при жалобах пациента на боли в колене следует произвести клиническое (осмотр, пальпация, определение объема движений) исследование тазобедренного сустава, а при подозрении на коксартроз направить пациента на рентгенографию.
Боли при корешковом синдроме (сдавливании нервных корешков) при остеохондрозе и некоторых других заболеваниях позвоночника могут имитировать болевой синдром при коксартрозе. В отличие от коксартроза при сдавливании корешков боль возникает внезапно, после неудачного движения, резкого поворота, поднятия тяжестей и т. д., локализуется в области ягодицы и распространяется по задней поверхности бедра. Выявляется положительный симптом натяжения – выраженная болезненность при попытке пациента поднять выпрямленную конечность, лежа на спине. При этом больной свободно отводит ногу в сторону, тогда как у пациентов с коксартрозом отведение ограничено. Следует учитывать, что остеохондроз и коксартроз могут наблюдаться одновременно, поэтому во всех случаях необходимо тщательное обследование больного.
Кроме того, коксартроз дифференцируют с трохантеритом (вертельным бурситом) – асептическим воспалением в области прикрепления ягодичных мышц. В отличие от коксартроза болезнь развивается быстро, в течение 1-2 недель, обычно – после травмы или значительной физической нагрузки. Интенсивность болей выше, чем при коксартрозе. Ограничения движений и укорочения конечности не наблюдается.
В отдельных случаях при нетипичном течении болезни Бехтерева или реактивного артрита могут наблюдаться симптомы, напоминающие коксартроз. В отличие от коксартроза, при этих заболеваниях пик болей приходится на ночное время. Болевой синдром очень интенсивный, может уменьшаться при ходьбе. Характерна утренняя скованность, которая возникает сразу после пробуждения и постепенно исчезает в течение нескольких часов.
Лечение коксартроза
Лечением патологии занимаются ортопеды-травматологи. Выбор методов лечения зависит от симптомов и стадии заболевания. На 1 и 2 стадиях коксартроза проводится консервативная терапия. В период обострения коксартроза применяются нестероидные противовоспалительные средства (пироксикам, индометацин, диклофенак, ибупрофен и т. д.). Следует учитывать, что препараты этой группы не рекомендуется принимать в течение длительного времени, поскольку они могут оказывать негативное влияние на внутренние органы и подавлять способность гиалинового хряща к восстановлению.
Для восстановления поврежденного хряща при коксартрозе применяются средства из группы хондропротекторов (хондроитина сульфат, экстракт хрящей телят и др.). Для улучшения кровообращения и устранения спазма мелких сосудов назначаются сосудорасширяющие препараты (циннаризин, кислоту никотиновую, пентоксифиллин, ксантинола никотинат). По показаниям используются миорелаксанты (лекарственные средства для расслабления мышц).
Диета при коксартрозе самостоятельного лечебного эффекта не имеет и применяется только как средство для снижения веса. Уменьшение массы тела позволяет снизить нагрузку на тазобедренные суставы и, как следствие, облегчить течение коксартроза. Для того чтобы уменьшить нагрузку на сустав врач, в зависимости от степени коксартроза, может порекомендовать пациенту ходить с тростью или с костылями.
На поздних стадиях (при коксартрозе 3 степени) единственным эффективным способом лечения является операция – замена разрушенного сустава эндопротезом. В зависимости от характера поражения может применяться либо однополюсный (заменяющий только головку бедра) или двухполюсный (заменяющий как головку бедра, так и вертлужную впадину) протез.
Операция эндопротезирования при коксартрозе проводится в плановом порядке, после полного обследования, под общим наркозом. В послеоперационном периоде проводится антибиотикотерапия. Швы снимают на 10-12 день, после чего пациента выписывают на амбулаторное лечение. После эндопротезирования обязательно проводятся реабилитационные мероприятия.
В 95% случаев хирургическое вмешательство по замене сустава при коксартрозе обеспечивает полное восстановление функции конечности. Больные могут работать, активно двигаться и даже заниматься спортом. Средний срок службы протеза при соблюдении всех рекомендаций составляет 15-20 лет. После этого необходима повторная операция для замены изношенного эндопротеза.
Коксартроз — самое тяжелое по течению и последствиям дегенеративно-дистрофическое заболевание опорно-двигательного аппарата, приводящее больных к длительной потере трудоспособности и стойкой инвалидности. Дегенеративные изменения в тазобедренном суставе возникают наиболее часто по сравнению с другими крупными суставами в связи с тем, что он несет наибольшую функциональную нагрузку. Коксартрозом заболевают, как правило, в трудоспособном возрасте. Симптомы деформирующего артроза тазобедренного сустава обычно нарастают постепенно и находятся в прямой зависимости от возраста, массы тела, конституции, образа жизни.
Клиническая картина зависит от стадии коксартроза и проявляется следующими типичными признаками.
I стадия. Боли имеют небольшую интенсивность, возникают после большой функциональной нагрузки, быстро проходят во время отдыха. При продолжительной ходьбе появляется хромота. Ходьба в пределах 2 км, как правило, болевых ощущений в суставе не вызывает. Однако больные отмечают некоторое ограничение функции сустава при ходьбе по лестнице. Трудоспособность не нарушается. Амплитуда движений в тазобедренном суставе снижается на 10—15°.
II стадия. Умеренные и значительные боли в области тазобедренного сустава возникают при любом напряжении суставной капсулы — при вставании, в начале ходьбы, при резком изменении положения тела. Боли проецируются в области паховой складки, иррадиируют в коленный сустав, усиливаются при напряжении окружающих мышц (приводящих, сгибателей, разгибателей). Из-за постоянно повышенного тонуса мышц боли не стихают в покое (ночные боли). Больные вынуждены ходить с тростью, заметно прихрамывая на больную ногу, через 500—800 м вынуждены отдыхать из-за появления (усиления) болей. Развиваются мышечные контрактуры (приводящие, сгибательные, ротационные), резко ограничивающие функцию сустава. Амплитуда движений в суставе снижается на 20—35°. В связи с нарушением трудоспособности больные становятся инвалидами III группы.
III стадия характеризуется постоянными мучительными болями, не стихающими в покое и резко усиливающимися при малейших движениях в суставе. Ходьба возможна только с костылями в пределах нескольких метров. Усиливается хромота за счет функционального укорочения конечности (сгибательная контрактура). Контрактуры фиксируют бедро в порочном положении (приведение, сгибание, наружная ротация). В суставе возможны лишь качательные движения. Больные являются инвалидами I—II группы, нуждаются в постоянной помощи.
Рентгенологическая картина коксартроза зависит от этиологических факторов и стадии патологического процесса. При деформирующем артрозе диспластической этиологии определяют состояние крыши и самой вертлужной впадины, угол вертикального отклонения, шеечно-диафизарный угол, угол Виберга, линию Шентона, угол вертикального соответствия, соотношение центров вертлужной впадины и головки бедра, положение головки бедренной кости относительно наружного края вертлужной впадины. При болезни Пертеса определяют состояние крыши и самой вертлужной впадины, шеечно-диафизарный угол, характер деформации головки бедренной кости. При посттравматическом коксартрозе оценивают жизнеспособность головки бедра и степень компенсации поврежденного дна вертлужной впадины.
Рис. 1. Тотальное эндопротезирование тазобедренного сустава при коксартрозе III стадии
Основой профилактики поздних стадий деформирующего артроза тазобедренного сустава являются раннее выявление начальных признаков коксартроза (с обязательным учетом факторов риска в анамнезе) и раннее лечение с коррекцией опорно-двигательного режима, профессионально-трудовой нагрузки,
социальных и психологических мероприятий в зависимости от динамики патологического процесса.
Лечение. Принципы неоперативного лечения коксартроза изложены в разделе, посвященном деформирующему артрозу.
Все пациенты с коксартрозом обязательно должны проходить каждые 6 мес. клинико-рентгенологическое обследование. Прогрессирование патологического процесса является показанием к оперативному лечению. При диспластическом коксартрозе операцию проводят уже при II стадии процесса. Своевременная и качественно выполненная операция является также профилактическим средством, эффективно разрывающим патогенетические звенья вторичных патологических изменений не только в пораженном суставе, но и в других суставах конечности, а также в позвоночнике и тазе, при этом улучшается психический статус больного, который вновь может себя полностью обслуживать, полезно трудиться, вести активный образ жизни.
При коксартрозе, протекающем без нарушения конгруэнтности суставных поверхностей, предпочтение отдают внесуставным операциям, в частности различным видам остеотомии проксимального отдела бедренной кости, которые изменяют биомеханику нагрузок в тазобедренном суставе (рис. 2).
Рис. 2. Методы остеотомии вертельной области: а — по Репке; б — по Крюку; в, г — по Пауэлсу; д — с углообразной пластикой; е — с интрамедуллярным остеосинтезом и деротационным стопором по Мовшовичу; ж-и — по Мак-Мюррею (ж — типичная; з, и — со стопорными шипами)
Наиболее эффективные результаты восстановления утраченной опороспособности и подвижности в патологически измененном суставе обеспечиваются тотальным эндопротезированием (см. рис. 1), особенно при двустороннем поражении. В настоящее время за рубежом и в нашей стране разработаны разнообразные типы эндопротезов тазобедренного сустава. Конструктивно они состоят из вертлужного и бедренного компонентов, которые могут фиксироваться к костям с использованием костного цемента (полиметилметакрилата) или без него. Бесцементные конструкции эндопротезов используются у больных моложе 60 лет, с хорошим состоянием костной ткани и конусовидной формой костномозговой полости проксимального отдела бедренной кости. Эндопротезы цементной фиксации применяются у больных старше 60-65 лет, при наличии признаков остеопороза и широкой (17 мм и более) костномозговой полости. Иногда используют гибридную фиксацию, когда один из компонентов применяется без использования костного цемента (как правило, вертлужный), а другой (бедренный) фиксируется при помощи полиметилметакрилата. В качестве пар трения в настоящее время наиболее часто используются металл-полиэтилен, керамика-полиэтилен, керамика-керамика и металл-металл. Ежегодно в мире замена пораженного сустава на искусственный осуществляется более чем 500 тыс. больных. В связи с организацией артрологических центров в различных регионах страны и разработкой новых конструкций эндопротезов, совершенствованием методов их установки результаты эндопротезирования улучшаются, а контингент оперированных неуклонно растет.
Показанием к имплантации тотального эндопротеза тазобедренного сустава является коксартроз II—III стадии.
Противопоказаниями к полной замене тазобедренного сустава являются сопутствующие тяжелые хронические заболевания сердечно-сосудистой системы, легких, почек; воспалительный процесс в области тазобедренного сустава; очаги хронической инфекции (тонзиллит, отит, кариес зубов и т. д.), гемипарез на стороне планируемой операции, психические заболевания в стадии декомпенсации.
Трудоспособность пациентов после эндопротезирования находится в прямой связи с состоянием статико-динамической функции и требованиями, предъявляемыми к организму больного профессиональным трудом.
Легкое нарушение статико-динамической функции ограничивает трудоспособность больных, выполняющих тяжелую физическую работу. При умеренном нарушении статико-динамической функции ограничены все виды профессиональной деятельности. При выраженном нарушении опорно-двигательной функции конечности больные становятся нетрудоспособными в обычных производственных условиях.
Трудоспособными следует признавать больных после одностороннего эндопротезирования тазобедренного сустава при легком нарушении статико-динамической функции, занятых в профессиях умственного и легкого физического труда без длительного пребывания на ногах.
Ограниченно трудоспособными следует признавать:
- лиц с эндопротезом одного тазобедренного сустава, при легком нарушении статико-динамической функции, занятых в профессиях умеренного или тяжелого физического труда или трудовая деятельность которых требует постоянного пребывания на ногах, в неблагоприятной позе;
- лиц с легким нарушением опорно-двигательной функции при наличии рентгенологически выявляемого остеолиза;
- лиц с эндопротезами одного или обоих тазобедренных суставов при умеренном нарушении опорно-двигательной функции.
Нетрудоспособными при первичном освидетельствовании следует признать пациентов, имеющих выраженное нарушение функции неоперированной конечности или распространенное поражение опорно-двигательной системы.
При переосвидетельствовании нетрудоспособными следует признать больных с одно- и двусторонними эндопротезами тазобедренных суставов с выраженными нарушениями опорно-двигательного аппарата, а также с послеоперационными осложнениями (нестабильность бедренного или тазового компонентов эндопротеза, остеомиелит, состояние после удаления эндопротеза).
В первый год с момента имплантации требуют замены около 0,7 % эндопротезов тазобедренного сустава, а затем в течение каждого последующего года и до 10 лет — 2,2 %, в дальнейшем частота ревизий возрастает еще больше. Причинами необходимости ревизионных вмешательств являются развитие ранней и поздней хирургической инфекции, износ компонентов эндопротеза, асептическое расшатывание эндопротеза (т. е. нарушение прочности его фиксации к костям) и остеолиз, рецидивирующие вывихи в искусственном суставе. Следует отметить, что функциональные исходы ревизионного эндопротезирования значительно уступают первичному.
Основной причиной, заставляющей больного обратиться к врачу после эндопротезирования, является болевой синдром, возникающий в покое или чаще при нагрузке. При сборе анамнеза и объективном обследовании следует уделять пристальное внимание другим возможным источникам болей, таким как поясничный остеохондроз, новообразования костей таза, заболевания мягких тканей. При асептическом расшатывании боли обычно глубокие, усиливающиеся в течение дня, при повышенной нагрузке, а также при ротационных движениях и ослабевающие в покое. В случаях расшатывания бедренного компонента они локализуются в паху с иррадиацией по передней поверхности бедра и в область коленного сустава, а при расшатывании вертлужного — в паху и в ягодице. Уменьшаются опороспособность конечности и объем движений, повышается утомляемость мышц.
О наличии инфекционного осложнения свидетельствуют повышение местной и общей температуры тела, ночная потливость и ознобы, эритема, спазм мышц, а также данные лабораторных обследований (повышение СОЭ, лейкоцитоз со сдвигом формулы влево). Диагноз подтверждается при микроскопическом (количество лейкоцитов, процентное содержание полиморфноядерных нейтрофилов) и микробиологическом исследовании тканей или синовиальной жидкости, полученных посредством аспирации.
Вследствие высокой технической сложности, необходимости использования специальных конструкций эндопротезов и комплексного дорогостоящего материально-технического обеспечения операции ревизионного эндопротезирования должны проводиться только в специализированных ортопедических центрах.
Истинная профилактика вторичного коксартроза заключается в раннем выявлении первичного поражения тазобедренного сустава (врожденного или приобретенного характера) и своевременном качественном лечении.
На первой и второй стадиях лечение коксартроза тазобедренного сустава будет наиболее эффективным. Нежели лечебные меры при запущенном заболевании. Так как разрушение сустава на раннем этапе возможно замедлить. А значит сохранить подвижность бедра. Сначала в независимости от степени деформации сустава доктор проводит классическое лечение.
Основное лечение тазобедренного сустава при коксартрозе
Они питают ткань хрящей, восстанавливают их структуру. Несомненный плюс таких препаратов в том, что они действуют на основу болезни, первопричину.
Глюкозамин служит регулированию работы клеток и является материалом для образования молекул – протеогликанов. Задача которых удержать больше воды в хряще. Обеспечивая его упругие свойства.
Глюкозамин таким образом способствует производству элементов хряща. Природные механизмы защиты работают по сохранению хрящей в суставе.
Помогает насытить сустав влагой хондроитинсульфат. Но он не способствует выработке воды, а стимулирует захват и удержание жидкости. Также восстанавливает коллагеновые волокна в хряще.
Оба вещества улучшают амортизацию в суставе, смазочные свойства. Возможность препаратов указанной группы значительна в начале коксартроза. Далее по мере деформации суставов, вырастить молодую хрящевую ткань уже невозможно, даже применяя глюкозамин с хондроитином.
Курс использования этих средств не менее, чем полгода. Они как правило не дают побочных неприятных эффектов.
Здоровый сустав
Деформированный сустав
Сирдалуд и мидокалм — распространённые медикаменты данной группы, устраняют болезненность из-за спазма.
Препараты снижают значительно боль, восстанавливают кровообращение вокруг повреждённого сустава. Как самостоятельный метод лечения их не применяют. Только вместе с хондропротекторами.
Потому что боль и спазм в мышце — это сигнал защиты разрушающегося сустава. Если не принять мер к поддержанию сустава, но убрать спазм, разрушение его ускорится.
Медикаменты этой группы снижают острые болевые ощущения. Воспаление сустава снимают, чтобы начать основное лечение бедра. Постепенно переходят к гимнастике, массажу. Физиотерапию назначают тоже после утихания боли.
Нестероидные медикаменты не только имеют ряд побочек, но и не лечат болезнь. Длительный приём ведёт к ухудшению синтеза протеогликанов, обеспечивающих поступление воды в хрящи.
При длительном использовании обезболивающих средств имеет смысл применять селективные противовоспалительные, например, Мовалис. Их преимущество в меньшей вероятности побочек и отсутствии воздействия, разрушающего хрящ.
Лечебные кремы и мази для сустава
Суставные кремы целесообразно использовать при коксартрозе только в комплексном лечении, совмещая с другими методами.
Просто мазями вылечить разрушение сустава нельзя. Но это не значит, что они полностью бесполезны. С успехом можно применять раздражающие или согревающие кожу мази (Эспол, Гевкамен, Меновазин, Никофлекс, Финалгон).
Согревание стимулирует усиление кровообращения вокруг сустава, частично убирая болевые ощущения. Спазмированные мышцы около сустава расслабляются.
Препараты для расширения сосудов
Способствуют восстановлению сустава посредством улучшения кровотока, питания тканей. Снимется спазм мелких сосудов и с их помощью облегчается доставка строительного материала к суставу. Ночные сосудистые боли тоже проходят при приёме этих препаратов.
К этой группе относятся: Теоникол, Пентоксифиллин, Трентал. Сосудорасширяющие препараты в сочетании с хондропротективными обеспечивают максимальную циркуляцию поступающих веществ в суставе бедра.
Инъекции в бедренный сустав
Уколы при коксартрозе редко делаются. Потому что сустав тазобедренный имеет суставную щель довольно узкую, попасть в неё проблематично. При развитии деформации эта щель ещё сужается.
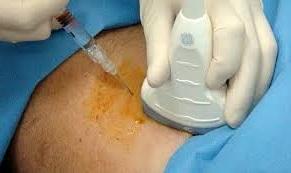
Так в полость повреждённого сустава ввести препарат сложно. Из-за того, что игла вводится через паховую область, существует риск повредить нервные пучки и сосуды, расположенные по пути к суставу.
Поэтому инъекции делаются в околосуставную область на самом бедре. Благодаря чему снимается болевой спазм. Кортикостероидные гормоны используют для этой цели: Флостерон, Гидрокортизон, Кеналог, Дипроспан. Чтобы снять обострение воспаления и боль. При относительно спокойном протекании болезни во введении этих гормонов нет смысла.
Но помнить необходимо об ограничении возможного количества таких уколов. То есть не более пяти инъекций за всё время в один больной сустав. И не чаще одного раза в месяц.
Полезнее проводить околосуставные инъекции хондропротекторов. Афлутоп, Артепарон, Цель Т проводят курсом от десяти до пятнадцати уколов. Соблюдая интервал в два дня.
Помимо улучшения суставной ткани и питания её, данная группа медикаментов лечит коксартроз. Эффект достигается не быстро, но результат будет долговременный. Метод лечения уколами с хондропротекторами является ключевым при артрозе бедра.
Магнитотерапия при коксартрозе
Курсовое лечение аппаратами Алмаг-01, Алмаг +, Алмаг-02 возможно в домашних условиях. Магнитотерапевтический прибор действует бегущим импульсным либо неподвижным постоянным высокочастотным магнитным полем в зависимости от модели.

Терапевтические эффекты магнитных аппаратов:
◉ Понижение свёртываемости крови
◉ Улучшающий восстановление тканей
◉ Прекращает дегенеративные процессы суставов
Магнитное поле способствует самовосстановлению суставов. При поражении тазобедренного сустава катушки прибора накладываются на больное бедро по центру ягодицы. Можно проводить процедуру поверх нанесённых мазей с противовоспалительным свойством, что усилит их действие.
Курс продолжается двадцать дней по специальной схеме, указанной в инструкции к приборам. Повторные курсы делаются через два месяца.
Лечебный массаж при коксартрозе
Применяется как дополнительный метод терапии при коксартрозе 1-2 стадии. В сочетании с тракцией сустава, мануальной терапией, постизометрической релаксацией дает хороший длительный эффект. Нет ли противопоказаний к массажу, определит только врач.
● Улучшается циркуляция суставной жидкости
● Ускоряется доставка к хрящу питательных веществ
● Повышается эластичность связок и мышц
● Функция синовиальной оболочки восстанавливается
Лечение пиявками (гирудотерапия)
Даёт хороший результат при начальной степени болезни. Пиявки впрыскивают под кожу человека специальные ферменты.

Их действие похоже на действие вещества вводимой околосуставной жидкости.
Также улучшается циркуляция крови благодаря гирудотерапии. Питание околосуставных тканей активируется. За один сеанс ставят от четырёх до восьми пиявок. Всего делают 5-8 процедур. Начинается улучшение самочувствия пациента в середине курса. По прошествии десяти дней после лечения происходит облегчение в полной мере.
При развитом артрозе бедренного сустава, в третьей стадии применение пиявок медицинских помогает убрать ночные боли покоя. Если операция уже состоялась, при помощи пиявок быстрее восстанавливаются костные, суставные структуры.
Мануальная терапия
Древнее искусство, с помощью которого вправляют суставы и позвоночник. Остеопаты мягкими движениями действуют на сустав:
◍ Мобилизацией — мягким вытяжением сустава тазобедренного. Производятся движения в нужных направлениях костей выше и ниже сустава. Правильные манипуляции освобождают сустав от спазмов мышц.
Уменьшая давление на хрящи, мануальная терапия даёт возможность хрящу самовосстанавливаться. Коксартроз лечится тремя-четырьмя сеансами с повторением каждый год.
◍ Манипуляцией. Проведённая грамотно она быстро снимает боль и возвращает подвижность бедренному суставу. Проводится резким коротким движением. Целесообразно проводить при начальной стадии.
При онкологических поражения суставов, ревматических заболеваниях, травмах мануальную терапию не проводят. Лечиться можно только у дипломированного мануального терапевта с медицинским дипломом.
Вытяжение тазобедренного сустава
Аппаратная тракция или вытяжение проводится для увеличения суставной щели и снижения нагрузки на хрящевые структуры. На специальном столе проводят вытягивание ноги у пристёгнутого пациента в течение двадцати минут.
Трактационная терапия включает десять процедур, по два раза в году. Проводится с интервалом в один день и сочетается с прочими лечебными методами.
Несмотря на то, что вытяжение приносит видимый результат, эффективность её ниже мануальной терапии. Потому что аппарат вытягивает сустав лишь в продольном направлении, а мануальный терапевт сможет разработать сустав в различных направлениях. Врач может лучше определить, где воздействие усилить, где ослабить.
Электромиостимуляция мышц
Электростимуляция является гимнастикой для ленивых. Благодаря действию на мышцы импульсных токов различной частоты происходит сокращение мышечных волокон, восстанавливается сила мышц. Стимуляция электрическими токами позволяет укреплять мышцы и нормализовать кровоток в области тазобедренного сустава.
Укреплённые мышцы отлично поддерживают сустав, являясь естественным бандажом для сустава. Имея поддержку, сустав меньше разрушается, получая меньше нагрузки.
Стимуляция не способна заменить гимнастику, но служит хорошим дополнением к ней. Человек, лёжа и отдыхая, хоть и получает толчок током к работе мускулатуры, но не на все группы. Отдельные мышцы можно прокачать только работой при физической зарядке.
Противопоказаниями к электромиостимуляции служат онкологические болезни, гипертония, тромбофлебит, инсульт, инфекционные заболевания, инфаркт.
Вытяжение связок и мышц
Известна как постизометрическая релаксация ( ПИР ) является сравнительно новым лечебным методом. Применяется при коксартрозе для устранения боли и спазма. Релаксация проводится предварительно перед курсом мануальной терапии и тракции на аппарате.
Одна из самых продуктивных процедур при артрозе 1 и 2 степени. Во время манипуляций больной пытается напрячь или расслабить по очереди определённые мышцы под контролем врача. Который в этот момент проводит растяжку мышц ноги, бедра. Квалифицированный специалист сумеет высвободить зажатые мышцы, снизив боль.
Меры, которые пациент использует самостоятельно при лечении коксартроза:
◎ Использование трости
Не стоит прислушиваться к тем, кто говорит, будто больной привыкает к трости и потом без неё не сможет передвигаться. Трость забирает часть нагрузки с бедренного сустава на себя. Помощь оценивается на 40 % от общей нагрузки при движении.
Важно чтобы высота трости была верно подобрана по росту. Чтобы не перенапрягать опирающуюся руку, плечо. Пациент не должен сильно наклонятся, чтобы не перегружать поясницу.
◎ Диета
Полные люди склонны больше к болезням суставов. Главной проблемой является сам факт лишнего веса. Какие-то кулинарные предпочтения на состояние суставов не влияют.
Не стоит голодать, но пересмотреть своё меню надо. Здоровый сбалансированный рацион поможет плавно снижать вес.
◎ Бандажи, ортезы
Обеспечат фиксацию разрушающегося сустава. Благодаря компрессии и дополнительным вставкам позволят дольше выполнять активную работу сустава. Поддержат тазобедренный сустав во время движений.
◎ Гимнастика лечебная
Существует комплекс разработанных для мышц бедра упражнений. Которые направлены на повышение подвижности сустава, амплитуды движений. При активной физической нагрузке улучшается питание тканей, мышц около бедренного сустава. Укрепляя мышцы, вы обеспечите поддержку суставу, предотвращая его разрушение.
Читайте также:


