Шов ахиллова сухожилия закрытым способом

Операция на ахилловом сухожилии производится в случае разрывов, вызванных механическим повреждением или вследствие дегенеративных изменений сухожилия и считается методом выбора, хотя консервативное лечение по-прежнему применяется некоторыми специалистами.
Ахиллово сухожилие — самое мощное в теле человека. Оно располагается в задней части голени, образуется при объединении сухожилий камбаловидной и икроножной мышц, крепится к пяточной кости и участвует в сгибании стопы в голеностопном суставе.
В процессе эволюции сухожилие образовалось для прямохождения, без него человек бы не смог удерживать вертикальное положение тела и ходить на ногах, а тем более выполнять сложные движения в голеностопе. Несмотря на свою силу и мощность, сухожилие можно считать одним из слабых мест голени, не зря и название его связано с героем мифов Ахиллом, который был ранен именно в это место, потеряв свою немыслимую силу.

Разнообразные механические воздействия способны вызвать разрыв ахиллова сухожилия. Таким травмам подвержены спортсмены — гимнасты, футболисты, танцоры, ноги которых испытывают значительную нагрузку. В повседневной жизни разрыв может случиться при соскальзывании со ступенек, падении на ногу с вытянутым носком, подпрыгивании на разогнутой ноге, когда мышцы голени резко сокращаются.
Среди разрывов всех сухожилий на долю ахиллова приходится более трети случаев. Нередко травма происходит у лиц среднего и зрелого возраста, время от времени посещающих тренажерный зал и занимающихся спортом бессистемно. Переоценивая свои возможности (ведь организм еще молодой!), тренирующийся не учитывает уже начинающихся после 30 лет дегенеративных изменений, и сухожилие получает большую нагрузку, чем ему по силам. Так происходит разрыв.

Также к повреждениям ахиллова сухожилия склонны те, кто пренебрегает разминкой, сразу переходя к сильным нагрузкам на мышцы. Недостаточно подготовленный связочный аппарат страдает от резких мышечных сокращений, и сухожилие разрывается.
Традиционно при разрывах ахиллова сухожилия применяется и консервативное, и хирургическое лечение. Показания к консервативному лечению ограничены случаями, когда разрыв неполный, травма закрытая, концы сухожилия не разошлись при значительное расстояние ввиду быстрого обращения за помощью и иммобилизации.
Консервативный путь лечения выбирается тогда, когда к операции есть серьезные противопоказания либо пациент отказывается от нее сам, не планируя ни спортивные занятия, ни активный образ жизни (к примеру, пожилые люди, перемещающиеся в ограниченном пространстве квартиры и максимум выбирающиеся на прогулку около дома). Всем остальным лучше сделать операцию, и чем быстрее — тем лучше.
Анализ результатов консервативной терапии показывает, что во многих случаях даже после длительной иммобилизации ноги не происходит никакого срастания сухожилия, а пациент, уже настрадавшийся от обездвиживания, вынужден идти на операцию. В других случаях сросшееся само по себе сухожилие теряет силу из-за рубцовых изменений, в результате чего происходят повторные разрывы, которые требуют только оперативного лечения.
На сегодняшний день хирургическая операция на сухожилии ноги считается методом выбора при разрыве ахиллова сухожилия. Только своевременное восстановление целостности этой анатомической структуры может помочь обрести ноге подвижность, близкую к норме.
Показания и техники оперативного лечения травм ахиллова сухожилия
Операция на ахилловом сухожилии должна быть проведена в кратчайшие сроки с момента травмы, поэтому лучше сразу же отправиться в травмпункт или хирургический стационар. Считается, что удовлетворительный результат можно получить в том случае, когда прошло не более недели с момента разрыва, но в первые часы эффект от сшивания будет наилучшим.


Операция при разрыве ахиллова сухожилия проводится под общим наркозом, местным обезболиванием, спинальной анестезией. Одним из лучших и безопасных методов обезболивания считается проводниковая анестезия, когда анестетик (тримекаин, лидокаин) вводится в седалищный нерв.
Выбор конкретного метода восстановления целостности сухожилия зависит от индивидуальных особенностей и запросов пациента, характера травмы, давности ее получения:
- Подкожный шов оправдан у молодых пациентов с травмой не дольше 7 суток назад, когда концы сухожилия сопоставляются полностью или расходятся не более, чем на полсантиметра;
- Открытый шов с пластикой сухожилием подошвенной мышцы показан людям молодого возраста с большими функциональными запросами (спортивные занятия) в случаях, когда с момента разрыва прошло более недели, концы сухожилия не сопоставляются на расстояние менее 0,5 см или имеет место их смещение;
- Пластика ахиллова сухожилия при помощи фасции икроножной мышцы проводится при давности травмы свыше 3 недель, при сильном разволокнении концов сухожилия, лицам, занимающимся спортом профессионально.
Противопоказаниями к операции на ахилловом сухожилии служат плохое общее самочувствие пациента, декомпенсированная патология внутренних органов, тяжелые нарушения свертываемости крови, неудовлетворительное состояние тканей голени, препятствующее адекватной регенерации послеоперационных швов, местная инфекция кожи и подкожного слоя.
Классическая открытая операция
Открытая классическая операция при разрыве ахилла проводится относительно редко, поскольку имеет серьезные недостатки — высокий риск осложнений, грубые рубцы, значительный косметический дефект, но при большом расстоянии между концами травмированного сухожилия другие способы могут быть невозможны технически.
При открытой операции оперируемый лежит на животе, стопа свисает с края операционного стола. Проводится один из видов анестезии, после чего хирург делает длинный разрез над зоной разрыва до 18-20 см. Предпочтительнее линию разреза располагать медиальнее (кнутри) от средней линии голени, так как при этом уменьшается вероятность повреждения крупных нервов.

Кожа и мягкие ткани рассекаются продольно, затем выделяются концевые фрагменты разорванного сухожилия, очищаются и подготавливаются к сшиванию путем удаления нежизнеспособных участков. Оба участка сухожилия сопоставляются как можно ближе и ровнее, прошиваются специальными прочными нитями и подтягиваются с их помощью на максимально близкое расстояние.
После сшивания сухожильных концов накладываются дополнительные П-образные швы, а мягкие ткани ушиваются в обратном порядке. При необходимости в ране оставляют резиновые дренажи либо ее зашивают наглухо. После операции обязательна фиксация ноги лонгетой с умеренным подошвенным сгибанием.
Пластика по Чернавскому
Другим вариантом оперативного устранения травм ахиллова сухожилия является пластика по Чернавскому. Необходимость в пластических операциях возникает при сильном разволокнении концов ахилла, значительном их расхождении при тракции мышц, застарелых травмах, когда в зоне нарушенной целостности произошли серьезные дегенеративные изменения и рубцевание.
При операции по Чернавскому больной лежит в такой же позе, как и при открытом сшивании сухожильных концов, анестезия аналогична таковой при классическом типе вмешательства, доступ — продольный над зоной дефекта. После осмотра сухожильных концов хирург из апоневроза икроножной мышцы формирует лоскут до 8 см длиной и шириной около 2 см. Концы ахилла сближаются нитями как при классической операции, но могут быть сложности с их сопоставлением — расстояние может остаться более полусантиметра. Далее лоскут апоневроза перекидывается вниз над местом разрыва и фиксируется, посредством чего увеличивается прочность почти вдвое, но трудности могут возникнуть при накладывании швов из-за увеличившейся толщины сухожилия.

пластика ахиллова сухожилия по Чернавскому
Способы уменьшить частоту осложнений и операционную травму — это использование спицы Киршнера, введенной через ближний фрагмент сухожилия, прошивание дальнего конца ахилла через кожные проколы в области бугра пяточной кости, проведение нитей через канал пяточной кости в случае низко расположенных разрывов.
Помимо пластики по Чернавскому, существуют и другие способы укрепить ахиллово сухожилие — с использованием двух сухожильных лоскутов по Lindholm, других сухожилий, синтетических материалов.
Щадящие методы лечения
Подкожный шов ахиллова сухожилия можно считать одной из наиболее малотравматичных типов операций, которая показана только при свежих разрывах давностью не более недели. При этой операции в длинном разрезе нет необходимости, доступ осуществляется через разрез длиной около двух сантиметров над зоной разрыва. Через полученное отверстие удаляются кровяные свертки, а затем производятся проколы на 4-6 см выше места разреза и на уровне бугра пяточной кости.

Верхняя часть ахилла прошивается нитями в поперечном направлении, при этом нити выводятся в основную рану, а затем проводятся в отверстия в области пяточной кости и затягиваются после сгибания стопы. Далее ушиваются оболочки сухожилия, подкожный слой и кожа, а стопа после операции фиксируется в положении умеренного сгибания.
Чрескожные швы подразумевают прошивание разорванных концов сухожилия без разрезов, через кожные проколы. Эта операция малотравматична, но имеет существенный недостаток — хирург не видит самого сухожилия, поэтому есть риск того, что концы его будут сопоставлены недостаточно точно. Помимо этого, идущая фактически вслепую нить может пройти через икроножный нерв и повредить его, а если концы сухожилия перекручены, то о хорошей восстановлении функции ахилла не может идти речи.
Сшивание сухожилий возможно и при помощи специальных приспособлений, которые минимизируют риск повреждения нерва и перекручивания фрагментов ахилла. К примеру, система Ахиллон наподобие прищепки фиксирует разорванные концы стык-в-стык, а через отверстия этого устройства в поперечном направлении проводятся сшивающие нити. Повреждение икроножного нерва исключено.
Послеоперационный период и осложнения
Каким бы хорошим ни казался способ оперативного лечения, осложнения вмешательства все же происходят. Каждый пациент должен знать, что былой силы в сухожилии не будет уже никогда, поэтому повторный разрыв весьма вероятен даже при кажущихся небольшими нагрузках.
Вероятность осложнений послеоперационного периода зависит от масштаба травмы, ее давности на момент операции, общего состояния пациента и тканей в зоне операции. Возможны:
- Инфицирование послеоперационной раны;
- Некроз кожи в месте прохождения нитей и несостоятельность шва;
- Сильное рубцевание;
- Большой косметический дефект;
- Ограничение подвижности стопы;
- Повреждение икроножного нерва.
Реабилитация после сшивания ахиллова сухожилия длительная, самое меньшее, на что должен рассчитывать пациент — полтора месяца иммобилизации ноги, а при осложнениях этот период становится еще дольше. В это время пациент передвигается с помощью костылей. Прекрасной альтернативой гипсовым лонгетам считаются современные ортезы (брейсы) из синтетических материалов, которые более легкие по сравнению с гипсовыми и имеют возможность регулировки угла наклона стопы.

В послеоперационном периоде для купирования боли назначаются анальгетики, при инфекционных осложнениях или высоком их риске показана антибиотикотерапия. При открытой операции введение антибиотиков начинают перед вмешательством и продолжают еще неделю после него. Для улучшения регенерации и трофики на этот же срок назначаются сосудистые препараты (актовегин, пентоксифиллин). Сразу же после операции на ногу накладывается гипсовая лонгета с умеренным подошвенным сгибанием ноги в голеностопном суставе.
На протяжении первых полутора месяцев после снятия фиксирующих лонгет или ортезов рекомендовано ношение каблука не менее 2,5 см, чтобы стопа находилась в состоянии подошвенного сгибания. Такая позиция помогает предупредить чрезмерное растяжение сухожилия и повторный разрыв.
Восстановление после оперативного лечения разрывов ахилла продолжается в среднем 2,5 месяца, по истечении которых больничный лист закрывается и возобновляется трудовая деятельность. Если пациент занимается спортом, то к занятиям можно вернуться не ранее, чем через полгода после операции.
При реабилитации и врач, и пациент сталкиваются с двумя противоположными условиями успешного восстановления. С одной стороны, поврежденную ногу нельзя слишком нагружать, с другой — длительная иммобилизация отрицательно сказывается на состоянии мышц, суставов, нервов.
Для достижения наилучших результатов восстановления современные специалисты рекомендуют:
![]()
Отказаться от длинной лонгеты, ограничившись короткой сразу после операции, что позволяет совершать движения пальцами и в колене;- Первую неделю после операции выполнять упражнения пальцами стопы и постепенно разгибать ногу в коленном суставе;
- Начиная со второй недели при хорошем заживлении несколько раз в день снимать лонгету и делать массаж стопы и голени, а также движения стопой до того момента, пока они безболезненны — это позволяет постепенно привести стопы в нейтральное положение;
- К концу первого месяца, после выведения стопы в нейтральное положение, при использовании ортеза совершать полную нагрузку на стопу, но постепенно, в течение нескольких дней;
- Через полтора месяцев переходить на обычную обувь, но каблук должен быть не менее двух сантиметров;
- Через три месяца начинать небольшие пробежки, через полгода — возвращаться к привычным физическим нагрузкам.
Такая система реабилитации позволяет минимизировать период, когда пациент вынужден пользоваться костылями и носить лонгету, максимум до трех недель. Конечно, обязательными условиями будут способность прооперированного четко следовать всем врачебным назначениям и высокий уровень сознательности.
Помимо физической реабилитации, проводится физиотерапия, направленная на ликвидацию послеоперационного отека, улучшение трофики и восстановление работы мышц. Может быть использован массаж, магнитотерапия, УВЧ, электромиостимуляция. Вибромассаж и любые процедуры с гидрокортизоном противопоказаны.
Видео: специалист о разрывах ахиллова сухожилия и его восстановлении
а) Показания для операции при разрыве ахиллова сухожилия:
- Плановые: при установлении диагноза.
- Альтернативные мероприятия: исключительно функциональное лечение.
в) Специфические риски, информированное согласие пациента:
- Повторный разрыв (2-5% случаев)
- Раневая инфекция (менее 5% случаев)
- Повреждение икроножного нерва (1% случаев)
- Тромбоз глубоких вен (1% случаев)
- Снижение объема движений
г) Обезболивание. Общее обезболивание (интубация).
д) Положение пациента. Пассивное, турникет, валик под голеностопным суставом для положения подошвенного сгибания.
е) Доступ. Дорсальный, вдоль медиального края ахиллова сухожилия.
ж) Этапы операции:
- Расположение пациента и разрез кожи
- Рассечение подкожной фасции
- Идентификация разрыва
- Прямое сшивание
- Модифицированный шов крест-накрест по Баннеллу
- Фибриновый клей
- Переплетение подошвенного сухожилия
з) Анатомические особенности, серьезные риски, оперативные приемы:
- До операции подготовьте заднюю гипсовую лонгетудля наложения в положении подошвенного сгибания (110°).
- Тщательно восстановите сухожильное влагалище.
- Всегда выполняйте биопсию сухожилия.
и) Меры при специфических осложнениях. Оказалось полезным, особенно при значительном повреждении сухожилия, закрыть место разрыва отворачиваемым лоскутом из ахиллова сухожилия.
к) Послеоперационный уход после операции при разрыве ахиллова сухожилия:
- Медицинский уход: удалите активный дренаж через 2 дня. Наложите гипсовую шину ниже колена при пассивном подошвенном сгибании стопы на 2 недели, затем - несущую нагрузку гипсовую гильзу ниже колена, в положении 90° на 2 недели, затем возможно использование пяточных супинаторов, 1-2 см толщиной, в течение 4 недель.
- Активизация: сразу же, поврежденная нога не должна подвергаться нагрузке в течение 4 недель. Пациент должен воздержаться от занятий спортом в течение 4 месяцев.
- Физиотерапия: необходима.
- Период нетрудоспособности: 4-8 недель, в зависимости от профессии.
л) Этапы и техника операции при разрыве ахиллова сухожилия:
1. Расположение пациента и разрез кожи
2. Рассечение подкожной фасции
3. Идентификация разрыва
4. Прямое сшивание
5. Модифицированный шов крест-накрест по Баннеллу
6. Фибриновый клей
7. Переплетение подошвенного сухожилия

1. Расположение пациента и разрез кожи. После наложения жгута пациент лежит на животе, незаинтересованная нога опущена, поврежденная стопа лежит на краю стола со скатанным полотенцем под дистальным отделом голени. Разрез кожи начинается от пятки и проводится по медиальной стороне легко пальпируемого сухожилия в проксимальном направлении, вдоль средней линии мышц голени.
Короткая подкожная вена и икроножный нерв латеральнее ахиллова сухожилия должны быть тщательно защищены.
2. Рассечение подкожной фасции. Разрез кожи углубляется через подкожные ткани и поверхностную пластинку фасции голени. Теперь в глубине раны видно разорванное сухожилие с сухожильным влагалищем. Введение острых крючков позволяет достичь хорошей экспозиции.
3. Идентификация разрыва. Рассечение сухожильного влагалища и эвакуация гематомы, которая всегда присутствует, позволят обнаружить краниальный и каудальный конец сухожилия. Обнаруживаются обе культи сухожилия, и оценивается их способность адекватно удерживать швы. Разволокненная некротизированная сухожильная ткань резецируется с концов сухожилия и посылается на гистологическое исследование.
Подошвенное сгибание стопы позволяет сблизить культи сухожилия. Подошвенное сухожилие обычно определяется медиальнее ахиллова сухожилия. Оно почти всегда интактно. Выбор метода лечения основывается на результатах исследования культей сухожилия и оценке степени разрыва. Прямое сопоставление культей сухожилия короткими швами не всегда возможно вследствие его разволокнения.
Восстановление стабильности, как правило, достигается только с помощью дополнительного модифицированного шва крест-накрест по Баннеллу или переплетения сухожилия.
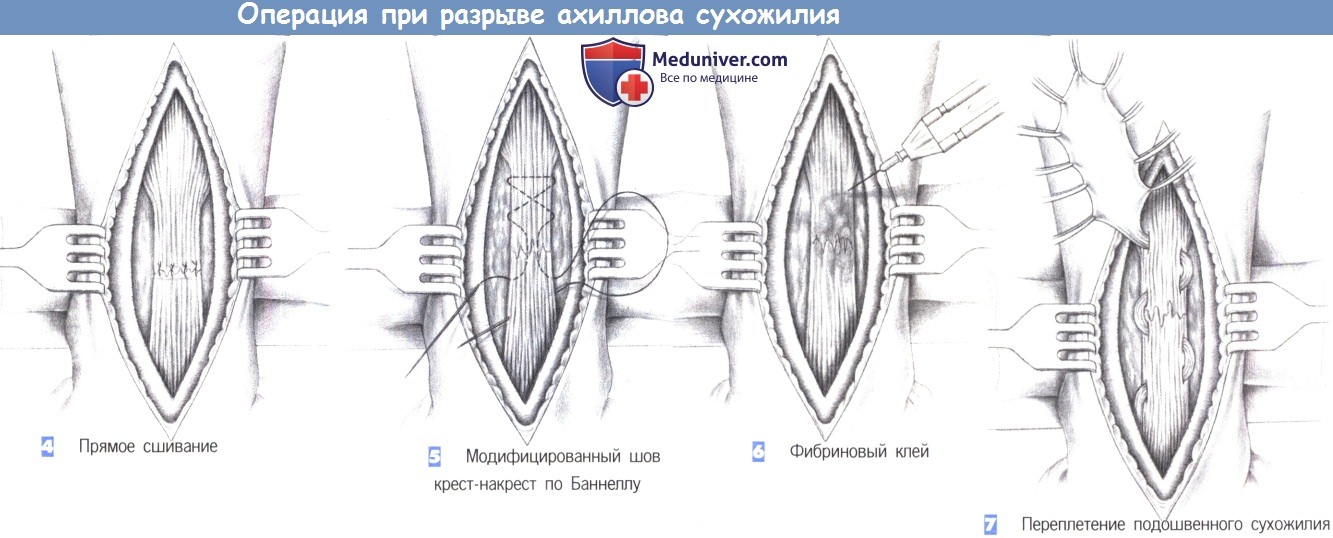
4. Прямое сшивание. После резекции некротизированных и разволокненных концов сухожилия разорванные культи непосредственно сопоставляются отдельными швами (3-0 PGA). Эти швы не гарантируют достаточной стабильности. Они служат только для обеспечения адекватного сопоставления.
5. Модифицированный шов крест-накрест по Баннеллу. Для восстановления достаточной стабильности- показан модифицированный шов крест-накрест по Баннеллу. Шов подразумевает переплетение нити (PGA или полипропилен, размер 0) на двух прямых иглах в волокнах сухожилия в каудальном направлении и заканчивается узлом в дистальной культе сухожилия.
Этот шов нужно затянуть достаточно туго, чтобы можно было наложить отдельные сопоставляющие швы без натяжения. Операция заканчивается активным дренированием, ушиванием сухожильного влагалища и подкожного слоя, и кожными скрепками. Послеоперационная иммобилизация производится в шине ниже колена в положении небольшого подошвенного сгибания (10-20°) в течение 2 недель.
7. Переплетение подошвенного сухожилия. Восстановление ахиллова сухожилия путем смещения подошвенного сухожилия дает возможность обойтись без шва и использовать аутогенный материал. Подошвенное сухожилие лежит медиальнее ахиллова сухожилия и легко обнаруживается. При помощи сухожильного стриппера оно выделяется в краниальном направлении как можно дальше.
Иногда для его локализации необходим второй медиальный разрез, обеспечивающий выделение сухожилия под контролем зрения. Однако при использовании сухожильного стриппера, как правило, можно обойтись без второго разреза. Подошвенное сухожилие дистально прикрепляется к пяточному бугру.
- Вернуться в оглавление раздела "Хирургия"
Единственным сухожилием голени, повреждения которого встречаются очень часто, является пяточное сухожилие. Как правило, происходят подкожные разрывы в зоне сухожильно-мышечного перехода, реже — отрыв сухожилия от пяточного бугра.
Эти повреждения бывают только полными и обычно происходят на фоне дегенеративно-дистрофических изменений тканей. При этом концы сухожилия разволокняются на значительном протяжении. Травмы легко диагностируются и, как правило, подлежат оперативному лечению. В противном случае сила подошвенного сгибания стопы значительно уменьшается, что ухудшает биомеханику ходьбы, а бег делает практически невозможным.
Лечение больных с первичными повреждениями пяточного сухожилия
Наилучшие результаты лечения дает наложение первичного шва на сухожилие. В связи с тем, что амплитуда движений пяточного сухожилия относительно невелика и оно окружено подвижными тканями, к первичному шву предъявляют 2 основных требования:
— концы сухожилия должны быть соединены с максимальной прочностью;
— должно быть сохранено достаточное кровоснабжение краев кожной раны, что обеспечивает ее неосложнеиное заживление.
Выбор доступа. Как известно, кровообращение в коже, покрывающей пяточное сухожилие, обеспечивается с двух сторон: с латеральной стороны — за счет наружной пяточной артерии (ветвь малоберцовой артерии), и с медиальной — за счет ветвей заднего большеберцового сосудистого пучка (рис. 32.1.1).
Это позволяет формировать при доступе кожные лоскуты, основание которых может быть обращено и латерально, и медиально. В то же время доминирующим источником питания является задний большеберцовый сосудистый пучок, и медиально обращенное основание лоскута является предпочтительным. Однако длина лоскутов должна быть минимальной из-за имеющегося в этой зоне естественного натяжения тканей, которое возникает при сшивании краев раны кожи над сухожилием.
При сшивании пяточного сухожилия могут быть использованы два доступа: 1) линейный околосухожильный и 2) волнообразный (рис. 32.1.2).
Линейный доступ. Продольный доступ проходит кнаружи от сухожилия в 0,5 см от его края (рис. 32.1.2, а). Его преимуществами являются сохранение неповрежденной кожи, непосредственно покрывающей сухожилие, более высокая косметичность рубца, а также сохранение кровоснабжения краев раны кожи при правильной технике операции.
Техника операции. Кожу рассекают с тонким слоем подкожной жировой клетчатки, глубокой фасцией и paratenon, после чего выделяют концы пяточного сухожилия на достаточном расстоянии и накладывают прочный сухожильный шов обвивного характера в сочетании с узловыми швами (рис. 32.1.3). Рану послойно зашивают наглухо.
Застарелые повреждения пяточного сухожилия
При застарелых повреждениях пяточного сухожилия техника операции отличается тем, что концы сухожилия выделяют вместе с их Рубцовым продолжением, что позволяет за счет рубцовой ткани устранить имеющийся диастаз между концами сухожилия, образование которого связано со вторичным укорочением трехглавой мышцы. Устранению диастаза способствует и более широкое выделение центрального конца сухожилия в проксимальном направлении.
Использование этих приемов в сочетании с подошвенным сгибанием стопы и сгибанием конечности в коленном суставе позволяет хирургу сблизить концы сухожилия и наложить шов.
При необходимости зона сухожильного анастомоза может быть дополнительно укреплена апоневротической пластинкой или другим пластическим материалом. Техника этой операции заключается в том, что из апоневроза трехглавой мышцы голени выкраивают лоскут на дистально расположенном основании, перемещают его на дистальный конец сухожилия и подшивают поверхностно либо внедряя в надсеченную поверхность сухожилия (рис. 32.1.4).
Передняя поверхность пяточного сухожилия может быть дополнительно укреплена сухожилием подошвенной мышцы.
При выполнении этого вмешательства важно не допустить образования значительного утолщения в зоне сухожильного шва, что при необходимости достигается путем дополнительного иссечения рубцовой ткани на концах сухожилия.
Исключительно важным моментом после закрытия раны является оценка степени натяжения кожи, покрывающей сухожилие. Если даже при подошвенном сгибании стопы (и сгибании в коленном суставе) на краях кожной раны сохраняются участки кожи, лишенные притока крови, то хирург должен вновь раскрыть рану и попытаться уменьшить объем восстановленного сухожилия. Если же это не удается, то выходом из положения является выполнение одной из пластических операций, предусматривающих пересадку хорошо крово-снабжаемого кожно-фасциального лоскута в зону дефекта.
Послеоперационные осложнения: этиология и патогенез
Наиболее частыми видами послеоперационных осложнений являются:
1) нагноение раны и некроз сухожилия;
2) некроз краев кожной раны с последующим некрозом сухожилия и образованием дефекта тканей;
3) образование на покрывающей сухожилие коже гипертрофических, часто изъязвляющихся и неустойчивых к нагрузке рубцов.
Некроз краев кожной раны является при наложении первичного сухожильного шва следствием ошибок, которые совершают неквалифицированные хирурги (грубое обращение с тканями, отслойка кожи от фасциального слоя тканей, неправильное расположение доступа с образованием слишком длинных лоскутов).
Однако при застарелых повреждениях возникают вторичные изменения тканей, которые создают объективную основу для развития осложнений. В связи с тем, что центральный конец сухожилия смещается в проксимальном направлении, кожа на уровне диастаза между концами сухожилия расслабляется и в мягких тканях образуется углубление (рис. 32.1.5).
При длительном существовании упомянутых изменений (несколько месяцев) кожа на уровне углубления сокращается и при восстановлении нормальных контуров сухожилия натягивается, результатом чего может стать некроз краев раны, а затем и некроз лишенного нормального покрова сухожилия. После некрэктомии образуется дефект мягких тканей, который можно устранить лишь путем сложной операции.
Образование гипертрофических рубцов. При расположении линейного доступа не по околосухожильной линии, а над его поверхностью может образоваться гипертрофический кожный рубец, который постоянно травмируется при натяжении кожи (при тыльном сгибании стопы) и при давлении обуви. Размеры рубца могут значительно возрасти при краевом некрозе краев раны.
При небольших размерах рубца его иссечение и Z-пластика краев раны кожи могут решить проблему.
Однако возможности этого метода минимальны из-за малой растяжимости и подвижности кожи. Поэтому, планируя такую операцию, хирург должен быть готов к выполнению других, более сложных вариантов пластики дефектов тканей, а пациент — предупрежден о такой возможности.
Лечение больных с послеоперационными осложнениями
Возможны два основных варианта пластики дефекта пяточного сухожилия, сочетающегося с дефектом кожи: с пересадкой некровоснабжаемых и кровоснабжаемых сухожильных трансплантатов.
Пластика дефекта пяточного сухожилия некровоснабжаемыми сухожильными (фасциальными) трансплантатами с закрытием дефекта кожи кожно-фасциальным лоскутом.
После иссечения рубцово-измененных тканей в зоне дефекта выделяют концы сухожилий. Центральный конец сухожилия мобилизуют в проксимальном направлении до уровня неизмененных тканей.
Для замещения дефекта сухожилия могут быть использованы следующие виды пластического материала:
— участок широкой фасции бедра (многослойный трансплантат);
— сухожилия длинных разгибателей пальцев стопы;
— лавсановая лента.
В зависимости от размеров дефекта концы трансплантата могут быть фиксированы к концам сухожилия либо (в дистальной части) к пяточному бугру.
После восстановления сухожилия хирург определяет границы дефекта кожи при тыльном сгибании стопы под углом 10°.
Выбор кожного лоскута. Лоскуты на широком основании. У мужчин и у пожилых людей могут быть использованы кожно-фасциальные лоскуты на дистально расположенном основании, локализующиеся выше дефекта на задненаружной и задневнутренней поверхностях голени. Питание этих лоскутов обеспечивается перфорирующими ветвями заднего большеберцового или малоберцового сосудистых пучков. Однако эти операции приводят к появлению значительных косметических дефектов и приемлемы далеко не для каждого больного.
Островковые и свободные лоскуты. Зона пяточного сухожилия может быть перекрыта тыльным лоскутом стопы, выделенным на центральной сосудистой ножке. Для увеличения длины лоскута он может быть расширен на область I межплюсневого промежутка (с включением с лоскут 1-й тыльной плюсневой артерии). Во многих случаях этот способ является наиболее приемлемым, особенно при небольших дефектах.
При отсутствии тыльной артерии стопы или при значительных дефектах мягких тканей могут быть использованы островковые лоскуты (на периферической сосудистой ножке), выделенные в бассейне переднего большеберцового или малоберцового сосудистых пучков. Однако это также ведет к образованию значительного косметического дефекта. Кроме того, данное вмешательство является весьма травматичным и технически сложным.
Оптимальным решением проблемы может быть пересадка свободного кожно-фасциального лоскута, имеющего относительно небольшую и равномерную толщину. Им могут быть окололопаточный лоскут, лучевой лоскут, дельтовидный лоскут.
При пересадке окололопаточного и лучевого лоскутов питающие их сосуды могут быть включены в виде вставки в артерию и вену заднего большеберцового сосудистого пучка. В других ситуациях артерия и вена трансплантата могут быть подключены к перемещенным в зону дефекта тыльной артерии стопы и сопутствующей вене.
Во всех случаях при пересадке тканей в область пяточного сухожилия должны быть приняты меры по предупреждению их сдавления в послеоперационном периоде. Самым надежным решением этой задачи является наложение аппарата Илизарова в простейшей компоновке.
Пластика дефектов пяточного сухожилия кровоснабжаемым трансплантатом осуществляется путем пересадки в дефект тканей тыльного лоскута стопы с включением в него сухожилий длинных разгибателей пальцев. Широкая фасция бедра может быть пересажена в составе латерального кожно-фасциального лоскута, если его толщина примерно соответствует толщине мягких тканей в зоне пяточного сухожилия. В лучевой лоскут могут быть включены сухожилия плечелучевой и 4 длинной ладонной мышц.
При пластике пяточного сухожилия возможна комбинация кровоснабжаемого и некровоснабжаемого пластического материала.
Читайте также:



