Сильные боли в костях при сахарном диабете
Что делать, если у вас боли в ногах при сахарном диабете
У здорового человека нет никаких проблем с ногами, потому что у него хорошее кровоснабжение и нормальная нервная регуляция. Если Вы испытываете боли в ногах при сахарном диабете, это значит, что наблюдается нарушение или кровоснабжения, или нервной регуляции.
Замкнутый круг
Вследствие постоянного клеточного голодания страдают не только крупные, но и мелкие сосуды, а так как они отвечают за кровоснабжение периферической нервной системы, то, соответственно, наступают необратимые изменения и в ней. Это напоминает замкнутый круг.
Разновидности диабетической стопы
В зависимости от того, какая из систем больше пострадала сосудистая или нервная, различают две разновидности заболевания ног при сахарном диабете :
— ишемическая стопа, когда нарушено кровообращение,
-нейропатическая стопа (в этом случае изменения затронули нервную систему).
Оба эти понятия объединены одним общим термином диабетическая стопа.
Боли в ногах при сахарном диабете характерны для ишемической формы заболевания. При этом больные жалуются на боль в икрах и бедрах при ходьбе, настолько иногда сильную, что человек вынужден останавливаться и пережидать ее. Часто боли в ногах беспокоят даже в состоянии покоя, после сна, возможны ночные судороги и отеки.
При нейропатической же форме заболевания, боли в ногах не то что не беспокоят больного сахарным диабетом, наоборот, человек даже после удара может почувствовать не боль, а онемение. Обусловлено это тем, что разрушенные нервные окончания не в состоянии передавать информацию в мозг, и вследствие этого снижена или полностью отсутствует чувствительность.
Опасность рядом!
Нечувствительность к боли делает для больного незаметными травматические повреждения ног, которые часто могут осложняться воспалительным процессом, протекающим для больного сахарным диабетом практически бессимптомно, и, в случае неудовлетворительной компенсации диабета, грозящим такими осложнениями как абсцесс, флегмона или гангрена, что в итоге может привести даже к ампутации конечности.
Для сохранения здоровья ног и предотвращения вышеописанных осложнений больной диабетом должен, прежде всего, очень жестко контролировать уровень сахара в крови и не допускать его колебаний. Кроме того, следует взять себе за правило постоянно следить за состоянием своих ног, регулярно их обследовать и соблюдать все гигиенические требования.
Почему болят ноги
Худейте на 1 КГ каждый день!
Для этого нужно всего 20 минут…
Вопрос лучше к врачу. В зависимости от места, характера и силы болей может быть артроз, остеохондроз, подагра, варикоз &
Причин и заболеваний н/конечностей много.Еслм бы были жалобы в вопросе,
можно было бы дать конкретный ответ с предварительным диагнозом.
Надо меньше ходить на высоких каблуках.
Боли в икрах ног
Существует несколько причин, которые вызывают боли в икрах ног.
— Любые повреждения в области икр, например, после чрезмерной нагрузки, вызывают болезненные ощущения в икроножных мышцах. Внезапные боли в мышцах возникают в период физической активности, в частности во время ходьбы.
— Тупые, ноющие и колющие боли в икрах ног, судороги и тяжесть в ногах очень часто бывают результатом стоячей или сидячей работы, когда из-за застоя в венах ног не происходит нормального кровообращения венозной и артериальной крови в организме человека, возникает кислородного голодание, накапливаются в ногах вредные токсины.
— При другом сосудистом заболевании — тромбофлебите, наблюдается боль в икроножных мышцах пульсирующего характера, часто переходящая в чувство жжения под кожей. При тромбофлебите боли носят постоянный характер, особенно это касается боли в икрах ног.
— Еще одна причина болей в икрах ног — атеросклероз артерий. При этом заболевании происходит уплотнение стенок сосудов, больной при этом ощущает сжимающие боли в икроножных мышцах. Чаще всего атеросклероз вызывает болевой синдром именно в мышцах голени. Боли усиливаются при ходьбе. Характерным симптомом атеросклероза является ощущение холодных стоп, вне зависимости от времени года.
— Следующей группой заболеваний, провоцирующих появление болей в икроножных мышцах являются болезни позвоночника. Имеющиеся нарушения в работе позвоночника, например, в межпозвонковых дисках, приводят к появлению так называемых иррадиирующих болей, т.е. отдающих в ноги. Сам позвоночник при этом может и не болеть. К такому виду болей можно отнести ишиас (воспаление седалищного нерва). При этом заболевании боли от позвоночника по ходу седалищного нерва передаются в ноги.
— Заболевания периферических нервов могут также провоцировать боли в икрах ног. При невралгиях боли носят приступообразный характер и возникают по ходу нервных волокон. В перерывах между приступами боль практически отсутствует, а сам болевой приступ может длиться от нескольких секунд до нескольких минут.
— Наиболее сильная боль возникает при воспалении икроножных мышц. Миозиты — это довольно серьезное заболевание, которое необходимо лечить под постоянным наблюдением врача.
Миозит — воспаление скелетных мышц. Может возникать как осложнение различных заболеваний, например, гриппа. Частой причиной миозитов бывает перенапряжение мышц, вследствие непривычной физической нагрузки или травма мышц ног.
При миозитах появляются ноющие боли в икроножных мышцах, усиливающиеся при движениях. Нередко в мышцах прощупываются плотные узелки или тяжи. При открытой травме, вследствие попадания инфекции, может развиться гнойный миозит, который проявляется повышением температуры тела, ознобом, постепенным усилением боли, припуханием, уплотнением и напряжением мышцы, покраснением кожи над ней.
Своеобразной формой является паразитарный миозит, возникающий при поражении мышц паразитами (трихинеллами, цистицерками, токсоплазмами) и характеризующийся лихорадкой, болями в мышцах конечностей, грудной клетки, языка, жевательных мышц.
— Боли в икрах ног могут вызываться таким инфекционным заболеванием костей как остеомиелит. Боли при данном заболевании острые и продолжительные. В данном случае причиной возникновения болей выступают сами кости.
— Судороги в икроножных мышцах представляют собой непроизвольные сокращения отдельных мышц или мышечных групп. Они могут быть вызваны длительным физическим напряжением, переутомлением и чаще всего возникают в икроножной мышце. Чтобы прекратить их, рекомендуется расслабить мышцы. Для этого достаточно лечь или сесть, изменив тем самым положение конечности, и сильно растереть руками сведенную мышцу. Затем приложить полотенце, смоченное в холодной воде, или встать босыми ногами на холодную землю.
— Фибромиалгия может быть различной локализации, но особенно часто поражаются область затылка, нижняя часть спины (люмбаго), шея, область плечевых суставов, грудная клетка и области бедра вблизи коленного сустава. Такая боль встречается главным образом у женщин. Она может вызываться или усиливаться физическими или психическими перегрузками, нарушениями сна, травмой, сыростью или холодом, а иногда системными, обычно ревматическими заболеваниями.
— Идиопатические воспалительные миопатии.
У лиц, не имеющих неврологических отклонений, причинами мышечного синдрома являются воспалительные или метаболические миопатии. Согласно существующей международной классификации выделяют три группы миопатий: идиопатические воспалительные, вызванные лекарствами и токсинами и вызванные инфекциями.
Среди идиопатических воспалительных миопатий около 95% составляют дерматомиозит, полимиозит, миозит на фоне системных заболеваний соединительной ткани, паранеопластический миозит и миозит с внутриклеточными включениями.
Консультация ревматолога исключает миозит на фоне системных заболеваний.
— Лекарственные миопатии.
Наиболее актуальными на сегодня являются миопатии, связанные с приемом статинов и фибратов.

Наш эксперт – старший научный сотрудник отделения терапевтической эндокринологии ГУ МОНИКИ им. М. Ф. Владимирского, доцент кафедры эндокринологии Лариса Марченкова.
Повышенный риск
Основные факторы риска остеопороза – нехватка в организме витамина D и кальция. У больных диабетом к этому добавляется дефицит инсулина – гормона, который не только регулирует уровень сахара в крови, но и принимает непосредственное участие в формировании костей.
Основная причина подобных травм – падения. От них не застрахован никто. Однако факторы риска при сахарном диабете очень специфичны и часто обусловлены осложнениями болезни.
Пациенты могут потерять сознание и упасть из-за гипогликемии – состояния, когда резко понижается уровень сахара в крови. К факторам риска относится также нарушение зрения из-за развития диабетической катаракты или ретинопатии. Больные диабетом нередко теряют равновесие – из-за автономной или периферической невропатии, а также из-за возможного снижения артериального давления. И наконец, у многих пациентов наблюдается синдром диабетической стопы, который уменьшает устойчивость.
Профилактика возможна!
К счастью, остеопороз, при всей своей необратимости, – одно из немногих заболеваний, которые можно предотвратить. В настоящее время фармацевтическая промышленность выпускает различные антиостеопоротические препараты. Наиболее хорошо изучены соли кальция и витамин D, именно они составляют основу профилактики и любой терапевтической программы лечения остеопороза. Другие обязательные составляющие в борьбе с недугом – содержащая кальций диета и активный образ жизни.
Каких-либо особенных схем лечения остеопороза у больных сахарным диабетом нет. Главная задача – компенсировать основное заболевание, не допускать кризисных состояний и скачков уровня сахара в крови (как его повышенного содержания, так и резкого снижения). А также по возможности устранить или снизить факторы риска. Если диабетик будет тщательно следить за своим состоянием, не нарушать время инъекций инсулина и приема сахаропонижающих препаратов, соблюдать диету и технику безопасности, регулярно заниматься физкультурой, он сможет существенно снизить риск развития остеопороза.
Не стоит отказываться диабетикам и от занятий спортом: плавания, бега трусцой, ходьбы и танцев. Но здесь важно знать меру. Два коротких занятия с интервалом в 8 часов лучше, чем одно длинное. Очень полезны упражнения на равновесие и гибкость – они увеличивают силу мышц спины, живота и ног, а это – важная составляющая профилактики падений.
Что у вас на обед?
Чтобы кости были прочными, необходимо обеспечить постоянное поступление в организм кальция и витамина D, без которого кальций не усваивается. Сегодня во многих странах разработаны клинические рекомендации оптимального суточного потребления этих веществ в разные периоды жизни. Так, специалисты Национального института здоровья США рекомендуют повышенное потребление кальция (1200–1500 мг/сутки) подросткам, беременным и кормящим женщинам. Для женщин в возрасте 25–50 лет и для мужчин в возрасте 25–65 лет ежедневная норма кальция должна составлять 1000 мг/сутки. Женщины старше 50 и мужчины старше 65 лет должны потреблять за день не менее 1500 мг кальция.
В реальной жизни наш рацион часто не дотягивает до этих показателей: как правило, он содержит не более 600–800 мг кальция в сутки.
Чтобы исправить положение, необходима хорошо сбалансированная диета, богатая растительным и животным белком, минералами и витаминами, с ограниченным потреблением кофе, поваренной соли и алкоголя. Много кальция содержат сыры, морская рыба, овощи и зелень, семена и орехи, злаковые и фрукты. Но больше всего его в молочных продуктах: 1 литр молока или кефира – это суточная норма. Понять, сколько кальция вы получаете за день, можно, применив простую формулу: кальций молочных продуктов (мг) + 350 мг (усредненная цифра содержания кальция во всех остальных продуктах питания, съеденных за день).
Потребность в витамине D у мужчин и женщин моложе 50 лет составляет 400 МЕ, старше 50 лет – 800 МЕ в сутки.
Лучший его источник – солнечные лучи, под влиянием которых он синтезируется в коже. Но витамин D можно получать и с пищей. Он содержится в молоке, сливочном масле, жирной морской рыбе (лосось, сардины в масле, атлантическая сельдь, скумбрия), яичном желтке и говяжьей печени.

Коварность протекания сахарного диабета в том, что заболевание вызывает осложнения.
При диабете существует риск возникновения болей в суставах.
А это вызывает не только дискомфорт, но и усложняет передвижение.
Связь диабета и болей в суставах
Кости соединяются между собой суставом. Все движение суставов связано с сухожильям, хрящом, который смягчает трение костей. Сахарный диабет и суставы взаимосвязаны между собой. При заболевании наблюдается проблемы с производством инсулина в достаточном количестве, что приводит к развитию патологии в мышцах, костях, суставах.

Диабет связан с нарушением обменного процесса, потому и на суставы болезнь оказывает влияние. Изменения в кровообращении провоцирует недостаточное питание нервной системы мышц и связок. Диабет провоцирует развитие атеросклероза. Образование бляшек в сосудах блокирует нормальный поток крови вплоть до его прекращения по некоторым сосудам. В тканях происходит кислородное голодание. В результате чего могут болеть суставы при диабете во время ходьбы вверх по лестнице, появляется синюшный цвет кожи ног, замедляется рост ногтя.
Избыток глюкозы покрывает плоскость сустава, влияя на движение, уменьшая гибкость. В таком случае, разрушается коллаген, что находится в сухожилиях. Лишний вес усиливает нагрузку на суставы. Чаще всего при диабете болят колени.
Артрит
Сахарный диабет не вызывает артрит суставов, но заболевание 1 типа способствует появлению ревматоидного артрита. В таком случае говорят о диабетическом артрите. Для патологии характерны резкая боль, трудности в передвижении, воспалительный процесс в пораженном месте.

В основном заболевание поражает суставы:
- шейного отдела,
- плеча,
- кистей,
- пальцев,
- коленей,
- голеностоп.
Различают артроз смешанного типа. Кроме того, у пациентов с сахарным диабетом случается поражение околосуставной сумки. Воспаление называется – бурситом. Оно вызывает боль при движении и появляется на нижних конечностях, где большая нагрузка при движении.
На его развитие влияют травмы, сдавливание кости, а диабет ускоряет процесс развития.
Диабетическая кисть
В некоторых случаях у диабетиков наблюдается патология тугоподвижности кистей рук, пальцев.
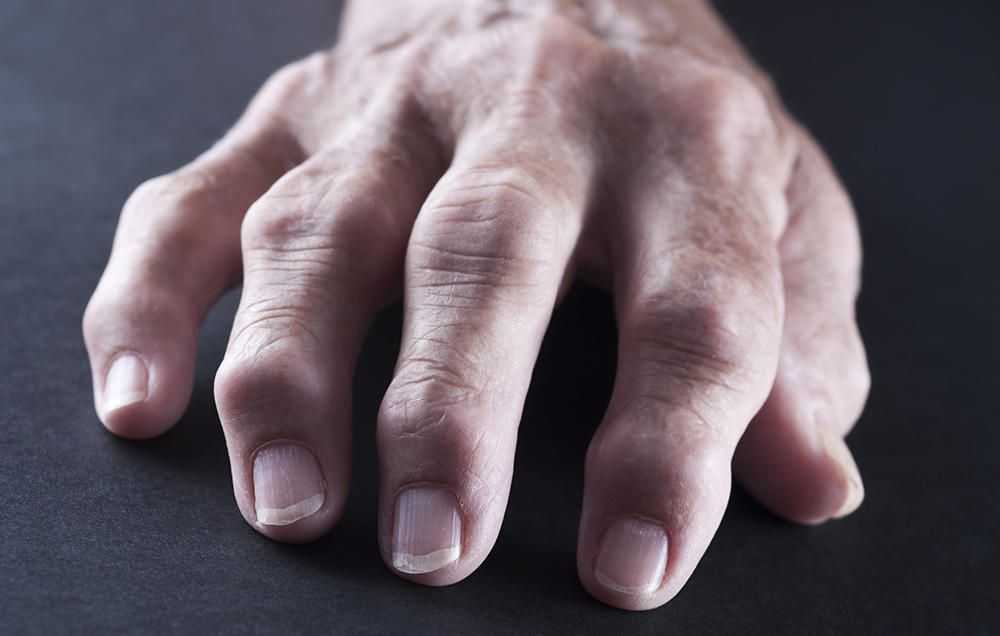
При этом образовывается толстая, плотная, восковая кожа на тыльной стороне рук. Ограниченность в движении проходит безболезненно.
Заболевание практически не лечится, можно лишь приостановить либо уменьшить симптоматику.
Остеоартропатия
Разрушения костно — суставных органов с развитием очага инфекции в не заживляющей ране. Диабетическая остеоартропатия ведет к инвалидности, иногда к ампутации ноги. Болезнь развивается на стопах, коленях, тазобедренных суставах.
Поражение происходит при длительном протекании сахарного диабета. Диагностика на ранних этапах затрудняется бессимптомным протеканием заболевания, что происходит за счет снижения чувствительности. Кожа обретает сухой, потресканный вид.
Диагностика
Чем раньше пациент с жалобами на боли в коленях при сахарном диабете обратится в медицинский центр для диагностики, тем легче болезнь поддается лечению. Так как осложнения при диабете трудно вылечить полностью, процесс развития можно приостановить. Потому при отеках и болях в коленях, покраснении, ощущении онемении важно обратиться к специалисту для обследования.

- рентген пораженного сустава (колена, стопы, локтя, плеча),
- биопсию.
Также проводят МРТ, УЗИ и внешний осмотр пациента.
Лечение
Чтобы приостановить развитие заболевания суставов, важно принимать препараты для стабилизации уровня глюкозы в пределах нормы. Лечение суставов при сахарном диабете проходит курсами и продолжительное время. Важно уменьшить нагрузку на кости, при необходимости снизить вес, больше отдыхать.
Эндокринолог назначает противодиабетические препараты, которые нужно регулярно принимать. Кроме того, систематически принимают препараты регулирующие артериальное давление.
При тяжелых стадиях развития заболевания суставов, приписывают противовоспалительные лекарственные средства. Полезно принимать препараты для возобновления хрящевой ткани. Если межсуставная щель не разрушена артритом, то назначают уколы в сам сустав.
В некоторых случаях назначают кортикостероиды, но препараты употребляют с осторожностью, так как они увеличивают сахар в крови. Полезно для суставов принимать витамин В12. Успех терапии суставов при диабете зависит от беспрерывного курса лечения и его длительности.
Прежде чем решить, как лечить суставы при диабете, важно проконсультироваться с лечащим врачом. Можно использовать ванночки, компрессы. Длительность курса составляет 1-2 месяца, который можно повторить через 1-2 месяца.

Применяют рецепты настоек для ванночек:
- Аир (50 гр.) залить 1 литром кипятка, и дать настояться на протяжении одних суток. Затем настойку разводят теплой водой и погружают ноги по щиколотку. Держат ноги 20 минут, пока вода не остынет.
- Лавровый лист (20 гр. сырья) заливают кипятком (1 литр), добавляют 30 мл. оливкового масла. Настаивают 1 неделю.
К пораженному месту можно приложить компресс, смочив хлопчатобумажную ткань в выше описанных настойках. Их оставляют на 30-50 минут. При артрозах практикуют прикладывать компресс с хреном. Для этого натертый корень распаривают на паровой бане (только, чтобы вода не закипела) прикладывают к пораженным суставам. Для снятия болевых ощущений используют свежий капустный лист.
Полезно принимать ванны, куда добавляют ветку сосны с хвоей, 1 ч. л. скипидара, 2 ст. л. меда, 1 кг морской соли. Находиться в ней можно не больше 20 минут.
Применение народных средств позволяет улучшить кровообращение, уменьшить болевые ощущения в пораженном месте.
При разрушении суставов стопы практикуют ношение ортопедической обуви, хирургическое вмешательство.
Синдром диабетической кисти тяжелее поддается лечению. Полезно делать растяжки, которые предотвращают и приостанавливают патологию. Для борьбы с артрозом используют электрофорез, массаж, терапию импульсами.

На начальной стадии заболевания суставов проводят магнитную терапию, в ходе которой пораженное место прогревают на глубину 12 сантиметров.
Методика имеет положительное влияние:
- снимает воспаление,
- уменьшает боль,
- улучшает процесс движения суставов.
Для проведения магнитной терапии нет противопоказаний. Исключение составляют проблемы с сердцем, онкология, туберкулез, беременность, плохая свертываемость крови.
Важно придерживаться диеты, которая позволяет стабилизировать уровень сахара в крови. В зависимости от типа диабета и его продолжительности врач может предоставить более конкретные рекомендации по питанию.

- жареное,
- копченное,
- соленное,
- жирное,
- сладкое.
Пищу лучше готовить на пару, варить, тушить, запекать. Употреблять много свежих овощей, зелени. Питание дробное, малыми порциями по 5-6 раз на день.
Осложнения
Без качественного лечения происходит деформация стоп, усиливаются боли в суставах, развивается артрит суставов. Это ухудшает качество жизни, затрудняет передвижение.
Профилактика и рекомендации
В профилактических мерах важно соблюдать контроль глюкозы в крови. Регулярно ходить на осмотр к врачу, сдавать анализы. Такие простые советы позволяют избегать не только появления болей в суставах, но и других осложнений. Важно избегать алкогольных напитков, курения.

Полезно заниматься физическими упражнениями, соблюдать диету для диабетиков, контролировать вес. Максимально уменьшить количество стрессов, принимать лекарственные препараты, назначенные эндокринологом.
Важно избегать травм, ношения неудобной обуви, осторожно проводить косметические процедуры. Для уменьшения влажности между пальцами рекомендуется немного их припудривать. Полезно самостоятельно делать регулярный осмотр ног. Если болят суставы при сахарном диабете, то не стоит медлить с лечением данного осложнения.
Так как заболевание суставов при сахарном диабете имеет односторонний процесс, его своевременной диагностикой и качественной терапией можно лишь приостановить. Потому важно проводить профилактические меры, вовремя обследоваться у эндокринолога.
Сахарный диабет (СД) грозит массой осложнений, связанных с повышение уровня сахара в организме. Высокий сахар разрушает сосуды и нервы, и провоцирует боли при сахарном диабете. Прежде всего, страдают глаза и конечности. Постепенно осложнения захватывают ряд систем и органов. Большая часть возникших болезней сопровождается болевыми ощущениями, у пациента появляется ком в горле, боль в груди и т. д. Чтобы этого избежать, нужно принимать все меры по нормализации уровня сахара. Обезболивающее средство может только приглушить проблему, но не повлияет на ее развитие.

Течение СД
На начальном этапе развития сахарный диабет сложно диагностировать из-за отсутствия ярко выраженных симптомов и болей. Болевые ощущения появляются со временем, когда происходит ряд серьезных нарушений.
При сахарном диабете 1 типа поджелудочная железа не вырабатывает инсулин, или его очень мало. При сахарном диабете 2 типа инсулина в организме достаточно, но ткани теряют чувствительность к нему. В обоих случаях происходит рост концентрации глюкозы в организме. Кристаллы сахара буквально закупоривают мелкие сосуды, формируют на стенках крупных артерий бляшки. Нарушается кровоток, ткани не получают необходимого питания, развивается ряд сопутствующих патологий.
Наряду с сосудами страдает нервная ткань, происходит ее истощение. Нервы не способны передавать импульсы, из-за чего часто возникают болезни ног при сахарном диабете. На руках и ногах появляются незаживающие язвы, при этом пациент не замечает момент травмирования. Боли при диабете 2 и 1 типа возникают по мере поражения тканей и органов. Если пациент следит за уровнем сахара, осложнений можно избежать.
Нередко у диабетиков болит горло, спина, рука, нога, палец, давит в груди. По статистике, у 30% диабетиков отказывают ноги. Выделяют следующие причины этих патологий:

Боль в голове частое явление при СД.
Поражение нервной системы. Высокая концентрация глюкозы провоцирует разрушение нервной ткани. Нервные окончанию истощаются и не могут передавать импульсы. В начале механизма поражения нервов человек теряет чувствительность, он не чувствует руки или ноги, снижается чувствительность внутренних органов. Прогрессируя, этот процесс провоцирует сильные болевые ощущения.
Что болит у человека при сахарном диабете?
Для диабетиков первого и второго типа разработан ряд рекомендаций, позволяющих избежать осложнений. Иногда негативного влияния СД сложно избежать и человека начинают мучить головные боли. Основная причина патологии ― резкие перепады АД, возникающие из-за нарушенного кровообращения. Чтобы устранить приступ нужно померить давление и принять соответствующее лекарство. Народная медицина рекомендует помассировать большой палец на руке.
Нефропатия ― частое заболевание при СД. В почках поражаются сосуды, из-за чего парный орган не может нормально функционировать. Постепенно развивается интоксикация, в моче выявляется большое количество белка. Чтобы вовремя выявить заболевание почек нужно регулярно проходить медосмотр, и хотя бы 2 раза в год сдавать анализ на выявление белка в моче.
Среди патологий сердечно-сосудистой системы на фоне СД чаще всего развивается атеросклероз. Заболевание характеризуется закупоркой крупных сосудов и грозит массой осложнений, способных привести к инвалидности и смерти.
Иногда при СД возникают сильные боли в области сердца. Это может быть признаком атеросклероза и его осложнений. Во время приступа обезболивающие препараты не оказывают ожидаемого эффекта. Зачатую боль возникает при инфаркте миокарда или ишемической болезни сердца. Обе патологии грозят некрозом части сердечной мышцы. Чтобы предупредить их возникновение нужно соблюдать прописанную в связи с диабетом диету, и не пренебрегать физическими упражнениями.
Конечности при СД страдают в первую очередь. У пациента возникает боль в пятке, в икрах, стопах, кистях рук, при этом анестетик не всегда позволяет устранить боль. Существует несколько причин развития болевых ощущений в конечностях:
![]()
При диабете особенно страдают ноги.
Нарушение кровообращения. Провоцирует отмирание тканей, развитие незаживающих язв.
Часто возникают боли в горле при диабете и ощущение кома. Как и другие осложнения, это связано с повышение сахара в крови. При боли в горле происходит спазм сосудов, что провоцирует неприятные ощущения давящего характера. У диабетика может болеть спина, плечи и любая часть тела на фоне нарушенного кровообращения. Попытки лечить возникшую патологию и принимать обезболивающие препараты не позволяют избавиться от боли, т. к. прежде всего, нужно устранить ее причину.
Как избавиться от болевых ощущений?
Людям с сахарным диабетом ничего нельзя делать в целях устранения болей без назначения врача. Не всякое обезболивающее средство даст желаемый результат. Кроме того, появление болей свидетельствует о развитии осложнения, потому, прежде всего, нужно проконсультироваться с врачом. Основным способом устранения болевых ощущений является нормализация концентрации глюкозы в крови. Этого можно достичь с помощью диеты, физической активности, отсутствия стрессов и вредных привычек, постоянного контроля над уровнем сахара, приема сахарпонижающих препаратов, прописанных врачом.
Люди, страдающие некомпенсированным диабетом более 10 лет, часто жалуются на боль в ногах, ухудшение чувствительности, появление незаживающих трофических язв. Гипергликемия, нарушение метаболических процессов приводит к сбою в работе всех систем организма: страдают кровеносные сосуды, нервные окончания, затрудняется кровообращение в периферических отделах конечностей. Если болят ноги при диабете, необходимо как можно быстрее посетить лечащего врача, чтобы предотвратить развитие гангрены.
Причины поражения
Почему при сахарном диабете болят, немеют ноги? Неправильное лечение, несоблюдение пациентом рекомендаций врача, хроническая гипергликемия приводят к повреждению стенок сосудов, нарушению гемостаза, генерализованному поражению крупных артерий и мелких капилляров.
Длительное повышение уровня сахара в крови способствует гибели нервных волокон, разрушению соединительных тканей, образованию костных деформаций, остеопорозу.

К факторам риска поздних диабетических осложнений относится длительность течения заболевания, декомпенсированная форма СД, мужской пол, пожилой возраст, сопутствующие системные болезни внутренних органов.
Патологии, сопровождающиеся болью в ногах
Проблемы с ногами при сахарном диабете возникают на фоне полинейропатии, ангиопатии, артропатии, облитерирующих заболеваний нижних конечностей (атеросклероза, эндартериита, тромбангита) или синдрома диабетической стопы.
Это расстройство нервной системы, развивающееся как осложнение диабета и приводящее к снижению трудоспособности и тяжелой инвалидности. При полинейропатии поражаются мелкие сосуды, чувствительные, двигательные и вегетативные нервные окончания.
Наиболее часто встречается дистальная симметричная форма заболевания, которая затрагивает обе конечности. Патология диагностируется у 25–50% больных, прогрессирует через 5–10 лет с момента манифестации диабета. При выраженной декомпенсации гипергликемии симптомы недуга могут появляться и раньше.
При СД второго типа нейропатия, сопровождающаяся болью в ногах, иногда обнаруживается до основного заболевания — это говорит о тяжелой метаболической дисфункции. У пациентов с инсулинозависимой формой первого типа степень выраженности сенсомоторных расстройств зависит от качества контроля гликемии.
Основные симптомы заболевания:
- снижение чувствительности, слабая реакция на холод, внешние раздражители;
- ощущение ползающих мурашек по коже;
- боли режущего характера, усиливающиеся в состоянии покоя, во время прикосновения;
- жжение, покалывание в ногах;
- зябкость стоп;
- судороги;
- бледность, синюшность кожных покровов;
- конечности холодные на ощупь.
Развитие острой формы полинейропатии связано с поражением немиелинизированных С-волокон, отвечающих за проведение температурных и чувствительных импульсов. Патология прогрессирует на фоне выраженного нарушения углеводного обмена, метаболизма периферической нервной системы. При нормализации уровня глюкозы в крови симптомы постепенно проходят.

Хроническая демиелинизирующая полинейропатия при сахарном диабете дает более серьезные осложнения на ноги. Сенсомоторные расстройства дополняются трофическими изменениями.
Кожа становится сухой, трескается, на проблемных участках выпадают волосы, образуются бурые пятна, которые позже превращаются в глубокие, незаживающие раны. Патологические процессы чаще всего затрагивают стопы.
У больных диабетом основное заболевание может осложняться генерализованным поражением крупных и мелких кровеносных сосудов. Склерозируются, утолщаются сосудистые стенки, нарушается гемостаз. Клиническая картина похожа на атеросклероз, при котором ухудшается кровоток в периферических отделах нижних конечностей. Причиной развития ангиопатии является неправильное лечение СД, постоянное повышение уровня сахара в крови, резкие перепады гликемии в течение суток, метаболические сбои.
Заболевание прогрессирует постепенно, начиная с парестезий, бледности кожи, повышенной потливости, чувства скованности. Больные жалуются на появление перемежающей хромоты после длительной ходьбы, жжение и покалывание в стопах. Из-за нарушенной циркуляции крови мягкие ткани ног испытывают нехватку кислорода, образуются участки некроза, трофические язвы.
На запущенной стадии возникают отеки, сильная боль в ногах сохраняется постоянно, даже в состоянии покоя. Раны углубляются, воспаляются, распространяются на более обширные территории, могут спровоцировать развитие остеомиелита, подкожных флегмон, абсцессов, гангрены. Такие повреждения у диабетиков трудно поддаются лечению, часто единственным способом терапии является ампутация поврежденной конечности в пределах здоровых тканей. При несвоевременном оказании медицинской помощи может наступить летальный исход.

Патология развивается на фоне таких последствий диабета, как нейропатия, ангиопатия и остеоартропатия. Болезни повышают риск воспалительно-гнойных процессов, травмирования тканей стопы, костно-суставных деформаций. Человек не чувствует, когда повреждает ногу из-за парестезии, и не начинает вовремя лечить ранку, что приводит к инфицированию и формированию незаживающей язвы. Причиной травмирования может послужить врастание ногтей, натирание мозолей, бородавки, бурситы, артриты суставов ступни, трещины на пятках, грибок кожи или ногтевых пластин.
Синдром диабетической стопы чаще всего диагностируется при СД второго типа, при инсулинозависимой форме признаки недуга отмечаются у пациентов к 7–10 году с начала болезни.
В группе риска находятся люди, у которых отсутствует пульс в периферических отделах конечности, в анамнезе есть перенесенные ранее ампутации, наблюдается выраженный гиперкератоз, наличие гнойных ран.
Трофические язвы чаще всего формируются на подошвах, пальцах ног или пятках, реже в области голеней. Различают 2 вида изъязвлений: ишемические и нейропатические. В первом случае патология развивается при кислородном голодании тканей, нарушении циркуляции крови в ногах, а во втором – в результате механического повреждения с дальнейшим воспалением и нагноением.
Порядок формирования нейроишемической трофической язвы:
- Истончение, пересушивание кожи, бледность.
- Появление бурого пятна.
- Образование небольшой ранки.
- Появление глубокой язвы с ровными, плотными краями.
- Дно раны чернеет, покрывается серым налетом.
Если присоединяется бактериальная инфекция, ткани вокруг язвы отекают, краснеют, становятся горячими на ощупь. В очаге скапливаются гнойные массы, которые могут распространяться дальше под кожу, в мышцы (флегмона, абсцесс). На фоне выраженного воспалительного процесса человеку трудно встать на ногу, ухудшается самочувствие, присоединяются симптомы общей интоксикации организма: тошнота, гипертермия, головная боль, расстройство стула.

Если болят и отекают стопы при сахарном диабете, причиной служит ангиопатия и нефротический синдром. Основное заболевание (через 15–20 лет) вызывает нарушение работы почек, приводит к ухудшению их фильтрационной способности, недостаточности мочевыделительного органа. В результате этого задерживается выведение лишней жидкости, она скапливается в подкожной клетчатке.
Нефропатия на поздней стадии характеризуется стойким повышением артериального давления, диспепсическим синдромом, отеками ног, тела. У больного появляются признаки сильной интоксикации организма (уремия), происходит генерализованное повреждение других внутренних органов. В тяжелых случаях наступает кома, летальный исход.
Диагностика болей
При обследовании пациента проверяют уровень сахара в крови, делают анализ мочи, оценивают чувствительность тканей, двигательные рефлексы. При ангиопатиях выполняют сканирование вен и глубоких артерий на ногах. Для проверки проходимости сосудов проводят ангиографию с введением контрастного вещества.
Этот метод диагностики применяется для оценки состояния местного кровоснабжения тканей у больных с критической ишемией. Мониторинг проводится с помощью электрода Кларка, который устанавливается на коже и нагревает ее. Фиксируют датчик в межпальцевом промежутке с тыльной стороны стопы или на уровне предполагаемой ампутации, измерение выполняют в положении сидя и лежа. При поражении крупных артерий снижается транскутанное содержание кислорода (ниже 30 мм рт. ст.) в поверхностных тканях ног.
Дуплексное сканирование (УЗДС) кровеносных сосудов позволяет оценить их проходимость, обнаружить область деформации, суженые участки, наличие тромбов, холестериновых бляшек, измерить скорость кровотока.

Это метод исследования необходим для изучения функционального состояния сосудов, выявления участков облитерации, тромбоза, стеноза. Через прокол в вену устанавливают катетер и вводят контрастное вещество, доктор видит результат на мониторе компьютера.
Лечение
Сильно болят ноги при сахарном диабете — что делать? При появлении первых неприятных симптомов нужно срочно обратиться к врачу: запущенные стадии болезней труднее поддаются терапии и повышают вероятность получения инвалидности.
Основным методом лечения является контроль уровня гликемии, коррекция дозировки сахаропонижающих препаратов, экзогенного инсулина. Больные должны соблюдать низкоуглеводную диету, исключить из рациона простые углеводы и продукты с высоким гликемическим индексом.
Для лечения нейропатии применяют нейротропные препараты, способствующие восстановлению разрушенных миелиновых оболочек нервных волокон, улучшению проводимости чувствительных импульсов. Диабетикам назначают Мильгамму, витамины группы В. При сильных судорогах прописывают антиконвульсанты, для рассасывания тромбов применяют Гепарин.
Лечение воспалительных язв проводят антибиотиками, антиоксидантами, глюкокортикоидами (Преднизолон). Уменьшить отеки помогают диуретики (Фуросемид, Лазикс), сосуды укрепляет Пентоксифиллин, Рутозид. На начальных этапах лечения неприятные ощущения могут усилиться, это говорит о восстановлении нервных волокон и нормализации кровообращения. Боли проходят только спустя несколько месяцев.

Снять боль в ногах при сахарном диабете можно нестероидными противовоспалительными средствами, лечение проводят Диклофенаком, Индометацином, Нурофеном. Разрешается использовать местные анестетики в виде мазей: Кетопрофен гель, крем Версатис с лидокаином.
При интенсивном болевом синдроме пациентам прописывают антидепрессанты и антиконвульсанты, но во время терапии тщательно следят за уровнем гликемии, так как препараты вызывают повышение концентрации глюкозы в крови.
В дополнение к основному лечению диабетических осложнений можно использовать народные средства на основе натуральных трав. Нормализовать уровень сахара помогает отвар из листьев черники. Чтобы сделать лекарство, растение заваривают кипятком, настаивают и пьют по 1/3 стакана 3 раза в день на протяжении 2 недель.
Лечить диабетическую полинейропатию можно компрессами с гвоздичным маслом. Кусок марли пропитывают в масле и прикладывают к поврежденным участкам. Сверху аппликацию накрывают пищевой пленкой, хлопчатобумажной тканью и оставляют на ночь. Делать процедуры разрешается через день. Противопоказанием служит наличие ран, язв, особенно гнойных!
Осложнения
Боли в одной или двух ногах, вызванные развитием нейропатии, ангиопатии, артропатии, могут приводить к следующим последствиям:
- образование флегмоны, подкожных абсцессов;
- деформация стоп;
- паралич нижних конечностей;
- сепсис;
- влажная или сухая гангрена.
Чтобы не допустить появления тяжелых осложнений, нужно постоянно контролировать уровень глюкозы в крови, соблюдать рекомендации врача, своевременно лечить заболевания.

Правила ухода за ногами при диабете
Диабетикам необходимо следить за состоянием нижних конечностей, не допускать травмирования. Следует носить удобную обувь из мягких материалов — это поможет исключить натирание и появление мозолей. Каждый вечер ноги нужно тщательно осматривать, уделяя особенное внимание подошвам, межпальцевым промежутками. Нельзя пренебрегать правилами гигиенического ухода, с особой осторожностью необходимо стричь ногти.
Если ноги постоянно мерзнут, запрещается делать горячие ванночки, так как из-за сниженной чувствительности можно получить ожог. В таких случаях лучше надеть теплые носки. Пересушенная кожа стоп легко трескается, в целях профилактики рекомендуется использовать детский крем или питательное масло на ночь перед сном.
Боли в ногах при диабете появляются на фоне осложнений основного заболевания. Нейропатия, ангиопатия вызывают снижение чувствительности тканей, повышают риск образования гнойных ран, трофических язв. При несвоевременном лечении патологий развиваются тяжелые последствия, требующие ампутации конечности.
Читайте также:



