Синдром грушевидной мышцы после эндопротезирования
Грушевидная мышца. Строение и функции
Грушевидная мышца по форме напоминает равнобедренный треугольник. Широкой своей частью эта мышца крепится к внутренней поверхности крестца и выходит из таза через большое седалищное отверстие. Грушевидная мышца занимает не все седалищное отверстие, выше через него выходят верхние ягодичные артерия и нерв, а ниже — нижняя ягодичная артерия и седалищный нерв.
Ближе к тазобедренному суставу переходит в сухожилие и крепится к бедренной кости. Снаружи она покрыта большой ягодичной мышцей. Располагается в довольно неблагоприятных физиологических условиях: плотно прилегает ко всем располагающимся рядом анатомическим структурам, и не может не испытывать их влияния.
Причины возникновения
Причин возникновения столь неприятного состояния довольно много:
- Первичное нарушение грушевидной мышцы (например, при неудачной иньекции с проколом грушевидной мышцы)
- Воспалительные явления в тазобедренном суставе (например, при коксартрозе)
- Заболевания органов малого таза (моче-половая система)
- Проблемы в крестцово-подвздошном сочленении и крестце (травмы, новообразования)
- Ущемление спинномозговых корешков поясничного и крестцового отделов позвоночника
- Истинное воспаление седалищного нерва (встречается довольно редко)
Вопреки расхожему мнению, внешние факторы не имеют сильного влияния на грушевидную мышцу: от ударов и низких температур она защищена большой ягодичной мышцей.
Диагностика при синдроме грушевидной мышцы
Для распознания синдрома грушевидной мышцы используются такие методы как:
- Определенные мануальные тесты
- Неврологические тесты
- Инфильтрация грушевидной мышцы новокаином с оценкой возникающих при этом положительных сдвигов
Распознать синдром грушевидной мышцы не составляет большого труда, намного сложнее, но абсолютно необходимо выяснить его истинную причину. То, что синдром грушевидной мышцы может быть конечным диагнозом — очередной миф.
Исследование самой грушевидной мышцы может быть затруднено, поэтому если нет указаний на ее повреждения, ее исследуют в последнюю очередь.
При подтверждении синдрома грушевидной мышцы исследование начинают с МРТ поясничного отдела позвоночника и УЗИ органов малого таза. Затем может быть проведено рентгенологическое исследование тазобедренного сустава, для возможного выявления коксартроза на ранней стадии.
Лечение при синдроме грушевидной мышцы
Миф №3 — Грушевидную мышцу нужно лечить.
Классическими методами лечения грушевидной мышцы считаются растяжение и массаж мышцы, воздействие согревающими физиопроцедурами — и это очередное заблуждение. Эти процедуры помогают снять боль лишь на какое-то время, а физиопроцедуры при воспалительном процессе даже противопоказаны.
Приемы мануальной терапии, направленные на мобилизацию пораженного позвоночного двигательного сегмента, также помогают снять боль и частично восстановить кровоток и иннервацию грушевидной мышцы, но если истинная причина в межпозвонковой грыже поясничного отдела позвоночника больших размеров, то любая даже самая щадящая мануальная терапия может быть опасна.
Гимнастические упражнения направленные на растяжение грушевидной мышцы, также не избавят от причины. Целесообразна коррекция двигательного стереотипа, избегание провоцирующих нагрузок и поз.
Возможно назначение негормональных противововпалительных препаратов и миорелаксантов, обладающих анальгетическими свойствами, но и они не избавят от боли надолго.
Предлагают поочередно проводить новокаиновую блокаду нервного корешка и новокаинизацию грушевидной мышцы с одновременным расслаблением мышц ягодичной области при помощи массажа. Но и это будет только временная мера.
Миф №4 — Ботокс. Токсин ботулинический, широко используется в косметологии, с недавних времен используется при лечении миофасциальных болевых синдромах, является нейротоксином. Временно подавляет нервно-мышечное проведение, тем самым способствует снижению боли и расслабляет спазмированную мышцу.
Реальность состоит в том, что все эти меры не могут считаться лечением синдрома грушевидной мышцы. Они лишь помогают в определенной мере снять боль до того момента, пока не будет выяснена истинная причина возникновения синдрома и не начнется ее устранение.
Избавляться надо не от боли, а от причины ее вызвавшей.
Как показывают исследования, осложнения после эндопротезирования тазобедренного сустава развиваются у 1 % молодых людей и у 2,5 % пожилых пациентов. Несмотря на мизерную вероятность развития негативных последствий, они могут коснуться любого, а особенно тех, кто не соблюдал в строгости программу реабилитации.
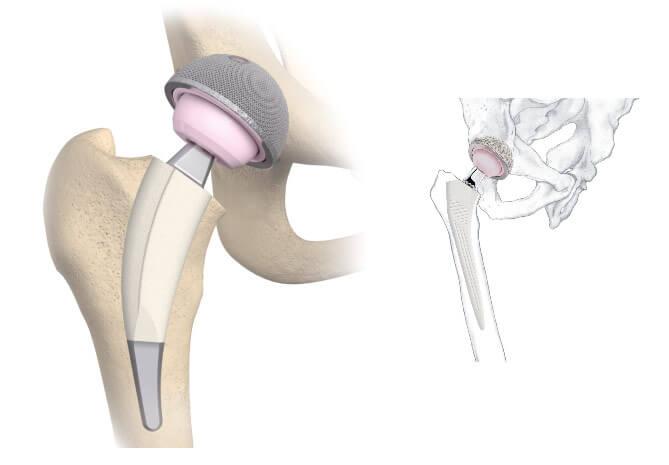
Изображение положения эндопротеза в теле человека.
К осложнениям после эндопротезирования тазобедренных суставов приводят неправильный постоперационный уход и режим физической активности после выписки из стационара. Вторая причина это ошибки врача-хирурга. И третья, это неполноценное предоперационное обследование, в результате которого не были вылечены скрытые инфекции(гланды, цистит и т.д.) На успех лечения влияет квалификация медперсонала, где пациент получал высокотехнологичную медицинскую помощь – хирургическое и реабилитационное лечение.

Статистика осложнений в процентах
- вывих головки протеза развивается примерно в 1,9 % случаев;
- септический патогенез – в 1,37 %;
- тромбоэмболия – в 0,3 %;
- перипротезный перелом возникает в 0,2 % случаев.
Они развиваются не по вине хирурга, а самого пациента, который не продолжил реабилитацию или не придерживался особенного физического режима уже по окончании восстановления. Ухудшение состояния происходит уже дома, когда нет того внимательного контроля со стороны врачей, что был в клинике.

Ни один специалист-ортопед даже с богатым и безупречным опытом работы, не может на 100 % предугадать, как поведет себя конкретный организм после таких сложных манипуляций на костно-мышечной системе, и дать пациенту полнейшую гарантию, что все пройдет гладко и без эксцессов.
Дифференцирование боли: норма или нет
Боли после эндопротезирования тазобедренного сустава будут наблюдаться в раннем периоде, ведь организм пережил серьезнейшую ортопедическую операцию. Болезненный синдром в течение первых 2-3 недель является естественной ответной реакцией организма на недавно перенесенную операционную травму, что не считается отклонением.
Пока операционная травма не заживет, мышечные структуры не придут в норму, пока кости вместе с эндопротезом не станут единым кинематическим звеном, человек будет испытывать какое-то время дискомфорт. Поэтому назначают хорошее обезболивающее средство, которое помогает и легче перенести раннюю болезненную симптоматику, и лучше сконцентрироваться на лечебно-реабилитационных занятиях.
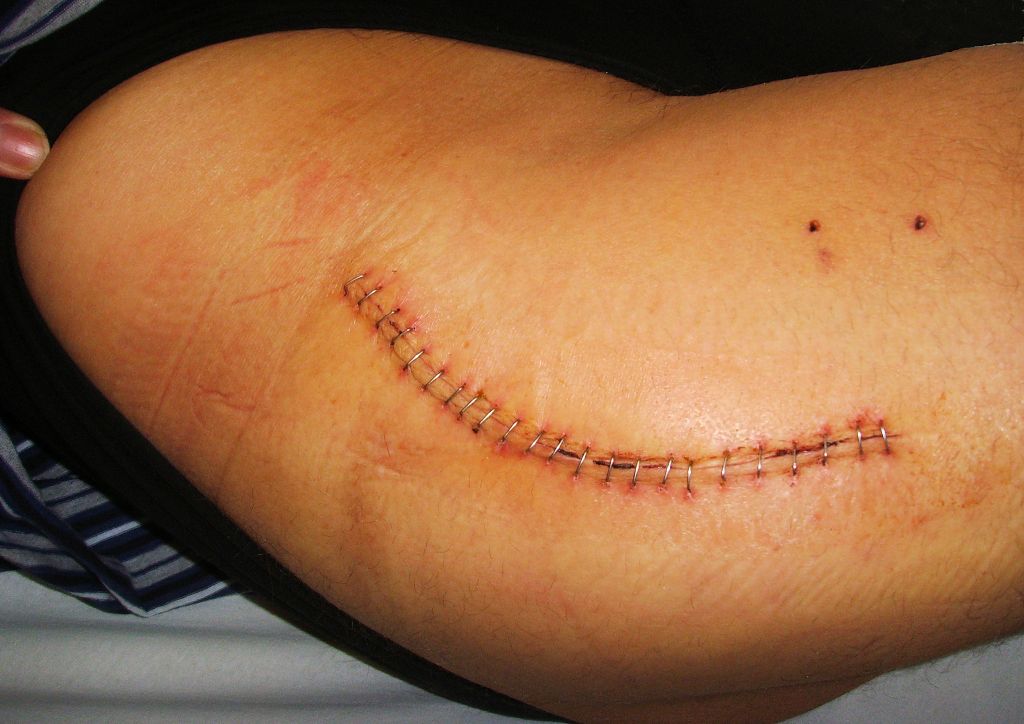
Хорошо заживающий шов после операции. Он ровный, бледный и не имеет выделений.
Болевые ощущения должны быть дифференцированы и обследованы: что из них – норма, а что – реальная угроза. Это может сделать оперировавший хирург. Задача пациента – при любых некомфортных признаках оповещать врача-ортопеда.
Главные факторы риска
Хирургическое вмешательство, не исключает осложнения, причем серьезные. Особенно если были допущены ошибки в интра- и/или постоперационный период. Даже малые погрешности в ходе операции или в течение реабилитации увеличивают вероятность неудовлетворительной артропластики ТБС. Существуют еще факторы риска, которые повышают предрасположенность организма к послеоперационным последствиям и нередко становятся их причиной:
Отметим, что после замены тазобедренных суставов осложнениям больше подвержены люди пожилых лет, а особенно те, кому за 60. У пожилых пациентов кроме основного заболевания, имеются сопутствующие патологии, которые могут усложнить течение реабилитации, например, снизить резистентность к инфекции. Имеются сниженный потенциал репаративно-восстановительных функций, слабость мышечно-связочной системы, остеопорозные признаки и лимфовенозная недостаточность нижних конечностей.

Пожилым людя сложнее восстанавливаться, но и это делается успешно.
Понятие и способы лечения последствий
Симптомы осложнения после эндопротезирования тазобедренного сустава для лучшего восприятия будут представлены ниже в таблице. Быстрое обращение к врачу при первых подозрительных признаках поможет избежать прогрессирования нежелательных явлений, а в отдельных ситуациях сохранить имплантат без ревизионной операции. Чем запущеннее станет клиническая картина, тем сложнее она будет поддаваться терапевтической коррекции.
Негативный эксцесс возникает в первый год после протезирования. Это лидирующее по распространенности патологическое состояние, при котором происходит смещение компонента бедра по отношению к вертлужному элементу, вследствие чего наблюдается разобщение головки и чашки эндопротеза. Провокационный фактор – чрезмерные нагрузки, погрешности в подборе модели и установке имплантата (дефекты угла постановки), использование заднего хирургического доступа, травматизм.
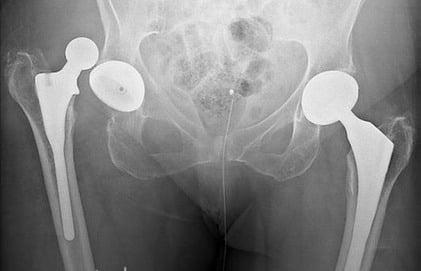
Дислокация бедренного компонента на рентгене.
В группу риска входят люди с переломами шейки бедра, дисплазией, нейромышечными патологиями, ожирением, гипермобильностью суставов, синдромом Элерса, пациенты старше 60 лет. Также особо уязвимы к вывиху лица, перенесшие в прошлом хирургию на естественном ТБС. Вывих нуждается в безоперационном вправлении или открытым способом. При своевременном обращении вправить эндопротезную головку удается закрытым способом под наркозом. Если запустить проблему, возможно, врач назначит повторную операцию с целью переустановки эндопротеза.
Второе по частоте явление, характеризующееся активизацией тяжелых гнойно-воспалительных процессов в районе установленного имплантата. Инфекционные антигены заносятся интраоперационно через недостаточно стерильные хирургические инструменты (редко) или после вмешательства по кровеносному руслу перемещаются от любого проблемного органа, имеющего болезнетворно-микробную среду (часто). Плохая обработка раневой зоны или слабое заживление (при диабете) также способствует развитию и размножению бактерий.

Выделения из операционной раны это плохой сигнал.
Гнойный очаг пагубно воздействует на прочность фиксации эндопротеза, вызывая его расшатывание и нестабильность. Гноеродная микрофлора трудно поддается лечению и, как правило, предполагает снятие имплантата и проведение повторной установки спустя продолжительное время. Основный принцип лечения – тест на установление вида инфекции, долгая антибиотикотерапия, обильный лаваж раны антисептическими растворами.
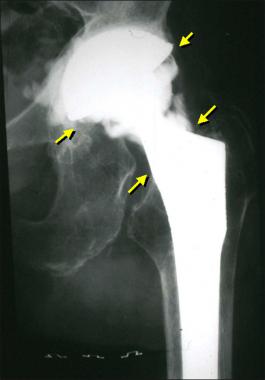
Стрелками указаны зоны инфекционного воспаления, именно так они выглядят на рентгене.
ТЭЛА – критическая закупорка ветвей или главного ствола легочной артерии оторвавшимся тромбом, который образовался после имплантации в глубоких венах нижней конечности из-за низкого кровообращения, ставшего следствием ограниченной подвижности ноги. Виновники тромбоза – отсутствие ранней реабилитации и необходимого медикаментозного лечения, длительное пребывание в обездвиженном состоянии.
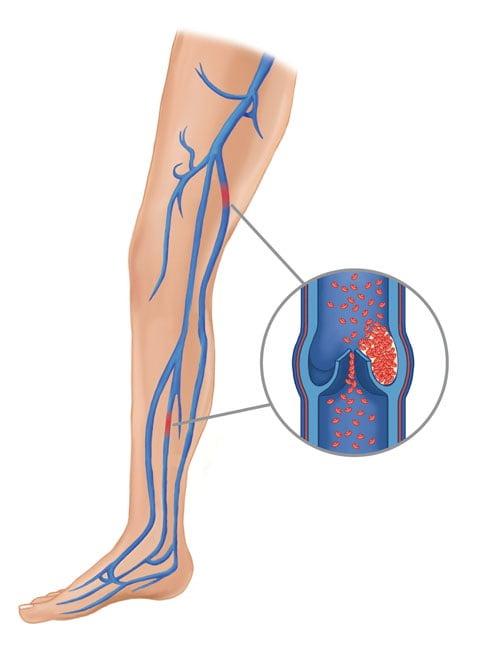
С этим осложнением достаточно успешно работают на данном этапе развития медицины.
Перекрытие просвета легких опасно летальным исходом, поэтому больного немедленно госпитализируют в реанимационное отделение, где, учитывая тяжесть тромботического синдрома: введение тромболитиков и препаратов, уменьшающих свертываемость крови, НМС и ИВЛ, эмболэктомию и пр.
Это – нарушение целостности бедренной кости в зоне ножки при нестабильном и стабильном протезе, возникающее интраоперационно или в любой момент после операции (через несколько дней, месяцев или лет). Переломы чаще происходят по причине сниженной плотности костных тканей, но могут быть следствием некомпетентно произведенной разработки костного канала перед установкой искусственного сочленения, неверно выбранного способа фиксации. Терапия в зависимости от вида и тяжести повреждения заключается в использовании одного из методов остеосинтеза. Ножку, если на то заменяют на более подходящую по конфигурации.
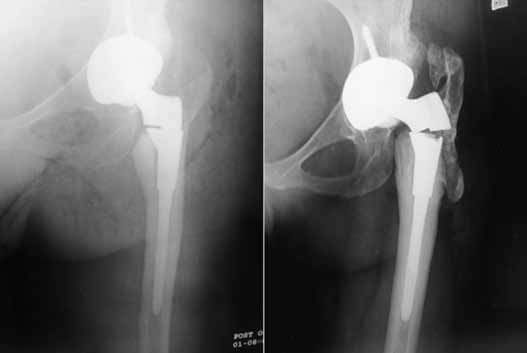
Разрушение импланта происходит очень редко.
Невропатический синдром – это поражение малоберцового нерва, входящего в структуру большого седалищного нерва, которое может быть спровоцировано удлинением ноги после протезирования, давлением образовавшейся гематомы на нервное образование, реже – интраоперационным повреждением вследствие неосторожных действий хирурга. Восстановление нерва выполняется посредством этиологического лечения оптимальным методом хирургии или при помощи физической реабилитации.
При работе неопытного хирурга есть риск травматизации бедренных нервов.
Симптоматика в таблице
Вывих (нарушение конгруэнтности) протеза
Локальный инфекционный процесс
Тромбоз и ТЭЛА (тромбоэмболия)
Перипротезный перелом кости
Невропатия малого берцового нерва
Профилактические меры
Осложнения после протезирования тазобедренного сустава гораздо легче предупредить, чем потом заниматься трудоемким и продолжительным лечением, чтобы от них избавиться. Неудовлетворительное развитие ситуации может свести к нулю все старания хирурга. Терапия не всегда дает положительный эффект и ожидаемый результат, поэтому в ведущих клиниках предусмотрена комплексная периоперативная программа профилактики всех существующих последствий.
Инфекции лечатся антибиотиками, что само по себе достаточно вредно для организма.
На предоперационном этапе выполняется диагностика на предмет инфекций в организме, заболеваний внутренних органов, аллергии и пр. При обнаружении воспалительных и инфекционных процессов, хронических болезней в стадии декомпенсации операционные мероприятия не начнутся до тех пор, пока выявленные очаги инфекций не будут вылечены, венозно-сосудистые проблемы не сократят до допустимого уровня, а другие недуги не приведут в состояние стабильной ремиссии.

В настоящее время практически все импланты изготавливаются из гипоаллергенных материалов.
Если имеется предрасположенность к аллергическим реакциям, этот факт исследуется и берется во внимание, так как от него зависит выбор медикаментов, материалов эндопротеза и вида анестезии. На оценке состояния здоровья внутренних органов и систем, возрастных критериев и веса строится весь хирургический процесс и дальнейшая реабилитация. Чтобы минимизировать до предела риски осложнений после протезирования тазобедренных суставов, профилактику проводят до и в момент процедуры, после операции, включая отдаленный период. Комплексный профилактический подход:
- медикаментозная элиминация инфекционного источника, полная компенсация хронических недугов;
- назначение за 12 часов определенных доз низкомолекулярных гепаринов для предупреждения тромботических явлений, противотромбозная терапия продолжает осуществляться еще некоторый срок после хирургии;
- применение за пару часов до предстоящей замены ТБС и на протяжении нескольких дней антибиотиков широкого спектра действия, активных в отношении обширной группы болезнетворных микроорганизмов;
- безупречное в техническом плане проведение оперативного вмешательства, при этом с минимальной травматичностью, не допуская значительных кровопотерь и появления гематом;
- подбор идеальной протезной конструкции, которая полностью совпадает с анатомическими параметрами настоящего костного соединения, в том числе корректная ее фиксация под правильным углом ориентации, что в будущем гарантирует стабильность имплантата, его целостность и отличную функциональность;
- ранняя активизация подопечного с целью недопущения застойных процессов в ноге, атрофии мышц и контрактур, включение с первых суток занятий ЛФК и процедур физиотерапии (электромиостимуляция, магнитотерапия и пр.), дыхательной гимнастики, а также качественный уход за операционной раной;
- информирование больного обо всех возможных осложнениях, разрешенных и недопустимых видах физической активности, мерах осторожности и необходимости регулярно выполнять упражнения лечебной физкультуры.

Огромную роль в успешном лечении играет коммуникация пациента с медицинским персоналом. Именно это называется сервисом, ведь когда пациента полноценно инструктируют, то он лучше воспринимает процессы происходящие с его организмом.
Пациент должен осознавать, что не только от степени профессионализма докторов зависит итог операции и успешность восстановления, но и себя самого. После протезирования тазобедренного сустава обойти стороной нежелательные осложнения реально, но исключительно при безукоризненном соблюдении рекомендаций специалистов.
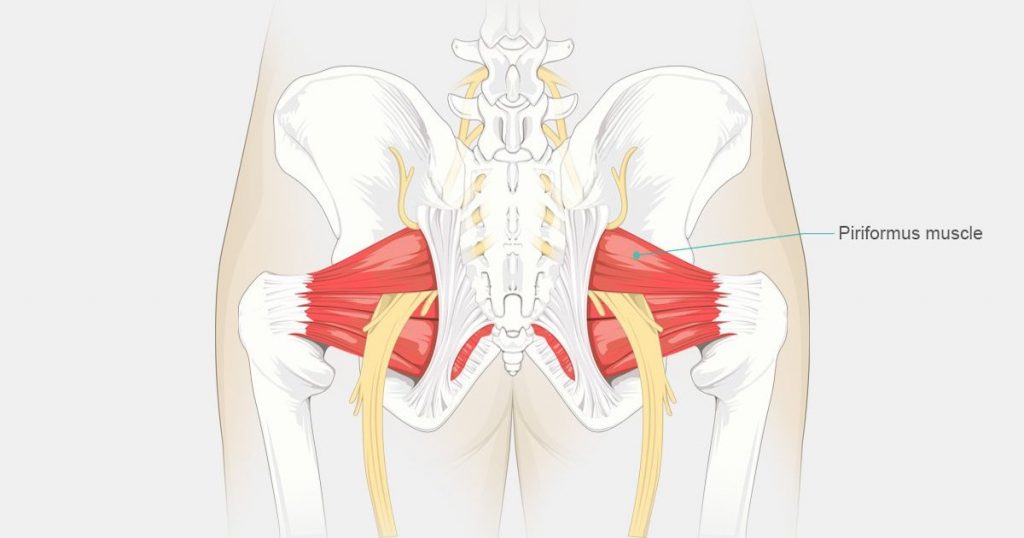
Синдром грушевидной мышцы (СГМ) – это состояние, характеризующееся болью в ягодице и/или бедре. В некоторых статьях СГМ определяется как периферический неврит ветвей седалищного нерва, вызванный аномальным напряжением грушевидной мышцы. Часто используются такие синонимы как глубокий ягодичный синдром, экстраспинальная радикулопатия седалищного нерва и некоторые другие. У женщин СГМ диагностируют чаще, чем у мужчин (соотношение ж/м составляет 6:1).
Клинически значимая анатомия
Грушевидная мышца начинается от тазовой поверхности крестцовых сегментов S2-S4, латеральнее передних крестцовых отверстий, крестцово-подвздошного сустава (верхний край большой седалищной вырезки), передней крестцово-подвздошной связки и иногда передней поверхности крестцово-бугорной связки. Она проходит через большую седалищную вырезку и прикрепляется к большому вертелу бедренной кости. Грушевидная мышца участвует в наружной ротации, отведении и частично экстензии бедра.
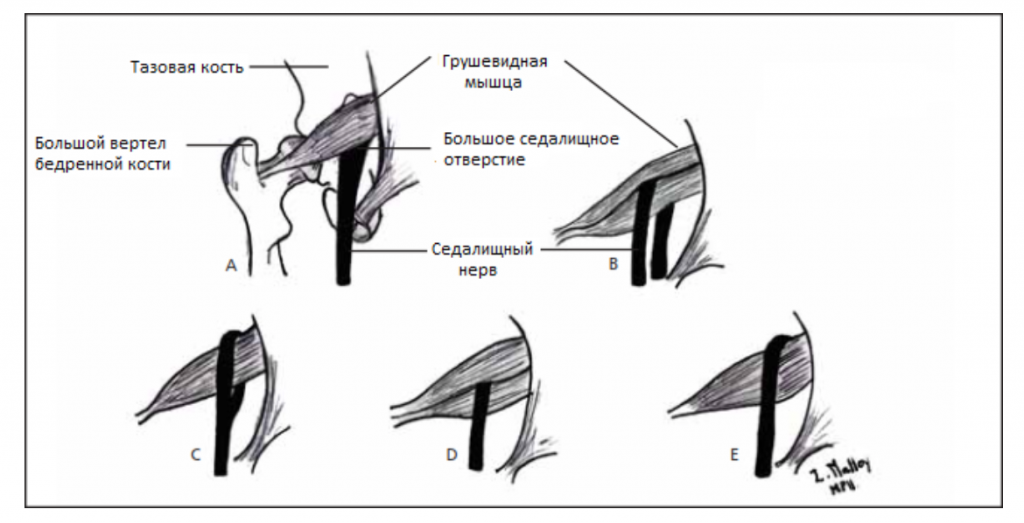
Вариации взаимосвязи седалищного нерва и грушевидной мышцы, показанные на рисунке выше:
(А) Седалищный нерв выходит из большого седалищного отверстия вдоль внутренней поверхности грушевидной мышцы.
Седалищный нерв расщепляется при прохождении через грушевидную мышцу
(D) весь седалищный нерв проходит через брюшко мышцы;
(Е) Седалищный нерв выходит из большого седалищного отверстия вдоль верхней поверхности грушевидной мышцы. Нерв может также делиться проксимально, где нерв или деление нерва могут проходить через брюшко мышцы, через ее сухожилия или между частью врожденно раздвоенной мышцы.
Эпидемиология/Этиология
Согласно Boyajian-O’ Neill L.A. и соавт. существует два вида синдрома грушевидной мышцы – первичный и вторичный.
Первичный СГМ имеет анатомическую причину, вариации которой могут быть представлены разделенной грушевидной мышцей, разделенным седалищным нервом или аномальным путем седалищного нерва. Среди пациентов с СГМ меньше 15% случаев обусловлены первичными причинами. В настоящее время не существует принятых значений распространенности аномалии и мало доказательств в поддержку того, приводит ли аномалия седалищного нерва к появлению СГМ или других типов ишиаса. Эти наблюдения предполагают, что грушевидная мышца и аномалии седалищного нерва могут быть не настолько значимыми для формирования патофизиологии СГМ, как это считалось раньше.
Вторичный СГМ возникает в результате отягчающего фактора, включая макро- или микротравму, эффект длительного накопления ишемии и существования локальной ишемии.
- СГМ наиболее часто (50% всех случаев) возникает из-за макротравмы ягодиц, что ведет к воспалению мягких тканей, мышечному спазму или комбинации этих факторов, что в итоге приводит к сдавлению нерва.
- Мышечные спазмы грушевидной мышцы чаще всего вызваны прямой травмой, послеоперационным повреждением, патологиями или чрезмерной нагрузкой на поясничный отдел и/или крестцово-подвздошный сустав.
- СГМ также может быть вызван укорочением мышц из-за измененной биомеханики нижней конечности и пояснично-крестцового отдела. Это может привести к сдавливанию или раздражению седалищного нерва. Когда существует дисфункция грушевидной мышцы, это может вызвать различные симптомы в зоне иннервации седалищного нерва, включая боль в ягодичной области и/или по задней поверхности бедра, голени и латеральной поверхности стопы. Микротравма может появиться из-за чрезмерного использования грушевидной мышцы, например, ходьба или бег на дальние расстояния или прямая компрессия.
| Травма крестцово-подвздошной и/или ягодичной области | Предрасполагающие анатомические варианты |
| Миофасциальные триггерные точки (про МФТТ читайте здесь) | Гипертрофия и спазм грушевидной мышцы |
| Последствия ламинэктомии | Абсцесс, гематома, миозит |
| Бурсит грушевидной мышцы | Новообразования в области подгрушевидного отверстия |
| Колоректальная карцинома | Невринома седалищного нерва |
| Липома толстой кишки | Осложнения внутримышечных инъекций |
| Бедренные гвозди | Оссифицирующий миозит грушевидной мышцы |
| Синдром Клиппеля-Треноне |
Другие причинные факторы – это анатомические вариации строения седалищного нерва, анатомические изменения или гипертрофия грушевидной мышцы, повторяющиеся травмы, крестцово-подвздошный артрит и эндопротезирование тазобедренного сустава. Палец Мортона также может предрасположить к развитию СГМ.
В наибольшей степени возникновению СГМ подвержены лыжники, водители, теннисисты и байкеры, передвигающиеся на дальние расстояния.
Про большую ягодичную мышцу можно почитать здесь. Про среднюю ягодичную мышцу посмотрите тут.
Характеристики/Клиническая картина
- Пациенты с синдромом грушевидной мышцы имеют множество симптомов, обычно включающих постоянную боль в спине, боль в ягодице, онемение, парестезии, сложности при ходьбе и других функциональных видах деятельности (например, боль при сидении, приседаниях, стоянии, дефекации или боль, возникающая во время полового акта).
- Пациенты также могут испытывать боль в области ягодицы с той же стороны, где находится пораженная грушевидная мышца, и почти во всех случаях отмечать болезненность над седалищной вырезкой. Боль в ягодице может распространяться по задней части бедра и голени.
- Пациенты с СГМ также могут страдать от отечности ноги и нарушения половой функций.
- Может наблюдаться обострение боли при физической активности, продолжительном сидении или ходьбе, приседании, отведении бедра и внутреннем вращении, а также любых движениях, которые увеличивают напряжение грушевидной мышцы.
- В зависимости от пациента боль может уменьшаться, когда пациент лежит, сгибает колено или ходит. Некоторые пациенты испытывают облегчение только при ходьбе.
- Для СГМ не характерны неврологические нарушения, типичные для корешкового синдрома, такие как снижение глубоких сухожильных рефлексов и мышечная слабость.
- Нога пациента может быть укорочена и повернута наружу в положении лежа на спине. Это наружное вращение может является положительным признаком в отношении поражения грушевидной мышцы (результат ее сокращения).
- Тромбоз подвздошной вены.
- Бурсит большого вертела бедренной кости.
- Болезненный синдром сдавления сосудов седалищного нерва, вызванный варикозным расширением ягодичных вен.
- Грыжа межпозвонкового диска.
- Постламинэктомический синдром и/или кокцигодиния.
- Фасеточный синдром на уровне L4-5 или L5-S1.
- Нераспознанные переломы таза.
- Недиагностированные почечные камни.
- Пояснично-крестцовая радикулопатия.
- Остеоартроз пояснично-крестцового отдела позвоночника.
- Синдром крестцово-подвздошного сустава.
- Дегенеративное поражение межпозвонковых дисков.
- Компрессионные переломы.
- Внутрисуставное поражение тазобедренного сустава: разрывы вертлужной губы, импинджмент-синдром тазобедренного сустава.
- Поясничный спинальный стеноз.
- Опухоли, кисты.
- Гинекологические причины.
- Такие заболевания как аппендицит, пиелит, гипернефрома, а также заболевания матки, простаты и злокачественные новообразования органов малого таза.
- Псевдоаневризма нижней ягодичной артерии после гинекологической операции
- Сакроилеит.
- Психогенные расстройства: физическая усталость, депрессия, фрустрация.
Обследование
Рентгенологические исследования имеют ограниченное применение для диагностики СГМ. Данный тип исследований используется для исключения других патологических состояний; с этой целью используются КТ и МРТ.
Электромиография (ЭМГ) также может быть полезна для дифференциальной диагностики других возможных патологий, таких как грыжа межпозвонкового диска. Ущемление спинномозгового нерва приведет к изменениям на ЭМГ мышц, ближайших к грушевидной мышце. Однако, у пациентов с СГМ результаты ЭМГ будут нормальными для мышц, ближайших к грушевидной мышце, и изменёнными для мышц, расположенных дистально по отношению к ней. Электромиографические исследования, включающие активные маневры, такие как тест FAIR (тест на сгибание, приведение и внутреннюю ротацию), могут иметь большую специфичность и чувствительность, чем другие доступные тесты для диагностики СГМ.
Электрофизиологическое тестирование и блокады играют важную роль, когда диагноз является неопределенным. Инъекции анестетиков, стероидов и ботулинического токсина типа А в грушевидную мышцу могут служить как диагностическим, так и терапевтическим целям.
Для постановки точного диагноза важны тщательный сбор анамнеза и детальный неврологический осмотр.
У пациентов с СГМ может наблюдаться атрофия ягодичных мышц, а также укорочение конечности на пораженной стороне. В хронических случаях мышечная атрофия наблюдается и в других мышцах пораженной конечности.
Пациент сообщает о повышенной чувствительности во время пальпации большой седалищной вырезки, области крестцово-подвздошного сочленения или над брюшком грушевидной мышцы. Спазм грушевидной мышцы можно обнаружить при осторожной глубокой пальпации.
При глубокой пальпации в ягодичной области могут возникать болезненность или резкая боль, сопровождающаяся спазмом и онемением.
Положительный симптом Пейса заключается в том, что у пациента наблюдается боль и слабость при отведении и внутренней ротации через сопротивление в положении сидя. Положительный симптом Пейса встречается у 46,5% пациентов с СГМ.
Пациент сообщает о боли в ягодице и по задней поверхности бедра во время пассивного поднятия прямой ноги, выполняемого исследователем.
Включает боль и слабость при пассивном принудительном внутреннем вращении бедра в положении лежа на спине. Считается, что боль является результатом пассивного растяжения грушевидной мышцы и давления на седалищный нерв в области крестцово-остистой связки. Результат положительный у 56,2% пациентов.
Боль при сгибании, приведении и внутренней ротации бедра.
Это активный тест, который включает в себя подъем согнутой ноги с пораженной стороны, в то время как пациент лежит на здоровой стороне. Отведение вызывает глубокую боль в ягодице у пациентов с СГМ, а также боль в пояснице и ноге у пациентов с поражением поясничного межпозвонкового диска.
Наружная ротация пораженной нижней конечности, следующая за максимальной внутренней ротацией, также может быть болезненна у пациентов с СГМ.
Пациент лежит на боку с согнутой нижней ногой, чтобы обеспечить стабильность тела, а верхняя нога выпрямлена по линии туловища. Терапевт стоит перед пациентом на уровне ступней и наблюдает (без использования рук), как пациент по его просьбе медленно поднимает ногу.
Тест Тренделенбурга также может быть положительным.
Лечение
Консервативное лечение СГМ включает в себя фармакологические средства (нестероидные противовоспалительные средства (НПВС), миорелаксанты и препараты для лечения нейропатической боли), физиотерапию, изменения образа жизни и психотерапию.
Инъекции местных анестетиков, стероидов и ботулинического токсина типа А в грушевидную мышцу могут служить как для диагностики, так и для лечения. Специалист должен быть знаком с вариациями анатомии и ограничениями методов, основанных на анатомических ориентирах. В последнее время применяется метод инъекции под ультразвуковым контролем. Было показано, что этот метод имеет как диагностическое, так и терапевтическое значение при лечении СГМ.
СГМ часто переходит в хроническую форму, поэтому фармакологическое лечение рекомендуется в течение короткого периода времени.
Хирургические вмешательства следует рассматривать только тогда, когда нехирургическое лечение не принесло результатов, а симптомы становятся трудноизлечимыми и приводят к потере трудоспособности. Классические показания к хирургическому лечению включают абсцесс, новообразования, гематомы и болезненное сдавливание сосудов седалищного нерва, вызванное варикозным расширением ягодичных вен.
Как сообщают некоторые авторы, хирургическое освобождение грушевидной мышцы с рассечением сухожилия для освобождения седалищного нерва от сдавления приводит к немедленному облегчению боли.
Иногда внутреннюю запирательную мышцу следует рассматривать как возможную причину боли в зоне иннервации седалищного нерва. Тем не менее, диагноз синдрома внутренней запирательной мышцы может быть поставлен только путем исключения других возможных причин болей в ягодичной области, что аналогично тому, как диагностируется СГМ. Хирургическое освобождение внутренней запирательной мышцы может привести как к кратковременному, так и к долгосрочному уменьшению боли у пациентов с ретровертлужным болевым синдромом и должно рассматриваться в случае неудачного консервативного лечения.
Послеоперационное ведение пациента состоит из частичного облегчения веса путем использования костылей в течение 2 недель и подбора упражнений. Вышеуказанный хирургический подход показал многообещающие краткосрочные результаты.
Алгоритм лечения ретровертлужного болевого синдрома:
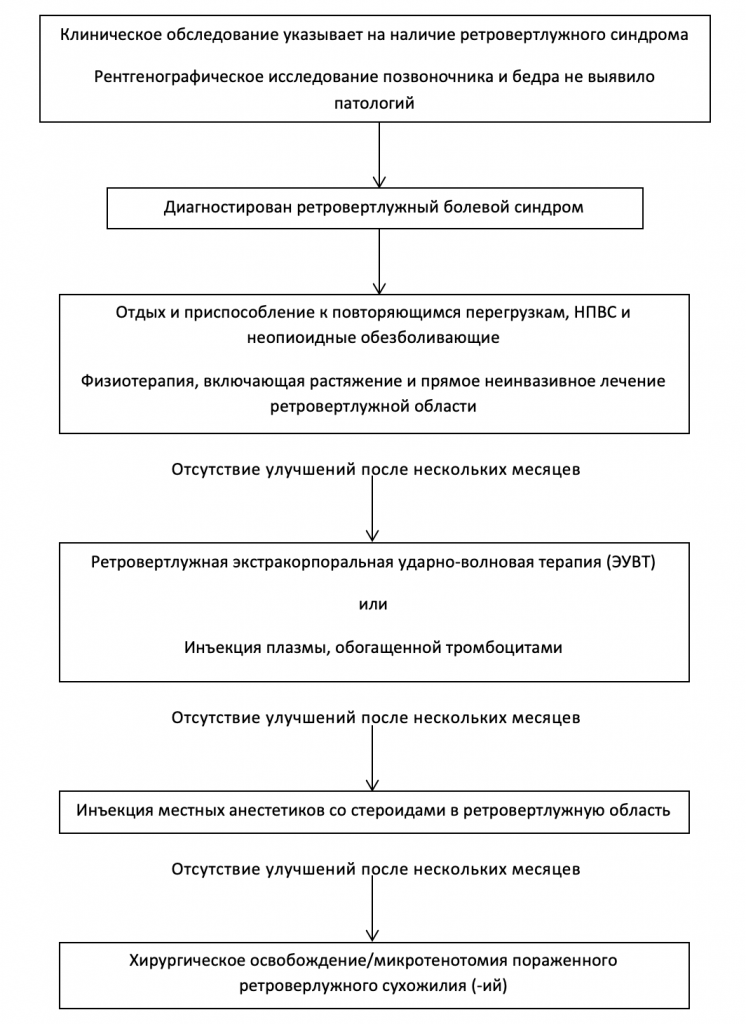
Несмотря на малое количество недавно опубликованных контролируемых исследований, в которых критически исследуется эффективность неинвазивных методов лечения, существует ряд методов лечения СГМ, хорошо зарекомендовавших себя в клинической практике.
Неинвазивные методы лечения включают физическую терапию и изменение образа жизни. По словам Tonley и соавт., наиболее часто упоминаемые физиотерапевтические вмешательства включают мобилизацию мягких тканей, растяжение грушевидной мышцы, криотерапию (горячие компрессы или холодный спрей), а также мануальное лечение пояснично-крестцового отдела позвоночника.
Если у вас есть вопрос, то вы можете обсудить его с нашим экспертом в рамках онлайн-консультации. Узнать подробнее…
Для достижения улучшения на 60-70% пациент обычно проходит 2-3 процедуры в неделю в течение 2-3 месяцев.
- Начните с ультразвукового лечения: 2,0-2,5 Вт/см 2 в течение 10-14 минут. Нанесите ультразвуковой гель широкими движениями в продольном направлении вдоль грушевидной мышцы от соединяющего сухожилия к боковому краю большого седалищного отверстия. Пациент должен находиться в контралатеральном положении лежа на боку и в положении FAIR (сгибание, приведение, внутренняя ротация).
- Перед растяжкой грушевидной мышцы обработайте то же место с помощью горячих компрессов или холодного спрея в течение 10 минут. Использование горячего и холодного перед растяжением очень полезно для уменьшения боли.
- После этого перейдите к растяжению грушевидной мышцы, которое может быть выполнено различными способами. Важно не давить вниз, а направлять давление вдоль поверхности (по касательной) к ипсилатеральному плечу (Fischmanи др. (2002), уровень доказательности А2). При надавливании вниз седалищный нерв сжимается по сухожильному краю верхней близнецовой мышцы. Еще один способ растянуть мышцу – это положение FAIR. Пациент находится в положении лежа на спине с бедром, согнутым, приведенным и повернутым вовнутрь. Затем пациент переносит стопу с пораженной стороны поперек и над коленом здоровой ноги. Специалист может усилить растяжение, применяя мышечно-энергетические техники.
- После растяжения грушевидной мышцы можно выполнить миофасциальный релиз мышц поясничного отдела, а также поделать упражнения по Маккензи.
- Поскольку СГМ может возникать, когда напряженная грушевидная мышца вынуждена выполнять работу других крупных мышц (таких как большая ягодичная или средняя ягодичная мышцы), то альтернативный подход к лечению СГМ с использованием программы укрепления мышц бедра (особенно слабой ягодичной мускулатуры) с повторным обучением движению может помочь в облегчении боли.
Терапевт также может дать несколько советов, чтобы избежать обострения симптомов.
- Избегайте сидеть в течение длительного периода времени; стоять и ходить необходимо каждые 20 минут.
- Делайте частые остановки при движении, чтобы встать и потянуться.
- Предотвращайте травмирование ягодичной области и избегайте дальнейших отягчающих положение действий.
- Рекомендуется ежедневное растяжение во избежание рецидива СГМ.
Пациент может также выполнять некоторые упражнения дома.
Заключение
Синдром грушевидной мышцы является болезненным мышечно-скелетным состоянием и чаще всего вызывается макротравмой ягодиц, что приводит к воспалению мягких тканей и/или мышечным спазмам, что в свою очередь вызывает сдавление седалищного нерва. Пациенты с СГМ имеют много симптомов, которые обычно состоят из постоянных и иррадиирующих болей в пояснице, (хронических) болей в ягодицах, онемения, парестезии, затруднений при ходьбе и других функциональных нагрузках. СГМ продолжает оставаться диагнозом исключения в отношении боли в ягодичной области. Сбор анамнеза и объективное обследование крайне важны для постановки диагноза. Оптимизация терапевтического подхода требует междисциплинарной оценки лечения.
Читайте также:


