Синовиальная щель что это такое
Соединительные ткани - эндотелиальная и подлежащая рыхлая, выстилающие суставную капсулу изнутри - это синовиальная оболочка, образующая в боковых фланках, в верхнем завороте и в переднем отделе складки и ворсины. Когда выполняется артроскопия, оцениваются отёчность, цвет и сосудистый рисунок, а также все патологические включения в толще синовии и на поверхности, оцениваются размеры, форма, строение синовиальных складок и ворсин. Всё это имеет огромное значение при диагностике заболеваний сустава. Синовиальная оболочка может быть воспалена. Синовит - наиболее часто встречающееся проявление хронических заболеваний. Хронический синовит в пределах оболочки говорит о первичном воспалении при артрите и вторичном при артрозе, деформирующем сустав.
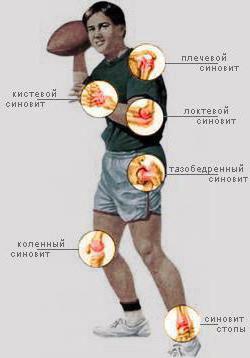
Синовит
По самым современным сведениям, ключевое звено в развитии хронических артритов - аутоиммунный процесс, когда распознаётся неизвестный патогенный фактор с помощью антигенпредставляющей клетки. Вторичный синовит деформирующего артроза связан с тем, что в суставе накапливаются продукты распада хряща - фрагменты молекул коллагена и протеогликанов, мембран хондроцитов и тому подобного. В нормальном состоянии ни одна клетка иммунной системы с этими антигенами не контактирует, а потому они бывают распознаны как материал абсолютно чужеродный. Именно это и приводит к жёсткому иммунному ответу, а потому сопровождается таким хроническим воспалением, от которого страдает синовиальная оболочка. Особенно часто встречаются подобные изменения в коленном суставе. Системных заболеваний синовиальной оболочки достаточно много, и для них существует определённая классификация.
1. Заболевания с суставным синдромом - это поражение соединительной ткани ревматоидным артритом, когда поражены преимущественно мелкие суставы. Это тип эрозивно-деструктивного полиартрита, при этом этиология не слишком ясна, а аутоиммунный патогенез - сложный.
2. Инфекционный артрит, который бывает связан с присутствием инфекций, в том числе и скрытых. Например, синовиальная оболочка сустава поражена такими инфекциями, как микоплазма, хламидии, бактероиды, уреплазма и многие другие. Сюда относится септический (бактериальный) артрит.
3. Заболевания от нарушения обмена веществ, такие как подагра, охроноз (он бывает следствием заболевания врождённого - алкаптонурии), пирофосфатная артропатия.
4. Синовиальная оболочка сустава подвержена новообразованиям - опухолям и опухолеподобным заболеваниям. Это виллезонодулярный синовит, синовиальный хондроматоз, синовиома и гемангиома, синовиальный ганглий.
5. Поражение синовиальной оболочки сустава по дегенеративно-дистрофическому типу и деформирующий артроз считаются весьма распространёнными заболеваниями. Например, дегенеративно-дистрофическим поражением суставов страдают очень многие люди после сорока пяти лет, и степень данного поражения может быть разной.
О заболевании
Синовит - настолько распространённое заболевание, что им обеспокоена даже военная медицина США, недавно взволновавшая Россию тендером на сбор РНК и синовиальной оболочки россиян. Объясняется это тем, что в мире идёт настойчивый поиск решений в борьбе с заболеваниями суставов. Дело в том, что воспалительный процесс сопровождается скоплением выпота (жидкости) в самой полости сустава, и чаще всего страдают суставы коленные, хотя поражение может настигнуть и голеностопный, и локтевой, и лучезапястный, и любой другой сустав. Заболевания синовиальной оболочки развиваются, как правило, только в одном из них, достаточно редко бывают поражены несколько суставов. Развивается синовит от инфекции, после травмы, от аллергии и некоторых заболеваний крови, при обменных нарушениях и эндокринных болезнях. Сустав увеличивается в объёме, синовиальная оболочка утолщена, появляется боль, человек чувствует недомогание и слабость. Если присоединяется гнойная инфекция, боли становятся значительно сильнее, может наступить общая интоксикация.
После обнаружения симптомов, после обследований и исследований синовиальной жидкости устанавливается диагноз. Это, например, воспаление синовиальной оболочки сустава. Назначается лечение: пункции, иммобилизация, если необходимо - оперативное вмешательство или дренирование. Учитывая течение болезни, можно выделить острый синовит и хронический. Острый всегда сопровождается отёком, полнокровием и утолщением синовиальной оболочки. Полость сустава наполняет выпот - полупрозрачная жидкость с хлопьями фибрина. Хронический же синовит показывает развитие фиброзных изменений капсулы сустава. Когда ворсинки разрастаются, появляются фибринозные наложения, которые свисают прямо в суставную полость. Скоро наложения отделяются и превращаются в "рисовые тельца", плавающие свободно в жидкости полости сустава и дополнительно травмирующие оболочку. По видам воспаления синовиальной оболочки и характеру выпота можно различить серозный синовит или геморрагический, гнойный или серозно-фибринозный.

Причины возникновения
Если в полость сустава попадают патогенные микроорганизмы, возникает инфекционный синовит. Возбудитель может проникать в оболочку при проникающих ранениях сустава - из внешней среды, а также из тканей, окружающих синоидальную оболочку, если вблизи сустава находились гнойные раны или гнойники. Даже из отдалённых очагов инфекция вполне может проникать в район полости сустава, вызывая воспаление синовиальных оболочек человека, поскольку всюду проходят кровеносные и лимфатические сосуды. Инфекционный неспецифический синовит вызывается стафилококками, пневмококками, стрептококкамии тому подобными возбудителями. Инфекционный специфический синовит вызывают возбудители инфекций специфических: при сифилисе - бледная трепонема, при туберкулёзе - туберкулёзная палочка и тому подобные.
При асептическом синовите патогенных микроорганизмов в полости сустава не наблюдается, а воспаление приобретает реактивный характер. Это происходит, если случаются механические травмы - ушибы сустава, внутрисуставные переломы, повреждения менисков, когда страдает синовиальная оболочка коленного сустава, разрывы связок и ещё много причин. Таким же образом асептический синовит возникает при раздражении свободными суставными телами, а также структурами, ранее повреждёнными - это оторванный мениск, повреждённый хрящ и тому подобное. Ещё причинами асептического синовита могут стать эндокринные заболевания, гемофилия и нарушенный обмен веществ. При контакте аллергика с аллергеном возникает аллергический синовит. Лечение синовиальной оболочки в этом случае предполагается после исключения воздействия аллергена на организм больного.
Симптомы
При неспецифическом остром серозном синовите синовиальная оболочка утолщена, сустав увеличен в объёме. Контуры его сглажены, даже появляется распирающее чувство. Болевой синдром выражен не очень резко, либо отсутствует. Однако движения сустава ограничены, при ощупывании ощущается слабая или умеренная боль. Недомогание возможно, незначительно повышается местная и общая температура. Пальпация выявляет флюктуацию. Хирург обязательно проводит следующие пробы: охватывает пальцами обеих рук противоположные части сустава и аккуратно надавливает с какой-либо стороны. Если другая рука будет ощущать толчок, значит, сустав содержит жидкость. Синовиальная оболочка коленного сустава исследуется баллотированием надколенника. При надавливании он до упора погружается в кость, затем, когда давление прекращено, он как бы всплывает. В отличие от гнойного острого синовита, здесь ярких клинических проявлений не наблюдается.
А синовит острый гнойный всегда виден, поскольку состояние больного резко ухудшается, появляются признаки интоксикации: резкий озноб, слабость, повышение температуры, возможен даже бред. Болевой синдром ярко выражен, сустав с отёком в объёме сильно увеличен, с гиперемированной кожей над ним. Все движения крайне болезненны, в некоторых случаях развивается контрактура сустава, а также возможен регионарный лимфаденит (близлежащие лимфатические узлы увеличиваются). Хронические синовиты могут быть серозными, но форма наблюдается чаще всего смешанная: вилезногеморрагическая, серознофибриноидная и тому подобные. В этих случаях клиническая симптоматика скудна, особенно на самых ранних стадиях: ноющие боли, сустав быстро устаёт. При хроническом и остром асептическом синовите выпот может быть инфицирован, после чего развивается гораздо более тяжкий инфекционный синовит. Вот почему изучение РНК и синовиальной оболочки так важно.
Осложнения
Инфекционные процессы могут распространиться далеко за пределы сустава и его оболочки, переходя на фиброзную мембрану, что влечёт за собой начало гнойного артрита. Подвижность суставов обеспечивается именно состоянием синовиальной оболочки и рибонуклеиновой кислоты, которая реализует генетическую информацию о человеке. Процесс распространяется и дальше: на окружающих мягких тканях развивается флегмона или периартрит. Тяжелейшее осложнение инфекционного синовита - панартрит, когда гнойный процесс охватывает все структуры, которые участвуют в образовании сустава - все кости, связки и хрящи. Бывают случаи, при которых результатом такого гнойного процесса становится сепсис. Если хронический асептический синовит существует в структуре сустава долго, появляются многие неприятные осложнения.
Сустав постепенно, но постоянно, увеличивает свой объём, потому что излишки жидкости синовиальная оболочка тазобедренного сустава, коленного или плечевого не успевает всасывать обратно. Если лечение при таких хронических заболеваниях отсутствует, вполне может развиваться водянка сустава (гидрартроз). А если водянка в суставе находится длительное время, сустав разбалтывается, связки перестают выполнять свою функцию, поскольку ослабевают. В этих случаях нередко происходит не только подвывих сустава, но и полноценный вывих.
Диагностика
После анализа клинических признаков, которые получены после исследований и диагностической пункции, выставляется диагноз. При этом подтверждается не только наличие синовита, но должны быть выявлены причины его появления, а это гораздо более трудная задача. Чтобы уточнить диагноз основной болезни при хроническом и остром синовите, назначаются артропневмография и артроскопия. Также может потребоваться биопсия и цитологическое исследование. Если есть подозрение на гемофилию, обменные нарушения или эндокринные, необходимо назначение соответствующих анализов. Если подозревается аллергическая природа воспаления синовиальной оболочки, нужно провести аллергические пробы. Самым информативным является исследование жидкости, добытой с помощью диагностической пункции - пунктата. При острой асептической форме синовита, приобретённого в результате травмы, исследование покажет большое количество белка, что является свидетельством высокой проницаемости сосудов.
Уменьшение общего количества гиалуроновой кислоты уменьшает и вязкость выпота, что характеризует отсутствие нормального состояния синовиальной жидкости. Хронические воспалительные процессы выявляют повышенную активность гиалуронидазов, хондрпротеинов, лизоцима и других ферментов, в этом случае начинается дезорганизация и ускоренное разрушение хряща. Если в синовиальной жидкости обнаруживается гной, это говорит о процессе гнойного синовита, который необходимо исследовать бактериоскопическим или бактериологическим методом, что даст возможность установления конкретного вида патогенных микроорганизмов, которые послужили причиной воспаления, а затем подобрать самые эффективные антибиотики. Обязательно назначается анализ крови, чтобы выявить повышение СОЭ, а также увеличение количества лейкоцитов и палочкоядерных нейтрофилов. Если подозревается сепсис, нужен дополнительный посев на стерильность крови.
Лечение
Пациенту нужен покой, максимальное ограничение движений поражённого сустава, особенно во время обострения. Наружно и внутрь назначаются противовоспалительные препараты - "Нимесил", "Вольтарен" и тому подобные. Если синовит ярко выражен, назначаются инъекции, далее переходящие в таблетированные формы лечения. Если в суставе значительные скопления жидкости, показано проведение пункции, которая помимо диагностического имеет и лечебное значение. Диагностика заключается в следующем: отдифференцируется гнойный артрит и гемартроз (кровь в полости сустава), проводится цитологическое исследование (особенно при кристаллических артритах) суставной жидкости. Во время пункции получают желтоватую жидкость в довольно большом количестве (особенно при воспалениях синовиальной оболочки коленного сустава - более ста миллиграммов). После удаления жидкости той же иглой вводятся противовоспалительные препараты - кеналог или дипроспан.
Если причина заболевания установлена и количество жидкости в суставе незначительное, лечение пациенту предстоит амбулаторное. Если же воспаление синовиальной оболочки наступило в результате травмы, больной направляется в травмпункт. Симптоматические синовиты вторичного плана должны лечить профильные специалисты - эндокринологи, гематологи и так далее. Если количество выпота велико, а заболевание протекает в острой форме, это является показанием для госпитализации. Больные травматическим синовитом лечатся в отделении травматологии, с гнойным синовитом - в хирургии и так далее - соответственно профилю основного заболевания. Асептический синовит с небольшим количеством выпота предполагает тугую повязку на суставе, возвышенное положение и иммобилизацию всей конечности. Пациентов направляют на УВЧ, УФ-облучение, электрофорез с новокаином. Большое количество жидкости в суставе предполагает лечебные пункции, электрофорез с гиалуронидазой, йодидом калия и фонофорез с гидрокортизоном.
Терапия и хирургия
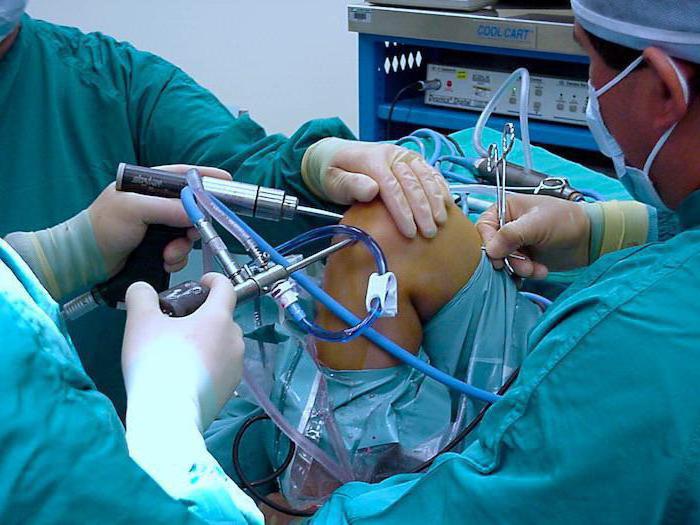
Острый гнойный синовит требует обязательной иммобилизации при возвышенном положении конечности. Если течение заболевания не тяжёлое, гной удаляется из полости сустава посредством пункции. Если происходит гнойный процесс средней тяжести, требуется непрерывное и длительное промывание проточно-аспирационное с раствором антибиотика всей полости сустава. Если заболевание протекает тяжело, полость сустава вскрывается и дренируется. Хронический асептический синовит лечится посредством терапии основного заболевания, тактически лечение устанавливается индивидуально, с обязательным учётом тяжести болезни, отсутствия или наличия вторичных изменений в синовиальной оболочке и суставе, выполняются пункции и обеспечивается покой.
В назначениях присутствуют противовоспалительные средства, глюкокортикоиды, салицилаты, химотрипсин и экстракт хрящей. Через три-четыре дня больной направляется на парафин, озокерит, магнитотерапию, УВЧ, фонофорез или другие процедуры физиотерапевтического плана. Если присутствует значительная инфильтрация и часты рецидивы, в полость сустава вводится апротинин. Хронический синовит с необратимыми изменениями синовиальной оболочки, упорно рецидивирующие его формы требуют хирургического вмешательства - полного или частичного иссечения синовиальной оболочки. Послеоперационный период посвящён восстановительной терапии, в которую включены иммобилизация, противовоспалительные препараты, антибиотики и физиотерапия.
Прогноз
Прогноз обычно бывает благоприятным при аллергическом и асептическом синовите. Если терапия проведена адекватно, ликвидируются все воспалительные явления практически полностью, исчезает в суставе выпот, и двигаться пациент теперь может в любом объёме. Если же форма заболевания гнойная, часто развиваются осложнения, формируются контрактуры. Здесь может быть опасность даже жизни пациента. Хронические асептические синовиты часто сопровождаются тугоподвижностью, а в целом ряде случаев происходят рецидивы, развиваются контрактуры после синовэктомии. Нужно заметить, что синовит почти всегда сопутствует каким-либо хроническим заболеваниям в суставах, а потому рецидивы возможны.
Для уменьшения воспалительного процесса, возникающего в синовиальной оболочке, проводится курс противовоспалительных инъекций, а также введение в повреждённый сустав глюкокортикостероидов, если отсутствуют врождённые патологии сустава (иногда и при патологических изменениях проводится диагностическая артроскопия и соответствующее лечение). Так снимается боль, а сустав постепенно начинает работать лучше. Главное - устранение основной причины синовита, и если затем удалить поражённую часть синовиальной оболочки, это обязательно приведёт к результату положительному. Прогноз неплох и для последствий оперативного вмешательства.
Последствия
Достаточно часто происходят ситуации полного выздоровления с восстановлением подвижности сустава. Потеря функций бывает только при тяжёлых формах гнойных разновидностей синовита, и эти случаи иногда даже приводят к смерти пациента от заражения крови. К этому заболеванию никак нельзя относиться небрежно. Дети обычно болеют неделю или две, всё заканчивается без каких бы то ни было опасных последствий. У взрослых - иначе, поскольку чаще всего происхождение заболевания не травматическое. На самоисцеление надеяться ни в коем случае нельзя, поскольку может случиться сепсис и летальный исход.
Для того чтобы это заболевание прошло мимо, нужно всегда своевременно лечить все инфекционные болезни, а спортом заниматься умеренно. Как только почувствуется дискомфорт, немедленно давать суставам отдых, если дискомфорт не прекратился - обращаться к врачу. Запущенные формы приводят к необходимости оперативного вмешательства, хотя такие случаи получения инвалидности и не слишком частые.
В теле человека насчитывается около 206 костей, которые образуют около 360 соединений. Все соединения костей делятся на 2 группы:
1. Непрерывные соединения – синартрозы.
2. Прерывные соединения – диартрозы.
По характеру соединения (подвижности) суставы обычно разделяют на три группы:
1) синдесмозы (волокнистые, фиброзные) – относительно неподвижные (например, швы черепа, межкостная мембрана между лучевой и локтевой или между большеберцовой и малоберцовой костями);
2) хрящевые – слегка подвижные (грудинно-реберные, межпозвонковые диски, лобковый симфиз);
3) синовиальные – двигающиеся свободно (локтевой, бедренный).
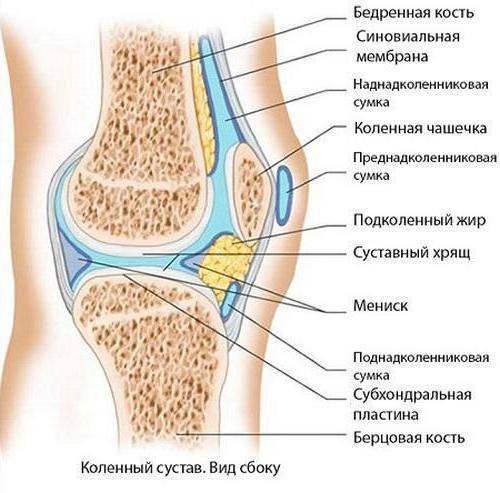
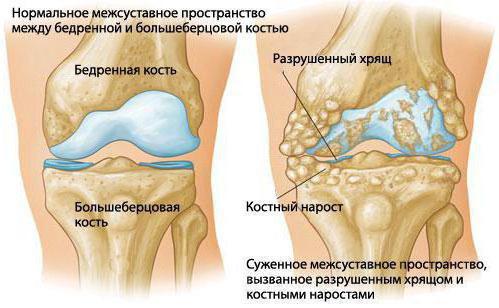
Сустав синовиальный (synovial joint) – непрерывное соединение костей, в котором осуществляются свободные движения. Суставные концы покрыты тонким слоем гиалинового хряща, а сами кости соединены между собой связкой (капсулой (capsule)). Внутренний слой суставной капсулы образован тонкой синовиальной мембраной, которая вырабатывает синовиальную жидкость [2].
В данном определении нет указаний на участие мышц в формировании сустава, нет упоминаний о значении для сустава сосудов и нервов, и, в первую очередь, вегетативной нервной системы. Неясно их взаимоотношение и связь в формировании патологической цепочки возникновения деформирующего артроза (ДОА) и других дегенеративных заболеваний синовиального сустава.
В 20 веке сформулировано следующее определение артроза: дегенеративно-дистрофическое поражение суставов различной этиологии, в основе которого лежит поражение хряща с последующим вовлечением в процесс субхондральной ткани с вторичными костными изменениями эпифизов в виде краевых разрастаний, кистовидных разрежений, приводящее к деформации сустава. Ведущим клиническим симптомом ДОА является боль, появляющаяся при первых признаках дегенерации хряща. Постоянная боль нарушает качество жизни, ограничивает повседневную и профессиональную деятельность.
Учение о дегенеративных, как их называли до 40-х годов, или дистрофических, как их называют в настоящее время, поражениях суставов разрабатывается с начала XX века. В отечественной медицине наиболее полно систематизировали все достижения в этой области и внесли существенный вклад в разработку учения о рентгенодиагностике дистрофических поражений суставов Д.Г. Рохлин (1936, 1939—1941) и Н.С. Косинская (1961) [10].
Установлено, что в основе нарушения метаболизма хряща лежат количественные и качественные изменения протеогликанов (белково-полисахаридных комплексов) основного вещества хряща, обеспечивающих стабильность структуры коллагеновой сети.
Протеогликаны – это высокомолекулярные соединения, состоящие из белка с высокой степенью гликозилирования, углеводные остатки которых представляют собой длинные неразветвленные полисахаридные цепи – гликозаминогликаны (ГАГ). Гликозаминогликаны подразделяются на семь основных типов, но применительно к изучаемой теме они делятся на две группы: сульфатированные (хондроитин-4-сульфат, кератансульфат) и несульфатированные (гиалуровная кислота и хондроитин). Совместно с коллагеном ГАГ обеспечивают устойчивость хряща к внешним воздействиям [35; 37; 42; 44; 45].
При ДОА синтез ГАГ хондроцитами снижается, одновременно при этом активизируется выработка цитокинов (интерлейкин 1β, фактор некроза опухоли – α) и ферментов воспаления (металлопротеиназа, циклооксигеназы – 2).
Содержание протеогликанов в артрозном хряще уменьшается, главным образом, за счет хондроитина сульфата. Одновременно с этим наступает уменьшение молекулы протеогликанов [3; 28; 39]. Вместо крупномолекулярных агрегатов протеогликанов они находятся в артрозном хряще в виде мелких мономеров, которые могут легко уходить из матрикса хряща. Одновременно с этим в ранней стадии ДОА увеличивается содержание воды в хряще, который набухает и разволокняется [27; 29; 31; 33].
Травматологи-ортопеды до настоящего времени используют клинико-рентгенологическую классификацию деформирующего артроза Косинской Н.С. (1963 г.), выделившей 3 стадии ДОА. Терапевты же с конца 20 века пользуются рентгенологической классификацией D. Kellgren [11; 36; 43].
Краевые костные разрастания вначале образуются в области суставной впадины, а в дальнейшем деформируется и суставная головка.
При 2-й стадии ДОА выраженность костных изменений зависит от степени дегенерации хряща.
При ДОА 3-й стадии, несмотря на соприкосновение оголенных от хряща участков костей, костного анкилоза никогда не бывает, всегда сохраняются хотя бы минимальные качательные движения – формируется защитная реакция организма в виде фиброзного анкилоза.
На основании обобщения имеющихся в настоящее время данных напрашивается вывод: ДОА – полиэтиологичное заболевание, обусловленное различными экзогенными и эндогенными факторами, провоцирующими функциональную несостоятельность сустава, в результате которой повышенная или даже обычная нагрузка оказывается для данного сустава чрезмерной. Это вызывает преждевременную дистрофию суставных хрящей и приводит к деформирующему артрозу. Такими причинами могут быть: любая травма, сопровождающаяся повреждением суставного хряща, воспалительные процессы, дисплазия суставных поверхностей, гемартрозы, аутоиммунные процессы, и т.д. [7].
Воспаление – это типовой патологический процесс, развивающийся в васкуляризованных органах и тканях в ответ на любое местное повреждение и проявляющийся в виде поэтапных изменений микроциркуляторного русла, крови и стромы органа или ткани, направленных на локализацию, разведение, изоляцию и устранение агента, вызвавшего повреждение, и на восстановление поврежденной ткани.
1. Альтерация – повреждение хряща (прямая травма, поврежденным мениском, за счет аутоиммунного процесса).
2. Экссудация (расстройство микроциркуляции с экссудацией и эмиграцией) – закономерный процесс, в частности, развитие синовита как защитной реакции, попытки организма расширить суставную щель, снять давление на хрящи.
3. Пролиферация – попытка восстановить хрящ, формирование рубцов, спаек.
Все фазы развиваются параллельно, и при отсутствии патогенетически обоснованной терапии замыкается порочный круг, происходит прогрессирование болезни [18].
Есть ли активные меры по предупреждению развития ДОА у конкретного пациента в первой фазе воспаления – альтерации? Рассмотрим механизм формирования боли.
Ведущим клиническим симптомом ДОА (дегенерации хряща) является боль. Ноцицепторы – это нейроны, которые реагируют на повреждающие химические, термические или механические раздражения. Термин применим для периферических и центральных нейронов. Если рецептор расположен на периферии, то этот термин чаще ассоциируется с тонкими миелинизированными (Δ-дельта) и немиелинизированными (С) волокнами первичных афферентных нейронов.
Первичная (быстрая, острая/колющая) боль передается Δ –волокнами, вторичная (медленная, тупая/жгучая) боль возникает при активации С-волокон, которые передают импульсы намного медленнее, чем и объясняется разница во времени. Ноцицептивная информация в головной мозг поступает по спиноталамическому и спиноретикулярному трактам.
Прерывание ирритативных процессов из очага в ЦНС возможно за счет блокирования их ненаркотическими анальгетиками, которые оказывают центральное и периферическое воздействие.
Центральное влияние: проникают через гематоэнцефалический барьер и нарушают проведение болевых импульсов на уровне таламуса (восходящие пути); ингибируют синтез простагландина-Е2 и простагландина-F2-альфа.
Периферическое влияние: блокируют взаимодействие алгогенной (алгогены – биологически активные вещества, стимулирующие и поддерживающие болевую импульсацию из области раздражения) субстанции (брадикинина) с периферическими ноцицепторами. Снижая отек, они уменьшают механическое раздражение рецепторов и на периферическом уровне ингибируют синтез простагландинов Е2 и F2-альфа, повышая болевой порог [1; 5; 13;19; 25; 26].
Таким образом, анальгетики ингибируют синтез простагландинов в ЦНС и на периферии.
Простагландины (ПГ) – группа липидных физиологически активных веществ, образующихся в организме ферментативным путём из некоторых незаменимых жирных кислот и являющихся медиаторами с выраженным физиологическим эффектом. Свойства простагландинов:
– важнейший физиологический эффект – способность вызывать сокращение гладких мышц;
– ПГ группы А и Е понижают, а группы F – повышают артериальное давление;
– интенсифицируют коронарный и почечный кровотоки;
– подавляют секреторную функцию желудка;
– влияют на железы внутренней секреции, водно-солевой обмен (изменяют соотношение ионов Na+ и К+);
– влияют на систему свёртывания крови (снижают способность тромбоцитов к агрегации) и др.
Простагландины находятся практически во всех тканях и органах, синтезируются из незаменимых жирных кислот. В настоящее время считается, что простагландины воспаления образуются из арахидоновой кислоты по циклооксигеназному пути (при участии фермента ЦОГ-2 синтезирует тромбоксаны, простациклин и простагландины D, E и F).
При детальном исследовании циклооксигеназы (ЦОГ) было установлено, что данный фермент имеется в двух изомерах: ЦОГ-1 и ЦОГ-2.
ЦОГ-1 отвечает за выработку простагландинов, участвующих в защите слизистой оболочки желудочно-кишечного тракта, регуляции функций тромбоцитов и почечного кровотока
Если ЦОГ-1 ингибируется неселективными НПВП, то это порождает многие побочные эффекты: бронхоспазм, ульцерогенез, боль в ушах, задержку воды в организме.
ЦОГ-2 является индуцибельной, т.е. включается при определённых ситуациях, например при воспалении.
ЦОГ-2 в норме в большинстве тканей не обнаруживается, но ее уровень существенно увеличивается на фоне развития воспаления, и она участвует в синтезе простагландинов при воспалении (провоспалительные ПГ ).
ЦОГ-2 экспрессируется макрофагами, синовиоцитами, фибробластами, гладкой сосудистой мускулатурой, хондроцитами и эндотелиальными клетками после индуцирования их цитокинами или факторами роста.
Таким образом, включая НПВП в лечение ДОА, мы подавляем активность ЦОГ-2, следовательно, снижаем уровень простагландинов воспаления и приостанавливаем дегенерацию хряща и прогрессирование ДОА, проводя тем самым патогенетически обоснованное мероприятие.
Некоторые НПВП снимают боль и воспаление суставного хряща, однако при этом грубо нарушаются обменные процессы внутри сустава, и в конечном итоге происходит разрушение суставного хряща.
Проведенные специальные исследования, посвященные влиянию НПВП на процессы биосинтеза в хрящевой ткани, показали, что все препараты можно разделить на три группы [9; 32]:
I – подавляющие воспаление и усиливающие дегенерацию хрящевой ткани;
II – подавляющие воспаление и нейтральные к хрящевой ткани;
III – подавляющие воспаление и способствующие нормализации обменных процессов в хрящевой ткани.
При ДОА деградация суставного хряща ухудшает функцию сустава и, как следствие, качество жизни. Протеолитическая деградация внеклеточного матрикса играет важную роль в эрозии хряща. Из всех протеиназ, расщепляющих хрящ, матриксные металлопротеиназы (ММП), которые у пациентов с ОА аномально высокие [30; 38; 40; 41], представляют особый интерес.
В последние годы в арсенал практических врачей влилась большая группа хондропротекторов. Это химические вещества, способствующие защите и восстановлению суставного хряща, препараты медленного действия, имеющие структурно – модифицирующий эффект (хондроитина сульфат, глюкозамина сульфат, препараты гиалуроновой кислоты).
Последние публикации говорят о малоэффективности хондроитина сульфата. Считается, что только глюкозамин обладает структурно – модифицирующим действием на суставной хрящ. Однако доказано что, хондроитин стимулирует синтез гиалуроновой кислоты и препятствует ее разрушению, т.е. обладает хондропротективным действием [4; 20].
В итоге, хондроитина сульфат:
1. Активирует анаболические процессы (снижает количество протеогликанов, коллагена).
2. Подавляет катаболические процессы (ММП 3,9,13; катепсина В; лейкоцитарной эластазы, синтеза ПГ фибробластами).
3. Увеличивает концентрацию гиалуроновой кислоты в синовиальной жидкости.
4. Улучшает микроциркуляцию в субхондральной кости и синовиальной ткани.
5. Подавляет апоптоз хондроцитов (ингибиция индуцируемой нуклеотидной транслокации NFkB).
6. Обладает противовоспалительной активностью (уменьшает протеолитическую активность хемотаксиса, фагоцитоза, антиген-индуцированной продукции IgG1 и IgE (только ХС), ММР, NO [4].
Еще один вопрос, который практическим врачам, занимающимся проблемами лечения ДОА, необходимо разрешить в плане консервативного лечения. Это введение гормонов внутрисуставное или параатрикулярное.
Основные действия этих препаратов:
1. Противовоспалительный эффект (уменьшают количество тучных клеток, вырабатывающих гиалуроновую кислоту; ингибируют синтез простагландинов на уровне арахидоновой кислоты).
2. Иммунодепрессивный эффект (тормозят высвобождение цитокинов и снижают образования антител).
3. Противоаллергический эффект (снижают синтез и секрецию медиаторов аллергии, уменьшают возможность образования рубцовой ткани) [22].
В статье Котельникова Г.П. и др., 2006 г. [12], посвященной способу формирования экспериментального ДОА, приведен пример моделирования ДОА на 82 суставах кроликов, которые были разбиты на три группы.
В первой группе через парапателлярный разрез (22 сустава) хрящ был обработан тампоном 5 % азотнокислого серебра (способ Беллендера Э.Н. и Наконечного Г.Д.). Полость сустава ушивалась наглухо.
Во второй группе (27 суставов) модель артроза строили по разработке РНИИТО им. Р.Р. Вредена путем введения под надколенник 0,5 мл 10 % взвеси талька.
Во всех группах через 2 мес. выявлен ДОА. В первой группе развился артроз 3–4 стадии, во второй группе – артроз 3 ст., в третьей группе – 1–2 стадии.
Следовательно, каждый врач, занимающийся лечением дегенеративных заболеваний синовиального сустава, должен решать сам: вводить ГКС или не вводить!
Таким образом, обязательными основными признаками дегенерацией суставного хряща являются:
1) изменения протеогликанов (глюкозаминогликанов, хондроитина сульфата, гиалуроновой кислоты), являющихся основным веществом хряща, набухание и разволокнение хряща;
2) появление простагландинов, цитокинов (интерлейкин 1β, фактор некроза опухоли – α) и ферментов воспаления (металлопротеиназа, ЦОГ-2);
3) сужение суставной щели;
4) субхондральный остеосклероз;
5) краевые костные разрастания;
6) ирритация патологической импульсации с ноцицепторов в ЦНС как по анимальной нервной системе, так и по вегетативной;
7) болевой мышечный спазм, приводящий к контрактуре сустава;
8) склерозирование соединительно-тканных образований, окружающих сустав, усиливающее контрактуру;
9) нарушение венозного микроциркулирования, которое усиливает ирритацию патологической импульсации с ноцицепторов в ЦНС.
Таким образом, как при оперативном, так и при консервативном способе патогенетически обоснованным является следующий комплекс лечения ДОА и других дегенеративных заболеваний хрящевой ткани сустава: использование разгрузки сустава (костыли, при травме скелетное вытяжение, иммобилизация сустава), лечебной гимнастики, массажа, мануальной терапии, применение НПВП, ГКС, хондропротекторов, препаратов, улучшающих микроциркуляцию и влияющих на периферическую нервную систему.
Необходимо добавить, что длительные профессиональные перегрузки также приводят к дегенерации хряща, особенно, если сустав анатомически не соответствует выбранной профессии: например, небольшая дисплазия тазобедренного сустава у бухгалтера не сформирует патологическую цепочку; это же заболевание у сталевара или профессионального футболиста приведет к развитию коксартроза. Следовательно, на указанные звенья патогенеза можно влиять и своевременной профессиональной ориентацией.
Читайте также:


