Системная красная волчанка мрт
б) Визуализация:
2. КТ при системной красной волчанки сосудов головного мозга:
• Бесконтрастная КТ:
о Изменений можете выявляться
о Рассеянные гиподенсные очаги в структуре коры/субкортикальных отделов
о Часто развивается диффузная атрофия
о Возможна визуализация участков инфаркта, кальцификации мозговой ткани
о Возможна визуализация отека головного мозга (волчаночный церебрит):
- Может быть жизнеугрожающим
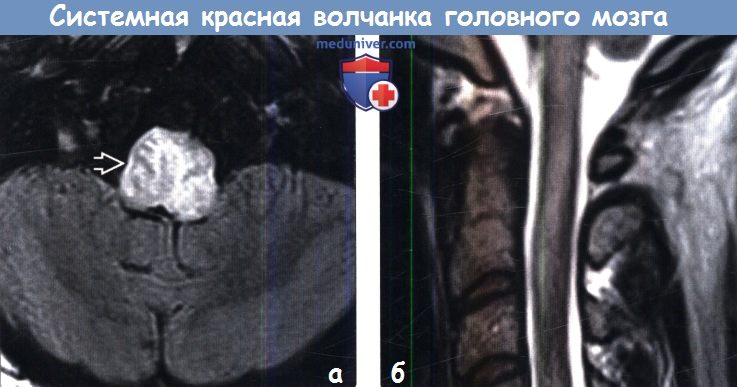
(а) МРТ, FLAIR, аксиальный срез: у женщины 32 лет с СКВ поражением ЦНС определяется выраженное увеличение в размерах ствола мозга, а также повышение интенсивности сигнала от него. В ходе лечения имеющиеся симптомы, а также лучевые признаки полностью разрешились.
(б) МРТ, Т2-ВИ, сагиттальный срез: гиперинтенсивный сигнал от шейного отдела спинного мозга, обусловленный развитием ассоциированного с системной красной волчанкой (СКВ) миелита, одного из типов поперечного миелита.
3. МРТ при системной красной волчанки сосудов головного мозга:
• Т2-ВИ:
о Четыре паттерна поражения:
- Фокальные инфаркты (с ↑ антикардиолипиновых антител, ↑ волчаночного антикоагулянта)
- Мультифокальные гиперинтенсивные на Т2-ВИ очаги (микроинфаркты)
- Гиперинтенсивные очаги, локализованные преимущественно в СВ
- Диффузные участки поражения субкортикальных структур, формирующиеся в ответ на стероидную терапию (↑ антител к нейрофиламентам)
о Наличие острых очагов на Т2-ВИ предполагает активную фазу ПНСКВ:
- Появление новых инфарктов, изолированного повреждения СВ, диффузных участков повышения сигнала от СВ, отека головного мозга
• FLAIR:
о Мультифокальные гиперинтенсивные очаги в БВ
• ДВИ:
о Ограничение диффузии (цитотоксический отек) при ишемии/инфаркте
о Повышение диффузии (вазогенный отек) при васкулопатии
• Постконтрастные Т1-ВИ:
о Возможно контрастное усиление острых/активных очагов поражения ЦНС
• МР-венография:
о Может быть выявлен дуральный венозный тромбоз пазухи
- Особенно в АФС
• МР-спектроскопия:
о Н-МР-спектроскопия у пациентов с ПНСКВ О ↓ N-ацетил-аспартата в очагах поражения мозговой ткани, а также во внешне неизмененном БВ/СВ
о ↑ холина связано с активностью заболевания, развитием инсульта, воспаления, хронического поражения БВ
о Нет ↑ пика лактата → анаэробный метаболизм не является фундаментальной характеристикой ПНСКВ
4. Ангиография:
• КТ-/МР-ангиография/ЦСА-редкое обнаружение волчаночного васкулита головного мозга
5. Радионуклидная диагностика:
• ПЭТ:
о Теменно-затылочной гипометаболизм = наиболее заметная находка при MPT-негативной ПНСКВ
• ОФЭКТ головного мозга с Тс-99m этилцистеинат-димером:
о Чувствительный инструмент для раннего выявления аномалий головного мозга при СКВ (более чувствителен, чем МРТ)
о Относительно неспецифичная региональная гипоперфузия коры головного мозга:
- Основные гипоперфузируемые области: теменные, лобные и височные доли (бассейн кровоснабжения СМА)
о Положительные результаты исследования также наблюдаются у пациентов без психоневрологических симптомов
6. Рекомендации по визуализации:
• Советы по протоколу исследования:
о МРТ в режимах Т2-ВИ, FLAIR, ДВИ
о Рассмотрите также возможность проведения ПЭТ при ПНСКВ в случае отрицательных результатов стандартного МРТ исследования
в) Дифференциальная диагностика:
1. Артериолосклероз:
• При сахарном диабете, АГ, гиперхолестеринемии
• Гиперинтенсивные на Т2-ВИ очаги в глубоком СВ (базальные ганглии, таламусы), полуовальном центре
• Диффузно расположенные сливающиеся гиперинтенсивные области в перивентрикулярном БВ (лейкоареоз)
2. Рассеянный склероз (PC):
• Гиперинтенсивные на Т2-ВИ очаги в структуре БВ
• Перивентрикулярное БВ (каллосептальный переход)
• Поражения мозговой ткани при СКВ не ограничиваются перивентрикулярным БВ, локализуются в области перехода СВ-БВ или в структуре коры/глубоких ядер
3. Антифосфолипидный синдром (не СКВ):
• Спонтанный аборт, тромбоцитопения
• Ранний инсульт, рецидивирующие артериальные + венозные тромбозы
• Инфаркты вариабельных размеров и гиперинтенсивные на Т2-ВИ очаги в структуре БВ
4. Лайм-энцефалопатия:
• Гиперинтенсивные на Т2-ВИ очаги в структуре перивентрикулярного БВ
• Возможно контрастирование, схожее с очагами PC или ОДЭМ
6. Другие васкулиты:
• Первичный ангиит ЦНС, узелковый полиартериит (УПА), гранулематоз Вегенера, болезнь Бехчета, сифилис, синдром Шегрена
г) Патология:
1. Общие характеристики системной красной волчанки сосудов головного мозга:
• Этиология:
о ПНСКВ, вероятно, имеет мультифакторный генез
о Диффузные психоневрологические симптомы:
- Нейрональная дисфункция, опосредованная антителами: антинейрональные, антирибосомальный Р-белок, анти-цитокины
о Очаговые неврологические симптомы:
- Циркулирующие иммунные комплексы → повреждение сосудов
- Активация эндотелиальных клеток цитокинами и активация комплемента → окклюзионная васкулопатия
- Антифосфолипидные антитела (APL-Ab) → макро- и микрососудистый тромбоз
о Поздняя стадия СКВ: ускоренное развитие атеросклероза:
- ↑ комплемента и APL-Ab во внутрисосудистом русле
• Генетика:
о Генетическая предрасположенность к СКВ:
- Гены HLA-DR2, HLA-DR3, нулевые аллели гена комплемента
- Врожденный дефицит комплемента (С4, С2)
• Ассоциированные аномалии:
о СКВ-ассоциированный миелит (поперечный миелит) о Эндокардит Либмана-Сакса, эмболия о АФС
о Синдром задней обратимой энцефалопатии (СЗОЭ)
2. Макроскопические и хирургические особенности:
• Атрофия коры головного мозга, инфарктов, кровоизлияний
• Васкулит → ЦНС ишемия или кровоизлияние (интрапаренхимальное/субарахноидальное)
• Отек → обратимая лейкоэнцефалопатия
• БВ дегенерация, миелин вакуолизация спинного мозга
д) Клиническая картина:
1. Проявления системной красной волчанки сосудов головного мозга:
• Наиболее частые признаки/симптомы:
о Вовлечение в процесс ЦНС наблюдается до 75% случаев:
- Мигрень, судороги, инсульт, хорея
- Поперечная миелопатия, невропатия черепных нервов, асептический менингит
- Психоз, расстройства настроения, острое состояние спутанности сознания, когнитивная дисфункция
о Субклиническое поражение ЦНС при СКВ: преходящее событие
• Клинический профиль:
о Мультисистемное аутоиммунное нарушение с поражением дыхательной, сердечно-сосудистой, мочеполовой системы, ЖКТ, опорно-двигательного аппарата и ЦНС
о Вовлечение в патологический процесс головного мозга может предшествовать развернутой картине СКВ или развиваться по мере течения болезни:
- Чаще всего в течение первых трех лет
о Нарушения психического статуса, диффузные или очаговые неврологические симптомы
о Двигательные нарушения (хорея, паркинсонизм)
о Нередко перекрытие с антифосфолипидным синдромом (АФС)
- 25-40% пациентов, страдающих СКВ имеют АФС
2. Демография:
• Возраст:
о Может развиваться во всех возрастных группах; пик заболеваемости - молодые взрослые (20-45)
• Пол:
о Выраженное преобладание женского пола (5:1 -среди женщин детородного возраста)
• Этническая принадлежность:
о Высокая распространенность среди афроамериканских женщин
• Эпидемиология:
о Заболеваемость СКВ (США): 14,6-50,8 на 100000 человек
о СКВ поражение ЦНС встречается у 30-40% пациентов с СКВ
3. Течение и прогноз:
• Неврологические осложнения ухудшают прогноз СКВ:
о Преходящий неврологических дефицит, хроническое повреждение головного мозга
• Пациенты, страдающие СКВ, у которых обнаруживаются APL-Ab имеют дополнительный риск психоневрологических проявлений
• Показатель смертности при ПНСКВ: 7-40%
4. Лечение:
• Иммунодепрессанты (стероиды, цикпофосфамид) при подозрении на васкулит
• Пожизненная антикоагулянтная терапия APL-Ab-опосредованных тромбоэмболических событий
• Интратекальное введение метотрексата в сочетании с дексаметазоном в тяжелых случаях
• Первичная профилактика ускоренного развития атеросклероза и сужения просвета кровеносных сосудов: профилактический прием аспирина, гиполипидемические препараты
е) Диагностическая памятка:
1. Обратите внимание:
• Дифференцировка активных очагов ПНСКВ от старых представляет трудную задачу
• Проведение МРТ с ДВИ в течение 24 часов после возникновения неврологического события
2. Советы по интерпретации изображений:
• Важнейшая цель диагностической визуализации ПНСКВ: оценка острого очагового (инсультоподобного) неврологического дефицита:
о СКВ-опосредованный васкулит ЦНС
о Тромбоэмболические события, обусловленные васкулопатией или эндокардитом (Либмана-Сакса)
о APL-Ab-опосредованный тромбоз
о Микроангиопатия(включаятромботическуютромбоцитопени-ческую пурпуру)
о Ускоренное развитие атеросклероза
• Отрицательные результаты МРТ головного мозга не исключают СКВ поражения головного мозга
ж) Список литературы:
- Saison J et al: Systemic lupus erythematosus-associated acute transverse myelitis: manifestations, treatments, outcomes, and prognostic factors in 20 patients. Lupus. 24(1)74-81, 2015
- Kaichi Y et al: Brain MR findings in patients with systemic lupus erythematosus with and without antiphospholipid antibody syndrome. AJNR Am J Neuroradiol. 35(1):100-5, 2014
- Steup-Beekman GM et al: Neuropsychiatric manifestations in patients with systemic lupus erythematosus: epidemiology and radiology pointing to an immune-mediated cause. Ann Rheum Dis. 72 Suppl 2: ii76-9, 2013
- Curiel R et al: PET/CT imaging in systemic lupus erythematosus. Ann N Y Acad Sci. 1228:71-80, 2011
Редактор: Искандер Милевски. Дата публикации: 18.3.2019
Аннотация научной статьи по клинической медицине, автор научной работы — Лисицына Ю. Н., Алифирова В. М.
В ряде случаев возникают трудности при дифференциальной диагностике рассеянного склероза и аутоиммунных заболеваний. Обследовано 29 больных с системной красной волчанкой и 29 больных, страдающих рассеянным склерозом. Приведены собственные данные магнитно-резонансных исследований головного мозга у этих больных. Установлено, что наличие очагов усиления Т2-сигнала не является специфическим признаком.
Похожие темы научных работ по клинической медицине , автор научной работы — Лисицына Ю. Н., Алифирова В. М.
Сопоставление данных МРТ-исследования головного мозга при рассеянном склерозе и системной красной волчанке
Лисицына Ю.Н., Алифирова В.М.
Comparison of MRT-research materials of brain in multiple
and lupus erythematosus
Lisitsyna Yu.N., Alifirova V.M.
Сибирский государственный медицинский университет, г. Томск
В ряде случаев возникают трудности при дифференциальной диагностике рассеянного склероза и аутоиммунных заболеваний. Обследовано 29 больных с системной красной волчанкой и 29 больных, страдающих рассеянным склерозом. Приведены собственные данные магнитно-резонансных исследований головного мозга у этих больных. Установлено, что наличие очагов усиления Т2-сигнала не является специфическим признаком.
It appears that sometimes it is difficult to perform differential diagnostics of multiple sclerosis and autoimmune illness. 29 patients were surveyed with lupus erythematosus and 29 patients hue suffer from multiple sclerosis. Here are presented our own results of magnetic resonance imaging of the brain of there patients. It is discovered that existence of nidus of T2 signal increase doesn't appear to be a specific sign.
Демиелинизация — это универсальный ответ центральной нервной системы на любой патологический процесс. Очевидно, что ни собственно демиелинизация, ни определение на МРТ множественных очагов поражения белого вещества не являются специфическими признаками поражения головного мозга. В этой связи изучение места демиелинизирующего процесса при многоочаговом поражении головного мозга представляется важным для определения механизмов развития болезни и разработки патогенетических методов лечения. Патогенетические механизмы развития демиелинизации до сегодняшнего дня до конца не выяснены, но не вызывает сомнений, что ведущая роль в развитии патологического процесса принадлежит аутоиммунным и другим иммунопатологическим процессам. Появление МРТ и КТ значительно упростило постановку диагноза, они позволяют
визуализировать минимальные изменения белого вещества головного и спинного мозга, которые все чаще определяются у лиц молодого возраста и не всегда сопровождаются клинической картиной. Оценка изменений осложняется тем, что небольшие очаги усиления МР-сигнала в режиме Т2 могут наблюдаться и у здоровых людей. По данным F.S. Fazekas и соавт. (1988), четкие очаги в белом веществе устанавливаются у здоровых лиц в возрасте до 50 лет в 2% случаев, до 60 лет — в 24%, до 70 лет — в 50% и во всех случаях в возрасте после 70 лет, что с большой вероятностью выступает проявлением патологии мелких сосудов. Кроме того, ряд больных, страдающих рассеянным склерозом, имеют нормальную картину МРТ головного мозга. Диагностическая точность МРТ возрастает при учете клинической картины и использовании парамагнетиков.
Чаще других клиническую картину, сходную с наиболее типичным представителем демиели-
низирующих заболеваний — рассеянным склерозом (РС), могут иметь ревматические болезни. Диагностику усложняет и тот факт, что ревматические заболевания, как и РС, чаще наблюдаются в молодом возрасте. При ревматических заболеваниях в организме образуются аутоанти-тела, точкой приложения которых считаются все органы и ткани организма, включая миелин. Выраженность симптоматики и количество обострений зависит от продолжительности болезни, активности волчаночного процесса и качества получаемой терапии. Чаще всего приходится проводить дифференциальную диагностику между РС и системной красной волчанкой (СКВ). Иногда СКВ может протекать с ремиссиями и экзацербациями, кроме того, она, как и рассеянный склероз, чаще встречается у молодых женщин.
Неврологические осложнения обычно возникают в течение первого года болезни, а в ряде случаев они представляют первые симптомы СКВ. Наиболее частыми признаками этого заболевания со стороны нервной системы выступают нарушения памяти и внимания, что довольно характерно и для рассеянного склероза. По данным различных авторов, психические расстройства могут наблюдаться у 60% больных. Кроме того, иногда могут поражаться черепные нервы, в частности зрительный нерв. Может иметь место сочетание неврита зрительного нерва с различными миелопатиями, что тоже может ошибочно трактоваться как рассеянный склероз. Миелопатия чаще всего является результатом ишемии спинного мозга на фоне васкулита, но может быть и результатом деми-елинизации проводников спинного мозга. У большей части больных СКВ наблюдаются головные боли, астения, синдром вегетативно-сосудистой дисфункции. На ранних стадиях могут быть эпилептические припадки. Почти у каждого второго больного за время болезни возникает не менее одного эпилептического припадка. Парезы и параличи встречаются редко и могут быть полностью обратимы.
При проведении МРТ у пациентов с СКВ могут обнаруживаться очаги усиления Т2-сигна-ла как в сером, так и в белом веществе голов-
ного мозга, при этом у 30% больных имеют место очаги размером более 6 мм, что считается одним из диагностических МРТ-критериев, предложенных в качестве характерных для РС, а очаги в мозжечке и стволе мозга нередко отсутствуют.
Цель работы — установить параллели между данными магнитно-резонансной томографии головного мозга при заболеваниях, сопровождающихся явлениями демиелинизации.
Материал и методы
Было проведено МРТ-обследование головного мозга 29 пациентам, страдающим СКВ (19 мужчин и 20 женщин) и 29 пациентам с РС (20 мужчин и 19 женщин). Все обследования проводились в лаборатории МРТ НИИ кардиологии ТНЦ СО РАМН (г. Томск) на аппарате «Siemens
0,2 Тл). Исследование проводилось по стандартной методике с получением Т1- и Т2-взве-шенных изображений в аксиальных и сагиттальных плоскостях. У всех пациентов были обнаружены очаги изменения сигнала. Полученные данные МРТ оценивались по локализации очагов и частоте встречаемости того или иного вида очагов.
Результаты и обсуждение
У пациентов обеих групп при проведении МРТ головного мозга выявлялись гиперинтенсивные очаги в Т2-режиме. Большая часть очагов остается асимптомной. Количество, размеры и локализация очагов слабо коррелируют со степенью инвалидизации. Из таблицы видно, что и для СКВ, и для РС наиболее часто встречающейся локализацией очагов является перивентрикулярная, которая составила соответственно 44,8 и 93,1%, но при рассеянном склерозе они встречались достоверно чаще. Признаки наружной и внутренней гидроцефалии встречались соответственно в 44,8 и 24,1% при СКВ и в 55,1 и 31,0% при рассеянном склерозе. При рассеянном склерозе также наиболее значима локализация очагов демиелинизации в мозжечке и стволе мозга. Данные по количе-
ственному и процентному соотношению представлены в таблице.
Локализация очагов демиелинизации при рассеянном склерозе и системной красной волчанке
Локализация СКВ (29 человек) РС (29 человек)
Перивентрикулярно 18 44,8 27 93,1
Ствол 11 37,9 19 65,5
Мозжечок 1 3,4 9 31,0
Кора головного мозга 2 6,8 4 13,8
Сливные очаги 1 3,4 0 0
Признаки наружной гидроцефалии 13 44,8 16 55,1
Признаки внутренней гидроцефалии 7 24,1 9 31,0
3. Бинар В.В., Позер Ч.М. Лабораторные методы в диагностике рассеянного склероза // Рассеянный склероз. 2003. № 1. С. 7—14.
5. Пизова Н.В. Клинико-иммунологические взаимосвязи при некоторых системных ревматических заболеваниях // Нейроиммунология. 2003. Т. 1.
6.Пизова Н.В. Дифференциальная диагностика рассеянного склероза и системных васкулитов // Журн. неврологии и психиатрии. 2004. № 10. С. 4—8.
7.Шмидт Т.Е., Яхно Н.Н. Рассеянный склероз. М.: Медицина, 2003.160 с.
8. Шмидт Т.Е. Дифференциальная диагностика рассеянного склероза // Невролог. журн. 2004.
Нейровизуализационная диагностика — высокочувствительный, но неспецифический метод. Наличие очагов той или иной локализации не является патогномоничным признаком ни для РС, ни для СКВ, а требует дифференцирования с широким кругом многоочаговых поражений головного мозга. Для правильного установления диагноза необходим точный и максимально подробный сбор анамнеза, учет общепринятых критериев диагностики. Особенную осторожность следует проявлять, когда клиническая картина заболевания не противоречит рассеянному склерозу, а МРТ указывает на многоочаговое поражение головного мозга.
1.Болезни нервной системы: Руководство для врачей: В 2 т. / Под ред. Н.Н. Яхно, Д.Р. Штульма-на. М.: Медицина, 2005. 480 с.
УВАЖАЕМЫЕ ЧИТАТЕЛИ! Предлагаем вам подписаться на наш журнал с любого номера
В 2008 году стоимость подписки на полугодие — 1000 рублей, на год — 2000 рублей.
• Без почтовых наценок.
• С любого месяца.
• Со своего рабочего места.
Если вы являетесь автором публикаций или хотите приобрести наш журнал, он будет выслан вам наложенным платежом при заполнении заявки. Стоимость приобретения одного номера 400 рублей. Заявку на приобретение журнала нужно выслать по адресу редакции: 634050, г. Томск, пр. Ленина, 107,
Компьютерная томография позволила выявить при мигрени выраженные структурные нарушения: зоны пониженной плотности (инфаркты) в веществе мозга, увеличение размеров желудочков, расширение подпаутинных пространств.
В ряде случаев мигрень в течение многих лет может быть единственным клиническим признаком СКВ, приступ болей купируется лишь кортикостероидами. При обследовании у этих больных выявляют серологические признаки СКВ.
В 17—50% случаев при СКВ описаны разные виды судорожных припадков: большие, малые, по типу височной эпилепсии. Судороги обычно наблюдаются в период обострения СКВ, но могут предшествовать в течение нескольких лет другим симптомам болезни. Связь судорог с приемом больших доз кортикостероидов не установлена, так же как и назначение противосудорожных препаратов не ухудшало течения СКВ.
Поражение черепных нервов наблюдается почти у 1/3 больных. Параличи черепных нервов, связанные с СКВ, обычно сопровождаются офтальмоплегией, мозжечковыми, пирамидными симптомами, нистагмом [Gordon Т., Dunn Е., 1990; Hagen N. et al., 1990; Cuenca R. et al., 1991]. Глазная симптоматика может развиться в течение нескольких часов.
Причинами зрительных нарушений являются вазоокклюзионная болезнь (окклюзия центральной артерии сетчатки, вен сетчатки) , ретинопатия, ишемия зрительных проводящих путей, а также неврит зрительного нерва. Описано 28 случаев неврита зрительного нерва, причем в 14 случаях он имел место в дебюте заболевания.
Наиболее частые признаки неврита зрительного нерва: резкое одно или двустороннее снижение остроты зрения, полная слепота, скотома, сужение полей зрения, боль в области глазного яблока, соответствующая офтальмоскопическая картина. В основе процесса может лежать как васкулит, так и демиелинизирующий процесс. Необходим настойчивый поиск системных проявлений при СКВ, когда имеется лишь эта симптоматика.
Гемипарез — довольно редкое осложнение СКВ, он может быть полностью обратимым. При поражении магистральных сосудов гемипарез является стойким.
Преходящие нарушения мозгового кровообращения наблюдаются в 31,5% случаев и характеризуются общемозговой, очаговой или смешанной симптоматикой, сохраняющейся не более 24 ч. Эти нарушения могут развиваться в вертебробазилярном сосудистом бассейне (системное головокружение, сопровождающееся тошнотой, рвотой, горизонтальным нистагмом, появлением пелены, полос, звездочек перед глазами), в каротидном бассейне (пирамидные симптомы, нарушение чувствительности, речи по типу моторной афазии, двигательные нарушения).
R. Asherson и соавт. (1987) описал 4 необычных случая СКВ, осложнившейся повторными инсультами и прогрессирующей деменцией. У этих больных выявлены сетчатое ливедо, мигрень, тромбоз глубоких вен, антитела к фосфолипидам. Данное осложнение, а также церебральные инфаркты связывают с присутствием этих антител [Herkes G. et al., 1989; Fields К. et al., 1990]. Тромботическая окклюзионная церебральная болезнь вследствие васкулита при СКВ наблюдается редко.
СКВ может сочетаться с хореей, которая обычно развивается в начале заболевания. Отмечена ассоциация хореи с повышенными титрами антифосфолипидных антител, которые в свою очередь являются маркерами тромбозов при СКВ. На этом основании предполагают, что хорея возникает в результате тромбоза мелких сосудов, снабжающих базальные ядра головного мозга, в области которых фосфолипиды связываются антифосфолипидными антителами [Khamashta М. et al., 1988].
Гемиплегия и параплегия — нечастое, но очень тяжелое проявление СКВ. Среди 200 больных, наблюдавшихся до 1970 г. в Институте ревматологии АМН СССР, у 21 больной отмечено поражение спинного мозга. Симптомами спинального синдрома были расстройства сфинктеров, чувствительности, гемипарапарезы, гемипара-тетрапараличи [Насонова В. А., 1972].
Смерть наступила от кровоизлияния в головной мозг. У второй больной СКВ 48 лет с тетраплегией, развившейся до начала других симптомов болезни, наблюдалось значительное улучшение на фоне больших доз кортикостероидов, восстановилась работа сфинктеров, она стала передвигаться с костылями, затем с палочкой и более 10 лет была в удовлетворительном состоянии на поддерживающих дозах кортикостероидов. Смерть наступила от инфаркта миокарда в возрасте 60 лет. Диагноз в начале болезни было трудно установить, так как другие системные проявления СКВ практически отсутствовали, лишь в крови обнаруживали LE-клетки.
У больных может наблюдаться картина, подобная рассеянному склерозу. К развитию поперечного миелита приводят ишемический некроз и демиелинизация волокон спинного мозга. Острый поперечный миелит встречается редко, но оказывает значительное влияние на выживаемость больных СКВ, поэтому его следует распознавать и лечить как можно раньше. У женщин репродуктивного возраста при развитии идиопатического поперечного миелита :ледует иметь в виду СКВ, так как поперечный миелит может предшествовать достоверной клинической картине этого заболевания [Алекберова 3. С., Фоломеева О. М., 1991 ].
Довольно часто при СКВ встречаются психические нарушения, которые делятся на следующие группы: 1) аффективные синдромы (депрессивный или маниакальный); 2) органические мозговые синдромы (дезориентация, снижение интеллекта, памяти); 3) шизофреноподобный и 4) смешанный. По данным специального теста индивидуального обследования больного (MMPI), у 61% больных СКВ выявлены психопатологические синдромы: ипохондрия, депрессия, истерия, часто наблюдаются тревожные реакции.
Неврастенический синдром может быть единственным признаком патологии нервной системы, а также сочетаться с Органическими симптомами поражения ЦНС. Обычно психические симптомы полностью обратимы, хотя и достаточно тяжелы по течению. Психические нарушения развиваются на фоне основного заболевания, большинство авторов не рекомендуют уменьшать дозу глюкокортикостероидов при их возникновении. При изучении вопроса о связи психических нарушений с приемом глюкокортикостероидов отмечалось, что вероятность развития стероидных психозов составляет менее 5%. Однако в каждом конкретном случае следует учитывать влияние их на развитие психозов или нарушение настроения.
В Институте ревматологии АМН СССР мы наблюдали психические нарушения более чем у 50% больных СКВ. Было несколько суицидальных попыток на фоне острого психоза и в период депрессивного состояния.
Периферическая нейропатия, по данным зарубежных авторов, не столь частая патология при СКВ и более характерна для узелкового полиартериита. Однако среди больных СКВ в Институте ревматологии АМН СССР В. В. Михеев (1964) выявил большой процент полинейропатий с той особенностью, что при отсутствии двигательных расстройств имелись значительные нарушения чувствительности, преимущественно поверхностной (болевой, температурной) . В последующих наших наблюдениях при тщательном осмотре невропатологом расстройства чувствительности, парестезии обнаруживали у большинства больных СКВ.
Поражение периферических нервов может протекать по типу распространенной мононейропатии или симметричной полинейропатий, иногда развивается синдром Гийена — Барре.
Как первое проявление СКВ периферическая нейропатия встречается крайне редко, в основе ее лежит васкулит лейкоцитокластического типа, хорошо поддающийся терапии глюкокортикостероидами. 4.3. Лабораторные данные
Диагностически важно выявление LE-клеток, которые обнаруживают у 70—80% больных СКВ. LE-клетки представляют собой нейтрофилы, содержащие фагоцитированное включение, гомогенно окрашивающееся эозином в фиолетоволиловый цвет. Включение представляет собой обломки ядер поврежденных клеток. Собственное ядро нейтрофила при этом оттеснено к периферии. Процесс образования LE-клеток требует наличия антител, реагирующих с комплексом ДНК — гистон, и комплемента. При резко сниженном уровне комплемента LE-клетки не выявляются или могут быть обнаружены так называемые LE-тельца (нефагоцитированный ядерный материал).
Практически у всех больных СКВ выявляют те или иные антинуклеарные антитела. Только 5% больных отрицательны по антинуклеарным антителам. Большое диагностическое значение имеет обнаружение антител к нативной (двуспиральной) ДНК. Согласно Е. Tan (1988), антитела к двуспиральной ДНК выявляют при СКВ у 50%, к односпиральной у 60—70%, к гистону у 70%, к Sm-антигену у 30—40%, Ro (SSA) у 30—40%, a La (SSB) у 15%. Менее чем в 5% выявляют антинуклеарные антитела Scl-70 и др.
Для скрининг-диагностики используется выявление антинуклеарного фактора — антител к цельному ядру клетки. Однако низкая специфичность теста (положительный тест встречается при других ревматических болезнях, туберкулезе, лепре, различных инфекционных заболеваниях) снижает его ценность для диагноза СКВ. Имеют большое значение лишь высокие титры (более 1:100) и характер свечения. Так, для СКВ характерны периферическое и гомогенное свечение.
У большинства больных обнаруживают также криопреципитины, циркулирующие иммунные комплексы в сыворотке и плазме, а также РФ в низких титрах в 5—40% случаев. С помощью специальных методов выявляют антитела к лейкоцитам (гранулоцитам, В-клеткам, Т-клеткам), тромбоцитам (даже при отсутствии тромбоцитопении), так же как и положительный тест Кумбса при отсутствии гемолиза.
Гипергаммаглобулинемия — нередкий признак при СКВ. Часто повышен уровень IgG, IgM. Уровень IgA снижен при СКВ чаще, чем в популяции [Klippel J., Decker J., 1987].
Характерно для активной СКВ снижение уровня комплемента CHso и его компонентов, особенно СЗ.
Из других лабораторных показателей следует отметить анемию. Анемия нормоцитарная и нормохромная имеется практически постоянно у всех больных СКВ. Гемолитическая анемия наблюдается не так часто и связана обычно с высокой активностью СКВ, развитием гематологического криза.
Лейкопения, особенно лимфоцитопения, встречается у большинства больных, хотя отмечены случаи манифестирования СКВ с лейкоцитоза (как правило, у мужчин). СОЭ обычно увеличена при высокой активности болезни, но нормализуется довольно быстро под действием адекватной терапии. Характерна тромбоцитопения, число тромбоцитов может быть в пределах 50•10 9 /л.
В последнее время часто упоминают о наличии в крови больных СКВ люпусных антикоагулянтов (группа специфических антител) [Cervera R. et al., 1990; Padmakumar К. et aL, 1990]. Люпусные антикоагулянты гетерогенны, но подразделяются в настоящее время на две большие группы: 1) антитела к специфическим факторам свертывания (факторы VIII, IX и XII); 2) антитела, реагирующие с фосфолипидами, которые, как показано in vitro, вмешиваются в процесс коагуляции, повышая риск как венозных, так и артериальных тромбозов. При наличии антител первой группы повышается риск кровотечений, наблюдается выраженная тромбоцитопения.
Появившиеся в последнее время теории, объясняющие нарушения в системе свертывания при наличии люпусных антикоагулянтов у больных СКВ, отдают предпочтение положению, согласно которому антитела задерживают высвобождение простациклина, ингибируя выход арахидоновой кислоты из эндотелия клеточных мембран фосфолипидов. Таким образом, в конечном итоге замедление высвобождения простациклина как главного ингибитора агрегации тромбоцитов предрасполагает к тромбозам, что, как полагают, ведет к внутриутробной смерти плода и спонтанным абортам. Наличием антител к фосфолипидам при СКВ обусловлена и ложноположительная реакция Вассермана у 15—20% больных.
В последнее время сообщается об обнаружении у больных СКВ большого количества разнообразных антител, в частности, реагирующих с гистоном и вызывающих гиперлипопротеинемию (тип I), антител к рецепторам инсулина и др. [Klinman D. М., Steinberg A. D., 1988].
Читайте также:


