Системная красная волчанка патологическая анатомия
Большая медицинская энциклопедия
Авторы: Л. В. Кактурский, В. А. Насонова, А. И. Струков, А. С. Тиганов, Л. Я. Трофимова.
Системная красная волчанка, будучи представителем группы коллагеновых болезней, характеризуется генерализованным распространением патологического процесса, охватывающего все органы и системы, что обусловливает клинико-анатомический полиморфизм заболевания. Генерализация вызвана циркуляцией в крови иммунных комплексов, повреждающих сосуды микроциркуляторного русла, следствием чего является системная прогрессирующая дезорганизация соединительной ткани.
Иммунопатологические реакции подтверждаются усилением функции органов иммуногенеза, преципитацией в стенках сосудов и в поражённых тканях иммунных комплексов с появлением иммунокомпетентных клеток . Повреждение сосудов микроциркуляции проявляется распространёнными васкулитами деструктивного или пролиферативного характера . В эндотелии капилляров при электронно-микроскопическом исследовании выявляются своеобразные тубулярные образования, похожие на рибонуклеопротеид парамиксовируса и, возможно, играющие этиологическая роль.
Специфику тканевых реакций при системной красной волчанке обусловливают признаки патологии клеточных ядер:
- базофилия фибриноида,
- кариорексис,
- гематоксилиновые тельца,
- LE клетки,
- центральный хроматолиз.
Базофилия фибриноида обусловлена примесью кислых продуктов ядерного распада. Гематоксилиновые тельца, описанные в 1932 году Л. Гроссом, представляют собой набухшие ядра погибших клеток с лизированным хроматином. LE-клетки, или клетки красной волчанки, – это зрелые нейтрофилы, цитоплазма которых почти целиком заполнена фагоцитированным ядром погибшего лейкоцита. Собственное ядро при этом оттеснено к периферии. Их можно встретить в синусах лимфатических узлов, в мазках-отпечатках из воспалительного экссудата, например, из пневмонических фокусов. Центральный хроматолиз проявляется вымыванием хроматина из центра клеточных ядер с просветлением последних.
Наиболее характерные изменения при системной красной волчанке отмечаются в почках, сердце, селезёнке. Поражение почек характеризуется развитием волчаночного гломерулонефрита, при микроскопическом исследовании проявляющегося в двух формах:
- с характерными признаками системной красной волчанки;
- без характерных признаков системной красной волчанки (В. В. Серов , 1974).
К характерным признакам относятся:
В основе развития волчаночного гломерулонефрита лежит повреждение почечных клубочков иммунными комплексами. При иммунофлуоресцентной микроскопии в клубочках обнаруживается свечение иммуноглобулинов, комплемента, фибрина. При электронно-микроскопическом исследовании выявляются эквиваленты иммунных комплексов в виде депозитов. При локализации последних на субэпителиальной поверхности базальной мембраны отмечается повреждение отростков подоцитов, образование шиповидных выростов мембраны, что обозначают как мембранозная трансформация.
В клинике при этом часто отмечается нефротический синдром. Пролиферативная реакция, по мнению В. В. Серова, высказанному в работах 1974 года, связана с размножением мезангиальных клеток. В исходе волчаночного нефрита развивается вторичное сморщивание почек.
Возможно развитие волчаночного пневмонита, протекающего по типу интерстициальной пневмонии с васкулитами и клеточной инфильтрацией интерстициальной ткани. Поражение лёгких может быть связано с присоединением вторичной инфекции.
Волчаночный процесс может поражать печень. При этом в портальных трактах наблюдают лимфоплазмоцитарную инфильтрацию, дистрофию гепатоцитов.
С васкулитами связано поражение нервной системы при системной красной волчанке.
Висцеральные поражения часто сочетаются с поражением опорно-двигательного аппарата и кожи. При высокой активности заболевания в скелетных мышцах определяется картина острого очагового миозита. В суставах может развиваться картина острого синовита с преобладанием экссудативных реакций и обычно без последующих деформирующих процессов.
При микроскопическом исследовании кожи поражённых и внешне непоражённых участков у 70-80% больных обнаруживаются васкулиты, чаще пролиферативные. Иммунофлуоресцентное исследование выявляет свечение иммуноглобулинов на базальной мембране в области дермо-эпидермального стыка.
Осложнения и проявления системной красной волчанки, ведущие к смерти больных:
- почечная недостаточность,
- очагово-сливная пневмония,
- васкулиты,
- анемия,
- сепсис,
- инфаркты головного мозга, сердца.
Эти заболевания имеют яркие морфологические признаки. На морфологическую картину системной красной волчанки накладывает отпечаток кортикостероидная терапия, следствием которой являются угнетение реакции органов иммуногенеза, атрофия надпочечников, остеопороз, ареактивные язвы желудочно-кишечного тракта, признаки синдрома Иценко-Кушинга, иногда – вспышка туберкулёза, сепсиса. Активное лечение вызвало лекарственный патоморфоз заболевания, характеризующийся преобладанием хронических форм болезни над острыми, возрастанием удельного веса пролиферативных процессов, склеротических изменений, снижением частоты кариорексиса, гематоксилиновых телец, эндокардита Либмана-Сакса.
Для прижизненной морфологической диагностики исследуют материал биопсии почек, кожи, скелетных мышц с обязательным применением иммунофлуоресцентных методов.
При системной красной волчанке очевидна роль нарушений гуморального звена иммунитета с развитием органонеспецифических аутоиммунных реакций, что проявляется гиперфункцией В-лимфоцитов и широким спектром циркулирующих аутоантител – к цельным ядрам клеток и отдельным ингредиентам ядра (ДНК, нуклеопротеид), а также лизосомам, митохондриям, кардиолипидам (ложноположительная реакция Вассермана), свёртывающим факторам крови, эритроцитам, тромбоцитам, лейкоцитам, агрегированному γ-глобулину и др. Эти антитела, являясь антителами – свидетелями происшедшего повреждения, способны формировать циркулирующие иммунные комплексы, которые откладываются на базальных мембранах почек, кожи и др., вызывают их повреждение с развитием воспалительной реакции.
Таков иммунокомплексный механизм развития люпус-нефрита, васкулитов и др. Наличие комплекса ДНК – антитело к этой ДНК и комплемента доказано выделением из ткани почки антител к ДНК, а сами иммунные комплексы обнаружены методом иммунофлуоресценции .
Накоплено много фактов, указывающих, что имеет место дисбаланс гуморального и клеточного звеньев иммунитета. Последнее проявляется различными реакциями гиперчувствительности замедленного типа, снижением содержания Т-лимфоцитов.
Наличие в отдельных семьях системной и дискоидной красной волчанки, различных аутоиммунных болезней, фотосенсибилизации и непереносимости лекарственных препаратов, обнаружение широкого диапазона циркулирующих аутоантител у членов этих семей позволяют думать о роли генетического предрасположения в развитии болезни, однако конкретные механизмы этого предрасположения ещё не известны.
Экспериментальные модели системной красной волчанки – болезнь новозеландских мышей (NZB, NZW и их гибридов NZB/NZW F1) и собак особых генетических линий (canine lupus) – подтверждают высказанные выше положения, поскольку эти модели, безусловно, характеризуются генетическим предрасположением, дисбалансом в гуморальном и клеточном звеньях иммунитета и вертикальной передачей онкорнавируса С у новозеландских мышей.
См. также: Аутоаллергические болезни, Коллагеновые болезни.
Большая медицинская энциклопедия 1979 г.
 |
Последнее обновление страницы: 17.11.2014 Обратная связь Карта сайта
В литературе описаны гистопатологические изменения в легких [Olsen, Levek, 1970; Fraire et al., 1971]. У больных с плевральным выпотом плевра плотно инфильтрирована лимфоцитами и плазматическими клетками, но обычно нет признаков васкулита. Линейные тени, видимые на рентгенограмме, иногда обусловлены только васкулитом и инфарктом легкого. В других случаях они, видимо, представляют собой проявления линейного ателектаза, причина которого неясна [Hoffbrand, Beck, 1965].
Наконец, в пекоторых случаях эти тени означают распространение плеврального экссудата вдоль перегородочных линий. Только в 4 из 23 случаев, исследованных Olsen и Lever (1970), было увеличено количество коллагена в альвеолярных стенках, что типично для диффузного фиброзирующего альвеолита. В некоторых случаях пятнистые тени на рентгенограмме объяснялись неспецифической инфильтрацией лимфоцитами и моноиуклеарами наряду с вариабельным количеством экссудата внутри альвеол.
В частности, изменения в сосудистой стенке могут быть мало выражены.
Иммунологические признаки. Клетки LE. Этот феномен впервые описан Hargreaves и соавт. (1948), отметившими появление характерных клеток при инкубации костного мозга со свернувшейся кровью больного, страдавшего системной красной волчанкой. Клетка LE является сегменто-ядерным гранулоцитом с большими базофильными включениями.
Позднее было установлено, что сыворотка от больных системной красной волчанкой стимулирует образование клеток LE при инкубации с нормальным костным мозгом [Haserick et al., 1950], а предварительная адсорбция сыворотки ядрами поврежденных клеток предупреждает этот феномен. В дальнейшем оказалось, что этот фактор представляет собой IgG-антитела против ДНК-гистона [Holman et al., 1959].
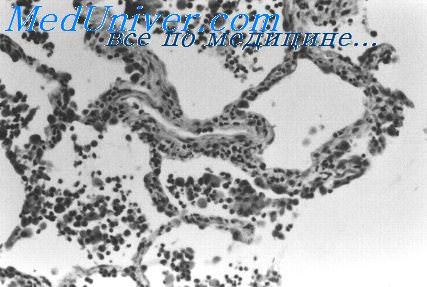
Процесс образования клеток LE состоит из двух стадий: вначале антитела (фактор LE) реагируют с ДНК-гистоном из ядер поврежденных клеток. Для этого взаимодействия, видимо, необходимо присутствие сегмецтоядерных гранулоцитов, возможно, служащих источником лизосомальных ферментов. На втором этапе происходит фагоцитоз сенсибилизированных ядер живыми сегментоядерными клетками. Этот этап требует присутствия комплемента.
Ниже мы будем обсуждать связь между клетками LE и наличием других антиядерных антител. В общем клетки LE очень редко встречаются при других заболеваниях легких, даже если имеется высокий титр антиядерных антител [Haslam, 1976].
Легче всего обнаружить антиядерные антитела при помощи двухслойного метода иммунофлюоресценции па субстратах печени, ткани щитовидной железы или других тканей (вид животных не имеет значения, и можно пользоваться тканями человека, крыс или мышей) [Holborow et al., 1957]. В принципе этот метод простой, однако необходимо тщательно контролировать ряд переменных факторов для того, чтобы можно было сравнивать результаты, полученные в разных центрах.
Если отношения флюоресцеина к белку в конъюгированных антисыворотках слишком высокое, могут быть получены неспецифические, ложноположительные результаты, если это отношение слишком низкое, то результаты будут ложноотрицательными. Обычно рекомендуется отношение около 2 : 1 или 4:1, все же необходимо сверить каждую новую партию конъюгата со стандартной антисывороткой, положительной на антиядерные антитела, для того чтобы титры антител, выявляемые методом иммунофлюоресценции, были постоянными. Чувствительность теста зависит от источника света и оптической системы.
Для возможности сравнения результатов исследования разных групп больных важно также пользоваться стандартным разведением сыворотки. Обычно при предварительных поисках антиядерных антител сыворотку разводят в отношении 1 : 10, так как при использовании чистых или цельных сывороток ядерная флюоресценция будет обнаружена у ряда клинически здоровых людей. Даже при разведении 1 : 10 у части здоровой популяции можно найти низкие титры антиядерных антител, чаще у женщин, чем у мужчин, особенно у пожилых [Beck, 1963; Svec, Veit, 1965], поэтому для правильной интерпретации результатов нужно обязательно обследовать контрольную группу, подобранную по возрасту и полу.
Пользуясь методом иммунофлюоресценции, который требует в конечном счете визуальной интерпретации (в такой же мере как, например, рентгенограмма грудпой клетки), необходимо следить за колебанием результатов, получаемых одним и тем же наблюдателем и разными наблюдениями [Hodson, Turner-Warwick, 1975].
Системная красная волчанка (болезнь Либмана-Сакса) - острое или хроническое системное заболевание соединительной ткани с выраженной аутоиммунизацией и преимущественным поражением кожи, сосудов и почек. Системная красная волчанка (СКВ) - болезнь молодых женщин, составляющих до 90% заболевших. Однако возможно заболевание у детей и пожилых женщин, редко у мужчин.
Этиология. Накопилось достаточно фактов в пользу вирусной этиологии СКВ. В эндотелиальных клетках, лимфоцитах и тромбоцитах крови больных СКВ при электронно-микроскопическом исследовании обнаружены вирусоподобные включения. У больных СКВ и их родственников выявлены лим-фоцитотоксические антитела, являющиеся маркерами персистирующей вирусной инфекций, и антитела к двухспиральной (вирусной) РНК- Кроме того, при СКВ находят в высоких титрах циркулирующие антитела к вирусам кори, краснухи, парагриппа и другим РНК-содержащим вирусам из группы парамиксовирусов. Однако не исключают, что вирусная инфекция при СКВ развивается вторично на фоне клеточного иммунодефицита. Большое значение имеет наследственное предрасположение.
Патогенез. Развитие болезни связывают с нарушением регуляции гуморального и клеточного иммунитета, снижением Т-клеточного контроля за счет поражения Т-лимфоцитов вирусом. Клинико-лабораторные и иммуноморфологические исследования показывают, что при СКВ имеет место сенсибилизация организма компонентами клеточных ядер (ДНК). В пусковом механизме иммунных нарушений играют роль не только вирусы, но и инсоляция, наследственные факторы. Гуморальные иммунные реакции связаны с наличием в плазме крови широкого спектра аутоантител к различным компонентам ядра и цитоплазмы (к ДНК, РНК, гистонам, нуклеопротеидам), эритроцитам, лимфоцитам, тромбоцитам, но преимущественно к нативнои ДНК- В крови появляется большое количество иммунных комплексов, которые вызывают в тканях воспаление и фибриноидный некроз (проявления гиперчувствительности немедленного типа). Патогенное действие клеточных иммунных реакций (гиперчувствительности замедленного типа) представлено лимфомакрофагальными инфильтратами, разрушающими тканевые элементы. Под влиянием лечения СКВ принимает более медленное и доброкачественное течение.
Патологическая анатомия . Изменения при СКВ отличаются большим разнообразием. Заболевание носит выраженный генерализованный характер, отсюда необычайный клинический и морфологический его полиморфизм, создающий большие трудности в диагностике. Изменения, которые обнаруживают при вскрытии умершего, не имеют каких-либо характерных признаков. Патолого-анатомический диагноз обычно устанавливается по совокупности морфологических признаков, а также данных клинического обследования. Однако микроскопическая картина позволяет выяснить признаки, характерные для этого заболевания. Наиболее яркие изменения при СКВ развиваются в рыхлой соединительной ткани (подкожной, околосуставной, межмышечной), в стенках сосудов микроциркуляторного русла, в сердце, почках и органах иммунокомпетентнои системы.
Разнообразные тканевые и клеточные изменения можно разбить на 5 групп. Кпервой группе относятся острые некротические и дистрофические изменения соединительной ткани. Наблюдаются все стадии прогрессирующей дезорганизации соединительной ткани, фибриноидные изменения и некроз стенок мелких кровеносных сосудов, особенно микроциркуляторного русла. Фибриноид при СКВ имеет свои особенности: в нем содержится большое количество распавшегося ядерного белка и глыбок хроматина.
Вторая группа тканевых изменений при СКВ представлена подострим межуточным воспалением всех органов, включая нервную систему, с вовлечением в процесс сосудов микроциркуляторного русла (капилляриты, артериолиты, венулиты). Среди клеток воспалительного инфильтрата преобладают лимфоциты, макрофаги, плазматические клетки. Воспалительный процесс разной интенсивности возникает ив серозных оболочках (полисерозит).
Четвертая группа представлена изменениями иммунокомпетентнои системы. В костном мозге, лимфатических узлах, селезенке обнаруживаются очаговые скопления лимфоцитов и плазматических клеток, проду- цирующих иммуноглобулины. Встречается гиперплазия вилочковой железы с лимфоидными фолликулами. Отмечается повышенная фагоцитарная активность макрофагов. В селезенке и лимфатических узлах появляются белковые преципитаты, возникающие в результате диспротеиноза.
К пятой группе изменений относится ядерная патология, наблюдаемая в клетках всех органов и тканей, но главным образом в лимфатических узлах. Конфигурация ядер сохраняется, но они постепенно теряют ДНК и при окраске ядерными красителями становятся бледными. При гибели клетки ядро определяется в виде светло окрашенного ядерными красителями тела, в дальнейшем оно распадается на глыбки. Такие ядра называют гематоксилиновыми тельцами, которые считают специфичными для СКВ. В связи с появлением антиядерных антител <волчаночный фактор) наблюдается еще один иммунопатологический феномен, характерный для СКВ. Он состоит в том, что нейтрофилы и макрофаги фагоцитируют клетки с поврежденными ядрами и образуют так называемые волчаночные клетки. Обнаружение их в крови является одним из достоверных признаков СКВ. Эти клетки могут появляться в костном мозге, селезенке, лимфатических узлах, стенке сосудов.
Все пять групп тканевых и клеточных изменений при СКВ обычно обнаруживаются в разных сочетаниях, но выраженность их может быть разной в зависимости от остроты и длительности течения болезни.
Висцеральные проявления системной красной волчанки различны. Сердце при СКВ поражается в '/з случаев; изменения могут наблюдаться во всех его слоях - эндокарде, миокарде, перикарде. У части больных развивается абак-териальный бородавчатый эндокардит, названный по имени описавших его авторов эндокардитом Либмана и Сакса.
Как уже говорилось, сосуды разного калибра подвергаются значительным изменениям, особенно сосуды микроциркуляторного русла - возникают артериолиты, капилляриты и венулиты. В стенке аорты в связи с поражением ее микрососудов появляются вторичные изменения в виде эластолиза и мелких рубчиков в средней оболочке. В разных органах васкулиты вызывают вторичные изменения - дистрофию паренхиматозных элементов, некроз.
Почки часто поражаются при СКВ. Возникает два варианта гломеруло-нефрита: один с характерными морфологическими признаками - волчаночный нефрит, другой - без этих признаков, имеющий обычную картину гломеруло-нефрита При волчаночном нефрите почки увеличены, пестрые, с участками кровоизлияний. При микроскопическом исследовании волчаночный нефрит характеризуется наличием патологических изменений в ядрах (гематоксилиновые тельца), утолщением капиллярных мембран клубочков, принимающих вид проволочных петель, появлением гиалиновых тромбов и очагов фибриноидного некроза с фиксацией в них иммунных комплексов. В исходе волчаночного нефрита может возникать сморщивание почек с последующим развитием уремии.
Суставы вовлекаются в патологический процесс, однако изменения не достигают большой степени и редко сопровождаются деформацией (в таких случаях заболевание приобретает большое сходство с ревматоидным артритом). Гистологически в синовиальной оболочке выявляется клеточный инфильтрат, состоящий из макрофагов и плазматических клеток, встречаются склерозированные ворсинки, развиваются васкулиты. В околосуставной ткани наблюдаются участки мукоидного и фибриноидного набухания и поля склероза.
На коже боковых поверхностей лица симметрично появляются красные, слегка шелушащиеся участки, соединенные узкой красного цвета полосой на переносице (фигура бабочки). При обострении и прогрессировании болезни появляются высыпания и на других участках тела. С течением времени пятна приобретают коричневатый оттенок. При гистологическом исследовании в собственно коже в острых случаях видны отек и капилляриты, в артериолах наблюдаются фибриноидные изменения, вплоть до некроза. При затихании процесса в стенке сосудов и вокруг них появляются лимфоциты и макрофаги. Развиваются склероз, гиперкератоз, атрофия потовых и сальных желез, что ведет к облысению.
Смерть больных наступает чаще всего от почечной недостаточности или инфекции (сепсис, туберкулез).
- ЖАНРЫ 360
- АВТОРЫ 261 233
- КНИГИ 602 215
- СЕРИИ 22 622
- ПОЛЬЗОВАТЕЛИ 567 848
Четвертое издание учебника (третье вышло в 1993 г. ) состоит из двух частей — общей и частной патологической анатомии. Во всех разделах учебника приведены материалы, полученные с помощью современных методов морфологического исследования. В первой части описаны общепатологические процессы, а также представлены данные о патологии клетки, шоке, склерозе. Во второй части рассмотрена патологическая анатомия болезней, изложенная по нозологическому принципу.
Анатолий Иванович Струков, Виктор Викторович Серов
Общая патологическая анатомия
Патология клеточного ядра
Структура и размеры ядер
Форма ядер и их количество
Структура и размеры ядрышек
Хромосомные аберрации и хромосомные болезни
Изменения мембран и патология клетки
Изменения клеточных мембран.
Нарушения мембранного транспорта.
Изменения проницаемости мембран.
Изменения гранулярной эндоплазматической сети и рибосом
Изменения агранулярной эндоплазматической сети
Эндоплазматическая сеть и система оксигеназ со смешанной функцией
Пластинчатый комплекс (комплекс Гольджи), секреторные гранулы и вакуоли
Изменения структуры, размеров, формы и числа митохондрий
Изменения крист митохондрий
Митохондриальный транспорт кальция и повреждение клетки
Дестабилизация мембран лизосом и патология клетки
Нарушения функций лизосом и наследственные болезни
Лизосомы и липопигменты
Изменения числа и структуры микротелец, их нуклеоидов и матрикса
Цитоскелет и патология клетки
Клеточная рецепция и патология клетки
Нарушение проницаемости плазматической мембраны и состояние клетки
Изменения плазмолеммы при нарушении ее проницаемости.
Изменения клетки при повреждении плазмолеммы.
Патология клеточных стыков
Изменение межклеточной адгезии.
Нарушения межмембранных связей клеток тканевых барьеров.
Структурные изменения клеточных стыков.
Паренхиматозные белковые дистрофии (диспротеинозы)
Паренхиматозные жировые дистрофии (дислипидозы)
Паренхиматозные углеводные дистрофии
Углеводные дистрофии, связанные с нарушением обмена гликогена
Углеводные дистрофии, связанные с нарушением обмена гликопротеидов
Стромально-сосудистные белковые дистрофии
Фибриноидное набухание (фибриноид)
Гиалиноз собственно соединительной ткани.
Наследственный (генетический, семейный) амилоидоз.
Морфо- и патогенез амилоидоза.
Стромально-сосудистые липидные дистрофии (дислипидозы)
Нарушения обмена нейтральных жиров
Нарушения обмена холестерина и его эфиров
Стромально-сосудистые углеводные дистрофии
Нарушения обмена хромопротеидов (эндогенные пигментации)
Нарушения обмена гемоглобиногенных пигментов
Нарушения обмена протеиногенных (тирозиногенных) пигментов
Нарушения обмена липидогенных пигментов (липопигментов)
Нарушения обмена нуклеопротеидов
Нарушения минерального обмена (минеральные дистрофии)
Нарушения обмена кальция
Нарушения обмена меди
Нарушения обмена калия
Нарушения обмена железа
Смерть, признаки смерти, посмертные изменения
Нарушения кровообращения и лимфообращения
Общее венозное полнокровие
Местное венозное полнокровие
Нарушения содержания тканевой жидкости
Увеличение содержания тканевой жидкости.
Уменьшение содержания тканевой жидкости.
Морфология и патогенез воспаления
Терминология и классификация воспаления
Морфологические формы воспаления
Катаральное воспаление (от греч. katarrheo – стекаю), или катар.
Пролиферативное (продуктивное) воспаление
Межуточное (интерстициальное) воспаление.
Морфология нарушений иммуногенеза
Изменения вилочковой железы (тимуса), возникающие при нарушениях иммуногенеза
Аутоиммунизация и аутоиммунные болезни
Первичные иммунодефицитные синдромы
Вторичные иммунодефицитные синдромы
Регуляция регенераторного процесса.
Регенерация отдельных тканей и органов
Процессы приспособления (адаптации) и компенсации
Строение опухоли, особенности опухолевой клетки
Доброкачественные и злокачественные опухоли
Иммунная реакция организма на опухоль
Этиология опухолей (каузальный генез)
Классификация и морфология опухолей
Эпителиальные опухоли без специфической локализации
Опухоли экзо- и эндокринных желез, а также эпителиальных покровов
Опухоли эндокринных желез
Вилочковая железа (тимус)
Опухоли меланинобразующей ткани
Опухоли нервной системы и оболочек мозга
Эпендимальные опухоли и опухоли хориоидного эпителия
Низкодифференцированные и эмбриональные опухоли
Опухоли вегетативной нервной системы
Опухоли периферической нервной системы
Опухоли системы крови
Частная патологическая анатомия
Болезни системы крови
Анемии вследствие кровопотери (постгеморрагические)
Анемии вследствие нарушения кровообразования
Гипо- и апластические анемии.
Анемии вследствие повышенного кроворазрушения (гемолитические анемии)
Опухоли системы крови, или гемобластозы
Острый недифференцированный лейкоз.
Острый миелоблаетный лейкоз (острый миелолейкоз).
Острый промиелоцитарный лейкоз
Острый лимфобластный лейкоз.
Острый плазмобластный лейкоз.
Острый монобластный (миеломонобластный) лейкоз.
Системная красная волчанка - острое или хроническое системное заболевание соединительной ткани с выраженной аутоиммунизацией, поражением кожи, сосудов и почек. Системная красная волчанка (СКВ) - болезнь молодых женщин. Однако возможно заболевание у детей и пожилых женщин, редко у мужчин.
Этиология.Накопилось достаточно фактов в пользу вирусной этиологии СКВ. Не исключают, что вирусная инфекция при СКВ развивается вторично на фоне клеточного иммунодефицита. Большое значение имеет наследственное предрасположение.
Патогенез.Развитие болезни связывают с нарушением регуляции гуморального и клеточного иммунитета, снижением Т-клеточного контроля за счет поражения Т-лимфоцитов вирусом. Клинико-лабораторные и иммуноморфологические исследования показывают, что при СКВ имеет место сенсибилизация организма компонентами клеточных ядер (ДНК). В пусковом механизме иммунных нарушений играют роль не только вирусы, но и инсоляция, наследственные факторы. Гуморальные иммунные реакции связаны с наличием в плазме крови широкого спектра аутоантител к различным компонентам ядра и цитоплазмы (к ДНК, РНК, гистонам, нуклеопротеидам), эритроцитам, лимфоцитам, тромбоцитам, но преимущественно к нативной ДНК. В крови появляется большое ко- личество иммунных комплексов, которые вызывают в тканях воспаление и фибриноидный некроз (проявления гиперчувствительности немедлен- ного типа)
Патологическая анатомия.
изменения при СКВ развиваются в рыхлой соединительной ткани (подкожной, околосуставной, межмышечной), в стенках сосудов микроциркуляторного русла, в сердце, почках и органах иммунокомпетентной системы.
Разнообразные тканевые и клеточные изменения можно разбить на 5 групп.
К первой группе относятся острые некротические и дистрофические изменения соединительной ткани. Наблюдаются все стадии дезорганизации соединительной ткани, фибриноидные изменения и некроз стенок мелких кровеносных сосудов, особенно микроциркуляторного русла.
Вторая группа тканевых изменений при СКВ представлена подострым межуточным воспалением всех органов, включая нервную систему, с вовлечением в процесс сосудов микроциркуляторного русла(капилляриты, артериолиты, венулиты). Среди клеток воспалительного инфильтрата преобладают лимфоциты, макрофаги, плазматические клетки. Воспалительный процесс разной интенсивности возникает и в серозных оболочках (полисерозит).
Четвертая группа представлена изменениями иммунокомпетентной системы. В костном мозге, лимфатических узлах, селезенке обнаруживаются очаговые скопления лимфоцитов и плазматических клеток, продуцирующих иммуноглобулины. Встречается гиперплазия вилочковой железы с лимфоидными фолликулами. Отмечается повышенная фагоцитарная активность макрофагов.
К пятой группе изменений относится патология, наблюдаемая в клетках всех органов и тканей, особенно в лимфатических узлах. расположение ядер сохраняется, но они постепенно теряют ДНК и при окраске ядерными красителями становятся бледными. При гибели клетки ядро определяется в виде светло окрашенного ядерными красителями тела, в дальнейшем оно распадается на глыбки. Такие ядра называют гематоксилиновыми тельцами. Еще нейтрофилы и макрофаги фагоцитируют клетки с поврежденными ядрами и образуют так называемые волчаночные клетки. Эти клетки могут появляться в костном мозге, селезенке, лимфатических узлах, стенке сосудов.
В сосудах возникают артериолиты, капилляриты и венулиты
При волчаночном нефрите почки увеличены, пестрые, с участками кровоизлияний. При микроскопическом исследовании -изменения в ядрах (гематоксилиновые тельца), утолщения капиллярных мембран клубочков, принимающих вид проволочных петель, появлением гиалиновых тромбов и очагов фибриноидного некроза , может возникать сморщивание почек с развитием уремии
Суставы. В синовиальной оболочке выявляется клеточный инфильтрат, развиваются васкулиты. В околосуставной ткани наблюдаются участки мукоидного и фибриноидного набухания и поля склероза.
Смерть больных наступает чаще всего от почечной недостаточности или инфекции (сепсис, туберкулез).
Крупозная пневмония
Крупозная пневмония — это инфекционно-аллергическое заболевание.
Возбудитель — пневмококки 1-го, 2-го и 3-го типов, редко — клебсиелла.
В патогенезе большое значение имеет реакция гиперчувствительности немедленного типа. Всегда сопровождается фибринозным плевритом (плевропневмония).
Стадии крупозной пневмонии.
1.Стадия прилива (микробного отека). 1-е сутки: отмечается полнокровие капилляров.
2. Стадия красного опеченения. 2-е сутки: альвеолы заполнены экссудатом, состоящим из фибрина и эритроцитов.
3.Стадия серого опеченения. 4 —6-е сути: капилляры запустевают, в альвеолярном экссудате — фибрин, лейкоциты, макрофаги.
4.Стадия разрешения. 9 —11-е сутки: расплавление и резорбция фибринозного экссудата с помощью нейтрофилов и макрофагов.
Осложнения крупозной пневмонии.
1. Легочные.(Карнификация (организация экссудата в просвете альвеол); Абсцесс легкого; Гангрена (влажная)).
2 Внелегочные. Возникают при лимфогенном или гематогенном распространении инфекта. Включают гнойный медиастинит, перикардит, перитонит, гнойный артрит, острый язвенный эндокардит (чаще трехстворчатого клапана), гнойный менингит, абсцесс головного мозга.
Причины смерти.
Летальность составляет около 3 %. Смерть наступает от острой сердечно-легочной недостаточности или гнойных осложнений.
Бронхопневмония
Бронхопневмония (очаговая пневмония).Острые пневмонии.
Наиболее часто возбудителями являются бактерии: пневмококки, стафилококки, стрептококки, синегнойная палочка и др.
Чаще возникает как аутоинфекция. Аутоинфекционная бронхопневмония может быть аспирационной, гипостатической, послеоперационной, а также развивающейся на фоне иммунодефицита. Чаще является осложнением других заболеваний.
Морфологические проявления.
Первоначально поражаются бронхи. Воспаление на альвеолы распространяется со стенки бронха нисходящим путем при эндобронхите. Экссудат может быть серозным, гнойным, геморрагическим, смешанным. По распространенности процесса выделяют ацинозную, дольковую, сливную дольковую, сегментарную, милиарную пневмонии.
Осложнения бронхопневмонии.
Образование абсцессов. Плеврит с возможным развитием эмпиемы плевры.
Особенности некоторых часто встречающихся бактериальных бронхопневмоний:
А. Пневмококковая пневмония.
Чаще встречается у пожилых и ослабленных больных, особенно с сердечно-легочной патологией (гипостатическая пневмония). Часто осложняется эмпиемой плевры.
Б. Стафилококковая пневмония (Staphylococcus aureus).
Обычно возникает как осложнение респираторных вирусных инфекций (грипп и др.). Часто развивается у наркоманов при внутривенном заносе инфекта
Обычно является осложнением вирусных инфекций — гриппа и кори. Характерно поражение нижних долей. В ряде случаев возникают острые абсцессы и бронхоэктазы.
Г.Пневмония, вызываемая синегноиной палочкой.
Одна из наиболее часто встречающихся внутрибольничных инфекций. Характерны абсцедирование и плеврит.
Последнее изменение этой страницы: 2017-01-19; Нарушение авторского права страницы
Читайте также:


