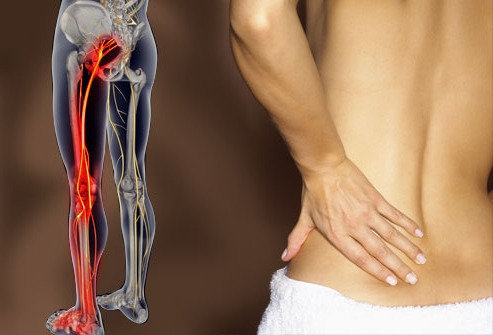
Сколько дней дают больничный при ишиасе
-->Медико-социальная экспертиза -->
G40-G47 Эпизодические и пароксизмальные расстройства G40.- 23,24 Эпилепсия Приступ 3-5 Впервые выявленная 14-21 G43.0 23,24 Мигрень без ауры (простая мигрень) 3-5 G43.3 23,24 Осложненная мигрень 10-12 G45.0 23,24 Синдром вертебробазилярной артериальной системы 21-28 G45.1 23,24 Синдром сонной артерии 20-28 G50-G59 Поражение отдельных нервов, нервных корешков и сплетений G50.0 25,26 Невралгия тройничного нерва 14-21 G51.0 25,26 Паралич Белла (лицевой паралич) 20-30 G52.0 25,26 Поражения обонятельного нерва 15-25 G52.1 25,26 Поражения языкоглоточного нерва 20-40 G52.2 25,26 Поражения блуждающего нерва 15-25 G52.3 25,26 Поражения подъязычного нерва 15-25 G54.0 25,26 Поражения плечевого сплетения 14-30 G54.1
Продолжительность лечения ишиаса
Хотя, как известно, любое воспаление вызывает температуру. Патологии органов таза (недержание). Существуют и другие проявления. Симптоматика зависит от первоначальной сложности повреждения и степени запущенности заболевания.
Поэтому ответ на вопрос о том, как долго проходит ишиас, будет разным.
Кому-то вполне достаточно нескольких физиопроцедур, чтобы забыть о боли.

Для скорейшего выздоровления крайне важна дисциплина. Многие люди, по легкомыслию или из-за невозможности, не проходят полный курс лечения.
Больничный лист при ишиасе седалищного нерва
Уменьшает боль, отек и воспаление. Под действием магнитного поля активнее идут процессы восстановления в тканях вокруг седалищного нерва.
Лазеротерапия. Обезболивает, снимает отек, окружающий нерв, улучшает кровоток в капиллярах, ускоряет обменные процессы в тканях.

Максимальный срок больничного листа в 2020 году
Но что же делать, если 15 дней прошло, а выздоровление так и не наступило?
Если по истечении 15 дней больной не вылечился, то лечащий врач направляет его для прохождения врачебной медкомиссии, которая и определяет необходимость продления БЛ. Если пациент проходил лечение в частной лицензированной клинике, то после 15 дней врач также направит его в медучреждение по месту регистрации (жительства), чтобы вопрос о продлении БЛ решила комиссия врачей (ст.
13 приказа № 624н). При благоприятном прогнозе выздоровления максимальный срок нахождения на больничном не может превышать 10 месяцев.
Иногда этот срок может быть увеличен до года при диагнозах:
- туберкулез;
- состояние после оперативного вмешательства;
- долго заживающая травма.
При этом пациенту необходимо показываться врачу для оценки состояния и продления БЛ каждые 15 дней. При неблагоприятном прогнозе лечения
Сколько дней дают больничный при ишиасе
Среди них есть те, которые можно приобрести только по рецепту, и те, которые отпускаются без рецепта. Эти лекарственные средства можно купить в качестве:
- жидкости для инъекций.
- мази;
- таблеток;
- свечей;
При защемлении седалищного нерва врач зачастую назначает один из указанных препаратов в виде внутримышечных инъекций: 2–3 раза в день по 2 мл.

Обезболить и снять воспаление также хорошо помогают и мази.

Боль чаще возникает с одной стороны с ущемлением только одного из седалищных нервов;Покалывание или жжение, а также онемение кожи поясницы, ягодичной области и нижней конечности;Затруднение и даже невозможность движений из-за усиления интенсивности боли и других проявлений;Вынужденное положение всего тела и конечностей затруднены, боль вызывает кашель, чихание, а нередко и дыхание.Ущемление наиболее часто возникают при заболеваниях позвоночника, связанных с дегенеративными изменениями.
Поэтому диагностика ишиаса предполагает выявление именно этих причинных факторов. проявлений ишиаса позволяет устранить явления защемления нерва в результате спазма мышц, возникшего в ответ на физическое перенапряжение, и грыжу межпозвоночного диска.
Нередко мануальными воздействиями можно облегчить состояние больного при образовании костных разрастаний, остеохондрозе
Больничный лист при невралгии
Поэтому могут возникать запоры.

Сколько лечится защемление седалищного нерва
К ним относятся: больные сахарным диабетом или хронические алкоголики.
Человек в принципе не может контролировать изменения тонуса мышц спины и ягодиц, спазмы которых приводят к боли.Среди различных оснований, из-за которых возможно защемление седалищного нерва следует выделить следующие:
- Искажение и деформирование межпозвоночных дисков, вызванное остеохондрозом. 90 % больных остеохондрозом сталкивались с защемлением. Проявление объясняется воспалительным процессом нерва, который проходит через крестцовые окончания. Когда один из нервных корешков сдавливается, возникает резкая боль.
- Грыжа поясничного отдела позвоночника, т.е.
Ишиас: кошмар во сне и наяву.
Боль также резко усиливается при попытке наступить на ногу, перевернуться в кровати, при чихании, кашле.
– два парных крупнейших нерва в организме человека, именно они отвечают за чувствительность и подвижность наших нижних конечностей.
Войти через uID
| Код по МКБ-10 | Номер строки по форме N 16-ВН | Наименование болезни по МКБ-10 | Особенности клинического течения болезни, вида лечения и пр. | Ориентировочные сроки ВН (в днях) |
| 1 | 2 | 3 | 4 | 5 |
| G00-G09 | Воспалительные болезни центральной нервной системы | |||
| G00.- | 23,24 | Бактериальный менингит | 80-110 | |
| G04.- | 23,24 | Энцефалит, миелит и энцефаломиелит | 100-120 | |
| G10-G13 | Системные атрофии, поражающие преимущественно центральную нервную систему | |||
| G12.2 | 23,24 | Боковой склероз амиотрофический | 60-90, МСЭ | |
| G20-G26 | Экстрапирамидные и другие двигательные нарушения | |||
| G20 | 23,24 | Болезнь Паркинсона | 20-30 | |
| G30-032 | Другие дегенеративные болезни нервной системы | |||
| G30.- | 23,24 | Болезнь Альцгеймера | 20-60, МСЭ | |
| G35-G37 | Демиелинизирующие болезни центральной нервной системы | |||
| G35 | 23,24 | Рассеянный склероз | 40-65 | |
| G40-G47 | Эпизодические и пароксизмальные расстройства | |||
| G40.- | 23,24 | Эпилепсия | Приступ | 3-5 |
| Впервые выявленная | 14-21 | |||
| G43.0 | 23,24 | Мигрень без ауры (простая мигрень) | 3-5 | |
| G43.3 | 23,24 | Осложненная мигрень | 10-12 | |
| G45.0 | 23,24 | Синдром вертебробазилярной артериальной системы | 21-28 | |
| G45.1 | 23,24 | Синдром сонной артерии | 20-28 | |
| G50-G59 | Поражение отдельных нервов, нервных корешков и сплетений | |||
| G50.0 | 25,26 | Невралгия тройничного нерва | 14-21 | |
| G51.0 | 25,26 | Паралич Белла (лицевой паралич) | 20-30 | |
| G52.0 | 25,26 | Поражения обонятельного нерва | 15-25 | |
| G52.1 | 25,26 | Поражения языкоглоточного нерва | 20-40 | |
| G52.2 | 25,26 | Поражения блуждающего нерва | 15-25 | |
| G52.3 | 25,26 | Поражения подъязычного нерва | 15-25 | |
| G54.0 | 25,26 | Поражения плечевого сплетения | 14-30 | |
| G54.1 | 25,26 | Поражения пояснично - крестцового сплетения | 14-30 | |
| Операция | 30-60 | |||
| G54.2 | 25,26 | Поражения шейных корешков | 14-30 | |
| G54.3 | 25,26 | Поражения грудных кореш- ков | 7-14 | |
| G56.1 | 25,26 | Другие поражения срединного нерва | 25-40 | |
| G56.2 | 25,26 | Поражение локтевого нерва | 20-40 | |
| G56.3 | 25,26 | Поражение лучевого нерва | 25-50 | |
| G57.0 | 25,26 | Поражение седалищного нерва | 30-60 | |
| G57.2 | 25,26 | Поражение бедренного нерва | 20-40 | |
| G58.0 | 25,26 | Межреберная невропатия | 7-14 | |
| G60-G64 | Полиневропатии и другие поражения периферической нервной систем | |||
| G61.0 | 25,26 | Острый (пост-) инфекционный полиневрит | Средней тяжести | 30-60 |
| Тяжелое течение | 80-120, МСЭ | |||
| G62.1 | 25,26 | Алкогольная полиневропатия | Средней тяжести | 30-60 |
| Тяжелое течение | 60-90, МСЭ | |||
| G70-G73 | Болезни нервно - мышечного синапса и мышц | |||
| G70.0 | 25,26 | Миастения тяжелая | 80-110, МСЭ | |
| G90-G99 | Другие нарушения нервной системы | |||
| G92 | 25,26 | Токсическая энцефалопатия | 30-60 | |
| G95.0 | 25,26 | Сирингомиелия и сирингобульбия | Средней тяжести | 60-90, МСЭ |
| Тяжелое течение | 90-110, МСЭ | |||
Возможно направление на МСЭ с учетом условий труда
Седалищный нерв начинается от позвоночного столба в области крестца и состоит из сплетения множества нервных волокон. Боль при поражении этой структуры отличается в зависимости от места повреждения и типа заболевания. Она может быть слабовыраженной или крайне интенсивной, не позволяющей пациенту чем-либо заниматься. Ишиас – это патология, возникающая в результате защемления, которое также называют невропатией.
Ишиас: расшифровка понятия

Патология бывает воспалительной и невоспалительной природы. Пациент при ишиасе всегда ощущает выраженную боль, отдающую в ногу, паховую зону, иногда – в область поясницы. Воспаление седалищного нерва всегда развивается на фоне других заболеваний в нижней части позвоночника. Провоцировать его могут травмы, инфекции, нарушения обменных процессов.
Отдельный вид ишиаса – люмбоишалгия, которая характеризуется постепенным развитием болезненных ощущений. У пациента сначала начинает болеть поясница, затем в процесс втягиваются ягодицы и бедра, задняя поверхность одной или обеих ног. Вызывают патологию деформационные процессы, повреждающие позвоночник.
При первичном защемлении седалищного нерва возникают неприятные ощущения, отличающиеся от повторного появления патологии:
- у пациента растет температура до 38-38,5 градусов;
- при сгибании ноги симптомы усиливаются, как и при попытке повернуть ее внутрь;
- возникает неприятное ощущение во всей нижней части тела;
- боль усиливается по ходу ноги;
- иногда отмечается онемение конечностей;
- при постукивании по ахиллову сухожилию наблюдается сниженная реакция.
Хронический рецидивирующий ишиас приводит к тяжелым последствиям: пациент может лишиться чувствительности в области поврежденной ноги, нарушается осанка, снижается активность. Иногда конечность полностью утрачивает двигательную функцию.
Во время беременности повышается риск ущемления седалищного нерва из-за растущего живота и смещения внутренних органов.
Длительность периода обострения ишиаса

Сколько времени может болеть седалищный нерв, зависит от множества факторов. Если патология переходит в хроническую форму, рецидивы случаются регулярно, сменяясь периодами облегчения. На длительность острого периода влияет:
- размер нервных корешков, расположенных в области защемления и по ходу позвоночного столба;
- количество волокон, вовлеченных в патологический процесс;
- размер суставной щели в зоне крестцового отдела;
- вид патологии, которая стала причиной защемления или воспаления нерва.
При периодическом течении болезни дискомфортные ощущения редко беспокоят более 3 недель. В этом случае воспаление не сопровождается защемлением. Если же происходит зажим нервного волокна, боль носит интенсивный характер, дает о себе знать 1-2 месяца и больше.
При нарушении мышечных тканей воспаленный нерв может заживать от 6 месяцев до 1 года, при этом у человека не обнаружены хронические болезни. Если есть патологии костных тканей, ишиас может перейти в постоянную форму, доставляя пациенту дискомфорт в течение всей жизни.
Сколько продлится воспаление седалищного нерва и когда начнется ремиссия, точно определить невозможно. Во многом длительность боли зависит от индивидуальных особенностей организма. У некоторых людей рецидивы случаются раз в несколько лет и быстро проходят. При наличии воспалений, инфекций и сопутствующих болезней ишиас может протекать в выраженной форме годами.
Сроки лечения защемления
Длительность лечения зависит от степени поражения, сопутствующих заболеваний, терапевтической тактики. Если ишиас начал беспокоить человека недавно, лечение вряд ли продлится долго. Ограничение двигательной активности, постельный режим и обращение к доктору в этом случае помогут решить проблему в течение нескольких дней. Тяжелые случаи, сопровождаемые острыми болями, могут потребовать терапии в течение 3-4 недель и больше.
Отдельного внимания заслуживает тактика лечения ишиаса народными средствами. Многие компрессы, растирки и продукты для приема внутрь требуют использования в течение 1-6 месяцев с небольшими промежутками. Эти рецепты можно применять только после снятия острых симптомов в качестве профилактики рецидивов. В рамках терапии обострения народные методы не имеют доказанной эффективности.
Первая помощь при болях
Уколы НПВС или глюкокортикостероидов назначают в тяжелых случаях, но они обладают достаточно высокой эффективностью. Блокада анестетиками применяется в крайне тяжелых случаях, когда пациент находится в настоящей агонии. Проводят её либо при вызове специалиста на дом, либо в условиях медицинского кабинета.
Для блокады используют разное сочетание анестетиков и гидрокортизона, либо препаратов НПВС. Суть процедуры заключается во введении с помощью специальных шприцев растворов в поврежденную зону. Через несколько минут боль отступает. Сколько дней будет болеть защемление седалищного нерва в этом случае, также зависит от тяжести сопутствующих заболеваний.
Первая помощь при ишиасе сводится к устранению болезненных ощущений, которые могут вызывать шок и другие неприятные последствия. Пациент нуждается в полном расслаблении, поэтому при возникновении патологии можно получить больничный лист.
Методы лечения ишиаса
Чтобы вылечить ишиас, необходимо пройти курс медикаментозной терапии, физиопроцедур, ЛФК. Можно использовать народные средства параллельно с применением лекарств, назначенных доктором. После снятия острых симптомов рекомендуют делать гимнастику и проходить курсы массажа. Однако эти методы будут неэффективны, если не лечить сопутствующие расстройства.
На помощь человеку с защемлением седалищного волокна приходит несколько групп лекарств:
Дополнительно подбирают средства для лечения сопутствующих расстройств.

Терапию с помощью физиопроцедур назначает врач. Часть из них можно использовать в период обострения, другие подходят для применения во время реабилитации. Наиболее распространенные методы: электрофорез, прогревание, УВЧ, парафиновые аппликации, лазерное воздействие.
Аппликатор Кузнецова – устройство, которое эффективно расслабляет мышцы, снимает воспаление и улучшает кровообращение. Использовать его можно в домашних условиях.
Заниматься физкультурой можно в специальном классе, либо дома. Комплекс упражнений обязательно подбирают вместе с доктором. Физическая активность по Бубновскому – распространенный способ борьбы с ишиасом. В условиях спортивного центра могут использоваться специальные тренажеры.
Терапия народными методами предполагает использование компрессов, растираний, самодельных мазей. Их применяют в течение 2-4 недель, затем делают перерыв, затем повторяют.
Эффективно работают средства на основе водки, спирта, камфары и скипидара. Применяют настойки красного перца, смеси из мёда, хрена, сырого картофеля. Многим пациентам помогают рецепты с воском и прополисом. Положительно влияют на организм компрессы с оливковым, облепиховым маслом.
Как лечить ишиас
Такая патология, как ишиас, встречается довольно часто, особенно у пожилых людей. Так называется комплекс симптомов, которые возникают при воспалении или ущемлении седалищного нерва. Страдают от этой патологии чаще всего люди, ведущие сидячий образ жизни или же подвергающие область поясницы большим физическим нагрузкам. Обычно ишиас возникает не самостоятельно, а на фоне других патологий. Чаще всего это заболевания позвоночника, обменные нарушения или инфекции. При этом развиваются благоприятные условия для поражения нерва: разрушаются межпозвоночные диски или позвонки, воспаляются мягкие ткани. Под воздействием провоцирующих факторов возникает приступ ишиаса – сильная боль в области пояснично-крестцового отдела позвоночника, распространяющаяся на ягодицу и заднюю поверхность ноги.
Патология может протекать в острой форме, приступ боли длится от нескольких часов до нескольких дней. Своевременное лечение ишиаса на начальном этапе поможет быстро восстановить функции нерва и предотвратить повторные обострения. Ни в коем случае нельзя пытаться снять боли самостоятельно. Ведь без устранения причины поражения нерва патология перейдет в хроническую форму и будет постепенно прогрессировать. Это может привести к атрофии нерва и полной неподвижности пораженной конечности.
Чтобы вылечить эту болезнь, необходимо устранить причину ущемления седалищного нерва. Только комплексная терапия способна восстановить подвижность и снять боли. Поэтому очень важно при появлении признаков ишиаса обратиться к врачу. Если же просто снимать симптомы обезболивающими препаратами, поражение нерва может прогрессировать, а приступ повторится опять через некоторое время.
Такая симптоматическая терапия необходима при остром течении заболевания, так как она помогает пациенту двигаться без боли и вести нормальный образ жизни. Но она не влияет на причину заболевания. Эффективным лечение ишиаса будет только тогда, когда оно направлено на купирование боли, восстановление двигательной активности и чувствительности конечности, а также на устранение причины ущемления нерва.
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Для этого необходимо во время обследования определить, чем вызвано такое состояние. После этого обязательно назначаются методы, способные устранить компрессию. Например, при инфекционном поражении нерва нужны антибактериальные препараты, а при ущемлении его спазмированными мышцами – миорелаксанты. Особые методы лечения необходимы при грыже или смещении позвонков.
Одновременно с этим проводится также поддерживающая терапия, которая направлена на восстановление нервной проводимости, питания тканей и тонуса мышц. Это различные лекарственные средства для улучшения обменных процессов и кровообращения, витамины, антиоксиданты. Кроме того, хорошо восстанавливают подвижность пораженной ноги и функции нерва физиотерапевтические процедуры.
Многие пациенты даже во время сильного приступа не обращаются к врачу, используя для снятия боли согревающие мази или кремы. Но так можно поступать, только если больному известен его диагноз, а заболевание имеет хроническое течение. Но при появлении приступа впервые, нужно обязательно вызвать врача.
Срочная медицинская помощь может потребоваться также в следующих случаях:
- боли стали постоянными, не связанными с движением;
- поднялась высокая температура;
- ухудшилось общее самочувствие;
- появились боли в животе или расстройство мочеиспускания;
- если лечение таблетками и мазями не приносит облегчения за 2-3 дня.
Если вовремя не обратиться к врачу, может быть упущено время, и компрессия нерва будет нарастать. Могут развиться осложнения или полная его атрофия.
Быстро вылечить ишиас не получится. Даже при использовании комплексной терапии выздоровление может занять 2-3 месяца. А если не обращаться к врачу, обычное обезболивание просто маскирует симптомы, приводя к постепенному отмиранию седалищного нерва. Поэтому самолечение при этой патологии недопустимо. Только врач может определить, как лечить ишиас правильно.
Обязательно назначается комплексная терапия, выбор методов зависит от формы и стадии заболевания, причины ущемления нерва, общего состояния пациента. Лечение должно быть индивидуальным, потому что ишиас у каждого больного протекает по-разному. Если кому-то помогает снять боль согревающий компресс, у других же тепловые процедуры могут вызвать усиление воспалительного процесса, в одних случаях компрессию можно снять с помощью специальных упражнений, а при грыже физические нагрузки противопоказаны.
Обычно при ишиасе применяется один или несколько из основных методов лечения:
- для снятия болей, воспаления и спазма мышц применяются лекарственные препараты в виде таблеток или уколов;
- в качестве поддерживающей терапии назначаются витамины, средства для улучшения кровообращения и обменных процессов;
- массаж и мануальная терапия помогают расслабить мышцы, снять боль и восстановить правильное положение позвонков;
- лечебные упражнения помогают восстановить тонус мышц, снять спазмы и предотвратить повторное обострение;
- физиопроцедуры нормализуют микроциркуляцию, чувствительность кожи, восстанавливают двигательную активность;
- в серьезных случаях, например, при сильном ущемлении нерва грыжей или опухолью, применяется хирургическое лечение;
- дополнительно можно снимать боль и воспаление народными средствами.
Быстро избавиться от ущемления седалищного нерва можно в том случае, если правильно лечиться с самого первого дня приступа. Для этого сразу нужно ограничить нагрузки на поясницу и ноги. Лучше всего лечь на твердую ровную поверхность. В положении лежа на спине нужно согнуть ноги и подложить под них подушки. У большинства больных такая поза приводит к уменьшению болевых ощущений. Но иногда легче становится в положении на здоровом боку с согнутыми ногами.
Боли во время приступа ишиаса обычно очень сильные, стреляющие, мучительные. Поэтому очень важно правильно выбрать обезболивающие препараты. Это могут быть таблетки или уколы. Внутримышечное введение лекарственных средств оказывает более быстрый эффект, поэтому часто применяется при приступе. Эффективным является сочетание миорелаксантов с НПВП, например, хорошо снимает боль инъекция Мовалиса с Мидокалмом.
При сильном приступе применяется также блокада – обкалывание пораженного места Новокаином, Лидокаином или Ультракаином.
Выбор препаратов зависит от интенсивности болей. Если не помогают НПВП, болевые ощущения очень сильные, врач может назначить гормональные средства. Уколы Дипроспана, Гидрокортизона или Кеналога хорошо купируют приступ, но их применяют только в крайних случаях из-за риска опасных побочных эффектов. А в легких случаях назначаются специальные гели и мази. Иногда только их бывает достаточно для купирования приступа.
Несмотря на разнообразие причин и проявлений ущемления седалищного нерва, различные лекарственные средства применяются в любом случае. Их используют для снятия боли, расслабления мышц, улучшения кровообращения, уменьшения отека. Поэтому медикаментозное лечение ишиаса считается самым эффективным.
Чаще всего применяются препараты из разных групп. Их лучше использовать в комплексе и только по назначению врача.
- Самые распространенные средства для снятия болей и воспаления – это НПВП. Чаще всего используются Ортофен, Кетанов, Диклофенак, Нимесулид, Индометацин.
- Различные согревающие мази и бальзамы можно применять после снятия отека. В первые дни допустимо использовать гели на основе НПВП, например, Диклофенак или Вольтарен, но нельзя сильно растирать пораженную область, чтобы не усилить компрессию нерва. Чаще всего применятся такие мази при ишиасе: Финалгон, Капсикам, Никофлекс, Випросал, Эспол, Найз.
- Для снятия спазма мышц используются миорелаксанты: Баклофен, Сирдалуд, Мидокалм, Толперизон. Особенно они эффективны в инъекциях, поэтому при сильном приступе применяются именно в таком виде.
- Мочегонные средства помогают вывести лишнюю жидкость, снимая отек. Лучше всего применять калийсберегающие диуретики, например, Верошпирон.
- В качестве поддерживающей терапии необходимы средства для улучшения кровообращения и метаболических процессов, витамины и антиоксиданты. Могут быть назначены такие препараты: Курантил, Актовегин, Рутин, Пентоксифиллин, Солкосерил, Мельдоний, Элькар, Бинавит, Мильгамма.
- При сильных болях, которые не проходят после приема НПВП, иногда назначаются наркотические анальгетики, например, Трамадол, или кортикостероиды – Дексаметазон, Преднизолон.
Кроме лечения медикаментами, хороший эффект при ишиасе дают физиотерапевтические процедуры. Они применяются в составе комплексного лечения и после снятия острых болей. Самыми распространенными являются электрофорез, УВЧ, лазеротерапия, диадинамические токи, дарсонвализация, иглорефлексотерапия.
Есть более редкие методы, но они тоже эффективно снимают боли и компрессию нерва. Это применение медицинских пиявок – гирудотерапия, укусов пчел – апитерапия. Иногда рекомендуется мануальная терапия или остеопатия, но эффект этих методов зависит от профессионализма врача.
Массаж эффективно восстанавливает работу мышц конечности после снятия ущемления седалищного нерва. В домашних условиях можно делать самомассаж, особенно эффективен он в сочетании с согревающими мазями. Рекомендуется также использовать аппликатор Ляпко или Кузнецова. Нужно лечь на эти иголочки поясницей, полежать так 10-15 минут.
Классический массаж назначается курсом из 10 процедур. Воздействию подвергается не только поясница. Массировать нужно ноги, начиная от кончиков пальцев и вверх, до ягодиц. Правильно проведенный массаж нормализует мышечный тонус, устраняет застойные явления, улучшает кровообращение. Продолжительность сеанса должна быть не менее 30 минут. В период ремиссии для профилактики обострений можно применять точечный, сегментарный, медовый или баночный массаж.
Гимнастика при ишиасе применяется только в период ремиссии и по назначению врача. Специально подобранные упражнения помогут снять спазмы мышц, стимулируют кровообращение и обменные процессы в пораженных тканях. Выполнять их нужно медленно, без резких движений. Важно, чтобы они не причиняли боли и не сбивали дыхание.
На начальном этапе упражнения при ишиасе выполняются в положении лежа на ровной твердой поверхности. Потом, если нет противопоказаний, можно включить более сложные движения. Сначала для расслабления мышц можно несколько раз в день выполнять такие упражнения:
- лежа на спине, согнуть ноги и прижать колени к груди, обхватить руками ягодицы и остаться в таком положении полминуты;
- лечь на здоровый бок, сгибать и разгибать ноги, приводя колени к груди;
- лежа на животе, приподнимать верхнюю часть туловища, опираясь на руки;
- сидя на стуле, вытянуть руки с гимнастической палкой, выполнять наклоны туловища в стороны и вперед.
Лечение ишиаса в домашних условиях редко обходится без народных методов. Различные компрессы, ванны или самодельные мази иногда помогают снять боль лучше, чем лекарства. Но применять их можно только после консультации с врачом. Ведь не всегда можно, например, греть пораженное место: при инфекционном воспалении тепловые процедуры могут вызвать ухудшение состояния.
Но есть несколько довольно эффективных и безопасных народных рецептов, которые помогут быстрее вылечить ишиас:
- ванна с отваром корней дягиля или с хвоей сосны;
- компресс из измельченного корня хрена или черной редьки;
- прикладывание к пояснице нагретых листьев капусты или лопуха;
- принимать внутрь настой из почек сосны, отвар из корня девясила и календулы;
- при отсутствии аллергии на продукты пчеловодства можно делать компрессы из меда, прополиса или пчелиного воска.
Только соблюдение всех рекомендаций врача и комплексное лечение способно избавить пациента от ишиаса. Чтобы предотвратить повторные приступы, необходимо избегать факторов, провоцирующих ущемление нерва, регулярно заниматься лечебной физкультурой и правильно питаться.
Гость — 12.09.2013 — 07:24
Гость — 10.12.2013 — 17:59
амина — 12.08.2014 — 21:36
- ответить
- ответить
dashagor — 23.11.2014 — 22:01
Гость — 06.04.2015 — 20:16
фарит — 21.01.2016 — 15:05
- ответить
- ответить
Гость — 20.10.2016 — 19:29
виктор — 22.10.2016 — 12:53
Наталья — 27.10.2016 — 10:27
Елена — 23.06.2017 — 11:54
Лера — 13.12.2017 — 14:07
- ответить
irina — 24.01.2016 — 22:11
- ответить
- ответить
Мариванна — 17.07.2016 — 16:47
Любовь — 21.09.2016 — 00:48
Гость — 02.04.2017 — 08:15
Анна — 19.05.2017 — 17:37
Виктория — 28.06.2017 — 09:40
Марина — 26.09.2017 — 19:46
Возможно ли получить инвалидность при артрозе?

Постоянные боли, хруст и скрип при движениях – все это симптомы болезней коленного соединения. При неправильном или запоздалом лечении, разрушение хрящевой ткани и деформация сочленения сильно ограничивают подвижность коленей, развивается анкилоз. Пациенту предоставляется инвалидность при артрозе в том случае, если удается доказать снижение двигательной активности.
Частые обострения болезни, отсутствие правильной, своевременной терапии приводят к серьезным осложнениям. Это становится серьезной проблемой, причиной недееспособности больного.
Присуждение недееспособности зависит от стадии развития болезни, но все решается индивидуально. Медико-социальная экспертиза, рассматривающая вопрос о постановке недееспособности, разбирается в каждом конкретном случае. Ограниченность движения, боль выражается на всех стадиях болезни в разной степени.
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
При артрозе коленного сустава 2 степени нарушения в структуре и функциях сустава считаются незначительными для назначения инвалидности. Но при укорочении конечности больше, чем на 7 см, ограниченность движения становится более выраженной. Если после хирургической операции проблема остается нерешенной, предоставляется 3 или 2 группа недееспособности.
3 степень артроза с деформацией костных элементов может стать основанием для нетрудоспособности 2, а иногда и 1 группы. Невозможность обслуживать себя в быту, требующаяся помощь посторонних лиц при передвижении, необходимость использовать коляски, костыли – веские причины постановки 1 группы неработоспособности.
Артроз – заболевание, которое может стать одним из факторов для присуждения инвалидности. Для получения нетрудоспособности следует обратиться к участковому врачу-терапевту. Он обязан обратиться к главному врачу больницы для получения консультации по этому вопросу. После нужно собрать ряд документов, подтверждающих наличие деформации коленного соединения:
- Больничные листы, предоставленные на время обострений;
- Выписки из амбулаторной карты пациента, с датами и причинами обращений;
- Результаты обследований, подтверждающие структурные изменения в суставе, мешающие передвижению и работоспособности пациента.
После предоставления всех документов, участковый терапевт пишет направление, передает документы в медико-социальную комиссию.
Медико-социальная экспертиза проходит в 2 этапа:
- I этап – анализ амбулаторной карты, диагностических и лабораторных исследований.
- II этап – анализ жизнедеятельности больного, его способность обслуживать себя и передвигаться.
Инвалидность положена при 3 или 4 степени артроза. 2 стадия не всегда может стать причиной предоставления недееспособности. Комиссия учитывает только структурные изменения, доказанные в ходе клинического и лабораторного обследования. Сильные, даже нестерпимые боли не являются основанием для этого. После получения инвалидности, экспертизу требуется проходить каждый год для подтверждения артроза коленного сустава 3, 4 степени.

Инвалидность при артрозе коленного соединения предоставляется не каждому. В список людей, подлежащих направлению на медико-социальную экспертизу, входят:
Нетрудоспособности назначается в зависимости от степени деформации сустава и нарушения его функций.
1 степень неработоспособности дается только при исключительных обстоятельствах. Полученная группа может быть понижена в ходе проведенного лечения. Результаты всех лечебных процедур, проведенных пациенту, записываются в амбулаторную карту больного.
Получить инвалидность при артрозе можно, но нужно приложить некоторые усилия. Экспертная комиссия выносит решение о присуждении инвалидной степени только при наличии серьезного нарушения структуры и функции коленного сустава.
Во избежание недееспособности необходимо внимательно следить за состоянием своих коленных суставов, исключать факторы риска развития болезни. Лишний вес, нерациональное и неполноценное питание, частые перегрузки, травмы – основной рычаг развития недуга. Обращаться за помощью специалиста необходимо сразу, как только заметили симптомы заболевания. Болевые ощущения и дискомфорт при ходьбе, неестественные звуки при сгибании и разгибании коленей зачастую свидетельствуют о начале развития заболевания. Своевременная диагностика и правильная терапия коленных суставов лежат в основе здоровой, долгой и счастливой жизни.
Читайте также:


