Сколько времени срастается мышца живота
Перспектива хирургического вмешательства пугает многих: операции сопряжены с риском для жизни, а еще страшнее — ощутить себя беспомощным, потерять контроль над собственным телом, доверившись врачам на время действия наркоза. Между тем, работа хирурга — лишь начало пути, ведь результат лечения наполовину зависит от организации восстановительного периода. Медики отмечают, что залог успеха — в правильном настрое самого пациента, который готов работать над собой в тесном сотрудничестве со специалистами.





Особенности послеоперационной реабилитации
У восстановительной терапии много целей. К ним относятся:
- предупреждение возможных осложнений операции;
- снятие болей или ограничений в подвижности;
- ускорение выздоровления и психологическое восстановление после заболевания;
- возвращение пациента к активной здоровой жизни.
Дело в том, что восстановление больных после операций — это полноценная система медицинских мероприятий, разработкой которой занимается целая наука, реабилитология. Цивилизованный мир уже давно отказался от идеи предоставлять больным полный покой на долгое время после операции, ведь такая тактика усугубляет состояние пациента. К тому же с внедрением в медицинскую практику малоинвазивных операций, акцент реабилитации сместился с заживления кожных покровов в области рубца на восстановление полноценной работы организма уже на вторые–третьи сутки после вмешательства.
Не стоит в период подготовки к операции зацикливаться на мыслях о самом вмешательстве, это приведет к лишним переживаниям и страхам. Реабилитологи советуют заранее обдумать, что вы будете делать, придя в сознание, в первые сутки после операции. Полезно взять с собой в больницу плеер, книгу или планшетный компьютер с любимым фильмом, которые помогут вам отвлечься от неприятных ощущений и настроиться на позитивный лад.
Особенно важна грамотная организация восстановительного периода после операции для пожилых больных, которые тяжелее переносят хирургические вмешательства. В их случае ощущение беспомощности и вынужденного ограничения подвижности часто перерастает в тяжелую депрессию. Люди в возрасте иногда до последнего терпят боль и дискомфорт, стесняясь жаловаться медицинскому персоналу. Негативный психологический настрой мешает выздоровлению и приводит к тому, что после операции пациент уже никогда не оправится окончательно. Поэтому задача родственников — заранее подумать о том, как будет проходить реабилитационный период, выбрать подходящую клинику и врача, ответственного за быстрое восстановление и хорошее самочувствие пожилого человека.
Продолжительность восстановления после хирургического лечения зависит от многих факторов. Самый существенный из них — характер операции. Так, даже человеку с крепким здоровьем после небольшого вмешательства на позвоночнике потребуется как минимум 3–4 месяца, чтобы вернуться к полноценной жизни. А в случае обширной полостной операции на брюшной полости пациенту на протяжении нескольких лет придется придерживаться строгой диеты, чтобы предотвратить образование спаек. Отдельный разговор — операции на суставах, которые часто требуют многочисленных сеансов физиотерапии и лечебной гимнастики, направленной на возвращение утраченных функций и подвижности конечности. Ну а после экстренных вмешательств при инсульте или инфаркте пациенту иногда приходится восстанавливаться многие годы, чтобы вернуть себе способность к самостоятельности и труду.
Сложность операции — далеко не единственный критерий продолжительности реабилитации. Врачи обращают особое внимание на возраст и пол пациента (женщины, как правило, восстанавливаются быстрее, чем мужчины), наличие сопутствующих заболеваний, вредных привычек и уровень физической подготовки до операции. Немаловажна и мотивация человека к выздоровлению — поэтому в хороших реабилитационных центрах наряду с врачами работают психологи.
В арсенале восстановительной терапии — впечатляющее количество методов, каждый из которых имеет свои сильные и слабые стороны. Большинству пациентов в послеоперационный период рекомендуют использовать комбинацию из нескольких назначений, попутно фиксируя, что именно приносит большую пользу для здоровья в каждом конкретном случае.
Реабилитация — сложный процесс, однако не стоит заранее считать его невыполнимой задачей. Эксперты признают, что главное внимание следует уделить первым месяцем послеоперационного периода — своевременное начало действий по восстановлению больного поможет ему выработать привычку работать над собой, а видимый прогресс станет лучшим стимулом к скорейшему выздоровлению!
После распада СССР навыки и достижения отечественной реабилитологии были во многом утрачены. И лишь в последнее десятилетие врачи вновь обратили внимание на важность восстановительной медицины. Без квалифицированной помощи специалистов качественная реабилитация невозможна, она подобна самолечению, которое редко оказывается эффективным. Поэтому нельзя игнорировать вопрос о долечивании пациента после операции — выбор условий для реабилитации столь же важен, как и выбор хирурга и больницы.
На сегодняшний день существует три основных формата для прохождения реабилитации:
- Реабилитационные отделения при медицинских учреждениях. В некоторых государственных и частных медицинских центрах работают кабинеты или целые отделения для реабилитации. Направление туда можно получить после лечения в стационаре по полису ОМС или в виде дополнительной платной услуги. К сожалению, такой формат обычно не предполагает широкого спектра методов восстановительной терапии и работает по амбулаторному принципу (пациент приезжает на занятия самостоятельно).
- У чреждения санаторно-курортного долечивания. Как правило, такие здравницы располагаются на берегу моря или поблизости от лечебных грязей или минеральных источников. Это — хороший вариант, чтобы провести отпуск с пользой для здоровья и улучшить свое состояние при хронической болезни. Однако не всегда при санатории качественно организована система послеоперационной реабилитации: работа с больными поставлена на поток, отсутствует индивидуальный подход, а высокая стоимость поездки и лечения приводит к тому, что многие пациенты не имеют возможности остаться на курорте продолжительное время.
- Специализированные центры восстановительной медицины. Эти медицинские учреждения обычно расположены вблизи от городов, но в экологически чистых зонах. Часто там есть все условия для продолжительного пребывания больного, а персонал может при необходимости взять на себя круглосуточную заботу о пациенте, если его родственники по каким-то причинам не могут остаться в центре на весь период реабилитации. Специалисты таких учреждений подготовлены для взаимодействия с пациентами разного возраста, перенесшими операции или тяжелые заболевания. Сегодня такая форма реабилитации признана оптимальной и при этом по стоимости не превосходит лечения в санаториях или отделениях частных клиник.
- Свежие записи
- Архив
- Друзья
- Личная информация
- Memories
Биология заживления мышечной травмы, как можно проще.

Мышечные повреждения в различных видах спорта составляют до 55% и проявляются они в различных формах, в зависимости от механизма травмы: ушибы, растяжения, разрывы. В контактных видах спорта чаше встречаются ушибы, в беговых дисциплинах – растяжения и разрывы. Не зависимо от нанесенной травмы, процесс восстановления для тканей имеет одну и ту же картину.
Предлагаю разобраться, что происходит с нашими мышцами.
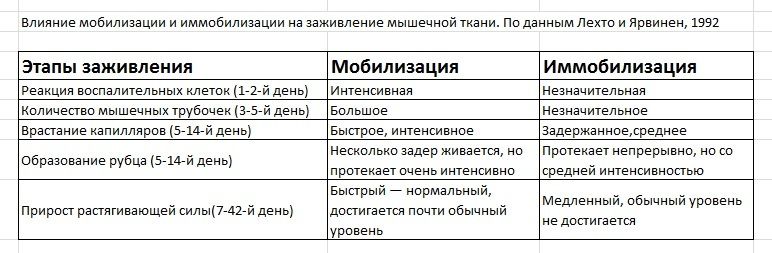
Сразу же после получения травмы начинается фаза воспаления, первичная реакция организма на повреждение тканей. Главная задача этой фазы, ограничение функции. Достигается она за счет высвобождения нескольких химических медиаторов, в числе которых гистамин и брадикинин. Эти вещества моментально увеличивают кровообращение в травмированной области, вызывая отек, который в свою очередь подавляет сократительные функции ткани, чем значительно снижает подвижность травмированной области. Другие химические медиаторы вызывают постоянное возбуждение в окончаниях чувствительных нервов, причиняя боль, что так же способствует ограничению движению. Параллельно в месте травмы происходит процесс фагоцитоза. Макрофаги фагоцитируют некротически измененные мышечные клетки в поврежденном участке, а также проксимальные и дистальные культи поврежденных мышечных волокон. Боль и отечность, это тот самый кнут, который заставляет вас поменьше двигаться и не мешать подготовке условий для регенерации и формированию новых тканей в последующие дни. Эта фаза длится, как правило, 2-3 дня, но может и затянуться в зависимости от тяжести травмы. Главная фишка в том, что если процесс воспаления затягивается, то заживление может и не начаться. По этому, возьмите себе за правило, после травмы три дня иммобилизации, иначе вы рискуете затянуть свое восстановление на более длительный срок.
За воспалением следует фаза заживления. Наступает она на 3-5 день и может продолжаться до двух месяцев. Во время заживления происходит замещение травмированной (утратившей жизнеспособность) ткани – регенерация. Одновременно с регенерацией мышечной ткани отек постепенно рассасывается и заменяется пролиферирующими фибробластами и компонентами внеклеточной матрицы, что ведет к восстановлению целостности соединительной ткани. Регенерация мышечных волокон одновременно направлена на восстановление связей между разорванными концами мышечных волокон. Соединительная ткань обеспечивает передачу силы сокращения через поврежденный участок, что дает возможность использовать травмированную конечность до полного завершения процесса восстановления. На ранней стадии заживления регенерация мышечной ткани зависит от врастания капилляров в поврежденный участок. Врастание новых капилляров в поврежденную область играет важную роль в доставке кислорода, необходимого для адекватного энергетического метаболизма в восстанавливающейся ткани. На данной фазе нужно максимально осторожно относиться к травме, так как с одной стороны, небольшие физические нагрузки способствуют стимуляции синтеза коллагеновых волокон, а с другой стороны, неадекватная силовая нагрузка может их разрушить.
Третьей по счету идет фаза реструктуризации, способствующая укреплению раннее сформированной непрочной ткани. Ткань меняет свою структуру, увеличивает прочность и восстанавливает функцию. На этой фазе можно и нужно выполнять более сложные, специфические упражнения, позволяющие подвергать травмированную ткань прогрессивно увеличивающейся нагрузке, чтобы способствовать возвращению к исходному уровню двигательной активности.
Резюмируя вышесказанное, можно сказать, что независимо от вида травмы и механизма ее получения, все травмированные ткани при восстановлении проходят одни и те же фазы: воспаление, заживление и реструктуризацию.
Отдельно хотел бы выделить фазу заживления, так как именно на этой фазе можно ускорить или наоборот, притормозить процесс восстановления с помощью иммобилизации (неподвижности) и мобилизации (движения). Достоверно известно, что короткий период иммобилизации после травмы необходим, чтобы ускорить образование матрицы грануляционной ткани и ограничить размер ее площади. Так же, во время иммобилизации мышечные волокна начинают проникать сквозь соединительную ткань, однако их ориентация более сложная и не параллельная неповрежденным мышечным волокнам. Отмечу, что продолжительность периода иммобилизации зависит от степени повреждения. И как только мы начнем выполнять первые аккуратные движения для травмированного участка, мышечные волокна быстрее проникают через соединительную ткань, а ориентация регенерированных волокон уже будет соответствовать ориентации неповрежденных мышечных волокон. Ранняя мобилизация сопровождается более быстрой и интенсивной регенерацией мышечной ткани, врастанием капилляров, значительным производством грануляционной ткани и рубцов. Растягивающие свойства травмированной мышцы восстанавливаются в течение относительно короткого периода времени. В тоже время, длительная иммобилизация приводит к атрофии.
Эти текстом я постарался сориентировать своего читатель на правильное понимание процессов происходящих в организме после получения травмы. Надеюсь, кому-то эта информация пригодиться.
Сам пост написан по мотивам текстов Ренстрёма, Эрла, Бехля и Макаровой.
Что такое диастаз прямых мышц живота?
Причины
Заболевание чаще встречается у женщин. Преобладающая форма – диастаз прямых мышц живота после родов. Наиболее опасное время для этого – первые месяцы. Вероятность развития патологии повышается после кесарева сечения, поскольку при этом нарушается целостность мышечного апоневроза, и его способность к сокращению уменьшается.
Соединительная ткань, из которой, в частности, состоит апоневроз мышц живота, под влиянием гормонов во время беременности становится более рыхлой. Это позволяет связкам таза подготовиться к прохождению ребенка через родовые пути. Кроме того, растяжение мышц необходимо для нормального роста малыша в матке. После рождения младенца соединительная ткань самопроизвольно укрепляется, форма живота восстанавливается в течение года. Если не дать организму время на реабилитацию и начать интенсивные тренировки или заниматься тяжелой физической работой, соединительная ткань не сократится и зафиксируется в растянутом положении. Возникнет расхождение прямых мышц живота.
Расхождению мышц может способствовать любой фактор, повышающий давление в полости живота: постоянный надсадный кашель, тяжелая работа, спорт, связанный с подъемом тяжестей, хронический запор.
Наконец, в медицине есть такое понятие, как дисплазия соединительной ткани. Это врожденное состояние, характеризующееся измененным строением связок, сухожилий и других элементов, составляющих основу тела. Дисплазия проявляется, в частности, повышенной растяжимостью соединительной ткани. Поэтому могут возникать грыжи разной локализации и диастаз мышц.
Причинами диастаза мышц живота у мужчин являются все перечисленные факторы, разумеется, кроме беременности.
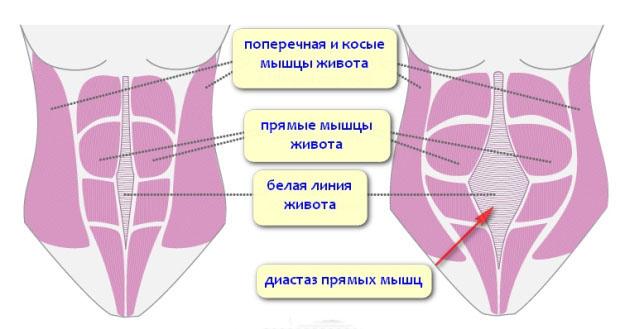
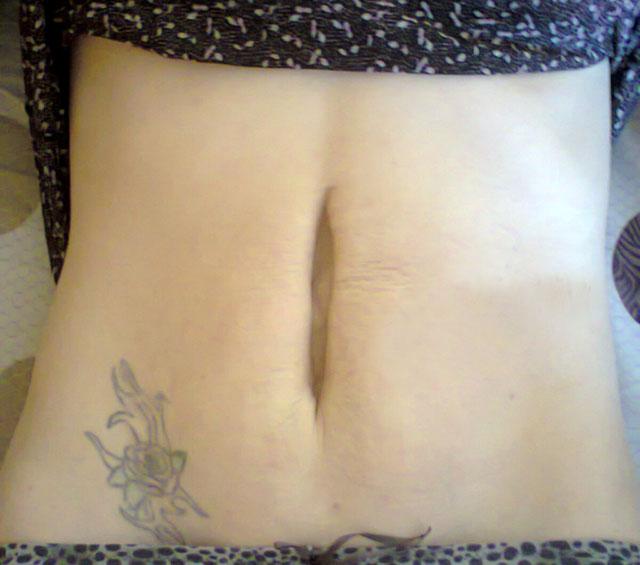
фото диастаза прямых мышц живота
Классификация и проявления
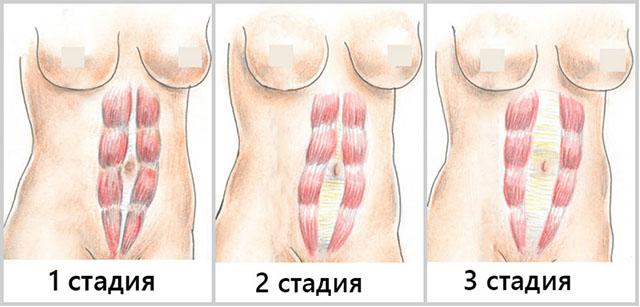
В зависимости от клинических признаков в достаточной мере условно различают такие степени диастаза прямых мышц живота:
- Расстояние между краями мышечных тяжей, измеряемое посередине между пупком и нижним краем (мечевидным отростком) грудины, не превышает 7 см. Состояние наблюдается у женщин после родов и обычно не изменяет внешний вид живота. Симптомы, сопровождающие эту стадию – тупые боли в подложечной области, слабой силы, тошнота, иногда вздутие живота и запоры, а также неудобство и одышка при ходьбе.
- Диастаз составляет от 7 до 10 см. При этом начинают расслабляться боковые мышцы, меняется форма живота, он обвисает, посередине определяется вертикальное выпячивание, а в положении лежа – углубление.
- Выраженное расхождение – более 10 см. Имеется значительный косметический дефект. Мышцы пресса ослабевают. Развивается опущение органов, что сопровождается различными проявлениями – запорами, болью в животе, одышкой, нарушениями со стороны мочеполовой системы. В это же время возникают грыжи белой линии или пупка – выпячивания апоневроза, через которые проникают петли кишечника или участки сальника. Ущемление грыжи требует срочной хирургической операции и может осложниться перитонитом.
Итак, заболевание при прогрессировании может привести к тяжелым последствиям. Поэтому при его появлении нужно обратиться к врачу.
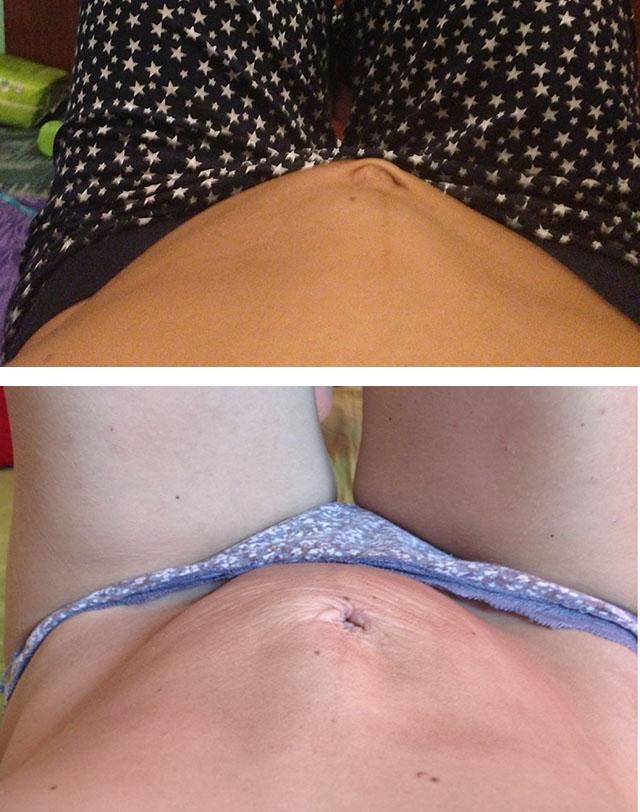
Как определить наличие диастаза прямых мышц живота в домашних условиях?
Для этого необходимо лечь на пол и приподнять голову, посмотрев на живот. При этом следует немного сократить мышцы пресса. При появлении вертикального валика посередине живота можно предположить у себя наличие диастаза. При выраженном ожирении напряжение мышц живота, напротив, проявится углублением впадины между прямыми мышцами.
Дополнительная диагностика основана на данных ультразвукового исследования мягких тканей брюшной стенки. Данные о диастазе могут быть получены и в ходе исследования брюшной полости по другому поводу, например, с помощью компьютерной томографии.
Консервативная терапия диастаза
Устранение диастаза возможно как консервативным путем, так и хирургически, что зависит от выраженности патологии и времени ее существования.
Лечение диастаза прямых мышц живота после родов проводится консервативно в течение 12 месяцев и лишь при наличии 1 стадии болезни. Оно основано на физических упражнениях, помогающих мышцам и соединительной ткани брюшной стенки восстановить свою форму.
В течение года после родов не нужно напрягать мышцы пресса. Это приведет к повышению внутрибрюшного давления и еще более выраженному растягиванию и так ослабленного апоневроза. Лучшим вариантом нагрузки является плавание, прогулки. Комплекс упражнений лучше подбирать вместе со специалистом по лечебной физкультуре. Если женщина делает это самостоятельно, она должно помнить о запрете на поднимание ног, туловища из исходной позиции лежа.
Упражнения при диастазе прямых мышц живота
Гимнастика при диастазе проводится несколько раз в неделю. Она не должна вызывать болезненности или сбивчивого дыхания. В противном случае уменьшите интенсивность нагрузки. Перед началом упражнений проводите небольшую разминку – медленные повороты туловища в стороны, дыхательные упражнения. Желательно перед началом тренировок и в их процессе регулярно советоваться с врачом. Важно не упустить тот момент, когда лечение без операции будет уже бесперспективно.
Кроме лечебной физкультуры, при диастазе прямых мышц живота врач может посоветовать бандаж. Его рекомендуют надевать сразу после родов на несколько часов в день, особенно при физической нагрузке и занятиях лечебной физкультурой. Этот эластичный корсет помогает мышцам живота не растягиваться под действием нагрузок. Он полезен для профилактики послеродового диастаза.
Массаж
Дополнительную помощь при диастазе мышц живота окажет массаж. Он выполняется легкими движениями. Используют массажное масло или крем с пантенолом. Кисти рук кладут на центр живота, согревают его, затем начинают круговые движения по часовой стрелке. Сначала проводят легкие поглаживания по кругу большого диаметра, постепенно площадь массажа уменьшается, а интенсивность надавливания увеличивается. В конце процедуры следует выполнить несколько легких поглаживаний снизу вверх. Не стоит всерьез уповать на значительный эффект от такой процедуры, однако в комплексе с другими мерами она поможет справиться с легким диастазом мышц, возникшим после родов.
Почему необходимо принимать меры для лечения патологии? Кроме очевидного эстетического дефекта, при диастазе мышц живота может затрудниться беременность. Слабая брюшная стенка не сможет участвовать в родовом акте, что приведет к осложнениям в следующих родах. Наконец, при прогрессировании диастаза появляется риск развития грыж и их последующего ущемления.
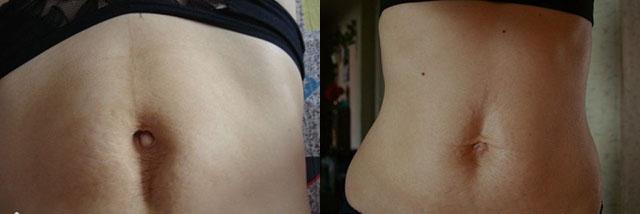
Диастаз прямых мышц живота после родов
Оперативное лечение
Заболевание склонно к прогрессированию. Нередко запоздалое обращение к врачу приводит к необходимости хирургического вмешательства.
Показания к операции:
- длительность существования диастаза более года и неэффективность консервативных методов;
- 2 и 3 стадии патологии.
В зависимости от того, каким образом проводится вмешательство, операция при диастазе мышц живота подразумевает или широкий разрез тканей брюшной стенки, или малотравматичную процедуру с применением лапароскопической техники. В обоих случаях нередко применяется сетчатый имплантат, устанавливаемый в области поврежденных мышц и механические укрепляющий их. Во время такой операции хирург может устранить имеющуюся у больного пупочную грыжу, провести пластическое устранение деформации живота (абдоминопластику).
Способы оперативного лечения:
- традиционные;
- малоинвазивные.
Они подразумевают проведение длинного разреза на стенке живота. После операции больному необходим продолжительный период реабилитации. В первые три месяца имеются ограничения по подъему тяжестей (не более 10 кг) и занятиям спортом. Дольше и время нетрудоспособности. Кроме того, при подобных вмешательствах существует риск рецидива диастаза и осложнений, они не обеспечивают должного косметического эффекта. Поэтому в крупных клиниках стараются отказаться от традиционных вмешательств.
Тем не менее, эти операции имеют право на существование и до сих пор могут проводиться больным с запущенными случаями заболевания или при отсутствии в лечебном учреждении подготовленного персонала и необходимой медицинской техники.
Способ Шампионера подразумевает ушивание диастаза прямых мышц живота двумя рядами узловых швов, накладываемых на влагалища (внешние оболочки) мышц. В результате мышечные группы притягиваются к средней линии.
Способ Кокерлинга – вшивание сетки из полипропилена, имитирующей апоневроз и белую линию.
Способ Вознесенского включает вскрытие брюшной полости, прошивание непосредственно мышц и стягивание их. Затем избыток апоневроза, покрывавшего мышцы, удаляется, и его края тоже сшиваются.
Как убрать диастаз, если одновременно имеется грыжа белой линии?
Существует операция Троицкого, во время которой хирург не только восстанавливает целостность апоневроза, но и тщательно удаляет грыжевой мешок и окружающие рубцовые ткани.
Устранение диастаза мышц с использованием эндоскопической техники является современным методом лечения этого заболевания. Операция требует пребывания в стационаре в течение всего 1-2 дней, при этом пациенты отмечают практическое отсутствие неприятных ощущений после вмешательства. Физическая нагрузка возможна уже через 2 недели, а через месяц человек может вернуться к обычной жизни.
Эндоскопические методики очень редко ведут к рецидиву болезни (1%). На коже живота после них не остается заметных рубцов, что дает отличный эстетический эффект. Чтобы он был еще лучше, рекомендуется в течение года после операции не подвергать область живота действию прямых солнечных лучей, проще говоря, не загорать с открытым животом.
При эндоскопической коррекции патологии можно одновременно провести некоторые дополнительные вмешательства, в частности, удалить кисту яичника или камни из желчного пузыря. Брюшная полость при этом широко не вскрывается, инструменты вводят через маленькие проколы в брюшной стенке. Это помогает избежать развития в дальнейшем спаечного процесса и значительно снижает риск инфекционных осложнений и кровотечения во время операции.
Существует вариант одновременного избавления от диастаза и удаления пупочной грыжи с последующим наложением сетчатого протеза.
Абдоминопластика с устранением диастаза прямых мышц живота
Представляет собой удаление избытка жира и кожи с последующим ушиванием (стягиванием) апоневроза. Избавление от расхождения мышц является залогом формирования плоского живота и красивой талии. Если диастаз не устранить, то живот приобретет округлую, выступающую форму из-за разошедшихся брюшных мышц. Такая операция позволяет добиться максимального эстетического эффекта.
Говоря об оперативном лечении диастаза, нужно упомянуть, что чем раньше пациент обратится к врачу, тем лучше будет результат. Современные технологии позволяют выполнить операцию с минимальной травмой и очень низкой вероятностью рецидивов и осложнений. Энзимный пилинг что это, изучайте по ссылке.

Операция на мышцы рук, ног или туловища показана при их повреждениях, которыми страдают профессиональные спортсмены, люди физического труда, военнослужащие в зоне активных военных действий. Такие вмешательства сложны, требуют от хирурга глубокого знания анатомии не только мышечного каркаса тела, но и вариантов расположения нервов и сосудов, особенностей операций на сухожилиях, так как все эти структуры неразрывно связаны с работой мышц и активно участвуют в их жизнедеятельности.
Правильная работа мышц в равной мере определяется развитием сосудов и нервов, а высокая способность противостоять микробному заражению и срастаться определили эффективность разнообразных пластик — трансплантация мышечных волокон, замещение полостей в костях, ликвидация дефектов контуров тела и двигательной цепи конечностей.
Важным и даже определяющим исход моментом при операции на мышцы считается срок ее проведения. После пересечения мышечной и сухожильной ткани часть волокон сокращается и остается в таком виде, появляется их атрофия, уменьшается объем и мощность. Когда с момента травмы прошло больше одного года, мышца не может произвольно и с высокой скоростью сокращаться. Эффективность последующего лечения будет крайне низкой, а восстановить функцию станет практически невозможно, если не провести лечение в первые месяц-полтора.
На результат мышечной пластики оказывает влияние и состояние двигательных нервных волокон. Нарастающие структурные изменения при денервации в виде атрофии, рубцовой дегенерации препятствуют сократимости, поэтому восстановление нерва через год и более после травмы нерва считается бесперспективным.
Потребность в высокой степени оксигенации и питания делают мышцу очень зависимой от активности кровотока, поэтому если доставка крови снижена даже незначительно, сила и устойчивость к работе мышцы снижаются. При сильной ишемии возможно развитие полного или частичного некроза, что приводит к разрастанию фиброзной ткани, укорочению мышечных волокон и уменьшению сократительной функции, неминуемо отражающихся на работе конечности (ишемические контрактуры).
Пластика с эстетической целью сегодня чрезвычайно распространена, и это не только всевозможные подтяжки лица или коррекция формы носа или груди. В числе популярных — операция на икроножных мышцах, к которой прибегают желающие изменить форму голеней, уменьшить или увеличить их объем.
Показания и противопоказания к операции на мышцах
Показания к операции на мышцы ног или рук обычно связаны с:
- Разрывом, размозжением мышечной ткани при травмах и ранениях;
- Необходимостью замещения дефектов костей или восстановления движений в конечностях;
- Желанием улучшить внешний вид.

Разрывами мышц чаще всего страдают профессиональные спортсмены, испытывающие значительные нагрузки на мышечный аппарат тела. Разрывы случаются при слишком длительных тренировках, отсутствии разминки перед нагрузкой на мышцу, ударе по напряженному мышечному брюшку. Повреждения надостной мышцы происходят при падениях, резком отведении поднятой руки с находящимся в ней тяжелым предметом (гантелей, к примеру).
Осколочные, огнестрельные, резаные раны повреждают не только мышцу, но и связочный аппарат, нервы и сосуды, а в ряде случаев сопровождаются микробным загрязнением, что делает операцию более трудоемкой и опасной. В быту тяжелые ранения мышц могут произойти при дорожно-транспортных происшествиях, укусах животных, например, собак.
Учитывая, что вмешательства на мышцах часто проводятся в срочном или даже экстренном порядке (при сочетанной травме с повреждением магистральных сосудов, обильным загрязнением раны и т. д.), перечень противопоказаний к ним минимален и включает:
- Шоковые состояния и кому;
- Тяжелую декомпенсированную патологию внутренних органов с невозможностью проведения общего наркоза;
- Глубокие нарушения гемостаза, влекущие риск массивного кровотечения.
При высоком риске операции на мышцы ног, рук или туловища хирург выбирает наименее травматичный способ лечения — ушивает разорванные ткани и сосуды, а пластика может быть запланирована несколько позже, после стабилизации состояния больного.
Учитывая длительность операций на мышцах, при них показан общий наркоз, обеспечивающий адекватное обезболивание и возможность четкого дозирования токсичных анестетиков. По этой причине в случае планового вмешательства накануне вечером пациент последний раз есть, пьет и проводит очистительную клизму.
Сшивание мышц
Операция при разрыве мышц необходима в случае поперечного разъединения или вдоль волокон и заключается в наложении шва. Наложение швов на мышечных волокнах требует выполнения некоторых условий:

- Шов не должен передавливать сосудистые и нервные стволы, так как при этом возрастает риск атрофических и некротических изменений;
- В шов должны быть захвачены два листка фасции;
- Нити завязываются не туго, а в момент соприкосновения раневых поверхностей;
- Предпочтительны П- либо восьмиобразные швы;
- Применение саморассасывающегося шовного материала.
При сшивании мышечных тканей может быть использован простой узловой шов, техника наложения которого такова:
- Отрезки поврежденной мышцы сближаются;
- В шов должны войти два фасциальных листка;
- Игла входит и выходит отступя на сантиметр от раневого края;
- Затягивание нитей до сближения краев раны, чуть вбок от него.
П-образный шов имеет некоторые преимущества перед простым — при его наложении снижается риск прорезывания шовного материала вдоль мышцы. Техника П-образного шва определяется направлением разъединения мышцы — поперек или продольно.
При сшивании продольно разорванной мышцы игла входит отступя 1 см кнаружи от раневого края, захватывая два листка фасции, а с противоположной стороны нить движется в обратном направлении и возвращается к началу шва, при этом ни узел, ни сама нить не передавливают сосудисто-нервные стволики.
При поперечном разрыве мышцы сначала прошивают ее один отрезок, а потом в обратном порядке — второй. Узел и нить находятся вдоль мышцы, не пережимая сосуды и нервы.
Третьей разновидностью операции при разрыве мышц считают восьмиобразный шов. Если ткань рассечена продольно, то игла проходит через оба конца по отдельности, но места выхода иглы должны совпадать по уровню. При поперечном рассечении мышцы игла входит в один конец, а выходит через второй, после чего снова вводится отступя полтора сантиметра от первого вкола и уходя через противоположный конец. Узел при таком шве находится по ходу волокон, не травмируя сосуды и нервы.
Различные виды швов накладывают в ходе операции на мышцах бедра, когда есть возможность сопоставить края поврежденных волокон, в противном случае хирург идет на пластику с использованием собственных донорских тканей больного.
Пластические операции на мышцах при травмах
Выделяют несколько разновидностей пластической операции на мышцы :
- Транспозиция (подшивание) сухожилий пораженной мышцы к здоровым.
- Несвободная пересадка мышц.
- Свободная пересадка.
Транспозиция мышц-синергистов состоит в подшивании сухожильных волокон поврежденной мышцы к сухожилию рядом расположенной, которая способна к активным сокращениям даже при условии фиксации к ней еще одного мышечного пучка. При перемещении сухожилие активно работающей неповрежденной мышцы рассекают и подшивают к поврежденному.

Эта манипуляция может способствовать частичной потере активности мышцы-донора, поэтому лучший эффект будет при использовании сухожилий мышц однонаправленного действия (синергистов), из которых одна не работает или используется неактивно. К примеру, сшивание сухожилий поверхностного и глубокого сгибателей пальцев будет очень эффективным с точки зрения сохранения функции обеих мышц.
Операция на мышцы руки или голени чаще всего состоит в несвободной пластике с пересадкой антагонистов взамен дефектного участка. Например, необратимые травмы лучевого или малоберцового нерва приводят к стойкой атрофии мышечного аппарата и потере движений, поэтому проводят пересадку сухожильных пучков с ладонной части предплечья или нижней поверхности стопы на тыльную поверхность, одновременно перемещая и мышцы.
В сложных случаях при массивных повреждениях, требующих возмещения большого объема мышечной ткани, проводят несвободную пересадку с выделением мышцы-донора с сосудами и нервами и последующей транспозицией точек крепления мышцы в нужный участок тела. Так проводится трансплантация широчайшей мышцы спины для замещения мышечной группы передней части плеча.
Свободная трансплантация мышц с восстановлением активных движений впервые успешно была проведена чуть более 40 лет назад, когда хирурги пересадили участок мышцы бедра на лицо при параличе лицевого нерва. Операция оказалась эффективной, и впоследствии такие пластики стали применяться при дефектах мышечных групп руки.

Показанием к полной свободной пластике считают такие повреждения, при которых ресурсы тканей в зоне поражения не дают возможности восстановить потерянную функцию путем менее травматичной операции. В этих случаях единственных выходом становится трансплантация мышечных волокон из других, анатомически далеких, частей тела.
К донорскому мышечному пучку предъявляются определенные требования:
- Он должен нести в себе сосуды, обеспечивающие питанием весь трансплантат;
- Должен совпадать по размеру с теми волокнами, к которым подшивается;
- Движение должно регулироваться одним нервным волокном;
- Иссечение донорского фрагмента не должно вызывать выраженного снижения функции и эстетического дефекта в месте забора ткани.
С этих позиций, лучшими и наиболее подходящими для полной пересадки считаются тонкая мышца бедра, широчайшая на спине и большая грудная, которые чаще всего используются в качестве доноров.
Операция на мышцах бедра при их значительном расхождении может потребовать замещения участком четырехглавой мышцы, фрагментами собственных сухожилий. В период реабилитации пациент обездвиживается.
Одним из важнейших условий свободной пересадки мышц является сохранность нервного волокна, применяемого для восстановления нервной трофики трансплантированной ткани. Такой нерв сшивается максимально близко ко входу в мышечное брюшко, время отсутствия кровотока в трансплантате не должно быть более двух часов.
Для выполнения перечисленных условий заранее тщательно планируется микрососудистый этап вмешательства. Важно сохранить нужную длину мышечного трансплантата, чтобы максимально восстановить сократимость. Сухожильный пучок фиксируется к мышечному после того, как будут сшиты сосуды и нервы. Нога или рука после операции обездвиживаются в состоянии разгибания.
Примерная последовательность манипуляций при операции на мышцы руки:
- Удаление размозженных, некротизированных тканей в зоне повреждения, сшивание нервов, подготовка нервных волокон к подшиванию донорской ткани;
- Иссечение донорской мышцы из широчайшей, большой грудной, тонкой бедренной и фиксация ее к сухожилиям предплечья;
- Сшивание сосудов и нервов, наложение швов на кожу.
Эффективность и исход полных свободных мышечных трансплантаций зависят от глубины и характера травмы, состояния зоны, куда проводилась пересадка. Наилучшие результаты достигаются при трансплантации в зоне сгибателей или разгибателей предплечья, когда двигательная функция пальцев возвращается полностью, а сила сохраняется на уровне половины от первоначальной.
Операции на икроножных мышцах
Несколько слов следует сказать об операции на икроножных мышцах, которая может отличаться от описанных выше тем, что не преследует целью восстановить волокно, а, наоборот, сопровождается удалением здоровой ткани или имплантацией дополнительных синтетических материалов. Такие виды пластики могут проводиться из эстетических соображений, когда человек недоволен внешним видом своих голеней, страдает сильной худобой, перенес в детстве рахит или ноги имеют конституционально обусловленную изогнутую форму.

Для восполнения объема икроножных мышц с внутренней стороны голени применяют силиконовые импланты, а при гипертрофии мышц возможно их удаление. К полному удалению могут привести гипертрофия, затрудняющая подбор обуви или одежды и создающая психологический дискомфорт, либо чрезмерное развитие икр при спортивных тренировках, хотя в последнем случае более безболезненно отказаться от некоторых видов упражнений.
Реабилитация после операций на мышцах
Восстановление после операции на мышцы руки или ноги требует много времени, терпения и усилий со стороны пациента. В раннем послеоперационном периоде назначаются анальгетики, противовоспалительные средства, первые несколько месяцев конечность обездвиживается полностью или частично.

В период реабилитации исключаются силовые упражнения, которые могут вызвать повторные разрывы мышц, поднятие тяжестей, при травмах ног — приседания, а если операция была на руке, то не рекомендуются такие действия, как самостоятельное надевание носков, ношение тяжелой сумки, хождение с опорой на перила и др.
В случае свободной пластики от момента пересадки до восстановления иннервации трансплантированной ткани проходит 4-8 месяцев, на протяжении которых мышечные волокна не сокращаются и, соответственно, атрофируются, поэтому мышечная сила восстанавливается не полностью, а лишь наполовину, максимум — до 80% от первоначальной.
Пластические операции на мышцы рук травматичны, длительны, реабилитация затягивается на полгода-год, но уже через несколько месяцев можно заметить активные самостоятельные движения пальцами, что немаловажно для восстановления мелкой моторики.
Негативной стороной пластики может стать образование фиброзных сращений, служащих показанием к повторной операции с рассечением рубцов, что не всегда приносит желаемый эффект. Кроме того, эстетический результат тоже нередко остается неудовлетворительным, к чему должен быть готов пациент при травмах.
При тщательном соблюдении необходимых условий сшивания мышцы и трансплантации, когда шов нерва находится близко к его входу в брюшко мышцы, а сами мышечные волокна максимально точно сопоставлены, признаки самостоятельного сокращения пересаженной мышцы можно наблюдать через пару месяцев после операции, но полностью оценить результат станет возможным только спустя 2-3 года, во время которых будет происходить активное восстановление с нарастанием силы и скорости сокращений.
Разработать прооперированную мышцу помогают физиотерапевтические процедуры, массаж, специальные упражнения, которым учит инструктор ЛФК исходя из локализации повреждения и вида проведенной операции. У большинства пациентов в течение первого года работа мышц восстанавливается, а профессиональные спортсмены возвращаются к привычным тренировкам, хотя часто отмечают снижение силы по сравнению с изначальной.
Видео: операция по сшиванию связки после падения
Видео: операция после травмы бицепса
Читайте также:


