Скрипит сустав после эндопротезирования
Некоторые люди жалуются на появление характерных щелчков в прооперированном суставе после эндопротезирования тазобедренного или коленного сустава. Они могут возникать спустя несколько месяцев или лет после операции. Как правило, такие щелчки безболезненны и не доставляют человеку физического дискомфорта.
Причины щелчков
В более поздние сроки щелчки могут возникать из-за изменения пространственной ориентации компонентов эндопротеза. Как известно, с годами имплант немного изнашивается, а его суставные поверхности теряют конгруэнтность. В результате между частями протеза возникает несоответствие, из-за чего они сталкиваются между собой при движениях. Это и приводит к появлению звуков. В некоторых случаях у человека может возникать ощущение, что твердые части эндопротеза контактируют между собой.


Отметим, что в норме щелканье не должно сопровождаться болью или другими тревожными симптомами.
Признаки патологических щелчков:
- болезненные ощущения в области сустава;
- появление выраженного дискомфорта в колене или бедре;
- ограничение движений в нижней конечности;
- повышение температуры, гиперемия кожи, отечность в области прооперированного сустава.
Появление перечисленных симптомов может указывать на поздние послеоперационные осложнения. К наиболее частым из них можно отнести перипротезную инфекцию, расшатывание и нестабильность компонентов эндопротеза.
Что делать при появлении щелчков
Если у вас нет тревожных симптомов – беспокоиться нет смысла. Скорее всего щелканье сустава у вас имеет физиологическую природу. Чтобы удостовериться в отсутствии осложнений вам следует в плановом порядке показаться врачу.
Если же у вас появились болезненные ощущения, повысилась температура или возникли трудности при ходьбе – за медицинской помощью нужно обращаться без промедлений.
Таблица 1. Методы диагностики, помогающие выявить причину щелчков.
| Метод | Диагностические возможности |
| Рентгенография | Позволяет выявить ошибки в установке эндопротеза, перипротезные переломы и участки остеопении, спровоцировавшие расшатывание импланта. Также на рентгенограммах можно обнаружить признаки парапротезной инфекции. |
| УЗИ | На УЗИ хорошо визуализируются околосуставные ткани, мышцы, связки, сухожилия и т.д. Исследование помогает выявить практически любые воспалительные или дегенеративные изменения в данных структурах. |
| МРТ | Имеет почти такую же диагностическую ценность, как УЗИ, но стоит в 2-3 раза дороже. Врачи могут назначать МРТ в спорных случаях, когда диагноз вызывает сомнения. |
| КТ | Проводится тогда, когда необходимо детально рассмотреть костные структуры. Чаще всего исследование назначают при подозрении на перипротезную инфекцию. |
Для исключения опасных осложнений больному достаточно рентгенологического исследования и УЗИ. Эти методы позволяют выявить практически любые патологические изменения в костях и параартикулярных тканях. При подозрении на какую-либо серьезную патологию пациента дообследуют.
Совет! Если у вас появились подозрительные щелчки в коленном или тазобедренном суставе – сходите на консультацию к ортопеду или хирургу. Посещение врача в любом случае не будет лишним.
Причины щелчков

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
В более поздние сроки щелчки могут возникать из-за изменения пространственной ориентации компонентов эндопротеза. Как известно, с годами имплант немного изнашивается, а его суставные поверхности теряют конгруэнтность. В результате между частями протеза возникает несоответствие, из-за чего они сталкиваются между собой при движениях. Это и приводит к появлению звуков. В некоторых случаях у человека может возникать ощущение, что твердые части эндопротеза контактируют между собой.
Отметим, что в норме щелканье не должно сопровождаться болью или другими тревожными симптомами.
Признаки патологических щелчков:
- болезненные ощущения в области сустава;
- появление выраженного дискомфорта в колене или бедре;
- ограничение движений в нижней конечности;
- повышение температуры, гиперемия кожи, отечность в области прооперированного сустава.
Появление перечисленных симптомов может указывать на поздние послеоперационные осложнения. К наиболее частым из них можно отнести перипротезную инфекцию, расшатывание и нестабильность компонентов эндопротеза.
Хруст в суставе после эндопротезирования: стоит ли волноваться
Нередки случаи, когда возникает характерный хруст в колене после эндопротезирования коленного сустава. С чем это связано?
Если пациент замечает появление каких-то звуков в суставах в первые месяцы реабилитации, то скорее всего они обусловлены периодом притирки и привыкания близлежащих тканей к новому искусственному суставу. Связки и мышечные сухожилия учатся работать чуть иначе, с новым участником двигательного процесса. Это естественный процесс, который никак не угрожает здоровью пациента.
Бывает, что хруст в колене после эндопротезирования появляется не сразу, а спустя годы. Этот факт также может расцениваться в пределах нормы. Части эндопротеза могут изнашиваться и работать чуть иначе в соотношении друг с другом из-за того, что размеры частей импланта чуть меняются и начинают подстраиваться друг к другу по-новому.

Несколько слов об операции и важности восстановления после её проведения
Эндопротезирование, то есть, замена изношенного коленного сустава, — единственная альтернатива инвалидному креслу. Больше всего нагрузки приходится именно на ноги, поэтому вероятность получения травмы огромна.
В результате развиваются сложные патологические процессы, которые возможно устранить только с помощью проведения операции по замене коленного сустава.
В зависимости от области повреждения различают такие виды эндопротезирования:
- тотальное – коленный сустав полностью заменяется искусственным эндопротезом, проводится операция, если колено повреждено более чем на 70%;
- частичное – сустав повреждён менее чем на 50-60%, имплантом заменяется только какая-то часть, данный вид хирургического вмешательства более щадящий, в отличие от предыдущего.

Причин повреждения коленного сустава может быть множество – лишний вес, прыжок с высоты, удар в колено и т. д. Все эти факторы приводят к нарушению кровотока в тканях.
Реабилитация после операции включает в себя несколько этапов. Одним из самых основных считается ЛФК (лечебная физкультура), физиопроцедуры, лекарственная терапия (по необходимости).
Восстановительный период начинается уже сразу после проведения эндопротезирования колена.
Реабилитационная программа разрабатывается для каждого пациента индивидуально в зависимости от его физических данных, запущенности патологии, сопутствующих болезней и т. д.
После выписки врач-реабилитолог даст пациенту подробный перечень гимнастических упражнений, которые необходимо будет выполнять в обязательном порядке.
Реабилитация после протезирования колена противостоит:
- контрактуре – ограничении в движении, невозможности согнуть или разогнуть конечность в колене или полной неподвижности сустава;
- при сильной нагрузке на колено после оперирования или напротив, ограничении в движении, протез лишается возможности получать полноценное питание, в результате чего развивается его истончение, которое в большинстве случаев приводит к повторному хирургическому вмешательству;
- дальнейшему развитию патологии;
- синовиту – лишней жидкости, которая скапливается в синовиальной сумке.

Если тщательно следовать всем рекомендациям доктора и ответственно подходить к выполнению упражнений, то это почти стопроцентная гарантия восстановления работоспособности коленного сустава.
Боли как признак осложнений
Замену коленного сустава выполняют для устранения хронических болей и улучшения качества жизни человека. После операции люди получают возможность нормально передвигаться и отказываются от приема обезболивающих препаратов (если у них нет тяжелого остеопороза других суставов). Однако, иногда, после эндопротезирования у больного появляются тревожные симптомы. У него повышается температура, появляются сильные боли, отек, хруст в колене и другие неприятные явления.
Болезненные ощущения могут говорить о развитии инфекционных осложнений, контрактур, синовита, нестабильности сустава или других опасных последствий.
При гнойно-воспалительных осложнениях появляется жар, озноб, головная боль и общая слабость. Также болит колено, а кожа вокруг становится красной и горячей на ощупь. Боль имеет распирающий характер, а обезболивание мазями и таблетками не дает эффекта. Почему колено горячее? Это объясняется скоплением гноя внутри сустава и развитием острого воспалительного процесса.
При тромбофлебите вен нижних конечностей отекает нога и появляется чувство распирания в нижних конечностях.
Что делать, если после эндопротезирования появились болезненные ощущения в колене? Нужно немедленно идти к врачу. В худшем случае он порекомендует повторное хирургическое вмешательство и ревизию суставной полости, в лучшем – посоветует, какую мазь или медикаменты можно использовать. Вполне возможно, что боли в колене вызваны раздражением нервов и пройдут уже через 2-3 месяца.
Основная причина назначения эндопротезирования коленного сустава – непрекращающиеся боли и невозможность самостоятельного передвижения. Решение об операции принимается врачом и пациентом, если консервативное лечение не помогло. Любое вмешательство, даже если оно проведено хирургом-ортопедом с богатым опытом – стресс для организма. Рана, даже правильно обработанная и зашитая, реагирует на агрессивное вторжение болью, отеками, инфекционными заболеваниями.
Рассчитывать на мгновенное чудо – неправильно. Боль в первое время после операции – нормальное явление, не нужно паниковать. Просто организм адаптируется к новым условиям. Чтобы купировать болезненные ощущения, вернуть природную кинематику, проводятся реабилитационные мероприятия, как в условиях стационара, так и после выписки.
Благодаря современным разработкам в хирургии, использованию миниинвазивных методик, повреждение здоровых тканей минимизировано, что уменьшает риски. Отеки, резкое повышение температуры, тугоподвижность и сильные боли после эндопротезирования коленного сустава проявляются только у 1,3-1,6% пациентов
.
Виды и признаки послеоперационных осложнений
| Проблема | Симптом |
| Инфекционное воспаление | Повышение температуры, покраснение в области колена |
| Контрактура | Ограничение сгибания/разгибания, вплоть до полной неподвижности |
| Синовит | Сильная боль, невозможность передвигаться без подручных средств, отечность |
| Повторный вывих/перелом | Хруст, снижение подвижности |
Самое худшее, что вы можете предпринять — терпеть или заняться самолечением. Дискомфорт и отсутствие положительной динамики – повод срочно обратиться к врачу. Использование народных способов лечения и прием таблеток, мазей снижают болевую симптоматику, но не избавляют от проблемы.
Возникает редко (0,1%), поскольку для имплантации используются индивидуальные протезы с учетом возрастных, анатомических и половых особенностей, но прецеденты есть. Отечность в районе операционного поля, нарушение опорной функции, суставные боли – признаки развития болезни. Игнорирование симптомов приводит к укорочению ноги, хромоте.
Контрактура может быть временной и стойкой. Возможно снижение кинематики или полное обездвижение. Человек сознательно стремится уменьшить дискомфорт, поэтому в послеоперационный период старается двигать ногой так, чтобы не было больно. Для реабилитации нужны регулярные нагрузки. Если их нет, естественный кровоток и заживление замедляются, патология приводит к рубцеванию и стойкой форме.
Назначение схемы лечения – обязанность специалиста. Принудительное сгибание/разгибание или отсутствие движения только расширят область поражения.
- лечебная физкультура, укрепляющие упражнения и массаж;
- электрофорез, физиотерапия;
- фиксация сустава при помощи гипсового бандажа;
- отсутствие перенапряжения, нагревания, переохлаждения;
- контроль за состоянием организма: правильное питание, отсутствие вредных привычек.
Если у вас диагностировали контрактуру, нельзя скрещивать ноги и начинать ходить без помощи специалиста. При таком отклонении лучше соблюдать диету – избыточный вес ведет к прогрессированию болезни.
Выявляется у 0,3% пациентов. Особенности: болит колено, отекает нога, не прекращаются боли даже после курса медикаментов и физиотерапии. Характерны воспалительные процессы оболочки сустава, из-за чего синовиальная сумка заполняется жидкостью.
Восстановление у каждого протекает индивидуально; зависит от особенностей возраста, пола, общих показаний здоровья. Развитие синовита – не ошибка медиков: в 95% случаев болезнь прогрессирует из-за нарушения врачебных назначений. Если у вас диагностировали синовит, возможно назначение пункции жидкости и курса дальнейшей реабилитации.
После операции могут воспалиться мышцы или ткани около эндопротеза. В 4-11% случаев инфекционные процессы приводят к ревизии имплантата. Чаще всего такое явление наблюдается у пациентов с ревматоидным артритом или артрозом, перенесших артроскопию.
В редких случаях причин занесения инфекции — нарушение санитарных норм в операционной, использование некачественного имплантата и шовного материала. Перед выбором клиники ознакомьтесь с отзывами людей, которые делали замену в этой больнице.
Развитие инфекционного процесса провоцируют недоедание, лишний вес, наличие иммунных заболеваний, употребление алкоголя, диабет и онкология. Противопоказаны иммуносупрессанты и кортикоиды в качестве лечения — они повышают риск появления инфекции. Признаки воспаления:
- стабильно повышенная, но не слишком высокая температура тела (вечером поднимается сильнее);
- плохо работает нога, болит и отекает;
- местное покраснение;
- иногда выделение гноя из раны или сустава.
Если с коленом что-то не так, первый признак — это боль и повышенная температура в области импланта.
Воспаление – непредсказуемая патология, поскольку может возникнуть, как в первые месяцы после артропластики, так и через 1-2 года после замены коленного сустава. Если в отдаленный послеоперационный период у вас возник вопрос: почему колено горячее и болит, скорее всего, это поздняя гематогенная инфекция в области имплантата.
Купировать боль, а тем более назначать себе антибиотики – категорически противопоказано. Прописать антибиотики, назначить обезболивание и подсказать, какую мазь использовать, может только хирург-ортопед после обследования. Несоблюдение врачебных рекомендаций чревато ревизионным эндопротезированием коленного сустава.
Имплантат устанавливается на место поврежденного сустава с точностью до миллиметра. При помощи компьютерной визуализации проводится проверка кинематики в согнутом/разогнутом положении. 1-1,2% случаев заканчивается повторным вывихом или переломом эндопротеза. В редких ситуациях проблема вызвана неправильной установкой или некачественным протезом, 98% пациентов создают себе проблему, игнорируя рекомендации по реабилитации.
Главный признак перелома – хруст внутри коленного сустава. Если на раннем этапе такой симптом можно объяснить врачебной ошибкой или постоперационным осложнением, то в дальнейшем хруст свидетельствует о нарастании рубцовой ткани. Неправильное восстановление идет из-за несоблюдения режима и диеты.
При появлении хруста не ждите дальнейших осложнений. Обратитесь к специалисту для коррекции дефектов. Часто можно обойтись терапевтическим воздействием, избежать ревизии.
Лечение хруста
Полноценная терапия при таком явлении, как хруст при спуске или подъеме по лестнице, ходьбе и других движениях ногой, необходима при наличии заболеваний, спровоцировавших изменения в суставных и прилежащих тканях.
При дегенеративных изменениях, спровоцированных артритами и артрозами, оно состоит в приеме лекарственных препаратов, действе которых основано на восстановлении хрящей и поддержании их структуры в здоровом состоянии.
Не менее важным считается прием противовоспалительных средств, гормональных лекарств и обезболивающих. Эти лекарства подходят и тогда, когда возникает хруст в колене после травмы конечности.
-
таблетки, капсулы или мази с хондроитином;
Устранить хруст при приседании, причины которого вызваны воспалительными процессами и/или слабостью мышечно-связочного аппарата ноги, помогает лечебная физкультура. Правильно подобранные упражнения способствуют усилению поддержки колен в анатомически-правильном положении, благодаря чему снижается нагрузка на них.
При наличии проблем с обменными процессами, работой почек и печени, хруст в коленном суставе при приседании, ходьбе и других движениях, устраняется лечением основного заболевания, то есть путем полного восстановления функций пораженных органов.
Нередко больным требуется полный пересмотр рациона и образа жизни. При сильном же поражении суставных поверхностей может потребоваться частичное или полное их протезирование.
Эндопротезирование коленного сустава: осложнения и рекомендации
Операция по замене суставного сочленения – не прихоть, а возможность сохранить самостоятельность и избежать инвалидности. Имплантация рекомендуется, если консервативными методами вернуть природную подвижность конечности невозможно. Хирургическое вмешательство проводят при:
- сильном повреждении связок, когда терапия и компрессия неэффективны;
- остеоартрите, ревматоидном артрите, для стабилизации патологии, удаления поврежденных элементов;
- костной дисплазии, когда нарушен рост костей;
- прогрессирующем асептическим некрозом. Начинается отмирание тканей, прекращается природный кровоток, сустав полностью перестает функционировать;
- подагре.
Чтобы минимизировать операционные и послеоперационные риски, врач проводит обследования. Только после исключения всех противопоказаний может быть назначена замена коленного сустава на имплантат.
Медики предпочитают щадящие методики, вмешательства на открытом операционном поле проводят только при невозможности провести процедуру миниинвазивным способом. При артроскопии с компьютерным наблюдением здоровые ткани практически не повреждаются, уменьшается риск кровотечений и занесения инфекции.
Для удаления лишней жидкости, кровяных сгустков из раны на первое время устанавливается дренаж. Ежедневно в период стационарного наблюдения снимаются жизненно важные показатели, чтобы сделать процесс восстановления эффективным.
Если эндопротезирование коленного сустава прошло успешно, назначается курс антибиотиков, реабилитационных мероприятий:
- ЛФК под контролем методиста. Рассчитывать на чудо сразу после операции не стоит, сначала даже сгибать/разгибать ногу придется с помощью врача;
- лечебный массаж;
- процедуры в физиокабинете в зависимости от показаний здоровья.
Если восстановление идет правильно, на 2-3 день можно начинать ходить с ходунками или костылями. По отзывам пациентов, грамотная схема реабилитации позволяет избежать осложнений, быстрее вернуться к привычной жизни.
Чтобы реабилитация была эффективной и не затягивалась, профессионал посоветует, как изменить бытовые условия, скорректировать питание, равномерно распределить нагрузку на прооперированную ногу. Швы при удачном исходе снимают на 10-й день, далее предстоит домашнее лечение под наблюдением местного доктора.
Кроме основных осложнений, после замены суставного сочленения могут возникнуть такие проблемы:
- аллергическая реакция;
- отторжение имплантата;
- послеоперационное загнивание тканей;
- повреждение нерва, паралич конечности;
- повреждение сосудов и дефицит кровоснабжения. Без притока крови, питательных компонентов ткани истончаются. Игнорирование проблемы может привести к ампутации;
- ощущение онемения колена;
- тромбоз глубоких вен;
- бактериально-инфекционные патологии протеза.
Нетипичная реакция организма на постоперационный стресс – булимия: постоянно хочется есть, а вес не набирается. При нервном расстройстве и булимии необходимо посетить психолога, чтобы разработать антистрессовую программу. Нервные расстройства, сбой в режиме мешают быстрой реабилитации.
Реабилитационный комплекс
Реабилитация нижней конечности проходит в несколько этапов:
| Период | Цели |
| Стационарный | Снятие рисков осложнений, постепенная разработка мышц и сустава, привыкание к вертикальному положению |
| Ранний | Освоение ходьбы по ступенькам, восстановление функционирования колена, укрепление мышц обеих ног для равномерного распределения нагрузки |
| Поздний | Полное восстановление природной подвижности, тренировка мышечной массы всего тела для минимизации риска отдаленных осложнений |
Стационарный этап длится первые две недели после операции (иногда пациента выписывают домой раньше, через 4-6 дней). Все мероприятия и процедуры проводятся под контролем. Для профилактики тромбофлебита надевают компрессионный бандаж, что ограничивает подвижность. 1-3 дня конечность нельзя нагружать, проверять кинематику будет лечащий врач. Далее рекомендуется выполнение простейших упражнений:
-
сгибание колена из положения лежа на спине. Выполнять 10 подходов несколько раз в день, но без перенапряжения;
Делается с фиксацией в верхней точке на пару секунд.
Спина при выполнении должна быть ровной.
Домашняя обстановка расслабляет – в этом ее опасность. Чтобы восстановление протекало правильно, не нужно переходить на крайности: одинаково вредны малоподвижность, бурная активность. Придерживаясь врачебных рекомендаций, вы обеспечите себе успешную реабилитацию, сохраните эндопротез. Гарантийный срок эксплуатации искусственного сочленения – 10 лет, но при неправильных нагрузках элементы изнашиваются быстрее.
Гимнастика для первого месяца:
По действующему законодательству лист недееспособности выписывается на 15 рабочих дней. Если работа с физическими нагрузками или нахождением на ногах, лучше обратиться в больницу по месту жительства для продления больничного. Для вынесения решения будет собрана специальная комиссия, которая после ознакомления с историей болезни вынесет вердикт – продлевать ли больничный, на какой срок.
Максимальный период действия решения комиссии – 10 месяцев. Если лист нетрудоспособности нужно продлить на год – собирается еще один консилиум. Сроки зависят от особенностей организма, возможно, понадобится поездка в санаторий или госпитализация для выявления признаков нестабильности имплантата. Невыполнение рекомендованного ЛФК – причина отказа в продлении больничного.
Через 5 месяцев после выписки можно приступать к тренировкам на специальных тренажерах, возвращаться к активному образу жизни. Если в этот период вас по-прежнему беспокоят боли, обратитесь к ортопеду. Скорее всего, дело в патологическом процессе.
Как поступить в данном случае
Если вы столкнулись с подобной проблемой, то лучше всего как можно быстрее решить ее с помощью специалиста. На самом деле не стоит долго задумываться над тем, что делать, если болят колени после эндопротезирования. В случае нарушения курса реабилитации, или же преждевременной выписки из больницы, лучше обратиться за помощью к травматологу или хирургу, которые смогут диагностировать возможные нарушения, что позволит начать своевременную терапию.
Если же речь идет о боли в послеоперационном периоде, то вы можете использовать различные обезболивающие медикаменты, которые помогут приглушить боль в первые дни. Но даже в этом случае мы рекомендуем посоветоваться с вашим лечащим врачом.
Если вы столкнулись с подобной проблемой, то лучше всего как можно быстрее решить ее с помощью специалиста. На самом деле не стоит долго задумываться над тем, что делать, если болят колени после эндопротезирования. В случае нарушения курса реабилитации, или же преждевременной выписки из больницы, лучше обратиться за помощью к травматологу или хирургу, которые смогут диагностировать возможные нарушения, что позволит начать своевременную терапию.
Инвалидность после эндопротезирования коленного сустава
Большинство людей полагают, что замена суставного сочленения обеспечивает инвалидность. Это не так. Имплантирование, наоборот, гарантирует восстановление нормальной подвижности. Человек возвращается к активной жизни через полгода, забыв о боли. Группу после операции присуждают при неэффективности артроскопии и прогрессировании болезни:
- деформирующем артрозе не ниже 2 стадии;
- артроз с деформацией ноги (искривление, укорочение);
- протезирование суставных сегментов на обеих конечностях с непредвиденными последствиями или отклонениями.
Человек соглашается на эндопротезирование, чтобы сохранить самостоятельность, поэтому при нормально проведенной операции и без выраженных нарушений опорно-двигательных функций инвалидность не назначается!
Для профилактики развития патологий первые 3 недели после имплантации пациент постоянно носит компрессионные чулки. Уровень компрессии определяет лечащий врач по результатам осмотра. Эффективность раннего этапа реабилитации зависит и от выбора костылей. Хорошие подручные средства с опорой под локоть уменьшают нагрузку на больную ногу, обеспечивая покой и правильный приток крови.
Какие костыли лучше подойдут, решает доктор. Учитывается рост, вес пациента, анатомические особенности. При отсутствии болезненных ощущений постепенно увеличивается осевая нагрузка, в дальнейшем используется трость.
Занятия на тренажерах, плавание, прогулки на свежем воздухе, сбалансированное питание – залог успешности лечения. Прислушивайтесь к себе, контролируйте состояние организма. Не стесняйтесь побеспокоить врача, тогда удастся обойтись без ревизии.
Дата последнего обновления 25.02.2019
Некоторые люди жалуются на появление характерных щелчков в прооперированном суставе после эндопротезирования тазобедренного или коленного сустава. Они могут возникать спустя несколько месяцев или лет после операции. Как правило, такие щелчки безболезненны и не доставляют человеку физического дискомфорта.
Причины щелчков
В более поздние сроки щелчки могут возникать из-за изменения пространственной ориентации компонентов эндопротеза. Как известно, с годами имплант немного изнашивается, а его суставные поверхности теряют конгруэнтность. В результате между частями протеза возникает несоответствие, из-за чего они сталкиваются между собой при движениях. Это и приводит к появлению звуков. В некоторых случаях у человека может возникать ощущение, что твердые части эндопротеза контактируют между собой.
Отметим, что в норме щелканье не должно сопровождаться болью или другими тревожными симптомами.
Признаки патологических щелчков:
- болезненные ощущения в области сустава;
- появление выраженного дискомфорта в колене или бедре;
- ограничение движений в нижней конечности;
- повышение температуры, гиперемия кожи, отечность в области прооперированного сустава.
Появление перечисленных симптомов может указывать на поздние послеоперационные осложнения. К наиболее частым из них можно отнести перипротезную инфекцию, расшатывание и нестабильность компонентов эндопротеза.
Что делать при появлении щелчков
Если у вас нет тревожных симптомов – беспокоиться нет смысла. Скорее всего щелканье сустава у вас имеет физиологическую природу. Чтобы удостовериться в отсутствии осложнений вам следует в плановом порядке показаться врачу.
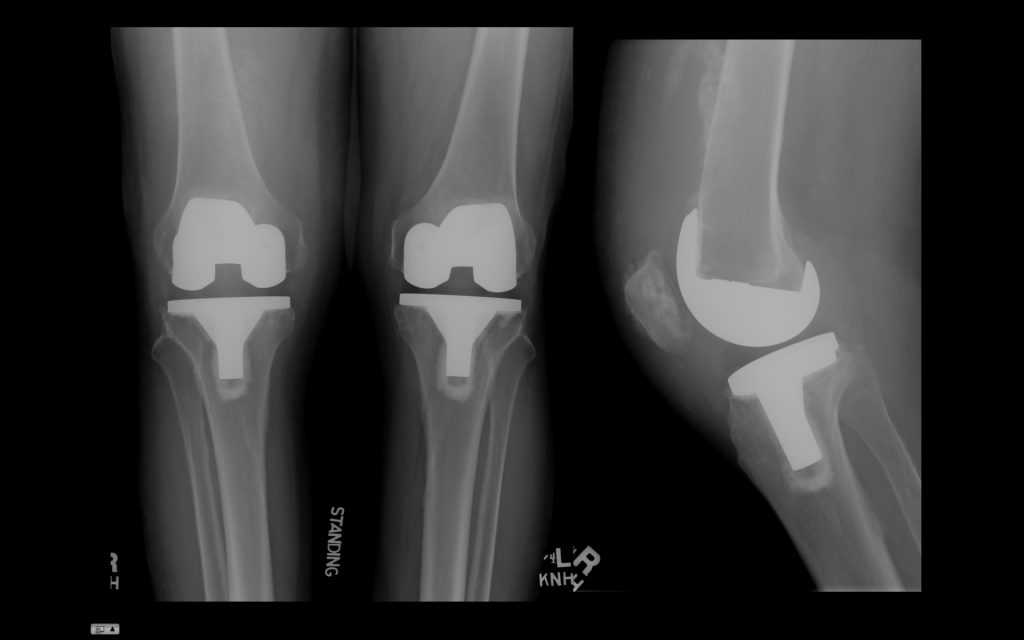
Если же у вас появились болезненные ощущения, повысилась температура или возникли трудности при ходьбе – за медицинской помощью нужно обращаться без промедлений.
Таблица 1. Методы диагностики, помогающие выявить причину щелчков.
| Метод | Диагностические возможности |
| Рентгенография | Позволяет выявить ошибки в установке эндопротеза, перипротезные переломы и участки остеопении, спровоцировавшие расшатывание импланта. Также на рентгенограммах можно обнаружить признаки парапротезной инфекции. |
| УЗИ | На УЗИ хорошо визуализируются околосуставные ткани, мышцы, связки, сухожилия и т.д. Исследование помогает выявить практически любые воспалительные или дегенеративные изменения в данных структурах. |
| МРТ | Имеет почти такую же диагностическую ценность, как УЗИ, но стоит в 2-3 раза дороже. Врачи могут назначать МРТ в спорных случаях, когда диагноз вызывает сомнения. |
| КТ | Проводится тогда, когда необходимо детально рассмотреть костные структуры. Чаще всего исследование назначают при подозрении на перипротезную инфекцию. |
Для исключения опасных осложнений больному достаточно рентгенологического исследования и УЗИ. Эти методы позволяют выявить практически любые патологические изменения в костях и параартикулярных тканях. При подозрении на какую-либо серьезную патологию пациента дообследуют.
Совет! Если у вас появились подозрительные щелчки в коленном или тазобедренном суставе – сходите на консультацию к ортопеду или хирургу. Посещение врача в любом случае не будет лишним.
Основные методики лечения гонартроза коленного сустава 3 степени

Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
- Гонартроз коленного сустава: общие сведения — понятие, этиология, классификация
- Клиническая картина, характерная для каждой степени развития гонартроза коленного сустава
- Диагностика заболевания
- Виды лечения гонартроза коленного сустава третьей степени
- Метод доктора Бубновского
Действительно, изменения в опорно-двигательном аппарате, характерные для большинства пожилых людей, имеют общие внешние признаки, например, такие как, боль и нарушение подвижности коленного сустава. Наиболее частой причиной возникновения таких патологических явлений считается гонартроз.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Гонартроз коленного сустава (остеоартроз, артроз коленного сустава) — вид дегенеративно-дистрофического поражения коленного сустава, которое медики считают одним из самых распространённых заболеваний суставов, приводящих к нарушению его двигательной активности. Жертвами данной болезни, в основном, становятся представители возрастной категории старше 40 лет, преимущественно женщины.
Суть данной патологии заключается в прогрессировании процесса разрушения хрящевой ткани, причиной которого становится уменьшение просвета суставной щели, из-за появления, так называемых, шипов (остефитов) на суставных поверхностях костей.
Причины, вызывающие формирование гонартроза коленного сустава, бывают двух видов:
![]()
первичные, вызывают появление двустороннего гонартроза (этиология детально не изучена, но, известно, что к образованию данной патологии склонны пожилые люди страдающие избыточной массой тела);- вторичные, вызывают появление одностороннего гонартроза (повреждение хряща возникает вследствие травматизации, инфекционного поражения или аутоиммунного заболевания, может возникнуть у людей любой возрастной категории).
Когда болезнь перетекает в следующую стадию, к приступообразному характеру боли присоединяется еще и нарушение двигательной активности сустава. Больному не так просто, как раньше, становиться изменить положение колена, также с трудом даются сгибательные и разгибательные движения. И боль, в свою очередь, уже становится все более интенсивной, и она приобретает свойство появляться не только во время физических нагрузок, но и в состоянии покоя. При движении, больной может услышать характерный хруст в суставе.
Появление всех вышеперечисленных симптомов говорит о наличии гонартроза второй степени.
Прогрессирование заболевания в третью степень ведет к инвалидизации. Здесь наблюдается нестихающая боль в колене (имеет особенность усиливаться в ночное время суток), полная потеря подвижности и внешнее изменение формы коленного сустава, изменение типа ходьбы.
Может наблюдаться болезненная реакция на резкую смену погодных условий. При ренгенологичесском обследовании регистрируют нарушение нормального строения хряща и деформацию сустава.
Диагностические методы исследования, дающие возможность поставить диагноз гонартроз:
![]()
объективный осмотр пациента врачом;- сбор анамнеза заболевания и анализ жалоб пациента;
- инструментальные методы диагностики: магнитно-резонансная томография, ренгенологичесское и ультразвуковое исследования.
На основе проведения данных мероприятий больному ставиться диагноз гонартроз и уточняется степень развития болезни, в зависимости от этого, ему назначается соответствующее лечение.
К сожалению, медикаментозная терапия при 3 степени артроза коленного сустава, в основном, направлена на снижение развития патологических изменений в суставе и облегчении состояния пациента, и не способна полностью избавить его от этого недуга.
Схема стандартного подхода к лечению артроза коленного сустава выглядит следующим образом:
![]()
применение нестероидных противовоспалительных препаратов (главная их миссия — лечение основных признаков воспалительного процесса: отечности, боли, местного повышения температуры. Их назначают курсом внутримышечно или внутривенно, так как долгий прием данной группы препаратов перорально оказывает негативное влияние на желудочно-кишечный тракт. К ним относятся: диклофенак, кетопрофен, ибупрофен и др.);- гормонотерапия (кеналог, дипроспан, гидрокортизон — препараты, которые наиболее часто используются для лечения данного вида заболевания. Инъекции вводят внутрь сустава. Они также лечат боль и воспаление);
- применение группы антиферментных препаратов (они тормозят прогрессирование деформирующих изменений в хрящевой ткани сустава. К ним относятся: контрикал, овомин, гордокс);
- лечение хондропротекторами (вещества стимулируют регенерацию хрящевой ткани. Эффективны в виде инъекций. К ним относятся такие препараты: румалот, мукосат);
- применение сосудорасширяющих средств (улучшают кровоснабжение за счет изменения тонуса местных кровеносных сосудов. К ним относятся: кавентон, тринтал, актовагин);
- применение спазмолитиков (уменьшают тонус местных мышц. Среди наиболее эффективных выделяют: но-шпу, мидокалм, сирдалуд);
- введение в сустав препаратов гиалуроновой кислоты (этот метод лечения артроза по праву считается одним из самых эффективных. Гиалуроновая кислота — это натуральный компонент хрящевой ткани сустава и синовиальной жидкости. К препаратам данной группы относятся: ферматрон, гилуаль, синокорм);
- местное воздействие противовоспалительными мазями (оказывают согревающий и противовоспалительный эффект, а также улучшают местный кровоток. К ним относятся: финалгон, фастум гель, долобене и др.).

Конечно, такая операция имеет ряд рисков, обусловленных появлением возможных осложнений (отторжение, некротизация кожных покровов, нарушение проводимости малоберцового нерва, закупорка тромбом подкожной бедренной вены). Однако, считается, что подобного рода осложнения возникают не чаще, чем в одном случае из ста.
После проведения эндопротезирования коленного сустава пациенту придется пройти непростой и небыстрый период послеоперационной реабилитации. Срок годности такого протеза не превысит 20 лет, поэтому через определенный промежуток времени пациенту придется сделать повторную замену искусственного сустава.
Известный в нашей стране доктор медицинских наук, кинезитерапевт С.М. Бубновский считает основной причиной прогрессирования деформирующих процессов в коленном суставе, пораженной артрозом — низкий уровень продуцирования синовиальной жидкости в полость сустава, которая является амартизатором для суставных поверхностей костей.
В лечении артроза доктор Бубновский пользуется двумя основными методами:
- кинезитерапия (назначение индивидуального комплекса физических упражнений, способствующих нормализации обменных процессов сустава и восстанавливающих его двигательную активность. Программа восстановления назначается после детального обследования пациента, с учетом степени заболевания, и проводится под контролем специалиста — кинезитерапевта);
- физиотерапия.
В качестве дополнительного лечения артроза коленного сустава 3 степени рекомендуется посещение бассейна, бани и сеансов массажа.
Цели, которые достигаются при применении методики Бубновского — это постепенное улучшение тканевой трофики хряща, снижение боли, восстановление двигательной способности сустава.
Для снятия болевых ощущений в поврежденном артрозом суставе доктор Бубновский рекомендует местно лечить его холодом и контрастной сменой температур.
- Карта сайта
- Диагностика
- Кости и суставы
- Невралгия
- Позвоночник
- Препараты
- Связки и мышцы
- Травмы
Возможные последствия эндопротезирования тазобедренного сустава
Эндопротезирование тазобедренного сустава – это операция по замене поражённого сустава на эндопротез. Как и после любого другого оперативного вмешательства, могут возникать осложнения. Это объясняется индивидуальными особенностями организма, состоянием здоровья и сложностью операции.
Боли после эндопротезирования являются неизбежными. Это объясняется особенностями операции.
- Преклонный возраст пациента.
- Сопутствующие системные заболевания.
- Перенесённые операции или инфекционные заболевания тазобедренного сустава в анамнезе.
- Наличие острой травмы проксимального отдела бедренной кости.
Возникает это последствие крайне редко, т. к. Обычно перед операцией после выбора протеза проводятся пробы на индивидуальную чувствительность к материалу. И если есть непереносимость вещества, то подбирают другой протез.
То же самое относится к аллергическим реакциям на анестезию или материал, из которого изготовлен протез.
Это тяжёлое состояние, которое лечится длительное время с помощью антибиотиков. Инфекция может возникнуть на раневой поверхности или в глубине раны (в мягких тканях, в месте протеза). Инфекция сопровождается такими симптомами, как отёк, покраснение и боли. Если вовремя не начать лечение, то нужно будет менять протез на новый.
Оно может начаться как во время проведения операции, так и после нее. Главной причиной является врачебная ошибка. Если вовремя не оказать помощь, то пациенту, в лучшем случае, может понадобиться переливание крови, в худшем – наступит гемолитический шок и смерть.
Смещение может произойти при нарушении рекомендаций врача о запрете определённых движений. Запрещается скрещивать и высоко поднимать ноги (выше, чем на 800).
Если протез был неправильно установлен, мышцы, находящиеся рядом с суставом, могут ослабевать. Их необходимо укрепить, и лучше всего в этом деле помогут физические упражнения.
После уменьшения двигательной активности в послеоперационный период может возникать застой крови, а в результате – возникновение тромбов. А далее все зависит от размера тромба и от того, куда током крови его отнесёт. В зависимости от этого могут возникать такие последствия: лёгочная тромбоэмболия, гангрена нижних конечностей, инфаркт и пр. Чтобы предотвратить это осложнение, нужно в назначенные сроки начинать вести активную деятельность, а также на вторые сутки после операции назначается приём антикоагулянтов.
Также со временем могут возникать такие осложнения:
- Ослабление суставов и нарушение их функционирования.
- Разрушение протеза (частичное или полное).
- Вывих головки эндопротеза.
- Хромота.
Эти осложнения после эндопротезирования тазобедренного сустава возникают реже и с течением времени. Чтобы устранить их, нужно оперативное вмешательство (замена эндопротеза).
Единственное осложнение, которое будет сопровождать эндопротезирование при любых условиях – это боли.
Чтобы добраться до сустава, необходимо перерезать фасции и мышцы бедра. После сшивания срастаться они будут где-то 3-4 нед. При выполнении движений будут возникать болевые ощущения. А так как движения являются обязательными, чтобы мышцы быстрее и правильно срастались, то боли будут ощущаться практически весь период реабилитации.
Эндопротезирование – серьёзная операция. После неё возможны определённые осложнения, но при своевременной диагностике и лечении все устранимо без лишнего вреда для здоровья.
Гость — 10.05.2016 — 12:01
Надежда — 01.10.2016 — 12:42
Гость — 09.09.2017 — 13:25
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Хруст после эндопротезирования коленного сустава может возникать как сразу после операции, так и спустя какое-то время.
Непосредственно в послеоперационном периоде хруст в колене, где установлен протез, может свидетельствовать о дефектах самого протеза, неправильном его установлении или возможных осложнениях после операции.
Также хруст может возникать спустя несколько месяцев, а то и лет после операции. В данном случае причинами могут быть переломы протеза и нарастания рубцовой ткани. Причем чаще всего звук хруста вызывает именно рубцовая ткань, которая растет одновременно с восстановлением хрящевой ткани.
В обоих случаях нужно обратиться к оперирующему ортопеду для выяснения причины хруста и своевременной коррекции дефектов.
Читайте также:





