Скрытая инфекция при псориазе

При отсутствии лечения хронический псориаз может привести к утяжелению симптомов и учащению случаев обострений.
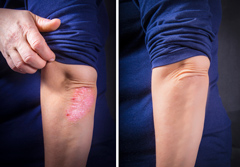
Для лечения псориаза зачастую назначаются гормональные препараты, однако при длительном применении они могут вызывать нежелательные эффекты на коже.
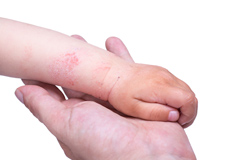
Детский псориаз относится к группе хронических дерматозов, в большинстве случаев он возникает и обостряется в холодное время года.

Точное выполнение всех рекомендаций врача, проявление терпения и настойчивости поможет победить псориаз.

Подробнее. 
Псориаз — тяжелая патология, несмотря на то, что она не опасна для жизни. Псориазом называют системное хроническое заболевание, поражающее кожу и ногти. Оно вызывает покраснение, зуд и появление шелушащихся бляшек, проявляется в любом возрасте и с трудом поддается лечению. Отчего появляется псориаз, какими осложнениями грозит и, главное, как его лечить?
Что нам известно о псориазе и его лечении
Псориаз — это одновременно и одна из самых изучаемых, и одна из самых загадочных болезней. Специалисты уже много десятилетий пытаются выяснить причины его возникновения, однако пока у науки нет однозначного ответа на вопрос, почему люди болеют псориазом.
Псориаз — болезнь незаразная, так как вызывают ее не грибы или бактерии, а реакция собственной иммунной системы организма. При псориазе клетки кожи начинают делиться с огромной скоростью — если в норме жизненный цикл клетки продолжается около 30-ти дней, то при псориазе — всего 3–5.
Основные признаки псориаза: покраснение, шелушение, возникновение воспаленных участков, так называемых бляшек, зуд. В некоторых случаях возникают гнойнички или мелкая сыпь. Иногда псориаз почти не проявляет себя, а иногда — обостряется практически без видимых причин. Чаще всего псориаз появляется на сгибах рук и ног, вдоль линии роста волос, а также там, где одежда прилегает слишком плотно или натирает; хотя воспаления могут возникать и в других местах.
Различают несколько видов псориаза. Самый распространенный — вульгарный, или бляшечный, его диагностируют у 80% больных псориазом. Каплевидный (мелкая сыпь), пустулезный (гнойнички), ладонно-подошвенный и экссудативный виды (мокнущая сыпь) встречаются гораздо реже.
Большинство пациентов впервые обнаруживает признаки псориаза в возрасте 15–25 лет. Нередко толчком к его появлению (а впоследствии — к обострению) служат эмоциональные потрясения. Ученые связывают это явление с выбросом гормонов стресса — адреналина и кортизола.
Псориаз считается хронической болезнью, то есть вылечить его невозможно. Однако современная медицина знает способы, как свести его проявления к минимуму и сократить частоту рецидивов.
Схема лечения псориаза зависит от тяжести заболевания. В легких случаях (если поражено менее 3% площади тела) назначают препараты для наружного применения — мази и кремы. Также рекомендуют пересмотреть образ жизни и, в особенности, диету. В более сложных случаях назначают физиотерапию. Медикаменты для приема внутрь, включая те, что обладают определенной токсичностью, а также гормональные средства — это крайние меры, которые используются, только если другие способы лечения псориаза не помогают.
Существует несколько направлений борьбы с псориазом, и для того, чтобы лечение было успешным, лучше применять комплексный подход.
В наиболее сложных случаях, с часто рецидивирующим течением псориаза, назначают местные гормональные средства (мази и кремы) — так называемые ТГКС (топические глюкокортикостероиды). С ними следует быть осторожнее — ТГКС имеют целый ряд побочных эффектов и противопоказаний. Если применять их по собственной инициативе, а не по строгой схеме и рекомендации врача, можно усугубить течение болезни. ТГКС, как правило, не рекомендуется использовать дольше 5-ти дней и наносить на обширные участки кожи, а также на чувствительные зоны (лицо, шея, кожные складки), поскольку такие средства могут оказывать системное действие на организм, вызвать синдром отмены и приводить к истончению кожи и потере ее защитных свойств, а значит — к риску возникновения повторных рецидивов. Врачи нередко сетуют на то, что с болезнью можно было бы справиться быстрее и проще, если бы пациенты не занимались самолечением при помощи таких сильнодействующих препаратов, ведь вылечить псориаз после бесконтрольного использования гормональных средств значительно труднее.
Наука уже давно сделала большой шаг вперед в поиске эффективных, но при этом безопасных средств для лечения кожи при псориазе и других заболеваниях. К ним, например, можно отнести препараты на основе такого действующего вещества, как активный цинк (пиритион цинка). Цинк является органичным и естественным лекарством для кожи — ведь его концентрация в здоровой коже человека составляет около 20% от общего содержания в организме, а дефицит этого ценного металла сопровождается разнообразными поражениями кожи и ухудшением заживления ран. Лекарственные препараты с активным цинком, в отличие от средств с оксидом цинка, обладают целым комплексом специфических свойств (противовоспалительных, антибактериальных, противогрибковых), помогают унять кожный зуд, способствуют выработке керамидов (липидов), что приводит к восстановлению ее барьерной функции. В отличие от мазей с оксидом цинка, кремы с пиритионом цинка не сушат кожу. Кроме того, они активируют так называемый апоптоз (естественную запрограммированную гибель) патологически измененных клеток кожи и клеток воспаления, тем самым подавляя избыточное размножение эпителия, уменьшая шелушение и образование псориатических бляшек.
Исследования доказали, что активный цинк обладает сопоставимой с ТГКС эффективностью и при этом хорошим профилем безопасности, так как практически не всасывается с поверхности кожи, не имеет раздражающего и повреждающего действия.
Чтобы не рисковать, при первом проявлении симптомов псориаза стоит начать лечение безопасными негормональными средствами и обязательно обратиться к врачу. А при хроническом и рецидивирующем течении использование негормональных препаратов с лечебными свойствами сразу после снятия обострения (после применения ТГКС) может продлить периоды ремиссии и помочь коже полноценно восстановиться.
Физиотерапевтические методы лечения псориаза также помогают ликвидировать проявления этой болезни. Как известно, патология боится солнца, поэтому в лечении псориаза широко используется фототерапия — облучение ультрафиолетом. Курс лечения псориаза может также включать в себя лазеротерапию, ультразвуковое воздействие, магнитотерапию.
Больным псориазом крайне важно придерживаться правильного питания. Исключаются все продукты, которые могут вызвать аллергию, а также пища, тяжелая для желудка и печени. Рацион должен содержать повышенные дозы витаминов (особенно витамина А) и клетчатки. Следует отказаться от алкоголя, копченостей, животных жиров и трансжиров, яиц, кофе и газированной воды, сдобы.
Как уже было сказано, при стрессах и душевных потрясениях псориаз может обостряться. В то же время для многих людей, особенно для молодых женщин, псориаз сам по себе является источником переживаний и заниженной самооценки. Цель психотерапии при псориазе — научить людей управлять своими эмоциями и не допускать нервного перенапряжения. Кроме того, групповая терапия может обеспечить необходимую психологическую поддержку и повысить самооценку.
При плазмаферезе врач берет у больного порцию крови, отделяет плазму от кровяных клеток и возвращает их при помощи инъекции обратно. Вместе с плазмой выводятся токсины и аутоантитела.
Существуют и альтернативные, народные и экзотические, методы лечения псориаза. К первым, например, относится нанесение масла расторопши на поврежденные участки, отвары алтея, валерианы, шалфея и ромашки. К экзотическим можно приписать лечение при помощи тропических рыбок вида Garra rufa — они объедают кожу на псориатических бляшках, не повреждая здоровую кожу. Такую оригинальную услугу предлагают в Таиланде, а в последние годы эта процедура появилась и в некоторых российских спа-салонах.
Народные методы считаются безопасными, однако это не вполне так — аллергия на травы может усугубить состояние кожи, а нанесение на бляшки мазей сомнительного происхождения и проведение экзотических процедур в антисанитарных условиях чреваты появлением воспаления и присоединением вторичной инфекции.
Правильно подобранная терапия даст положительный эффект. Ускорить процесс восстановления позволит соблюдение некоторых правил:

Видимый симптом псориаза – шелушащиеся, сухие, красные пятна на коже, при виде этого малопривлекательного зрелища многие люди опасаются, что причина — инфекционное заболевание.
Естественно, первый интересующий окружающих вопрос — как передается псориаз?
Несмотря на то, симптомы болезни проявляют себя на поверхности кожи, она является аутоиммунным нарушением, которое берет свое начало в изменении работы внутренних систем организма. Заболевание не заразно — это врожденная проблема иммунитета.
Сущность и причины псориаза
Псориаз — хроническое заболевание кожи, от циклических обострений которого некоторые страдают всю жизнь. Точных причин такого нарушения иммунитета ученые не знают.
Самая распространенная версия путей передачи — генетическая предрасположенность, совмещенная с экологическими факторами, которые делают некоторых людей склонными к развитию псориаза.
Найдены участки ДНК, нарушения в которых специфичны для больных, причем, скорее всего, специфического гена заболевания не существует, а передаются особенности функционирования и взаимодействия систем организма. По некоторым оценкам, предрасположенность имеют до 10% жителей планеты, но проявляется нарушение у 2-4% людей под влиянием триггеров.
В 60% случаев у пациентов с псориазом найдены кровные родственники с аналогичной проблемой. Особенно часто псориаз передается от родителей, но нет таких бактерий, грибков или вирусов, которые его переносят, это исключительно генетическая проблема, проявляющаяся только при возникновении провоцирующих факторов.
Существует теория, что между генетической предрасположенностью и провоцирующими факторами стоят определенные вирусы. Только после заражения ими иммунитет начинает реагировать на триггеры и вызывает воспаление. Согласно этой версии, псориаз можно назвать отчасти заразным, но у мнения сторонников немного.
Когда человеческое тело функционирует нормально, оно создает клетки кожи постепенно. Потребуется около тридцати дней, чтобы они поднялись на поверхность кожи, погибли и отпали сами собой. При псориазе иммунная система организма реагирует на один из провоцирующих факторов. Чаще всего триггеры включают болезни или инфекции, стрессы, перегрузки, вредные привычки, смену климата, некоторые лекарства.
Когда иммунитет обнаруживает болезнь, он посылает Т-клетки для борьбы с бактериями и вирусами. Люди с псориазом имеют сверхактивные Т-клетки, которые стимулируют здоровые клетки эпидермиса делиться быстрее. Это приводит к дисбалансу в естественном жизненном цикле кожи. Происходит перепроизводство клеток и они оказываются на поверхности в течение нескольких дней. Они не успевают отмирать и покидать поверхность кожи, после накопления образуют характерные бляшки.
У больных время от времени происходят обострения, когда симптомы проявляются особенно ярко. Поражения кожи чаще всего встречаются на туловище, локтях, коленях, волосистой части головы, ногтях или реже кожных складках, но псориаз может проявиться в любом месте на теле или покрыть кожу практически целиком, что создает проблемы при личных контактах.
Некоторые виды заболевания, например, гнойничковый псориаз, вызывают появление наполненных экссудатом пустул. Их содержимое – не источник инфекции, а скопление белых клеток, не являющееся заразным.
Распространенные заблуждения
При первом общении с пациентом дерматолог должен донести до него три основные особенности болезни:
- Псориаз – это на всю жизнь. В настоящее время нет лечения, которое гарантирует отсутствие обострений на многие годы, но существует много способов для облегчения симптоматики и максимального увеличения периодов ремиссии.
- Заболевание не влияет на продолжительность жизни и только в самых сложных случаях накладывает ограничения на привычный образ жизни. Это работает только тогда, когда больные придерживаются рекомендаций, касающихся режима дня, правильного питания, ухода за кожей и борьбы со стрессом.
- Псориаз не является инфекционным заболеванием и не требует соответствующих мер предосторожности. Это генетическая особенность собственного иммунитета человека.
Несмотря на то, что заболевание не является заразным, оно может приводить к социальным проблемам и дискриминации. Причины этого – чаще психологические, иногда – физиологические, так как некоторые поражения кожи вызывают зуд и боль при выполнении простых операций, и гигиенические из-за отпадающих в большом количестве чешуек. В любом случае, при обострении псориаза пациент не нуждается в изоляции и не способен инфицировать кого-либо еще.
-
Передается ли псориаз по крови: при донорстве, травмах, через раны?
Заболевание имеет генетическую природу. Сколько бы ни поступило чужой крови в организм человека, даже если это будет полное переливание, его ДНК от этого не изменится. Соответственно, если врожденной предрасположенности к нарушению нет, то из-за смешения физиологических жидкостей (крови, лимфы, сыворотки) она не появится.
Передается ли псориаз прикосновениями?
Пациенты могут прикасаться к другим людям, обнимать и даже целовать, поскольку заболевание не передается через контакт с кожей или капельно. Невозможно заразиться, если спать в одной постели, носить одну и ту же одежду, есть из общей посуды. Также псориаз не распространяется на другие части тела, если дотронуться до них, исключение – слишком активные действия, приводящие к травмам кожи. На месте раздражения или порезов могут возникнуть новые бляшки вследствие местной реакции иммунитета, но заразность здесь ни при чем.
Передается ли псориаз половым путем?
Это не венерическое заболевание. Псориаз вызван особенностями иммунной системы, которые могут перейти по наследству от родителей, но от человека к человеку – никогда. Единственными проблемами при половых контактах являются психологические опасения и неэстетичные высыпания на половых органах при некоторых видах псориаза. Это решаемо, если донести до партнера, что заболевание не заразно и не приведет к каким-либо проблемам для него в долгосрочной перспективе.
Могут ли пациенты купаться в общественном бассейне?
Вода, как и физиологические жидкости, не является переносчиком псориаза. В воде, в которой искупается больной, не остается никаких следов болезни, не существует микроорганизмов которые попадали бы в воду и переносили заболевание, то же касается вшей, блох, перхоти. Псориаз вызван особенностью собственной иммунной системы и передается генетически.
Может ли пациент с обострением псориаза стать причиной такого состояния у другого человека с предрасположенностью к заболеванию?
Одним из провоцирующих факторов заболевания является инфекция. Она (но не псориаз!) может быть передана другому и стать причиной проявления заболевания. Но даже при генетической предрасположенности и истории болезни в прошлом, этот фактор не всегда становится причинным. С той же вероятностью это могут быть другие триггеры: стресс, физическое перенапряжение, холодный климат, курение и прочие.
Важнейшим пунктом борьбы с заболеванием является правильная психологическая установка. Псориаз – такая же аутоиммунная проблема, как волчанка, артрит, гипертиреоз. Необходимо принять это заболевание, отнестись к нему максимально позитивно и откровенно обсуждать неудобные вопросы, в частности, передается ли псориаз от человека к человеку. В конечном итоге это поможет приобрести уверенность в себе и снизить уровень стресса.
Однажды на приём пришла мать с 8-летней девочкой, которая в течение 3-х лет болеет псориазом. При тщательном обследовании профессор установил, что кроме обильных высыпаний на коже ребёнка, у него обнаружены увеличенные миндалины, периодически беспокоит температура в вечернее время. При надавливании шпателем на миндалины из них выделяются гнойные пробки. Ребёнку и матери было рекомендовано пройти лечение не только по поводу псориаза, но и по поводу обострения хронического тонзиллита…
В отделении находилась молодая женщина по поводу псориаза. После двух порций мороженого, обеда с говядиной больная заметила болезненность в области одного из зубов. Так как была суббота, зубного врача в больнице не оказалось. Больная терпела зубную боль два дня. Но в понедельник щека припухла, поднялась температура до 38,2° С и одновременно было отмечено увеличение числа свежих псориатических высыпаний и их размеров. Казалось, что объединяет эти два случая из жизни больных псориазом? Общим является то, что причиной обострения заболевания как в одном, так и во втором случае является так называемая фокальная (или очаговая, местная) инфекция.
Ещё в конце XIX века были известны случаи развития обширных псориатических высыпаний после острых лихорадочных заболеваний (гриппа, скарлатины, эризипелоида, полиартрита и др.). После острых инфекций или при обострении хронических очагов дремлющей инфекции (ангины, хронические тонзиллиты, кариозные зубы, воспаление носовых полостей и среднего уха, а так же воспаление придатков матки у женщин, воспаление предстательной железы у мужчин и др.), отмечена зависимость течения псориаза от характера или продолжительности инфекционного процесса.
Из многочисленных наблюдений следует, что на развитие псориаза большое влияние нередко оказывает тонзиллярная инфекция. Роль фокальной (очаговой) инфекции нередко учёные подтверждают обнаружением высокого титра антистрептолизина, гемолитических стрептококков в миндалинах и получением лечебного эффекта после удаления миндалин (тонзиллэктомии).
Как же получается, что какие-то миндалины горла влияют на кожные изменения псориаза? Оказывается, воздействие инфекционного очага на организм человека в целом может быть:
а) рефлекторным, когда изменённые болезнью импульсы из рецепторов миндалин создают очаг болезненного возбуждения в центральной нервной системе. В результате чего возникает функциональное нарушение со стороны различных органов и систем, обмена веществ, различных регуляторных систем (вспомним, почему у девочки поднималась вечером температура) и пр.
б) токсемическим, когда вследствие всасывания токсических веществ при воспалении миндалин, больных зубов и др., происходит ответная реакция организма, снижаются показатели защитных сил человека. Всё это обусловливает изменения реактивности организма в сторону повышения аллергической перестройки по отношению к возбудителям стрепто- и стафилококковой инфекции, что создаёт дополнительные условия для возникновения рецидивов и обострения псориатического процесса.
Токсикоаллергическое влияние очагов фокальной инфекции проявляется при хроническом тонзиллите, когда миндалины не выполняют свою защитную функцию, нарушаются тонзиллярные барьеры. Однако характерные признаки тонзиллита (увеличение нёбных миндалин, гнойные пробки и т. д.) определяется не всегда. Причиной процесса в миндалинах могут быть скрытые очаги, когда миндалины внешне не изменены, и только тщательное обследование специалистом позволяет выявить скрытый очаг инфекции.
Итак, фокальную (очаговую) инфекцию можно рассматривать как дополнительный источник аллергии, имеющий отрицательное влияние на развитие псориаза, и особенно на его обострения в весенне-осенний периоды.
Профессором Ю.Ф. Королевым была выяснена роль нёбных миндалин в микробной сенсибилизации (повышенной чувствительности) больных псориазом, страдающих хроническим тонзиллитом, с помощью внутрикожных проб со специально приготовленными стрептококками и стафилококками. Обнаружено, что чаще с помощью данных проб выделяется болезнетворный стрептококк. Даже хирургическое удаление миндалин с целью ликвидации очагов хронической фокальной инфекции не привело к нормализации показателей иммунитета, что служит показателем дальнейшего наблюдения таких больных, проведение им дополнительного профилактического лечения. Как указывала в своё время профессор Л.И. Гокинаева, кожа больных псориазом более чувствительна к стрептококкам и стафилококкам, чем у здоровых лиц. В связи с этим гнойные заболевания, особенно стрептококковые, способны провоцировать псориатические процессы, по-видимому, повреждая токсинами защитные и регулирующие системы кожи. Следует считать более рациональным, если миндалины выполняют свою функцию (реагируют на местную инфекцию, защищают организм в определённой степени от патогенных факторов), желательно их лечить консервативно (не хирургическим методом) одновременно с псориазом. Для этого на кафедре дерматовенерологии Минского мединститута разработана методика консервативного лечения (санации) миндалин у больных псориазом. Больным рекомендуют в амбулаторных или стационарных условиях при явных проявлениях обострения хронического тонзиллита тубусный кварц ежедневно в течение 10 дней, принимать окситетрациклин (взрослым) по 0,2-0,5 г 3 раза в день 7-10 дней; миндалины и горло полоскать 2-5% раствором питьевой соды 2-3 раза в день или смазывать их настойкой эвкалипта, экстрактом родиолы или проводить ингаляции ментоловым маслом. Процедуры желательно проводить и профилактически весной и осенью.
Профессором Санкт-Петербургской Военно-медицинской академии В. Н. Балиным было установлено, что заметное отрицательное влияние оказывают на течение и результаты лечения, больные зубы. Отмечено, что частота кариеса зубов у больных псориазом составила 76,3%, в среднем на каждого больного приходилось 3,7 невылеченных зуба с кариесом. Кроме того, обнаружены вероятные источники аллергии в виде пародонтоза, дефекты имевшихся протезов зубов, зубных отложений, рыхлости и синюшности десневых сосочков, воспаления слизистых дёсен и др.
Выявленные очаги стоматогенной инфекции и аллергии лечились консервативно и хирургическими методами. Результаты с хорошим эффектом отмечены у 81,4% больных, что более чем на 30% выше результатов в контрольной группе. Отдалённые результаты лечения таких больных подтвердили лучший исход лечения таких больных псориазом при совместной работе дерматолога и стоматолога.
В.Ф. Корсун, А.Ф. Корсун. Псориаз. Современные и старинные методы лечения. СПб, 1999.

Псориазом (чешуйчатым лишаем) называют распространенное системное заболевание, от неприятных симптомов которого страдает около 4% населения Земли. Главные признаки недуга – так называемые псориатические бляшки – это вначале единичные, а после – множественные красновато-розовые выпуклые рельефные пятна на коже, поверхность которых обильно усыпана характерными шелушащимися элементами – серебристо-серыми чешуйками.
О патологии
Конечно, существует масса теорий, объясняющих происхождение псориатических бляшек, но ни одна из них пока не является официально признанной. К числу наиболее распространенных подходов к трактовке происхождения псориаза относят:
- Аутоиммунный;
- Метаболический;
- Аллергический;
- Гормональный;
- Стрессовый;
- Лекарственный;
- Генетический.
Более того, существует еще масса внешних факторов, которые, по мнению специалистов, обуславливают появление новых сыпных элементов и становятся причиной возникновения рецидивов недуга. К таковым можно причислить:
- Чрезмерное пребывание под прямыми солнечными лучами;
- Неправильно подобранное симптоматическое лечение псориаза;
- Долговременный прием определенных лекарственных препаратов;
- Частые стрессы;
- Неправильное питание;
- Злоупотребление алкоголем, курение;
- Смена климатических условий проживания;
- Хронические заболевания (в том числе кожные);
- Очаги инфекций в организме и т. д.
Несмотря на то, что этиология этого недуга так до конца и не изучена, однозначно установлено – при неправильно подобранном лечении либо полном отсутствии такового заболевание распространяется не только на ногтевые пластины, волосистую часть головы, суставы, но и сказывается на функциях всех внутренних органов.
Основные последствия недуга
Чаще всего чешуйчатый лишай – это хроническое заболевание с рецидивирующим течением, главными опознавательными знаками которого являются псориатические бляшки на коже. Общая симптоматика, как правило, стерта. Самая распространенная форма псориаза – вульгарная – сопровождается появлением на кожных покровах единичных очагов с четко очерченными границами (они шелушатся, чешутся, присутствует гиперемия).
Но при условии воздействия на организм больного ряда неблагоприятных факторов – приема определенных лекарственных средств, неправильного наружного лечения, нерационального питания, гормональной или метаболической дисфункции, вирусных, инфекционных заболеваний, инсоляции либо гипокальциемии – в патологический процесс вовлекаются не только значительные по площади участки кожи, но и внутренние органы.
Такие осложнения при псориазе непременно сопровождаются выраженной общей симптоматикой – высокой температурой тела, общей слабостью, недомоганием, лихорадочными состояниями, головными болями.
Такое осложнение псориаза как генерализованная пустулезная форма недуга может протекать по-разному. Так, в основном, ему свойственно последовательное чередование периодов ремиссии и рецидива – одни пустулы подсыхают, другие сыпные элементы появляются. Часто к образованию новых псориатических бляшек присоединяются такие неприятные симптомы как зуд, жжение, боль, отечность в пострадавших очагах – их появление связано со вторичным инфицированием сыпных элементов вследствие многочисленных расчесов.
При правильно подобранном лекарственном лечении генерализованный пустулезный псориаз постепенно трансформируется в вульгарную разновидность патологии, на коже заметны участки яркой эритемы.
Еще одно серьезное осложнение при псориазе – псориатический артрит. Эта разновидность недуга затрагивает вначале мелкие (стоп и кистей), а после – крупные (тазобедренные, коленные) суставы. Течение недуга сопровождается выраженной общей симптоматикой – болью, отечностью, гиперемией пострадавших очагов. Со временем острый (далее – хронический) воспалительный процесс затрагивает сухожилия, хрящевую ткань – все это приводит к снижению подвижности суставов, а при отсутствии лечения – становится причиной инвалидности.
Клиника псориатического артрита обуславливается характером воспалительного процесса и его локализацией. Часто это заболевание вызывает генерализованное поражение суставов и позвоночника, поэтому дает о себе знать и висцеральная симптоматика.
Данному осложнению псориаза свойственно быстрое прогрессирующее течение – при отсутствии терапии в течение двух лет пациенты могут столкнуться со значительной функциональной недостаточностью опорно-двигательного аппарата и даже инвалидностью. Нередко при псориазе возникают и такие осложнения как псориатический суставной синдром, рассасывание костной ткани с последующей атрофией таковой, развивается обезображивающий артрит.
Осложнения при псориазе добираются, в том числе, до сосудистых стенок и соединительных тканей. Воспалительные процессы в сосудах нередко сопровождают различные форму заболевания, но больше всего таковыми грешит псориатический артрит.
Другие осложнения патологии
Псориаз часто становится причиной сбоя в работе различных внутренних органов, но больше всего от его проявлений страдает сердечно-сосудистая система. Так, у пациентов с соответствующим диагнозом определяются нарушения кровообращения и питания миокарда, снижение сократительных свойств сердечной мышцы, расширение желудочков и утолщение мышечной ткани. Примечательно, что такие осложнения при псориазе могут обуславливаться и другими причинами, они не имеют типичных проявлений, относящих их к именно этой патологии.
Рассмотрим и другие последствия, к которым может привести псориаз при отсутствии надлежащего лечения:
- Со стороны сердца – гипертоническая и ишемическая болезнь, миокардиты (воспаление мышцы сердца), инфаркты, пороки митрального клапана.
- Псориаз поражает, в том числе, почки. Всегда существует достаточно высокий риск появления ненавистных псориатических бляшек на слизистой мочеиспускательного канала либо мочевого пузыря. При этом возникновение сыпных элементов сопровождается выраженным бактериальным воспалением, вызывающим типичную общую симптоматику.
- При высокой активности и распространенности воспалительного процесса псориаз может затрагивать и органы зрения. Так, вокруг зрачков у пациентов с соответствующим диагнозом становится заметным характерный красный ободок. Сопутствующими симптомами псориатического поражения глаз выступают: конъюнктивит, воспаление радужной либо сосудистой оболочек, склер.
Какими бы ни были осложнения псориаза, в любом случае это тяжелое системное заболевание представляет реальную угрозу не только здоровью, но даже жизни человека. Несмотря на то, что избавиться от этого патологии окончательно, невозможно, пренебрегать лечением не стоит – при первых же симптомах недуга необходимо обратиться за помощью к врачу-дерматологу.
Как бороться с болезнью
Чтобы справиться с признаками патологии и предотвратить возникновение осложнений, необходимо комплексно подойти к решению проблемы организации лечения псориаза. Так, главными компонентами терапии недуга выступают:
- Системные препараты различного спектра действия – цитостатики, иммуносупрессоры, антидепрессанты, обезболивающие лекарства, спазмолитики, энтеросорбенты, гепатопротекторы, антибиотики;
- Наружные средства – крема, гели, мази, спреи с антибактериальным, обезболивающим, кератолитическим, противозудным, ранозаживляющим эффектом. Такие составы позволяют быстро очистить кожу от псориатических бляшек, минимизировать дискомфорт, создаваемый сыпными элементами и предотвратить возникновение новых образований.
- Диетотерапия. Коррекция рациона – первая мера, которая показана пациентам с псориазом. Так, из ежедневного меню больных исключают острую, чрезмерно соленую и жирную пищу, острые, жареные блюда, копчености, консервацию. Вместо этого его насыщают клетчаткой (овощами, фруктами), различными кашами, свежевыжатыми соками, травяными чаями, морсами. Суточное количество жидкости для пациентов с псориазом должно составлять не менее 2,5-3 литров (лучше, если это будет минеральная вода без газа).
- Народные средства. Отвары, настои, настойки из лекарственных растений обладают выраженным симптоматическим эффектом и позволяют справиться с зудом, шелушением, болезненными ощущениями и гиперемией, отечностью, предотвращают появление новых сыпных очагов. Лидерами являются такие травы как чистотел, ромашка аптечная, крапива, календула и т. д.
- Физиотерапия. На пострадавшие кожные очаги воздействуют ультрафиолетом, холодом, лазером. Такое лечение носит симптоматический и профилактический характер.
Схема борьбы с псориатическими проявлениями подбирается исходя из формы заболевания, интенсивности и локализации воспалительного процесса, возраста и общего состояния здоровья пациента (наличия сопутствующих недугов либо отсутствия таковых). Все лечебно-профилактические мероприятия должны подбираться только врачом-дерматологом после комплексного обследования больного.
Читайте также:


