Смещение крестцового отдела у детей
Крестцом называется отдел позвоночника, расположенный между поясницей и копчиком. В отличие от остальных его частей, расположенных выше, полностью неподвижен, выглядит как массивная кость треугольной формы, образованная пятью сросшимися крупными позвонками. Строение крестца у женщин и мужчин имеет некоторые различия: женский крестец более широкий и менее изогнутый, чем мужской. На данный сегмент позвоночного столба ложится большая нагрузка при движении и в сидячем положении, поэтому при наличии каких-либо аномалий крестца, в этой зоне возникают боли. В некоторых случаях подобные дефекты не проявляются никакой внешней симптоматикой.
Врожденные аномалии
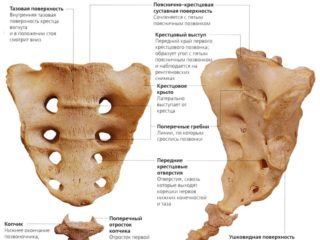
Крестцовые аномалии могут иметь врожденный и приобретенный характер. Причиной врожденных аномалий являются нарушения внутриутробного развития ребенка. Самой распространенной формой порока позвоночного столба у новорожденных является гипоплазия (недоразвитие) позвонков крестцового отдела позвоночника. Чаще всего встречается незаращение дужек пятого поясничного или первого крестцового позвонка — дужкой называется находящееся позади цилиндрического позвонкового тела полукольцо с отходящими от него отростками. В результате в позвоночном столбе возникает расщепление, которое может быть:
- Закрытым – наиболее часто встречающаяся разновидность, протекающая бессимптомно, либо сопровождающаяся умеренно выраженным болевым синдромом в области пояснично-крестцового отдела.
- Открытым – обнаруживается у одного из полутора тысяч младенцев. Имеет вид грыжевого мешка, не покрытого мышечной тканью и кожей. Содержимым такого мешка может быть только оболочка спинного мозга (менингоцеле), либо оболочка и содержимое спинномозгового канала (менингомиелоцеле). Тяжелые формы подобных спинномозговых грыж могут вызвать потерю чувствительности, нарушение двигательных и тазовых функций.
В международной классификации болезней – МКБ – этот вид аномалии крестца обозначен кодом Q05.
Существуют и другие виды врожденных пороков развития крестцового сегмента позвоночного столба:
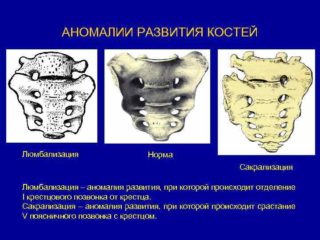
- Люмбализация – отделение от крестцового массива верхнего позвонка, который путем сращения с поясничным отделом превращается в его дополнительный позвонок. При рентгеноскопии эта форма патологии имеет вид межпозвонковой щели в крестце с правой или левой стороны. В детстве и ранней юности она протекает бессимптомно. Первые внешние проявления становятся заметны к 30 годам: боли в поясничном отделе, иррадиирующие в правую или левую ногу.
- Сакрализация, или синостоз – прямая противоположность люмбализации. Происходит сращивание крестца с последним поясничным позвонком. Может быть односторонней и двухсторонней. В основном протекает бессимптомно – болевой синдром при такой патологии является редкостью.
Еще одна разновидность сакрализации – синостоз l5 поперечного отростка поясничного отдела с крестцом. Сращение может быть:
- полным;
- односторонним;
- истинным;
- ложным: в некоторых случаях локализация l5 поперечного отростка приходится на крестцовый отдел, что является индивидуальной особенностью строения позвоночного столба.
Спондилолистез – смещение тел позвонков относительно друг друга – также считается распространенной формой патологии крестцового отдела, которая может иметь врожденный характер. Международная классификация обозначает этот вид аномалии крестца кодом Q76.2.
Приобретенные аномалии

Основной причиной такого рода аномалий являются травмы – ушибы и переломы. Женщины чаще мужчин страдают от искривления позвоночника в крестцово-копчиковой зоне. В норме копчик должен быть направлен вниз и вперед, но в результате травматизации его кончик может отогнуться назад и приобрести горизонтальную направленность. Подобная деформация приводит к тому, что оконечность копчика начинает сильно выступать над остальными позвонками, становясь похожим на хвостовой отросток или выпуклую шишку. Это причиняет психологический дискомфорт и создает помехи при сидении и лежании на спине.
Из-за деформированного копчика у женщины может возникнуть проблема при беременности и родах, поскольку на пояснично-крестцовый отдел ложится основная нагрузка, которая возрастает при деформации одной из его частей.
Спондилолистезный синостоз также может стать причиной выпуклого крестца: смещение позвонков приводит к тому, что он начинает заметно выпирать из позвоночного столба. Чаще всего приобретенный спондилолистез возникает в результате компрессионного перелома позвонков крестцового отдела. Из-за этого крестец у женщин и мужчин начинает сильно выпирать.
Диагностика и лечение
Врожденные патологии крестца у младенцев определяются вскоре после их рождения врачами роддома. Диагностикой и лечением аномалий развития крестца у взрослых занимается вертебролог – врач, специализирующийся на различных формах патологий позвоночного столба. Диагностирование начинается с внешнего осмотра и пальпации пораженной зоны. Специалист-мануал высокого уровня способен поставить предварительный диагноз после первого прима пациента, но для полной уверенности врачу необходимо подтверждение методами инструментальной диагностики:
- Рентгеноскопия – на снимке четко видны все признаки любой из форм патологии.
- Магнитно-резонансная томография (МРТ) позволяет увидеть состояние крестца и близлежащих тканей в трехмерной проекции.
- Компьютерная томография (КТ) также дает врачу обширный материал для диагностики.
Проводятся лабораторные анализы крови и мочи с целью окончательной дифференциации от патологий, имеющих сходную симптоматику. После установления диагноза принимается решение о том, какие методы терапии допустимо использовать. Это могут быть инъекции анальгезирующих препаратов, механическое вытяжение позвоночного столба, массаж и лечебная гимнастика.
В особо сложных случаях, когда консервативная терапия не дает результата и возможны серьезные осложнения, врачам приходится исправлять деформации крестца путем хирургического вмешательства. Операции на позвоночнике проводятся только в специализированных профильных клиниках. Восстановление после таких процедур занимает около года.
Профилактика
Профилактика аномалий крестца у новорожденных предполагает тщательный медицинский контроль за беременными с использованием лабораторных и ультразвуковых методик исследования. Ранняя диагностика патологий во многих случаях дает хорошие шансы на устранение выявленных пороков развития.
Взрослых от развития заболеваний и их последствий может спасти укрепление костно-мышечного аппарата путем постоянных упражнений, но без фанатизма – перегрузки не только не помогут, но повредят здоровью. Необходимо нормализовать режим труда и отдыха, стараясь проводить как можно меньше времени в статичных позах, связанных с нагрузкой на позвоночник. Не стоит перегружать спину подъемом чрезмерных тяжестей. Нужно помнить о том, что любую болезнь легче предупредить, чем вылечить.
Позвоночный столб – это сложная структура, состоящая из отдельных тел позвонков, соединенных между собой межпозвоночными суставами, короткими и длинными связками. Стабильность позвоночному столбу придают хрящевые межпозвоночные диски и паравертебральные мышцы, обеспечивающие гибкость и подвижность тела человека.
Перед тем, как лечить смещение позвонков, необходимо уточнить этиологию патологического процесса. По какой причине возникла нестабильность их положения и какое заболевание спровоцировало создание таких условий, при которых позвонок может смещаться относительно центральной оси позвоночного столба.
Смещение позвонков – это опасное для здоровья и жизни человека состояние. Дело в том, что каждый позвонок вместе с дугообразными отростками создает овальное отверстие. Все вместе позвонки создают спинномозговой канал. Внутри него располагается спинной мозг. Это основной орган вегетативной нервной системы. С помощью спинного мозга и отходящих от него корешковых нервов происходит управление всеми функциями тела. Это работоспособность сосудистого русла, пищеварение, дыхание, работа сердца и т.д. Поддержка температуры тела, потоотделение, все движения конечностями – это далеко не полный перечень того, за что отвечает вегетативная нервная система. При любом патологическом нарушении в ней возникают серьезные соматические заболевания. Так, большинство случаев развития дискинезии желчевыводящих путей, которая практически всегда приводит к желчнокаменной болезни, связано с патологиями позвоночника на уровне грудопоясничного отдела.
Лечить смещение позвонков в домашних условиях можно разнообразными способами. Распространена практика ношения ортопедических жестких корсетов. Хотелось бы предостеречь вас от их использования. Они создают неблагоприятные условия для работы мышечного каркаса спины, воротниковой зоны и поясницы. Так как основную физическую нагрузку на себя принимает корсет, то мышечный каркас спины не работает. А при отсутствии регулярных сократительных движений мышцы подвергаются дистрофии и атрофии. В результате этого происходит множество патологических изменений в организме человека:
- наблюдается нарушение углеводного обмена веществ, поскольку скелетные мышцы туловища являются мощными депо гликогена – вещества, которое продуцируется клетками печени из избыточного количества поступающих с пищей углеводов;
- происходит снижение диффузного обмена между паравертебральными мышцами и хрящевыми тканями межпозвоночных дисков, в результате чего развивается остеохондроз (дегенеративные дистрофические изменения фиброзного кольца и пульпозного ядра) с последующими осложнениями в виде протрузии, экструзии и грыжи диска;
- снижается кровоток по спинномозговым артериям и может развиваться ишемия в отдельных очагах;
- может развиваться синдром задней позвоночной артерии;
- искривляется позвоночный столб и нарушается осанка;
- разрушаются межпозвоночные суставы (унковертебральный, фасеточный, дугоотросчатый).
Это далеко не полный перечень тех осложнений, которые могут развиваться при ношении ортопедического корсета. Поэтому стоит выбрать другие, боле безопасные и эффективные способы восстановления стабильности положения тел позвонков.
Для того, чтобы понимать процесс терапии, предлагаем разобраться в том, какие именно факторы могут спровоцировать нестабильность положения тел позвонков и их периодическое смещение.
Причины смещения позвонков
Потенциальные причины смещения позвонков относительно центральной оси позвоночного столба можно условно разделить на врожденные и приобретенные. Врожденные факторы негативного влияния – это неполное развитие костной ткани позвоночника, дисплазия хрящевой ткани, нарушение структуры связочного аппарата и т.д.
К приобретенным факторам негативного влияния на стильность положения тел позвонков относятся:
- травматическое воздействия, такие как компрессионные переломы тел позвонков, трещины отростков, растяжения и разрывы связочного и сухожильного волокна, разрывы мышц и т.д.);
- воспалительные процессы, которые приводят к разрушению тканей позвоночного столба (асептический некроз);
- нарушение кальциевого и фосфорного обмена в организме человека, приводящее к развитию остеомаляции или остеопороза (заболевания кишечника, дефицит витамина D, климактерическая менопауза, период беременности и лактации и т.д.);
- дегенеративные дистрофические изменения в хрящевой ткани межпозвоночных дисков, которые приводят к развитию протрузии (снижению их высоты);
- разрешение межпозвоночных суставов (деформирующий остеоартроз фасеточных, дугоотросчатых, унковертебральных сочленений);
- нарушение осанки и искривление позвоночного столба;
- рубцовая деформация окружающих мягких тканей;
- опухолевые процессы и серьезные инфекции, которые могут нарушать структуру тканей.
Существуют факторы риска, при которых высока вероятность развития нестабильности положения тел позвонков. Необходимо для понимания разобраться в строении и физиологии позвоночника. В целом он состоит из тел позвонков, которые не самые главные составные части. Помимо тел позвонков есть дугообразные отростки. Они крепятся к боковым поверхностям тел позвонков. Так формируется спинномозговой канал. Из расположенного в нем спинного мозга отходят корешковые парные нервы. Они отвечают за определённые участки тела и их иннервацию. Для того, чтобы тела позвонков не оказывали компрессионного влияния на корешковые нервы, между ними располагаются хрящевые упругие прокладки – межпозвоночные диски.
Каждый такой диск состоит из плотной оболочки (фиброзного кольца) и внутреннего студенистого тела (пульпозного ядра), которое отвечает за поддержание нормальной высоты и формы диска. При движениях или даже при статичном положении тела на межпозвоночный диск оказывается амортизационная и механическая нагрузка. Он её равномерно распределяет, не допуская при этом сближения тел позвонков.
Также в позвоночном столбе есть связочный аппарат. Это продольные длинные связки, которые начинаются возле затылка и заканчиваются в районе копчика. Они обеспечивают общую стабильность позвоночника как единой структуры. Между соседними телами позвонков находятся короткие поперечные связки. Они отвечают за стабильность положения этих позвонков.
Что происходит в случае снижения высоты межпозвоночного диска (протрузии)? Тела позвонков сближаются и межпозвоночный промежуток уменьшается. Но при этом как продольные, так и поперечные связки сохраняют свою прежнюю длину. Создается возможность свободного смещения позвонков относительно друг друга. При этом периодически возникает стеноз спинномозгового канала и появляются характерные неврологические симптомы.
Как лечить смещение диска позвоночника
О том, как лечить смещение позвоночника, поговорим в этом материале. Но важно понимать, что смещаться со своего физиологического места могут не только позвонки. Также может происходить ротация или торсия межпозвоночных дисков. Они не связаны с телами позвонков связками и сухожилиями. Поэтому при уменьшении их высоты часто происходит частичное выпадение диска в ту или иную сторону. Это связано с тем, что при оказании высокой амортизационной нагрузки на один из секторов межпозвоночного диска, пораженного дегенеративными дистрофическими изменениями может наблюдаться нарушение целостности противоположного сегмента. Часто при такой нагрузке развивается межпозвоночная грыжа.
Перед тем, как лечить смещение диска позвоночника, необходимо поставить его на место. Эта задачи по силам для мануального терапевта или остеопата. Специалист сначала проводит расслабляющий мышцы массаж, затем ставит сместившийся элемент позвоночного столба на его законное место. Следующим шагом будет повышение тонуса определённых мышц каркаса спины для того, чтобы они поддерживали нормальное положение межпозвоночного диска.
Это так называемые меры первой помощи, позволяющие купировать острый болевой синдром, ускоряющие последующий процесс регенерации. Ено останавливаться на этом этапе нельзя. Если не начать проводить лечение остеохондроза или другого заболевания, которое спровоцировало нестабильность позвоночника, то при первой же более или менее заметной физической нагрузке вновь произойдет смещение межпозвоночного диска.
Какой врач лечит смещение позвонков поясничного отдела
Очень часто пациенты не знают о том, какой врач лечит смещение позвонков и обращаются на приём к участковому терапевту. Это оправдано в том случае, если необходим лист временной нетрудоспособности. Участковый терапевт не обладает достаточной профессиональной компетенцией для того, чтобы проводить правильное и безопасное лечение этого состояния. По киническим симптомам он поставит ошибочный диагноз – остеохондроз пояснично-крестцового отдела позвоночника. Если будут присутствовать симптомы стеноза спинномозгового канала, то в диагнозе будет добавлена строка о том, что остеохондроз сопровождается корешковым синдромом или радикулитом. Будет назначено лечение нестероидными противовоспалительными средствами, миорелаксантами и хондропротекторами. Все это может привести к тому, что болевой синдром действительно пройдет. Но разрушение позвоночника продолжится. При еще большем смещении тела позвонка может наступить парализация нижних конечностей. Но даже незначительное постоянное давление на пояснично-крестцовый сегмент спинного мозга провоцирует развитие недержания мочи, нарушения работоспособности кишечника, застой желчи и многие другие неприятные состояния.
Поэтому стоит знать о том, какой врач лечит смещение позвонков поясничного отдела и обращаться исключительно к этому специалисту.
Выше уже упоминалось о том, что вернуть смещенный позвонок или межпозвоночный диск на место может остеопат или мануальный терапевт. Но лучше всего для проведения полноценного лечения обращаться к вертебрологу. Если нет такой возможности, то можно записаться на приём к ортопеду или неврологу.
Перед тем, как лечить смещение позвонков поясничного отдела, необходимо исключить из повседневной жизни все возможные факторы риска. Внимательно прислушивайтесь ко всем рекомендациям лечащего врача. Чем более точно вы будете их соблюдать, тем быстрее наступит полное восстановление позвоночного столба.
Как лечить смещение таза и позвонков копчика
Смещение и перекос костей таза – частая патология. Она обычно сопутствует сколиозу и другим видами искривления позвоночного столба. Также причиной может стать синдром короткой нижней конечности. Перед тем, как лечить смещение таза, нужно обратиться к ортопеду. Этот доктор проведет обследование, выявит причину данной патологии и разработает индивидуальный курс лечения. Чаще всего он включает в себя остеопатию, массаж, кинезиотерапию и лечебную гимнастику.
Чаще всего позвонки самого нижнего отдела позвоночника смещаются в результате травматического воздействия, например, падения. Поэтому, перед тем, как лечить смещение позвонков копчика, необходимо сделать рентгенографический снимок. Он позволит исключить вероятность трещин и переломов костной ткани.
Для лечения целесообразно применять массаж, остеопатию, лазерное воздействие, физиопроцедуры и иглоукалывание. Лечебная физкультура и кинезиотерапия при данной локализации поражения не очень эффективны.
Имеются противопоказания, необходима консультация специалиста.
Врожденные пороки развития позвоночника – это патология, развивающаяся внутриутробно, связанная с изменением конфигурации или количества позвонков. Нередко данные патологии сочетаются с другими врожденными пороками развития внутренних органов и систем.
Аномалии позвоночника классифицируются по нескольким видам — и, в зависимости от варианта и выраженности изменений, могут проявляться тяжелейшими симптомами сразу же при рождении малыша или прогрессируют по мере его роста и развития.
Кроме того, они могут существовать и бессимптомно, обнаруживаясь случайно на обследовании по другому поводу.
Содержание статьи:
Виды врожденных аномалий позвоночника
Все аномалии позвоночника, сформировавшиеся внутриутробно, подразделяются на две большие группы – онтогенетического и филогенетического происхождения.
Есть также третья группа смешанных дефектов онтофилогенетического происхождения.
Эти виды аномалий позвонков являются причиной тяжелых форм врожденных сколиозов.
- Пороки, связанные с недоразвитием, уменьшением или увеличением числа позвонков:
- Микроспондилия.
- Асимметричный позвонок.
- Уплощенный позвонок.
- Добавочные клиновидно сформированные позвонки и полупозвонки.
- Задние клиновидные позвонки.
- Сращение (частичное или полное) двух и более смежных позвонков в любом отделе.
- Синдром короткой шеи – сращивание и аномалии развития шейных и иногда также грудных позвонков (вследствие генетически обусловленной патологии, передающейся по наследству. Ещё одно название патологии — синдром Клиппеля-Файля).
- Бабочковидная форма позвонков.
- Расщепление позвоночника.
- Аномалии развития или отсутствие части дужки, остистых отростков, спондилолиз, спондилолистез. Незаращение дужек и тел позвонков.
- Частичная или полная люмбализация (первый крестцовый позвонок отделен от крестца), сакрализация (пятый поясничный позвонок сращен с крестцом), окципитализация (слияние первого шейного позвонка и затылочной кости).
- Переходные седьмой шейный или первый грудной позвонки, которые характеризуются, соответственно, увеличением или уменьшением количества ребер — синдром добавочных шейных ребер).
- Любые другие виды увеличения или уменьшения численности позвонков.
Причины врожденных аномалий позвоночника
Этиология врожденных патологий позвоночника до конца не изучена, и во многих случаях точную причину патологии при рождении установить невозможно.
- Генетических наследственных предпосылок, различных мутаций генов.
- Нарушениях внутриутробного развития плода по различным – экзогенным или эндогенным — причинам.
- Нарушениях в питании будущей матери, недостатке витаминов и микроэлементов, а также нарушениях обмена веществ организма беременной.
- Гормональных нарушениях в организме будущей мамы.
- Тяжелом токсикозе, нефропатии, гестозе беременных.
Диагностика врожденных аномалий позвоночника – можно ли их определить по симптомам?
Выполняет диагностику и ставит диагноз детский хирург или ортопед.
- Рентгенография – позволяет определить добавочные позвонки или полупозвонки, нарушение формы позвонков, смещение относительно друг друга и т.д.
- Компьютерная томография (КТ)– позволяет более четко выявить костные нарушения позвоночного столба.
- Магнитно-резонансная томография (МРТ)– успешно выявляет нарушения со стороны спинного мозга и его структур, а также связочного аппарта.
- Лабораторные исследования крови беременной, а также амниотической жидкости, для определения показателей ацетилхолинестеразы и α-фетопротеина.
- УЗИ-скриниг беременной.
Симптомы и морфологическая картина врождённых аномалий позвоночника
Аномалии, связанные с изменением формы или размеров позвонков, чаще всего встречаются в грудном отделе, хотя могут диагностироваться в любом секторе позвоночника.

Клиновидные дефекты позвонков проявляются различными симптомами, в зависимости от положения дефектного сегмента.
- Например, если большая сторона аномального позвонка находится в заднем отделе позвоночного столба, то у больного есть визуально заметный патологический кифоз, или горб.
- Если в переднем отделе, то наблюдается так называемая плоская спина.
- Боковое положение аномального сегмента является причиной формирования и развития сколиотической деформации.
- Плоскоклиновидные дефектные позвонки могут быть причиной формирования асимметричной грудной клетки (реберный горб), бочкообразной формы и укороченной грудной клетки и т.д.
- Комбинированные аномалии формируют кифосколиоз.
Диспластические аномалии позвонков могут существовать бессимптомно, а со временем проявляться следующими признаками:
- Болями различной силы и продолжительности, локализованной в спине или области грудной клетки.
- Нарушением функции тазовых органов.
- Неврологическим симптомокомплексом.
- Нарушениями работы сердца, сердечного ритма.
- Нарушениями дыхания.
Синдром Клиппеля-Файля имеет определенный набор симптомов:
Спондилолиз и спондилолистез

Спондилолиз в большинстве случаев локализуется в 4 и 5 позвонках поясничного отдела позвоночника. Имеет следующие симптомы:
- Боль в положении сидя и при физических нагрузках.
- Патологический лордоз в поясничной области.
- Напряжение длинных мышц вдоль позвоночника.
При увеличении нагрузок на позвоночник спондилолиз может стать причиной спондилолистеза – соскальзывания позвонка относительно другого.
Сакрализация, люмбализация локализуются в пояснично-крестцовом секторе позвоночника. Могут проявляться следующими симптомами:
- Боли в поясничном отделе.
- Напряженность, скованность в пояснице.
- Люмбализация часто является причиной возникновения спондилоартроза.
- Возникновение остеохондроза в зоне дефекта.
Слияние атланта и затылочной кости
Аномалия очень долгое время может существовать без симптомов и проявиться в зрелом возрасте следующими симптомами:
- Частые головокружения, приступы сильной головной боли.
- Тахикардия.
- Неврит лицевого нерва.
- Дисфагия – нарушения акта глотания.
- Хриплый голос.
- Нистагм.
Незаращение дужек позвонков в большинстве клинических случаев диагностируется в зоне 5 поясничного – 1 крестцового позвонков.
- Проявляется болями, характерными также для радикулита.
Расщепление позвоночника у новорожденных детей со спинномозговой грыжей — spina bifida
Расщепление позвоночника может быть открытым или скрытым, со спинномозговой грыжей или без неё.
- Открытое расщепление позвоночника без грыжи – рахишизис – визуальтно заметен сразу после рождения младенца – на спине отсутствует часть кожи, виден позвоночник и спинной мозг с оболочками.
- При спинномозговой грыже ребенка на спине наблюдается выпячивание, которое может быть различных размеров – от небольшого до огромного.
- Расщепление позвоночника сопровождается характерным комплексом симптомов, включающим в себя неврологические нарушения различной выраженности.
- Открытое расщепление и грыжа часто вызывают частичный или полный паралич нижних конечностей.
- Грыжа нередко сочетается с аномалиями развития нижних конечностей, неправильным положением.
- При спинномозговой грыже часто наблюдается и гидроцефалия.
Скрытые расщепления позвоночника не имеют ярко выраженных симптомов и не приводят к возникновению спинномозговой грыжи. Более того, они могут какое-то время существовать бессимптомно. Со временем они могут проявиться болями в пояснично-крестцовой зоне.
Последние новости
Совсем недавно стартовала уникальная программа Союзного государства помощи детям с патологиями и деформацией позвоночника, разработанная ведущими специалистами в области вертебрологии из России и Беларуси.
Сегодня эти планы воплотились на практике, подарив первым маленьким пациентам здоровое будущее, без болей и ограничений.
В выпуске новостей телеканала Диёр 24 вышел репортаж из Наманганской области республики Узбекистан о визите в областную больницу врачей-травматологов из НИИ Травматологии и ортопедии, г. Ташкент, и профессора С.В. Виссарионова из НИИ детской ортопедии, г. Санкт-Петербург.
28 февраля 2018 Подробнее
Патологий, поражающих опорно-двигательную систему человека, достаточно много. Одной из них выступает спондилолистез (подвывих, смещение позвонков. Рассмотрим особенности указанной патологии, причины ее возникновения, характерные проявления. Также уделим внимание диагностики поражения, эффективным методам терапии. Перечислим возможны осложнения.
Особенности патологии

При рассматриваемой патологии возникает вследствие снижения высоты фиброзного кольца, разрушаются фасеточные сочленения. При этом позвонки (шеи, поясницы) теряют фиксацию, они могут свободно смещаться в передней или задней плоскости.
Поражение чаще фиксируют у женщин. Преимущественно это пожилые дамы, а также люди с выраженным гиперлордозом. Зачастую проявляется поражение позвонков при развитии в организме остеохондроза в зоне поясницы.
Особенностью патологии можно назвать следующий нюанс: чем ниже локализовано смещение, тем оно существеннее. Это заметно на примере позвонков поясницы:
- второй меняет расположение на 4 мм;
- 3-й – на 6 мм;
- 4-й – до 10 мм.
Также имеется исключение – 5-й позвонок зоны поясницы. Он меняет расположение максимум на 6 мм. Специалисты объясняют эту особенность прочным соединением этого позвонка с первым крестцовым, а также с крыльями подвздошных костей.
Шейные позвонки смещаются в более редких случаях. Патологию наблюдают даже у молодых людей где-то до 40 лет. Определяют болезнь примерно у 2% населения. Она может развиваться самостоятельно или же в комплексе с другой патологией:
- сколиоз;
- кифоз (патологический);
- спондилолиз;
- остеохондроз.
Патология может развиваться в разных формах:
- стабильная;
- нестабильная. Нарушение положения позвонков относительно один другого меняется после изменения положения тела.
Выделяют врачи 4 степени смещения, для определения которых существует специальная классификация (Мейердинга).
По МКБ-10 рассматриваемую патологию включают в группу других деформирующих дорсопатий (М43). К ним относят:
- Спондилолиз с кодом М43.0.
- Спондилолистез с кодом М43.1.

Причины смещения позвонков
У новорожденного ребенка рассматриваемая патология чаще формируется вследствие неполноценного развития аппарата связок позвоночника.
У более пожилых людей в качестве провоцирующего фактора врачи зачастую отмечают дегенеративные изменения хрящей в указанной области скелета.
Тело позвонка смещается кпереди под воздействием разнообразных факторов. Перечислим основные из них:
- переломы;
- опухоли;
- малоподвижный стиль жизни;
- ушибы;
- слишком интенсивное разгибание позвоночника;
- пороки развития врожденного типа;
- грудной кифоз патологический;
- межпозвоночная грыжа;
- занятие конкретными видами спорта;
- поясничный изгиб, который сильно выражен;
- артрогрипоз;
- болезнь Педжета;
- незаращение дужки позвонка;
- поражения костей, хрящей (дегенеративного типа);
- протрузия.
В поясничной зоне патология развивается в результате наличия неправильного развития тканей. Этому служат врожденные патологии (гипоплазия, высокое стояние позвоночного диска l4, незаращение дужки, дисплазия отростков).
У пожилых людей обычно наблюдается дегенеративная форма патологии. Ведущая причина представлена истончением хрящевой ткани (последующим разрушением) при развивающемся остеоартрозе.
Также возможно развитие истинной формы при наличии определенных травм:
- ДТП;
- падения;
- прямые удары.
В более редких случаях в роли провокатора смещения позвонков с2, с3 рассматривают дефекты костей (новообразования злокачественного характера, болезнь Педжета).
Стадии смещения позвоночника

Симптомы
Распознать болезнь опытному врачу будет не сложно. Патологии характерны определенные симптомы, основным из которых выступает боль. Она имеет свои особенности:
- поражение зоны шеи, поясницы;
- умеренное, сильное проявление;
- комбинирование с неврологическими признаками.
У людей среднего возраста дискомфорт проявляется в районе шеи, низа спины. Также особенным признаком патологии считается изменение внешнего вида пациента. Оно проявляется в:
- наклоне таза вперед;
- углублении спинной борозды;
- провороте таза назад;
- формировании горба;
- усилении грудного кифоза;
- укорочении туловища;
- выпрямлении поясничного изгиба;
- увеличении ног (оно проявляется в обычно тяжелых случаях).
Когда проявляется нестабильное смещение позвонка вперед, пациентов беспокоит напряженность мышечных волокон в районе таза. Усиление напряжения отмечается после резких движений, при работе, поднятии тяжестей.
Когда поражение локализовано в зоне шеи, человек становится сутулым. Возникает асимметричность ромба Михаэлиса в районе крестца. Довольно часто врачи наблюдают гипотрофию мышечных волокон, контрактура (при ней ограничивается подвижность). Пациент при пальпации чувствует болезненность.
Рассматриваемая патология может сопровождаться изменением походки. При поражении позвонков пациенты ставят стопы вдоль одной линии. Если болезнь протекает тяжело, проявляется неврологическая симптоматика. У болеющего определяют:
- парестезии;
- тяжесть ног;
- усиление коленных рефлексов;
- парез;
- симптом Ласега становится положительным;
- могут понижаться определенные рефлексы.
Смещение позвонков может сопровождаться синдромом конского хвоста. Пациента при этом беспокоят нижеприведенные проявления:
- потеря чувствительности промежности;
- недержание мочи;
- вялый парез ног;
- болезненность крестца, бедер, ягодиц;
- боль направляется к стопе, голени (в случае защемления нервов).
На фото признаки смещения на рентгеновском снимке и МРТ

Диагностика
Для определения патологии, назначения ее терапии пациентов обычно направляют к ортопедам, вертебрологам, неврологам. Главное исключить другие патологии. Для этого проводят ряд диагностических мероприятий:
- электроэнцефалография;
- КТ;
- МРТ;
- рентгенография.
Может понадобиться консультация невролога. Его помощь заключается в определении патологических рефлексов, менингеальных признаков, чувствительности (поверхностной, глубокой), объема движений.
Методы лечения
Обычно врачи обходятся консервативными методами лечения. Но при нестабильной форме патологии показана операция. Для более эффективного лечения, реабилитации используют физиопроцедуры, ЛФК, массаж для грудничков.

Если патология протекает без осложнений, терапию назначают консервативного характера. Ее основная цель в восстановлении естественного положения позвонков. Для этого врач назначает:
- массаж;
- водные процедуры;
- ЛФК;
- физиопроцедуры;
- прием обезболивающих медпрепаратов;
- ортопедические приборы (ношение корсета для фиксации).
При наличии компрессии нервов врачи выписывают витамин В (Мильгамма, Комбилипен).
Особое внимание уделяется водолечению. Оно оказывает такие положительные воздействия:
- расширение кровеносных сосудов;
- повышение иммунитета;
- расслабление мышц;
- тонизирование сосудов.
Из водных процедур рекомендованы нижеприведенные:
- орошения;
- ванны;
- обливания.
Из физиотерапевтических процедур наиболее эффективной считается электрофорез, который проводят с новокаином, дипроспаном.

В случае, если позвоночник принял вид лестницы, назначают операцию. Она необходима при нестабильной форме патологии.
Если спинномозговой канал сужен, проводят ламинэктомию. Могут использоваться искусственные импланты. После операции на срок реабилитации пациенту назначают постельный режим, ношение гипсового корсета, сон с согнутыми коленами.
При устранении смещения позвоночника хирурги используют нижеприведенные процедуры:
- декомпрессия. Предполагает удаление участка кости, других тканей. Предназначена для снятия давления, которое оказывается на нервы, позвонки;
- спинальная фузия. Предполагает трансплантацию костной ткани. Она, после заживления, сращивает позвонки. Так стабилизируется сегмент позвоночника.
В некоторых ситуациях врач рекомендует провести обе операции.
Безнагрузочное выпрямление позвоночника может понадобиться развитии рассматриваемой патологии на фоне остеохондроза. Врачи рекомендуют массаж, ЛФК, гирудотерапию.
ЛФК врач назначает, чтобы устранить сколиоз, укрепить мышечный корсет, обеспечить поддержку позвоночнику, улучшить гибкость, подвижность мышечных волокон. Упражнения желательно сочетать с водными процедурами (плавание). Этот вид спорта полезен для спины.
Гимнастика для спины при смещении

Чем опасно заболевание
Чтобы не запускать патологию, пациенты должны ознакомиться с ее возможными осложнениями. Опасность смещения участка с2, с4 проявляется в:
- нарушении сна;
- снижении слуха;
- сильных болях головы, которые подобны мигрени;
- косоглазии;
- нарушении чувствительности рук;
- снижении памяти, внимания;
- гипоксии головного мозга (хронической).
Смещение позвонков провоцирует сбои функционирования вегетативной нервной системы.
Прогноз
При рассматриваемой патологии прогноз обычно благоприятный. Ухудшение состояния возможно из-за синдрома позвоночной артерии, компрессии корешков. Если своевременно провести правильную терапию, трудоспособность будет сохранена.
Что делать при смещении позвонков, смотрите в нашем видео:
Читайте также:


