Снять швы после операции по замене сустава
Что такое эндопротезирование
Что такое эндопротезирование, в каких случаях его назначают? Человечество делало попытки заменить сустав на искусственный очень давно. Широкую популярность процедура приобрела в конце 80–х годов прошлого века. Современные технологии, большой выбор материалов позволил сделать процедуру полной или частичной замены сустава (эндопротезирование) высокоэффективной, срок службы протеза достигает двадцати лет (при правильной эксплуатации).
Коленный сустав является самым крупным в человеческом теле. Он включает три кости, покрытые суставным и гладким веществом. Последний обеспечивает движение костей. Суставы покрыты синовиальной жидкостью, которая выступает в роли смазки, сводя трение к минимуму. Любые заболевания, травмы этой области приводят к нарушению этого процесса, способствуют разрушению сустава, искривлению колена.
Изначально пациентам назначаются методики, купирующие воспалительный процесс, восстанавливающие хрящ. Только в запущенных случаях приходится прибегать к замене повреждённых поверхностей сустава на искусственные импланты из металла или особых видов пластмассы.
Операция показа в таких случаях:
- значительная деформация коленного сустава;
- сильный болевой синдром, мешающий больному нормально жить;
- существенные ограничения в движениях сустава.

Операция, как и любое другое хирургическое вмешательство, может привести к осложнениям: кровопотере, инфекциям, бактериального характера, обострению хронических недугов. Избежать неприятных осложнений поможет четкое соблюдение рекомендаций доктора, подбор квалифицированного специалиста.
Виды и признаки послеоперационных осложнений
Эндопротезирование — сложная и дорогая операция, связанная с внедрением в тело человека чужеродного материала. Поэтому для её назначения необходимы серьёзные показания. Проводится при таких заболеваниях как артрит, артроз, некрозы, не вылеченный вовремя вывих, туберкулёз костей. Реабилитация после замены коленного сустава — также непростой и долгий процесс. Показаниями к эндопротезированию коленного сустава являются следующие случаи:
- нарушение подвижности конечности;
- сильный болевой симптом мешает нормальной жизни пациента;
- отсутствие возможностей для консервативного лечения.
Различают несколько видов частичной или полной замены сустава.
- Тотальное эндопротезирование коленного сустава . Этот вид предполагает замену поверхностей на обеих костях колена — бедренной и большой берцовой, если сами поверхности и мениск полностью повреждены. При этом на костях закрепляются металлические конструкции, а коленная чашечка заменяется пластико-металлическим имплантом.
- Однополюсное протезирование предусматривает замену лишь одного из отделов колена. Это может быть боковое переднее или среднее отделение. Эта операция считается более щадящей по сравнению с предыдущей, но впоследствии при прогрессировании основного заболевания (например, артрита) может потребоваться её повтор. Эти два вида хирургического вмешательства относятся к первичным.
- Ревизионное (вторичное) протезирование костных поверхностей производится для замены изношенных протезов на новые. В этом случае выше риск осложнений, может уменьшиться амплитуда движений и укорочение конечности.
Ограничение сгибания/разгибания, вплоть до полной неподвижности
Сильная боль, невозможность передвигаться без подручных средств, отечность
Хруст, снижение подвижности
Идеально заживший шов, срок — примерно 4-6 месяцев после операции.
Возникает редко (0,1%), поскольку для имплантации используются индивидуальные протезы с учетом возрастных, анатомических и половых особенностей, но прецеденты есть. Отечность в районе операционного поля, нарушение опорной функции, суставные боли – признаки развития болезни. Игнорирование симптомов приводит к укорочению ноги, хромоте.
Нога человека находится в расслабленном состоянии, но не выпрямляется. Видимо, не было послеоперационной реабилитации, или протез стоит не совсем корректно.
Контрактура может быть временной и стойкой. Возможно снижение кинематики или полное обездвижение. Человек сознательно стремится уменьшить дискомфорт, поэтому в послеоперационный период старается двигать ногой так, чтобы не было больно. Для реабилитации нужны регулярные нагрузки. Если их нет, естественный кровоток и заживление замедляются, патология приводит к рубцеванию и стойкой форме.
В самых сложных случаях контрактура лечится хирургическим путем. Это простая процедура.
Назначение схемы лечения – обязанность специалиста. Принудительное сгибание/разгибание или отсутствие движения только расширят область поражения.
- лечебная физкультура, укрепляющие упражнения и массаж;
- электрофорез, физиотерапия;
- фиксация сустава при помощи гипсового бандажа;
- отсутствие перенапряжения, нагревания, переохлаждения;
- контроль за состоянием организма: правильное питание, отсутствие вредных привычек.
Это устройство помогает самостоятельно растягивать заднюю поверхность бедра.
Выявляется у 0,3% пациентов. Особенности: болит колено, отекает нога, не прекращаются боли даже после курса медикаментов и физиотерапии. Характерны воспалительные процессы оболочки сустава, из-за чего синовиальная сумка заполняется жидкостью.
В этом случае главное – не перепутать сановит с инфекционным воспалением, потому что тактики лечения – абсолютно разные.
Восстановление у каждого протекает индивидуально; зависит от особенностей возраста, пола, общих показаний здоровья. Развитие синовита – не ошибка медиков: в 95% случаев болезнь прогрессирует из-за нарушения врачебных назначений. Если у вас диагностировали синовит, возможно назначение пункции жидкости и курса дальнейшей реабилитации.
После операции могут воспалиться мышцы или ткани около эндопротеза. В 4-11% случаев инфекционные процессы приводят к ревизии имплантата. Чаще всего такое явление наблюдается у пациентов с ревматоидным артритом или артрозом, перенесших артроскопию.
Снимок инфицированного коленного сустава. Попробуйте догадаться: что на этом снимке лишнее?
Развитие инфекционного процесса провоцируют недоедание, лишний вес, наличие иммунных заболеваний, употребление алкоголя, диабет и онкология. Противопоказаны иммуносупрессанты и кортикоиды в качестве лечения — они повышают риск появления инфекции. Признаки воспаления:
- стабильно повышенная, но не слишком высокая температура тела (вечером поднимается сильнее);
- плохо работает нога, болит и отекает;
- местное покраснение;
- иногда выделение гноя из раны или сустава.
Если с коленом что-то не так, первый признак — это боль и повышенная температура в области импланта.
“Врачи скрывают правду!”
Даже “запущенные” проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим…
Многих пациентов интересует, как ухаживать за швом после эндопротезирования коленного сустава или тазобедренного сустава. На какой день необходимо явиться к врачу для его снятия? Нужно ли его обрабатывать и какие средства для этого лучше использовать? Можно ли как-то избавиться от некрасивого рубца?
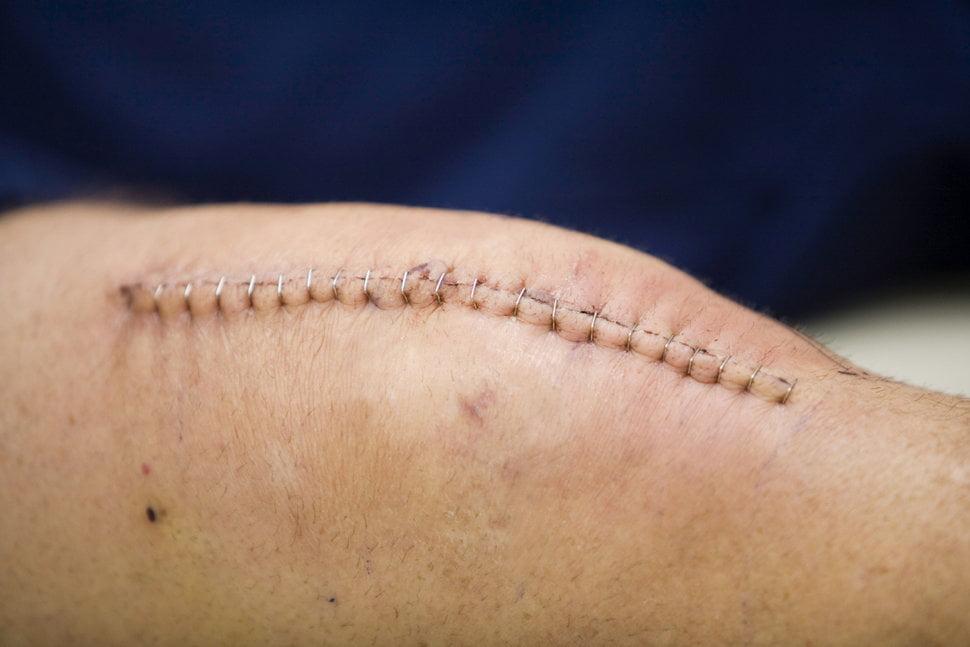
Особенности ухода в первые 10-14 дней после операции
В первые 3-5 дней после хирургического вмешательства послеоперационный шов обрабатывает исключительно медицинский персонал. Он ежедневно меняет повязки, промывает рану перекисью водорода и/или раствором фурацилина. В этот период лечащий врач регулярно осматривает колено пациента и тщательно следит за состоянием швов.
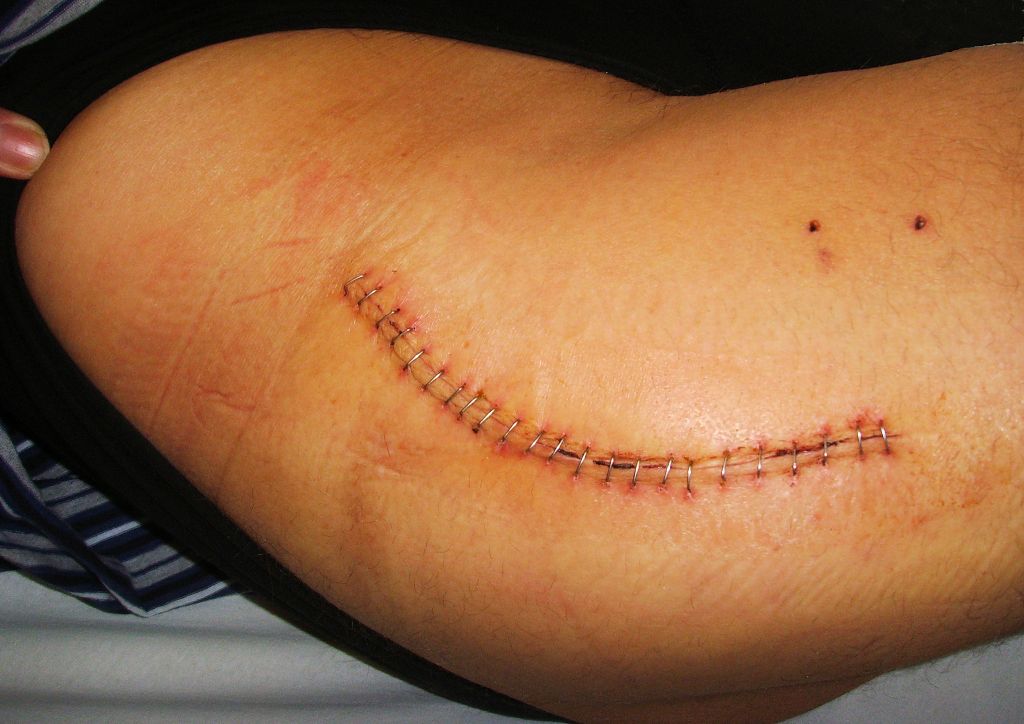
Любопытно! Ранее для обработки послеоперационных ран широко применяли спиртовой раствор йода. Сегодня его практически не используют из-за высокой частоты развития аллергических реакций у пациентов.
Во время пребывания в стационаре больному запрещено:
- самостоятельно снимать повязку;
- принимать душ;
- мыть прооперированную ногу;
- самопроизвольно мазать колено чем-либо.
Эти предосторожности нужны для того, чтобы избежать занесения инфекции.
Появление гнойных выделений говорит о развитии ранних инфекционных осложнений. Обычно патология требует проведения ревизии раны. При своевременном лечении врачам удается сохранить установленный эндопротез.
Когда из послеоперационной раны перестает выделяться кровь и сукровица, ее начинают смазывать раствором бриллиантовой зелени. Процедуру повторяют ежедневно. Если колено зашивали кетгутовыми швами – удалять их не нужно, поскольку они растворяются самостоятельно. В противном случае хирург снимает их на 10-14 сутки после операции.
Уход в первый месяц после эндопротезирования
Первое время после снятия швов рану нельзя мочить и мыть проточной водой. Ее нужно ежедневно обрабатывать антисептиком. В дальнейшем мыться следует с антибактериальным мылом (например, Safeguard). После принятия душа колено необходимо промокать стерильной марлей и смазывать зеленкой или спиртом. Делать это лучше стерильной ватной палочкой.
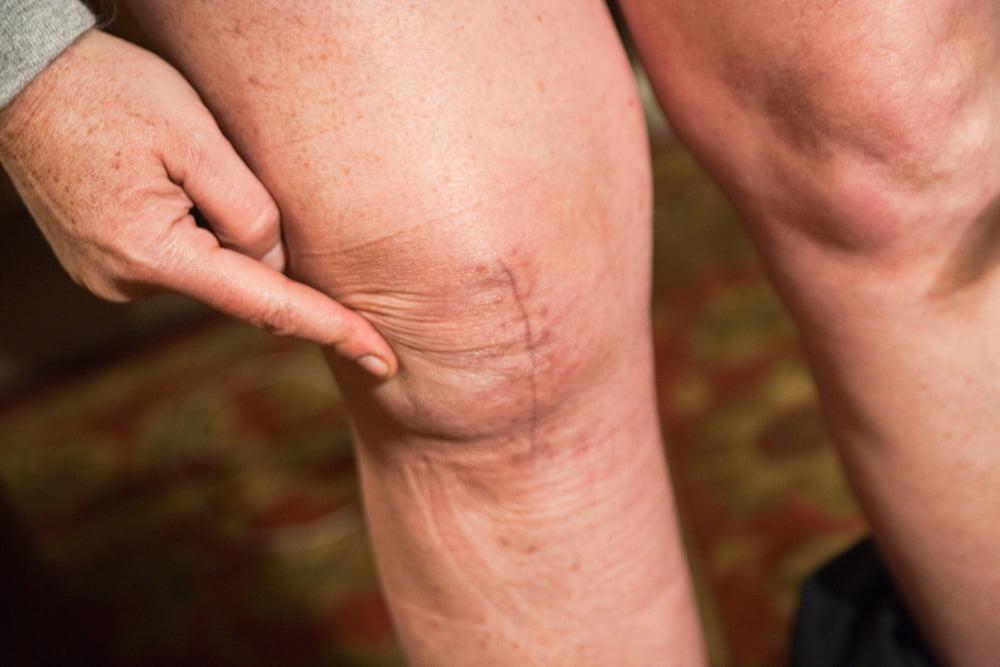
Если вас выписали из стационара спустя пару дней после операции – будьте готовы самостоятельно ухаживать за швом. Обязательно купите в аптеке зеленку, перекись водорода, спирт, катушечный бумажный пластырь, стерильную марлю и ватные палочки. Все это понадобится вам для обработки раны.
Чтобы ускорить заживление, шов можно обрабатывать специальными водорастворимыми мазями (Левомеколь, Диоксизоль, Левасин). Эти препараты обладают противомикробным действием, то есть угнетают жизнедеятельность патогенных микроорганизмов. Благодаря этому лекарства препятствуют развитию инфекционных осложнений.
Для полностью затянувшихся ран отлично подходят пантенолсодержащие средства (Бепантен, Пантенол). Они оказывают трофическое и регенерирующее действие, тем самым ускоряя восстановление тканей.
Пластыри и мази для ухода за рубцом
К ним относятся:
С развитием медицины повысить качество жизни людей с болезнями костно-хрящевой системы уже не составляет большого труда. Эта возможность появилась благодаря такой известной процедуре, как эндопротезирование коленного сустава. Реабилитация после операции проходит довольно быстро, позволяя в короткие сроки поставить человека на ноги.
Быстро и результативно

Основными показаниями для проведения операции считаются необратимые прогрессирующие изменения в работе опорно-двигательной системы, которые сопровождаются такими симптомами, как:
- стремительное разрушение сустава;
- сильное повреждение суставных поверхностей, заметно осложняющее даже элементарные действия;
- периодические или регулярные боли в ночное или дневное время.
Зачастую единственной возможностью вернуть человека, страдающего подобными недугами, к жизни во всей ее полноте становится именно эндопротезирование коленного сустава. Реабилитация после операции обычно занимает не более 6 недель, переносится довольно легко и сводится к ряду несложных мероприятий.
Читайте также:
Уже на третьи сутки после артроскопии пациенту разрешается аккуратно ходить, а на 10 день, как правило, снимают швы и выписывают из больницы. При соблюдении рекомендаций лечащего врача осложнения возникают редко, а новый сустав успешно замещает собственный, который был поражен болезнью.
Первые дни после операции

Реабилитация после операции на коленном суставе, какой бы быстрой она ни была, требует от пациента предельной осторожности и безоговорочного соблюдения всех предписаний хирурга.
В течение первых суток после замены сустава необходимо соблюдать строгий постельный режим, однако ограничивать в движении оперированную конечность не требуется. Путем установки дренажной трубки удаляется скопившаяся во время вмешательства кровь. Пациент находится под постоянным наблюдением: ему измеряют температур, осматривают на наличие отека и вводят обезболивающие или снотворные препараты.
Вторые сутки после эндопротезирования переносятся значительно легче, поскольку больному уже разрешается присаживаться и даже выполнять несложные упражнения для разработки мышц. На третий день при отсутствии осложнений можно начинать аккуратно ходить, создавая на оперированную ногу минимальную нагрузку.
Период реабилитации
Как правило, выписка из хирургического отделения после большинства несложных вмешательств приходится на 12 день — не является исключением и замена коленного сустава. Реабилитация после операции, как утверждают отзывы, обычно протекает без серьезных осложнений.
С момента снятия швов наступает самый ответственный период, когда максимум усилий должен прилагать сам пациент. Именно на третьей неделе после эндопротезирования особое внимание следует уделить самомассажу, лечебной гимнастике и физиопроцедурам. Обязательный комплекс мероприятий на раннем этапе реабилитационного периода включает в себя:
- сгибание и разгибание ноги в суставе (в положении лежа или сидя, с поддержкой и без нее);
- укрепляющие упражнения (поднятие и удержание прямой ноги, подъем и опускание стопы);
- развитие выносливости (осторожную ходьбу по ровной поверхности и по ступенькам);
- лимфодренаж (аппаратный массаж, направленный на отток жидкости);
- электротерапию и криотерапию;
- механотерапию (пассивную разработку движений при помощи специального аппарата);
- ванны и теплый душ (после полного заживания швов);
- ЛФК (упражнения для укрепления мышц бедер и снижения массы тела).
Все эти несложные действия и процедуры направлены на быстрое восстановление подвижности ноги при артроскопии коленного сустава. Реабилитация после операции при должном усердии со стороны пациента обычно протекает довольно успешно, а по истечении 6 недель он возвращается к привычному образу жизни.
Возможные осложнения

Установка эндопротеза, хоть и считается несложной плановой операцией, все же не исключает некоторые риски. В большинстве случаев минимизировать их удается путем тщательного обследования здоровья пациента, однако полностью застраховаться от осложнений, увы, нельзя.
Чаще всего возникновение каких-либо проблем может быть обусловлено такими факторами риска, как:
- слабое здоровье;
- анатомические особенности оперируемого сустава;
- травмы и заболевания;
- неправильный образ жизни;
- игнорирование укрепляющих упражнений и процедур.
Даже в том случае, если операция прошла успешно, нельзя забывать о том, насколько важна реабилитация после операции на мениске коленного сустава. Пренебрежение рекомендациями врача может не только существенно затянуть процесс выздоровления, но и привести к необратимым последствиям.
В период раннего восстановления могут возникнуть следующие проблемы:
- воспаление раны и расхождение швов;
- аллергические реакции (на медицинские препараты, наркоз и т. п.);
- образование тромбов;
- вывих или смещение частей эндопротеза или коленной чашечки;
- развитие сердечно-сосудистой или дыхательной недостаточности.
Поздние же осложнения после замены сустава могут проявиться в следующем виде:
- техническое расшатывание или смещение эндопротеза;
- формирование возле протеза излишней рубцовой ткани;
- хруст в коленной чашечке при движении;
- контрактура, ограничение подвижности сустава.
Во всех вышеназванных случаях необходимо повторное обращение к специалисту, поскольку самостоятельные попытки справиться с возникшими проблемами чреваты гораздо большими осложнениями в будущем.
Читайте также:
Так или иначе, бояться операции на коленном суставе не следует. При правильном хирургическом вмешательстве и должном уходе эндопротезирование действительно дает многим людям возможность избавиться от постоянных болей и начать жить полноценной жизнью. А реабилитационные меры: регулярные обследования, физиотерапия, гимнастика и здоровый образ жизни — позволяют свести риск осложнений к минимуму.
Читайте другие интересные рубрики
Главное показание для проведения операционного вмешательства по удалению части сустава или всего соединения являются сложные повреждения или быстро развивающееся разрушение колена, вне зависимости от вызывающей причины, не поддающиеся другим методам терапии, и приносящих человеку дискомфорт в виде нестерпимых болевых ощущений и снижения основной функции данной области – движения. Восстановление функциональности соединения костей в области самого большого сустава человека с помощью внутренней замены на протезы, называется эндопротезирование коленного сустава, реабилитация после операции, при этом, будет иметь важное значение.

Современная медицина накопила достаточно опыта для проведения подобного рода хирургического вмешательства, которое выполняется на высоком технологичном уровне. Конструкция протезов также постоянно усовершенствовалась. Хирургия настоящего времени может выполнить данную манипуляцию на других соединениях костей, но именно в образовании колена и таза она наиболее распространена и отработана.
Этапы реабилитации
Конструкция, которая встраивается в ногу, имеет срок службы от 15 до 20 лет. После замены элементов в конечности пациенты могут возвращаться к физической активности. Но для этого необходимо соблюдение всех требований к проведению такого периода, как реабилитация после эндопротезирования коленного сустава. Он может состоять из нескольких месяцев (от трех до шести) и делиться на этапы.
Первый этап: длится первые несколько часов, сразу после проведения хирургического вмешательства. Пациент находится в это время под интенсивным контролем. Также проводится контроль показателей крови и сердечной деятельности.
Второй этап: длится первые двое-трое суток. В это время пациента могут перевести в обычную палату, предназначенную для дальнейшего пребывания с особыми условиями: функциональная кровать с держателями для рук, дополнительные приспособления для возможности передвигаться, матовое покрытие полов. Этот показатель времени зависит от реагирования организма на вторжение, чаще всего уже на первые сутки пациент приходит в себя, и даже может присаживаться. Уже на 10 сутки снимаются швы. С этого момента проводится постоянные гимнастические упражнения. Может появляться боль, но снижать ее можно с помощью противовоспалительных препаратов. Применение анальгетических компонентов может проводиться в ночное время. Связано это с тем, что выполнение движений может вызывать дискомфорт, а обезболивающие средства снизят чувствительность.

Третий этап: восстановление после эндопротезирования коленного сустава длится от трех до четырех месяцев. На данном этапе некоторые пациенты могут быть выписаны со стационарного пребывания. Но первые два месяца, все же, рекомендуется постоянное нахождение прооперированного в больнице. Связано это с тем, что правильность выполнения любых движений может достигаться только под контролем медицинского специалиста. Индивидуальное составление постепенного увеличения нагрузки позволяет увеличивать объем движения. Такой подход позволяет правильно сформировать ослабленные мышцы и привести в норму связки. Общее время качественного результата тренировок будет составлять один год. Под качественным результатом в данном случае имеется ввиду достаточная свобода движения в зоне восстановления.
Важно: Когда проводится реабилитация после эндопротезирования коленного сустава, упражнения должны выполняться не только той, конечностью, на которой проводилась реконструкция, но и здоровой конечностью. Это необходимо для того, чтобы не происходило рефлекторного переноса нагрузки на ту ногу, на которой разрабатываются мышцы, т.е. на оперируемую сторону.
Для пациента началом всего восстановительного процесса считается первичное обследование состояния его организма. От полученных данных и будет и зависеть тактика плана ведения больного от момента предоперационного периода и до его возвращения к повседневному поведению. От правильно построенного комплексного пред- и послеоперационного плана и его проведения зависит возможность привести оперируемую конечность к возобновлению утраченных физических функций. Показаниями для составления комплекса реабилитационной программы будут данные о состоянии работы всех органов и систем человека.
Вставание пациента в первый раз с кровати должно проводиться в присутствии и поддержке медицинского персонала. Опираться и становиться можно только на не прооперированную сторону. После того, как будут сняты швы, необходимо начинать выполнять легкие гимнастические упражнения. В этом периоде еще не запущены механизмы восстановления твердых тканей, но для помощи организму перехода на следующий этап, когда начинают запускаться регенерационные процессы, рекомендуется раннее начало выполнения движений, которое позволит намного раньше привести функциональность конечности к необходимому результату. Для правильного выхода из стрессовых условий (операции) следует также проводить и профилактические меры возможных осложнений (пролежни, нарушение дыхательной функции, ухудшение локального кровообращения, атрофия мышц). Для этого пациент может выполнять изометрические упражнения, и дыхательную гимнастику. Через 4 недели больной может передвигаться с помощью костылей. Такое передвижение контролируется с особым вниманием. Обращается внимание на равномерное распределение веса тела.

Перед выполнением первых движений и вставания конечность, на которой проводилось внутреннее вторжение необходимо вытянуть и не сгибать. Для этого потребуется некоторая сноровка. Становится можно только на другую ногу, которая первое время будет опорной. При первой попытке стать на ноги, больной конечностью можно только касаться пола, но не переносить центр тяжести и не становится на нее. Движения должны быть очень осторожными. Наращивание их объема должно происходить каждый день без перерывов, чтобы не снижать достигнутых результатов. Выполнение упражнений не должно происходить в положении стоя. И даже впоследствии, во время занятий гимнастикой нельзя становится или опираться на колени. Нельзя делать резких активных движений. Разработкой соединения занимается врач.
Контроль проведения восстановительного периода
В течение всего восстановительного периода проводится коррекция выполняемой пациентом гимнастической схемы на основании тестов на эффективность выполнения упражнений. Контрольное проведение магнитно-резонансной томографии потребуется для оценки состояния мягких околосуставных тканей или рентгенографии для оценки положения замененных элементов.
Реабилитация после эндопротезирования коленного сустава в домашних условиях также проводится под патронажем медицинского персонала. Начинаться она может с пассивного выполнения движений. Индивидуально подобранный комплекс может выполняться с разгибательных движений в месте образования костей (от 3 до 5 повторений) и напряжения передних и задних мышц в области бедренной зоны, а также ягодичной зоны (удерживать напряжение от 2 до 5 секунд).
Со стороны пораженной ноги выполняются поднимания вверх и отведения в сторону и назад выпрямленной конечности (удерживать ногу до 5 секунд). Угол не должен превышать 45 градусов.
Нельзя заниматься упражнениями, которые могут превысить допустимую нагрузку на конечность, а именно нельзя: бегать, прыгать, отталкиваться со стороны оперированной ноги.
Комплексные лечебные мероприятия в этом периоде дополняются не только лечебной физкультурой, но и массажем. Для усиления местного кровотока и стимуляции улучшения мышечного состояния проводится электрофорез с противовоспалительными препаратами. Рекомендуется также проведение физиотерапии и на здоровой ноге, чтобы снизить воздействие нагрузки на нее.
После выполнения искусственного восстановления функции движения пациенты возвращаются к повседневному образу жизни, но придерживаются некоторых рекомендаций.
В большинстве случаев швы после хирургической операции необходимо снимать. Когда и как это делается, знает медицинский персонал. Пациент, в свою очередь, должен следовать всем указаниям врача, что застрахует от непредвиденных неприятностей и осложнений.
Что такое послеоперационный шов?
Любое хирургическое вмешательство сопровождается рассечением кожных покровов тела человека или слизистых оболочек, для создания доступа к органу или полости с целью диагностики или лечения. Заключительным этапом операции является соединение разрезанных тканей с помощью шовного материала — это и есть послеоперационный шов.
Для каждой операции хирург подбирает оптимальный шов и материалы, из которого его делает, что позволяет надёжно и аккуратно зашить разрез. На выбор врача влияет глубина и протяжённость раны, а также степень расхождения краёв. Хирургические швы отличаются друг от друга сроками наложения, использованием различных материалов, а также методиками нанесения стежков. Основная классификация и характеристики представлены в таблице.
Выезд оплачивается отдельно - 300 рублей
Звоните в любое время суток:
Также швы могут быть однорядные или двухрядные, вворачивающиеся и выворачивающиеся, с разными узлами. Разобраться во всех тонкостях человеку без специальных знаний довольно непросто, поэтому снятие послеоперационных швов на дому возможно только с привлечением медицинских работников.
Когда необходимо снимать швы
В последнее время используются специальные рассасывающиеся нити, которые со временем самостоятельно выводятся из организма человека. На выбор шовного материала влияет время, в течение которого должен оставаться соединительный эффект. Если невозможно использовать рассасывающиеся нити, то применяются обычные, которые врач удаляет после заживления раны. Как правило, в медицине существуют определённые промежутки времени между наложением и снятием швов:
- на брюшной полости — 7-10 дней;
- на грудной клетке — 10-14 дней;
- на голове/лице/шее — 6-7 дней;
- голени/стопы — 10-14 дней;
- при лапароскопии — 6-14 дней;
- после кесарева сечения — 8-10 дней.
Точно заранее определить, когда и как проводить процедуру, невозможно, ведь способность тканей к регенерации — процесс индивидуальный, от которого во многом зависят сроки снятия швов. На длительность ношение швов также могут повлиять пожилой возраст, ослабленный организм, сопутствующие заболевания у пациента, нагноение или инфицирование раны.
В стоимость входит:
- Обработка антисептиком
- Удаление шовного материала (снятие швов)
- Вторичная обработка антисептиком
- Нанесение заживляющей мази
- Наложение повязки
- Необходимые материалы и препараты
Главный показатель того, что пора снимать швы — заживление раны. Определить это можно по нескольким признакам:
- плотно сросшиеся края раны;
- отсутствие воспаления, покраснения и боли в области шва.

Стоит иметь в виду, что слишком рано проведённая процедура приводит к расхождению швов, а если затянуть со снятием, есть риск нагноения раны и вросших в кожу ниток. В любом случае, проводит ли пациент снятие швов на дому или в больнице, необходима консультация хирурга. Только опытный специалист способен оценить заживление раны, тем самым свести к минимуму вероятные осложнения.
Можно ли снимать швы самостоятельно?
На первый взгляд может показаться, что ничего сложного в процедуре снятия швов нет. Но даже незначительная ошибка грозит серьёзными проблемами. Всеми необходимыми навыками и инструментом обладает только медицинский персонал, и самостоятельно заниматься снятием швов не рекомендуется.

В случае, когда обратиться за помощью невозможно, в крайней мере допускается самостоятельное снятие швов, но только на небольших ранах и при уверенности в полном заживлении. Важнейшим правилом является стерильность инструментов. Также стоит учитывать, что категорически запрещается трогать швы:
- после сложных полосных операций;
- после косметических операций;
- в случае, когда используются скобы или металлическая нить;
- при наличии воспаления или нагноения.
Если пациент желает провести снятие швов после операции на дому, целесообразней будет пригласить обученного специалиста, чем самостоятельно пытаться это сделать, и провести процедуру без риска для здоровья.
Как снимают швы врачи?
Снять швы после операции может врач или медицинская сестра. Предварительно проводится осмотр, и при некоторых обстоятельствах может продлиться срок ношения швов. Также бывают случаи, например, при большой протяжённости надреза, когда стежки на первом этапе снимаются не все, а через один. Так делают, чтобы снизить риск расхождения раны. Оставшиеся швы снимают через несколько дней.
Процедура проводится с использованием стерильных инструментов, во избежание воспаления и инфицирования раны. Предварительно шов обрабатывается антисептиками.
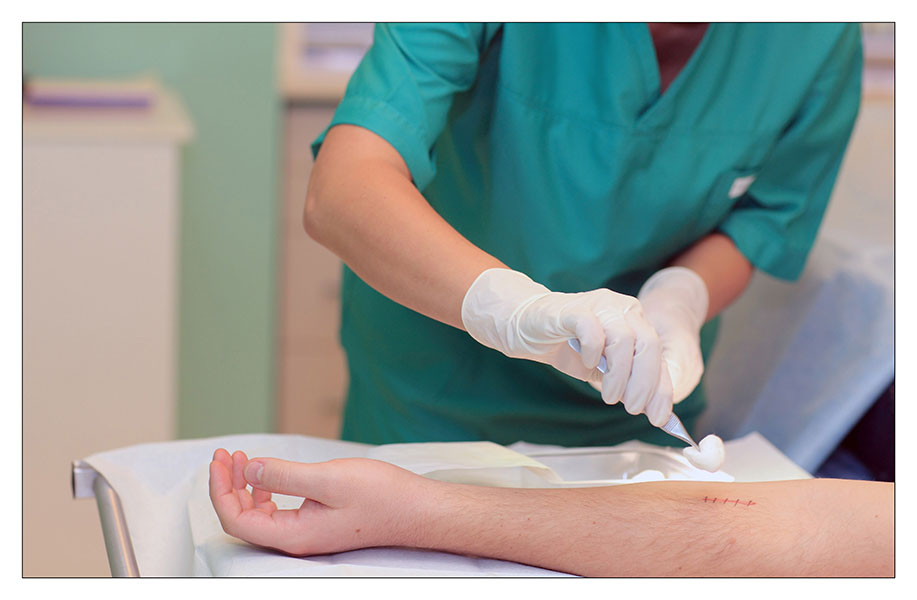
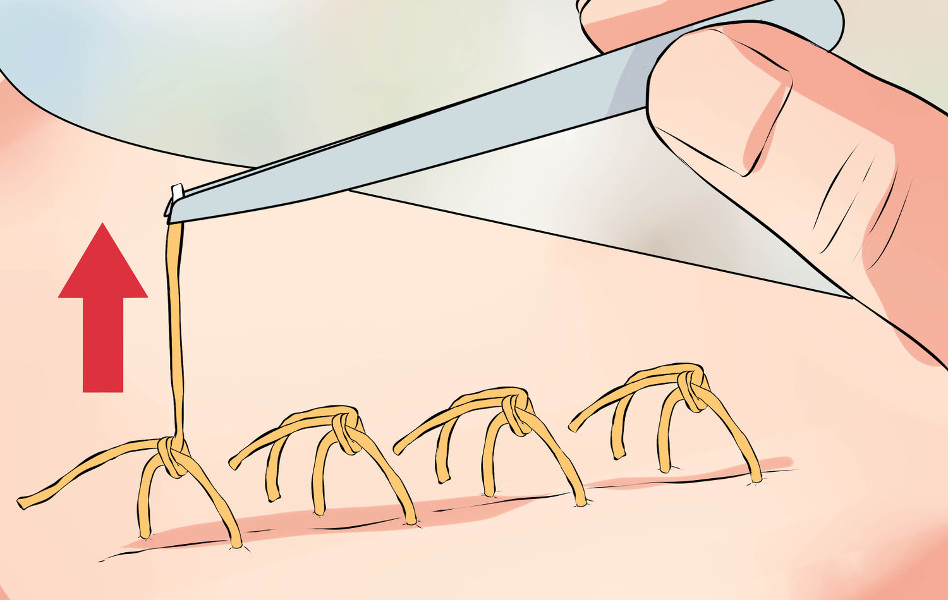
Снятие швов включает следующие этапы:
1. Врач или медицинская сестра с помощью анатомического пинцета захватывает и приподнимает узелок шва, и осторожно перерезает нить.
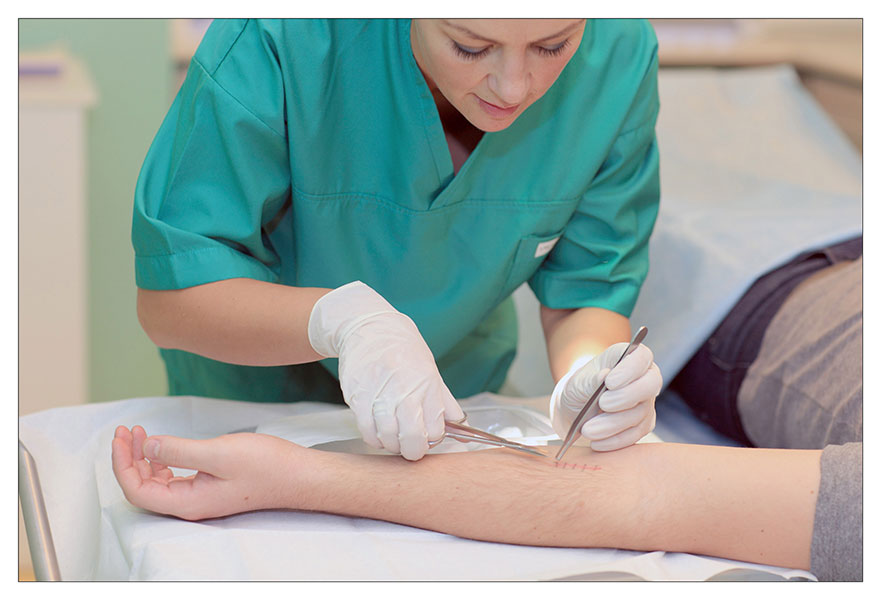
2. Далее аккуратно, не прилагая чрезмерного усилия, специалист вытягивает нить. На этом моменте есть несколько важных правил: нельзя протягивать узелок через кожу, и нить, находящаяся на поверхности, не должна при извлечении попасть под кожу.
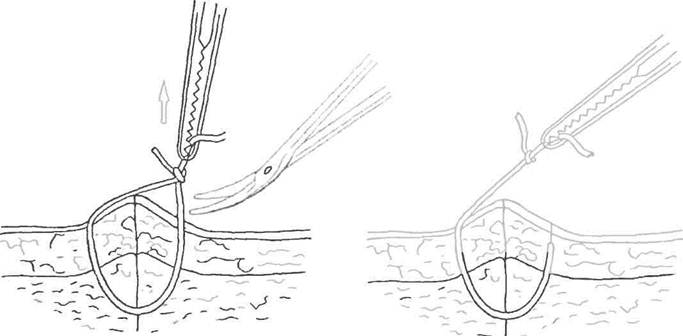
3. Врач выполняет вышеописанные действия по всем оставшимся узлам.
4. Если швы наложены в несколько рядов, снимают их поочерёдно.
5. В конце процедуры врач внимательно осматривает кожу на остаток шовного материала, потом повторно дезинфицирует место рассечения и накладывает повязку с антибактериальной мазью.
Читайте также:




