Сосудистые патологии провоцирующие атрофию мышечной и костной ткани
Несмотря на то, что кость считается одной из прочнейших тканей организма, она может быть подвержена всевозможным дистрофическим изменениям. Зачастую при потере зуба наблюдается атрофия костной ткани.
Получите консультацию
Ответим на все Ваши вопросы до посещения клиники!
Причины атрофии
Такое заболевание образуется по вторичными причинам. Первичная дистрофия костей начинается еще в детском возрасте.
Первой причиной считается выпадение зубов. Она может быть толчком для начала атрофических процессов, или быть ее результатом. Биологически атрофия выглядит следующим образом – при отсутствии зуба его соседи теряют опору и начинают смещаться в пустое место. Это существенно увеличивает давление на альвеолу того зуба, который отсутствует. В результате разрушительные процессы начинают подавлять регенерацию.
Второй причиной является инволюция челюстей. В результате потери зубов с возрастом пластинки костей альвеол истончаются и исчезают. Кости из-за отсутствия стабильного внешнего давления замедляют функционирование остеобластов. А остеокласты наоборот активизируются. В результате с возрастом существенно понижается кровоснабжение ткани кости. И это оказывает негативное влияние на метаболизм ее клеток.
Третья причина заключается в системных патологиях. Тут большое значение отводится заболеваниям паращитовидных и щитовидных желез, ослаблению функции яичников. Все эти заболевания понижают в костях содержание гидроксиапатита. А это плохо сказывается на их прочностных характеристиках. Таким образом, для хорошего функционирования костей нужно чтобы регенерация преобладала над разрушением. Также причиной могут выступить хронические воспаления в костной ткани.
Четвертая причина состоит из давления зубного протеза. Здесь механический фактор играет главную роль. Однако, не все пациенты, которые долго носят зубные протезы, имеют рентгенологические доказательства снижения костной массы. Поэтому не все специалисты относят этот фактор к причинам атрофии.
Последствия атрофии
Данное заболевание может привести к определенным последствиям. Главное – это то, что станет невозможным закрепление имплантата и восстановление потерянных зубов. Кроме того, пациент может наблюдать и негативные перемены атрофии кости внешне, то есть меняется форма и вид лица, происходит нарушение функционирования многих органов.
Также атрофия костной ткани зубов может привести к:
Кроме того, одним из важных последствий этого заболевания считают увеличение цены имплантации. Это объясняется тем, что для закрепления имплантатов потребуется определенный объем кости. Если его будет недостаточно, то нужно будет сделать его наращивание. А это подразумевает использование дополнительных материалов и лекарственных средств, работы специалиста.
Лечение атрофии
Минимизация объемов костной ткани в современной стоматологии – это решаемая проблема. Людям, страдающим этим заболеванием, не нужно бояться остаться без зубов, отказаться от твердых продуктов и заразительной улыбки. Атрофия костной ткани челюсти может быть вылечена несколькими способами:
- Постоянные зубные мосты либо съемные протезы. Это самый дешевый вид протезирования. Но он имеет и свои особенности. Несмотря на то, что зубы будут восстановлены качественно, процесс снижения объемов под протезами будет продолжаться достаточно активно.
- Костная пластика. Представляет собой ряд проводимых процедур по воссозданию уровня ткани кости, которого будет достаточно для имплантации с применением искусственных и собственных материалов кости.
- Различные виды имплантации зубов. Сегодня косметология использует такие методики, которые позволяют провести лечение без наращивания ткани кости. Самой эффективной считается имплантация с немедленной нагрузкой при значительном либо полном отсутствии зубов. Увеличение кости происходит за счет ее глубоких слоев, которые не подвержены атрофии.
Мышечная атрофия — это потеря мышечной массы, которая может вызвать серьезные проблемы со здоровьем, в том числе затруднение передвижения и даже правильное дыхание. Часто атрофия мышц происходит из-за крайне малоподвижного образа жизни и других проблем со здоровьем, которые могут привести к потере мышечной массы.
В дополнение к тому, что такое мышечная атрофия, давайте рассмотрим основные симптомы этого состояния и обсудим, какие методы лечения доступны в настоящее время.
- Что такое атрофия мышц?
- Типы мышечной атрофии
- Причины атрофии мышц
- Причины атрофии вследствие недостатка движения
- Причины нейрогенной атрофии
- Другие причины
- Симптомы
- Осложнения состояния
- Диагностика
- Лечение
- Как предотвратить атрофию
- Заключительные советы
Что такое атрофия мышц?
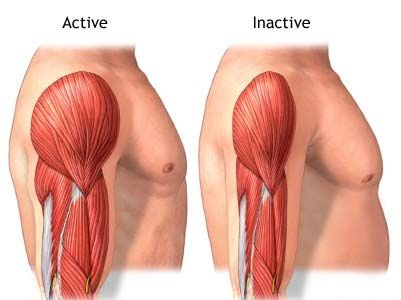
Мышцы — это большой запас белка в нашем организме. Мышечная масса предназначена не только для того, чтобы тело было в форме. Основная физиологическая функция мышц состоит в том, чтобы запасаться источниками энергии для использования её телом при необходимости. То есть, если человек лишен питательных веществ или подвержен серьезному и изнурительному заболеванию (например, рак, серьезные ожоги, аутоиммунные заболевания и сердечная недостаточность), организм ищет другие доступные источники энергии, такие как белок, хранящийся в мышцах.
Он очень полезен в чрезвычайных ситуациях, но не в качестве постоянного источника энергии.
Таким образом, наличие запаса белка в организме полезно для стимулирования здорового старения, предотвращения возникновения метаболических нарушений и обеспечения энергией в условиях стресса жизненно важных органов, таких, например, как сердце, мозг и печень.
Таким образом, мышечная атрофия характеризуется чрезмерной деградацией белков в организме, что ухудшает функцию мышц, а также может нарушать другие функции обмена веществ. Чрезмерная потеря мышечной массы может ухудшить снабжение организма человека энергией в среднесрочной и долгосрочной перспективе и привести к смерти.
Типы мышечной атрофии
Существует 2 основных типа мышечной атрофии, которые различаются по своим причинам. Кроме того, атрофия может затронуть как одну, так и несколько мышц, в зависимости от тяжести и причины.
1. Атрофия из-за недостатка движения.
Это тип мышечной атрофии, при которой потеря мышечной массы происходит из-за недостатка мышечной массы.
Это может произойти из-за чрезвычайно сидячего образа жизни или из-за некоторых медицинских или медицинских состояний, которые мешают кому-либо заниматься физическими упражнениями и даже выполнять простые движения.
Например, люди с ревматоидным артритом или остеоартритом имеют больший риск развития мышечной атрофии, особенно если они никогда не упражняются. Другие медицинские состояния, такие как сломанная кость или сильный ожог (чьё выздоровление происходит медленно) и люди с параличом тела могут стать жертвами мышечной атрофии первого типа.
2. Нейрогенная атрофия.
Нейрогенная атрофия — это тип атрофии вызван проблемами нервной системы. Основными причинами являются нервно-мышечные заболевания, такие как спинальная мышечная атрофия, рассеянный склероз, боковой амиотрофический склероз и синдром Гийена-Барре. Другая проблема со здоровьем, которая может вызвать атрофию, — диабетическая нейропатия.
В таких случаях происходит прерывание нервных сигналов мышцы, нарушая ее нормальное функционирование.
Причины атрофии мышц
Помимо отсутствия физической активности, которое приводит к истощению мышц и упомянутых выше заболеваний, существуют и другие причины, которые могут ухудшить здоровье мышц.
Некоторые другие заболевания и травмы, которые мешают или ограничивают движения, могут вызвать атрофию. Есть даже случаи, когда мышечная атрофия является симптомом серьезного недоедания или мышечного заболевания, связанного со злоупотреблением алкоголем. Даже у астронавтов, которые проводят много времени в космическом путешествии, может также начать развиваться мышечная атрофия из-за недостатка гравитации.
Возможные причины мышечной атрофии из-за недостатка движения:
- госпитализация или длительный отдых из-за болезни или операции;
- временные травмы, такие как перелом руки или ноги;
- недоедание, при котором мышцам не хватает питательных веществ, что приводит к постепенному ослаблению и невозможности использовать мышцы должным образом;
- дерматомиозит, при котором возникает мышечное воспаление, проявляющееся сыпью;
- мышечная дистрофия, наследственное заболевание, которое вызывает прогрессирующую потерю мышечной ткани и порождает мышечную слабость;
- остеоартроз, тип артрита, который вызывает боль и затруднение передвижения;
- ревматоидный артрит, хроническое аутоиммунное заболевание, при котором возникает воспаление в суставах;
- полимиозит, генерализованное воспаление, вызывающее слабость мышц;
- отсутствие физической активности;
- сильные ожоги.
Возможные причины нейрогенной мышечной атрофии:
- миопатия, связанная со злоупотреблением алкоголем;
- рассеянный склероз, поражающий нервную систему, головной и спинной мозг, вызывающий нарушение равновесия, нарушение координации, слабость и другие симптомы;
- боковой амиотрофический склероз или болезнь Лу Герига, тяжелое нервно-мышечное состояние, которое приводит к мышечной слабости и затруднению контроля произвольного движения мышц;
- диабетическая нейропатия, осложнение диабета, связанное с высоким уровнем сахара в крови;
- повреждение шеи, периферических нервов или спинного мозга;
- атрофия спинного мозга, генетическое заболевание, вызывающее снижение мышечной функции;
- воздействие токсинов или соединений, вредных для организма в виде ядов;
- синдром Гийена-Барре, аутоиммунное нервное расстройство, которое вызывает воспаление нерва и мышечную слабость;
- спинальная мышечная атрофия или болезни Верднига-Гоффмана, генетическое заболевание, которое ослабляет и атрофирует мышцы, и ухудшает движения.
- естественный процесс старения;
- длительное использование кортикостероидов;
- сосудистое поражение головного мозга;
- проблемы с глотанием;
- нейропатия, болезнь, которая вызывает повреждение одного или нескольких нервов;
- полиомиелит, вирусное заболевание, влияющая на мышечную ткань и вызвающая паралич.
Симптомы
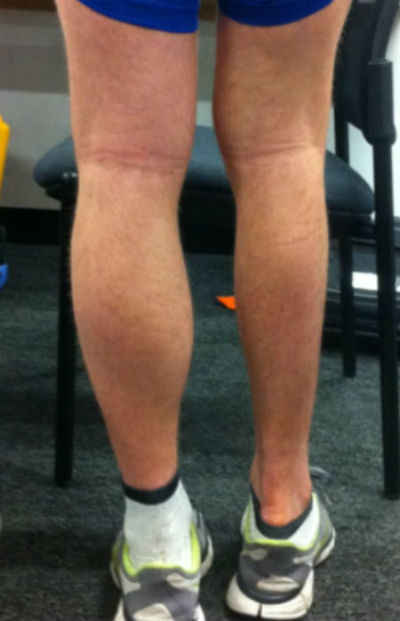
Симптомы мышечной атрофии могут варьироваться в зависимости от причины. Тем не менее, наиболее часто наблюдаемые симптомы:
- боль;
- ощущение, что одна конечность меньше другой, например, одна рука выглядит тоньше другой;
- нечувствительность;
- отек;
- мышечная слабость в любой конечности тела;
- трудность выполнения простых движений, таких как сидение или ходьба;
- проблемы с глотанием и речью;
- дыхательная недостаточность;
- мышечные спазмы или тремор;
- проблемы с костями и суставами, такие как сколиоз;
- проблемы координации движений;
- усталость;
- жесткость мышц.
Некоторые симптомы могут указывать на другие более серьезные проблемы со здоровьем. Поэтому, если вы заметили любой из следующих симптомов, обратитесь за медицинской помощью как можно скорее:
- изменение уровня сознания, например, обморок;
- искаженная и затянутая речь;
- неспособность говорить;
- изменения зрения, такие как потеря зрения или боль в глазах;
- внезапная слабость или онемение только на одной стороне тела;
- невозможность двигать частью тела.
Эти более серьезные симптомы могут указывать, например, на возникновение рассеянного склероза или инсульта. При рассмотрении любого из этих отклонений необходимо обратиться за помощью.
Осложнения состояния
Мышечная атрофия может быть признаком более серьезного заболевания. Таким образом, отсутствие надлежащего лечения может привести к серьезным осложнениям и необратимому повреждению организма.
Некоторые из осложнений атрофии — это снижение подвижности, снижение физической работоспособности, постоянные проблемы с осанкой, потеря силы и паралич.
Таким образом, пациент должен знать, что как только у него на руках будет диагноз, он должен сразу же начать лечение, чтобы остановить болезнь.
Диагностика
Диагноз состоит из оценки симптомов, истории болезни и запроса на дополнительные обследования. Также важно упомянуть любой тип старой или недавней травмы и рассказать врачу о лекарствах или пищевых добавках, которые вы принимаете.
Врач может запросить некоторые исследования, такие как анализ крови, рентген, МРТ, компьютерная томография, электромиография, биопсия мышц и нервов, а также исследование нервной проводимости, чтобы исключить возможные причины и завершить диагностику.
Лечение
В некоторых случаях, например, у тех, у кого мышечная атрофия возникла вследствие малой подвижности, состояние можно изменить путем лечения, которое включает сбалансированную диету в сочетании с физическими упражнениями и/или физической терапией.
Люди с нейрогенной атрофией мышц не могут быть полностью вылечены, но могут следовать специально разработанному лечению, чтобы снизить симптомы и улучшить качество жизни.
Лечение мышечной атрофии из-за малой подвижности.
Лечение доступно как часть полного курса или как отдельные методы терапии:
Физические упражнения и физиотерапия.
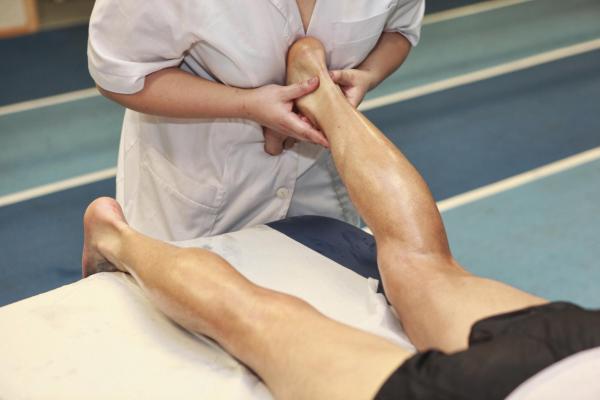
Вам рекомендуется как можно больше двигаться. В дополнение к простым упражнениям, таким как ходьба, рекомендуется заниматься бодибилдингом, если это возможно, и водными упражнениями, такими как аквааэробика, которые оказывают меньшее воздействие на суставы.
Если вам очень трудно заниматься физическими упражнениями, обратитесь за помощью к физиотерапевту, который поможет определить свои физические ограничения и научит правильному выполнению физических упражнений, делая физическую активность более легкой и приятной.
В тех случаях, когда человек не может двигаться в одиночку, необходима физиотерапия, чтобы не дать мышцам атрофироваться еще больше и даже восстановить некоторые повреждения.
Изменения в диете.
Чтобы избежать и лечить атрофию, вызванную малой подвижностью, необходимо правильно питаться. В дополнение к использованию здоровой пищи, важно обеспечить хорошее количество белка, чтобы организм мог восстановить атрофированные мышцы. В некоторых случаях могут быть назначены добавки, но обычно изменения в еде уже поможет восполнить всё необходимое организму.
Другие возможности методы лечения:
- Ультразвуковая терапия. Это неинвазивная терапия, при которой используются звуковые волны для лечения травм, вызывающих атрофию мышц.
- Альтернативные методы лечения. Альтернативные методы лечения, такие как остеопатия и хиропрактика могут помочь уменьшить симптомы.
- Электрические стимулы. При длительных госпитализациях, когда человек не может встать с постели, необходимо, чтобы мышцы работали искусственно с помощью электрических стимулов и/или с помощью медсестер, профессионального терапевта или физиотерапевта, чтобы сохранить мышечную массу. В подобных случаях устройство генерирует электрический ток, который при воздействии на кожу вызывает непроизвольное сокращение мышц.
- Хирургия: В тех случаях, когда хирургическое вмешательство может помочь, назначается операция, после рассмотрения плюсов и минусов вмешательства.
Лечение нейрогенной мышечной атрофии.
В случаях нейрогенной мышечной атрофии, состояние также должно лечиться с использованием лекарств. Это потому, что при этом типе атрофии повреждение нерва не может быть обращено вспять. Часто эти люди не могут выполнять физические нагрузки или испытывают большие трудности с контролем именно движений.
Таким образом, лечение с физиотерапевтами имеет важное значение, чтобы помочь в выполнении упражнений. Кроме того, можно стимулировать мышцы и генерировать непроизвольные сокращения с использованием таких методов, как нервно-мышечная электростимуляция, которая с помощью электрических импульсов, воздействующих на нервы и мышцы, вызывает непроизвольные сокращения мышц, которые помогают движению мышц и лечению атрофии мышц в определенной области.
Поскольку существует несколько типов нейрогенной атрофии, важно выявить правильный диагноз и лечить состояние в соответствии с медицинскими рекомендациями. Как правило, в дополнение к физиотерапии, врачи указывают на использование противовоспалительных кортикостероидов, чтобы уменьшить воспаление и боль и уменьшить компрессию пораженных нервов.
Как предотвратить атрофию
Поскольку мышечная атрофия может возникать и в пожилом возрасте, важно знать способы предотвращения истощения мышц.
Лучший совет — вести активную жизнь. Недостаток физической активности является одним из основных факторов, способствующих атрофии мышц. Поэтому больше занимайтесь спортом, занимайтесь силовыми тренировками не менее 2 раз в неделю, плавайте, танцуйте, бегайте, гуляйте с домашним животным в парке. Важно почаще двигаться!
Другой важный совет — правильно питайтесь. Ешьте натуральные продукты. Это поможет не только сохранить мышцы здоровыми, но и остальную часть тела.
Заключительные советы
За исключением тех случаев, когда вы действительно не можете, правило таково — встань и двигайся. Это могут быть простые движения, но важно не поддаваться трудностям, связанным с атрофией мышц.
Даже если ваша атрофия не может быть обращена вспять, важно следить за ходом лечения и стараться оставаться активным до тех пор, пока это возможно. Это поможет повысить самооценку и качество жизни. Лечение очень важно, и с увеличением количества доступных в медицине ресурсов, можно хорошо жить, имея мышечную атрофию.

Почему возникает атрофия и что с этим делать
В наши дни основная масса пациентов считает, что для сохранения красивой улыбки будет достаточно лишь лечения кариеса и профилактики болезней десен. Но профессионалы советуют не забывать и о лечении после экстракции, ведь после утери зубов развивается атрофия костной ткани. Отказ от своевременного протезирования в 95% случаев влечет за собой хирургическое вмешательство и длительное восстановление. В нашей статье мы расскажем все об атрофии кости челюсти, и о том, как сейчас лечат это заболевание.
Что такое атрофия костей челюсти

Интересный факт! Губчатое вещество челюсти на 90% состоит из капилляров и только на 10% из костных перегородок и перекладин. При утере зуба пропадает нагрузка на кость, и капиллярам становится не к чему подводить питательные вещества. Они постепенно отмирают, а кость становится меньше.
Причины возникновения атрофии кости челюсти
Стоматологи выделяют несколько причин, по которым происходит сокращение челюстной ткани:
- экстракция зубов (удаление): главный фактор, провоцирующий убыль кости. О нем речь шла в предыдущем разделе. Фактически, все остальные причины ведут в любом случае именно к этому – потере зубов, что и приводит к атрофическим процессам,
- болезни десен и костей: пародонтит, пародонтоз, кисты, новообразования и гранулемы. Опухоли и воспаления ведут к деструкции или замещению костных тканей,
- многолетнее использование съемных протезов и мостов: к сожалению эти популярные и доступные методы протезирования не дают необходимой нагрузки на кость челюсти, ведь они восстанавливают только верхушки, но не корни,
- проблемы с обменом веществ: гормональные сбои, диабет, пожилой возраст могут оказывать негативное воздействие на питание тканей всей полости рта и костного аппарата.

Татьяна П., отзыв с женского форума woman.ru
Последствия атрофии костной ткани челюсти
В силу многих причин можно потерять один или несколько зубов. Атрофирование наступает практически сразу после экстракции и достигает своего пика всего лишь через 12 месяцев.
Что может случиться из-за потери челюстной кости, как в принципе, так и при ношении съемных протезов или зубных мостов:
- проседание съемного протеза: подобная система не нагружает челюсть, т.е. процесс атрофии кости появляется в том же виде, как если бы протеза и вовсе не было. Именно поэтому такие аппараты нужно часто корректировать – они попросту плохо фиксируются на деснах, ведь контур альвеолярного гребня меняется. Аналогично и с мостовидным протезом – но под ним просто образуется щель, в которую забиваются множественные остатки пищи, налет, бактерии. Все это чревато воспалением тканей,
- деформация лицевого контура: визуально определяется западанием губ и щек, раньше времени проявление мимических морщин, также меняется дикция. Это особенно сильно заметно, если нет всех зубов,
- проблемы с желудочно-кишечным трактом: появляются из-за неудовлетворительного пережевывания пищи, т.к. обычно человек старается не нагружать ту сторону рта, где отсутствует зуб,
- затрудняется установка имплантов: в 90% случаев пациенту требуется наращивание кости. Подробнее разберем этот вопрос далее.
Важно знать! Согласно исследованиям, только 40% пациентов знают о причинах и последствиях атрофии костной ткани, а 70% из них провели бы процедуру протезирования на имплантах, если бы их своевременно ознакомили с этой информацией.
Степени атрофии костной ткани
Стоматологи используют разные методики для определения степени заболевания. Рассмотрим классификацию, которой пользуются чаще всего:
- I степень: самая легкая, костная ткань в относительно хорошем состоянии, имплантация проводится без предварительного наращивания костного вещества,
- II степень: средняя, ослабление кости и убыль десны уже заметны, но количество собственного губчатого слоя все же позволяет поставить в него имплант,
- III степень: выраженная, проявляется в неравномерной атрофии кости по зубном уряду, для установки импланта необходимо наращивание,
- IV степень: сильная, губчатое вещество практически исчезло, требуется наращивание.

Деструкция способна проявиться и при полном сохранении зубов. Часто это заболевание диагностируют при пародонтите и пародонтозе. Степень ослабления и разрушения тканей находится в связи с тяжестью воспаления тканей пародонта:
- легкая степень: убыль кости составляет 20-25% от длины корня зуба. Воспаленная десна кровоточит,
- средняя степень: деструкция ткани составляет 35-50% от длины зубного корня. Появляется шаткость, оголяются шейки зубов, под деснами углубляются гнойные карманы,
- тяжелая степень: костная ткань челюсти разрушена больше, чем на 70%, зубы расшатываются очень сильно и могут поворачиваться вокруг оси.
Осторожно! При пародонтите происходит воспаление десенной ткани, ухудшается процесс питания зубов, появляется шаткость, костная ткань альвеолярной лунки, в которой расположен зуб, начинает менять свою структуру, уменьшается в объеме и атрофируется.
Наряду со степенями различают еще и виды атрофии челюстной кости:
- вертикальная: убывание губчатого слоя в основном происходит по высоте,
- горизонтальная: деструкция ткани осуществляется с боков челюсти,
- комбинированная: во всех направлениях одновременно.
Какие методы имплантации возможны
Как быть, если у вас обнаружили атрофию костей челюсти или вы удалили зуб? Фактически, это не заболевание и лечить его не нужно. Стоит просто решить вопрос с отсутствием зубов, причем таким методом, чтобы костная ткань также оказалась задействованной.
Грамотный стоматолог посоветует установить на пустом месте имплант. Почему же именно импланты заслужили такую любовь врачей? Все дело в способе крепления зубного протеза. Имплант устанавливается непосредственно в кость верхней или нижней челюсти, где через короткое время восстанавливаются обменные процессы. Это физиологично, тогда как при традиционном протезировании восстанавливается только коронка. Здесь же – и коронка, и зубной корень.

Протезирование на имплантах – самое верное решение при ослабленной ткани. Современные технологии позволяют применять несколько видов лечения с помощью таких протезов:
- классическая имплантация при атрофии: для этого метода предварительно усиливается кость. Костная пластика или наращивание необходимо, когда количество губчатого вещества не позволяет вживить в него имплант. Наращиваемые ткани могут быть синтетического или животного происхождения. Но лучше всего приживается материал, получаемый из крови пациента или отделяемый от здорового слоя челюсти. Весь цикл, вместе с подсадкой кости и установкой имплантатов, занимает около 1,5 лет
- имплантация с немедленной нагрузкой: происходит без подсадки кости. Имплант устанавливают базальный отдел кости, который не атрофируется, в отличие от губчатого. Такая процедура занимает всего несколько дней. Такая методика актуальна в основном для множественных реставраций, то есть когда нет большого количества зубов и есть пространство для наклонной установки имплантов.
Как можно нарастить кость челюсти

- синус-лифтинг на верхней челюсти: близкое расположение пазух носа к челюсти вынуждает использовать этот метод при вертикальной атрофии. Инструментально делается выемка в альвеолярном отростке. Затем врач немного подталкивает вверх дно слизистой оболочки. В получившееся пространство помещается костный материал, десна ушивается,
- расщепление альвеолярного отростка: иногда из-за экстракции зуба или ортодонтического лечения ширина альвеолярного отростка уменьшается на столько, что не позволяет провести имплантацию. В этом случае через расщепленный отросток в губчатое вещество вводится материал, способствующий утолщению челюсти,
- подсадка костных блоков: хирург отделяет от здоровой части челюсти кусочек необходимого размера и вживляет в атрофированный. На десну накладываются швы. Имплантация возможна через 3-4 месяца. В качестве донора в основном используются участки, где есть зубы мудрости,
- подсадка синтетической кости: используется синтетические костные гранулы и клетки, полученные из крови пациента. Такой материал отлично приживается.
Восстановление и последующая профилактика
Чтобы не допустить атрофии кости и рецессии десны, каждому пациенту следует знать, что после удаления зубов необходимо заменить их на протезы на имплантах. Хотя поначалу цены на данную процедуру и могут показаться высокими – в сравнении с традиционными мостами и коронками (которые придется часто менять и, в итоге, потратить еще больше денег). Но только имплант позволяет остановить атрофию и сохранить красивую улыбку на долгие годы.
Полное восстановление зубов за пару дней, отзыв спустя 6 месяцев после имплантации
Заболевания опорно-двигательного аппарата 
(болезни костно-мышечной системы и соединительной ткани): реактивные артриты, ревматоидный артрит, подагра, артрозы, узелковый периартериит, системная красная волчанка, дерматомиозит, кифоз, сколиоз, остеохондроз, миозит, бурсит, синовит – очень кратко.
Реактивные артриты
Инфекционные артропатии (реактивные артриты) начинаются на фоне или после перенесенных инфекций (это обычно иерсиниозные энтероколиты, дизентерия, гонорея, хламидийные инфекции мочевых путей). Наблюдается воспаление суставов нижних конечностей с отеком, болью, внесуставными проявлениями – сыпью, язвенным стоматитом, конъюнктивитом, миокардитом. Продолжается воспалительный процесс обычно 1-3 недели и проходит самостоятельно. Лечение – прием нестероидных противовоспалительных средств, кортикостероидов.
Ревматоидный артрит
Хроническое прогрессирующее воспаление суставов конечностей, связанное с аутоиммунными процессами. Характерен стойкий симметричный артрит, причем чаще поражаются мелкие суставы кистей и стоп. Начало заболевания постепенное, с появлением утренней скованности, припухлости суставов. В далеко зашедших стадиях наступает грубая деформация кистей и стоп, могут развиваться миокардит, плеврит, лимфадениты. Диагноз уточняется с помощью рентгенографии, лабораторного исследования (признаки воспаления, появление ревматоидного фактора). Лечение – применение нестероидных противовоспалительных средств, кортикостероидных гормонов, средств базисной терапии, физиотерапевтическое лечение.
Подагра
Заболевание опорно-двигательного аппарата, при котором происходит повышенный распад пуриновых оснований, снижается выделение мочевой кислоты почками, вследствие чего в суставах и других тканях откладываются кристаллы уратов. Болеют в основном мужчины среднего возраста. Чаще поражаются суставы стоп, голеностопный и коленный суставы. Приступы артрита чаще развиваются ночью: появляется интенсивная боль в суставе, краснота и припухлость, невозможность активных движений. Провоцируются обострения приемом мясной пищи, алкоголя, травмами. В крови повышается уровень мочевой кислоты. Лечение – прием противовоспалительных препаратов при обострениях и постоянный прием аллопуринола и его аналогов, диета.
Артрозы
Заболевания, при которых происходит развитие дегенеративных изменений в суставном хряще. Отмечается поражение суставов первых пальцев стоп, коленных и тазобедренных, плечевых и локтевых, а также межфаланговых суставов кистей с развитием болей, припухлости, утолщения, появлением деформации и снижением объема движений. Лечение этих заболеваний опорно-двигательного аппарата направлено на коррекцию ортопедических дефектов, прием противовоспалительных средств. Важно правильное питание, регулярные занятия ЛФК, физиотерапевтическое лечение, китайский точечный массаж. Стойкое нарушение функции сустава – показание для хирургического вмешательства.
Узелковый периартериит
Заболевание характеризуется системным воспалительным поражением артерий среднего и мелкого калибра вследствие аутоиммунных нарушений. Встречается в основном у мужчин среднего возраста. Проявляется повышением температуры, похуданием, болями в суставах, мышцах, животе, кожной сыпью, признаками поражения сердечно – сосудистой системы, почек с развитием стенокардии, гломерулонефрита. Наступают патологические изменения в нервной системе (менингоэнцефалит), ухудшается зрение. Диагноз уточняется с помощью гистологического исследования мышечной ткани. Лечение – глюкокортикоиды, цитостатики, ЛФК, массаж.
Системная красная волчанка
Дерматомиозит
Системное заболевание опорно-двигательного аппарата с поражением кожи, а также мышечной ткани в связи с иммунными нарушениями. Возникает после вирусных инфекций, аллергических реакций, беременности, длительного охлаждения, часто наблюдается при различных опухолевых процессах в организме. Проявляется появлением общей слабости, болями в мышцах и суставах, лихорадкой, поражением кожи с ее покраснением, пигментацией, отечностью. В связи с поражением скелетной мускулатуры нарушаются активные движения – не только ходьба, а даже повороты в кровати, глотание и дыхание становятся проблемой. Может возникать миокардит, синдром Рейно, кишечная непроходимость. Диагноз уточняется при исследовании мышечной ткани и лабораторных анализах. Лечение – большие дозы глюкокортикоидов, применение нестероидных противовоспалительных средств, анаболических стероидов, при необходимости – хирургическое лечение (удаление опухоли).
Кифоз и лордоз
Кифоз – искривление позвоночника, при котором выпуклость обращена назад. Может быть физиологическим (грудной и крестцовый отдел) и патологическим, когда возникает характерное нарушение осанки (сутулость, горбатость) с округленной спиной, опущенными вперед плечами.
При лордозе искривление позвоночника выступает вперед, и внешний вид становится соответствующим (плоская грудная клетка, выпирающий живот, выдвинутая вперед голова).
Лечение этих деформаций позвоночника направлено на причину заболевания и может включать в себя ЛФК, массаж, мануальную терапию и использование специальных корсетов и бандажей.
Сколиоз
Деформация позвоночника с его боковым искривлением и ротацией (разворотом) тел позвонков вокруг своей оси как следствие перенесенного рахита, длительных неравномерных нагрузок на мышцы спины, туберкулеза и других причин. Начало и прогрессирование заболевания отмечается в детском и юношеском возрасте. Различают три стадии сколиоза: при первой деформация после отдыха проходит, при второй искривление становится постоянным, при третьей стадии наступает изменение положения внутренних органов. Диагноз уточняется при рентгенологическом исследовании. Лечение – ЛФК, массаж, корсет, оперативное вмешательство.
Юношеский остеохондроз позвоночника
Заболевание, встречающееся в основном у детей и юношей и проявляющееся небольшим боковым искривлением позвоночника, а также кифозом в верхнегрудном отделе с клиновидной деформацией тел позвонков. Проявляется юношеский остеохондроз (болезнь Шееермана-Мау) неприятными ощущениями и болями в пораженном отделе позвоночника, усиливающимися после физических нагрузок. Диагноз уточняется при рентгенографии позвоночника, лечение – ЛФК, массаж, иногда прибегают к хирургическому вмешательству.
Остеохондроз позвоночника у взрослых
Заболевание опорно-двигательного аппарата, при котором происходит поражение хряща межпозвонкового диска, а также самих тел позвонков с развитием в них дегенеративных изменений. Часто осложняется корешковым синдромом, грыжей диска, вызывающей выраженный болевой синдром, ограничение движений в пораженном отделе позвоночника. Провоцирует обострение неловкие движения, мышечные перенапряжения, переохлаждение, подъем тяжестей, а также сохранение длительной неудобной позы. Клиническая симптоматика наиболее выражена при развитии остеохондроза в поясничном и шейном отделах. Диагноз уточняется при рентгенологическом исследовании. Лечение в период обострения – постельный режим, обезболивающие и противовоспалительные средства, поверхностная рефлексотерапия, массаж, физиопроцедуры. Очень важна ЛФК и любая умеренная двигательная активность.
Кривошея
Деформация шеи с наклонным положением головы и поворотом ее в сторону. Причины – заболевания мягких тканей, опорно-двигательного аппарата, периферической нервной системы в области шеи. Кривошея может быть врожденной (вследствие дефекта развития шейного отдела позвоночника или укорочения грудино-ключично-сосцевидной мышцы) и приобретенной, вызванной различными заболеваниями позвоночника, мышц, длительным порочным положением головы. Диагноз уточняется при рентгенографии шейного отдела позвоночника. Лечение хирургическое (пластика шейных мышц).
Спондилопатии
Заболевания позвоночника с развитием в нем дегенеративно-дистрофических изменений (разрастанием соединительной ткани с появлением шипов-оссификаторов, смещением соседних позвонков) в результате чего наблюдается болевой синдром и ограничение движений в пораженном отделе. Спондилопатии могут быть травматическими, генетическими, обменными, профессиональными, возрастными. Диагноз уточняется при рентгенографии, МРТ позвоночника. Лечение – анальгетики и противовоспалительные средства, ЛФК, массаж, корпоральная и аурикулярная рефлексотерапия.
Ишиас
Заболевание с поражением ствола седалищного нерва вследствие охлаждения, инфекции, травмы, остеохондроза позвоночника. Проявляется болями в ягодице, распространяющимися на заднюю поверхность бедра, голень и стопу. Отмечается усиление болей при движениях, часто – в тепле и в ночное время. Лечение ишиаса должно быть направлено на причину заболевания. Симптоматическое лечение включает в себя анальгетики, противовоспалительные средства, физиолечение, массаж, рефлексотерапевтические методы, мануальную терапию.
Миозит
Заболевание, при котором в результате воспалительных, травматических или токсических воздействий поражаются мышцы различных частей тела (чаще – спины, шеи, плечевого пояса, ягодиц). Характеризуется развитием болевого синдрома, мышечной слабости и даже атрофии. Боль усиливается при движении и ощупывании, ограничивается подвижность в суставе. Лечение – сухое тепло, анальгетики, массаж, физиопроцедуры.
Бурсит
Заболевание, при котором развивается воспалительный процесс в околосуставных слизистых сумках. Причины – микробный фактор, хронические травмы. Происходит накопление в сумке серозного или гнойного экссудата, что проявляется болезненностью, припухлостью в области пораженного сустава. Часто заболевание приобретает хронический характер. Лечение – иммобилизация больной конечности, физиопроцедуры, антибиотики. Иногда приходится прибегать к пункции сустава для отсасывания экссудата и введения в полость антибиотиков.
Синовиты и теносиновиты
Синовит – заболевание с развитием воспаления синовиальной оболочки сустава и образованием в нем выпота. Причины – артрит, аллергия, гемофилия, травма сустава. Чаще наблюдается поражение коленного сустава. Процесс может быть острым или хроническим. Диагноз уточняется при рентгенографии и исследовании пунктата.
Теносиновит – воспалительное заболевание синовиального влагалища сухожилий с развитием болей, припухлости, появлением четко различимого скрипа при движениях.
Лечение синовитов и теносиновитов – покой, иммобилизация конечности, противовоспалительные средства, местное введение кортикостероидов, физиопроцедуры.
Остеопороз
Заболевание опорно-двигательного аппарата, характеризующееся потерей объема костной ткани, снижением прочности кости со склонностью к переломам. Причины – нарушение кальциевого обмена в климактерический период из-за снижения содержания эстрогенов, снижение всасывания кальция в кишечнике и образования витамина D в коже в пожилом возрасте. Остеопороз также часто возникает при повышении продукции гормонов надпочечниками или при длительном приеме их синтетических аналогов для лечения различных заболеваний. Диагноз устанавливается при рентгенографии и денситометрии. Лечение – диета, прием препаратов кальция, фосфора, фторидов, метаболитов витамина D.
Остеохондропатии
Заболевания опорно-двигательного аппарата, характеризующиеся дистрофическим поражением участков костной ткани с нарушением кровообращения и появлением очагов некроза. Встречается болезнь у детей и подростков, изменения появляются в эпифизах (участках роста костной ткани) и апофизах (выступы костей около зон роста – обычно это конечные части длинных трубчатых костей нижних конечностей). Поражаются чаще нижние конечности, находящиеся под большей нагрузкой. Различают остеохондропатию головки бедренной кости (болезнь Пертеса), костей стопы (болезнь Келлера), бугристости большеберцовой кости (болезнь Осгуда-Шлаттера).
Лечение остеохондропатий консервативное (покой, ограничение физических нагрузок, массаж, физиопроцедуры) или оперативное.
Читайте также:


