Специфическая профилактика риккетсиозов микробиология
Риккетсии относятся к семейству Rickettsiaceae, которое относится к классу альфа-1 протеобактерии и включает 3 рода: Rickettsia, Orientia, Ehrlichia. Род Coxiella исключен из семейства Rickettsiaceae и отнесен к классу гамма-протеобактерии. Семейство Rickettsiaceae – это мелкие короткие грамотрицательные палочки, могут иметь кокковидную или нитевидную форму, неподвижны, но имеют фимбрии и пили, которые участвуют в передаче генетической информации. Риккетсии не окрашиваются обычными бактериальными красителями, но окрашиваются по Романовскому-Гимзе. Корпускулы риккетсий имеют голубовато-пурпурный цвет и расположены в протоплазме клеток, облигатные внутриклеточные паразиты, поражающие человека, теплокровных животных, птиц и членистоногих. Риккетсии не растут на искусственных бактериальных питательных средах. Для их культивирования используют развивающиеся куриные эмбрионы, культуры клеток, членистоногих переносчиков или чувствительных животных. Для культивирования риккетсий в культурах клеток используют культуры фибробластов белых мышей, почек сирийских хомячков, почек зеленых мартышек, клеток эндотелия пупочной вены человека и животных. Риккетсии малоустойчивы к воздействию внешних факторов (температура, влажность, ультрафиолетовое излучение), а также к дезинфектантам. Однако могут длительно сохраняться в высушенном состоянии. Факторы патогенности у риккетсий: фимбрии и пили, ЛПС клеточной стенки, фосфолипаза. При риккетсиозах поражаются высокоспециализированные клетки (эритроциты, макрофаги, эндотелий). Морфологически это выражается в образовании переваскулитов, кровоизлияний, тромбоза капилляров.
Профилактика. Неспецифические меры прфилактики риккетсиозов сводятся к уничтожению переносчиков (вшей, блох, клещей) наиболее эффективным способом (дезинсекция) или устранению условий для контакта с ними (периодические осмотры на педикулез, на носительство клещей, ношение клещезащитной одежды и др.) Специфические меры профилактики возможны путем проведения вакцинаций. Разработаны живые и инактивированные вакцины против сыпного тифа, пятнистой лихорадки Скалистых гор.
Эпидемический сыпной тиф и болезнь Бриля-Цинссера (рецедив сыпного тифа)- возбудитель R. Prowazekii.Природный резервуар отсутствует. Заражение реализуется втиранием фекалий инфицированных платяных вшей через расчесы кожи. Сыпной тиф известен с древних времен. Обширные эпидемии сыпного тифа сопровождали голод, войны, экономические и другие потрясения. В России в период 1918-1920 гг. сыпным тифом переболело около 20 млн человек. В настоящее время регистрируются единичные случаи сыпного тифа. Болезнь протекает тяжело с высокой температурой, формированием розеолезной и петехиальной сыпи на кожных покровах, симптомами поражения ССС и НС. Летальность без лечения 20% , при госпитальном уходе и лечении тетрациклинами – не выше 3,8%. Профилактика включает изоляцию завшивленных больных, их госпитализацию, дезинсекцию и дезинфекцию в очаге. Болезнь Бриля представляет собой не что иное, как рецидив спустя 3 года- 60 лет. В России в последние 10 лет регистрируются ежегодно на уровне 30-60 случаев среди лиц старших возрастных категорий (40-60 лет), перенесших эпидемическую форму сыпного тифа в годы Великой Отечественной войны и первые послевоенные годы.
Североазиатский клещевой риккетсиоз (клещевой сыпной тиф Азии, клещевой риккетсиоз Сибири, клещевая пятнистая лихорадка Приморья) – возбудитель R. Sibirica.Поддержание и распространение возбудителя в природных очагах связаны со многими видами иксодовых клещей Dermacentor, Haemophysalis. Природные очаги инфекции и соответственно заболеваемость существуют на территориях Азиатской части России (Красноярский, Алтайский, Хабаровский, Приморский края; Амурская область, респ. Тыва, Хакассия) и сопредельных государств (Казахстан, Китай, Монголия). Заражение человека происходит в результате нападения и присасывания клеща на всех стадиях его развития. Четко выражена сезонность (март-апрель) болезни с пиком в апреле-мае. Повышение заболеваемости объясняется увеличением контактов населения с природной средой. Инкубационный период 3-7, редко 10-14 дней. Заболевание протекает как острая лихорадка с недомоганием, ознобом, головной болью, развитием генерализованной сыпи, продолжается 7-12 дней. Летальность в отсутствии лечения антибиотиками не выше 1%, осложнения редки.
Марсельская лихорадка (прыщевидная лихорадка, болезнь Карпуччи-Олмера, средиземноморская лихорадка, астраханская лихорадка) – возбудитель болезни R. Conori.Природные очаги инфекции приурочены к ареалам обитания клещей в бассейне Средиземного моря, на западе, центре и юге Африки и прибрежных районов Индии. На Американском и Австралийском континентах болезнь не обнаружена. В России активно действующий очаг находится в дельте Волги в пределах Астраханской области. Четко выражена сезонность заболевания (апрель-октябрь) с наибольшем числом заболеваний в июле-августе. Механизм заражения через присасывание иксодового клеща ( Rhipicephalus puinilio).
Пятнистая лихорадка Скалистых гор – возбудитель R ricketsii. Заражение реализуется через присасывание лесных клещей D. Andersoni (запад США), собачьих – D. Vaziabilis (восток и юго-восток США) и бразильских клещей A. Cajensis (Бразилия, страны Панамского перешейка). В природе возбудитель поддерживается за счет циркуляции в цепи диких животных, грызунов, клещей, в окружении человека - за счет собак и клещей. Для диагностики типичного заболевания характерна триада признаков: указание на присасывание клеща, макуло-папулезная сыпь, захватывающая ладони и подошвы, лихорадочное состояние с высокой температурой. Весеннее-летняя сезонность.
Лихорадка цуцугамуши (краснотелковый риккетсиоз, кустарниковый тиф, речная лихорадка, тропический клещевой сыпной тиф) – возбудитель Orientia tsutsugamushi. Типичный природно-очаговый зооантропоноз клещевой группы, связанный с обитанием краснотелковых клещей в прибрежных районах стран западной части Тихого океана (Япония и Океания). В России болезнь встречается на крайнем юге Приморского края. Возбудитель поддерживается преимущественно в циклах циркуляции между мелкими грызунами и членистоногими. Выражена сезонность заболеваемости с двумя подъемами –весенне-летнем (апрель-июнь) и осенним (сентябрь-ноябрь), связанная с нападением личинок клещей различных видов. Сыпь на коже туловища, реже – на ладонях и стопах.
| | | следующая лекция ==> | |
| Возбудитель сифилиса. | | | Туляремия - природно-очаговое заболевание человека и животных, которое характеризуется лихорадкой, интоксикацией и поражением лимфатических узлов. |
Дата добавления: 2017-03-29 ; просмотров: 700 ; ЗАКАЗАТЬ НАПИСАНИЕ РАБОТЫ
[youtube.player]План
1. Общая характеристика методы культивированиия риккетсий.
2. Классификация риккетсиозов.
3. Эпидемический и эндемический сыпной тиф.
4. Особенности возбудителей, механизм заражения.
РИККЕТСИИ
Общая характеристика и классификация.
Риккетсии (Rickettsia) включены в порядок Rikettsiales,семейство Rickettsiaceae, род Rickettsia.
Общая характеристика.
Все риккетсии являются облигатными внутриклеточными паразитами, т.е. живут и размножаются (как и вирусы), только в клетках (цитоплазме и ядре) тканей животных, человека и переносчиков. И не растут на искусственных питательных средах.
Это полиморфные микроорганизмы, имеющие следующие формы:
1. кокковидные – мелкие овоидные, d = 0,5 мкм, часто в виде диплококков;
2. палочковидные – изогнутые короткие, тонкие палочки 1-1,5 мкм с зернами на концах, или длинные 3-4 мкм;
3. нитевидные (мицелярные) – 10-40 мкм, изогнутые, иногда многозернистые нити.
Не образуют спор, капсул, неподвижны!
Хорошо окрашиваются по Романовскому-Гимзе, Цилю-Нильсену, грамотрицательны (грам -).
Электронной микроскопией и цитохимическими исследованиями у риккетсий установлено наличие внутренней и наружной оболочки, выполняющей функции стенки состоящей из 3-ех слоев. В цитоплазме риккетсий обнаружены, гранулы типа рибосом (20-70) и вакуолеобразные структуры (6-8 нм в диаметре).
Риккетсии размножаются путем деления кокковидных и палочковидных форм с образованием гомогенных популяций соответствующего типа, а также в результате дробления нитевидных форм с последующим развитием кокковидных и палочковидных образований.
Большая часть риккетсий относится к безвредным микроорганизмам. Около 50 различных видов риккетсий найдено в кишечнике и слюнных железах тлей, клопов, клещей.
Патогенные риккетсии поражают различные виды животных и человека; заболевания, вызываемые риккетсиями, носят название риккетсиозов.
Классификация риккетсий и риккетсиозов:
| Группа | Возбудители | Особенности паразитирования | Переносчики возбудителей | Источник инфекции | Наименование заболевания |
| Сыпные тифы | R.prowazekii R.typhi | Размножаются в цитоплазме и эн-дотелии сосудов Там же | Платяная и головная вши Крысиные блохи и вши | Больной человек Крысы, мыши | Эпидемический сыпной тиф Эндемический сыпной тиф |
| Клещевые пятнистые лихорадки | R.conorii R.sibirica R.akari | Размножаются в цитоплазме и ядре Там же Там же | Собачий клещ Иксодовые клещи Гамазовые клещи | Южный собачий клещ Грызуны (мыши, суслики) Домовая мышь, черная и серая крысы | Марсельская лихорадка Североазиатский (сибирский) риккетсиоз Везикулезный (осповидный) риккетсиоз |
| Риккетсиозы цуцуга-муши | R.tsutsuga-mushi | Размножаются в цитоплазме | Краснотел-ковые клещи | Грызуны, сум-чатые, насекомые | Лихорадка цуцу-гамуши |
| Пароксизма-мальный риккетсиоз | Rochalimae quintana | Внеклеточный паразитизм | Платяная вошь | Больной человек и носитель | Волынская (пяти-дневная) лихорад-ка |
| Ку-риккет-сиоз | Coxiella burnetii | Размножаются в вакуолях и цито-плазме макрофагов | Иксодовые и гамазовые клещи | Многие виды диких и домаш-них животных | Ку-лихорадка (пневмориккет-сиоз) |
Возбудитель сыпного тифа
В 1909-1910 гг. Г. Риккетс и Р. Уайллер нашли в крови больных мексиканским сыпным тифом и в зараженных вшах неподвижные мелкие биполярные микроорганизмы. В 1913 г. Чешский ученый С. Провачек обнаружил в плазме и лейкоцитах людей, больных сыпным тифом, овальные и продолговатые тельца, окрашенные по Романовскому-Гимзе. В 1916 г. Г. Х. Роша-Лима на основании своих многолетних исследований пришел к выводу, что сыпной тиф вызывают мелкие полиморфные микроорганизмы, обнаруживающиеся в крови больных и в кишечнике зараженных вшей. В честь первооткрывателей он их назвал риккетсиями Провачека.
Риккетсии Провачека – гантелевидные микроорганизмы, описание - смотри общую характеристику. Средние размеры их 0,3-0,6 мкм. Они хорошо окрашиваются феноловым фуксином в красный цвет. В электронном микроскопе у них выявлена микрокапсула (толщиной 10-12нм).
Хорошо размножаются при t 25°С в желточном мешке куриного эмбриона.
Используют и другие методы:
1. В куриных эмбрионах по Коксу: материал содержащий риккетсии, вводят в полость желточного мешка → яйца в термостат при 36-37°С на 6-7 дней;
2. Интраназально заражают белых мышей, в легких которых накапливаются риккетсии;
3. По методу Вейгля и Мосинга – платяных вшей заражают взвесью риккетсий путем введения в кишку через анальное отверстие с помощью специальных капилляров.
4. А. В. Пшеничков и Б. И. Райхер – метод культивирования риккетсий на личинках вшей, которых кормят через мембрану кожи трупа дефибринированной кровью.
5. И можно, как вирусы, путем заражения тканевых культур (об этом методе более подробно мы поговорим на следующей лекции).
Методы культивирования риккетсий используют при изготовлении сыпнотифозной вакцины и для получения антигенов для серодиагностики риккетсиозов.
Токсинообразование:термолабильный токсин (эндотоксин), который разрушается при 66°С.
I Аг:термолабильный, спефический для риккетсий Провачека, корпускулярный, поверхностный растворимый, не обладает видовой специфичностью.
II Аг:термостабильный, общий для риккетсий Провачека и крысиного сыпного тифа. Общий с риккетсиями полисахаридный гаптен имеет протей – ( Proteus OXI9, OX2, OXK, OXL). Этот Аг липидополисахаридопротеиновый комплекс.
В высушенных и неповрежденных вшах риккетсии сохраняются до 30 суток, в сухих фекалиях вшей – до 6 суток. От t 50°C гибнут через 15' и при 100°C – через ½ минуты. Губительное действие на них оказывают все применяемые дезинфицирующие средства.
Патогенность для животных:
Восприимчивы обезьяны, морские свинки, белые мыши.
Сыпной тиф – антропонозное заболевание, источником его всегда является больной человек. Носительства нет. Восприимчивость к заболеванию всеобщая. Дети младшего возраста переносят тиф легче, чем пожилые люди. Характерна сезонность заболевания: февраль-май. Развитию болезни способствуют скученность, антисанитарные условия.
В 1876 г. О. О. Мочутковский опытами на себе впервые доказал заразность крови людей, больных сыпным тифом. Он высказал предположение, что сыпной тиф передают кровососущие насекомые. В 1909 г. Ш. Николь и соавторами подтвердили это положение на обезьянах и установили передачу сыпного тифа через платяную вошь(Pediculus humanus).
Источник болезни – больной человек, переносчик – платяная вошь. Насосавшись крови сыпнотифозного больного, платяная вошь на 3-10е, чаще 4-5е сутки становится заразной. Риккетсии развиваются при 30°C в кишечнике вшей (в клетках эпителия слизистой оболочки кишечника). В результате накопления риккетсий клетки разрушаются, и возбудители вместе с испражнениями попадают на кожу, платье и т.д. Заражение сыпным тифом происходит не через укус вшей, а при втирании риккетсий, которые выделяются при дефекации на кожу и слизистые оболочки.
Риккетсии Провачека вызывают у людей сыпной тиф, который протекает в виде лихорадочного состояния с розеолезно-петехиальной сыпью. Сыпной тиф относится к кровяным инфекциям. Возбудитель в период лихорадки находится в лейкоцитах, эндотелии сосудов кожи, мозга и других органов. Множественный тромбоз артериальной системы приводит к нарушению питания ткани, гибели клеток, особенно ЦНС. На 1 см 2 поверхности мозга насчитывается несколько тысяч гранулем.
Патологический процесс обусловлен паразитированием риккетсий Провачека в эндотелии мелких кровеносных сосудов и образованием в них специфических гранулем.
Инкубационный период 12-14 дней, с колебаниями от 1 до 3 недель.
Осложнения при сыпном тифе встречаются редко. Иногда возможны гипостатическая пневмония, пролежни, отиты.
Иммунитет: постинфекционный – прочный!
В последние годы количество повторных случаев возросло. Повторные случаи сыпного тифа представляют собой эндогенные рецидивы первичного заболевания. Повторные случаи сыпного тифа называют болезнью Брилля-Цинссера. Рецидивы наступают после различных неблагоприятных воздействий (заболевания, хирургическое вмешательство, переохлаждение, психические и физические травмы, переутомление, голод), на организм, который в течение длительного времени являлся носителем риккетсий в покоящихся формах в состоянии персистирования.
Болезнь Брилля-Цинссера характеризуется более легким клиническим течением с сохранением наиболее типичных признаков сыпного тифа при отсутствии вшивости.
Материалом для выделения возбудителя при всех видах риккетсиозов служит кровь, взятая у больного из вены в возможно раннем периоде лихорадки.
Обычно используют цитратную кровь или взвесь из растертого сгустка свернувшейся крови. Кроме того, материалом могут служить переносчики, органы зараженных животных.
1. Серологический – основной метод;
Алгоритм
микробиологического исследования при риккетсиозных инфекциях
§ Реакция агглютинации риккетсий (РАР);
§ РН риккетсий сывороткой больного с последующей биопробой.
Биопроба: заражение самцов морских свинок в/брюшинно или интрацеребрально.
а) Введение материала в желточный мешок куриного эмбриона;
б) Заражение тканевых культур.
1. Вскрытие животных → препараты из органов, окраска по Здрадовскому, ответ.
2. Препараты из зараженных эмбрионов и тканевых культур, окраска по Здрадовскому и иммунофлюоресцентный метод → ответ.
РАР– в пробирках по 0,5 мл объем: 0,25 мл разведения сыворотки + 0,25 мл соответствующих антигенов, → +37°C 18 часов → учет результата, не встряхивая пробирки. Положительной считается реакция не менее, чем на ++ (незначительное просветление, зернистый осадок) в разведениях 1:40 – 1:80.
РСК– по общепринятой методике; реакция считается положительной при задержке гемолиза не менее чем ++. Условно-диагностический титр 1:160 и выше.
РПГА– с разведениями сывороток от 1:250 до 1:64000 по обычной схеме. Условно-диагностический титр 1:250.
Серологическое дифференцирование первичного (эпидемического) и повторного сыпного тифа (болезнь Брилля):
При 1-ом и повторном сыпном тифе формируются качественно различные иммуноглобулины (Ig): при первичном – Ig М (19 S), при повторном – Ig G (7 S). Дифференцирование Ig М и Ig G антител основано на их различной чувствительности к действию редуцирующих веществ, содержащих свободные сульфгидридные группы (2-меркаптоэтанол, цистеин и др.) Эти вещества вызывают разрыв дисульфидных связей в молекулах
Ig М и их распад на субъединицы, лишенные активности антител. Ig G при этом не изменяются. Параллельно ставят РСК с испытуемой исходной сывороткой и обработанной 2-меркаптоэтанолом или цистеином (см. табл. № 95). В случае первичного сыпного тифа наблюдается снижение титра антител в обработанной сыворотке не менее, чем в 4 раза по сравнению с необработанной исходной сывороткой. При повторном сыпном тифе титр антител в обеих сыворотках должен быть одинаковым (допускается снижение титра не более чем в 2 раза).
Антибиотики. Чаще тетрациклины, левомицетин, рифампицин.
В последние годы летальность совсем не регистрировалась.
· Ранняя диагностика, изоляция и госпитализация больных.
· Санитарная обработка в очаге (дезинсекция).
· Учет и наблюдение за контактировавшими с больными.
· Осмотры на педикулез, санпросвет работа среди населения.
· Вакцинация сухой живой сыпнотифозной вакциной, изготовленной из авирулентного штамма Е. В связи со значительным улучшением санитарного состояния населения иммунизации подлежат только отдельные контингенты.
Благодаря значительному улучшению условий жизни людей и проведению профилактических мероприятий эпидемический сыпной тиф на большей части территории Беларуси ликвидирован. Сухая живая комбинированная сыпнотифозная вакцина Е(ЖКСВ – Е) – смесь живой яичной культуры риккетсий Провачека вакцинного штамм Е, выращенной в курином эмбрионе, с растворимым антигеном вирулентного штамма риккетсий Провачека. Применяется для активной иммунизации против сыпного тифа. Есть химическая сыпнотифозная вакцина.
Риккетсии Музера.
Возбудитель открыт в 1928 г. Х. Музером. По своим биологическим свойствам во многом сходен с риккетсиями Провачека.
Морфология.
Менее полиморфны, чем R.prowazekii. Это - мелкие палочки и кокковидные клетки длиной 0,7-1,3 мкм и шириной 0,35-0,6 мкм, редко образуют нитевидные клетки. Грам -, по Здрадовскому окрашиваются в красный цвет.
Культуральные свойства.
Хорошо размножаются в курином эмбрионе и некоторых культурах клеток, образуя, как и риккетсии Провачека бляшки, t° optim 35°C.
1) Термостабильный Аг, общий с риккетсиями Провачека;
2) Термолабильный Аг, видоспецифический, он позволяет дифференцировать от других видов риккетсий.
Этиопатогенез.
Эндемический, или крысиный, сыпной тиф – остролихорадочная зоонозная инфекция, встречающаяся среди крыс, серых и черных мышей, которые и являются источником инфекции. Передается их паразитами: крысиными блохами, способными нападать на человека, крысиными вшами, не нападающими на людей, и гамазовыми клещами. Эктопаразиты заражаются при кровососании, риккетсии размножаются у них в кишечнике и выделяются с фекалиями. Циркуляция риккетсий происходит по цепи крыса или мышь → крысиная блоха или вошь → крыса или мышь.
Ø путем втирания в кожу при расчесах фекалий блох;
Ø аэрогенно при попадании фекалий на слизистые оболочки верхних
Ø алиментарным путем при загрязнении пищевых продуктов мочой грызунов.
Эндемический сыпной тиф распространяется повсеместно, особенно в зонах большого количества крыс (морские порты), а так же в тех местах, где имеются случаи эпидемического сыпного тифа. Патогенез сходен с эпидемическим сыпным тифом.
Постинфекционный иммунитет стойкий и продолжительный (пожизненный), при этом создается невосприимчивость и к эпидемическому сыпному тифу.
1) Серодиагностика – РАР и РСК со специфическими антигенами, позволяет ставить диагноз крысиного сыпного тифа и дифференцировать его от эпидемического сыпного тифа;
2) Биопроба – заражение самцов морских свинок (у них развивается лихорадка и периорхит при эндемическом, и только лихорадка при эпидемическом сыпном тифе).
Специфическая терапия – антибиотики тетрациклинового ряда, средств специфической профилактики нет.
Коксиеллы Бернета.
Coxiella burnetii – относится к роду Coxiella, семейству Rickettsiaceae. Являются возбудителем Ку-лихорадки (от англ. query – неясный, неопределенный). Болезнь впервые была описана в 19 веке в Австралии, а затем в других странах. Возбудителя впервые идентифицировали как риккетсии Ф. Бернет и М. Фриман.
Грам - , неподвижные, мелкие кокковидные или палочковидные образования размером 0,25 х 1,5 мкм. По Романовскому-Гимзе → в иссиня-пурпурный цвет, по Здрадовскому → в красный.
Облигатные внутриклеточные паразиты с автономным, в отличие от вирусов обменом веществ. Культивируются в желточных мешках куриного эмбриона или в культуре клеток (куриных и мышиных фибробластов), размножаясь почти исключительно в вакуолях.
Довольно устойчивы к воздействию физических и химических факторов. До 90°C выдерживают больше часа. Длительно сохраняются в окружающей среде.
Два Аг – Ι фазы и ΙΙ фазы. Аг Ι фазы является поверхностным полисахаридным, Аг ΙΙ фазы глубоко в клетке, его химическая природа неизвестна. Способность к образованию токсина у риккетсий Бернета пока не доказана.
Ку-лихорадка встречается повсеместно, не зарегистрирована только в Финляндии, Швеции, Норвегии, Дании, некоторых странах Западной Африки и Южной Америки). Ку-лихорадка – зоонозная инфекционная болезнь, характеризующаяся полиморфной клинической картиной с преимущественным поражением легких. Паразитирование C. burnetii выявлено у многих видов млекопитающих, птиц, членистоногих. Установлено носительство их у 92 видов диких млекопитающих, 72 видов птиц, 73 видов клещей. Особенно опасны домашние животные (лошади, рогатый скот, собаки) и грызуны. В природных очагах передача возбудителя происходит трансмиссивным путем (клещи).В сельскохозяйственных очагах источником возбудителя является крупный и мелкий рогатый скот, лошади и верблюды. Передача возбудителей происходит воздушно-пылевым (при обработке шерсти, кожи зараженных животных) и пищевым(при употреблении молока и молочных продуктов), контактным и трансмиссивным путями.
Заражение здорового человека от больного не наблюдается.! Возбудитель → в кровь (виремия) → поражает многие органы и ткани, чаще легкие. Протекает как лихорадочное заболевание, с развитием аллергии.
Постинфекционный иммунитет – прочный и длительный, повторно редко.
Материал:кровь, мокрота, моча.
Морских свинок заражают материалом от больного → из селезенки морских свинок возбудителей выделяют путем культивирования на курином эмбрионе. Для серодиагностики применяют РАР, РСК, разработан ИФА.
Для диагноза может быть использована кожно-аллергическая проба с Аг.
Специфическая терапия: антибиотики тетрациклинового ряда и левомицетин.
Специфическая профилактика: П. Ф. Здродовский и В. А. Гениг разработали эффективную живую вакцину из штамма М-44 для профилактики Ку-лихорадки.
[youtube.player]Эпидемический сыпной тиф — острый антропоноз с трансмиссивным механизмом распространения платяными вшами. Клинически характеризуется лихорадкой, тяжелым течением в связи с поражением кровеносных капилляров с нарушением кровоснабжения жизненно важных органов (мозг, сердце, почки), появлением сыпи.
Эпидемиология и механизм заражения. Заражение реализуется либо втиранием фекалий инфицированных вшей через расчесы кожи, либо путем вдыхания пылевидного аэрозоля из высохших инфицированных риккетсиями фекалий.
Клиника, диагноз, лечение. Инкубационный период 10 дней. Начало заболевания острое, клинические проявления обусловлены генерализованным поражением системы эндотелиальных клеток кровеносных сосудов, что приводит к нарушению каскада тромбо-антитромбообразования. Морфологическую основу болезни составляет генерализованный васкулит с формированием сыпи на кожных покровах. Болезнь протекает с высокой температурой, симптомами поражения сердечно-сосудистой и нервной систем.
Иммунитет — непродолжительный, клеточно-гуморальный.
Диагностика: осуществляется по клинико-эпидемиологическим данным, подкрепляется лабораторным исследованием на специфические антитела (РСК, РНГА, ИФА и др.).
Профилактика. Изоляция завшивленных больных, дезинфекция препаратами, содержащими перметрин. Для специфической профилактики разработана живая вакцина из штамма Е, которая применяется в комбинации с растворимым антигеном риккетсии Провачека (живая комбинированная сыпнотифозная вакцина из штамма), а также инактивированная вакцина из растворимого антигена.
Лечение: Быстрое этиотропное лечение однократным приемом доксициклина, при его отсутствии — антибиотиками тетрациклинового ряда.
95. Возбудители хламидиозов. Таксономия. Характеристика. Микробиологическая диагностика. Лечение.
Таксономия: семейство Chlamydaceae, род Chlamydia. Род представлен видами С.trachomatis, C.psittaci,C.pneumoniae.
Болезни, вызываемые хламидиями, называют хламидиозами. Заболевания, вызываемые C. trachomatis u C. pneumoniae, — антропонозы. Орнитоз, возбудителем которого является С. psittaci, — зооантропонозная инфекция.
2 формы существования: элементарные тельца (неактивные инфекционные частицы, вне клетки); ретикулярные тельца (внутри клеток, вегетативная форма).
Культивирование: Можно размножать только в живых клетках. В желточном мешке развивающихся куриных эмбрионов, организме чувствительных животных и в культуре клеток
Ферментативная активность: небольшая. Ферментируют пировиноградную кислоту, синтезируют липиды. Не способны синтезировать высокоэнергетические соединения.
Антигенная структура: Антигены трех типов: родоспецифический термостабильный липополисахарид (в клеточной стенке). Выявляют с помощью РСК; видоспецифический антиген белковой природы (в наружной мембране). Обнаруживают с помощью РИФ; вариантоспецифический антиген белковой природы.
Факторы патогенности. С белками наружной мембраны хламидий связаны их адгезивные свойства. Эти адгезины обнаруживают только у элементарных телец. Хламидии образуют эндотоксин. У некоторых хламидий обнаружен белок теплового шока, способный вызывать аутоиммунные реакции.
Резистентность. Высокая к различным факторам внешней среды. Устойчивы к низким температурам, высушиванию. Чувствительны к нагреванию.
С. trachomatis - возбудитель заболеваний мочеполовой системы, глаз и респираторного тракта человека.
Урогенитальный хламидиоз — заболевание, передающееся половым путем. Это — острое/хроническое инфекционное заболевание, которое характеризуется преимущественным поражением мочеполового тракта.
Заражение человека происходит через слизистые оболочки половых путей. Основной механизм заражения — контактный, путь передачи — половой.
Иммунитет: клеточный, с сыворотке инфицированных – специфические антитела. После перенесенного заболевания - не формируется.
Диагностика: При заболеваниях глаз применяют бактериоскопический метод — в соскобах с эпителия конъюнктивы выявляют внутриклеточные включения. Для выявления антигена хламидии в пораженных клетках применяют РИФ. При поражении мочеполового тракта может быть применен биологический метод, основанный на заражении исследуемым материалом (соскобы эпителия из уретры, влагалища) культуры клеток.
Постановка РИФ, ИФА позволяют обнаружить антигены хламидии в исследуемом материале. Серологический метод - для обнаружения IgM противС. trachomatis при диагностике пневмонии новорожденных.
Лечение. антибиотики (азитромицин из группы макролидов), иммуномодуляторы, эубиотики.
Профилактика. Только неспецифическая (лечение больных), соблюдение личной гигиены.
[youtube.player]
Учебник предназначен для студентов, аспирантов и преподавателей высших медицинских учебных заведений, университетов, микробиологов всех специальностей и практических врачей.
5-е издание, исправленное и дополненное
Книга: Медицинская микробиология, иммунология и вирусология
Группа сыпного тифа
Группа сыпного тифа
К ней относятся: эпидемический сыпной тиф и эндемический (крысиный) сыпной тиф и соответственно два вида возбудителей: R. prowazekii и R. typhi. В эту же группу риккетсий включен еще один вид – R. canada, обнаруженный у клещей, паразитирующих на кроликах и зайцах. Серологическими методами были выявлены случаи заболевания людей, вызванные R. canada, клинически не отличимые от лихорадки Скалистых гор, но R. canada не имеет антигенного родства с риккетсиями группы пятнистой лихорадки. Характерной особенностью риккетсий этой группы является то, что они размножаются в цитоплазме эукариотных клеток (см. цв. вкл., рис. 109.4), но не в вакуолях (R. canada также и в ядре) и имеют антигенное родство между собой. Содержание Г + Ц в ДНК ? 30 мол %.
Сыпной тиф – острое инфекционное заболевание, характеризующееся глубокой интоксикацией, характерным поражением прекапиллярных разветвлений артерий и сыпью. Возбудитель – R. prowazekii – палочки размером от 0,3 – 0,6 до 0,8 – 2,0 мкм, иногда до 4,0 мкм, располагающиеся одиночно или короткими цепочками. Хорошо размножаются в желточном мешке куриного эмбриона, оптимальная температура для их размножения 35 °C. Эмбрион погибает через 6 – 13 дней после заражения (в зависимости от величины заражающей дозы). Хороший рост наблюдается и в культурах клеток различных линий с образованием через 8 – 10 дней бляшек диаметром ? 1 мм. К возбудителю сыпного тифа очень чувствительны морские свинки, которые обычно используются для первичного выделения риккетсий. У свинок приблизительно через неделю появляется лихорадка и у самцов иногда наблюдается скротальный феномен (периорхит – воспаление оболочек яичек). Иногда у морских свинок риккетсиозная инфекция протекает бессимптомно. Риккетсии выделяются из крови, селезенки, надпочечников, почек, но особенно много их в мозге.
Антигенное строение. Возбудитель сыпного тифа имеет термостабильный групповой антиген, общий с антигенами R. typhi и R. canada, и термолабильный видоспецифический антиген, располагающийся в поверхностных структурах возбудителя. Штаммы R. prowazekii, выделенные из разных источников, по антигенной структуре существенно не отличаются друг от друга.
Заболевания, вызываемые риккетсиями, ориенциями, коксиеллами и бартонеллами
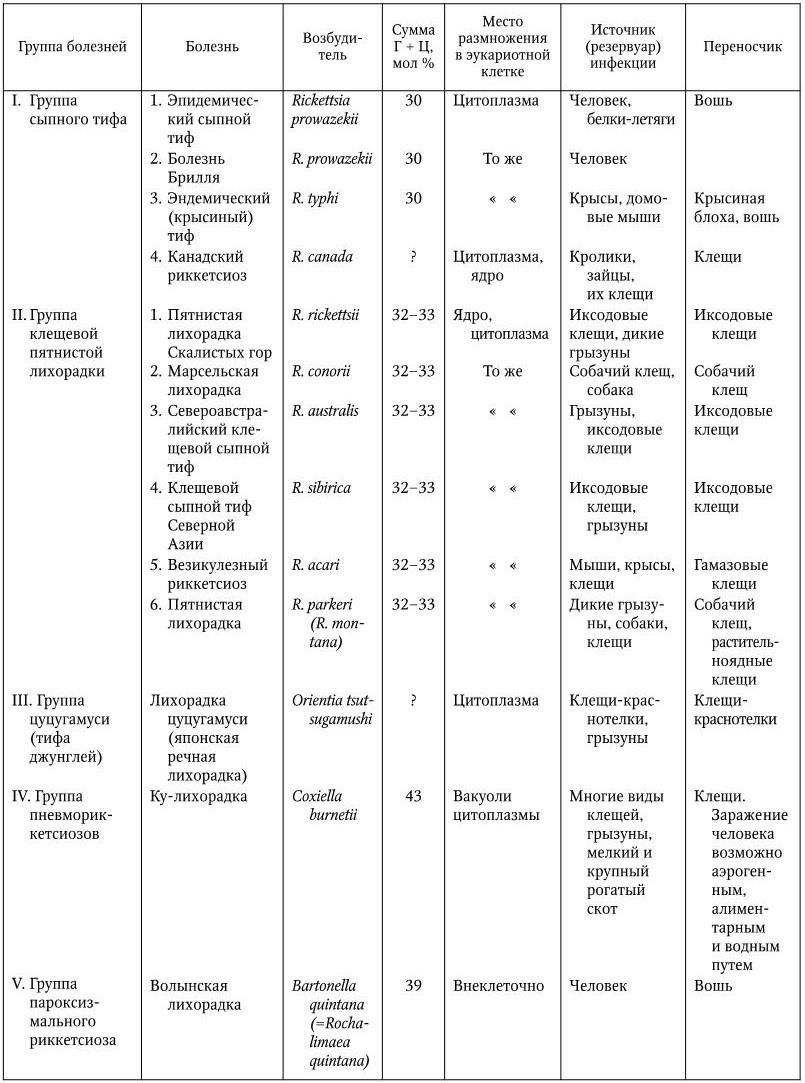
Резистентность. Как и другие представители этого рода, риккетсии сыпного тифа быстро погибают во внешней среде, при повышенной температуре (при 80 °C через 1 мин), под влиянием различных химических дезинфектантов, но они остаются жизнеспособными в течение 2 – 3 мес. в высохших испражнениях вшей при низкой температуре.
Факторы патогенности. Патогенность риккетсий связана с наличием у них пока не идентифицированных факторов адгезии и инвазии, с помощью которых они вначале прикрепляются к клеткам, а затем внедряются в них и размножаются. У риккетсий, как у всех грамотрицательных бактерий, имеется эндотоксин (ЛПС). Кроме того, у них обнаружен в капсулоподобном слое, покрывающем клетки, особый токсический термолабильный белок с м. м. 100 кД. Внутривенное введение взвеси риккетсий белым мышам вызывает их гибель через 4 – 24 ч от острой интоксикации. При интраназальном заражении риккетсиями белых мышей у них развивается смертельная пневмония.
Особенности эпидемиологии. Основным источником эпидемического (вшивого, европейского) сыпного тифа является человек. У него возбудитель находится в крови. Это было установлено опытом самозаражения в 1876 г. О. О. Мочутковским, а Г. Н. Минх еще в 1874 г. высказал предположение, что заражение сыпным и возвратным тифом происходит через укусы вшей и блох. Однако только в 1910 г. Ш. Николь окончательно доказал, что возбудитель сыпного тифа передается от больного человека здоровому через укусы вшей – Pediculus corporis (= Pediculus humanus), причем эту роль выполняют в основном платяные вши. Головная и лобковая вши также могут инфицироваться риккетсиями, но они реже покидают своего хозяина и их роль в эпидемиологии сыпного тифа гораздо меньше. Эта особенность передачи возбудителя делает сыпной тиф способным к широкому распространению всюду, где имеется вшивость. Вошь заражается при сосании крови больного, проявляя при этом одинаково высокую чувствительность к возбудителю во всех фазах своего метаморфоза после яйца. При этом вошь легче всего заражается при повторном сосании крови больного, особенно при тяжелых формах болезни и в первую неделю ее. Во время сосания вошь прокалывает кожу хоботком и потребляет около 1 мг крови сразу. Но для того чтобы ее всосать, она освобождает кишечник – выделяет экскременты. Кровь переваривается, а риккетсии проникают в эпителиальные клетки кишечника и размножаются в них в огромном количестве, так что клетки разрушаются, а риккетсии выделяются с экскрементами. Лишь после этого, через 4 – 5 дней, вошь способна заразить здорового человека. У вшей риккетсии вызывают смертельный риккетсиоз, они погибают через 2 – 2,5 нед. У зараженных вшей риккетсии размножаются только в кишечнике, в слюнных железах их нет. Поэтому сам по себе укус не заразен, но слюна вшей вызывает в месте укуса раздражение, и человек, почесывая, втирает риккетсии в ранку, нанесенную вошью. Являясь однохозяинным паразитом, вошь обитает на белье человека, переходя на его кожу через каждые 5 ч для питания. Оптимальная температура для ее существования – 30 °C, поэтому, когда у зараженного ею человека температура тела повышается до 39 – 41 °C, вошь возбуждается, стремится покинуть хозяина и поселяется на белье другого человека. Таким образом, эпидемиологическая цепь при сыпном тифе такова: больной человек – вошь – здоровый человек. Ликвидация вшивости – главное условие ликвидации эпидемии сыпного тифа.
Патогенез и клиника. Восприимчивость к болезни близка к 100 %. Риккетсии попадают в кровь и разносятся по всему организму, избирательно поражая эндоте-
лиальные клетки прекапиллярных разветвлений артерий различных органов, что проявляется в виде деструктивно-пролиферативного эндопериваскулита. Формирование своеобразных тромбоваскулитов приводит к резкому расстройству периферического кровообращения и глубоким нарушениям тканей; особенно тяжелые последствия наблюдаются при поражении мозговой ткани (продолговатый мозг), а также эндотелия капилляров надпочечников, сердечной мышцы и кожи. К этим нарушениям присоединяется сильная интоксикация, обусловленная эндотоксином и, особенно, токсическим белком с м. м. 100 кД. Инкубационный период составляет в среднем 10 – 12 дней. После небольшого продромального периода болезнь начинается сразу с повышения температуры до 39 – 40 °C и сильной головной боли. Больной может впадать в состояние бреда, иногда развиваются явления менингоэнцефалита и психоза. На 4 – 6-й день на боковых поверхностях груди, на спине и сгибательных поверхностях рук появляется характерная розеолезно-петехиальная сыпь. Лихорадка держится 1,5 – 2 нед., затем температура быстро снижается до нормы. Выздоровление происходит медленно вследствие глубоких нарушений со стороны сердечнососудистой и нервной систем. Летальность в прошлом составляла 20 – 40 %, сейчас, благодаря антибиотикотерапии, не превышает 1 %.
Постинфекционный иммунитет длительный, стойкий, но нестерильный: возбудитель сохраняется в организме в течение длительного времени в виде покоящихся форм. У лиц, перенесших сыпной тиф, нередко наблюдаются его повторные случаи через 10 – 15 – 20 и более лет, которые рассматриваются не как следствие повторного заражения (хотя оно и возможно), а чаще как рецидив, наступающий, очевидно, в результате ослабления иммунитета. Такой повторный сыпной тиф протекает значительно легче, без осложнений, наблюдается в отсутствие источника заражения и вшивости. Повторный сыпной тиф (рецидив сыпного тифа) получил название болезни Брилля – Цинссера.
Лечение. Наиболее эффективны для лечения сыпного тифа антибиотики – тетрациклины, макролиды, левомицетин и др.
Профилактика. В межэпидемическом периоде риккетсии сохраняются только в организме людей, переболевших сыпным тифом. Они являются главным источником и резервуаром возбудителя сыпного тифа. Существует, по-видимому, единственный природный очаг сыпного тифа в юго-восточном регионе США. Резервуаром риккетсий здесь являются белки-летяги, а переносчиком – их вши. Человек заражается от белок-летяг при переходе их вшей на него. Однако этот очаг существенного значения в эпидемиологии сыпного тифа не имеет. Поскольку заражение людей сыпным тифом происходит через вшей, основным условием успешной борьбы с сыпным тифом является ликвидация вшивости.
Для специфической профилактики, необходимость в которой может возникнуть только по эпидемическим показаниям, предложены различные вакцины: живая сыпнотифозная вакцина из ослабленного штамма риккетсии Провачека Е, живая комбинированная вакцина из штамма Е и антигенов риккетсий, химическая сыпнотифозная вакцина из антигенов клеточной стенки риккетсий.
Эндемический (крысиный) сыпной тиф. Крысиный тиф – относительно легкая лихорадочная болезнь продолжительностью 9 – 15 дней, которая характеризуется головной болью и пятнистой сыпью. Впервые заболевание было описано в 1922 г. Ф. Хоуном, а возбудитель – R. typhi (R. mooseri) – был обнаружен в 1931 г. Р. Диером и независимо от него Х. Музером.
R. typhi по своим размерам и форме очень сходна с R. prowazekii, но обладает меньшим полиморфизмом. По антигенной структуре риккетсии тифа отличаются от риккетсий группы клещевой пятнистой лихорадки, но сходны с R. prowazekii благодаря наличию общего с последними термостабильного антигена. В то же время они имеют свой специфический термолабильный антиген, что позволяет легко дифференцировать их серологически. R. typhi хорошо размножаются в желточных мешках куриных эмбрионов, вызывая их гибель через 6 – 8 дней после заражения. В желточных мешках обнаруживается обильное накопление мелких палочковидных риккетсий. Для этого вида риккетсий вообще характерно чрезвычайно интенсивное размножение их в цитоплазме поражаемых клеток мезотелия грызунов в виде кокковидных или мелких палочковидных форм. Они образуют огромные скопления, почти целиком замещающие цитоплазму разрушенных клеток, такие клетки получили название музеровских.
Подобно возбудителю сыпного тифа, патогенность риккетсии крысиного тифа связана с наличием у нее эндотоксина и своеобразного токсического поверхностного белка. Морские свинки проявляют к R. typhi примерно такую же восприимчивость, как и к риккетсиям сыпного тифа. Лихорадка у свинок появляется через 3 – 7 дней, кривая ее течения часто имеет седловидный характер. Наиболее характерным признаком для экспериментальной инфекции является скротальный феномен. Он воспроизводится только при внутрибрюшинном заражении и обнаруживается уже с первого дня лихорадки. Риккетсии находятся в большом количестве в воспаленных оболочках яичек (в музеровских клетках или внеклеточно), в мозге, почках, крови.
Мыши также очень чувствительны к возбудителю крысиного тифа как при парентеральном, так и при интраназальном заражении. Заражение через нос вызывает у них смертельную пневмонию с обильным накоплением риккетсий в легочной ткани.
Эпидемиология. Заболеваемость людей крысиным тифом связана с наличием эндемических очагов, которые распространены по всему свету, в основном в портовых городах теплых морей. Резервуаром возбудителя являются крысы и другие грызуны, главными переносчиками его – крысиная блоха (Xenopsylla cheopis) и крысиная вошь (Polyplax spinulosus). Крысиная блоха высокочувствительна к R. typhi, хотя инфекция у нее протекает скрытно; она выделяет риккетсии с экскрементами в большом количестве. Заражение человека происходит через укусы крысиной блохи так же, как при сыпном тифе. Блоха и вошь человека тоже высокочувствительны к R. typhi и могут выполнять роль его переносчика от человека к человеку. Заражение человека крысиным тифом возможно также алиментарным путем при употреблении продуктов, загрязненных мочой инфицированных грызунов. Допускается возможность распространения крысиного тифа среди грызунов и людей через укусы крысиного клеща.
Клиника крысиного тифа у человека в общем сходна с таковой при эпидемическом сыпном тифе, но отличается более доброкачественным течением, хотя наблюдались случаи тяжелых форм болезни. Инкубационный период обычно равен 8 – 12 дням. Болезнь, как правило, протекает благоприятно: осложнения, рецидивы и смертность практически отсутствуют.
Постинфекционный иммунитет стойкий, длительный, обусловлен антимикробными антителами и антителами, нейтрализующими токсический белок риккетсий. За счет общего с R. prowazekii антигена возникает перекрестный иммунитет между крысиным и сыпным тифом.
Для лечения крысиного тифа используют те же антибиотики, как и при лечении сыпного тифа.
Лабораторная диагностика. В связи с большим сходством клинической картины крысиного тифа с легкими формами сыпного тифа, основную роль в диагностике этого, как и других риккетсиозов, играют серологические реакции (агглютинации, РСК, РПГА, ИФМ и др.) с применением специфических антигенов риккетсий крысиного тифа.
Профилактика. Для специфической профилактики могут быть использованы вакцины из риккетсий крысиного тифа (убитая вакцина из риккетсий Провачека для этой цели не пригодна), но они применяются лишь по эпидемическим показаниям. Общие меры профилактики этого риккетсиоза сводятся к уничтожению крыс и мышей, охране пищевых продуктов от загрязнения мочой крыс, а также к предупреждению завоза крыс в портовые города прибывающими судами.
Недавно описан риккетсиоз у людей, вызываемый R. felis и протекающий очень сходно с сыпным тифом. Заражение происходит через укусы кошачьей блохи.
[youtube.player]Читайте также:


