Спицы при переломах и разрыве связок

Впервые использование спиц при переломе было описано и введено в медицинскую практику Мартином Киршнером в 1909 году, и остается актуальным и на сегодняшний день, сохраняя историческое название – спица Киршнера (англ. Kirshcner-wire или K-wire).
Cпица Киршнера
К ее характеристикам можно отнести следующие:
- Изготавливается из нержавеющей стали, титана или нержавеющей стали с напылением оксида титана
- Диаметр от 0,7 мм до 2,5 мм
- Длина от 10 до 28 см
- Варианты заточки: перьевидная, копьевидная
- Проводится через кость с использованием электрической дрели
Области, где применяются спицы в фиксации переломов:
- Скелетное вытяжение
- Детская травматология
- Хирургия кисти; фиксация перелома лучевой кости в типичном месте
- Фиксация переломов локтевого отростка, надколенника
- Чрескостный остеосинтез

Скелетное вытяжение
Как самостоятельный метод лечения в настоящее время применяется относительно редко, часто встречается как этапная процедура перед непосредственно операцией по остеосинтезу костных отломков. Как правило, у пациентов возникает вопрос: зачем вставляют спицы при переломе, который потом все равно будет оперирован.
Это делается со следующими целями:
- Установить костные отломки в правильном положении (груз преодолевает сопротивление мышц)
- Предупредить начало сращения перелома в порочном положении
Процедура проводится под местной анестезией. После обезболивания, травматолог строго перпендикулярно кости проводит спицу электрической дрелью, после чего фиксирует и натягивает ее в специальной скобе, через которую подвешивается груз, масса которого подбирается с учетом веса пациента, пораженного сегмента конечности.
На спицевые отверстия накладывается спиртовая повязка, резиновые пробки сверху. Таким образом, груз будет вытягивать конечность по оси.

Как самостоятельный метод лечения также может применяться, однако требует длительного постельного режима в условиях стационара, что существенно повышает риск развития пневмонии, пролежней и других осложнений у пациентов, особенно пожилого возраста.

Спица удаляется непосредственно перед началом операции, в операционной: перекусывается у кожи с одной из сторон и извлекается из кости инструментом с другой стороны, для того, чтобы не происходило инфицирование тканей. В случае использования скелетного вытяжения как основного метода лечения, спица сохраняется до окончания сроков лечения (для разных сегментов конечности сроки сращения переломов различны).
Детская травматология

Учитывая анатомические особенности – хорошее кровоснабжение, относительно большую толщину надкостницы, сроки заживления переломов у детей значительно ниже. По возможности следует выбирать консервативный метод лечения травм.
Однако, если операции не избежать, одним из наиболее частых методов фиксации отломков в детской травматологии — с помощью спицы Киршнера. Цена вопроса в сохранении зоны роста. Спица, даже при проведении через зону роста, не будет существенно влиять на дальнейший рост и развитие конечности.

Использование изолированно спиц для лечения переломов
Следует отдельно остановиться на том, при каких переломах вставляют спицы изолированно без использования дополнительных металлоконструкций.

Коротко остановимся на том, как вставляют спицы при переломе лучевой кости.

Под анестезией ассистент выполняет тракцию сегмента конечности (вытягивает конечность по оси), в то время как врач проводит спицы через отломки. Во время операции выполняются рентгеновские снимки для того, чтобы оценить правильность проведения спиц.
Свободные части спиц скусываются, их концы загибаются, чтобы исключить возможность случайной травматизации пациента острыми концами. На основание спиц у кожи накладывается асептическая спиртовая повязка.

В дальнейшем обработка спицы при переломе лучевой кости может проводиться самостоятельно, в домашних условиях.
Перед тем, как удаляют спицы после перелома, делают контрольный рентгеновский снимок, чтобы оценить сращение перелома. Удаление спиц происходит в условиях перевязочной, под местной анестезией по потребности.
После обработки кожи антисептиком, хирург фиксирует инструментом спицу и удаляет ее, как на фото ниже. Процедура обычно происходит достаточно быстро. Спицевые раны в дальнейшем не требуют зашивания, заживают самостоятельно.

Внимание! Хотя фиксация перелома спицами является менее травматичным вмешательством по сравнению с обычным остеосинтезом пластиной, важно усиленно заниматься реабилитацией и разработкой движений в суставе.
При переломах локтевого отростка, надколенника спицы используются совместно с проволокой:
Чрескостный остеосинтез

- Открытые переломы
- Сложные, многооскольчатые, множественные переломы
- Ложные суставы в месте перелома (особенно в сочетании с наличием остеомиелита, трофических язв – когда невозможно проведение костнопластических операций)
Далее — фиксация спиц, стержней в специальных полукольцах, кольцах или других элементах аппарата внешней фиксации.
Этот аппарат позволяет:

| Преимущества | Недостатки |
| Высокая прочность фиксации | Неудобства для пациента, связанные с громоздкостью аппарата |
| Возможность корректировать положение отломков в процессе лечения | Трудоемкость сборки аппарата |
| Возможность профилактики развития контрактур смежных суставов | Обязательное условие – наличие соответствующей опыта, знаний у хирурга |
| Возможность лечения ложных суставов | Риск возникновения инфекции (спицы контактируют с окружающей средой) |
| Высокая эффективность |
В случае лечения перелома в аппарате внешней фиксации важно тщательно выполнять перевязку спицевых ран для профилактики осложнений. Инструкция как выполнять перевязку в домашних условиях будет дана вашим лечащим врачом.
Возможные осложнения применения спиц в лечении переломов
К ним относятся:
- Продольное прорезание кожи спицей
- Миграция спицы
- Воспалительные явления в мягких тканях вокруг спицевых ран
- Спицевой остеомиелит
- Стойкий болевой синдром
Учитывая высокий результат лечения переломов с использованиям спиц, вопроса для чего вставляют спицу при переломе, если имеется столько осложнений, не возникает. Более детально посмотреть, как происходит фиксация переломов можно на имеющихся в интернете видео, в этой статье же приведены лишь примерные описания оперативных вмешательств.
В заключение хочется сказать, что лечение переломов с использованием спиц при правильном определении показаний, соблюдений правил асептики и антисептики, хорошей реабилитации, показывает хорошие функциональные результаты.
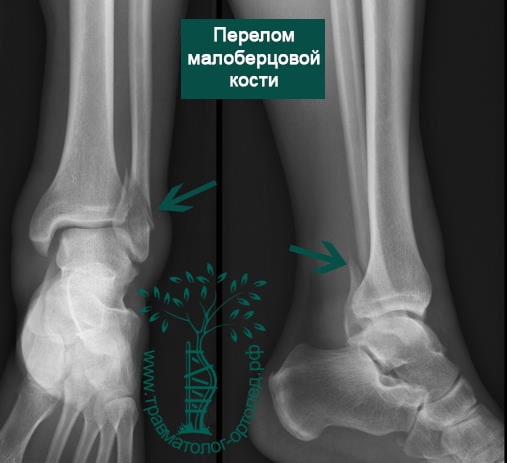
Повреждение голеностопного сустава
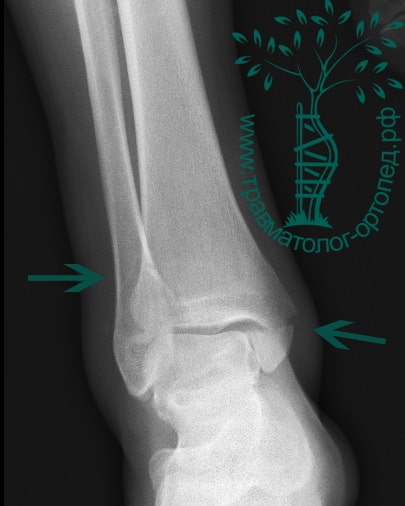
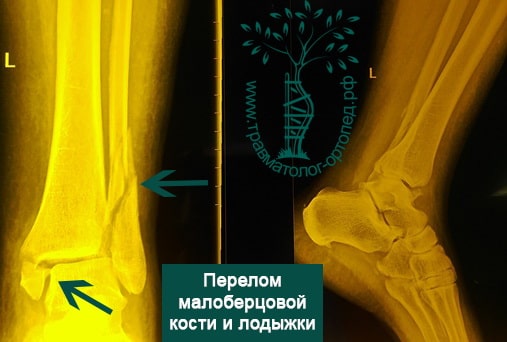
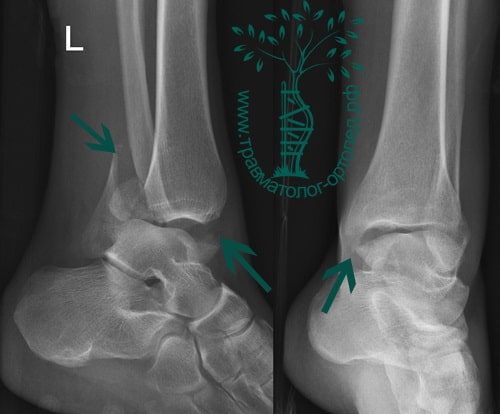
Переломы области голеностопа и сопутствующие смещения — довольно частое явление. Причина большинства из них — незначительная травма в результате вращения. Меньшая доля приходится на повреждения более серьезные, включая переломы берцовых костей, переломы пилона, которые возникают в результате значительного травмирующего воздействия, например падения с высоты или ДТП.
Пациент обычно подворачивает стопу в голеностопном суставе. Вначале сразу после травмы появляется боль, затем нарастает отек. Кровоподтеки вокруг голеностопа появляются чуть позже. Пациент отмечает невозможность опереться на ногу.
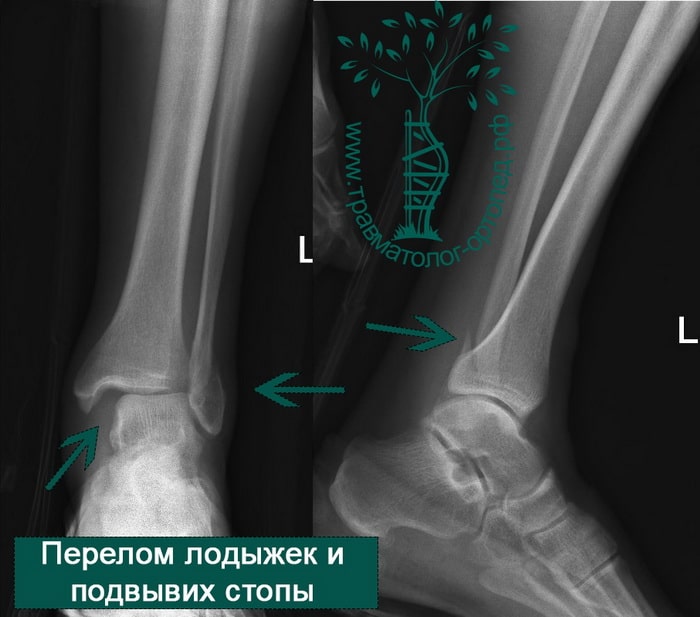
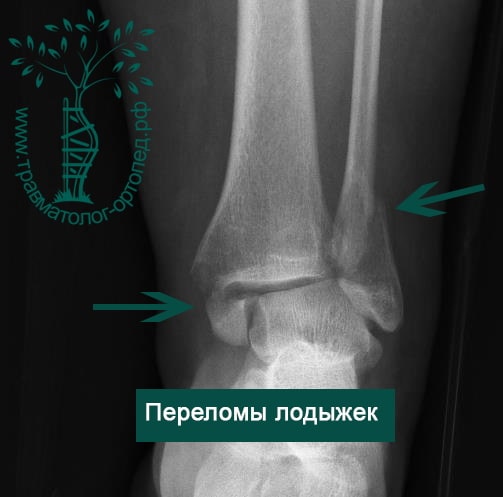
Человек спотыкается и падает. Обычно стопа оказывается фиксированной на поверхности, пока тело устремляется вперед. Голеностопный сустав подворачивается, и таранная кость смещается и/или ротируется в вилке голеностопного сустава, вызывая перелом одной или обеих лодыжек с повреждением или без повреждения связочного аппарата.
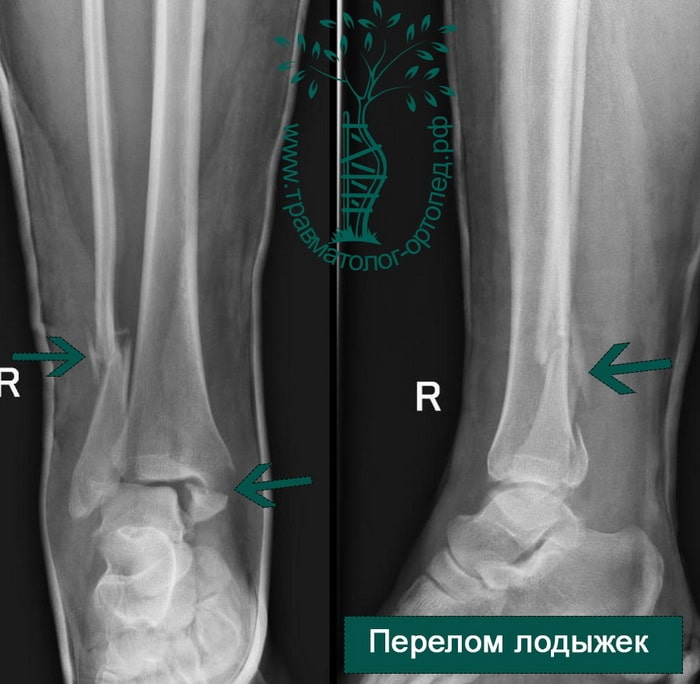
Упрощенно все переломы лодыжек можно разделить на три типа (A, B, C).
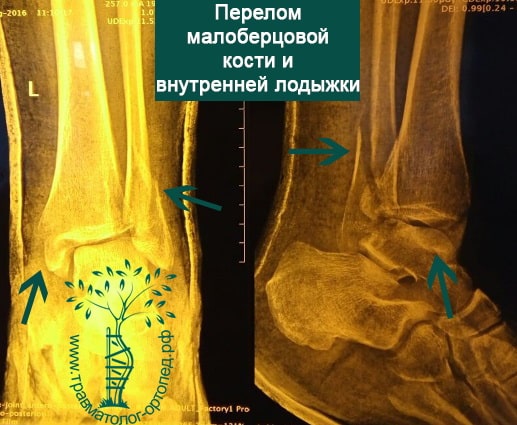
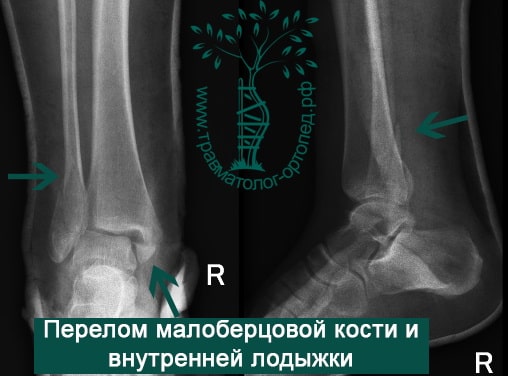
Тип А — это поперечные переломы малоберцовой кости ниже межберцового синдесмоза, возможно, сочетанные с косым переломом внутренней лодыжки.
Тип В — это косые переломы малоберцовой кости на уровне синдесмоза; часто с отрывом с медиальной лодыжки или повреждением дельтовидной связки.
Тип С — наиболее серьезное повреждение, расположенное выше синдесмоза, которое свидетельствует об обязательном повреждении межберцовой связки и возможной травме межкостной мембраны.
Переломы области голеностопного сустава встречаются у спортсменов (лыжников, футболистов, альпинистов), а также у пожилых людей с остеопорозом.
В анамнезе пациентов — резкое вращательное воздействие на стопу с последующей интенсивной болью и невозможностью стоять на ноге. Такая клиническая картина часто говорит о более серьезном повреждении, нежели просто растяжение. Сустав отечен, а деформация может быть выражена. Место болезненности клинически важно; если вовлечены обе лодыжки, необходимо заподозрить двойное повреждение (костное или мягкотканное).
Необходимо выполнить рентгенографию как минимум в трех проекциях: передней, боковой и косой. Уровень перелома отчетливо определяется на снимках. По рентгенограммам можно восстановить механизм травмы, а также спланировать и провести правильное лечение.
Отек обычно значительный и быстро нарастает, особенно при сильной травме. Если отек продолжает нарастать в течение нескольких часов, окончательная тактика откладывается на несколько дней. В то время конечность укладывается на возвышение, чтобы отек спадал. Это можно ускорить, активно работая стопой (также снижает риск тромбоза глубоких вен).
Переломы определяются на рентгенограммах, в отличие от повреждения связок. Однако и на рентгене опытный врач может увидеть косвенные признаки повреждения мягкотканных образований. К таким признакам относятся расширение межберцового расстояния, асимметрия суставной щели и смещение таранной кости.
Как и другие внутрисуставные повреждения, переломы области голеностопного сустава должны быть точно отрепонированы (вправлены) и зафиксированы в правильном положении на время сращения. Не устраненное смещение таранной кости или сохранившаяся ступенька на суставной поверхности ведет к увеличению нагрузки на голеностопный сустав и предрасполагает к артрозу.
Переломы области голеностопного сустава часто нестабильны и могут требовать операции.
Изолированный перелом типа А без смещения стабилен и нуждается в минимальной фиксации до срастания перелома плотным бандажом или брейсом, преимущественно для комфорта.
Переломы типа В и С без смещения являются нестабильными, поэтому чаще всего требуют оперативного лечения. Такие переломы лучше оперировать сразу после травмы до развития отека.
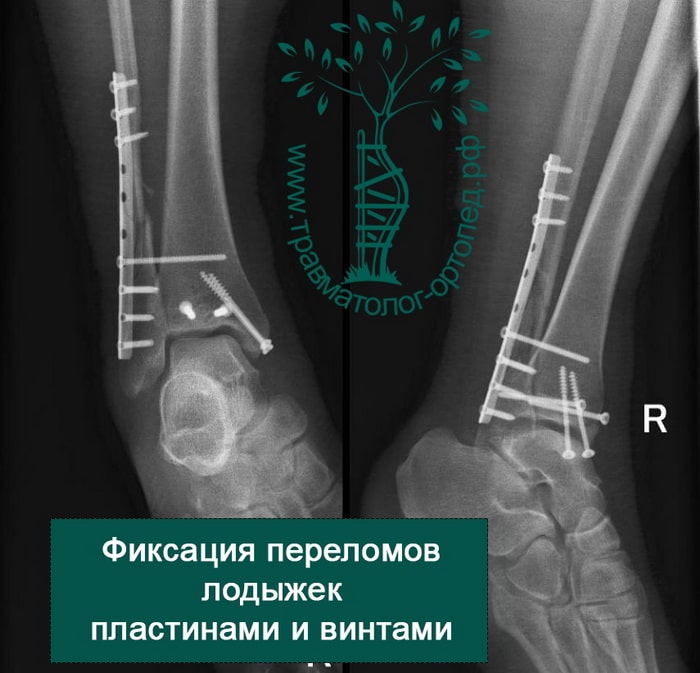
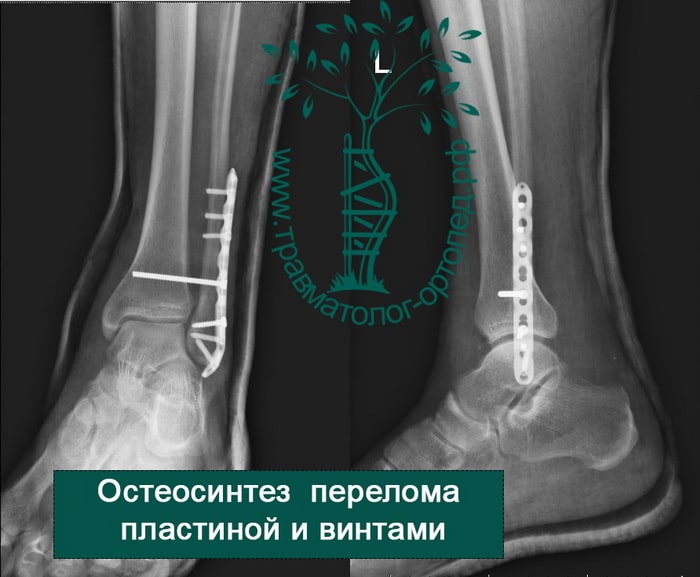
Восстановление поврежденных структур при внутрисуставных переломах со смещением — основная и наиболее важная задача для врача травматолога-ортопеда. При таких переломах необходимо оперативное вмешательство. Только внутренний фиксатор (пластина или винт) может обеспечить надежную фиксацию костных отломков в правильном положении.
После операции и металлоостеосинтеза перелома лодыжек наложение гипса не требуется. Пациент может выполнять активные движения в голеностопном суставе. Затем пациентов обучают ходить на костылях. Наступать полностью на ногу сразу после операции нельзя. Пациент передвигается на костылях с небольшой дозированной нагрузкой на конечность. Пластины и винты остаются внутри тела пациента до полного сращения переломов и окончательного ремоделирования костей.
Открытые переломы области голеностопного сустава представляют собой определенные трудности. Такие пациенты, особенно страдающие сахарным диабетом, находятся в зоне высокого риска по развитию некроза раны и присоединения инфекции.
Все открытые переломы лодыжек должны быть прооперированы. Если внутренний остеосинтез представляет угрозу из-за крупных ран и участков поражения мягких тканей, голеностоп временно может быть зафиксирован аппаратом наружной фиксации. По заживлению мягких тканей, как правило, выполняется операция, в ходе которой костные фрагменты соединяются пластинами и винтами в анатомически правильном положении.
Часто неправильное наложение и подгонка гипсовой повязки при переломах лодыжек может быть причиной проблем с кожей, вплоть до ее некроза. За гипсовой повязкой необходим особый контроль со стороны медицинского персонала, дабы избежать подобных осложнений.
При нарушении техники операции возможны такие осложнения, как не сращение перелома, развитие тугоподвижности в суставе и артроза голеностопа.
Артроз голеностопного сустава, как правило, развивается при неправильно сросшихся переломах, когда во время операции по каким-либо причинам не удалось поставить костные отломки на свои места.
На начальных стадиях артроз голеностопного сустава можно лечить консервативно, применяя обезболивающие и противовоспалительные препараты, а также вводить в полость сустава гиалуроновую кислоту и обогащенную тромбоцитами плазму (PRP). Когда такое лечение перестает приносить облегчение пациенту, требуется операция. В некоторых случаях можно обойтись малоинвазивными артроскопическими операциями по санации голеностопного сустава. Если же отмечаются быстрое нарастание болевых симптомов и ограничение подвижности в суставе, пациенту, скорее всего, потребуется проведение артродеза.
Тугоподвижность голеностопного сустава обычно является результатом небрежного обращения с мягкими тканями после операции. Кроме того, тугоподвижность в голеностопе нередко может быть следствием длительного ношения гипсовой повязки при консервативном лечении, а также отказа от лечебной физкультуры и физиолечения после ее снятия.
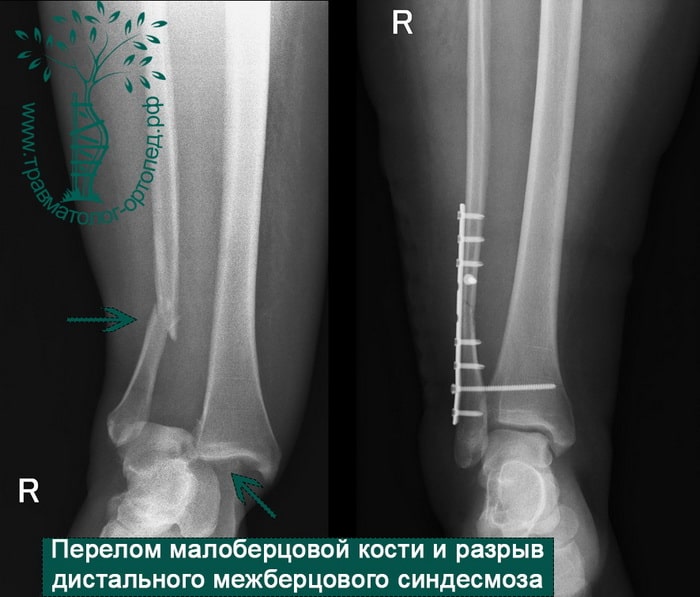
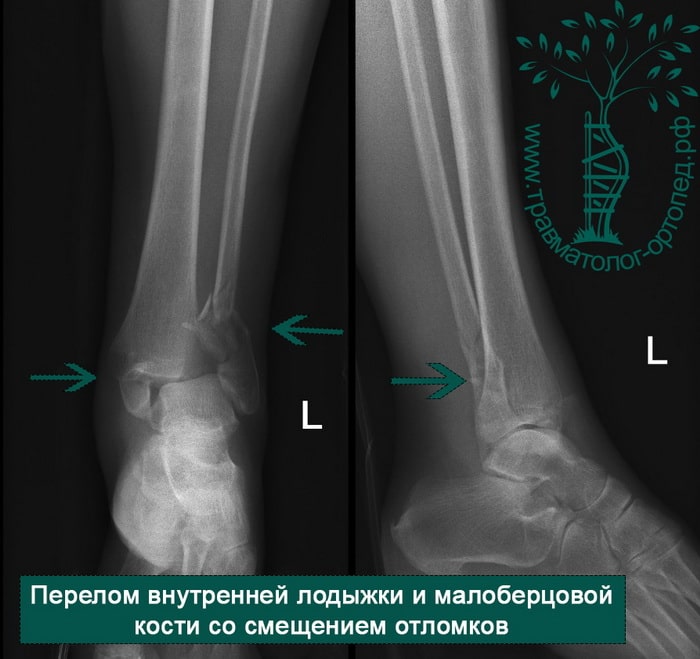
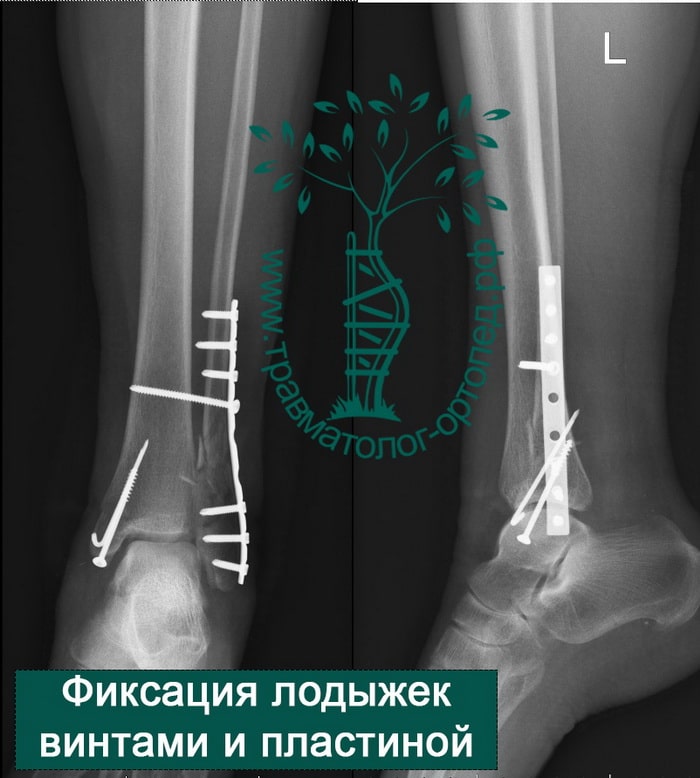
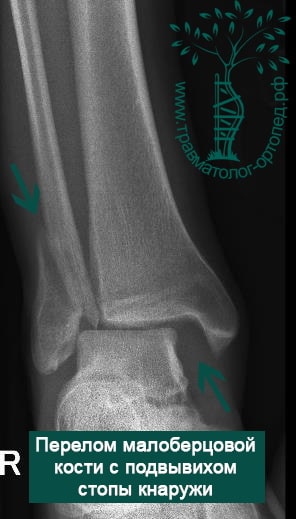
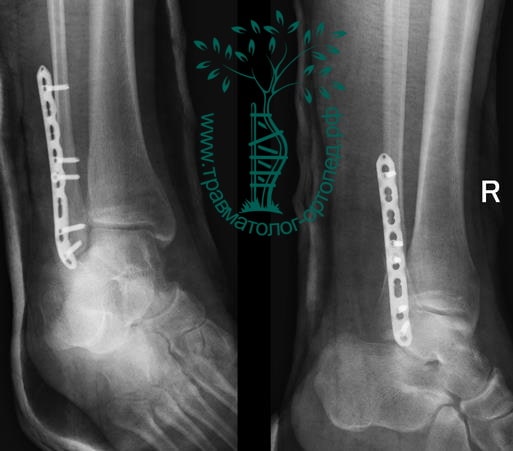
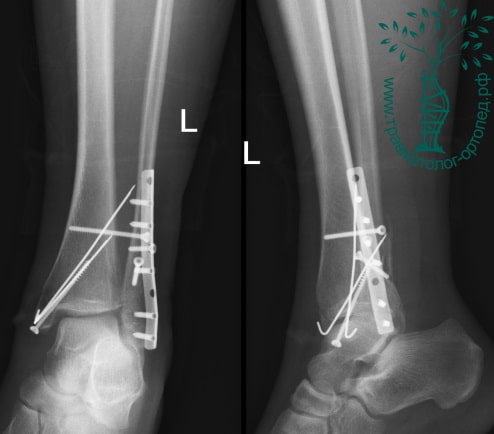
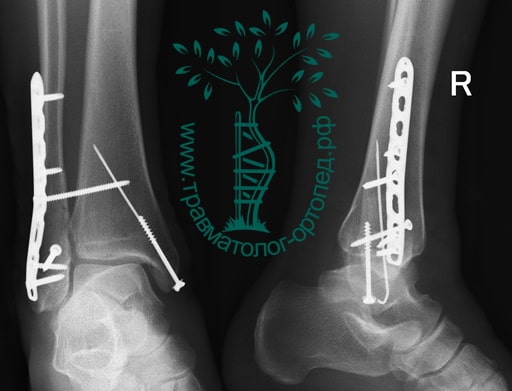
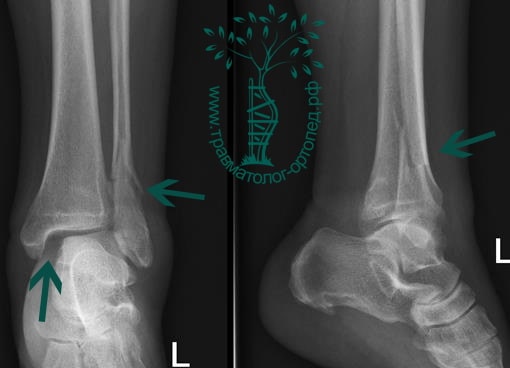
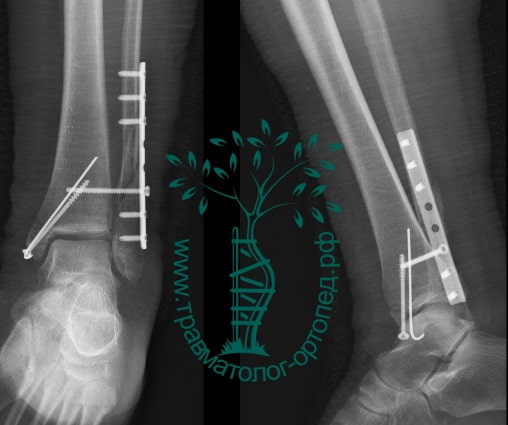
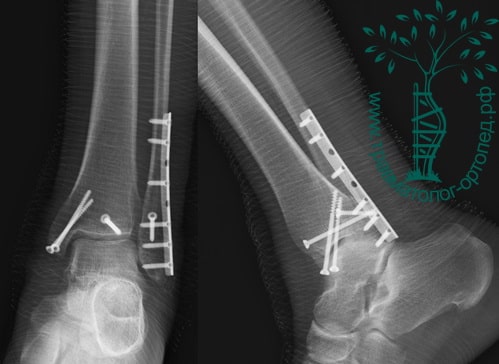
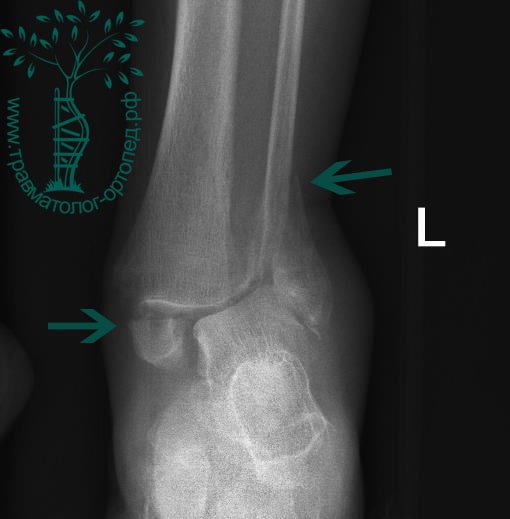
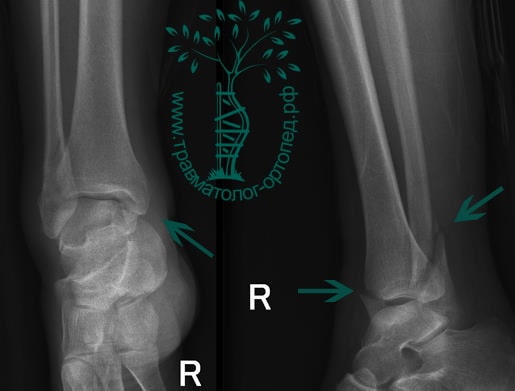
Пациентка, 54 года, подвернула левую ногу, когда выходила из автобуса. Вызвала скорую, доставлена в травматологический пункт, где была оказана первая помощь и наложена гипсовая лонгета. На третьи сутки с нарастающими болями обратилась в нашу клинику. Была осмотрена травматологом, на рентгенограммах, выполненных в нашей клинике, определялось полное смещение костных отломков лодыжки с подвывихом стопы кнаружи.
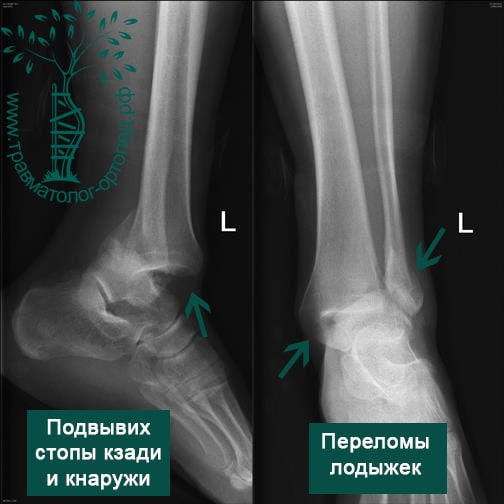
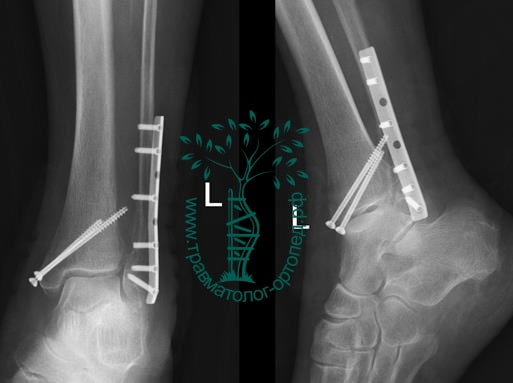
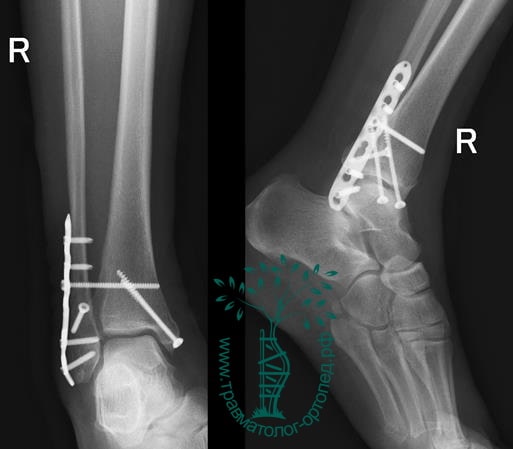
Вследствие давности травмы и развившихся осложнений операция была выполнена на седьмые сутки. Малоберцовая кость зафиксирована премоделированной пластиной, медиальная лодыжка – одним маллеолярным винтом и спицей.
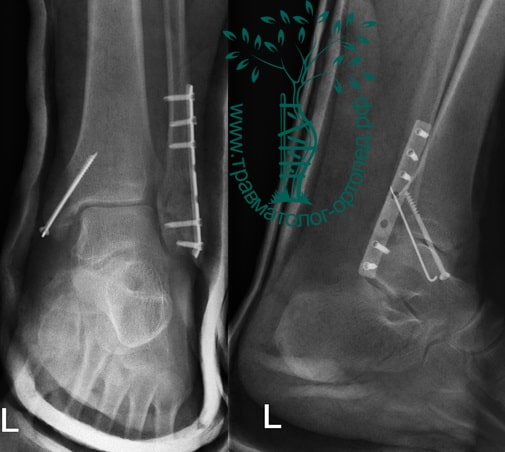
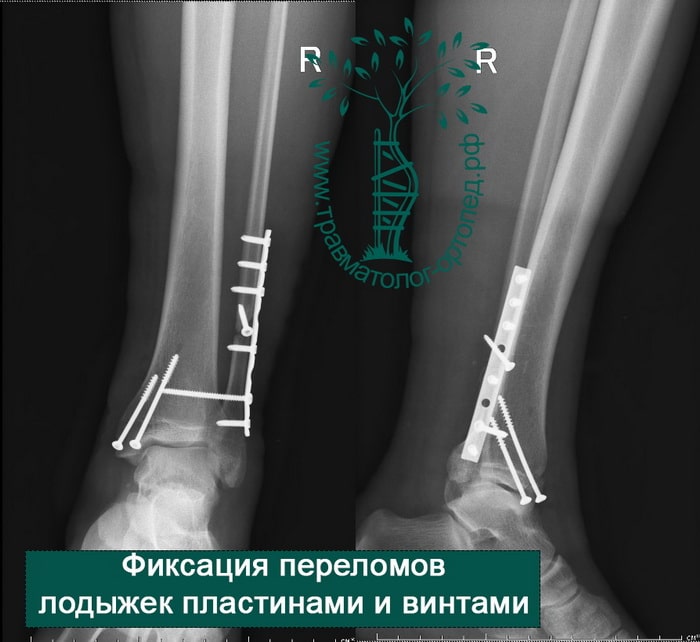
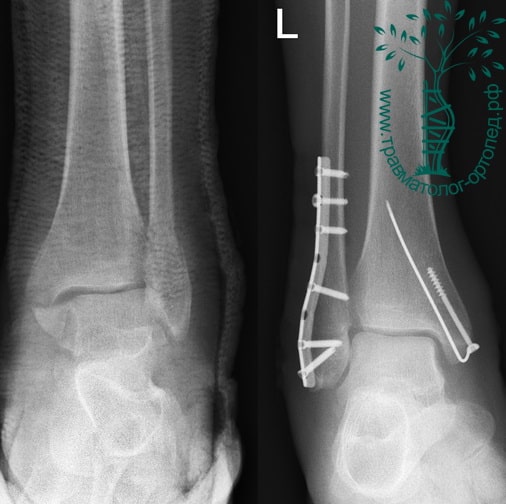
Пациент подготовлен к операции. Важно отметить, что идеальное время для её выполнения – первые 12 часов, в противном случае развивающийся отёк и воспалительная реакция вынуждают отложить хирургическое вмешательство на 5 – 7 дней, что ограничивает пациента в движении, усложняется операция, откладывается начало реабилитации.
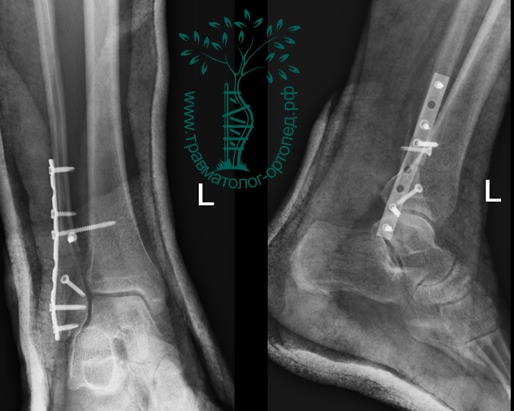
Через пять часов после получения травмы, до развития выраженного отека мягких тканей, выполнена операция. Восстановлена длинна малоберцовой кости и произведена её фиксация реконструктивной пластиной. Соотношение костей в межберцовом синдесмозе восстановлено, последний фиксирован позиционным винтом. Выполнен шов дельтовидной связки. Послеоперационный период без осложнений, выписан на четвёртые сутки.
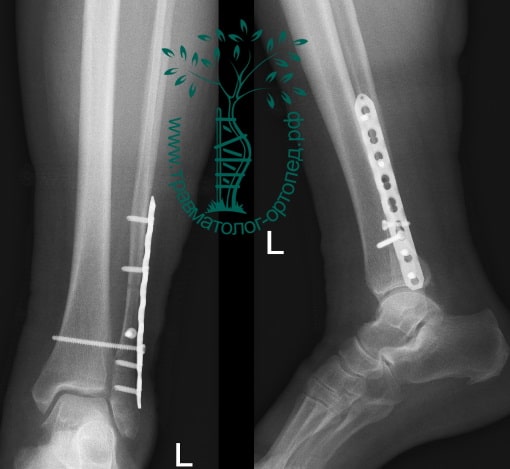
Рекомендована иммобилизация голеностопного сустава жестким ортезом в течение двух недель, ходьба без опоры на оперированную конечность в течение шести недель, с последующим дозированным увеличение нагрузки. Через десять недель пациент вернулся к труду.
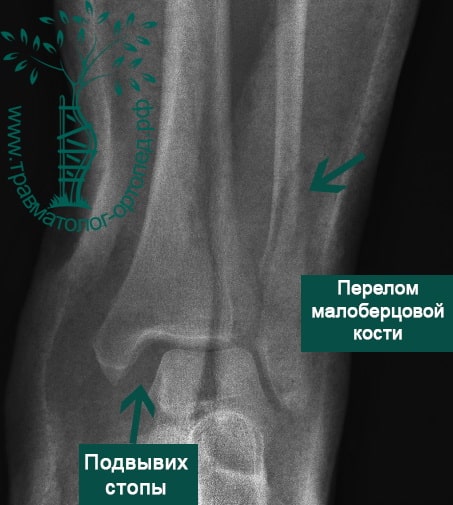
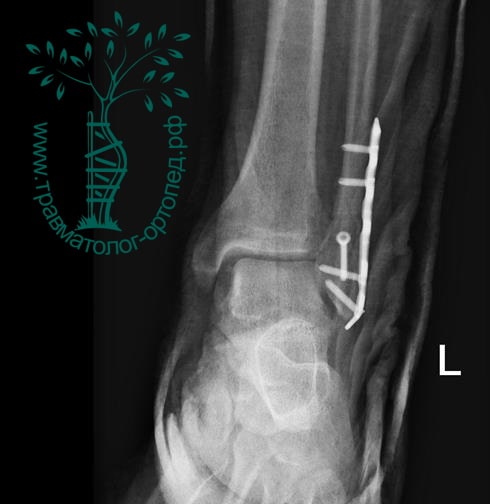
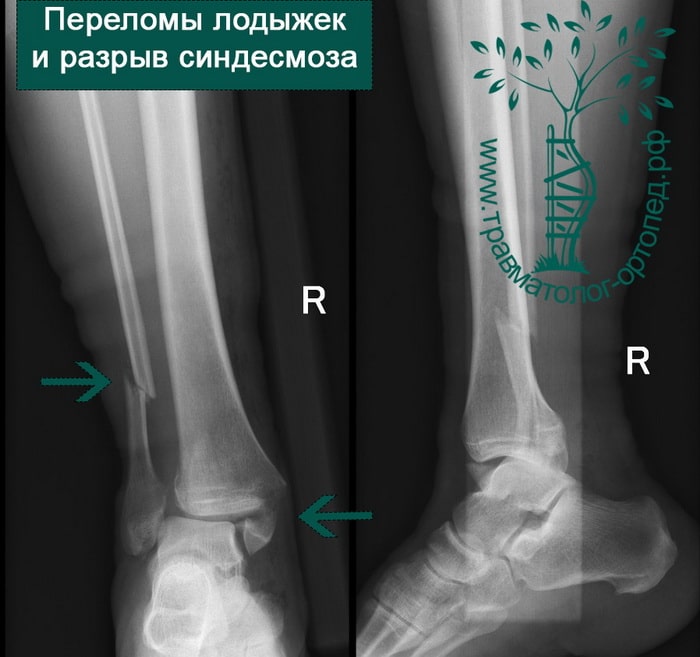
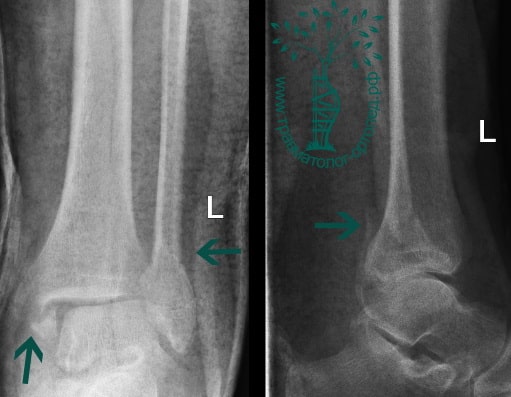
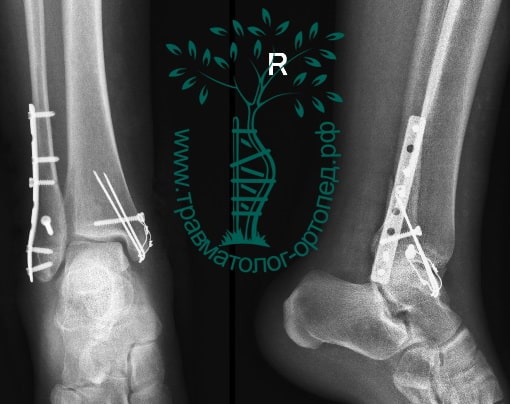
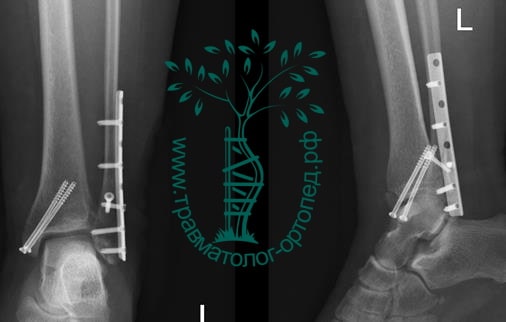
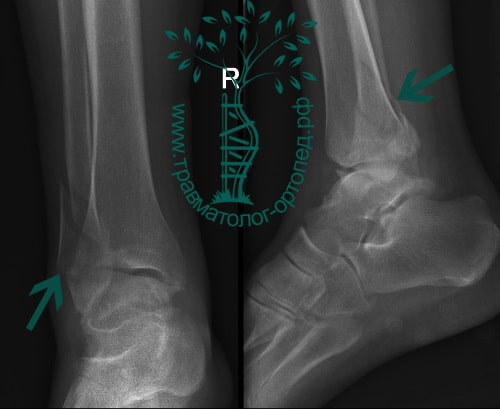
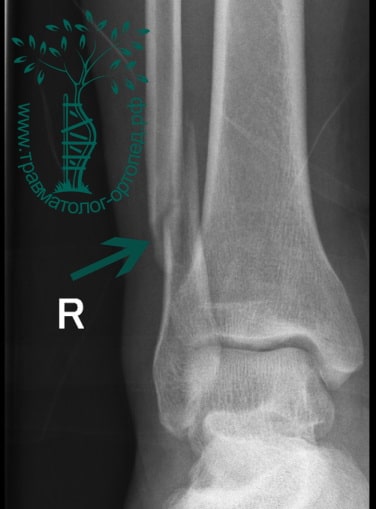
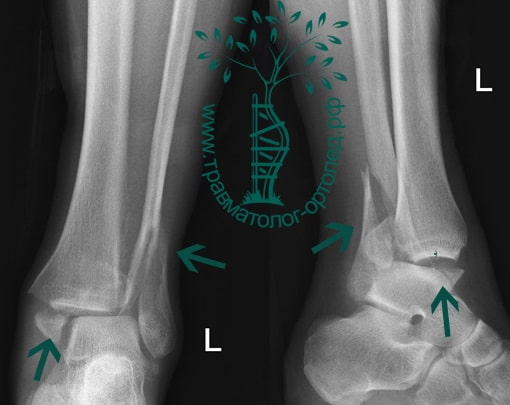
Пациент, 52 года, упал со стремянки, с высоты около 1,5 метров. Родственниками доставлен в нашу клинику. Осмотрен травматологом, выполнен рентген, диагностирован оскольчатый внутрисуставной перелом левой малоберцовой кости. После экстренных манипуляций выполнена компьютерная томография голеностопного сустава.
Согласно современным принципам лечения переломов, при всех внутрисуставных переломах необходимо выполнять КТ (компьютерную томографию). Исследование позволяет детализировать тип повреждения, провести тщательное предоперационное планирование и выбрать соответствующий металлофиксатор. Это требуется для того, чтобы максимально точно сопоставить все осколки и восстановить суставную поверхность.
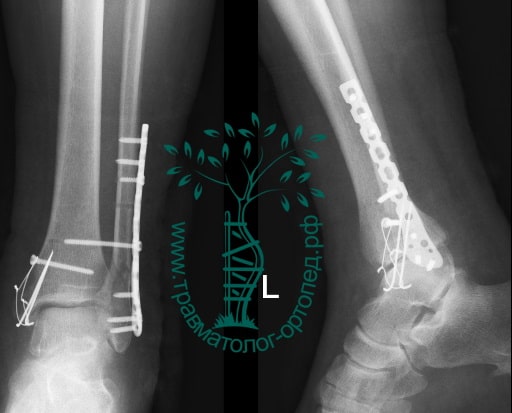
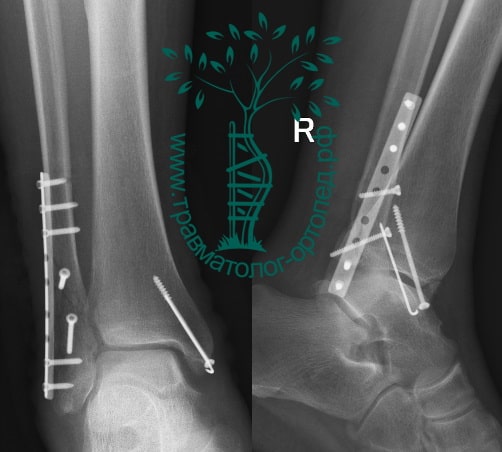
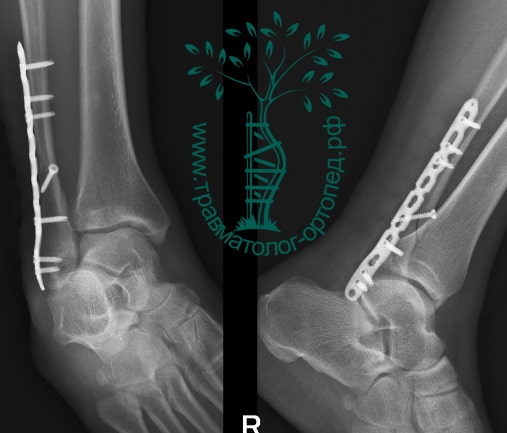
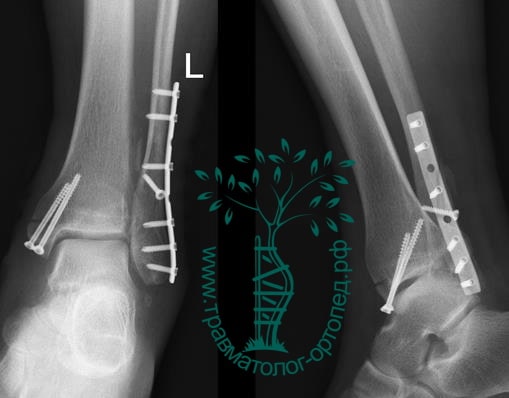
На восьмые сутки выполнен остеосинтез левой малоберцовой кости премоделированной реконструктивной пластиной из одного операционного доступа.
Через трое суток после операции пациент выписан из больницы с соответствующими рекомендациями.
Послеоперационный период без осложнений. Через четыре месяца вернулся к прежнему образу жизни.

- Изучение истории заболевания и жалоб пациента
- Клинический осмотр
- Выявление симптомов заболевания
- Изучение и интерпретация результатов МРТ, КТ и рентгенограм, а также анализов крови
- Установление диагноза
- Назначение лечения
Повторная консультация врача травматолога — ортопеда, к.м.н. — бесплатно
- Анализ результатов исследований, назначенных во время первичной консультации
- Постановка диагноза
- Назначение лечения
Хирургическое лечение переломов лодыжек — от 39500 рублей до 79500 в зависимости от сложности перелома
- Пребывание в клинике (стационар)
- Анестезия (наркоз или эпидуральная анестезия)
- Остеосинтеза переломов лодыжек пластинами и винтами
- Расходные материалы (пластина и винты от ведущих мировых производителей)
* Анализы для операции в стоимость не входят
Наложение полимерной повязки на голеностопный сустав – от 2500 до 3500 рублей в зависимости от сложности
- Консультация специалиста, к.м.н.
- Наложение гипсовой повязки
* В стоимость не входит материал и цена контрольной рентгенограммы
Прием врача травматолога — ортопеда, к.м.н. после операции — бесплатно
- Клинический осмотр после операции
- Просмотр и интерпретация результатов рентгенограмм, МРТ, КТ после операции
- Рекомендации по дальнейшему восстановлению и реабилитации
- Перевязка, снятие послеоперационных швов
Из фаланг наиболее часто повреждается ногтевая, затем проксимальная и средняя, чаще без смещения отломков. При краевых переломах иммобилизация гипсовой лонгетой продолжается 1—1 1 /2 нед., при переломах ногтевой фаланги ноготь выполняет роль шины.
Репозицию отломков производят вытяжением по оси пальца с одновременным приданием ему функционально выгодного положения. Иммобилизацию осуществляют двумя гипсовыми лонгетами (ладонной и тыльной) от кончика пальца до верхней трети предплечья (рис. 1). При внутрисуставных переломах требуются меньшие сроки (до 2 нед.), при околосуставных — до 3 нед., при диафизарных переломах — до 4-5 нед. Переломы проксимальной фаланги срастаются быстрее, чем переломы средней.
Рис. 1. Лечебная иммобилизация при переломах фаланг пальцев кисти: а — гипсовая лонгета; б — шина Бёлера; в — тыльная моделированная шина
Реабилитация — 1—3 нед.
Трудоспособность восстанавливается через 1—1 1 /2 мес.
Оперативное лечение показано при переломах пястных костей и фаланг с тенденцией к вторичному смещению. Отломки сопоставляют и фиксируют спицами чрескожно (рис. 2). Иммобилизацию осуществляют гипсовой лонгетой по ладонной поверхности на 4 нед. Спицы удаляют через 3—4 нед. При внутрисуставных и околосуставных переломах фаланг со смещением отломков применяют дистракционный аппарат.
Рис. 2. Чрескостная фиксация спицами переломов и переломовывихов фаланг пальцев кисти: а — спицами (варианты); б — дистракционным наружным аппаратом
Повреждения связок суставов пальцев
Признаки: болезненность и отек в области сустава, ограничение движений, боковая подвижность. Уточняют диагноз точечной пальпацией пуговчатым зондом или торцом спички. Для исключения отрыва костного фрагмента необходимо сделать рентгенограммы в двух проекциях. При разрыве ульнарной боковой связки пястно-фалангового сустава I пальца припухлость может быть незначительной. Характерны болезненность при отведении пальца в лучевую сторону, уменьшение силы захвата. Повреждение связки может быть на протяжении, или наступает отрыв ее от места прикрепления к проксимальной фаланге.
Лечение. Местное охлаждение, иммобилизация пальца в полусогнутом положении на ватно-марлевом валике. Наложение моделированной гипсовой лонгеты по ладонной поверхности пальца до средней трети предплечья. Сгибание в суставе до угла 150°. Назначают УВЧ-терапию как противоотечное средство.
Срок иммобилизации — 10—14 дней, затем — легкие тепловые процедуры иЛФК.
Иммобилизацию I пальца производят в положении легкого сгибания и локтевого приведения, сроком на 3-4 нед. При явлениях полного разрыва связки или отрыва ее показано раннее оперативное лечение (шов, пластика) в условиях специализированного лечебного учреждения. После операции — иммобилизация гипсовой лонгетой также на 3—4 нед. Реабилитация — 2—3 нед.
Трудоспособность восстанавливается через 1—1 1 /2 мес.
Повреждение сухожилий разгибателей пальцев кисти
Особенности анатомии представлены на рис. 3.
Рис. 3. Схема строения тыльного апоневроза: а — сухожилие общего разгибателя; б — сухожилие межкостных мышц; в — сухожилие червеобразных мышц; г — спиральные волокна; д — ретинакулярные связки; е — треугольные связки; ж — центральная лента; з — боковые ленты; и — порция апоневроза к основанию проксимальной фаланги; к — медиальные полоски сухожилий межкостных и червеобразных мышц; л — средняя порция апоневроза; м — латеральные полоски сухожилий межкостных и червеобразных мышц; н — латеральные порции апоневроза; о — конечная часть сухожильно-апоневротического растяжения; п — поперечные межпястные связки; р — поперечная порция ретикулярной связки
Повреждения сухожилий разгибателей пальцев и кисти составляют 0,6-0,8 % от всех свежих травм. От 9 до 11,5 % больных госпитализируют. Открытые повреждения составляют 80,7 %, закрытые — 19,3 %.
Причины открытых повреждений сухожилий разгибателей:
- резаные раны (54,4 %);
- ушибленные раны (23 %);
- рваные раны (19,5 %);
- огнестрельные ранения и термические поражения (5 %).
Причины закрытых повреждений сухожилий разгибателей:
- травматические — в результате непрямого механизма травмы;
- спонтанные — возникают в результате дегенеративно-дистрофических изменений сухожилий и непривычной нагрузки на пальцы.
Диагностика свежих открытых повреждений сухожилий разгибателей не представляет особых затруднений. Локализация ран на тыльной поверхности пальцев и кисти должна насторожить врача, который обратит особое внимание на исследование двигательной функции. Повреждение сухожилий разгибателей в зависимости от зоны повреждения сопровождается характерными нарушениями функции (рис. 4).
Рис. 4. Припосаживающий шов центрального пучка разгибателя
1-я зона — зона дистального межфалангового сустава до верхней трети средней фаланги — утрата функции разгибания дистальной фаланги пальца.
Лечение оперативное — сшивание сухожилия разгибателя. При повреждении сухожилия разгибателя на уровне его прикрепления к дистальной фаланге применяют чрескостный шов. После операции дистальную фалангу фиксируют в положении разгибания спицей, проведенной через дистальный межфаланговый сустав на 5 нед.
2-я зона — зона основания средней фаланги, проксимального межфалангового сустава и основной фаланги — утрата функции разгибания средней фаланги II—V пальцев. При повреждении центрального пучка разгибателя боковые пучки его смещаются в ладонную сторону и начинают разгибать дистальную фалангу, средняя фаланга занимает положение сгибания, а дистальная — разгибания.
Лечение оперативное — сшивание центрального пучка сухожилия разгибателя, восстановление связи боковых пучков с центральным. При повреждении всех трех пучков разгибательного аппарата накладывают первичный шов с раздельным восстановлением каждого пучка.
После операции — иммобилизация на 4 нед. После наложения шва на сухожилие и иммобилизации на период сращения развивается разгибательная контрактура суставов, которая требует длительной реадилитации.
3-я зона — зона пястно-фаланговых суставов и пясти — утрата функции разгибания основной фаланги (рис. 5).
Рис. 5. Повреждение сухожилий разгибателей в III зоне
Лечение оперативное — сшивание сухожилия разгибателя, иммобилизация гипсовой лонгетой от кончиков пальцев до средней трети предплечья в течение 4—5 нед.
4-я зона — зона от кистевого сустава до перехода сухожилий в мышцы на предплечье — утрата функции разгибания пальцев и кисти.
Лечение оперативное. При ревизии раны для мобилизации сухожилий разгибателей вблизи кистевого сустава необходимо рассечь тыльную связку запястья и фиброзные каналы сухожилий, которые повреждены. Каждое сухожилие сшивают раздельно. Тыльную связку запястья восстанавливают с удлинением. Фиброзные каналы не восстанавливают. Производят иммобилизацию гипсовой лонгетой в течение 4 нед.
Диагностика, клиническая картина и лечение свежих закрытых повреждений сухожилий разгибателей пальцев. Подкожное (закрытое) повреждение сухожилий разгибателей пальцев наблюдается в типичных локализациях — длинного разгибателя I пальца на уровне третьего фиброзного канала запястья; трехфаланговых пальцев — на уровне дистального и проксимального межфаланговых суставов.
При свежем подкожном разрыве сухожилия длинного разгибателя I пальца на уровне кистевого сустава утрачивается функция разгибания дистальной фаланги, ограничено разгибание в пястно-фаланговом и пястно-запястном суставах. Утрачивается функция стабилизации этих суставов: палец отвисает и теряет функцию схвата.
Лечение оперативное. Наиболее эффективен метод транспозиции сухожилия собственного разгибателя II пальца на разгибатель I.
Свежие подкожные разрывы сухожилий разгибателей II—V пальцев на уровне дистальной фаланги с отрывом костного фрагмента и на уровне дистального межфалангового сустава сопровождаются утратой функции разгибания ногтевой фаланги. За счет тяги сухожилия глубокого сгибателя ногтевая фаланга находится в вынужденном положении сгибания.
Лечение свежих подкожных разрывов сухожилий разгибателей II—V пальцев консервативное. Для закрытого сращения сухожилия дистальную фалангу фиксируют в положении разгибания или переразгибания при помощи различных шин на 5 нед. или фиксацию производят спицей Киршнера через дистальный межфаланговый сустав.
При свежих подкожных отрывах сухожилий разгибателей с костным фрагментом со значительным диастазом показано оперативное лечение.
Свежий подкожный разрыв центральной части разгибательного аппарата на уровне проксимального межфалангового сустава сопровождается ограничением разгибания средней фаланги, умеренным отеком. При правильной диагностике в свежих случаях палец фиксируют в положении разгибания средней фаланги и умеренного сгибания дистальной. В таком положении пальца наиболее расслаблены червеобразные и межкостные мышцы, а боковые пучки смещаются к центральному пучку разгибательного аппарата. Иммобилизация продолжается 5 нед. (рис. 6).
Рис. 6. Схема разрезов кожи при операциях на сухожилиях разгибателей
Застарелое повреждение сухожилий разгибателей пальцев. Большое разнообразие вторичных деформаций кисти при застарелых повреждениях сухожилий разгибателей обусловлено нарушением сложной биомеханики сгибательно-разгибательного аппарата пальцев.
Повреждения в 1-й зоне проявляются в двух видах деформации пальца.
Лечение застарелого повреждения сухожилий разгибателей в 1-й зоне оперативное. Важнейшим условием является полное восстановление пассивных движений в суставе.
Наиболее распространены операция образования дупликатуры рубца с рассечением или без рассечения его, и фиксация дистального межфалангового сустава спицей. После удаления спицы через 5 нед. после операции проводят курс восстановительного лечения. При застарелых повреждениях и стойкой сгибательной контрактуре возможен артродез дистального межфалангового сустава в функционально выгодном положении.
Застарелое повреждение сухожильно-апоневротического растяжения во 2-й зоне на уровне проксимального межфалангового сустава сопровождается двумя основными видами деформации.
1. При повреждении центрального пучка сухожилия разгибателя утрачивается функция разгибания средней фаланги. Боковые пучки под натяжением червеобразных мышц смещаются в проксимальном и ладонном направлениях, способствуя сгибанию средней фаланги и разгибанию дистальной фаланги пальца. В щель, образовавшуюся в разгибательном апоневрозе, головка проксимальной фаланги перемещается подобно пуговице, проходящей в петлю.
Возникает типичная флексионно-гиперэкстензионная деформация, получившая несколько названий: разрыв в виде петли, феномен пуговичной петли, тройная контрактура, двойная контрактура Вайнштейна.
2. При застарелом повреждении всех трех пучков сухожильного разгибательного аппарата возникает сгибательная установка средней фаланги. Переразгибания дистальной фаланги при этом не возникает в связи с повреждением боковых пучков.
Лечение застарелого повреждения сухожильного разгибательного аппарата на уровне проксимального межфалангового сустава оперативное. В предоперационном периоде для устранения контрактур и восстановления объема пассивных движений проводят курс восстановительного лечения.
Рис. 7. Техника операции Вайнштейна при двойной контрактуре пальца
При застарелых повреждениях сухожилий разгибателей с нарушением функции пальцев показано оперативное лечение. Выбор способа оперативного лечения зависит от состояния кожи, наличия рубцов, деформаций и контрактур. Одним из распространенных методов является образование дупликатуры рубца.
В послеоперационном периоде иммобилизация длится 4—5 нед., после чего проводят курс восстановительного лечения — аппликации озокерита, электрофорез лидазы, массаж, ЛФК на пальцы и кисть.
Читайте также:


