Спид вторичный иммунодефицит инфекционной этиологии
Вторичные иммунодефицитные состояния имеют более широкое распространение, чем первичные иммунодефициты. Они не являются самостоятельными заболеваниями, но сопровождают ряд болезней (инфекционные заболевания, лучевую болезнь) или же могут быть условиями развития некоторых патологических состояний (патологическое старение, ожирение, иммунопатологические процессы). Обнаруживают все большее число факторов, приводящих к вторичному снижению иммуногенной реактивности организма человека.
Причины, вызывающие вторичный иммунодефицит, можно разделить на экзогенные и эндогенные. К экзогенным относятся физические, химические, в том числе дефицит необходимых веществ, и биологические факторы. Эндогенные факторы представляют собой, как правило, хронические заболевания, которые, активируя различные механизмы повреждения иммунной системы, приводят к иммунодефицитным состояниям.
Несмотря на наличие спонтанно активированных В-клеток, больные СПИДом неспособны поддерживать гуморальный ответ на новые антигены. Поэтому больные СПИДом подвержены генерализованным инфекциям, вызванным инкапсулированными бактериями, такими, как Streptococcus pneumoniae и Haemophylus influenzae. Для эффективной опсонизации и уничтожения этих бактерий с помощью фагоцитоза необходимы антитела.
Среди таких растворимых факторов вьщеляют цитокины (ИЛ-1). Известно также о прямом повреждении нейронов под влиянием растворимого GP120.
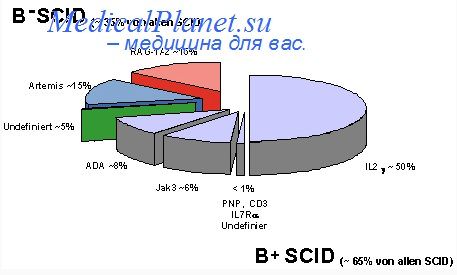
Клинические проявления СПИДа характеризуются многообразием симптоматики, неизбежным прегрессированием тяжести болезни, высокой резистентности к лечению и трагическим финалом. В процессе развития заболевания обычно наблюдаются 4 стадии: инкубации, первичных проявлений, вторичных проявлений и терминальная. Как следует из названия, в первую, инкубационную, стадию какие-либо клинические проявления СПИДа отсутствуют; считается, что она может продолжаться от 1 мес до 1,5 лет, хотя не исключен и больший срок (6—7 лет).
Вероятно, в это время при СПИДе происходит взаимное приспособление микро- и макроорганизма. При характерном течении вторая стадия начинается с острой фазы, клинические проявления которой напоминают инфекционный мононуклеоз. В это время уже наблюдается лимфоцитопения и происходит накопление антител к вирусу СПИДа. Острые проявления (недомогание, лихорадка, миалгия, артралгия, увеличение лимфатических узлов, диарея и др.), продолжающиеся до 2 нед, сглаживаются. В дальнейшем наступает бессимптомная фаза, которая длится в среднем 3—4 года.
На смену ей приходит фаза генерализованной лимфоаденопатии, связанная, вероятно, с реактивными изменениями лимфоидной ткани в ответ на вторичные инфекции (микобактерии) и неопластические процессы (саркома Капоши). Эта фаза может продолжаться многие годы. Третья стадия часто называется СПИД-ассоциированным комплексом, при котором на фоне лимфоаденопатии возникают разнообразные вторичные инфекции и опухоли, которые характеризуются высокой агрессивностью и многообразием поражения различных органов и систем, в том числе нервной системы. Ее поражение завершается глубокой деменцией и полным распадом личности. Терапия СПИДа, даже включая современные средства (иммуномодуляторы, иммунозаместители), может лишь отсрочить летальный исход болезни.
Лечение иммунодефицитных состояний представляет значительные трудности. Дети с тяжелыми комбинированными формами иммунной патологии должны жить в таких условиях, чтобы контакт с любой инфекцией был исключен. Практически этого достичь нелегко.
В терапии иммунодефицитов большое место занимают восстановительные и заместительные методы, не всегда обеспечивающие положительные результаты. Наибольшие трудности возникают при поражениях Т-системы иммунитета.
Для лечения этой группы заболеваний широко используют хирургическое вмешательство. Предложена трансплантация двух органов одновременно — вилочковой железы и грудины.
Довольно успешным оказывается применение культивированного эпителия вилочковой железы для лечения ТКИН. В этом случае наблюдается улучшение клеточного и гуморального иммунитета. Оказалось, что донорский эпителий способствует дифференцировке стволовых клеток хозяина.
Недостаточность фермента АДА имеет лечебный вариант. Больному вводят облученные эритроциты, содержащие необходимый фермент. Возможно лечение экстрактами эмбриональной печени человека.
Изучается и в ряде случаев уже применяется выделяемый из лимфоцитов олигопептид, названный фактором переноса иммунизации.
Неплохие результаты дает применение тимозина — одного из активных веществ, полученных из экстракта тимических клеток и применяемого при недостаточности Т-системы иммунитета. При недостаточности В-системы иммунитета используют у-глобулин. В ряде случаев возможна вакцинация убитыми вакцинами, стимулирующими синтез иммуноглобулинов.
- Вернуться в оглавление раздела "Патофизиология."
Вторичные иммунодефициты – это болезни иммунной системы, возникающие у детей и взрослых, не связанные с генетическими дефектами и характеризующиеся развитием повторных, затяжных инфекционно-воспалительных патологических процессов, плохо поддающихся этиотропному лечению. Выделяют приобретенную, индуцированную и спонтанную форму вторичных иммунодефицитов. Симптоматика обусловлена снижением иммунитета и отражает конкретное поражение того или иного органа (системы). Диагностика основана на анализе клинической картины и данных иммунологических исследований. В лечении используется вакцинация, заместительная терапия, иммуномодуляторы.

Общие сведения
Вторичные иммунодефициты – нарушения иммунитета, которые развиваются в поздний постнатальный период и не связаны с генетическими дефектами, возникают на фоне исходно нормальной реактивности организма и обусловлены конкретным причинным фактором, вызвавшим развитие дефекта иммунной системы.
Причинные факторы, приводящие к нарушению иммунитета, многообразны. Среди них - длительное неблагоприятное воздействие внешних факторов (экологических, инфекционных), отравления, токсическое действие лекарственных препаратов, хронические психоэмоциональные перегрузки, недоедание, травмы, оперативные вмешательства и тяжелые соматические заболевания, приводящие к нарушению работы иммунной системы, снижению сопротивляемости организма, развитию аутоиммунных расстройства и новообразований.
Течение заболевания может быть скрытым (жалобы и клиническая симптоматика отсутствует, наличие иммунодефицита выявляется только при лабораторном исследовании) или активным с наличием признаков воспалительного процесса на коже и в подкожной клетчатке, верхних дыхательных путях, легких, мочеполовой системе, пищеварительном тракте и в других органах. В отличие от преходящих сдвигов в иммунитете, при вторичном иммунодефиците патологические изменения сохраняются и после ликвидации возбудителя заболевания и купирования воспаления.

Причины
Привести к выраженному и стойкому снижению иммунной защиты организма могут самые разнообразные этиологические факторы – как внешние, так и внутренние. Вторичный иммунодефицит нередко развивается при общем истощении организма. Длительное недоедание с дефицитом в рационе белка, жирных кислот, витаминов и микроэлементов, нарушения всасывания и расщепления питательных веществ в пищеварительном тракте приводят к нарушению процессов созревания лимфоцитов и снижают сопротивляемость организма.
Тяжелые травматические повреждения опорно-двигательного аппарата и внутренних органов, обширные ожоги, серьезные оперативные вмешательства, как правило, сопровождаются кровопотерей (наряду с плазмой теряются белки системы комплемента, иммуноглобулины, нейтрофилы и лимфоциты), а выброс кортикостероидных гормонов, предназначенных для поддержания жизненно-важных функций (кровообращения, дыхания и др.) еще больше угнетает работу иммунитета.
Ведущую роль в развитии вторичных иммунодефицитов играют хронические вирусные инфекционные заболевания (ВИЧ, цитомегаловирусная инфекция, вирусы Эпштейна-Барр и другие герпес-вирусы, реже корь, краснуха, вирусные гепатиты и т. д.), вызывая подавление клеточного и гуморального иммунитета. Неблагоприятное влияние на иммунный статус оказывает бактериальная и грибковая инфекция, паразитарные заболевания.
Выраженное нарушение обменных процессов в организме при соматических заболеваниях (хронические гломерулонефриты, почечная недостаточность) и эндокринных расстройствах (диабете, гипо- и гипертиреозе) приводит к угнетению хемотаксиса и фагоцитирующей активности нейтрофилов и, как следствие, к вторичному иммунодефициту с возникновением воспалительных очагов различной локализации (чаще это пиодермии, абсцессы и флегмоны).
Снижается иммунитет при длительном приеме некоторых лекарственных препаратов, обладающих подавляющим действием на костный мозг и кроветворение, нарушающих формирование и функциональную активность лимфоцитов (цитостатики, глюкокортикоиды и пр.). Схожий эффект оказывает и лучевое воздействие.
При злокачественных новообразованиях происходит продукция опухолью иммуномодулирующих факторов и цитокинов, в результате чего снижается количество T-лимфоцитов, увеличивается активность клеток-супрессоров, угнетается фагоцитоз. Ситуация усугубляется при генерализации опухолевого процесса и метастазировании в костный мозг. Вторичные иммунодефициты нередко развиваются при аутоиммунных заболеваниях, острых и хронических отравлениях, у людей старческого возраста, при длительных физических и психоэмоциональных перегрузках.
Симптомы вторичных иммунодефицитов
Клинические проявления характеризуются наличием в организме затяжного, устойчивого к этиотропной терапии хронического инфекционного гнойно-воспалительного заболевания на фоне снижения иммунной защиты. При этом изменения могут быть преходящими, временными или имеют необратимый характер. Выделяют индуцированную, спонтанную и приобретенную формы вторичных иммунодефицитов.
К индуцированной форме относят нарушения, возникающие вследствие конкретных причинных факторов (рентгеновское излучение, длительный прием цитостатиков, кортикостероидных гормонов, тяжелые травмы и обширные хирургические операции с интоксикацией, кровопотерей), а также при тяжелой соматической патологии (сахарный диабет, гепатиты, циррозы, хроническая почечная недостаточность) и злокачественных опухолях.
При спонтанной форме видимый этиологический фактор, вызвавший нарушение иммунной защиты, не определяется. Клинически при этой форме отмечается наличие хронических, трудно поддающихся лечению и часто обостряющихся заболеваний верхних дыхательных путей и легких (синуситы, бронхоэктазы, пневмонии, абсцессы легких), пищеварительного тракта и мочевыводящих путей, кожи и подкожной клетчатки (фурункулы, карбункулы, абсцессы и флегмоны), которые вызваны условно-патогенными микроорганизмами. В отдельную – приобретенную форму выделен синдром приобретенного иммунодефицита (СПИД), вызванный ВИЧ-инфекцией.
О наличии вторичного иммунодефицита при всех стадиях можно судить по общим клиническим проявлениям инфекционно-воспалительного процесса. Это может быть длительный субфебрилитет или лихорадка, увеличение лимфатических узлов и их воспаление, боли в мышцах и суставах, общая слабость и утомляемость, снижение работоспособности, частые простудные заболевания, повторные ангины, часто рецидивирующие хронические гаймориты, бронхиты, повторные пневмонии, септические состояния и т. п. При этом эффективность стандартной антибактериальной и противовоспалительной терапии невысока.
Диагностика
Выявление вторичных иммунодефицитов требует комплексного подхода и участия в процессе диагностики различных врачей-специалистов – аллерголога-иммунолога, гематолога, онколога, инфекциониста, оториноларинголога, уролога, гинеколога и др. При этом учитывается клиническая картина заболевания, свидетельствующая о наличии хронической инфекции, трудно поддающейся лечению, а также выявление оппортунистических инфекций, вызванных условно-патогенными микроорганизмами.
Необходимо изучение иммунного статуса организма с использованием всех доступных методик, применяемых в аллергологии и иммунологии. Диагностика основана на исследовании всех звеньев иммунитета, участвующих в защите организма от инфекционных агентов. При этом изучается фагоцитарная система, система комплемента, субпопуляции T- и B-лимфоцитов. Исследования выполняются путем проведения тестов первого (ориентировочного) уровня, позволяющего выявить грубые общие нарушения иммунитета и второго (дополнительного) уровня с идентификацией конкретного дефекта.
При проведении скрининговых исследований (тесты 1 уровня, которые можно выполнить в любой клинико-диагностической лаборатории) можно получить информацию об абсолютном количестве лейкоцитов, нейтрофилов, лимфоцитов и тромбоцитов (встречается как лейкопения, так и лейкоцитоз, относительный лимфоцитоз, повышенная СОЭ), уровне белка и сывороточных иммуноглобулинов G, A, M и E, гемолитической активности комплемента. Кроме того, можно выполнить необходимые кожные пробы для выявления гиперчувствительности замедленного типа.
При углубленном анализе вторичного иммунодефицита (тесты 2 уровня) определяется интенсивность хемотаксиса фагоцитов, завершенность фагоцитоза, субклассы иммуноглобулинов и специфические антитела к конкретным антигенам, продукция цитокинов, индукторов T-клеток и другие показатели. Анализ полученных данных должен проводиться только с учетом конкретного состояния данного пациента, сопутствующих заболеваний, возраста, наличия аллергических реакций, аутоиммунных расстройств и других факторов.
В процессе обследования проводится дифференциальная диагностика с первичными иммунодефицитами, затяжными инфекционными заболеваниями вирусной, бактериальной, грибковой и паразитарной природы, соматическими заболеваниями, эндокринными расстройствами, новообразованиями.
Лечение вторичных иммунодефицитов
Эффективность лечения вторичных иммунодефицитов зависит от правильности и своевременности выявления этиологического фактора, вызвавшего появление дефекта иммунной системы и возможности его устранения. Если нарушение иммунитета возникло на фоне хронической инфекции, применяются меры по ликвидации очагов воспаления с использованием антибактериальных препаратов с учетом чувствительности к ним возбудителя, проведением адекватной противовирусной терапии, использованием интерферонов и т. п. Если причинный фактор – недостаточное питание и авитаминоз, проводятся мероприятия по разработке правильного рациона питания со сбалансированным сочетанием белков, жиров, углеводов, микроэлементов и необходимой калорийности. Также устраняются имеющиеся нарушения обмена веществ, восстанавливается нормальный гормональный статус, проводится консервативное и оперативное лечение основного заболевания (эндокринная, соматическая патология, новообразования).
Важный компонент лечения больных вторичным иммунодефицитом – иммунотропная терапия с использованием активной иммунизации (вакцинации), заместительного лечения препаратами крови (внутривенное введение плазмы, лейкоцитарной массы, человеческого иммуноглобулина), а также использованием препаратов иммунотропного действия (иммуностимуляторов). Целесообразность назначения того или иного лечебного средства и подбор дозировки осуществляется врачом аллергологом-иммунологом с учетом конкретной ситуации. При преходящем характере иммунных нарушений, своевременном выявлении вторичного иммунодефицита и подборе правильного лечения, прогноз заболевания может быть благоприятным.
Иммунодефицит — это когда иммунитет ослаб и просто нужно пить витамины?
Нет, настоящий иммунодефицит — это серьезное заболевание, при нем в организме часто появляются инфекционные заболевания, которые протекают тяжело. Речь совсем не про ОРВИ. Иммунодефицитом врачи также называют состояние, при котором один или несколько факторов иммунной системы перестают защищать организм. В целом термин можно назвать собирательным, потому что причины, по которым эти факторы перестают работать, могут быть разными.
Глобально иммунодефициты можно разделить на три группы.
Их не стоит бояться, врачи определяют их как нормальное состояние человека. Физиологические иммунодефициты сигнализируют, что организм проходит через разные этапы жизнедеятельности. Они могут быть в детстве, во время беременности или в старости. Лечить их не нужно, просто важно понимать, что в это время люди болеют чаще. Поддерживать организм в эти периоды можно только с помощью вакцинации и здорового образа жизни.
- Первичные иммунодефициты (ПИД)
Они возникают чаще всего в результате генетической поломки. Допустим, ребенок рождается с поломанным участком гена, отвечающего за какой-то из компонентом иммунной системы. В таком случае у него может не быть определенных клеток или белковых факторов, из-за этого ребенок начинает часто и тяжело болеть.
Современной медицине известно более 250 видов ПИД. Британское общество иммунологии отмечает, что в мире насчитывается около 6 миллионов людей с этим заболеванием, однако точное количество больных с ПИД установить невозможно — порядка 70—90 % из них остаются не диагностированными. Группа исследователей следила за жизнью 235 пациентов с первичным иммунодефицитом на протяжении 22 лет, за это время 32 из них умерли.
В России один из 500 россиян рождается с первичным иммунодефицитом. В российском регистре Национальной ассоциации экспертов в области ПИДС состоит 3017 пациентов.
Само название говорит о том, что изменения в иммунной системе появились не при рождении, а вторично — в результате какого-то патологического процесса или воздействующих факторов. Яркий пример вторичного иммунодефицита — это люди с ВИЧ-инфекцией. Изначально здоровый человек инфицируется вирусом, поражающим клетки иммунной системы, в результате развивается иммунодефицит. К этой же группе могут относиться пациенты с онкологическими заболеваниями, получающие химиотерапию. Вторичный иммунодефицит, как правило, протекает на фоне других заболеваний. Развитие иммунодефицитного состояния затрудняет их лечение, способствует формированию осложнений. Помимо ВИЧ к этой группе можно отнести лучевую болезнь, лимфопролиферативные заболевания, то есть связанные с клетками лимфоидной природы. Вторичный иммунодефицит, в отличие от ПИД, может пройти без лечения, например, если исчезнет воздействующий фактор.
Может ли человек с первичным иммунодефицитом вылечиться?
У некоторых людей с ПИД действительно нет шансов на полное выздоровление. Медицина может предложить им только поддерживающую терапию, направленную на борьбу с инфекцией. Но случается, что у самых тяжелых пациентов с первичным иммунодефицитом есть шанс на полное выздоровление. Это может произойти благодаря трансплантации гемопоэтических стволовых клеток от донора. Поэтому важно, чтобы как можно больше человек вступали в регистр доноров костного мозга.
Насколько опасны вторичные иммунодефициты?
Если говорить о ВИЧ, то без антиретровирусной терапии прогноз неблагоприятный. У человека могут развиться не только тяжелые инфекции, но и онкологические заболевания на последних стадиях (уже при СПИДе). Если говорить о вторичных иммунодефицитах, которые формируются в результате химиотерапии, то они проходят самостоятельно, как только заканчивается курс лечения.
Иммунодефициты легко распознать? Бывает ли, что врачи начинают лечить здоровых людей, думая, что у них иммунодефицит?
Важно понимать, что иммунодефицит — это тяжело протекающие инфекционные заболевания бактериального, грибкового и вирусного характера. И речь не про ОРЗ и ОРВИ. У людей с ним зачастую в анамнезе несколько пневмоний, синуситов, абсцессов, тяжелый кандидоз кожи и слизистых, тяжелое течение герпетических вирусов.
ВИЧ-инфекция как пример приобретенного (вторичного) иммунодефицитного состояния. Этиология, патогенез клинических проявлений. Принципы профилактики.
Вторичной называют приобретенную иммунологическую недостаточность (син. - иммунодепрессивные состояния).
Вторичные поражения иммунной системы обычно сопутствуют некоторым основным заболеваниям.
Вторичные ИДС - состояния приобретенные, не связанные с генетической регуляцией иммунопоэза.
Причинами ее развития могут быть экзогенные факторы
-физического (ионизирующее излучение),
-химического (вещества, обладающие цитостатическим действием, - иммунодепрессанты) и
-биологического· (вирусы) происхождения.
Эндогенными факторами, способствующими развитию вторичных иммунодефицитов, являются старение и интоксикации (при уремии,
ожоговой болезни, злокачественных опухолях).
Экспертами ВОЗ (1978) предложен следующий перечень основных заболеваний, сопровождающихся вторичными иммунодефицитами:
1. Инфекционные поражения:
а) грибковые, протозойные и глистные болезни: кандидоз, малярия, токсоплазмоз, лейшманиоз, шистозоматоз и другие;
б) бактериальные инфекции: лепра, туберкулез, сифилис, пневмококковые, менингококковые инфекции;
в) острые и персистирующие вирусные инфекции, включая заболевания, вызываемые лимфотропными вирусами: корь, краснуха, грипп, эпидемический паротит, ветряная оспа, острый и хронический гепатит, ВИЧ и другие.
2. Нарушение питания: истощение, кахексия, расстройства кишечного всасывания и другие.
3. Экзогенные и эндогенные интоксикации - при почечной и печеночной недостаточности, отравлении гербицидами и другие.
4. Опухоли лимфоретикулярной ткани (лимфолейкоз, тимома, лимфогранулематоз), злокачественные новообразования любой локализации.
5. Болезни обмена (сахарный диабет и другие).
6. Потери белка при кишечных заболеваниях, нефротическом синдроме, ожоговой болезни и другие.
7. Действие различных видов излучения, особенно ионизирующей радиации.
8. Сильные, длительные стрессовые воздействия.
9. Действие лекарственных препаратов (иммунодепрессанты, кортикостероиды, антибиотики, сульфаниламиды, салицилаты и другие).
10. Блокада иммунными комплексами и антителами лимфоцитов при некоторых аллергических и аутоиммунных заболеваниях.
Иммунодефициты и недостаточное питание.
Недостаточное питание, приводящее к ИДС и инфекциям, - самая распространенная причина детской смертности.
Истощение может быть обусловлено дефицитом всех питательных веществ (кахексия) или преимущественно белка (квашиоркор).
Плохое питание, связанное с низким жизненным уровнем - основная причина распространения дистрофии; она может быть связана с
-воздержанием от пищи (например, строгое вегетарианство),
-хроническими болезнями (болезнь оперированного кишечника, колиты и т.п.),
-психическими расстройствами (анорексия).
Иммунодефициты и вирусные инфекции.
ВИЧ-инфекция- инфекция, вызываемая вирусами иммунодефицита человека (ВИЧ), поражающими лимфоциты, макрофаги, нервные и многие другие клетки.
Синдром приобретённого иммунодефицита(СПИД) - вторичный иммунодефицитный синдром, развивающийся в результате ВИЧ-инфекции. Вследствие этого организм становится высоко восприимчивым ко вторичным инфекциям и злокачественным опухолям.
Этиология: возбудителем является лимфотропный вирус иммунодефицита человека (ВИЧ) рода "ретровирус".
Эпидемиология.
Источник инфекции - человек в любой стадии инфекционного процесса. Вирус выделяют из крови, спермы, влагалищного секрета, материнского молока, слюны.
Пути передачи - половой, парентеральный, трансплацентарный, через материнское молоко.
Патогенез.
Вирус иммунодефицита человека ( ВИЧ) поражает клетки, которые на поверхности плазматической мембраны имеют особенный белок CD4+.
Наиболее уязвимыми по отношению к ВИЧ являются СD4 Т-лимфоциты.
По своим функциональным характеристикам они принадлежат к Т-хелперам.
Спустя 6-9 недель, реже 6-9 месяцев после инфицирования появляются антитела к антигенам, представленным в капсиде ВИЧ, которые могут быть выявлены иммунологическими методами.
ВИЧ внедряется в цитоплазматическую мембрану клетки-мишени и изменяет ее свойства таким образом, что дальнейшее проникновение его значительно облегчается.
Оболочка вируса разрушается, и фрагменты его РНК и фермент обратная транскриптаза полностью высвобождаются.
С помощью обратной транскриптазы на этой РНК, как на матрице, синтезируются белковые компоненты и копии ДНК вируса, которые далее проникают в ядро клетки-мишени и встраиваются в ее геном.
В виде провируса ВИЧ находится в клетке в течение всей ее жизни.
Измененная генетическая информация в ядре клетки-мишени длительное время может не приводить к нарушениям в иммунном статусе.
Эта дремлющая ВИЧ-инфекция активируется в процессе активации самой клетки хозяина – носителя вируса, и тогда появляются развернутые симптомы болезни в различных клинических формах.
По завершении процесса самосборки вирусные частицы отторгаются от клетки, попадают в межклеточную жидкость, лимфу, кровь, атакуя и приводя к гибели все новые и новые клетки, имеющие СD4 рецепторы.
Иммунологическая недостаточность в условиях СПИДа характеризуется прежде всего недостаточностью Т-хелперов. В основе ее развития лежат следующие механизмы:
1) разрушение Т-хелперов вирусными частицами, покидающими клетки после репродукции;
2) образование многослойного нежизнеспособного синцития, состоящего из пораженных вирусом Т-хелперов;
3) уничтожение зараженных Т-хелперов цитотоксическими Т-лимфоцитами (Т-киллерами);
4) уничтожение Т-киллерами незараженных Т-хелперов, к поверхности которых присоединились вирусные белки.
Следствием недостаточности Т-хелперов являются:
а) уменьшение образования антител В-лимфоцитами в ответ на действие тимусзависимых антигенов;
б) нарушение активации Т-киллеров;
в) нарушение регуляции иммунного ответа в связи с уменьшением образования лимфокинов, в частности ИЛ-2.
На заключительных этапах СПИДа содержание иммуноглобулинов G-, M- и A-классов резко падает.
Это создает предпосылки для развития сопутствующих заболеваний - инфекций, лимфоретикулярных опухолей (В-клеточная лимфома, саркома Капоши), опухолей из эндотелиальных клеток, которые характеризуются выступающими пурпурными пятнами на коже, неспособности организма к формированию аллергических реакций замедленного типа.
Таким образом, человек, инфицированный ВИЧ, становится беззащитным перед микробами, которые не представляют угрозу для здорового организма.
Иммунная система выполняет роль щита для человека. Она защищает его как внутри, так и снаружи для того, чтобы собственные органы и ткани функционировали правильно.
Но, как и любые системы организма, иммунная система подвержена патологическим процессам. Могут выпадать или быть недостаточными одно или несколько звеньев в цепочке иммунного ответа. В результате возникают иммунодефицитные состояния, первичные или вторичные иммунодефициты.
Первичные иммунодефициты
Эти заболевания, в основе которых лежит наследственно заложенный дефект строения и функционирования иммунной системы, достаточно распространены. Они проявляются серьезными нарушениями иммунной защиты. Многие синдромы сцеплены с Х-хромосомой, поэтому проявляются гораздо чаще у мальчиков. Другая часть имеет аутосомно-рецессивный тип наследования и встречается в равной степени и у девочек.
В целом, это группа состоит из более 100 различных заболеваний, частота возникновения от одного больного на 1000000 человек до одного на 100000. Почти всегда встречаются в детском возрасте, так как значительная часть этих пациентов имеет тяжелые формы иммунодефицита и не доживает до 20 лет. При легких формах иммунологические дефекты могут с возрастом частично компенсироваться и не создавать риска для жизни носителя, тяжелые, наоборот, вызывают летальный исход еще в младенческом возрасте.
Классификация
Первичные иммунодефициты подразделяют по уровню поражения на:
- Клеточные иммунодефициты:
- дефицит CD4 клеток (проявляется в раннем детстве в виде криптококкового менингита и хронического кандидоза ротовой полости);
- дефицит CD7 клеток (описан один клинический случай):
- дефицит интерлейкина двух или нескольких интерлейкинов;
- недостаточность одного или нескольких цитокинов;
- синдром Ди Джорджи (на ранних сроках беременности вилочковая железа эмбриона не получает предшественников Т-клеток, остаются недоразвитыми и паращитовидные железы - как следствие тетания, судороги, а также пороки сердца, нарушения строения лица в виде расщелины губы и неба, аномалии развития костей скелета, нервной системы, почек).
2. Гуморальные иммунодефициты
- Гипер-IgM-синдром: Т-клетки начинают синтезировать иммуноглобулин только одного типа М. При этом возникает дефицит остальных видов Ig. Проявляется с раннего возраста нейтропенией, пневмоцистной пневмонией, в течение первых лет жизни наблюдаются частые гнойные синусо-пульмональные инфекции. Если ребенок доживает до пубертатного периода, часто возникает цирроз печени или В-клеточные лимфомы.
- Дефицит IgA. Так как этот иммуноглобулин обеспечивает местный иммунитет кожи и слизистых оболочек, проявлениями дефицита становятся бронхит, конъюнктивит, диарея, синусит, пневмония, фурункулезные поражения кожи. Также возможна непереносимость лактозы, множественные аллергические проявления, аутоиммунные патологии.
- Дефицит IgG. Проявления зависят от того, какой именно G-субкласс страдает. В основном это постоянные отиты, синуситы, бронхиты, конъюнктивиты.
- Болезнь Брутона (агаммаглобулинемия, сцепленная с Х-хромососой) - проявляется гнойными инфекциями желудочно-кишечного тракта, ЛОР-органов, костно-мышечной системы, абсцессы и фурункулез, частые осложнения - менингиты и сепсис.
- Дефицит антител с нормальным уровнем иммуноглобулинов. Проявляется рецидивирующими синусо-пульмональными инфекциями, а также атопическими заболеваниями (астма, ринит, дерматит). Выявляется редко ранее возраста двух лет.
3. Комбинированные иммунодефициты
- Синдром Луи-Бар (атаксия телеангиэктазия), поражается много функций: недоразвита вилочковая железа, дефицит Т-клеток, IgG, IgE, IgA, атаксия, поражения сосудов, нарушение пигментации, синуситы, инфекции дыхания.
- Комбинированная иммунная недостаточность (проявления тяжелые, многочисленные поражения, прогноз плохой).
- Дефицит отдельных ферментов (пуриннуклеотидфосфорилазы, аденозиндезаминазы). Из-за накопления в клетках токсичных продуктов метаболизма в первом случае страдают Т-клетки, во втором - Т-клетки и В-лимфоциты. Клинически - это задержка развития, неврологические нарушения - спазмы, умственная отсталость, тиреоидит, системная красная волчанка.
- Дефицит CD3 и 8 - отличаются стандартными проявлениями иммунодефицитных состояний.
- Синдром "лысых лимфоцитов" - страдает количество Т-хелперов, проявляется иммунными расстройствами совместно с задержкой умственного развития и постоянной диареей.
- Синдром Вискотта-Олдрича - тромбоцитопения с геморрагическим синдромом, новообразования, экзема и комбинированный иммунодефицит.
4. Дефициты специфических факторов иммунитета
- Недостаточность системы комплемента. В зависимости от компонента, который поражен, клиническая картина различна. При одних это васкулиты, лимфомы, сепсис, синуситы, отиты, менингиты, при других пневмонии, поражения кожи, аутоиммунные патологии.
- Дефекты фагоцитоза - нейтропении (множество вариантов), частые поражения легких внутриклеточными возбудителями либо грибковыми инфекциями.
Клиника
Клинически первичные и вторичные иммунодефицитные состояния проявляются нарушением иммунной защиты и инфекционным синдромом. Понижается резистентность к инфекционным агентам не только патогенным, но и входящим в состав нормальной микрофлоры (например, Candida, Pneumocystis, цитомегаловирус, стафилококк, энтеровирусы, простейшие).
Характер проявлений нарушений иммунной защиты определяется локализацией поражения в иммунной системе и/или комбинацией пострадавших факторов.
- Возникают хронические поражения верхних дыхательных путей, уха, придаточных пазух, желудочно-кишечного тракта, кожи и слизистых. Инфекции склонны к генерализации и септицемии, не поддаются стандартной терапии.
- Аутоиммунные заболевания - склеродермия, тиреоидит, гепатит, артрит т.д.
- Анемии, снижение числа лейко- и лимфоцитов, тромбоцитопения.
- Задержка роста и развития ребенка.
- Часто присутствует склонность к аллергическим реакциям в виде гиперчувствительности немедленного типа - отек Квинке, экзема, аллергия на лекарственные препараты и продукты.
- Расстройства пищеварения, мальабсорбция, диарейный синдром.
- Неадекватная реакция организма на введение сывороток и вакцин, при введении живой вакцины возможно возникновение сепсиса.
- Предрасположенность к онкологическим заболеваниям, особенно клеток крови.

Диагностика
И первичные и вторичные иммунодефицитные состояния имеют схожую картину инфекционных поражений. Установить более точную причину поможет клинико-иммунологическое обследование. Если дефект локализован, можно выявить, например, отсутствие Т или В-лимфоцитов, либо снижение концентрации комплемента, цитокинов или определенных иммуноглобулинов.
Лечение
Поскольку причина первичных иммунодефицитов в дефекте генома, этиотропное лечение - генная терапия (если определен ген, ответственный за конкретный иммунодефицит). Ген можно выявить путем полимеразной цепной реакции. Остальные подходы - заместительная терапия (трансплантация костного мозга, переливание нейтрофилов и лимфоцитов, введение ферментов и цитокинов. И симптоматическое лечение - терапия инфекционных заболеваний, иммуномодуляторы, витамины.

Вторичные иммунодефицитные состояния
Приобретенные вторичные иммунодефициты развиваются вследствие действия внешних или внутренних факторов и не связаны с генетическим аппаратом. Фактически, это состояния, сопутствующие известным заболеваниям или действию повреждающих факторов.
Вторичные иммунодефицитные состояния: классификация
По развитию бывают:
- острые (из-за травмы, операции, острого инфекционного заболевания);
- хронические (при злокачественных новообразованиях, хронических инфекциях, гельминтозах, аутоиммунных процессах).
По степени тяжести:
- компенсированный (легкий, с неполным выпадением звена иммунитета);
- субкомпенсированный (состояние средней тяжести, полностью страдает какое-то звено иммунитета);
- декомпенсированный (чаще носит системный характер, состояние тяжелое).
По уровню патологического процесса: первичные и вторичные иммунодефицитные состояния. Патофизиология их очень схожа:
- нарушение Т-клеточного иммунитета;
- нарушение В-клеточного иммунитета;
- патология системы фагоцитоза;

Вторичное иммунодефицитное состояние, МКБ 10:
D50-D89. Болезни крови, кроветворных органов и отдельные нарушения, вовлекающие иммунный механизм.
D80-D89. Отдельные нарушения, вовлекающие иммунный механизм.
D84. Другие иммунодефициты:
D84.9 Иммунодефицит неуточненный.
Причины
Причины вторичных иммунодефицитных состояний могут быть экзогенными и эндогенными.
Внешние причины - все разрушительные факторы окружающей среды - плохая экологическая ситуация, хроническое отравление организма, вредные излучения (ионизирующее, СВЧ и т.д.), вредные воздействия шума, пыли, прием некоторых иммуносупрессивных и гормональных препаратов.
Внутренние причины - вторичные иммунодефицитные и иммунодепрессивные состояния в данном случае гораздо более многочисленны и разнообразны:
- детский возраст, до 1 года, особенно если при рождении была низкая масса тела, когда к физиологическому иммунодефициту добавляется недостаток питания (или искусственное вскармливание);
- беременность и лактация - несут за собой физиологическую иммуносупрессию, нередко сочетаются с железодефицитной анемией;
- хронический дефицит питания, белков, микроэлементов, витаминов или воды;
- травмы, операции, длительное восстановление после них;
- хронические инфекции (бактериальные, вирусные, грибковые) практически все очень сильно влияют на иммунитет (хронические гепатиты, гломерулонефриты, туберкулез, краснуха и т.д. Особенно, конечно же, ВИЧ);
- гельминтозы - вызывают и усиливают вторичные иммунодефицитные состояния (аскаридоз, трихинеллез, токсоплазмоз);
- потери плазмы - кровопотери, ожоги, поражения почек;
- злокачественные онкологические образования;
- сахарный диабет, гипер- и гипотиреоз;
- аутоиммунные патологии (ревматоидный артрит, склеродермия, системная красная волчанка и т.д), при них собственная иммунная система нацеливается против своих же органов и систем;
- прием некоторых видов лекарственных препаратов (циклоспорин, карбамазепин, вальпроат, азатиоприн, кортикостероиды, цитостатики, антибиотики);
- хроническая кровопотеря (например, при язвенной болезни желудочно-кишечного тракта);
Как мы видим, вторичные иммунодефицитные состояния имеют совершенно различное происхождение. Их вызывают и экзогенные, и эндогенные факторы. Они чрезвычайно широко распространены и сопутствуют как некоторым физиологическим, так и многим патологическим процессам. Так, в результате инфекций, стресса, неблагоприятных факторов внешней среды и особенно их сочетания, возникают вторичные иммунодефицитные состояния.
Патофизиология: основой проявлений вторичных иммунодефицитов является гибель клеток иммунной системы, которая происходит двумя путями. Первый - по типу некроза, когда клетки гибнут из-за повреждения мембраны, и второй - по типу апоптоза, гибель тогда происходит в результате деградации ДНК под действием собственных ферментов. Также нередко вторичные иммунодефицитные состояния появляются из-за нарушения баланса клеток иммунной системы, например хелперных и супрессорных.
Диагностика
- Анамнез, жалобы, изучение наследственности.
- Определение в крови Т-лимфоцитов, активности и числа фагоцитов, спектра иммуноглобулинов.
- Тест на наличие ВИЧ, гепатитов, гельминтов и т.д.
- Протеинограмма.
- Выявление хронических инфекций.
Все исследования назначает специалист.
Лечение
Тактика лечения зависит напрямую от причины, вызвавшей вторичные иммунодефицитные состояния. Примеры терапии:
- При действии неблагоприятных факторов (например, ионизирующего излучения) поможет только их устранение и иммунокоррекция.
- При недостатке питания, белка или витаминов - добавление их в рацион.
- При беременности и лактации - прием дополнительных витаминов и микроэлементов, лечение анемии (если имеется).
- При хронических инфекциях и гельминтозе - в первую очередь санация инфекционных очагов и потом уже иммунотерапия.
- При аутоиммунных заболеваниях необходима стойкая их ремиссия, поэтому проводится курсовая гормонотерапия.
- Как симптоматическое лечение - заместительная терапия. Например, интерфероны, интерлейкины, цитокины, плазма.

В заключение
Первичные и вторичные иммунодефицитные состояния имеют совершенно разное происхождение, поэтому и проявляются в разном возрасте.
При этом патофизиологические механизмы у них очень сходные и идут всего несколькими путями. И если первичные иммунодефициты сложно поддаются терапии из-за дефекта генома, то вторичные вылечить вполне реально. Для этого необходимо лишь установить причину, по которой выпало звено иммунитета. Особенно гибко, в этом плане, вторичное иммунодефицитное состояние у ребенка - при своевременной коррекции прогноз в большинстве случаев очень благоприятный.
Читайте также:


