Спондилит при синдроме рейтера
1) Не могли бы Вы рассказать о последних достижениях в лечении таких ревматических заболеваний, как спондилоартрит, болезнь Бехтерева, синдром Рейтера? Это правда, что в Штатах сейчас ревматические заболевания успешно лечат антибиотиками? К кому у нас, в России можно обратиться за помощью (пусть даже это будет неотработанная еще методика лечения)? Буду рад получить любую информацию. Спасибо заранее за отклик.
1. Немного о терминологии. Спондилоартрит это группа заболеваний. Сюда в ходит и боолезнь Бехтерева, Псориатическая спондилоартропатия, реактивные артриты ( в том числе и болезнь Рейтера) и еще ряд заболеваний.Есть некоторое сходство в течении этих заболеваний, но тактика лечения различная.
2. Болезнь Бехтерева и синдром Рейтера входят в эту группу заболеваний. Это разные заболевания с разным терапевтическим подходом. Каждому из этих заболеваний будет посвящен отдельный выпуск рассылки.
2) Мне 36 лет, болезнь Бехтерева 4 года, СОЭ держится в пределах 39-56 ЕД, принимаю индометацин и сульфасалазин постоянно, вчера, чтобы снять длительную активность, мне сделали метипред капельно, на утро сильно покраснело лицо и область декольте. Посоветуйте, что мне делать с этим.
1.На всякий случай, я бы подвергнул ревизии диагноз. Болезнь Бехтерева в чистом классическом виде протекает более благоприятно. Значит, нужно исключать смешанную форму с другим заболеванием или схожее заболевание. Это принципиально. Может быть трубуется применять совершенно другие принципы терапии. Сколько вы уже принимете сульфасалазин? Может быть он не работает. Может быть в Вашем случае нужен другой базисный препарат (например, метотрексат). Метотрексат при грамотном, осторожном применении под наблюдением врача показал себя как король базисных препаратов. Вопросы назначения базисных препаратов нужно решать при очном осмотре, или обсуждать напрямую с лечащим врачом. Тоже можно сказать и о изменении или уточнении диагноза.
2. Реакция на введение метипреда вполне закономерная, встречается нередко. Возможно вмешательство не требуется. По мере уменьшения концентрации препарата в крови реакция исчезнет. Однако очное наблюдение врача необходимо.
3. Если необходимы более конкретные рекомендации, опишите историю заболевания, пришлите данные исследований, анализов, описание рентгеновских снимков (всех снимков). Тогда будем решать, что делать.
3) Можно ли лечить болезнь Бехтерева рекламируемым препаратом ИНОЛТРА
Правильнее сказать не лечить болезнь Бехтерева, а применять при болезни Бехтерева. Это не одно и тоже. Лечение этого недуга не может заключаться в назначении какого-то одного-двух препаратов. Для успеха нужна программа терапии и комплекс лечебно-оздоровительных мероприятий, назначаемый индивидуально. Инолтра, исходя из состава, может быть полезна при болезни Бехтерева. Состав действительно хорошо продуман. Однако ее высокая стоимость не делает целесообразным прием этой биологически активной добавки. Около 15 моих пациентов, принмимавших инолтру в течение полугода (по своей инициативе), не получили никакого положительного результата. Возможо им попалась подделка. Однако, в таком случае, я не видел пациентов, принимавших настоящий препарат.
4) Уважаемый Георгий Юрьевич, большое спасибо за ваш ответ на мой вопрос. Разрешите задать еще. О чем говорит высокий интерфероновый статус при болезни Бехтерева (хотя я сомневаюсь в правильности диагноза) Мне кажется что проблема началась после травмы.
Необходимо оценивать всю иммунологическую карту. Болезнь Бехтерева, обязательно сопровождается определенными иммунологическими оклонениями. Если Вы сомневаетесь в диагнозе и живете в Москве, могу помочь.
5) Ревматологу:
1.Скажите пожалуйста, может ли болезнь Бехтерева сопровождаться пониженным гемоглобином
2.Подскажите какие анализы(иммуные) необходимо иметь для уточнения диагноза б-зни Бехтерева Спасибо
Сниженный гемоглобин не является характерным признаком болезни, однако и не противоречит диагнозу. Существуют критерии диагностики болезни Бехтерева.(http://medicinform.net/revmo) Как видно, лабораторные показатели имеют не главное значение. В спорных случаях необходимо сделать исследование на антиген гистосовместимости HLA-B27, а также необходимы ислледования, исключающие сходные заболевания. Объем остальных исследований определяется индивидуально.
6) Посоветуйте пожалуйста хорошего специалиста по болезни Бехтерева в Санкт-Петербурге
Лечение болезни Бехтерева зависит в большей степени от усилий, прилагаемых самим пациентом, чем от одаренности врача. Мое мнение, что болезнь Бехтерева можно с успехом лечить под наблюдением районного ревматолога. В СПб, насколько мне известно, хорошая ревматологическая служба. Прием лекарственных препаратов важен, но это не самое главное. Первое - организация ритма жизни, сбалансированного питания. Далее - ежедневные занятия физкультурой, лечебный массаж (именно лечебный, а не спортивный), физиотерапевтическое лечение и, наконец, санаторно-курортное лечение ежегодно. Все вышеперечисленное и является камнем преткновения. Многие желают избавиться от проблем без особых усилий с помощью универсальной таблетки, схемы лечения. Я еще не видел ни одного пациента с болезнью Бехтерева, который бы получил стойкую ремиссию без вышеуказанных мероприятий. Медикаменозная терапия не приводит к полной ремиссии и может использоваться
1. как временная необходимость на период реабилилитации.
2. при обострении.
3. как поддерживающая терапия у пациентов с тяжелым течением.
4. у "ленивых" пациентов.
7) Моему сыну полтора года.У него возникают боли в коленях и тазобедренном суставе по утрам,наблюдается такая скованность всего тела,что ребенок не может самостоятельно перевернуться на другой бок,не дается переодеть штанишки.Боль снимаю натиранием спировым настоем чеснока и мазью Биопин.В течение дня ребенок "расхаживается",но после сна опять встает с трудом,подтягиваясь на руках за спинку кровати.После натирания в течении 3-4 дней сильная боль снимается и ребенок "оживает".Затем примерно через месяц все повторяется.Так было уже три раза. Проверялись в инфекционной больнице на рак кости и полиемилит(прививка сделана по плану и без осложнений)-не подтвердилось.Затем консультировались у ортопедов-изменений в суставах нет
Советую показать вашего ребенка детским ревматологам для исключения заболевания из группы серонегативныз спондилоартропатий. В эту группу входят Болезнь Бехтерева, псориатическая артропатия и некоторые другие. Менее вероятны, но возможны другие ревматологические заболевания в том числе и ревматоидный артрит.
8) У мужа болезнь Бехтерева с 1992 г. Ему 39 лет. Хотим завести ребенка, но боимся, что болезнь перейдет по наследству. Где и какие надо сделать исследования, чтобы как можно точнее узнать вероятность передачи болезни по наследств ребенку, которого мы планируем? Можно ли ему вообще иметь детей?
По наследству может передаться не болезнь, а предрасположенность к ней. Точных цифр, как вы понимаете, никто вам не даст. Приведу пример. Если вам скажут, что вероятность примерно 30%. Как определить где окажетесь вы в 30 процентах риска или в 70 отсутствия такового? Мое мнение, что ребенка планировать можно. Вы где-нибудь видели здоровых родителей которые "ничего не передают" по наследству? Если подходить с позиций генетической чистоты, нужно отказать в возможности иметь детей преобладающему большинству семейных пар. Болезнь Бехтерева, на мой взгляд не та болезнь, которая может служить препятствием к планированию ребенка.
Коронавирус, гепатит, малярия: чем можно заразиться при укусе комара?
При реактивном артрите у больных возникают клинические проявления в виде триады симптомов, затрагивающих костно-мышечную, мочеполовую системы и зрение — синдром Рейтера. Впервые заболевание описал Рейтер, наблюдая симптомы у военных, заболевших во время эпидемии кишечной инфекции в 1916 г. Что представляет из себя синдром Рейтера и у кого он может проявиться?

Синдром Рейтера: причины и патогенез
Синдром Рейтера провоцируют урогенитальные и кишечные инфекции, вызываемые внутриклеточными паразитами (хламидиями, микоплазмами, риккетсиями) и грамоотрицательными палочковидными бактериями (сальмонеллами, иерсиниями, шигеллами ).
Он обычно проявляется у генетически предрасположенных лиц (почти у 90% больных был обнаружен антиген HLA В27), а также у тех пациентов, в анамнезе которых имеются ревматизм, анкилозирующий спондилоартрит, псориатический артрит — все эти патологии также имеют наследственный характер.
Вероятность болезни выше, если она диагностировалось у родственников по прямой линии. Заболевают чаще всего молодые мужчины от 20 до 40 лет. Иногда возможен синдром Рейтера и у детей — причинами являются врожденный хламидиоз (микоплазмоз, шигеллез и пр.), переданный больной матерью в период беременности, кишечные инфекции.
В патогенезе присутствуют:
- поражение суставов;
- воспаление слизистых (иногда радужных) оболочек глаз и мочеполовых путей;
- аутоиммунные признаки.
Самое распространённое заболевание, которое может проявиться в синдроме Рейтера — это хламидиоз (БППП — болезнь, передающаяся половым путём). Инструментальная диагностика (в частности соскобы из уретры) показали, в основном, наличие у заболевших хламидий.
Также причиной СР может стать острый энтероколит на почве заражённых бактериями продуктами, например, мяса, молока, яиц. Наиболее часто встречается сальмонеллез — опасное эпидемическое заболевание, способное привести к смертельному исходу. Вспышки кишечных инфекций наблюдаются в основном в летнее жаркое время.
Синдром Рейтера: симптомы, диагностика и лечение
Клинические проявления СР:
- уретрит;
- реактивный артрит;
- глазные патологии (преимущественно конъюнктивит).
Это своего рода классика синдрома Рейтера. Попутно могут наблюдаться:
- кожные изменения — кератодермия (пятна на отдельных участках кожи);
- гиперкератоз (разрастание рогового слоя кожного эпидермиса);
- отеки, багрово-синюшный цвет;
- паренхиматозные воспаления в сердечном миокарде, печени, почках;
- поражения аорты;
- заболевания ЦНС и др.
Начальные признаки синдрома Рейтера — это в основном уретрит и конъюнктивит.
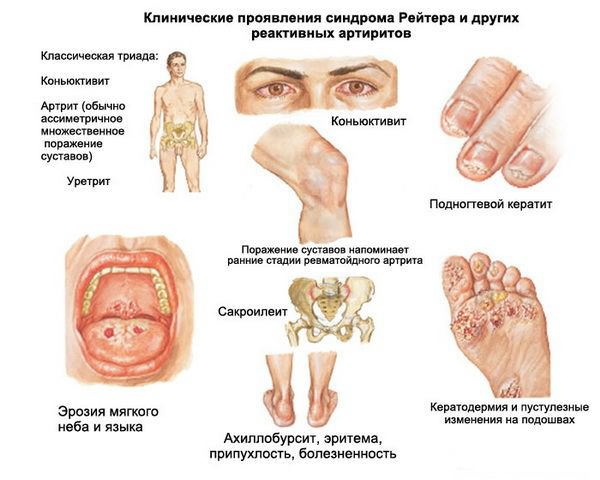
Уретрит при синдроме Рейтера обычно проявляется в скором времени после незащищенного полового контакта в виде:
- обильных гнойных выделений из уретры (такая картина наблюдается при остром уретрите);
- дизурии (болезненного мочеиспускания);
- чувства жжения и других неприятных ощущений при мочеиспускании, в основном в утреннее время.
Острая форма уретрита быстро переходит в затяжную хроническую со стертыми признаками, из-за чего поставить правильный диагноз становиться порой непросто. Анализы сдавать нужно именно при обострениях, в противном случае посев соскоба не всегда оказывается информативным.
У мужчин и женщин уретрит протекает несколько по-разному в плане осложнений:
- у мужчин уретрит осложняется простатитом;
- у женщин симптомы синдрома Рейтера при уретрите проявляются в воспалении цервикального канала и маточных придатков (цервиците и аднексите).
Синдром Рейтера поражает чаще всего слизистые оболочки обоих глаз, вызывая двухсторонний конъюнктивит.
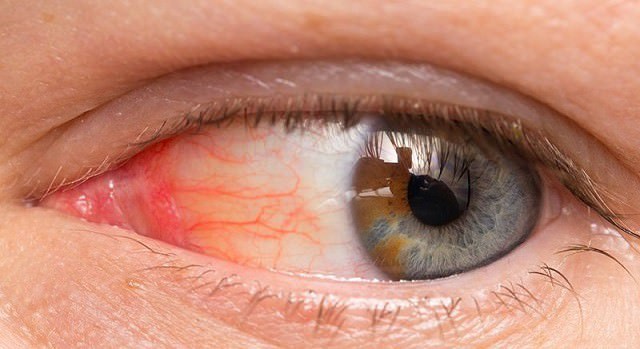
Он довольно быстро проходит. Порой может наблюдаться иридоциклит (поражение радужной оболочки), что проявляется симптомами:
- ухудшения зрения;
- изменения цвета радужной оболочки;
- помутнения стекловидного тела;
- сужения зрачка;
- слезотечения;
- светобоязни.
Суставные признаки обычно запаздывают: после проявления острого уретрита до первых симптомов артрита может пройти от одной до четырёх недель.
Обострение артрита сопровождается:
- высокой температурой (от 38 до 40);
- отеками вокруг суставов;
- утолщением и изменением цвета кожи;
- болевыми симптомами.
В основном поражаются суставы стоп. На фото — типичные признаки артрита стопы при синдроме Рейтера: сосискообразные пальцы, багровый цвет кожи.
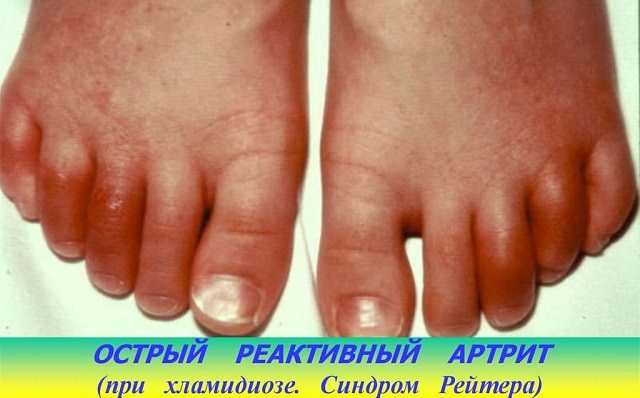
Суставные проявления несимметричны: поражаются одноименные суставы не на обеих конечностях, а на одной. При хроническом течении развивается полиартрит, спондилоартрит (часто в форме болезни Бехтерева).
Типичные суставные патологии при синдроме Рейтера:
- пяточный бурсит;
- сухожильный тендовагинит, в основном, ахиллова сухожилия;
- изредка сакроилеит и боли в пояснично-крестцовой области.
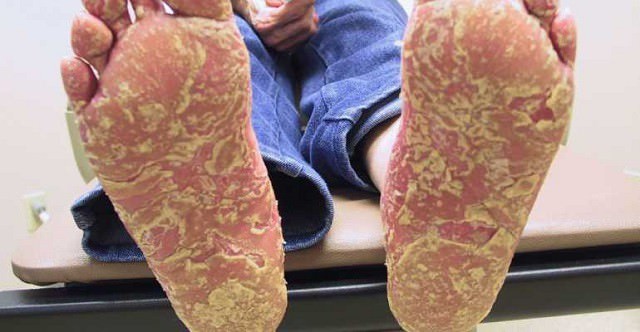
Кожные симптомы наблюдаются в остром периоде патологии. Наиболее характерны при болезни Рейтера кератодермия, гиперкератоз, кожная сыпь и эрозии слизистых оболочек.
- Кератодермия проявляется в красных пятнах, чаще всего на подошвах или ладонях, которые со временем начинают выступать над поверхностью кожи (это говорит о начале гиперкератоза — уплотнении эпидермиса). Кератодермические очаги могут сливаться в одно крупное пятно.
- Сыпь при СР псориатического типа (с шелушением и образованием чешуи на кожи). Также возможны расслоение и ломкость ногтей (ногтевой кератит).
- Эрозии появляются в основном на слизистой оболочке рта, на языке, головке пениса (у женщин — на слизистой оболочке половых губ, влагалища, шейки матки). Они обычно безболезненны и проходят самостоятельно по окончанию обострения.
На фото: кератодермия.
Хроническая форма болезни Рейтера может проявляться:
- в мышечной атрофии;
- паховом лимфадените;
- сердечных патологиях (миокардите, перикардите, нарушениях проводимости, аритмии);
- заболеваниях аорты (воспаление, недостаточность клапанов);
- почечных поражениях (пиелонефрите, гломерулонефрите; амилоидозе);
- болезнях ЦНС (полинейропатиях, энцефаломиелите);
- расстройствах психики (депрессиях, остром психозе).
Длительность течения синдрома Рейтера — три-четыре месяца, после чего наступает либо выздоровление, либо сглаживание клинических признаков и переход болезни в хроническую форму.
Предварительный диагноз можно установить уже по классической триаде признаков (уретрит, воспаление конъюнктивы, боли и отеки суставов).
Степень выраженности симптомов различна:
- например, могут почти отсутствовать или быть скудными выделения из уретры;
- может быть слабо выраженным конъюнктивит.
Никакими сглаженными признаками не стоит пренебрегать:
- даже при слабой пиурии нужно взять соскоб из уретры и исследовать продукты секреции предстательной железы у мужчин;
- у женщин необходимо исследование мазка из цервикального канала.
Производится бактериологический посев взятого с поверхностей слизистых оболочек соскоба и определение вида возбудителя болезни.
Общий и биохимический анализ крови показывают такую картину:
- умеренно выраженный лейкоцитоз (10 — 12 тыс. в мкл) со сдвигом формулы влево;
- значительное повышение СОЭ;
- повышенные показатели фибриногена и альфа-глобулина-2;
- отсутствие (чаще всего) ревматоидного фактора.
Для диагностики суставных признаков проводится рентгенология. На снимках при синдроме Рейтера обычно наблюдаются:
- распространенный остеопороз;
- пяточные шпоры;
- эрозии (чаще в области плюснефаланговых суставов);
- остеофиты тазовых костей (подвздошной, лобковой, седалищного бугра).
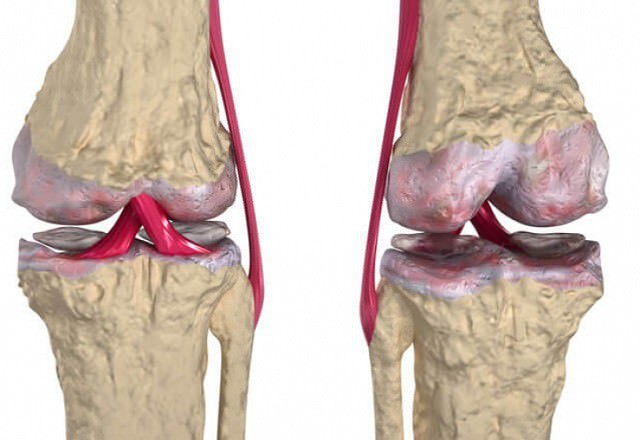
Забор кусочка ткани синовиальный оболочки (биопсия) показывает признаки воспалительного процесса (острого или подострого). При хроническом СР в синовиальная оболочка гипертрофирована и воспалена, как при ревматоидном артрите.
Воспаление периартикулярных тканей подтверждается анализом синовии: в ней преимущественно обнаруживаются нейтрофилы. Другие признаки артрита, в частности ревматоидный фактор, лабораторными методами подтверждаются редко.
Синдром Рейтера нужно отличать в первую очередь от специфических видов артрита, в частности гонококкового, и болезни Бехтерева.
Отличительные признаки гонококкового артрита
- Гонококковый артрит (ГА) не сопровождается таким важным симптомом из классической триады, как конъюнктивит (хотя и уретрит, и суставные проявления при нем имеются).
- Нет при нем также кератодермии и гиперкератоза, отсутствует фактор наследственности — антиген HLA В27.
- Применение антибиотиков пенициллиновой группы оказывается весьма эффективным при ГА, в то время как при синдроме Рейтера такая терапия неэффективна.
Отличительные признаки болезни Бехтерева (анкилозирующего спондилоартрита)
На ранней стадии болезни Бехтерева провести разграничительную диагностику довольно трудно, так как патология начинается с пояснично-крестцового отдела и может сопровождаться поражением мелких суставов.
- Для системного полиартрита при б. Бехтерева характерно симметричное поражение суставов (при СР оно несимметричное).
- При анкилозирующем спондилоартрите происходит тотальное поражение позвоночника с такими проявлениями, как обездвиженность и сильные деформации. Для синдрома Рейтера характерен сакроилеит и умеренные боли в зоне поясницы и крестца.
- При появлении симптомов урогенитальные инфекций назначают приём тетрациклина в дозе 1.5 — 2 мл в день. Некоторые специалисты считают, что его назначение в первые же дни болезни позволяет даже предотвратить артрит, впрочем, такое мнение разделяют далеко не все. Если суставные признаки все-таки проявились, терапию тетрациклином продолжают в той же дозе на протяжении полутора-двух месяцев. Затем постепенно снижают дозировку до полной отмены препарата. Другие антибиотики — ципрофлоксацин, эритромицин, доксициклин, офлоксацин, клатримицин.
- Помимо этиотропного лечения, проводят симптоматическое:
- НПВС (диклофенак, индометацин, нимесил и др,);
- внутрисуставные инъекции ГКС (преднизолон, дексаметазон);
- при системных признаках (паренхиматоз внутренних органов, миокардит, поражения аорты ) назначают приём ГКС внутрь.
- Хронический синдром Рейтера, который принимает стойкое длительное течение, лечат назначением следующих препаратов:
- хинолина и его аналогов (плаквенила или делагила);
- солей золота;
- при наличии аутоиммунных признаков — иммунодепрессантов.
Профилактика синдрома Рейтера
Общие рекомендации по профилактики касаются:
- соблюдения личной и бытовой гигиены;
- исключения беспорядочных незащищенных половых связей;
- своевременного лечения всех мочеполовых и кишечных инфекций;
- употребления свежих продуктов питания, прошедших правильную термическую обработку (не следует доверять сырокопченым мясным изделиям, сырому молоку, сырым яйцам).
Хотя болеют синдромом Рейтера преимущественно мужчины, носителями инфекции являются и мужчины, и женщины, причем у последних она может быть в скрытой форме. Хронический хламидиоз у женщин может практически ничем не проявлять себя, кроме хронических выделений из влагалища. Анализ обычного мазка как правило ничего не показывает: нужно делать именно соскоб с шейки матки, чтобы произвести бактериологическое обследование.
Женщины нередко машут рукой на свои гинекологические проблемы, слушая мнения подруг, дескать, у всех так. Они не осознают, что могут быть разносчиками опасной инфекции, ведь синдром Рейтера может поражать сердце, аорту, печень и почки и даже стать причиной смерти. Конечно, к таким последствиям болезнь приводит не сразу, а лишь в том случае, когда тревожные симптомы игнорируются годами.
Помимо заражения половых партнеров, возникает ещё большая опасность:
Хламидиоз у беременной женщины может привести к появлению на свет уже зараженного хламидиями ребёнка. Не факт, что у него проявится синдром Рейтера, если нет генетической предрасположенности. (Шанс заболеть СР при отсутствии антигена HLA В27 не превышает 8%). Но такой ребёнок будет переносчикам возбудителя и может заболеть хламидиозом.
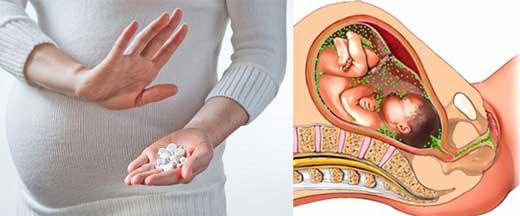
Поэтому сейчас каждая беременная женщина в обязательном порядке сдаёт анализы на хламидии и другие серьёзные инфекции, которые могут передаваться половым или гематогенным путём (гонорея, сифилис, ВИЧ-инфекция, кандидомикоз, трихомониаз и др.).
Если обнаружилась инфекция у мужчины или женщины, они должны поставить в известность своего партнёра, чтобы он лечился тоже. Это нужно сделать в первую очередь, ведь у человека, возможно, в крови антиген HLA В27, и тогда он почти со 100%-й вероятностью заболеет синдромом Рейтера.
*Импакт фактор за 2018 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.
Читайте в новом номере
The onset of axial spondylitis against the background of Reiter’s syndrome (a clinical case)
N.A. Besedovskaya 1,2 , A.I. Zagrebneva 1,2
1 Municipal Clinical Hospital № 52, Moscow
2 Pirogov Russian National Research Medical University, Moscow
Reactive arthritis (ReA) is a sterile inflammatory disease of the musculoskeletal system, induced by infections of extraarticular localization, especially the genitourinary or intestinal tract, which is part of the group of seronegative spondyloarthropathies (SS). A set of symptoms, including urethritis, arthritis, conjunctivitis , is called the “oculo-urethro-synovial syndrome” or “Reiter’s syndrome”.
Представлен клинический случай дебюта анкилозирующего спондилита, развившегося на фоне острой хламидийной инфекции, — окуло-уретро-синовиального синдрома.
Пациент А., 32 года, поступил в неврологическое отделение ГКБ № 52 в июле 2016 г. с жалобами на боли в поясничном отделе позвоночника, в области левого тазобедренного сустава и левой ягодичной области.
Из анамнеза известно, что заболел остро с середины июля, когда отметил появление острых болей в нижней части спины, нарушение мочеиспускания (болезненность и зуд). Амбулаторно выявлен положительный титр антител IgM к Ch. trachomatis. У пациента отмечалось повышение температуры тела до 38 °С, боли в области левого тазобедренного и левого коленного суставов. Проводилась терапия препаратом бензилдиметил[3-(миристоиламино)пропил]аммоний хлорид моногидрат — без значимого эффекта; антибактериальная терапия на амбулаторном этапе: доксициклин 100 мг 2 р./день (отменен ввиду неэффективности), левофлоксацин 500 мг/день перорально однократно (отменен в связи с возникновением болевого синдрома в области правого ахиллова сухожилия), азитромицин 500 мг 2 р./день перорально в течение 5 дней (отменен ввиду неэффективности). По данным магнитно-резонансной томографии (МРТ) пояснично-крестцового отдела позвоночника, выполненного амбулаторно, выявлен отек костного мозга L5–S1, грыжи дисков L4–L5, L5–S1, в связи с чем пациент был госпитализирован в неврологическое отделение. Клиническая картина была расценена как дорсопатия, корешковый синдром.
Проводилась терапия с применением смеси: лидокаин 4 мг + дексаметазон 8 мг + 0,9% натрия хлорид 200 мг — парентерально. На фоне проводимой терапии значимого эффекта не было отмечено. Попытка проведения мануальной терапии прекращена ввиду выраженного болевого синдрома. В связи с наличием в клинической картине лихорадки, болей в нижней части спины, неэффективностью проводимой терапии пациент консультирован ревматологом — диагностирован синдром Рейтера. Пациент был переведен в ревматологическое отделение для дальнейшего дообследования и лечения.
При осмотре состояние больного средней тяжести. Инъецированные конъюнктивы обоих глаз. Лихорадка до 38 °С. Пациент в связи с выраженным болевым синдромом
в области нижней части спины, левого тазобедренного, левого коленного суставов и правого голеностопного сустава самостоятельно не передвигается. Пальпация крестцово-подвздошных сочленений (КПС) резко болезненна слева. Ограничений объема движений в позвоночнике не отмечалось (BASMI 0 баллов). Болезненность при пальпации большого вертела бедренной кости слева, ахиллова сухожилия справа. Отмечались дефигурация и боль при пальпации пястно-фалангового сустава III пальца правой кисти, левого коленного сустава, правого голеностопного сустава с ограничением объема движений в них. Болезненность и ограничение объема движений в области правого плечевого сустава. Оценка по шкале BASDAI — 5,2.
По лабораторным данным при поступлении в отделение отмечалось повышение уровня С-реактивного белка (СРБ) до 245,6 мг/л, СОЭ до 54 мм/ч, лейкоцитоз до 15,7×10 9 /л с нейтрофильным сдвигом, тромбоцитоз до 403,0×10 9 /л, интерлейкин-6 (ИЛ-6) 57,3 пг/мл, повышение уровня α1- и α2-фракций белков до 8,6% и 16,7% соответственно. Выполнялись посевы крови трехкратно — роста микрофлоры не выявлено. При осмотре офтальмологом диагностирован острый конъюнктивит обоих глаз. За время наблюдения в стационаре проведен неоднократный осмотр урологом — подтвержден диагноз хламидиоза с развитием уретрита, острого простатита.
Проводилась комбинированная терапия: кларитромицин 500 мг 2 р./день парентерально, нимесулид 100 мг 2р./день, сульфасалазин с постепенным увеличением дозы до 2 г/день перорально. В связи с неэффективностью (лихорадка, активный суставной синдром, высокая воспалительная активность) кларитромицин заменен на комбинацию: моксифлоксацин 400 мг/день и амоксициллин + сульбактам 1,5 г 3р./день — парентерально. На фоне проводимой терапии сохранялась температура тела до 37,7 °С.
По поводу выпота в верхнем завороте левого коленного сустава выполнена пункция с получением резко воспалительной синовиальной жидкости. При посеве синовиальной жидкости роста микрофлоры не выявлено. По данным цитологического исследования синовиальной жидкости: нейтрофилы 60–70 в поле зрения, синовиоциты 18–20 в поле зрения, атипичные клетки не обнаружены. В течение 2-х суток жидкость в области верхнего заворота левого коленного сустава накопилась вновь до прежнего объема, выполнена повторная пункция с эвакуацией около 60 мл резко воспалительной синовиальной жидкости, с последующим введением 20 мг триамцинолона в разведении с 0,25% новокаином 10 мл. Отмечена положительная динамика в виде нормализации температуры тела, регресса экссудативных изменений и болевого синдрома в области левого коленного сустава. По данным МРТ пояснично-крестцового отдела позвоночника: МР-картина спондилоартроза поясничного отдела позвоночника с грыжами межпозвонковых дисков L4–L5, L5–S1 с давлением на дуральный мешок и сужением левых корешковых отверстий. Реактивный отек костного мозга тел L5, S1 позвонков. Выявлен сакроилеит слева.
Учитывая клиническую картину и МР-данные, заподозрили дебют аксиального спондилита, протекающего по септическому варианту. Решено было выполнить пульс-терапию метилпреднизолоном 1000 мг трижды. Антибактериальная терапия продолжена в прежнем объеме. На фоне проводимой терапии отмечен выраженный положительный эффект в виде нормализации температуры тела, регресса синовитов, болевого синдрома в области суставов, пациент стал передвигаться самостоятельно в пределах отделения и территории больницы. По лабораторным данным отмечена выраженная положительная динамика в виде уменьшения маркеров воспаления: СРБ — до 42,61 мг/л, СОЭ — до 20 мм/ч, ИЛ-6 — до 2,89 пг/мл. Однако на фоне отмены глюкокортикостероидов (ГКС) через сутки отмечены возобновление лихорадки, рецидив артритов правого голеностопного сустава, левого коленного сустава и вовлечение правого коленного сустава с ограничением объема движений в них. Была возобновлена терапия ГКС в дозе 32 мг/день перорально. На этом фоне нормализовалась температура тела, отмечено уменьшение выпота в области голеностопного сустава справа, регресс артрита правого коленного сустава. Сохранялся болевой синдром в области поясничного отдела позвоночника, больше слева, при перемене положения туловища в постели и при ходьбе. Пациент выписан с рекомендациями продолжить прием метилпреднизолона 32 мг/день перорально в течение месяца без снижения дозы, далее постепенно снизить дозу до полной отмены, продолжить терапию доксициклином 100 мг 2 р./день (суммарно в течение 21 дня), нимесулидом 100 мг 2 р./день постоянно, сульфасалазином 2 г/день.
Пациент был консультирован главным ревматологом г. Москвы профессором Е.В. Жиляевым, которым рекомендовано увеличить дозу нимесулида до 200 мг 2 р./день, продолжить прием ГКС, доксициклина, наблюдение в динамике.
В дальнейшем у пациента через 5 мес. от дебюта заболевания развился односторонний увеит, подтвержденный офтальмологом. При повторной МРТ выявлено увеличение объема отека костного мозга в области КПС слева. Выполнен анализ крови на антиген HLA-B27, который оказался положительным.
От применения метотрексата и генно-инженерных препаратов пациент категорически отказался. На фоне терапии ГКС 32 мг/день с постепенным снижением дозы до полной отмены, нимесулидом 400 мг/день, сульфасалазином 2 г/день отмечены положительная динамика в виде уменьшения болевого синдрома в поясничном отделе позвоночника, области КПС, регресс экссудативных изменений и болевого синдрома в области суставов, уменьшение скованности, нормализация уровня СРБ, СОЭ.
При наблюдении в течение года динамики лабораторных данных за последние 6 мес. более не отмечалось, показатели сохранялись в пределах нормы. Проведена постепенная деэскалация дозы ГКС до полной отмены, уменьшена доза нимесулида до 100 мг 2 р./день, сульфасалазин отменен в связи с отсутствием эффекта.
В настоящее время по лабораторным данным уровень СРБ — 2,45 мг/мл, СОЭ — 2 мм/ч. По данным МРТ КПС от августа 2017 г. — минимальные проявления субхондрального остеосклероза преимущественно слева. В области средних и дистальных отделов левого КПС сохраняется повышенный МР-сигнал преимущественно в режиме STIR, незначительно повышен в режиме Т2-ВИ и значительно снижен в режиме Т1-ВИ с динамикой. По данным МРТ всех отделов позвоночника признаков спондилита не выявлено.
Читайте также:


