Сравнительная характеристика кишечных инфекций
Арина Александровна Исак
Сравнительная характеристика острых кишечных инфекций у детей
— инфекционное заболевание, вызванное ротавирусами. Является наиболее частой причиной диареи у детей.
Путь инфицирования: источником заболевания является человек с острой формой манифестной инфекции, либо вирусоноситель, выделяющий возбудителя во внешнюю среду вместе с фекалиями. Наибольшая концентрация вирионов в кале фиксируется в первые 3-5 дней заболевания. Именно этот период считается самым опасным в эпидемиологическом отношении. Нередко источником заражения детей раннего возраста становятся их собственные матери, инфицированные ротавирусом. В более старшем возрасте заражение происходит в детских коллективах.
Возбудитель: ротавирус из семейства реовирусов. Вирус способен на протяжении нескольких месяцев сохранять свою жизнеспособность на объектах внешней среды, переносит воздействие эфира и кислот, относительно устойчив к дезинфектантам, быстро погибает при нагревании. Ротавирусная инфекция чаще всего встречается в зимне-весенний период. В то же время спорадические вспышки заболевания могут регистрироваться на протяжении всего года.
Инкуб. период: 1-4 дня (чаще 12 часов или сутки).
Карантин: самый заразный период – на пике болезни. Болеющего изолируют – сажают на карантин. Важно не подпускать больного к не привитым детям. Карантин по кишечной инфекции должен иметь сроки не меньше 7 дней. Если заболевший малыш их детского сада, группу закрывают на неделю.
Интоксикация: от боли в животе при интоксикации принимают обезболивающие средства, назначенные врачом.
-- недуг, который поражает тонкую кишку и слизистую оболочку желудка, что провоцирует развитие соответствующей симптоматики. Чаще всего диагностируется инфекционная природа этого заболевания, однако не исключаются и другие этиологические факторы, в том числе и отравление токсическими веществами.
Путь инфицирования: алиментарный – провоцируется развитие такой формы недуга систематическим перееданием, причём преобладает острая и слишком солёная пища, которая раздражает кишечник, злоупотребление суррогатами; острый инфекционный гастроэнтерит – провоцирующим фактором выступает определённый вирус (сальмонелла, ротавирус, норовирус); аллергический – при непереносимости определённых продуктов питания или медикаментов; токсический – отравление ядами, тяжёлыми металлами, химическими веществами, а также ядовитыми грибами и ягодами. Несколько реже, но все же встречается неуточненная форма данной болезни.
Возбудитель: иерсинии, сальмонеллы, стафилококки, аденовирусы, ротавирусы, энтеровирусы и др.
Инкуб. период: может длиться до 5-ти дней.
Карантин: самый заразный период – на пике болезни. Болеющего изолируют – сажают на карантин. Важно не подпускать больного к не привитым детям. Карантин по кишечной инфекции должен иметь сроки не меньше 7 дней. Если заболевший малыш их детского сада, группу закрывают на неделю.
Интоксикация: от боли в животе при интоксикации принимают обезболивающие средства, назначенные врачом.
-- инфекционное заболевание, характеризующееся поражением желудочно-кишечного тракта, преимущественно толстой кишки.
Путь инфицирования: передается только от человека через загрязненные фекалиями пищу, воду, а также при контакте.
Возбудитель: бактерии рода Шигелла. При разрушении микробов выделяется токсин, который играет большую роль в развитии болезни и обусловливает ее проявления. Возбудители дизентерии отличаются высокой выживаемостью во внешней среде. В зависимости от температурно-влажностных условий они сохраняются от 3-4 суток до 1-2 месяцев, а в ряде случаев до 3-4 месяцев и даже более. При благоприятных условиях шигеллы способны к размножению в пищевых продуктах (салатах, винегретах, вареном мясе, фарше, вареной рыбе, молоке и молочных продуктах, компотах и киселях).
Инкуб. период: 1-7 (в среднем 2-3) дней, но может сокращаться до 2-12 часов.
Карантин: назначается в очаге болезни на 7 дней.
Интоксикация: вызывает поступление эндотоксина погибших шигелл в кровь больного. При поступлении бактерий в кровь развивается бактериемия. От болей применяются препараты, назначенные врачом.
-- острая кишечная инфекция, вызываемая сальмонеллами; острое инфекционное антропозоонозное заболевание.
Путь инфицирования: пищевой, при этом факторами передачи инфекции могут быть различные пищевые продукты - мясо млекопитающих, птиц, рыба, яйца и яичные продукты, молоко и молочные продукты и др. Второй путь передачи инфекции - водный, где фактором передачи является вода открытых водоемов или водопроводная вода в условиях аварийных ситуаций.
Возбудитель: многочисленные возбудители из рода сальмонелл.
Инкуб. период: колеблется от 6 часов до 2-3 суток, составляя в среднем 12-24 часа.
Карантин: 7 дней.
Интоксикация: начинается в момент разрушения возбудителей сальмонеллёза. Бактерии захватываются клетками крови и организм в попытке справиться с микроорганизмом их разрушает. В кишечник выделяется экзотоксин, который и определяет дальнейшее состояние человека. Нельзя стараться помочь человеку самостоятельно. Такое состояние является прямым показанием к госпитализации.
Характеристика деятельности педагогического работника в межаттестационный период Иванова Светлана Евгеньевна - учитель начальных классов, образование высшее. Педагогический стаж 27 лет, имеет первую квалификационную категорию,.
Характеристика игр с готовым содержанием и правилами. У каждого народа имеются игры, которые в течение веков создавались взрослыми для детей, а некоторые и самими детьми. Те и другие передавались.

Характеристика музыкального восприятия детей старшего дошкольного возраста Развитие музыкального восприятия является важнейшей задачей музыкального воспитания детей. Зная закономерности развития музыкального восприятия,.
Характеристика общего недоразвития речи ОБЩЕЕ НЕДОРАЗВИТИЕ РЕЧИ Характеристика ОНР по Левиной: ОНР– это такая форма аномалии, под которой следует понимать нарушение всей речевой.
Эпидемиология кишечных инфекций
Кишечные инфекции – группа полиэтиологичных болезней с фекально-оральным механизмом передачи и первичной локализацией возбудителя в желудочно-кишечном тракте.
Кишечные инфекции распространены повсеместно и заболеваемость некоторыми из них носит массовый характер. К настоящему времени установлено, что статистика заболеваемости и смертности при кишечных инфекциях неполная. В связи с этим в числе актуальных проблем, имеющих практическое значение, остаются поиски надежных и быстро выполняемых методик лабораторного исследования для расшифровки этиологической структуры кишечных инфекций.
Ежегодно на территории РФ регистрируют более 800 тыс. случаев заболеваний кишечными инфекциями установленной и неустановленной этиологии (табл. 1).
Таблица 1. Абсолютное число заболеваний кишечными инфекциями на территории Российской Федерации в 2000-2010 гг.
| Нозологическая форма | Ежегодно регистрируемое число заболевших кишечными инфекциями | ||||||||||
| 2000 г. | 2001 г. | 2002 г. | 2003 г. | 2004 г. | 2005 г. | 2006 г. | 2007 г. | 2008 г. | 2009 г. | 2010 г. | |
| Брюшной тиф | |||||||||||
| Сальмонеллезы | 59 277 | 52 805 | 49 575 | 48 956 | 44 936 | 42 174 | 45 692 | 50 826 | 50 879 | 49 966 | 50 726 |
| Шигеллезы | 180 182 | 80 448 | 68 327 | 36 092 | 25 803 | 17 594 | |||||
| ОКИ с установленной этиологией, в том числе вызванные: | 109 551 | 114 857 | 122 411 | 127 830 | 133 937 | 141 122 | 147 301 | 164 012 | 181 871 | 196 168 | 223 287 |
| - ротавирусами | 13 624 | 17 372 | 20 729 | 25 111 | 33 215 | 38 454 | 46 166 | 52 092 | 69 987 | 102 192 | |
| - кампилобактерами | |||||||||||
| - энтеропатогенной кишечной палочкой | 17 136 | 16 427 | 16 818 | 16 741 | 15 920 | 16 447 | 14 549 | 15 727 | 14 654 | 16 684 | 16 888 |
| - иерсиниями | 3 507 | 2 620 | 2 434 | 2 216 | 2 492 | 3 180 | 2 727 | 2 291 | 2 572 | ||
| Вирусный гепатит А | 83 703 | 115 222 | 67 193 | 40 620 | 43 367 | 43 443 | 22 468 | 14 637 | 10 312 | 8 944 | |
| ОКИ с неустановленной этиологией | 460 929 | 435 138 | 432 364 | 426 770 | 408 084 | 429 931 | 438 019 | 483 206 | 471 321 | 481 409 | 570 531 |
| Всего | 893 927 | 829 428 | 752 181 | 716 133 | 698 842 | 718 295 | 689 727 | 744 404 | 741 519 | 755 493 | 872 684 |
Более половины из них (65%) составляют ОКИ и пищевые токсикоинфекции неустановленной этиологии, на втором и третьем местах по уровню заболеваемости находятся ОКИ (энтериты, колиты, гастроэнтериты), вызванные установленными бактериальными и вирусными возбудителями, пищевые токсикоинфекции установленной этиологии и сальмонеллезы, четвертое и пятое места занимают шигеллезы и вирусный гепатит А.
Удельный вес кишечных инфекций в структуре инфекционной (паразитарной) заболеваемости мал, но их социально-экономическая значимость велика, поскольку в эту группу входят вирусные гепатиты А, Е, полиомиелит, ротавирусный гастроэнтерит, сальмонеллез, шигеллезы, иерсиниозы и др.
Основные вопросы темы
1. Антропонозные, зоонозные и сапронозные кишечные инфекции.
2. Условия реализации механизма передачи возбудителя кишечных инфекций.
3. Сравнительная характеристика эпидемического процесса кишечных инфекций при различных путях передачи возбудителя.
4. Направленность профилактических и противоэпидемических мероприятий.
5. Эпидемиологический надзор за кишечными инфекциями.
Эпидемиологическая характеристика эпидемического процесса кишечных инфекций
Кишечные инфекции - группа полиэтиологичных болезней с различиями в эпидемиологии, но объединенные общей чертой - первичной локализацией возбудителя в желудочно-кишечном тракте, что определяет своеобразие фекально-орального механизма передачи.
В структуре кишечных инфекционных болезней с учетом резервуара и источника возбудителя выделяют кишечные антропонозы, зоонозы и сапронозы, что обусловливает своеобразие направленности и объем профилактической и противоэпидемической работы.
Этиологическими агентами кишечных инфекций могут быть бактерии, вирусы, простейшие и гельминты. Важнейшими возбудителями бактериальных кишечных инфекций выступают представители семейства Enterobacteriaceae: шигеллы, эшерихии, сальмонеллы и др. К вирусным кишечным инфекциям отнесена группа заболеваний, вызываемых энтеро-, рота-, адено-, калици-, коронавирусами. Выборка протозойных инфекций может быть представлена амебиазом, лямблиозом и др.
В современном мире высокому уровню заболеваемости кишечными инфекциями способствуют урбанизация, интенсификация миграционных процессов, экспорт и импорт продуктов питания, сырья животного происхождения, перевод животноводства, птицеводства на промышленную основу, а также ухудшение экологической обстановки и происходящие вследствие этого негативные изменения в организме человека. Условия и факторы, способствующие распространению кишечных инфекций, многообразны. К ним относят, например, как невыявленные источники инфекции, так и множественные пути и факторы, реализующие фекально-оральный механизм передачи возбудителя кишечных инфекций. Знание этих эпидемиологических признаков облегчает расшифровку механизма возникновения вспышек (эпидемий) кишечных инфекций. Характеристика эпидемического процесса кишечных инфекций при различных путях передачи возбудителя представлена на схеме 1.
Кишечные инфекции – это острые состояния, которые возникают вследствие инвазии патогенных микроорганизмов в кишечник человека. Поражение пищеварительной системы может быть вызвано множеством возбудителей. Объединяет данные состояния общность клинической картины – выраженный диарейный синдром и интоксикация пациента.
Возбудители кишечных инфекций
В зависимости от происхождения все кишечные инфекции можно разделить на:
Значительно реже заболевание ассоциировано с патогенными грибками.
| Бактериальные инфекции | Вирусные инфекции | Протозойные инфекции |
|
|
|
Симптомы
- Болевой синдром. В зависимости от уровня поражения кишечника боли могут локализоваться в области верхних или нижних отделов живота.
- Диарейный синдром. Для большинства кишечных инфекций характерно учащение дефекации, которое часто сопровождается появлением ложных позывов – тенезмов.
- Запоры. В тяжелых случаях заболевания возможно развитие пареза кишечника, который внешне характеризуется стойким запором, сохраняющимся на протяжении нескольких суток.
- Изменение характера стула. В большинстве случаев стул становится жидким, водянистым, меняется его цвет. В составе кала могут обнаруживаться остатки непереваренной пищи, слизь или кровь.
- Общая интоксикация организма. Кишечная инфекция обязательно сопровождается ухудшением общего состояния пациента, которое проявляется возникновением лихорадки, общей слабости, головных болей, снижения массы тела, отсутствием аппетита.
- Тошнота и рвота. В зависимости от тяжести течения заболевания рвота может быть однократной или многократной, приносить пациенту облегчение или, наоборот, ухудшать его состояние.

Пути передачи кишечных инфекций

Алиментарный путь. Заражение происходит через употребляемую пищу. Такой механизм передачи наиболее характерен для кишечных инфекций.- Водный путь. Попадание микроорганизмов в тело человека осуществляется при употреблении воды из непроверенных источников.
- Контактно-бытовой путь. Распространение бактерий происходит через предметы обихода.
- Воздушно-капельный путь. Наиболее редко микроорганизмы проникают в тело человека после вдыхания воздуха, в который попали частички мокроты инфицированного пациента. Для кишечных инфекций практически не характерен аэрозольный путь передачи, однако в исключительных случаев возможно и такое заражение.
Диагностика
При подозрении на кишечную инфекцию пациент должен обратиться к своему терапевту. После обследования врач сможет предположить конкретный диагноз и назначит лечение. При тяжелом течении заболевания или при подозрении на специфическую инфекцию (например, дизентерию) больной направляется в специализированный инфекционный стационар для проведения профильной терапии и обеспечения необходимой изоляции.
Для подтверждения диагноза кишечной инфекции используются следующие методики диагностики:

Исследование кала. Копрограмма дает возможность исследовать кал, обнаружить возможные примеси крови, иммунных клеток, выделить бактерии и отправить их на посев.- Бактериологическое исследование кала. Посев полученного от пациента биоматериала – основной способ определения возбудителя заболевания. Бактерии культивируются на специальных питательных средах и тщательно исследуются, что позволяет установить вид патогенной бактерии. Кроме того, после определения возбудителя проводится его тестирование на чувствительность к антибиотикам, что позволяет точно подобрать эффективную терапию для пациента.
- Серологические исследования. Дополнительным способом диагностики являются исследование на антитела в крови пациента. Они выделяются в ответ на воздействие бактерий через 4-5 дней. Антитела имеют высокую специфичность по отношению к определенной бактерии, благодаря чему можно установить разновидность микроорганизма.
Лечение
Лечение кишечной инфекции зависит от того, каким возбудителем она вызвана, однако можно выделить ряд общих правил, которые относятся ко всем поражениям пищеварительной системы.

При легкой форме патологии пациенту назначается щадящая диета. Уменьшается общий объем пищи, исключаются вредные для кишечника продукты, назначается максимально щадящее питание. При среднетяжелом и тяжелом течении заболевания общий суточный калораж сокращается примерно на 40-50%. Рекомендуется увеличить частоту приемов пищи до 6-8 раз в день. В период восстановления, когда диарейный синдром исчезает, рекомендуется назначить пациенту пребиотики как в виде пищевых продуктов, так и отдельно, в таблетках.
| Рекомендуемые продукты | Нерекомендуемые продукты |
|
|
Для лечения тяжелых бактериальных инфекций применяются антибиотики. Средства подбираются в зависимости от возбудителя.
Определение схемы терапии и дозировки лекарства проводится только лечащим врачом пациента.
При более легких формах заболевания антибактериальные препараты обычно не назначаются, проводится симптоматическая терапия. В нее входят:
Введение солевых растворов (Трисоль, Регидрон). При легких формах заболевания жидкость назначается внутрь, при тяжелом течении – вводится парентерально.- Жаропонижающие средства. Для снижения температуры и интоксикации назначаются нестероидные противовоспалительные средства (Ибупрофен, Нимесулид), а также Парацетамол.
- Сорбенты (Энтеросгель, Полисорб, Смекта). Препараты из данной группы обезвреживают токсические вещества, которые содержатся в пораженном кишечнике, и выводят их из организма. Благодаря этому снижается выраженности интоксикации организма.
- Пробиотики и пребиотики. Кишечные инфекции обычно сопровождаются симптомами дисбактериоза, поэтому пациентам назначаются средства для восстановления нормальной микрофлоры пищеварительной системы. Лекарства применяются исключительно в реабилитационном периоде, когда исчезает диарейный синдром, так как до этого их использование практически неэффективно.
При подозрении на кишечную инфекцию пациент должен оценить свое состояние и принять решение о тактике лечения. Если это легкое пищевое отравление, которое не сопровождается выраженным подъемом температуры и внекишечными симптомами, то заболевание можно лечить дома. Для этого рекомендуется голод и покой, обильное питье, использование сорбентов. При тяжелом состоянии больного, выраженной лихорадке, присоединении внекишечных проявлений обязательно нужно обратиться к врачу. Возможно, пациенту потребуется госпитализация в гастроэнтерологическое отделение или инфекционную больницу.
Прогноз для пациента будет зависеть от возбудителя кишечной инфекции. В большинстве случаев болезнь легко устраняется, однако при некоторых специфических заболеваниях болезнь сопровождается осложнениями и может даже привести к летальному исходу. Залогом благоприятного разрешения заболевания является раннее обращение к врачу и соблюдение его инструкций.
Возможные осложнения
- инфекционно-токсический шок;
- вторичное распространение очагов инфекции, поражение других органов;
- острая почечная недостаточность;
- дисбактериоз.
Профилактика
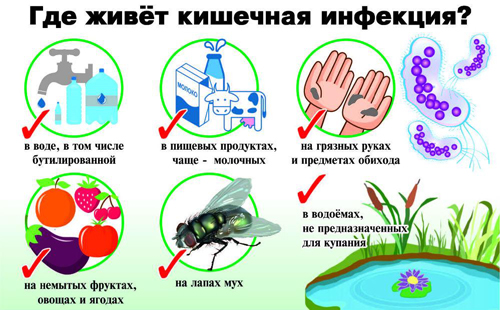
- регулярно мыть руки перед приемом пищи;
- употреблять мясные и молочные продукты из проверенных источников;
- не пить воду из природных водоемов, не купаться на неофициальных пляжах;
- тщательно мыть фрукты и овощи, даже перед термической обработкой;
- соблюдать правила личной гигиены, не пользоваться чужими личными вещами (например, полотенцами);
- по возможности ограничить контакты с людьми, имеющими признаки кишечных инфекций.
Нарушения в работе пищеварительного тракта доставляют огромный дискомфорт, ухудшают трудоспособность и общее физическое состояние. Такие заболевания могут провоцироваться многими факторами, в том числе и агрессивными микроорганизмами. Возбудители болезней могут проникнуть в кишечник сквозь рот и вызвать возникновение кишечной инфекции.
Общие особенности всех кишечных инфекций

Для всех кишечных инфекций характерна однотипная симптоматика. Эти состояния сопровождаются возникновением симптомов интоксикации, ведь функционирование организма нарушается из-за токсинов (отравляющих веществ), образующихся в результате жизнедеятельности возбудителей заболевания. Характерными проявлениями интоксикации считают увеличение температуры тела, появление головной боли и чувства слабости различной степени выраженности. Также к классическим проявлениям кишечных инфекций относят непосредственно расстройства в деятельности желудочно-кишечного тракта. Такие симптомы представлены диареей и тошнотой, еще практически всегда наблюдается рвота и дискомфорт либо боли в животе. Кроме того, для определенных кишечных инфекций характерна уникальная симптоматика, которая позволяет поставить правильный диагноз.
Так, в зависимости от типа возбудителей, недуг может быть вирусным, а также бактериальным либо протозойным.
Распространенность кишечных инфекций
Такие заболевания являются очень распространенными. Они вполне могут развиться у людей различного возраста. Однако чаще всего кишечные инфекции диагностируются у детей либо пожилых людей. Кроме того, вероятность их развития существенно увеличивается у тех, кому недавно довелось перенести какой-то другой тяжелый недуг.
Как можно заразиться?

Возбудители всевозможных кишечных инфекций могут попадать в окружающую среду вместе с продуктами жизнедеятельности организма (любыми выделениями — калом либо мочой, слюной, а также рвотными массами). Их выделяют заболевшие люди, также опасность представляют и те, кто не так давно переболел. Агрессивные микроорганизмы остаются в воде, могут присутствовать на всевозможных предметах, а еще на продуктах питания. Они способны оставаться активными, а значит опасными, в течение продолжительного времени, а при попадании на слизистые ротовой полости вызывать развитие недуга.
Таким образом, заражение кишечными инфекциями возможно, если человек принимает в пищу недостаточно вымытые овощи либо фрукты. Также опасность представляет пренебрежение нормами гигиены: отказ от мытья рук перед едой, применение общих предметов обихода с нездоровыми людьми и пр. Заразиться можно при потреблении воды, не подвергавшейся кипячению, в том числе, и при случайном заглатывании, к примеру, при купании. Возможна передача возбудителя непосредственно от распространителя к здоровому человеку, например, при тесном контакте, поцелуях.
Локализация кишечных инфекций
Любая кишечная инфекция становится причиной воспалительного поражения слизистых оболочек пищеварительного тракта — желудка либо различных областей кишечника. Это поражение в свою очередь вызывает расстройство пищеварения, которое и сопровождается характерной симптоматикой. Воспаление, которое локализуется в желудке, классифицируется, как острый гастрит. При поражении тонкого кишечника говорят об остром энтерите, а при поражении толстого кишечника — об остром колите. Если воспаление концентрируется в желудке, а также двенадцатиперстной кишке, врачи диагностируют острый гастродуоденит. А при распространении патологических процессов в тонком и толстом кишечнике одновременно — речь идет об остром энтероколите.
Определение локализации кишечной инфекции не играет особенно большой роли для ее успешной терапии. Точное место локализации воспаления важно лишь для врачей при постановке диагноза.
Особенности терапии кишечных инфекций и лекарства

На самом деле, тип возбудителя, вызвавшего кишечную инфекцию, не всегда важен для терапии. Ведь чаще всего такие заболевания лечатся по одной и той же схеме. Существует ряд отличий при коррекции тяжелых бактериальных поражений, однако распознать такие болезни можно по специфической симптоматике, присущей именно им.
Основной этап лечения кишечных инфекций — полноценное восполнение потерянной жидкости. Кроме того, важнейшую роль играет и диетотерапия. Каждая кишечная инфекция может осложняться обезвоживанием, что может быть очень опасным для здоровья и жизни, особенно, если недуг развился у детей.
Как утверждают врачи, чаще всего терапия кишечной инфекции не подразумевает использования разных специфических медикаментов. Обычно нет нужды использовать антибиотики либо сорбенты, а также различные противовирусные препараты и пр. Такие рекомендации объясняются довольно просто: организм человека способен самостоятельно продуцировать антитела к возбудителям недуга и уничтожать их. Эта естественная борьба в конце концов оканчивается выздоровлением. До тех пор, пока нужные антитела не будут выработаны в необходимом объеме, организм нужно лишь поддерживать: восполнять потерянные жидкости и соли, которые уходят вместе с диареей и рвотой.
Таким образом, основные лекарства для коррекции кишечных инфекций — это так называемые регидратационные растворы. Среди самых известных медикаментов такого типа — Регидрон, Хумана Электролит, Гастролит и пр.
Использование серьезных медикаментов, например, антибактериальных лекарств, показано лишь при развитии ряда бактериальных инфекций. Потребление энтеросорбенов и пробиотиков может быть полезным и вполне оправданным, хотя на сегодняшний день нет никаких точных научных данных об их эффективности. Так, сорбенты — это лекарства, призванные уменьшать всасывание токсических элементов из органов желудочно-кишечного тракта в кровь. Они представлены активированным углем, Смектой, Энтеросгелем и пр. А действие пробиотиков направлены на восстановление полноценной микрофлоры кишечника. Среди таких медикаментов можно выделить Энтерол, а также Бактисубтил.
В ряде случаев может понадобиться дополнительный прием симптоматических лекарств. Так, при высокой температуре врач может порекомендовать жаропонижающие средства, к примеру, ибупрофен либо парацетамол.
Когда нужно немедленно вызвать врача?
Без врачебной помощи не обойтись в том случае, если кишечная инфекция развилась у ребенка (особенно раннего возраста), беременной женщины либо пожилого человека. Также вызвать врача стоит и в том случае, если больной страдает от сердечно-сосудистых недугов, сахарного диабета и прочих серьезных системных заболеваний.
Само собой, медицинская помощь нужна и при сильнейшей рвоте и диарее, когда человек просто не может пить воду (или регидратационные лекарства), или потребляемая жидкость не покрывает объемы потерянной. Заподозрить обезвоживание можно по отсутствию мочеиспускания на протяжении шести часов (у детей — меньше), по пересыханию слизистых и по изменению упругости кожи.
Немедленно вызвать врача нужно при обнаружении крови в испражнениях, при критическом повышении температуры, при появлении судорог и при отсутствии улучшений в течение суток. Также скорая помощь может понадобиться при внезапном ухудшении зрения, посерении лица и западании языка.
Как показывает практика, кишечные инфекции обычно проходят самостоятельно на протяжении трех — пяти суток. Но для успешного выздоровления крайне важно системно восполнять потери жидкости. Лишь иногда, когда инфекция является тяжелой, а потери жидкости не возобновляются достаточным образом, существует вероятность возникновения осложнений.
Читайте также:


