Стафилококковая инфекция в позвоночнике
Инфекции позвоночника (спинальные инфекции)
Определенные группы людей находятся в большей группе риска заболеть спинальными инфекциями. Это люди злоупотребляющие курением, страдающие ожирением, недостаточностью питания, с ослабленным иммунитетом, либо с синдромом приобретенного иммунодефицита возникшим в результате лечения онкозаболеваний, страдающие артритом, после трансплантации органов, наркоманы, больные сахарным диабетом, или те, подвергся инвазивным процедурам на мочевых путях. Достаточно редко встречается как туберкулез, так и сифилитическое поражение позвоночника.
Симптомы варьируют в зависимости от конкретной инфекции, но в первую очередь заслуживают внимания постоянные боли в спине без наличия в анамнезе травмы. Нередко диагностика бывает запоздалой из-за не всегда выраженной симптоматики или трудности идентификации болевого синдрома, и отсутствие системных признаков, таких как повышение температуры. Лабораторное исследования также могут ввести в заблуждение так, как например может быть нормальное количество лейкоцитов, рентгенограммы часто не выявляют никаких отклонений на ранних стадиях заболевания, и даже более чувствительные диагностические методы, такие как сканирование костей (КТ) может быть вначале без патологических признаков в течение первой недели заболевания. На сегодняшний день при подозрении на спинальную инфекцию единственным достоверным методом диагностики является МРТ. Кроме того, скрининг-тестом является анализ крови на скорость оседания эритроцитов (СОЭ).
Дисцит или инфекция дискового пространства, это воспалительное поражение межпозвонкового диска, которое возникает чаще у детей, чем у взрослых. Причина дисцита до сих пор является предметом дискуссий,но большинство исследователей считают это заболевание инфекционным. Инфекция, вероятно, начинается в одной из концевых пластин, и диск заражается вторично. Сильная боль в спине, которая возникает неожиданно является характерным симптомом дисцита. И хотя большинство детей будет продолжать ходить, несмотря на боль, маленькие дети могут отказываться двигаться. Характерный признаком является также расширение позвоночника на рентгенографии и полный отказ ребенка сгибать позвоночник.У детей с дисцитом,как правило, нет системных заболеваний. У них редко повышенная температура и количество лейкоцитов в крови часто в норме. Тем не менее, скорость оседания эритроцитов(СОЭ), как правило, увеличена.
Боковые рентгенограммы позвоночника обычно визуализируют сужение дискового пространства с эрозией позвоночных концевых пластин смежных позвонков. КТ может быть полезным для локализации поражения, которые достаточно трудно диагностировать клинически. В некоторых случаях томография может быть ложно отрицательна, но это не является поводом исключения инфекции диска. Магнитно-резонансная томография (МРТ) может оказаться необходима для диагностики локализации инфекции диска. Лечебные мероприятия при дисцитах до сих пор являются темой для дискуссий. Большинство медиков рекомендуют иммобилизацию с помощью гипса и,как правило, во многих случаях такая тактика оправдана.Кроме того рекомендуется антибиотикотерапия из-за инфекционного генеза дисцита (в организме человека это чаще всего золотистый стафилококк). При лечении дисцита у детей, биопсия обычно не требуется. Биопсия может быть назначена подросткам или взрослым, особенно если есть подозрение на употребление наркотиков так,как в таких случаях будут другие микроорганизмы, а не золотистый стафилококк.
Остеомиелит позвоночника представляет собой инфицирование тела позвонка. Причиной остеомиелита могут быть как бактерии,так и грибки. Наиболее часто возникает бактериальный или пиогенный остеомиелит. Проявления остеомиелита отличаются от инфекции дискового пространства. Это могут быть инфекции из других частей тела, занесенные в позвоночник гематогенно. У этих пациентов присутствуют системные признаки такие,как повышение температуры, увеличение количества лейкоцитов и СОЭ. Среднее время от начала симптомов до постановки окончательного диагноза, как правило, колеблется от 8 недель до 3 месяцев. Начало заболевания, как правило, острое, и с боль в спине является наиболее частым симптомом. Боль локализуется вначале на уровне вовлеченной области с постепенным увеличением интенсивности. Боль в конце концов становится настолько интенсивной, что не проходит даже в положении лежа.
Обычно неврологических симптомов не бывает до тех пор, пока в ходе процесса не происходит разрушение и распад тела позвонка. Другие симптомы включают: периодические ознобы,снижение веса, расстройство мочеиспускания(дизурия), светобоязнь, и выделения из послеоперационной раны (если проводилось оперативное вмешательство). Возбудителем заболевания, как правило, является золотистый стафилококк. При остеомиелите требуется длительная антибиотикотерапия — как правило в течение шести недель антибиотики вводятся внутривенно и потом еще в течение шести недель прием антибиотиков перорально. Оперативное лечение может быть необходимо при хронических инфекциях таких, как туберкулез позвоночника. Чаще всего такие инфекции встречаются встречаются в слаборазвитых странах.
Эпидуральный абсцесс - это инфекция, которая возникает в пространстве вокруг твердой мозговой оболочки(дуральной оболочкой), которая окружает спинной мозг и нервные корешки. Эти очаги с содержанием гноя могут окружать спинной мозг и / или нервные корешки и оказывать компрессионное воздействие с нарушением функций нервных структур. Симптомы могут быть незначительными (парестезии — ощущение покалывания булавкой) или незначительная общая слабость.Необходим осмотр спины для оценки наличия асимметрии, паравертебрального отека и болезненности позвонков,а также изучение неврологического статуса. В диагностическом плане имеет значение СОЭ также, как и при других спинальных инфекциях. Количество лейкоцитов в крови и посев крови используются в качестве базовых параметров. Обычная рентгенограмма не информативна. Магнитно-резонансная томография (МРТ) является методом диагностики для выбора тактики лечения. МРТ исследование позволяет определить наличие компрессии спинного мозга и состояние спинного мозга, определить наличие и размер абсцесса, позволяет диагностировать сопутствующий остеомиелит, и исключить образование паравертебрального набора жидкости. Показаниями к хирургической декомпрессии спинного мозга являются увеличение неврологического дефицита, стойкие сильные боли, высокая температура и увеличение лейкоцитов.
Послеоперационные инфекции. Увеличение частоты послеоперационных раневых инфекций связано с увеличением использования фиксаторов. Преимущества жесткой фиксации позвоночника с помощью специальных (металлических) фиксаторов заключаются в возможности ускорить регенерацию и уменьшить внешнюю иммобилизацию в послеоперационном периоде, чтобы увеличить скорость слияния и снижения послеоперационной внешней иммобилизации -результаты этого очевидны. Но инфекция является одним из основных недостатков имплантации инородных тел в позвоночник. Профилактическое применения антибиотиков имеет определенный эффект, но небольшой процент осложнений избежать не удается. В основном риск инфекции зависит от исходного состояния организма. Недавно было определено, что, в частности, курильщики находятся в очень высокой группе риска послеоперационного заражения. Диагноз послеоперационной инфекции, как правило, выставляется на основе выделения из раны или неожиданного появления болей. Другими симптомами являются повышенная температура, формирование гематомы покраснение и отек в области раны, повышенная СОЭ и повышение количества лейкоцитов в крови. После того, как возникло подозрение на инфекцию необходимо оперативное исследование раны, которое выполняется в операционной и под наркозом. Это необходимо для активной хирургической санации всей раны. Диагностическая визуализация имеет ограниченное применение. Лечение инфицированных ран включает санацию, антибиотики широкого спектра, введение антибиотиков в рану,орошение раны или открытое лечение. Возможно можно потребоваться удаление омертвевших тканей. Если же такое лечение не дает результат может потребоваться удаление имплантатов. Наиболее распространенной инфекцией являются бактерии золотистого стафилококка. Продолжительность внутривенного введения антибиотиков зависит от инфекции. Лечение послеоперационных инфекций может быть длительным и дорогостоящим, но всегда оптимальным.
Использование материалов допускается при указании активной гиперссылки на постоянную страницу статьи.

Золотистый стафилококк – это шаровидный прокариот, бактерия насыщенного желтого цвета, внешне напоминает виноградную гроздь, что хорошо можно рассмотреть на картинках, которые сделаны под микроскопом.
Микроорганизм входит в группу условно-патогенной микрофлоры – в небольшом количестве присутствует в организме каждого человека, активно расти и размножаться начинает при наличии провоцирующих факторов. Золотистый стафилококк – довольно живучая бактерия, хорошо переносит отсутствие воды, высокие температуры, не сразу гибнет даже при кипячении, на нее не действует спирт, перекись водорода, соль, уксус. Но патогенный микроорганизм можно уничтожить при помощи обычной зеленки.
Среди врачей нет единого мнения по поводу носительства стафилококка, многие врачи считают, что лечить его бесполезно, если нет проявлений патологии. Исключение – беременные женщины, будущим мамам необходимо сдать соответствующие анализы, при выявлении патогенного микроорганизма будет назначено срочное лечение.
У детей до года в норме золотистого стафилококка быть в организме не должно.
Что это такое?
Стафилококковая инфекция – общее название для заболеваний, вызываемых стафилококком. В связи с высокой устойчивостью к антибиотикам, стафилококковые инфекции занимают первое место среди гнойно-воспалительных инфекционных заболеваний. Стафилококк способен вызвать воспалительный процесс практически в любом органе. Стафилококк может быть причиной гнойных заболеваний кожи и подкожной клетчатки: фурункулов, панарициев, абсцессов, гидраденита, пиодермии. Поражая внутренние органы, стафилококк может вызывать пневмонию, ангину, эндокардит, остеомиелит, менингит, абсцессы внутренних органов. Выделяемый стафилококком энтеротоксин, может стать причиной тяжелых пищевых интоксикаций с развитием энтероколита (воспаления тонкой и толстой кишки).
Род стафилококков включает три вида: золотистый стафилококк (самый вредоносный), эпидермальный стафилококк (также патогенный, но гораздо менее опасный, чем золотистый) и сапрофитный стафилококк – практически безвредный, тем не менее, также способный вызывать заболевания. Кроме того каждый из видов стафилококка имеет несколько подвидов (штаммов), отличающихся друг от друга различными свойствами (например, набором производимых токсинов) и, соответственно, вызывающие одни и те же заболевания, отличающиеся клиникой (проявлениями). Под микроскопом стафилококки выглядят в виде скоплений чем-то похожих на гроздь винограда.
Стафилококки отличаются довольно высокой жизнеспособностью: до 6 месяцев они могут сохраняться в высушенном состоянии, не погибают при замораживании и оттаивании, устойчивы к действию прямых солнечных лучей.
Болезнетворное воздействие стафилококков связано с их способностью производить токсины: эксфолиатин, повреждающий клетки кожи, лейкоцидин, разрушающий лейкоциты, энтеротоксин, вызывающий клинику пищевого отравления. Кроме того стафилококк производит ферменты, защищающие его от воздействия иммунных механизмов и способствующие его сохранению и распространению в тканях организма.
Причины заражения
Стафилококки постоянно обитают на кожных покровах и слизистых оболочках. Попадать в организм бактерии могут несколькими способами: контактно-бытовым, воздушно-капельным, алиментарным:
- При контактно-бытовом способе в организм бактерия попадает через предметы обихода. Это наиболее частый путь передачи инфекции.
- Если носитель бактерий кашляет, чихает, то бактерии выделяются наружу вместе с воздухом. В результате при вдыхании зараженного стафилококками воздуха, микроорганизмы попадают в организм и при снижении иммунитета провоцируют развитие заболеваний.
- При алиментарном механизме заражения инфекцией бактерии проникают внутрь через продукты питания. Из-за несоблюдения правил личной гигиены, микроорганизмы появляются на продуктах питания. Обычно носителями выступают работники продовольственной промышленности.
Патогенный стафилококк может проникать в организм при использовании недостаточно простерилизованных медицинских инструментов. Инфекция проникает в организм при хирургическом вмешательстве или при использовании инструментальных методов диагностики, введении катетера и др. При наличии стафилококка у беременной женщины она передается малышу.
Какие заболевания вызывает золотистый стафилококк?
Золотистый стафилококк способен поражать большинство тканей организма человека. Всего существуют более сотни заболеваний, причиной которых является стафилококковая инфекция. Для стафилококковой инфекции характерно наличие множества различных механизмов, путей и факторов передачи.
Золотистый стафилококк крайне легко может проникать через мелкие повреждения кожи и слизистых в организм. Стафилококковая инфекция может приводить к разным заболеваниям – начиная от акне (угревая сыпь) и заканчивая перитонитом (воспалительный процесс брюшины), эндокардитом (воспалительный процесс внутренней оболочки сердца) и сепсисом, при котором характерна летальность в районе 80%. В большинстве случаев стафилококковая инфекция развивается на фоне снижения местного или общего иммунитета, например, после острой респираторной вирусной инфекции (ОРВИ).
Внебольничные пневмонии, которые вызывает золотистый стафилококк, регистрируются нечасто, но в стационарных отделениях именно данный вид патогенных стафилококков занимает второе место по значимости среди всех возбудителей (на первом месте находится синегнойная палочка). Нозокомиальные или внутрибольничные инфекции могут возникать вследствие проникновения золотистого стафилококка через различные катетеры или из раневых повреждений кожи внутрь организма.
Золотистый стафилококк является основным возбудителем инфекции опорно-двигательного аппарата. Данная патогенная бактерия в 75% случаев вызывает септические (инфекционные) артриты у детей и подростков.
Золотистый стафилококк может вызывать следующие заболевания:
Симптомы золотистого стафилококка
Конкретные клинические проявления стафилококковой инфекции зависят от места внедрения микроорганизма и степени снижения иммунитета у больного. Например, у одних людей инфицирование заканчивается простым фурункулом, а у ослабленных больных – абсцессом и флегмоной и т.п
Общие симптомы характерные для золотистого стафилококка у взрослых:
- быстрая утомляемость;
- общая слабость;
- отсутствие аппетита;
- ломота в костях и суставах;
- тошнота и рвотные позывы;
- повышение температуры тела.
Это общие признаки заражения вредоносными бактериями. В зависимости от силы иммунитета и сопротивляемости систем организма, данный перечень может дополняться другими симптомами, более конкретно указывающими на вид заболевания.
Инфекции кожных покровов характеризуются высыпаниями на коже, появлением пузырьков с гнойным содержимым, корочек, покраснений, уплотнений.
Попадая на слизистый эпителий горла или носа, стафилококковая инфекция провоцирует возникновение ангины, отита, синусита и других воспалительных патологий ЛОР-органов или верхних респираторных путей.
При поражении золотистым стафилококком легких развивается стафилококковая пневмония, характеризующаяся появлением одышки и боли в груди, выраженной интоксикацией организма и формированием в легочных тканях множества гнойных образований, постепенно трансформирующихся в абсцессы. При прорыве абсцессов в плевральную полость развивается нагноение плевры (эмпиема).
При поражении слизистой глаз развивается конъюнктивит (светобоязнь, слезотечение, отек век, гнойное отделяемое из глаз).
Инфекция мочевых путей, обусловленная золотистым стафилококком характеризуется:
- расстройством мочеиспускания (учащение, болезненность),
- небольшой лихорадкой (иногда она может отсутствовать),
- наличием гноя, примеси крови и обнаружение золотистых стафилококков при общем и бактериологическом исследовании мочи.
Без лечения стафилококк способен инфицировать окружающие ткани (предстательную железу, околопочечную клетчатку) и вызывать пиелонефрит или формировать абсцессы почек.
Если золотистый стафилококк проникнет в мозг, то велика вероятность развития менингита или абсцесса мозга. У детей эти патологии протекают крайне тяжело и нередки случаи летального исхода. Характерные симптомы:
- интоксикационный синдром;
- гипертермия;
- сильная рвота;
- менингеальные симптомы положительные;
- на коже проявляются элементы сыпи.
Развивается при употреблении зараженной или испорченной пищи и протекает с явлениями острого энтероколита. Характерны повышение температуры, тошнота, рвота до 10 и более раз в сутки, жидкий стул с примесью зелени.
Золотистый стафилококк – опасный вид бактерий, вызывающих множество инфекций при ослаблении иммунной системы больного. При обнаружении первых общих симптомов (вялость, тошнота, отсутствие аппетита) необходимо срочно обращаться к врачу.
Этот возбудитель – ведущая причина возникновения гнойных поражений опорно-двигательного аппарата (остеомиелит и артрит). Такие патологические состояния развиваются чаще у подростков. У взрослых стафилококковые артриты часто формируются на фоне существующего ревматизма или после протезирования суставов.
Чем опасен золотистый стафилококк?
Высокая патогенность золотистого стафилококка связана с тремя факторами.
И, конечно, следует отметить, что иммунитет к золотистому стафилококку отсутствует, и человек, переболевший стафилококковой инфекцией, может заразиться ею вновь.
Особую опасность золотистый стафилококк представляет для грудных детей, находящихся в роддоме. Именно в больницах высока концентрация данного микроба в окружающей среде, чему немаловажное значение придает нарушение правил асептики и стерилизации инструментов и носительства стафилококка среди мед. персонала.
Когда необходимо специфическое лечение?
Беря во внимание особенности сосуществования человеческого организма и золотистого стафилококка, можно сделать следующий вывод, касающийся лечения стафилококковой инфекции: лечить стафилококк необходимо только тогда, когда у человека присутствуют реальные симптомы заболевания, то есть инфекция с конкретными проявлениями. В этом случае больному показано антибактериальная терапия.
- стафилококковый бактериофаг (вирус стафилококков).
- Хлорофиллипт (экстракт листьев эвкалипта) в различных формах выпуска. Если выявлен золотистый стафилококк в горле, применяют спиртовой раствор Хлорофиллипта, разбавленный водой, а также спрей и таблетки. Для санации носа в каждый носовой ход закапывают масляный раствор средства, а при носительстве в кишечнике употребляют спиртовой Хлорофиллипт внутрь.
- мазь Бактробан при носительстве стафилококка в носу.
Лечение золотистого стафилококка
Для того чтобы избавиться от бактерии, необходим грамотный подбор антибактериальной терапии.
Чаще всего для лечения используются следующие средства:
- Амоксициллин , который способен подавлять размножение и рост патогенных бактерий, способствовать их разрушению. Имеет достаточно широкий спектр действия и блокирует выработку пептидогликана. Используется независимо от приема пищи, не более 1 г три раз в день;
- Цефалексин. Препарат не даёт синтезироваться компонентам, входящим в состав клеточной стенки бактерии. Принимать необходимо до еды, каждые 6 часов;
- Цефалотин, который нарушает способность бактерий к нормальному делению, а также разрушительно действует на мембрану стафилококков. Используют как внутривенно, так и внутримышечно;
- Цефотаксим. Направлен препарат на подавление роста бактерий, не даёт им размножаться. Применяют как внутривенно, так и внутримышечно. Дозировка подбирается в индивидуальном порядке;
- Ванкомицин , способствует блокировке компонента, входящего в состав клеточной мембраны бактерии, изменяет степень проницаемости её стенки, что приводит к гибели стафилококка. Назначается внутривенно, либо каждые 6, либо каждые 12 часов. Дозировку определяет врач;
- Клоксациллин. Способствует блокировке мембран, находящихся на стадии деления бактерий. Необходимо принимать препарат каждые 6 часов в дозировке 500 мг;
- Цефазолин. Обладает широким спектром действия, не даёт вырабатываться компонентам клеточной стенки бактерии. Можно использовать как внутривенно, так и внутримышечно, до 4 раз в день;
- Оксациллин. Оказывает губительное действие на поздних стадиях развития бактерий и способствует их разрушению. Используется внутривенно, внутримышечно и орально;
- Кларитромицин, который не даёт бактериям вырабатывать собственные белки. Чаще всего используется в форме таблеток, хотя при тяжелых инфекциях может быть назначен внутривенно;
- Эритромицин, также препятствует выработке белка, применять необходимо каждые 6 часов;
- Клиндамицин, тоже направлен на устранение возможности бактерии вырабатывать определенный белок, что приводит к её гибели.
Прежде чем начинать использовать то или иное средство, необходимо проведение антибиотикограмммы. Это поможет выявить чувствительность стафилококка к конкретному лекарственному препарату. Проведение подобного исследования актуально для здоровья пациента, это даст гарантию того, что бактерия не выработает резистентность.
Любые антибактериальные средства могут быть назначены исключительно лечащим доктором и лишь после тщательной диагностики.
Лечение стафилококковой инфекции требует строгого соблюдения кратности приема, времени употребления лекарственного средства и его дозировки. Важно принимать назначенный антибиотик не до момента исчезновения первых симптомов, а не менее 5 дней. Если необходимо продлить курс, то об этом сообщит доктор. Кроме того, нельзя прекращать лечение, терапия должна быть непрерывной.
Антибиотикорезистентность
С момента открытия пенициллина и активного его использования против стафилококка, под давлением естественного отбора в популяции закрепилась мутация, в связи с которой в настоящее время большинство штаммов устойчивы к этому антибиотику, благодаря наличию у золотистого стафилококка пенициллиназы — фермента, расщепляющего молекулу пенициллина.
Для борьбы с бактерией широко применяют метициллин — химически модифицированный пенициллин, который пенициллиназа не разрушает. Но сейчас встречаются штаммы, устойчивые и к метициллину, в связи с чем штаммы золотистого стафилококка делят на метициллин-чувствительные и метициллин-устойчивые штаммы золотистого стафилококка (MRSA), также выделяются ещё более устойчивые штаммы: ванкомицин-резистентный (VRSA) и гликопептид-резистентный (GISA).
Бактерия имеет около 2600 генов и 2,8 миллиона пар оснований в ДНК в своей хромосоме, длина которой 0,5—1,0 мкм.
Для лечения стафилококка применяется стафилококковый бактериофаг — препарат представляет собой жидкую среду, в которой находятся вирусы-фаги, уничтожающие стафилококки.
В 2008 году Федеральное агентство по охране окружающей среды США (US EPA) установило активное выраженное подавляющее воздействие на метициллин-устойчивые штаммы стафилококка золотистого поверхностей из меди и сплавов меди.
Хирургическое лечение
Первостепенное значение имеет дренирование всех гнойных очагов. Для небольших абсцессов без лихорадки у детей одного дренажа может быть достаточно, так как лечение антибиотиками может быть эквивалентно адекватному дренированию. Доказано, что установка подкожного дренажа более эффективна, чем разрез и дренаж.
Хирургическое лечение обычно показано для удаления гнойного содержимого из поднадкостничного пространства или при наличии инфицированного инородного тела.
В младшем детском возрасте септический артрит бедра или плеча – это показание к экстренному хирургическому вмешательству. Суставы нужно дренировать как можно скорее, чтобы предотвратить разрушение кости. Если предшествовал адекватный дренаж иглой, но присутствует большое количество фибрина, разрушенных тканей, то также необходимо хирургическое вмешательство.
Если эндокардит связан с инородным телом, то необходимо его удаление.
Все потенциальные очаги инфекции должны быть выявлены и дренированы.
Удалить инфицированное внутривенное устройство у пациентов с ослабленным иммунитетом или у тяжело больных, когда с инфекцией нельзя справиться медикаментозным путем.
Диета и питание
При стафилококковой инфекции важно не только подавить деятельность возбудителя, но и повысить иммунитет. В этом процессе важна диета. Основная роль в противостоянии стафилококку отводится лизоциму. При его недостатке избавиться от патологии будет сложно.
- Белки (мясо, птица, сыр, творог, рыба).
- Углеводы (гречка, картофель, макароны твердых сортов, пшеница).
- Клетчатка (овощи в сыром и запеченном виде).
- Растительные белки (орехи, чечевица, фасоль).
- Растительные жиры.
Максимально сокращается потребление соли, специй и жиров животного происхождения.
Профилактика
Чтобы избежать стафилококковой инфекции, необходимо укреплять иммунную систему – правильно питаться, регулярно заниматься спортом, принимать витаминные комплексы, избавиться от пагубных привычек, не забывать и о закаливании и ежедневных прогулках на свежем воздухе.
Основные меры предосторожности:
- своевременно делать прививку против стафилококка;
- соблюдать гигиенические правила, часто и тщательно мыть руки, лицо;
- все овощи и фрукты тщательно мыть;
- покупать молочную, мясную продукцию только в проверенных местах, изучать сроки и условия хранения на этикетке;
- не употреблять пищу на улице;
- даже незначительные царапины сразу обрабатывать антисептическими растворами;
- не пользоваться чужими туалетными и постельными принадлежностями.
Необходимо избегать любых контактов с людьми, у которых есть признаки стафилококковой инфекции. Женщинам лучше сдать анализы на наличие болезнетворных бактерий на этапе планирования беременности, чтобы предотвратить риск заражения ребенка.
Прогноз
Прогноз зависит от локализации патологического очага стафилококковой инфекции, тяжести заболевания и эффективности лечения.
При легких поражениях кожных покровов и слизистых оболочек прогноз практически всегда благоприятный. При развитии бактериемии с поражением внутренних органов прогноз резко ухудшается, так как более чем в половине случаев такие состояния завершаются летальным исходом.
![]()
Инфекционные заболевания позвоночника могут иметь совершенно разную природу и возникать, как спонтанно образованным самостоятельным очагом, или же как осложнение уже имеющегося заболевания. К счастью, инфекции позвоночника встречаются довольно редко, особенно в развитых странах.
Тем не менее, во всех случаях это – серьезное заболевание, угрожающее здоровью и жизни больного, которое необходимо правильно лечить.
Причины возникновения инфекций позвоночника – кто в группе риска?
Есть определённые предпосылки, которые несут в себе риск инфицирования позвоночника и развития инфекции в его структурах.
- Имеющие избыточный вес, страдающие ожирением.
- Лица с сахарным диабетом, с другой эндокринной патологией.
- Люди с неправильным питанием, недоеданием.
- Имеющие вредные привычки – курение, наркомания, алкоголизм.
- Лица, страдающие артритом.
- Перенесшие операции или какие-либо манипуляции в области позвоночника, люмбальные пункции.
- Хирургические вмешательства вследствие других заболеваний. Особенно, если впоследствии отмечались воспаления или инфицирование хирургических ран.
- Люди, перенесшие трансплантацию органов.
- С состоянием иммунодефицита – СПИД, состояние после радиологического лечения или химиотерапии при онкологии.
- Лица, страдающие онкологическими заболеваниями.
- Перенесшие инвазивные урологические процедуры.
- Имеющие какие-либо воспалительные или инфекционные заболевания (особенно туберкулез, сифилис).
Чаще всего возбудителем инфекционных поражений позвоночника является золотистый стафилококк (Staphylococcusaureus). В последнее время специалисты отмечают рост инфекций позвоночника под воздействием грамотрицательных бактерий, из которых наиболее часто при данном заболевании выделяется синегнойная палочка (Pseudomonas).
Комментарий Кравченко Бориса Сергеевича, хирурга, врача ультразвуковой диагностики:
Также болевые ощущения в области позвоночника могут указывать на менингит или миелит.
Помимо этого, и внутренние органы таким образом могут свидетельствовать о том, что с ними не все в порядке.
Например, часто боль в поясничном отделе говорит о воспалении половой системы, придаточных органов или недугах толстой кишки. И это — лишь небольшой перечень возможных отклонений.
Поэтому при болях в спине настоятельно рекомендую пройти необходимые обследования и не затягивать с лечением , если оно потребуется.
Признаки и симптомы инфекционного поражения позвоночника – план диагностики
Симптомы инфекции позвоночника могут иметь отношения к различным её видам, но всё же есть различия, которые зависят от конкретной инфекции.
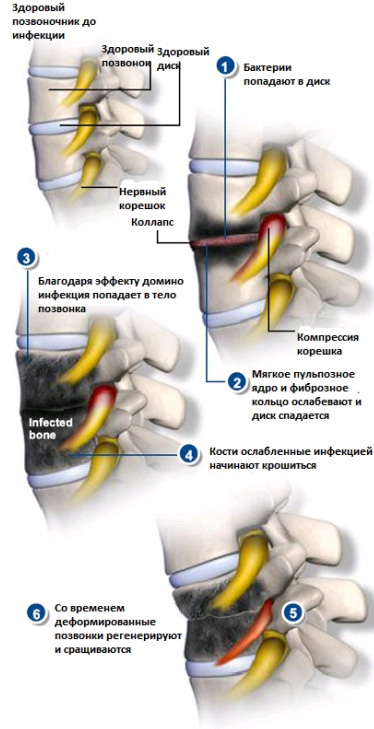
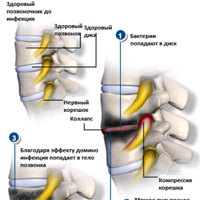
Сильные и постоянные боли в области спины. Особенно, когда они возникают сами по себе, а не как последствие травм или ушибов области позвоночника. Однако стоит помнить, что очень часто боли при инфекции позвоночника отсутствуют или носят непродолжительный, стертый характер.- Повышения температуры может не быть (лихорадка бывает лишь у 25% заболевших), но в некоторых случаях держится температура до 37,5 градусов без симптомов ОРВИ, простуды. При остром инфекционном процессе температура тела может повышаться до 39-40 градусов.
- Общее недомогание, вялость, сонливость, слабость.
- Иногда отмечается ригидность шейного отдела позвоночника.
- Симптомы интоксикации встречаются лишь в некоторых случаях.
- Признаки воспаления ран после операции, истечение серозного или гнойного содержимого из них.
- Покраснение отдельных участков кожи над позвоночником.
- Утрата чувствительности на отдельных участках тела, ощущение онемения, мурашек в руках и ногах.
- В запущенных случаях больной может потерять контроль над дефекацией и мочеиспусканием.
- Без лечения и при быстром прогрессировании заболевания могут возникать судороги и параличи.
Как видно из списка симптомов, признаков, с точностью указывающих именно на инфекционный процесс в позвоночнике, нет. Именно поэтому как можно раньше необходима точная диагностика, позволяющая выявить природу возникших стертых симптомов.
При воспалении и инфекционном поражении позвоночника в большинстве случаев будет повышена СОЭ. Лейкоцитоз в начале болезни отмечается только у 30% заболевших.
- Посев крови на определение возбудителя.
- Лабораторное исследование тканей, содержимого из ран, абсцессов, взятых при помощи биопсии или пункций, на предмет выявления возбудителя заболевания.
- Рентген позвоночника
Рентгенография показывает обычно сужение промежутков между позвонками, участки повреждения костной ткани – эрозия, деструкция (которые, однако, могут не присутствовать в самом начале заболевания, а появятся гораздо позже)
При помощи МРТ можно точно диагностировать заболевание и определить область, который затронут патологическим процессом.
- Компьютерная томография
Этот метод используется сейчас реже, чем МРТ. Однако к нему прибегают, когда у больного отмечаются очень сильные боли в спине, и из-за них МРТ проводить проблематично.
Итак, наиболее результативными диагностическими мерами являются анализ крови на реакцию оседания эритроцитов (СОЭ) и МРТ позвоночника.
Виды инфекционных заболеваний позвоночника – особенности диагностики и лечения
Это – инфекционно-воспалительное поражение диска между позвонками. Чаще всего диагностируется у пациентов детского возраста.
Причина дисцита в подавляющем большинстве случаев остается не выявленной, но большинство специалистов утверждают всё-таки об инфекционной природе заболевания.
- Частым спутником дисцита является боль в спине. Маленькие дети могут отказываться ходить и двигаться. На диагностических мероприятиях ребенок откажется сгибаться или наклоняться из-за сильной боли.
- Тем не менее, температура тела при дисците очень часто остается в пределах нормы, не замечается также лихорадка или признаки интоксикации.
- На рентгенограмме дисцит проявит себя расширением тканей позвоночника. В боковой проекции может быть заметна эрозия концевых пластин на смежных позвонках.
- Как правило, СОЭ в анализе крови будет увеличено.
- Компьютерная томография или МРТ позволят выявить точную локализацию поражения.
- Биопсия для выявления возбудителя заболевания выполняется, если известно, что больной употреблял наркотики внутривенно, или же если заболевание возникло после хирургических или медицинских манипуляций. В других случаях чаще всего возбудитель – золотистый стафилококк.
- Большинство специалистов сходятся во мнении, что в лечении этого заболевания необходима иммобилизация. Как правило, выполняют гипсовую иммобилизацию.
- Необходима также терапия антибиотиками.
Инфекционное поражение при данном заболевании затрагивает костные ткани позвонков. Возбудителями остеомиелита позвоночника могут быть и грибки, и бактерии – в этих случаях говорят о бактериальном или пиогенном остеомиелите.
В ряде случаев остеомиелит позвоночника вторичен, когда это — последствия других инфекционных процессов в организме больного, при которых возбудитель заносится в ткани позвоночника гематогенным путем. Как правило, нарастание симптомов очень длительно по времени – от начала заболевания до его диагностирования проходит иногда от 3 до 8 месяцев.
- Остеомиелит позвоночника почти всегда сопровождается болями в спине, часто – очень сильными. Со временем боль увеличивает интенсивность и становится постоянной, не проходит даже в состоянии покоя, в положении лежа.
- Как правило, остеомиелит позвоночника проявляется повышением температуры тела.
- В анализе крови можно увидеть повышение СОЭ и лейкоцитоз.
- При прогрессировании заболевания у больного может развиться нарушение мочеиспускания.
Неврологические симптомы при остиомиелите позвоночника возникают, когда в значительной степени оказываются пораженными костные ткани позвонков, с их распадом и деструкцией.
Возбудителем остиомиелита позвоночника чаще всего является золотистый стафилококк.
Лечение остиомиелита позвоночника:
- Длительный период интенсивной терапии антибиотиками. Как правило, в течении полутора месяцев больному вводят антибиотики внутривенно, а затем в течение следующих полутора месяцев – перорально.
- При туберкулезном поражении и при некоторых других инфекциях позвоночника для лечения остеомиелита иногда требуется оперативное вмешательство.
Это – гнойный воспалительный процесс в пространстве над твердой оболочкой спинного мозга. Гнойные массы могут инкапсулироваться и сдавливать нервные корешки. Кроме этого, возникает и расплавление самих нервных структур и окружающих тканей, что приводит к необратимым последствиям, выпадению некоторых функций, напрямую угрожает здоровью и жизни больного.
В самом начале заболевания симптомы могут быть незначительные. Может появляться покалывание в месте воспаления или в конечностях по ходу нервных корешков, слабость.
Для того, чтобы заподозрить эпидуральный абсцесс, специалист должен осмотреть спину и определить, нет ли асимметрии, отека, местных выпячиваний, очаговых покраснений кожи. Специалист должен проверить также неврологический статус больного.
- У больного берут образец крови для определения СОЭ (при эпидуральном абсцессе этот показатель будет увеличен), а также для посева – на определение возбудителя.
- МРТ покажет наличие компрессии участков спинного мозга, жидкости в паравертебральном пространстве, остеомиелита и участков разрушения котных тканей, если они имеются. При эпидуральном абсцессе МРТ является самым результативным и точным методом диагностики.
- Операция по всткрытию абсцесса и удалению пораженных тканей, если у больного появился стойкий неврологический статус, а боли не купируются даже сильными обезболивающими средствами.
- Дренирование раны.
- Антибиотикотерапия.
При операциях на позвоночнике сегодня всё чаще используют жесткие металлические фиксаторы, обеспечивающие иммобилизацию позвоночного столба в послеоперационный период и более быстрое сращение поврежденных костных тканей.
Но фиксаторы – это, по сути, импланты, которые для организма чужеродны. Очень часто происходит инфицирование зон, где установлены фиксаторы, даже несмотря на антибиотикотерапию.
Инфицирование позвоночника и тяжесть протекания этого осложнения зависят от состояния человека, наличия у него других заболеваний.
Симптомами послеоперационной инфекции являются появление болей в зоне выполненной операции, выделения из хирургических ран, припухлость и покраснение тканей в месте операции, образование гематом или абсцессов.
На возникшее инфекционное поражение организм больного может ответить повышением температуры – от субфебрильной до очень высокой, слабостью, симптомами интоксикации.
- Повышенный показатель СОЭ, лейкоцитоз в анализе крови.
Лечение послеоперационного инфицирования позвоночника:
- Проводят диагностическое оперативное вмешательство для визуализации процесса, с одновременной санацией хирургической раны.
- Хирургическое дренирование раны.
- Введение антибиотиков в рану.
- Терапия антибиотиками широкого спектра действия.
Наиболее часто послеоперационное инфицирование позвоночника бывает вызвано золотистым стафилококком.
Очень часто туберкулезное инфицирование позвоночника протекает скрыто у больного туберкулезом. Заражение происходит из первичного очага в мочеполовой системе или легких.
Туберкулезное поражение позвоночника проявляется вначале незначительными, со временем усиливающимися болями в зоне воспаления. Иногда от начала инфицирования до точной постановки диагноза может пройти несколько месяцев.
Чаще всего туберкулезное инфицирование поражает грудной отдел позвоночника, затем распространяясь на пояснично-крестцовый или шейно-грудной отделы.
Клиническая картина и неврологический статус при туберкулезном инфицировании позвоночника не отличается от любого другого инфекционного поражения.
От других поражений позвоночника, вызванных инфекцией, туберкулезный спондилит отличается наличием нестабильности позвоночника и смещением позвонков, это обусловлено поражением связок и задних элементов позвонков. При запущенном заболевании у больного появляется так называемая триада Потта: абсцесс на позвоночнике, горб в грудном отделе вследствие сильного искривления позвоночного столба, потеря чувствительности, или частичный или полный паралич верхних, нижних конечностей ниже зоны поражения.
Диагностика основывается на:
- Изучении анамнеза – наличие туберкулеза у больного.
- Как правило, анализ крови при туберкулезном спондилите не показателен – обычно СОЭ не более 30.
- Рентгенография поможет визуализировать очаги воспаления на передних углах тел соседних позвонков, скопление жидкости в паравертебральном пространстве с отслойкой передней продольной связки, изменения в тканях дужек позвонков, мягких тканях вокруг позвоночного столба.
- МРТ или КТ поможет выявить точную локализацию очага воспаления или абсцесс.
- Прежде всего, против возбудителя – этиотропная терапия.
- Противовоспалительная терапия, витаминотерапия.
- При абсцессах, большом натеке с компрессией спинного мозга и нервных корешков – хирургическое лечение.
Заражение происходит от употребления в пищу продуктов от зараженных животных или от контакта в ними. Инкубационный период может быть до 2 месяцев, после чего у больного возникают лихорадка, повышение температуры тела, кожные высыпания.
Заболевание поражает опорно-двигательный аппарат, в результате чего возникают множественные очаги нагноений в мышцах, суставах, связках, в том числе и в позвоночнике.
Симптомы заболевания могут начинаться появлением болей в пояснице и крестце, усиливающимися при любой нагрузке, при вставании, ходьбе, прыжках.
- Изучение анамнеза – наличие бруцеллеза у больного, подтвержденное лабораторными исследованиями.
- Для определения зоны повреждения позвоночника выполняются рентгенография, МРТ или КТ.
- Антибиотикотерапия.
- Противовоспалительная терапия, обезболивающие препараты.
- Лечебная физкультура.
- Санаторно-курортное лечение в периоде реабилитации.
Читайте также: