Статистика заболеваемости кишечными инфекциями у детей
Острые кишечные инфекции занимают одно из ведущих мест в структуре инфекционной заболеваемости и представляют одну из серьезнейших проблем здравоохранения, актуальную для всех стран земного шара. Исключая небольшой спад заболеваемости в отдельные годы, острые кишечные инфекции не имеют тенденции к снижению, отмечается появление сероваров, обуславливающих тяжелое течение болезни, получают широкое распространение острые кишечные инфекции, которые прежде не диагностировались или встречались редко.
Наиболее актуальным остается изучение кишечных инфекций у детей. Восприимчивость детей к инфекционным заболеваниям своеобразна. Они более чувствительны к инфицированию условно-патогенной флорой. Заболевание у них часто вызывается не одним возбудителем, а их сочетанием. Своеобразием отличается также течение болезни: тенденция к генерализации, частое присоединение осложнений, сопутствующих заболеваний, что в конечном итоге обуславливает негладкое затяжное течение инфекции. Перенесенные острые кишечные инфекции на первом году жизни могут сказываться на последующем развитии ребенка.
Цель работы: изучить этиологию и распространенность острых кишечных инфекций у детей Мурманской области. Для достижения поставленной цели необходимо решить следующие задачи: рассмотреть и определить этиологическую структуру острых кишечных инфекций в условиях Мурманской области; изучить возрастные особенности населения Мурманской области в распространении кишечных инфекций; выяснить временную вариативность учетных острых кишечных инфекций и ее причины в структуре заболеваемости; дать профилактические рекомендации для снижения заболеваемости острыми кишечными инфекциями у детей Мурманской области.
Научная новизна данной работы заключается в том, что впервые был проведён подробный сравнительный анализ статистических данных по заболеваемости острыми кишечными инфекциями у детей в Мурманской области с учётом различных критериев. Результаты работы могут быть использованы в лечебно-профилактических учреждениях местного значения для снижения заболеваемости острыми кишечными инфекциями, а также для последующего изучения эпидемиологии кишечных инфекций.
Статистические данные были предоставлены Территориальным органом Федеральной службы государственной статистики по Мурманской области, городской детской поликлиникой №4, централизованной лабораторией клинической бактериологии Мурманской инфекционной больницы.
Данная дипломная работа была направлена на изучение этиологии и распространенности ОКИ у детей Мурманской области. Для решения поставленных задач необходимо было рассмотреть и определить этиологическую структуру острых кишечных инфекций; изучить возрастные особенности в распространении кишечных инфекций; проанализировать сезонную периодичность; дать профилактические рекомендации для снижения заболеваемости острыми кишечными инфекциями у детей.
Острые кишечные инфекции представляют большую группу самостоятельных инфекционных болезней, объединенных по наличию общего для них клинического синдрома диареи. Основными возбудителями бактериальных ОКИ являются микроорганизмы семейства Enterobacteriaceae. В этиологии вирусных острых кишечных инфекций наибольшее значение имеют ротавирусы.
При исследовании этиологической структуры ОКИ было выяснено, что наиболее распространенными в настоящее время являются кишечные инфекции вирусной этиологии. Удельный вес ротавирусной инфекции в ОКИ установленной этиологии среди детей составил 67,3 % в 2007 году, 68 % в 2006 году, 67 % в 2005 году, 52,5 % в 2004 году и 28,8 % в 2003 году. Чаще болеют организованные дети дошкольного возраста. В отличие от других ОКИ для ротавирусной инфекции характерен зимне-весенний подъем заболеваемости. Анализ внутригодовой динамики заболеваемости ротавирусными гастроэнтеритами в Мурманской области показал, что уровень обнаружения вируса в фекалиях больных острыми кишечными инфекциями в летние месяцы у детей составлял в среднем 1,2 %, тогда как в сезонный период (декабрь - март) эти показатели равнялись в среднем 7,3 %.
Среди бактериальных кишечных инфекций в Мурманской области регистрируются сальмонеллезы, дизентерия, иерсиниоз, псевдотуберкулез, кампилобактериоз, кишечные инфекции, вызванные условно-патогенными микроорганизмами. Ведущим сероваром возбудителя сальмонелёзов является Salmonella enteritidis, которая относится к группе D. Удельный вес сальмонеллеза группы D в общей заболеваемости сальмонеллезами составил 82,7 % в 2007 году, 76,8 % в 2006 году; группы В 9,6 % в 2007 году, 11,6 % в 2006 году; группы С 4,3 % в 2007 году, 5 % в 2006 году. Анализ заболеваемости сальмонеллезами, путей и факторов передачи показывает, что основными факторами передачи послужили недостаточно термически обработанные яйца, птицепродукция, а также вторично инфицированные продукты питания при нарушениях технологии приготовления готовых блюд.
Среднеобластной показатель заболеваемости дизентерией в Мурманской области ниже среднероссийского. Вспышечная заболеваемость не регистрировалась. Удельный вес привозной дизентерии составил 8 % в 2007 году, 0,7 % в 2006 году. В Мурманске встречается дизентерия Зонне и Флекснера. Наиболее распространенным возбудителем дизентерии являются Shigella sonnei, а основным путем передачи инфекции является пищевой путь. Чаще болеют дети в возрасте 3-6 лет. Заболеваемость дизентерией у детей Мурманской области формируется за счет осенних сезонных подъёмов.
Иерсиниоз, псевдотуберкулез, кампилобактериоз являются менее распространенными чем сальмонеллез и дизентерия, но если заболеваемость иерсиниозом и псевдотуберкулезом в течение 5 лет снижается, то заболеваемость кампилобактериозом увеличивается. Причиной роста заболеваемости кампилобактериозом является интенсивная циркуляция возбудителя среди людей и животных. Годовая динамика заболеваемости псевдотуберкулезом и иерсиниозом характеризуется зимнее-весенней сезонностью. Сезонность объясняется заражаемостью овощей и корнеплодов в овощехранилищах, которая нарастает в течение зимнего хранения.
[youtube.player]Инфекционная заболеваемость в Российской Федерации
за январь-апрель 2018 г.
В январе-апреле 2018 года, по сравнению с предшествующим периодом (январь-апрель в 2008-2017 гг.), тенденция к снижению заболеваемости наблюдается для следующих нозологических форм: сальмонеллезных инфекций (кроме брюшного тифа), бактериальной дизентерии (шигеллеза), острых вирусных гепатитов А, В, С, хронических вирусных гепатитов В и С, менингококковой инфекции, в том числе ее генерализованных форм, впервые выявленного бруцеллеза, псевдотуберкулеза, лептоспирозов, активных форм туберкулёза, сифилиса, гонококковой инфекции.
Тенденция к росту заболеваемости отмечена для энтеровирусных инфекций (ЭВИ), коклюша, эпидемического паротита, кори, геморрагической лихорадки с почечным синдромом (ГЛПС), болезни, вызванной вирусом иммунодефицита человека (ВИЧ) и бессимптомного инфекционного статуса, вызванного ВИЧ, внебольничным пневмониям, острым кишечным инфекциям (ОКИ), вызванным возбудителями установленной этиологии.
За истекший период зарегистрировано 6 случаев брюшного тифа (г. Москва – 4 случая, Свердловская и Новосибирская области – по 1 случаю), 16 случаев трихинеллеза, 1 случай сибирской язвы (Республика Дагестан).
Заболеваемость эпидемическим паротитом в период, охватывающий 2008-2016 гг., характеризовалась устойчивой тенденцией к снижению с СМП 0,1 на 100 тыс. населения, однако в 2017 году отмечено ухудшение эпидемиологической ситуации - заболеваемость возросла в 13,3 раза по сравнению со среднемноголетним показателем за 2008-2016 гг. (1,33 на 100 тыс. населения в январе-апреле 2017 года). Высокая заболеваемость зарегистрирована и за истекший период 2018 года (1274 случая, 0,87 на 100 тыс. населения, среди детей до 17 лет – 522 случая, 1,78), хотя по сравнению с показателями прошлого года заболеваемость снизилась на 34,9%. Наиболее высокая заболеваемость зарегистрирована в Республике Дагестан (29,91 на 100 тыс. населения, СМП - 0,06), Чеченской Республике (8,47, СМП – 0,83), причем в обоих субъектах, как в этом году, так и в прошлом, более половины заболевших составляет взрослое население.
В январе-апреле 2018 года зарегистрировано 687 случаев ЭВИ (0,47 на 100 тыс. населения, среди детей до 17 лет – 595 случаев и 2,03), что, по всей видимости, свидетельствует об очередном циклическом подъёме заболеваемости, характерном для эпидемического процесса этой группы инфекций. В январе-апреле 2017 года было выявлено 430 случаев, 0,29 на 100 тыс. населения (среди детей до 17 лет – 378 и 1,32 соответственно).
Наиболее высокая заболеваемость зарегистрирована в Мурманской области (6,05 на 100 тыс. населения, СМП – 1,13), республиках Саха (4,99, СМП – 0,98), Коми (4,69, СМП – 0,19), Кабардино-Балкарской Республике (3,71, СМП - 0), Республике Тыва (2,21, СМП – 0,58), Калининградской (1,94, СМП – 0,1), Пензенской областях (1,93, СМП – 0,48), Ханты-Мансийском автономном округе (1,53, СМП – 1,97).
В январе-апреле 2018 года вновь регистрируется подъем заболеваемости корью. За истекшие четыре месяца зарегистрировано 1149 случаев заболевания, показатель заболеваемости составил 0,78 на 100 тыс. населения. Наиболее высокая заболеваемость зарегистрирована в г. Москва (4,01 на 100 тыс. населения), Московской области (3,36). В Северо-Кавказском федеральном округе наиболее высокая заболеваемость наблюдается в Республике Дагестан (3,27 на 100 тыс. населения), Чеченской Республике (2,92) и приграничных к этим республикам субъектах (Республика Ингушетия - 2,73 на 100 тыс. населения, Северная Осетия-Алания – 1,99, Ставропольский край – 1,93).
В январе-апреле 2018 года вновь отмечается подъем заболеваемости коклюшем - зарегистрирован 3541 случай заболевания (2,41 на 100 тыс. населения), что выше показателя прошлого года в 2,2 раза и находится на уровне заболеваемости в январе-апреле 2016 года (3429 случаев, 2,35 на 100 тыс. населения). Среднемноголетний показатель заболеваемости 2008-2017 гг. составляет 1,17). Наиболее высокая заболеваемость регистрируется в гг. Санкт-Петербург (9,25, СМП – 5,85), Москва (6,5, СМП – 2,87), Мурманской (7,11, СМП – 2,52), Воронежской областях (6,3, СМП – 1,5), Республике Саха (4,58, СМП – 0,94), Иркутской области (4,27, СМП – 0,68), Свердловской области (3,97, СМП – 0,6), Краснодарском крае (3,34, СМП – 0,86).
Заболеваемость острым вирусным гепатитом А в многолетней динамике характеризуется тенденцией к снижению, а также циклическими колебаниями с подъемами заболеваемости в 2009, 2014 и 2017 гг. В январе-апреле 2018 года выявлено 1304 случая (0,89 на 100 тыс. населения), что ниже показателя прошлого года в 3 раза (3864 и 2,64) и отражает очередной циклический спад заболеваемости этой инфекцией. Высокие уровни заболеваемости отмечены в Удмуртской Республике (3,96 на 100 тыс. населения, СМП – 1,33), Пермском крае (2,28, СМП – 2,14), г. Санкт-Петербург (2,23, СМП – 2,82), Оренбургской (2,06, СМП – 1,27), Воронежской областях (2,01, СМП – 1,52), Республике Башкортостан (1,23, СМП – 2,12).
В результате увеличения объёмов и улучшения качества лабораторной диагностики отмечается рост числа выявленных случаев некоторых групп инфекций (например, ОКИ и пищевых токсикоинфекций (ПТ) установленной этиологии, внебольничных пневмоний).
За январь-апрель 2018 г. зарегистрирован 107661 случай ОКИ установленной этиологии (73,4 на 100 тыс. населения) – на уровне показателя прошлого года (73,05). Самые высокие показатели заболеваемости зарегистрированы в Ямало-Ненецком (239,97, СМП – 194,5), Ханты-Мансийском автономных округах (224,7, СМП – 233,31), Вологодской (216,57, СМП – 179,83), Амурской (210,15, СМП – 110,43), Свердловской (208,49, СМП – 161,27), Иркутской (188,56, СМП – 114,67), Тюменской (182,78, СМП – 134,62), Сахалинской (180,17, СМП – 213,1), Калининградской (167,52, СМП – 121,48), Магаданской областях (160,32, СМП – 135,6), Республике Алтай (153,64, СМП – 133,89).
За январь-апрель 2018 г. зарегистрирован 295281 случай внебольничных пневмоний (201,32 на 100 тыс. населения) – на 25,1% выше показателя прошлого года (160,88). Самые высокие показатели заболеваемости зарегистрированы в Ненецком (704,06, СМП – 266,38), Чукотском автономных округах (490,1, СМП – 304,79), Кировской (471,5, СМП – 325,26), Новгородской областях (457,74, СМП – 218,81), Удмуртской Республике (415,95, СМП – 214,79), Брянской (412,46, СМП – 170,95), Архангельской (379,74, СМП – 303,96), Ярославской областях (352,0, СМП – 214,56), Чувашской Республике (341,36, СМП –143,52), Республике Марий Эл (339,43, СМП – 154,57), Приморском крае (330,52, СМП – 260,01), Псковской области (314,46, СМП – 91,6), Республике Карелия (313,77, СМП – 199,46), Тульской (313,25, СМП – 165,73), Тверской областях (302,28, СМП – 193,98).
Характеризуется устойчивой тенденцией к снижению заболеваемость активными формами туберкулёза. В январе-апреле 2018 года выявлено 20819 случаев заболевания (14,19 на 100 тыс. населения), что ниже значений прошлого года на 8,7% (22752 и 15,54).
За истекший период 2018 г. в Российской Федерации зарегистрировано 23 случая впервые выявленной малярии (2017 г. – 24) и 75 случаев лихорадки денге (2017 г. – 76). Не зарегистрировано ни одного случая острого паралитического полиомиелита, ассоциированного с вакциной, дифтерии, краснухи, бешенства.
[youtube.player]Дети – это одна из самых уязвимых групп риска для инфекционных заболеваний.
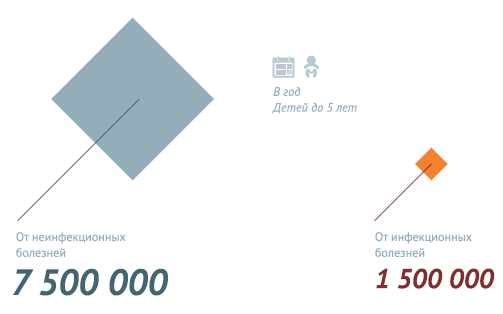
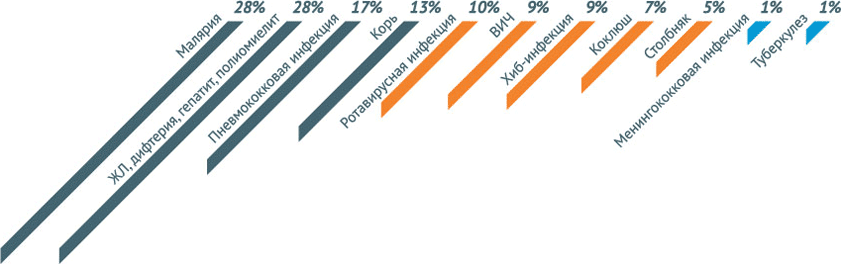
По оценочным данным, благодаря иммунизации по всем возрастным группам населения ежегодно предотвращается 2,5 миллиона случаев смерти. Несмотря на это беспрецедентное достижение около 1,5 миллиона детей по-прежнему умирают от болезней, предупреждаемых с помощью вакцин. Это составляет почти 20% от общей смертности среди детей до пяти лет, достигающей в настоящее время около 6,5 миллионов случаев в год (почти 19 000 детей умирает ежедневно и почти 800 – ежечасно).
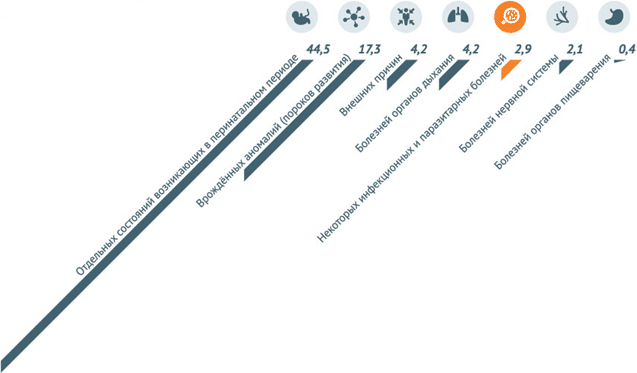
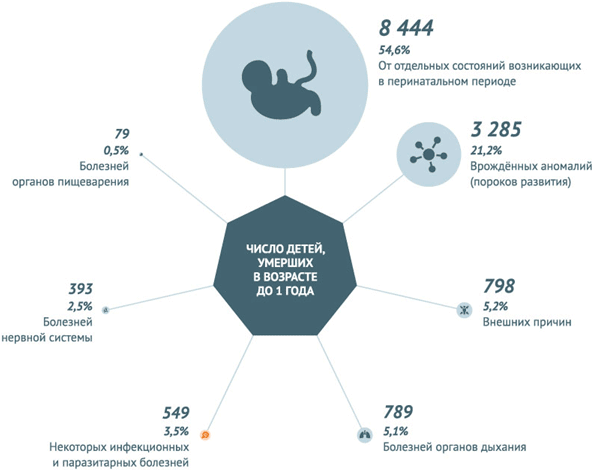
По данным за 2013 год, наибольшее количество младенческих смертей в РФ – 44,5 на 10 тыс. – вызвано отдельными состояниями, возникающими в перинатальном периоде. 17,3 из 10 тыс. младенцев погибают из-за врожденных аномалий и 4,2 – от внешних причин. Инфекционные заболевания становятся причиной смерти детей в возрасте до 1 года в 2,9 случаях на 10 тыс. малышей.
Инфекционные заболевания и паразитарные болезни в 2013 году унесли 549 (3,5%) жизней детей, не достигших годовалого возраста
По данным ВОЗ, в 2013 году в глобальных масштабах зафиксировано 145 700 случаев смерти от кори — почти 400 случаев в день.
Конечно, некоторые инфекционные заболевания поддаются излечению. Например, туберкулез, который можно излечивать в большинстве случаев – при условии надлежащего обеспечения и приема эффективных лекарств. Однако у невакцинированных лиц не только сама болезнь протекает тяжело, но и лечение длится долго, а риск осложнений крайне высок. В то время как прививка обеспечивает защиту от развития таких опасных осложнений как туберкулезный менингит и диссеминированная форма ТБ у младенцев и детей младшего возраста.
В то же время некоторые болезни невозможно излечить в принципе. Например, не существует лечения от полиомиелита, его можно только предотвращать с помощью вакцинации.
Вакцинопрофилактика направлена на предотвращение возникновения эпидемий, снижение смертности и предотвращение осложнений и инвалидизации в результате заболеваний.
Задать вопрос специалисту
Вопрос экспертам вакцинопрофилактики
Вакцина "Менюгейт" зарегистрирована в России? С какого возраста разрешена к применению?
Отвечает Харит Сусанна Михайловна
Да, зарегистрирована, вакцина – от менингококка С, сейчас также есть вакцина конъюгированная, но уже против 4 типов менингококков – А, С, Y, W135 – Менактра. Прививки проводят с 9 мес.жизни.
Муж транспортировал вакцину РотаТек в другой город.Покупая ее в аптеке мужу посоветовали купить охлаждающий контейнер,и перед поездкой его заморозить в морозильной камере,потом привязать вакцину и так ее транспортировать. Время в пути заняло 5 часов. Можно ли вводить такую вакцину ребенку? Мне кажется,что если привязать вакцину к замороженному контейнеру, то вакцина замерзнет!
Отвечает Харит Сусанна Михайловна
Вы абсолютно правы, если в контейнере был лед. Но если там была смесь воды и льда- вакцина не должна замерзать. Однако живые вакцины, к которым относится ротавирусная, не увеличивают реактогенность при температуре менее 0, в отличие от неживых, а, например, для живой полиомиелитной допускается замораживание до -20 град С.
Моему сыну сейчас 7 месяцев.
В 3 месяца у него случился отек Квинке на молочную смесь Малютка.
Прививку от гепатита сделали в роддоме, вторую в два месяца и третью вчера в семь месяцев. Реакция нормальная, даже без температуры.
Но вот на прививку АКДС нам устно дали медотвод.
Я за прививки!! И хочу сделать прививку АКДС. Но хочу сделать ИНФАНРИКС ГЕКСА. Живем в Крыму. В крыму ее нигде нет. Посоветуйте как поступить в такой ситуации. Может есть зарубежный аналог? Бесплатную делать категорически не хочу. Хочу качественную очищеную, что бы как монжно меньше риска.
Отвечает Полибин Роман Владимирович
В Инфанрикс Гекса содержится компонент против гепатита В. Ребенок полностью привит против гепатита. Поэтому в качестве зарубежного аналога АКДС можно сделать вакцину Пентаксим. Кроме того, следует сказать, что отек Квинке на молочную смесь не является противопоказанием к вакцине АКДС.
Подскажите, пожалуйста, на ком и как тестируют вакцины?
Отвечает Полибин Роман Владимирович
Как и все лекарственные препараты вакцины проходят доклинические исследования (в лаборатории, на животных), а затем клинические на добровольцах (на взрослых, а далее на подростках, детях с разрешения и согласия их родителей). Прежде чем разрешить применение в национальном календаре прививок исследования проводят на большом числе добровольцев, например вакцина против ротавирусной инфекции испытывалась почти на 70 000 в разных странах мира.
Отвечает Полибин Роман Владимирович
Состав вакцин изложен в инструкциях к препаратам.
Ребёнку 1 год и 8 месяцев, все прививки ставились в соответствии с календарем прививок. В том числе 3 пентаксима и ревакцинация в полтора года тоже пентаксим. В 20 месяцев надо ставить от полиомиелита. Очень всегда переживаю и отношусь тщательно к выбору нужных прививок, вот и сейчас перерыла весь интернет, но так и не могу решить. Мы ставили всегда инъекцию (в пентаксиме). А теперь говорят капли. Но капли-живая вакцина, я боюсь различных побочек и считаю, что лучше перестраховаться. Но вот читала, что капли от полиомиелита вырабатывают больше антител, в том числе и в желудке, то есть более эффективные, чем инъекция. Я запуталась. Поясните, инъекция менее эффективна (имовакс-полио, например)? Отчего ведутся такие разговоры? У каплей боюсь хоть и минимальный, но риск осложнения в виде болезни.
Отвечает Полибин Роман Владимирович
В настоящее время Национальный календарь прививок России предполагает комбинированную схему вакцинации против полиомиелита, т.е. только 2 первых введения инактивированной вакциной и остальные – оральной полиовакциной. Это связано с тем, чтобы полностью исключить риск развития вакциноассоциированного полиомиелита, который возможен только на первое и в минимальном проценте случаев на второе введение. Соответственно, при наличии 2-х и более прививок от полиомиелита инактивированной вакциной, осложнения на живую полиовакцину исключены. Действительно, считалось и признается некоторыми специалистами, что оральная вакцина имеет преимущества, так как формирует местный иммунитет на слизистых кишечника в отличие от ИПВ. Однако сейчас стало известно, что инактивированная вакцина в меньшей степени, но также формирует местный иммунитет. Кроме того, 5 введений вакцины против полиомиелита как оральной живой, так и инактивированной вне зависимости от уровня местного иммунитета на слизистых оболочках кишечника, полностью защищают ребенка от паралитических форм полиомиелита. В связи с вышесказанным вашему ребенку необходимо сделать пятую прививку ОПВ или ИПВ.
Следует также сказать, что на сегодняшний день идет реализация глобального плана Всемирной организации здравоохранения по ликвидации полиомиелита в мире, которая предполагает полный переход всех стран к 2019 году на инактивированную вакцину.
В нашей стране уже очень долгая история использования многих вакцин – ведутся ли долгосрочные исследования их безопасности и можно ли ознакомиться с результатами воздействия вакцин на поколения людей?
Отвечает Шамшева Ольга Васильевна
За прошлый век продолжительность жизни людей возросла на 30 лет, из них 25 дополнительных лет жизни люди получили за счет вакцинации. Больше людей выживают, они живут дольше и качественнее за счет того, что снизилось инвалидность из-за инфекционных заболеваний. Это общий ответ на то, как влияют вакцины на поколения людей.
На сайте Всемирной Организации Здравоохранения (ВОЗ) есть обширный фактический материал о благотворном влиянии вакцинации на здоровье отдельных людей и человечества в целом. Отмечу, что вакцинация –это не система верований, это - область деятельности, опирающаяся на систему научных фактов и данных.
На основании чего мы можем судить о безопасности вакцинации? Во-первых, ведется учет и регистрация побочных действий и нежелательных явлений и выяснение их причинно-следственной связи с применением вакцин (фармаконадзор). Во-вторых, важную роль в отслеживании нежелательных реакций играют постмаркетинговые исследования (возможного отсроченного неблагоприятного действия вакцин на организм), которые проводят компании — владельцы регистрационных свидетельств. И, наконец, проводится оценка эпидемиологической, клинической и социально-экономической эффективности вакцинации в ходе эпидемиологических исследований.
[youtube.player]Заболеваемость кишечными инфекциями по России и Московской области за 2010 - 2012 гг.
В Российской Федерации в 2009 году 42 региона страны были неблагополучными по ОКИ, вызванным неустановленными инфекционными возбудителями,33 - по ОКИ, вызванным установленными бактериальными и вирусными возбудителями, 37 - по сальмонеллезу, 29 - по бактериальной дизентерии.
Стабилизировался на высоких цифрах удельный вес этиологически нерасшифрованных ОКИ и пищевых токсикоинфекций, который в течение последних 7 лет составляет от 62,3% до 68,8%, что особенно важно на фоне многолетней тенденции к росту показателей этой категории нозологии. Такая ситуация свидетельствует о необходимости внедрения современных методик в деятельность лабораторий и повышения уровня заинтересованности лечебно-профилактических учреждений в проведении диагностических исследований. Наиболее плохо поставлен вопрос этиологической расшифровки ОКИ в Дальневосточном (Приморский край, Амурская и Сахалинская области) и Северо-Западном (Ненецкий автономный округ, г. Санкт-Петербург) федеральных округах.
Рост в последние годы показателей заболеваемости ОКИ, вызванных установленными бактериальными и вирусными возбудителями в Российской Федерации, обусловлен в основном ротавирусной инфекцией, уровни заболеваемости которой за период 1999-2009 гг. выросли практически в 7 раз. Удельный вес указанной нозологии в структуре ОКИ увеличился с 1,4% до 7,0%. Наиболее поражаемым контингентом при ротавирусной инфекции являются дети до 14 лет, составляющие около 90% в структуре патологии, причем дети до 1 года составляют 28%, до 6 лет - 66,4%. Эпидемическим сезоном для группы гастроэнтеритов вирусной этиологии на территории нашей страны, как и в странах, расположенных в зонах умеренного климата, является холодный период года.
Территориями с неблагоприятной эпидемической ситуацией по сальмонеллезу в последние годы являются регионы Дальневосточного, Сибирского, Уральского, Приволжского, Северо-Западного федеральных округов. В некоторых субъектах Российской Федерации (Ненецкий автономный округ, Ханты-Мансийский автономный округ, Магаданская область) в 2009 году уровни заболеваемости сальмонеллезами превышали аналогичные цифры в целом по стране более чем в 2 раза. В структуре группы кишечных инфекций сальмонеллез в последние годы (2003-2008 гг.) составляет около 7%. Болеет преимущественно городское население (около 80%), что связано с возрастающей централизацией и интенсификацией производства продуктов питания, расширением производства различных полуфабрикатов и готовых блюд, реализуемых через торговую сеть, развитием сети общественного питания и т.д.
Уровни заболеваемости бактериальной дизентерией в последние годы достигли наиболее низких цифр за весь период наблюдения: со 147,7 на 100 тысяч населения в 1999 году до 12,38 - в 2009 году. Вместе с тем в структуре наиболее значимых эпидемических очагов ежегодный удельный вес шигеллезов составляет порядка 9%, при этом именно с этими возбудителями связаны массовые очаги, распространение инфекции в которых происходило через продукцию молокоперерабатывающих производств. В начале 2010 года в Республике Саха (Якутия) была зарегистрирована крупная вспышка дизентерии, связанная с одним из молочных предприятий региона. В 2009 году наиболее неблагополучными по заболеваемости бактериальной дизентерией были Южный (Республика Дагестан, Астраханская и Волгоградская области, Республика Северная Осетия), Сибирский (республики Тыва и Хакасия, Кемеровская область) и Дальневосточный (Чукотский автономный округ, Еврейская автономная область и Амурская область) федеральные округа.
Острые кишечные инфекции остаются наиболее значимой группой болезней, ответственной за формирование эпидемических очагов. Ежегодно по форме отраслевого статистического наблюдения регистрируется около 500 вспышек ОКИ, составляя от 27,6% до 76,5% среди всех зарегистрированных очагов.
В этиологической структуре наиболее значимых (средних и крупных) очагов в 2009 году острые кишечные инфекции суммарно составили 52% и были представлены сальмонеллезами, ротавирусной инфекций, бактериальной дизентерией (Зонне и Флекснера), эшерихиозами, пищевыми токсикоинфекциями энтеробактериальной и стафилококковой природы.
Причинами возникновения вспышек пищевого характера, как правило, являлись грубейшие нарушения технологического процесса на предприятиях, занятых в сфере производства и оборота пищевых продуктов, а также на пищеблоках при приготовлении блюд, в том числе:
- несоблюдение сроков хранения и транспортировки скоропортящихся продуктов питания;
- несоблюдение требований к санитарному содержанию помещений, мытью и обработке оборудования, инвентаря и посуды;
- невыполнение сотрудниками пищевых предприятий и пищеблоков требований по обработке продуктов и соблюдению правил личной гигиены.
Не уменьшается значение водного пути передачи инфекций с реализацией фекально-орального механизма. Несмотря на снижение в многолетней динамике заболеваемости, при формировании вспышечной заболеваемости сохраняет свою значимость вирусный гепатит А.
Эпидемические очаги 2009 года с водным путем передачи инфекции были связаны с неудовлетворительным состоянием коммунальных систем, несоблюдением питьевого режима при использовании воды децентрализованных источников, а также правил водоподготовки перед подачей воды населению.
С начала 2010 года в Российской Федерации наблюдается ухудшение эпидемиологической ситуации по острым кишечным инфекциям. За январь-февраль 2010 года, по оперативным данным, зарегистрировано 26 эпидемических очагов, из которых 23 (88,5%) представлены острыми кишечными инфекциями.
Снижение заболеваемости острыми кишечными инфекциями, к которым относятся бактериальная дизентерия (шигеллез), энтериты, колиты, гастроэнтериты инфекционного происхождения, пищевые токсикоинфекции установленной и неустановленной этиологии (за исключением ботулизма), является долговременной тенденцией - по сравнению с серединой 1970-х годов ее уровень снизился примерно втрое. Но эта тенденция также нарушалась как в 1990-е годы, так и в последние годы, хотя в 2002-2006 годах отмечалась тенденция стабилизации показателя на уровне около 440 случаев заболеваний в расчете на 100 тысяч человек постоянного населения против 1290 в 1975 году. После очередного периода снижения - до 424 случаев заболеваний на 100 тысяч населения в 2004 году - уровень заболеваемости острыми кишечными инфекциями вновь стал повышаться, составив в 2010 году 569 на 100 тысяч населения. В 2011 году было зарегистрировано 725,4 тысячи заболеваний острыми кишечными инфекциями, что на 10,8% меньше, чем в 2010 году (813 тысячи), заболеваемость снизилась до 507 на 100 тысяч человек. В 2012 году заболеваемость острыми кишечными инфекциями вновь увеличилась - зарегистрировано 756,3 тысячи случаев заболеваний с впервые установленным диагнозом (на 4,3% больше, чем в 2011 году), или 528 в расчете на 100 тысяч человек (на 4,1% больше).
Распространенность кишечных инфекций - один из важнейших индикаторов социального и санитарного благополучия. И если в целом по России рост заболеваемости кишечными инфекциями относительно невелик, то между регионами-субъектами федерации сохраняется значительная дифференциация.
По данным за январь-сентябрь 2012 года, заболеваемость острыми кишечными инфекциями была ниже всего в Центральном федеральном округе - 421 зарегистрированных случаев заболевания на 100 тысяч человек, выше всего - 853 - на Дальнем Востоке при среднем значении по России 561 на 100 тысяч человек. По регионам - субъектам федерации заболеваемость различалась в 5 раз, варьируясь от 268 в Республике Ингушетии до 1337 в Сахалинской области. Помимо Сахалинской области, крайне высокой была заболеваемость острыми кишечными инфекциями в Ненецком (1328) и Ханты-Мансийском автономном округе - Югре (1192), Республике Тыве (1317) и Приморском крае (1025). В центральной половине регионе (между нижним и верхним квартилем упорядоченного по значению показателя ряда регионов) заболеваемость составляла от 432 до 718 при медианном значении 568 на 100 тысяч человек.

Рисунок 3 - Заболеваемость населения РФ острыми кишечными инфекциями по месяцам в 2000-2012 гг.(в тысячах случаев)
Вывод: Как видно, заболеваемость бактериальной дизентерией в последние годы (2006-2012гг) несколько снизилась, общая заболеваемость всеми кишечными инфекциями не изменилась, хотя отмечались вспышки в 2000г и в 2010г. С 2008г. Регистрируется сальмонеллез.

Рисунок 4 - Заболеваемость населения Московской области острыми кишечными инфекциями на 100 000 населения за 2009-2013гг.
Вывод: В Московской области сохраняется неблагополучная эпидемиологическая ситуация по острым кишечным инфекциям.
В 2011 году заболеваемость ОКИ установленной этиологии по сравнению с предыдущим годом выросла на 8,3% (3 678 случая, 54,94 на 100 тыс. населения), заболеваемость ОКИ неустановленной этиологии снизилась на 13,5% (26 274 случая, 392,4 на 100 тыс. населения). На 15 % выросла заболеваемость сальмонеллёзами (2 031 случай, 30,34 на 100 тыс. населения).
В структуре всей группы острых кишечных инфекций, включая сальмонеллёзы, как и в прежние годы, преобладали ОКИ неустановленной этиологии, составившие 81,2%.
Крайне неблагополучными муниципальными образованиями по сальмонеллёзу в 2011 году были: Каширский район (превышение в 2,4 раза - 73,61 на 100 тыс. населения по сравнению с 30,34 по МО), Сергиево-Посадский район (превышение в 2,2 раза - 67,89), г.о. Дубна (превышение в 1,7 раза).
В 2011 году в области зарегистрировано23 эпидемических вспышки, что превышает показатели 2010 г. (19 вспышек).Общее число пострадавших - 404 человека, в том числе 281 ребенок в возрасте до 17 лет (в 2010 году общее число пострадавших 394 человека, в том числе 125 детей до 17 лет).
В этиологической структуре эпидемических очагов преобладали острые кишечные инфекции вирусной этиологии (норовирусы и ротавирусы). Далее, по значимости, следовали сальмонеллёзы - 8,7% (2 очага), острая дизентерия - 4,3% (1 очаг), и другие ОКИ, вызванные установленными условно-патогенными микроорганизмами.

Рисунок 5 - Заболеваемость острыми кишечными инфекциями В г. Орехово-Зуево в 2009-2013гг.
Вывод: В последние годы заболеваемость населения кишечными инфекциями в большинстве городов Московской области возросла в 2 раза. В г.Орехово-Зуево заболеваемость снизилась. Рост кишечных инфекций связанс некачественной обработкой пищи, нарушениями технологий приготовления блюд, их неправильным хранением, несоблюдением правил личной гигиены. Продукты питания и вода, потребляемые человеком, весьма далеки от стерильности. За 2013 год заболеваемость в РФ на 100 000 населения возросла и составила 775,2 %. Самыми распространенными инфекциями оказались: сальмонеллез, дизентерия и ботулизм. Распространенность кишечных инфекций - один из важнейших индикаторов социального и санитарного благополучия.
[youtube.player]Читайте также:


