Степень атрофии костной ткани при пародонтите
Прочитав эту статью, Вы узнаете:
— какие бывают симптомы (признаки) пародонтита,
Пародонтит – это воспаление всех окружающих зуб тканей, сопровождающееся разрушением и убылью косной ткани, а также разрушением зубодесневого прикрепления.
Причины развития пародонтита.
Пародонтит может быть локализованным в области одного или нескольких зубов, а также иметь генерализованный характер (в области всех зубов).
Причины развития локализованного пародонтита:
1. Нависающие края пломб в межзубных промежутках − это приводит к травме межзубных сосочков, а также создает условия для задержки пищевых остатков в таких межзубных промежутках, и как следствие- развитие воспаления,
2. Нависающие края искусственных коронок или мостовидных протезов, травмирующие десну,
3. Плохо изготовленные съемные протезы, травмирующие десну,
4. Физическая травма (удар),
5. Окклюзионная травма (патология прикуса) − когда нагрузка при смыкании зубов распределяется не равномерно на все зубы, а есть участок преждевременного накусывания (суперконтакт). В месте такого суперконтакта зуб испытывает перегрузку, что сопровождается развитием воспаления. Очень часто оклюзионные травмы имеют место быть у пациентов, у которых отсутствует часть зубов.
Причины развития генерализованного пародонтита:
Генерализованная форма пародонтита, т.е. когда воспаление есть в области всех или большинства зубов − развивается вследствие плохой гигиены полости рта, наличия большого количества над и поддесневых зубных отложений. Токсины, выделяемые микроорганизмами зубного налета, запускают цепь воспалительных реакций в деснах, которые приводят к разрушению прикрепления зуба к кости, к разрушению костной ткани и т.д.
Симптоматика локализованной и генерализованной формы пародонтита мало чем отличается друг от друга, разница только в причинах возникновения воспаления и в количестве зубов, у которых развивается воспаление. Поэтому мы опишем только генерализованную форму, как наиболее часто встречающуюся. Симптомы генерализованного пародонтита будут зависеть от степени выраженности воспаления.
Пародонтит легкой степени.
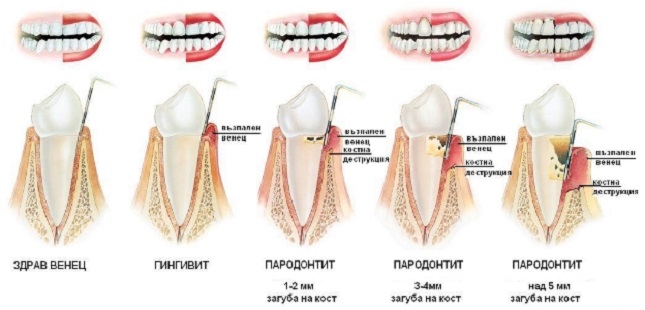
Визуально определяется большое количество мягкого зубного налета, твердых зубных отложений, включая поддесневые зубные камни. Отмечается воспаление краевой десны, десневых сосочков: десна выглядит ярко красной или синюшной. Воспаленная десна легко кровоточит, например, при чистке зубов. Костная ткань вокруг зубов начинает рассасываться. Атрофия кости достигает 1/4-1/5 длины корня, что хорошо видно на рентгенографических снимках. Имеются пародонтальные (зубодесневые) карманы глубиной до 3,5 мм, из которых выделяется серозно- гнойный экссудат.
Пародонтит средней степени тяжести.
Происходит дальнейшее нарастание симптомов. Количество пародонтальных карманов увеличивается, а их глубина достигает 5 мм. Выделение серозно- гнойного экссудата из них становится более выраженным. Атрофия костной ткани вокруг зубов достигает 1/3-1/2 длины корней. Атрофия кости приводит к появлению подвижности зубов (1-2 степени, т.е. умеренная подвижность). Часто происходит обнажение шеек зубов и корней, или возможно наоборот воспалительное разрастание десны по типу гипертрофического гингивита. При обострении хронического воспаления могут возникать пародонтальные абсцессы (гнойники в деснах).
Пародонтит тяжелой степени.
Происходит дальнейшее нарастание симптомов. Тяжелый пародонтит характеризуется часто возникающими обострениями, которые сопровождаются образованием абсцессов, резким припуханием десен, болями в них, увеличением подвижности зубов. Глубина пародонтальных карманов может достигать 5-6 мм и вплоть до верхушки корня. Атрофия костной ткани может достигать 2/3 и более длины корня.Подвижность зубов достигает 3-4 степени (сильная подвижность).
При тяжелой форме больные начинают страдать не только от местных симптомов, но также жалуются на слабость, недомогание, плохой сон, аппетит, обострение хронических заболеваний внутренних органов и т.д. Особенно сильно ухудшается состояние больных сахарным диабетом, сердечно-сосудистыми, гормональными, ревматоидными заболеваниями.
Обострение хронического пародонтита.
Диагностика пародонтита должна учитывать не только симптоматику и жалобы пациентов, но и обязательное рентгенографическое исследование. Как правило, при пародонтите проводят панорамную рентгенографию (ортопантомограмма). На таком панорамном снимке видны сразу все зубы и степень атрофии костной ткани у каждого зуба.
Пародонтит и Пародонтоз во время беременности.
Какие же отличия пародонтоза и пародонтита у беременных?
Пародонтоз -это обменно-дистрофическое заболевание, которое проявляется медленной убылью десны и обнажением корней зубов. При этом воспаление в деснах отсутствует, при пародонтозе никогда не бывает ни кровоточивости, ни отека, ни болей.
Пародонтит — наоборот является воспалительным заболеванием десен, проявляющееся их кровоточивостью, отеком, покраснением или синюшностью, болями, образованием пародонтальных (зубодесневых) карманов с гнойным отделяемым. При средней и тяжелой степени пародонтита к описанным симптомам также присоединяется подвижность зубов, обнажение шеек и корней зубов.
Пародонтит является следующим этапом развития хронического гингивита, который не был вовремя вылечен. Причина гингивита и пародонтита одинакова. Это недостаточная гигиена полости рта, при которой на зубах скапливается большое количество мягкого микробного зубного налета и твердых над и поддесневых зубных отложений.
Во время беременности у женщин появляется изменение гормонального фона, который является предрасполагающим фактором, что и ускоряет переход гингивита в пародонтит.
Отличия гингивита и пародонтита у беременных.
1. Симптомы гингивита у беременных:
— на зубах мягкий микробный зубной налет (микробная бляшка) и твердые наддесневые зубные отложения,
— кровоточивость десны (особенно при чистке зубов, при приеме жесткой пищи)
— покраснение или синюшность десны,
— иногда боли в десне,
— у беременных женщин (из-за гормональных изменений) к этим симптомам может присоединиться разрастание десневого края.
Гингивит является начальной стадией воспаления десны, при которой отсутствует образование пародонтальных карманов, подвижность зубов, обнажение корней зубов.
2. Симптомы пародонтита во время беременности:
Все вышеперечисленные симптомы гингивита, при пародонтите сохраняются.Основным отличием пародонтита от гингивита является:
— разрушение костной ткани вокруг зубов (при легкой форме пародонтита атрофия кости достигает 1/3 длины корня, при средней степени тяжести – до 1/2 длины корня, при тяжелом пародонтите атрофия достигает 2/3 и более длины корня),
— образование пародонтальных (зубодесневых) карманов (при разрушении кости одновременно происходит образование пародонтальных карманов и разрушение зубо-десневого прикрепления). Глубина пародонтальных карманов зависит от тяжести воспаления и может составлять от 2-3 мм до 10 мм. Из пародонтальных карманов обычно выделяется серозно-гнойный экссудат,
— появление подвижности зубов,
— обнажение шеек и корней зубов,
— на рентгенограмме будет видно, что уровень костной ткани соответствует норме (при гингивите разрушения костной ткани на рентгене Вы никогда не увидите), а на рентгенограмме, сделанной у пациента с пародонтитом средней степени тяжести будет видно, что костная ткань разрушена на 1/2 длины корня.
Лечение пародонтита у беременных.
Напомним, что основная причина развития пародонтита – это твердые зубные отложения и мягкий микробный зубной налет. Поэтому лечение будет направлено на устранение этих причин.
Удаление над и поддесневых зубных отложений это самый главный этап лечения, т.к. если не удалить причину заболевания, то все остальные мероприятия дадут, лишь временный и весьма небольшой эффект.
Снимают зубные отложения чаще ультразвуком, но можно делать это ручными инструментами. После снятия отложений зубки обязательно полируются специальными щетками и пастами.
В первом триместре беременности обычно любые стоматологические вмешательства (анестезия, лечение зубов) противопоказаны, но зубные отложения снимать можно. Но, если возможно, то лучше даже такую процедуру перенести на второй триместр. Второй триместр является наиболее безопасным для лечебных процедур.
В третьем триместре снимать зубные отложения тоже можно, но в связи с повышенной утомляемостью и нервозностью беременных в этот период – лучше всё же (если есть такая возможность) перенести процедуры на период после родов.
После снятия зубных отложений, врач назначает противовоспалительную терапию индивидуально.
Противовоспалительная терапия – это такая терапия, которая обычно состоит из антисептических полосканий и аппликаций противовоспалительными гелями. Курс обычно длится 10 дней, проводить его можно (в случае невыраженного воспаления) даже в домашних условиях. Напоминаем, что эффективен такой курс будет только после снятия зубных отложений.
Врач назначит вам самые безопасные средства для антисептического полоскания полости рта. Лучше использовать готовые растительные эликсиры для полосканий, которые продаются в аптеках. Но правильный выбор средств сможет сделать только врач! Кроме полосканий врач назначит и аппликации на десну противовоспалительных гелей.
Многие гели не рекомендуется назначать беременным женщинам в 1-м триместре беременности (во 2-3- м триместрах – можно).
После снятия зубных отложений и назначения противовоспалительной терапии, стоматолог на приеме обучит Вас адекватной гигиене полости рта, т.к. все воспалительные заболевания десен связаны с недостаточной гигиеной полости рта.
У беременных женщин (в связи с гормональной перестройкой) воспаление возникает даже при минимальном количестве зубного налета и зубного камня, в связи с чем, им нужно уделять гигиене в 2 раза больше времени, чем остальным людям.
Огромную помощь в поддержании гигиены полости рта может оказать ирригатор для промывания межзубных промежутков, пародонтальных карманов и других труднодоступных участков полости рта. Так же беременным нужно соблюдать правильный режим питания. Для этого необходимо избегать частых перекусываний и потребления сладких напитков между основными приемами пищи. Если Вы съели печенюшку или конфетку – значит нужно идти чистить зубы, т.к. углеводы – это главное сырье для размножения микробов в полости рта. Если Вам лень выполнять это простое правило, то это по большому счету говорит о бессмысленности лечения и неизбежном прогрессировании заболевания даже в случае проведения противовоспалительных мероприятий.
Дополнительные лечебные мероприятия при заболеваниях пародонта.
Если у Вас гингивит, то всего вышеперечисленного вполне достаточно, чтобы вылечить это заболевание и забыть о кровоточивости десен. Но если у Вас развился Пародонтит, то все вышеперечисленные мероприятия – это только базовое лечение, направленное на снятие симптомов воспаления. Как известно при пародонтите возникает подвижность зубов, появляются глубокие пародонтальные (зубодесневые) карманы, поэтому необходимы дополнительные лечебные мероприятия. К ним относится шинирование подвижных зубов, кюретаж пародонтальных карманов.

Статью подготовила: Заведующий отделением: врач-стоматолог-терапевт Логиновских Татьяна Сергеевна
I степень — начальная, без исчезновения костной ткани по протяженности;
II степень — снижение высоты межзубных перегородок на 1/4—1/3 длины корня;
III степень — снижение высоты на 1/2 длины корня;
IV степень — резорбция межзубных перегородок на протяжении более половины длины корня.
Перечислите формы повышенного стирания зубов.
Выделяют три клинические формы повышенного стирания:
Повышенное стирание может носить ограниченный и разлитой характер, соответственно различают:
-генерализованную форму стирания.
В зависимости от компенсаторно-приспособительной реакции жевательного аппарата следует различать 2 клинические формы повышенного стирания твердых тканей зубов:
Поставьте диагноз.
Ds.: хронический генерализованный пародонтит средней степени тяжести, патологическая стираемость зубов ( горизонтальная, генерализованная )
Частичное отсутствие зубов на в\ч 1 класс по Кеннеди,
Частичное отсутствие зубов на н\ч 1 класс по Кеннеди
Комбинированная травматическая окклюзия.
| 4. | Предложите | комплексный | вариант | лечения | с | использованием |
| металлокерамических коронок, мостовидных протезов и бюгельных протезов. - Профессиональная гигиена полости рта. Хирургическое: - удаление 15, 16 зубов, в связи с отломом корней зубов по бифуркации, что видно на прилагаемом снимке. - удаление 48 зуба. Терапевтическое: - эндодонтическое лечение с последующим рентген. контролем 14, 13, 12, 11, 21, 22, 25, 31, 32, 33, 34, 41, 42, 43, 44, 48 зубов. Общая противовоспалительная терапия, в том числе и назначение витаминного комплекса. Ортопедическое: - протезирование верхнего зубного ряда шинирующим консольным металлокерамическим протезом с опорой на 14, 13, 12, 11, 21, 22 - 25 зубы, - протезирование нижнего зубного ряда металлокерамическим протезом с опорой на 43,42,41,31,32,33,34 зубы, - протезирование нижнего зубного ряда бюгельным протезом с фиксацией на 43 и 34 зубах. | ||||||
| 5. | Укажите сроки профилактического осмотра пациентов. |
Сроки проф. осмотра пациента не менее, чем раз в 3 месяца.
СИТУАЦИОННАЯ ЗАДАЧА 148(К 003617)
Инструкция: ОЗНАКОМЬТЕСЬ С СИТУАЦИЕЙ И ДАЙТЕ РАЗВЕРНУТЫЕ
ОТВЕТЫ НА ВОПРОСЫ
Основная часть
В клинику обратилась пациентка И., 49 лет. Жалобы: на затрудненное пережевывания пищи, неудовлетворительную эстетику, частичное отсутствие зубов.
Анамнез заболевания: пациентка ранее не протезировалась, к стоматологам обращалась только с острой болью. Со слов пациентки, зубы 1.5, 2.5 в течение жизни не прорезались. Стирание коронковых частей зубов происходило постепенно в течение 20
Внешний осмотр: Лицо асимметрично. Отмечается снижение высоты нижнего отдела лица на 6 мм. Выражены носогубные и подбородочные складки, углы рта опущены. Пальпация собственно жевательных, височных, латерально-крыловидных и задних брюшек двубрюшных мышц безболезненна. Открывание рта свободное. При пальпации поднижнечелюстные, подбородочные и шейные лимфоузлы подвижные,
Объективно при осмотре:

| П | П | П | П | П | П | П |
| П | П | П | П | П |
Осмотр полости рта: состояние слизистой оболочки полости рта: бледно-розового цвета, умеренно увлажнена. Маргинальная десна верхней и нижней челюстей гиперемирована. На большинстве зубов определяется зубной налет. Повышенная стираемость зубов 1.1, 1.2, 2.1, 2.2, 3.1, 3.2, 3.3, 3.4, 3.5, 4.1,4.2, 4.3, 4.4. Незначительная гипертрофия альвеолярных отростков челюстей в области зубов 1.5, 1.6, 1.7, 3.1, 3.2, 3.3, 4.1, 4.2, 4.3. В области других зубов гипертрофия отсутствует. Снижение высоты нижнего отдела лица на 6 мм.
На ортопантомограмме: зубы 1.6, 2.8, 3.6, 3.7, 3.8, 4.5, 4.7 депульпированы;
корневые каналы запломбированы до верхушек частично; зуб 4.7 – хронический гранулематозный периодонтит, кариес корня.
Вопросы
Поставьте диагноз
Перечислите этиологические факторы повышенного стирания.
Какие этапы включает в себя протокол обследования пациента с повышенным стиранием?
4.Какие специальные дополнительные методы исследования необходимо провести для уточнения этиологических факторов повышенной стирания зубов и планирования лечения данной пациентки?


Папиллярные узоры пальцев рук - маркер спортивных способностей: дерматоглифические признаки формируются на 3-5 месяце беременности, не изменяются в течение жизни.

Общие условия выбора системы дренажа: Система дренажа выбирается в зависимости от характера защищаемого.

Опора деревянной одностоечной и способы укрепление угловых опор: Опоры ВЛ - конструкции, предназначенные для поддерживания проводов на необходимой высоте над землей, водой.

Но нужно понимать, что процедуры лазер или электрофорез – это лишь вспомогательные методы, которые позволяет быстрее снять симптомы воспаления.
Статья: Пародонтит. Диагностика и лечение
Пародонтит – это воспалительное заболевание десен, которое сопровождается разрушением связочного прикрепления зуба к кости, рассасыванием костной ткани вокруг зуба, что приводит к потере зубов.
Проверьте признаки! Быть может, пора к пародонтологу!
- кровоточивость десен при чистке зубов и приеме жесткой пищи
- слизистая десен отечная, красная или синюшная
- бывают ли боли в деснах
- надавите на край десны – есть отделяемое, очень неприятный запах?
Поспешите, чем раньше пародонтолог поставит диагноз, начнет лечение, тем выше вероятность успешного результата и лучше прогноз.
Посмотрите, как выглядит пародонтит


Фото (с.) 24stoma.ru
Пародонтит может быть локализованным в области одного или нескольких зубов, а также иметь генерализованный характер (в области всех зубов).
Причины развития локализованного пародонтита:
- Нависающие края пломб в межзубных промежутках − это приводит к травме межзубных сосочков, а также создает условия для задержки пищевых остатков в таких межзубных промежутках и для развития воспаления.
- Нависающие края искусственных коронок или мостовидных протезов, травмирующие десну.
- Плохо изготовленные съемные протезы, травмирующие десну.
- Физическая травма (удар).
- Чаще — окклюзионная травма (патология прикуса) − когда нагрузка при смыкании зубов распределяется не равномерно на все зубы, а есть участок преждевременного накусывания (суперконтакт). В месте такого суперконтакта зуб испытывает перегрузку, что сопровождается развитием воспаления.
- Часто бывает у пациентов с частичным отсутствием зубов.
Причины развития генерализованного пародонтита:
Микробное расплавление костной ткани и связочного аппарата зубов из-за плохой гигиены полости рта, наличия над- и поддесневых зубных отложений. Зубной камень — минералы слюны, пищевой остаток, микробы. Токсины, выделяемые микроорганизмами зубного налета запускают цепь воспалительных реакций в деснах, которые приводят к разрушению прикрепления зуба к кости, к разрушению костной ткани и т.д.



Симптомы пародонтита будут зависеть от степени выраженности воспаления. Принято выделять следующие степени тяжести пародонтита:
Пародонтит легкой степени:
- Визуально определяется мягкий зубной налет, твердые зубные отложения, включая поддесневые зубные камни.
- Воспален край десны, межзубные сосочки: десна выглядит ярко красной или синюшной.
- Воспаленная десна легко кровоточит при дотрагивании инструментом.
- По рентгенограмме — костная ткань вокруг зубов начинает рассасываться. Атрофия кости достигает 1/4-1/5 длины корня.
- Имеются пародонтальные карманы глубиной до 3,5 мм (норма 1,5-2 мм), из которых при надавливании выделяется серозно-гнойный экссудат.



Пародонтит средней степени тяжести:



Пародонтит тяжелой степени:
- Происходит дальнейшее нарастание симптомов.
- Тяжелый пародонтит характеризуется часто возникающими обострениями, которые сопровождаются образованием абсцессов, резким припуханием десен, болями в них, увеличением подвижности зубов


- Глубина пародонтальных карманов может достигать 6-7 мм и вплоть до верхушки корня.
- Атрофия костной ткани может достигать 2/3 и более длины корня.
- Подвижность зубов достигает 3-4 степени (сильная подвижность).
- При тяжелой форме больные начинают страдать не только от местных симптомов, но также жалуются на слабость, недомогание, плохой сон, аппетит, обострение хронических заболеваний внутренних органов и т.д. Особенно сильно ухудшается состояние больных сахарным диабетом, ЖКТ, сердечно-сосудистыми, гормональными, ревматоидными заболеваниями.



Фото (с.) 24stoma.ru
Обострение пародонтита.
Для пародонтита свойственно хроническое течение, когда симптоматика сглажена (без острых явлений воспаления), при этом периодически возникает обострение, когда все симптомы резко выражены. Развитие обострения может быть связано как с истощением местных защитных механизмов полости рта, так и со снижением иммунитета организма.
Почему необходимо лечить пародонтит ?
Основные причины:
- Полость рта — это начало пищеварительного тракта, и инфекция с пищей попадает в желудок, кишечник; через слизистую полости рта токсины постоянно всасываются в кровоток и разносятся по ко всем органам инфицируя их, сенсибилизируют организм, развиваются аллергии.
- Подвижные зубы плохо пережёвывают пищу
- Выпадение зубов так же приводит к затрудненному жеванию, правильному формированию звуков
- Нарушается эстетика, снижается коммуникативная активность и качество жизни.
Алгоритм обследования и лечения пациентов с пародонтитом.
Если заболевание имеет легкую степень тяжести и при наличии всех зубов, то достаточно консультации и лечение только врача-пародонтолога.
В случае, когда заболевание имеет среднюю и тяжёлую степень, есть нарушения прикуса, есть отсутствующие зубы или зубы подлежащие удалению в процессе лечения – необходима совместная консультация врача-пародонтолога, врача-ортопеда (протезиста), ортодонта, стоматолога-терапевта, соматических специалистов Помните, что планировать протезирование, лечение зубов необходимо еще до начала собственно пародонтологического лечения.

Все эти специалисты во время осмотра пациента должны:
- определить прогноз тех или иных зубов (сохранение, удаление),
- предложить пациенту возможные варианты лечения, протезирования,
- согласовать с пациентом план лечения, его стоимость,
- определить последовательность применения методов лечения пародонтита в данной клинической ситуации.
Рентген-диагностика.
Для полноценной консультации будут необходимы рентгеновские снимки зубов (прицельные и панорамные), позволяющие оценить степень тяжести заболевания. На прицельном Rg Вы можете увидеть, что костная ткань в области центральных верхних резцов разрушена на 1/2 длины корня зуба.
На фото представлен панорамный рентгеновский снимок. По такому снимку можно оценить сразу все зубы, включая состояние ранее вылеченных зубов.



Лечение пародонтита зависит от того, насколько далеко зашел воспалительный процесс. Чем выше степень тяжести , тем лечение сложнее, дольше, дороже, тем хуже прогноз.
Помните, что причиной пародонтита в 99,9% случаев является недостаточная гигиена полости рта. Мягкий зубной налет и твердые над- и поддесневые зубные отложения являются главной причиной воспаления в деснах. И никакое лечение не может быть эффективным без удаления причинного фактора. Поэтому основа лечения – это удаление зубных отложений и зубного налета. Лучше всего это делать при помощи ультразвука.
При наличии противопоказаний к ультразвуку применяют специальные инструменты-ручные, пародонтологические кюреты, механические фрезы.



После того как пародонтолог удалил Вам зубные отложения, научил Вас правильно чистить зубы и пользоваться зубной нитью – необходимо снять воспалительные явления в деснах (отек, кровоточивость, боли, гноетечение). Целью противовоспалительной терапии также является подавление микробной микрофлоры в пародонтальных карманах, иначе пародонтит и дальше будет прогрессировать.
Медикаментозное лечение пародонтита можно разделить на местное и общее:
- общие — пероральные препараты, разной направленности действия, витамины, НПВС
- аплликации мазями, гелями, антибакрериальные инстилляции, ирригации.
Физиолечение:
Но нужно понимать, что процедуры лазер или электрофорез – это лишь вспомогательные методы, которые позволяет быстрее снять симптомы воспаления.
Параллельно со снятием зубных отложений и противовоспалительной терапией необходимо начинать лечение кариозных зубов, удаление нежизнеспособных зубов. Если на этапе составления плана лечения была определена необходимость протезирования мостовидными протезами или съемными протезами, то на этом этапе может проводиться подготовка зубов к протезированию, например депульпирование зубов.
Нужно отметить, что удаление из зуба нерва и пломбирование корневых каналов применяется не только при лечении пульпитов, периодонтитов. При пародонтите рекомендуют депульпировать зубы, у которых
- величина атрофии костной ткани превышает 1/2 длины корня зуба,
- имеются глубокие пародонтальныекарманы достигающие 2/3 длины корня зуба.
Это связано с тем, что при таких условиях патогенная микрофлора из пародонтальных карманов может проникнуть через верхушку корня в пульпу зуба, вызвав развитие пульпита. Положительное влияние депульпирования зубов на подавление воспаления доказывается и тем, что подвижность депульпированных зубов (в подавляющем большинстве случаев) уменьшается.
Дальнейшая последовательность действий будет зависеть от клинической ситуации. Дальше может проводиться хирургическое лечение, шинирование подвижных зубов стекловолокном, могут изготавливаться временные и постоянные шинирующие зубные протезы, производиться избирательное пришлифовывание зубов.
Временное шинирование обычно проводят при наличии подвижности зубов 2-3 степени с целью их укрепления, скорейшего прекращения воспаления и прогрессирования атрофии кости, и в конечном итоге, чтобы продлить срок их жизни.



Нужно сказать, что это один из самых важных методов, использующихся в комплексной терапии пародонтита. Это единственный радикальный метод, применение которого позволяет остановить прогрессирование данного заболевания. Хирургическое лечение пародонтита заключается в удалении из-под десны воспалительной грануляционной ткани, образующейся на месте рассосавшейся кости, а также из пародонтальных карманов, подсадке синтетической косной ткани, коррекции десневого края десны.
Ортопедическое лечение пародонтита проводится у тех пациентов, у которых есть отсутствующие зубы. Этот этап лечения является по сути заключительным (не считая последующей периодической поддерживающей терапии), и от него во многом будет зависеть прогноз зубов. Цель ортопедического этапа лечения – восстановить жевательную эффективность зубных рядов, снизить механическую нагрузку на оставшиеся собственные зубы пациента, предотвратить смещение, выдвижение и потерю зубов, восстановить эстетику.
Если планируется проведение хирургической операции при пародонтите, то при отсутствии у пациента группы зубов – протезирование делается непосредственно перед операцией. И это не обязательно должен быть дорогой качественный современный протез. Можно изготовить временный недорогой съемный протез из пластмассы, который со временем (например, полгода) можно будет поменять на постоянный протез более высокого качества.
Это делается для того, чтобы разгрузить ослабленные зубы пациента на время проведения операции, периода заживления. Если же этого не сделать, то подвижность зубов после операции, а также разрушение костной ткани – не только не уменьшатся, а даже увеличатся.
Цель ортодонтического лечения заключается в коррекции прикуса, устранение патологического соотношения зубов и челюстей.
Более подробно о методах лечения для разных категорий пациентов в других статьях.
Читайте также:


