Стоимость операции по кератиту
Что это такое?
Кератопластика роговицы – это ее частичная или полная замена трансплантатом. При этой операции биоматериалы могут подсаживать на пораженные участки (в верхние или глубокие слои роговицы) или заменять все клетки послойно.

Пересадка роговицы позволяет многим людям восстановить зрительные функции и вернуться к активному образу жизни.
Ожидаемые результаты от операции:
- возвращение остроты зрения пациентам;
- торможение прогрессирующих заболеваний роговицы, стабилизация ее зрительных функций из-за улучшения ее прозрачности;
- реконструкция роговицы (восстановление ее нормальной формы).
Показания к кератопластике

- врожденные аномалии роговицы (кератоконус или кератоглобус);
- бельмо или рубцы на глазу, возникшие из-за травм, ожогов, ранений, дегенеративных поражений тканей, хирургических вмешательств;.
- дистрофические изменения роговицы;
- кисты, фистулы и деформации роговичного слоя;
- случаи когда после оптической алмазной кератотомии не удается остановить прогрессирование керотоконуса.

Материалы для замены роговицы
Специальный трансплантат для офтальмологических операций изготавливают различные лицензированные медицинские учреждения. Существуют глазные банки, которые занимаются сбором и хранением донорских роговиц и готовых изделий для осуществления пересадки.

В хирургической офтальмологии операции по пересадке роговицы классифицируют:
- по размерам вживляемого участка: частичная (локальная и субтотальная) и полная (тотальная);
- по слоям, который планируется заменять (сквозная, передняя или задняя послойная кератопластика).

Сквозная пересадка роговицы – это самый распространенный вид кератопластики. Выполняется людям с полным помутнением роговицы или при врожденных аномалиях ее анатомии (кератоконусе и др.), а также обширных травмах, некрозах, атрофии. В данном случае поврежденный роговичный слой заменяется биоматериалом полностью на всю глубину.
Послойная кератопластика показана больным у которых повреждения роговицы носят поверхностный характер. Операции на передней или задней оболочке роговичного слоя обычно проводят пациентам с ожогами, помутнениями, дистрофиями или кератопатиями различной этиологии. В ходе операции патологически измененные участки заменяют на прозрачный донорский материал, при этом здоровые ткани и прочность роговицы полностью сохраняются.
Стоимость операции по пересадке роговичной оболочки глаза обуславливается:
- количеством обследований перед проведением кератопластики (анализы, врачебные консультации), инструментальная диагностика);
- типом биологического трансплантата (его качеством и ценой);
- уровнем технического оборудования;
- способом ведения хирургического вмешательства (при помощи механического скальпеля или лазера);
- комплексом мероприятий по послеоперационному уходу;
- подбором медикаментов для анестезии, асептических и восстановительных процедур;
- врачебным мониторингом в период реабилитации (осмотры и рекомендации);
- содержанием в клинике при необходимости (питание, палатный режим и др.).
В зависимости от вышеперечисленных критериев цена в Москве колеблется от 50 тыс.руб. до 600 тыс. рублей , а в клиниках Европы операция стоит 3-5 тысяч евро.
Где делают кератопластику

За рубежом на офтальмологических операциях специализируются германские, израильские, французские и испанские врачи. Кератопластику можно сделать и в Белоруссии (в Минске).
В мире современной медицины эта операция проводится очень часто как в нашей стране, так и за рубежом. Ее суть состоит в иссечении больных участков и имплантировании на их место здоровых тканей.

В советские времена пересадка роговицы широко практиковалась Святославом Федоровым и его последователями, основным инструментом для нее являлся микрохирургический инструмент (кератом). Но сегодня такие операции чаще проводят фемтосекундным лазерным скальпелем, воздействие которого позволяет более мягко изменять структуры глаза, то есть исключает механическое воздействие.
Лазерная технология, ее достижения и пути дальнейшего развития в медицине позволяют постоянно усовершенствовать керотопластику: проводить операции быстро, с высокой точностью и с низким риском осложнений.
Отзывы
Статистика по проведению пересадки роговицы утверждает, что в 90% случаев она проходит успешно.
Мама Влада (15-ти лет)
Врач осмотрел Влада и сразу назначил день операции. Сдали все анализы, сделали ЭКГ. Через несколько дней под общим наркозом заменили роговицу.
На третьи сутки Владику уже разрешили вставать и ходить.
Прошло четыре месяца, мы еще капаем капли, но уже практически полноценно видим мир. Столичный хирург, который оперировал, сказал, что операция прошла хорошо, и осложнений нет. Наши местные доктора также не находят никаких отклонений, наблюдаемся каждый месяц.
Затем обратился в клинику, прошел обследование и методом фемтосекундного лазера мне пересадили донорскую роговицу.
Болезненность беспокоила только после операции несколько дней. Выписали меня через неделю и больным глазом я уже видел первые две строчки, сейчас (спустя месяц )– пять. Результатами, отношением персонала и условиями в клинике доволен.
Цены на операции при кератоконусе
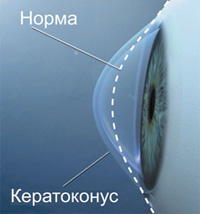
Кератоконус – хроническое, дистрофическое, прогрессирующее, двустороннее заболевание роговицы, которое в большинстве случаев возникает в подростковом или молодом возрасте. Заболевание характеризуется изменением всех слоев роговицы, её истончением, конусовидным выпячиванием (отсюда происходит название данного заболевания), выраженными нарушениями оптических свойств роговой оболочки.
Известна наследственная предрасположенность к этому заболеванию. Вместе с тем, до недавнего времени кератоконус считали заболеванием с четко выраженной региональной эпидемиологией, так как зонами наибольшей распространенности кератоконуса всегда являлись ближневосточный и кавказский регионы, а также ряд стран Азии. Однако в последние десятилетия выявлен значительный рост частоты заболеваемости кератоконусом и в других регионах земного шара. Точного объяснения данному явлению на сегодняшний день нет. Большинство ученых объясняет это ухудшением экологической обстановки, в том числе повышением радиационного фона. В аспекте непосредственных механизмов развития кератоконуса, исследования последних лет показали роль ферментных нарушений и дисбаланса микроэлементов роговицы в возникновении заболевания.
Процесс прогрессирования кератоконуса подразделяется на стадии:
- I – начальная,
- II – развитая,
- III – далекозашедшая,
- IV – терминальная.
Вместе с тем, различают также т.н. острый кератоконус, который возникает на фоне далекозашедшей стадии хронически протекающего кератоконуса и характеризуется неожиданно возникающей болью в глазу, слезотечением, резким снижением остроты зрения, выраженным отеком и помутнением роговицы, что требует неотложного лечения.
Прогнозировать течение кератоконуса затруднительно. У некоторых пациентов болезнь развивается медленно на протяжении десятилетий, у других заболевание стремительно прогрессирует в течение месяцев, переходя из одной стадии в другую с соответствующим ухудшением зрения.
Симптомы и диагностика кератоконуса
Начало кератоконуса характеризуется появлением локального грыжевидного выпячивания или, так называемой, зоны кератэктазии (кератэктазия – процесс растяжения и истончения роговицы) чаще всего, в нижненаружном или нижнем квадранте роговицы. Острота зрения на данном этапе, как правило, остается удовлетворительной. По мере дальнейшего прогрессирования заболевания, кератэктазия, расширяясь, захватывает все большую часть центральной зрачковой зоны роговицы с соответствующим ухудшением ее оптических свойств и резким снижением остроты зрения.
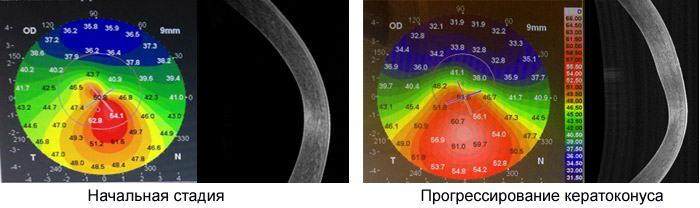
Прогрессирование заболевания проявляется в изменении формы и толщины центральных отделов роговицы и в развитии т.н. неправильного или нерегулярного астигматизма, который невозможно корригировать никакими очковыми стеклами. Дальнейшее прогрессирование процесса ведет к появлению помутнений в роговице в последних стадиях заболевания, что в конечном итоге приводит к снижению трудоспособности и инвалидизации. Наиболее ранними субъективными проявлениями кератоконуса, заставляющими пациента обратиться к врачу-офтальмологу, являются жалобы на ухудшение зрения вдаль, размытость, нечеткость далеко расположенных объектов. В тоже время, эти симптомы характерны и для близорукости, которая, однако, в отличие от кератоконуса, начинает развиваться, чаще всего, в позднем детском и подростковом возрастах.
Ранняя диагностика кератоконуса представляет достаточно сложную и актуальную проблему. Для своевременной диагностики первых объективных симптомов кератоконуса требуется проведение целого комплекса диагностических исследований, возможность выполнения которых определяется уровнем оснащенности офтальмологического учреждения. Эти исследования включают компьютерную кератотопографию, объективную аберрометрию, оптическую когерентную томографию и конфокальную микроскопию роговицы.
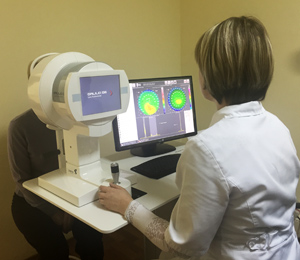
Кератотопография – метод исследования роговицы путем сканирования её поверхности с целью определения сферичности.
В нашей клиники мы используем самый современный прибор GALILEI G6 . Возможности данного прибора позволяют с высокой точностью определить малейшие изменения кривизны роговицы, как внутренней, так и наружной ее поверхности, что очень важно при выявления кератоконуса в начальных стадиях заболевания. Кроме того, прибор позволяет определить толщину роговицы в различных ее зонах, что очень важно как при постановке диагноза, так и при определении тактики лечения. Одним из важнейших функции прибора является автоматическое определение вероятности имеющего кератоконуса у данного пациента. Из дополнительных функций, прибор позволяет определить ПЗО (передне-заднюю ось) глаза, размеры передней, а также задней камеры и величину хрусталика.
Современное лечение кератоконуса – новая операция “БЛОК”
Известные методы лечения кератоконуса направлены на достижение трех возможных целей, которые ставятся в зависимости от стадии, формы и характера течения кератоконуса. Этими целями являются:
- коррекция нарушений оптики ,
- стабилизация или остановка кератэктазии ,
- замена утратившей нормальную структуру роговицы на донорскую (заместительная кератопластика) .
Очки, в том числе со сложными сфероцилиндрическими стеклами, не позволяют при кератоконусе добиться адекватной коррекции, удовлетворяющей пациентов. У многих больных с кератоконусом отмечается непереносимость очковой коррекции.
В связи с этим, основным методом коррекции нарушений оптики при кератоконусе является подбор жестких контактных линз, которые, особенно при начальных стадиях кератоконуса, как правило, позволяют полноценно корригировать остроту зрения. Вместе с тем, нередко подбор контактных линз оказывается невозможным из-за их индивидуальной непереносимости.
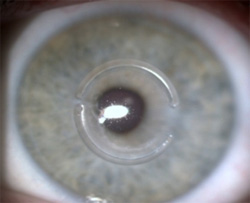
Показанием к имплантации интрастромальных роговичных сегментов является кератоконус I-II стадий при непереносимости контактной коррекции. Операцию не рекомендуется проводить при признаках быстрого прогрессирования процесса или толщине роговицы менее 400-450 микрон.
К послеоперационным рискам данного вида хирургии, несомненно, относится возможность прорезывания сегментов через ткань роговицы наружу в разные сроки после операции, что в большинстве случаев свидетельствует о продолжающемся растяжении и истончении роговицы вследствие прогрессирования кератоконуса.
В начальных стадиях заболевания, наряду с необходимостью коррекции нарушений оптики, весьма актуальным является решение проблемы продолжающегося процесса истончения и растяжения роговицы, особенно при быстром прогрессировании кератоконуса. И контактные линзы, и роговичные сегменты только корригируют оптические нарушения и не предотвращают дальнейшего прогрессирования заболевания.
В III-IV стадиях кератоконуса, толщина роговицы уменьшается до экстремально малых ее значений, что часто сопровождается и снижением прозрачности роговицы. Поэтому, в этих поздних стадиях в подавляющем большинстве случаев могут быть применены лишь радикальные операции, предусматривающие замену патологически измененной роговицы на донорскую. К таким операциям относятся сквозная кератопластика и глубокая послойная кератопластика.
Суть сквозной кератопластики заключается в том, что насквозь трепанируют, т.е. вырезают и удаляют большую часть растянутой, истонченной роговой оболочки. В образованный в виде округлого отверстия дефект укладывают соответствующий по размеру фрагмент донорской роговицы, имеющий форму диска, который фиксируют к краям отверстия швами.
При прозрачном приживлении трансплантата, которое по современной статистике имеет место более чем в 90% случаев, эффект операции заключается в восстановлении структуры роговицы и повышении остроты зрения в той мере, в которой это позволяет вновь сформированная оптика роговицы. Здесь подразумевается, к сожалению, практическая непредсказуемость послеоперационной оптики, включая и достаточно частый после операции выраженный астигматизм. Следует конечно помнить и про не столь частый, но опять-таки, к сожалению, возможный сценарий – это помутнение трансплантата даже в отдаленные сроки после операции в результате реакции отторжения донорской ткани.
Глубокая послойная кератопластика, имеющая и другое название – полная стромопластика роговицы – также предусматривает радикальную замену патологической роговицы на донорскую ткань. Однако, главным отличием и целью полной стромопластики является сохранение незатронутой тончайшей внутренней т.н. Десцеметовой мембраны роговицы пациента. Дело в том, что сохранение этой мембраны существенно повышает вероятность последующего прозрачного приживления пересаживаемой донорской ткани. Такая тактика, оправдана, в первую очередь потому, что даже при критическом истончении кератоконусной роговицы, нередко этот слой продолжает оставаться вполне жизнеспособным. Вместе с тем, учитывая толщину самой мембраны, составляющую всего 8-10 микрон, техническое выполнение этой операции представляет непростую задачу даже для специалиста, безупречно владеющего техникой полной стромопластики. Поэтому, по ходу выполнения вмешательства, возможны ситуации, принудительно требующие перехода к технике стандартной сквозной кератопластики.
К преимуществам полной стромопластики, по сравнению со сквозной кератопластикой, следует отнести меньшую ее травматичность и меньший риск развития реакции отторжения донорской ткани. Однако, следует признать, что в аспекте оптических результатов, послеоперационная оптика при полной стромопластике, так же непредсказуема, как и при сквозной пересадке. Поэтому, почти так же часто, приходится иметь дело и с выраженным послеоперационным астигматизмом.

В настоящее время операция БЛОК является, без преувеличения, самой передовой технологией в области лечения кератоконуса. В 2015 году запатентованная технология операции и впечатляющие результаты ее применения были впервые опубликованы в научной офтальмологической литературе и обсуждены на проходившем в Москве Х Съезде офтальмологов России на заседании посвященном заболеваниям роговицы и кератопластике.
Принцип операции БЛОК
Принцип разработанного метода заключается в восстановлении толщины роговицы в истонченной зоне (зоне кератэктазии), путем введения во внутренние слои роговицы импланта из специальной ткани, который соответствует по форме и размерам зоне кератэктазии. Таким образом, имплант блокирует истонченный участок роговицы, играя роль бандажа, препятствующего процессу дальнейшей кератэктазии.
Однако, несмотря на простоту принципа хирургического вмешательства, технология выполнения операции требует наличия последних поколений диагностического оборудования, обеспечивающего необходимую высочайшую точность в определении границ зоны кератэктазии и степени истончения роговицы. Кроме того, основным оборудованием, необходимым для выполнения непосредственно самой операции БЛОК является фемтосекундный лазер последнего поколения, с помощью которого с микронной точностью формируются карманы в роговице пациента, куда помещают имплант с параметрами (толщина, ширина, длина), соответствующими выявленным размерам зоны кератэктазии.
К основным преимуществам операции БЛОК по сравнению с известными видами заместительной кератопластики, следует отнести малотравматичность, бесшовную технику, относительную безопасность и короткий срок послеоперационного восстановления. Важно также, что имплант, расположенный в толще роговицы, почти не способен вызывать реакцию отторжения пересаженной ткани. Таким образом, своевременно выполненная блокировка участка кератэктазии дает возможность предотвратить необходимость применения радикальной замены роговицы пациента на донорскую или, как минимум, на годы отсрочить ее проведение.
Отзыв об операции БЛОК
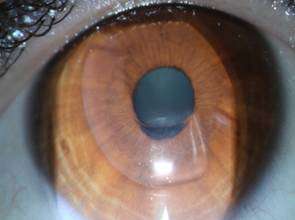
До операции БЛОК
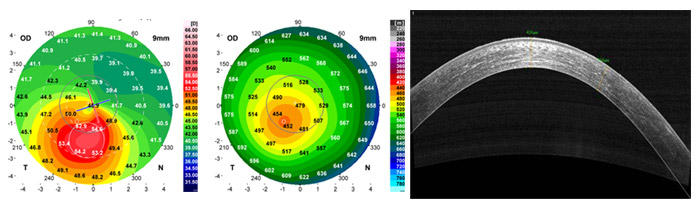
После операции БЛОК
Академик С.Э. Аветисов в программе первого канала “Жить здорово” Елены Малышевой рассказывает об операции БЛОК. Эфир от 12 октября 2015.
Стоимость выполнения сквозной кератопластики в нашей клинике составляет от 120 000 рублей за один глаз.
Что включено в стоимость операции сквозной кератопластики (пересадки роговицы):
Если у Вас есть вопросы, Вы можете задать их нашим специалистам по телефонам в Москве 8 (495) 938-97-79 и 8 (495) 940-96-90
Почему мы рекомендуем проводить кератопластику в "Международном Офтальмологическом Центре"
Подготовка к хирургическому вмешательству начинается с проведения полного обследования зрительной системы, которое позволяет врачам определить показания к проведению операции, спрогнозировать ее результат. Наша Клиника располагает всем необходимым оборудованием и материалами для проведения операций плановой пересадки роговицы.
В "Международном Офтальмологическом центре" работают специалисты мирового уровня. В нашей клинике проводятся все виды операций пересадки роговицы.
Кератопластика в нашей клинике выполняется амбулаторно под местной анестезией при помощи современных препаратов, которые не оказывают нагрузку на сердечно-сосудистую систему и хорошо переносятся пациентами разного возраста. После операции и осмотра врача, пациент возвращается домой, что, безусловно, способствует максимально комфортному восстановлению.
Реабилитационный период после кератопластики длится до года, в связи с особенностями строения роговицы. В этот период пациент регулярно наблюдается у своего лечащего врача, который следит за динамикой восстановления. Снятие швов обычно происходит через 6—12 месяцев после операции.
Применяемое современное оборудование, биоматериал для восстановления роговицы, одноразовые инструменты и расходные материалы соответствуют всем мировым стандартам, прошли строгие клинические испытания и имеют необходимые сертификаты и разрешения. Послеоперационные осложнения и восстановительный период сведены к минимуму, достигается максимальный зрительный результат.
Когда необходима кератопластика?
- кератоконус;
- различного рода бельма роговицы — ожоговые и дистрофические;
- врожденные и приобретенные дистрофии роговицы;
- рубцы роговицы, состояние после травм, операций и воспалений;
- травматические дефекты роговицы.
В нашей клинике проводятся все виды кератопластики:
- сквозная пересадка роговицы;
- послойная пересадка роговицы (передняя послойная кератопластика и задняя послойная кератопластика);
- интракамеральная пересадка эндотелия.
- Также в нашей клинике выполняются операции по кератопротезированию.
Послойная кератопластика
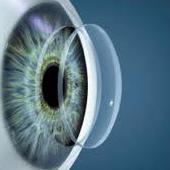
Данный вид хирургического вмешательства проводят у больных с поверхностными помутнениями роговицы, которые не затрагивают большую часть стромы и задних слоев роговой оболочки. Как правило, это пациенты после перенесенных кератитов, поверхностных ожогов, некоторых форм дистрофий роговицы. Суть данной операции заключается в полном иссечении передних, помутневших слоев роговицы и их замены на донорскую, прозрачную ткань. Как правило, результат данной операции удовлетворителен: в подавляющем большинстве случаев удается восстановить прозрачность роговицы. Часто достаточно пересадить только пораженный слой роговицы, а здоровые ткани оставить нетронутыми (кератоконус 2-3ст., буллезная кератопатия, поверхностные помутнения роговицы). В настоящее время врачи стараются отходить от традиционной сквозной пересадки роговицы и, когда это возможно, выполнять послойную кератопластику. В зависимости от показаний выполняется Передняя глубокая послойная кератопластика или Задняя послойная кератопластика. Послойная кератопластика имеет целый ряд преимуществ: отсутствие риска отторжения трансплантата, меньший индуцированный астигматизм, а значит лучшие зрительный функции, короткий реабилитационный период, сохранность механической прочности роговицы.
Послойные кератопластики могут так же выполняться как механически так и с помощью фемтосекундного лазера. Технически послойные кератопластики более сложные и требуют от хирурга высшего мастерства.
После приживления трансплантата и снятия шва современные эксимер-лазерные установки и безопасные факичные ИОЛ позволяют убрать возможные рефракционные неточности, и довести конечный результат до максимальных значений остроты зрения.
Хирург производит срез поверхностной части мутной роговицы с учетом глубины расположения помутнений и их поверхностных границ. Образовавшийся дефект замещают прозрачной роговицей такой же толщины и формы. Трансплантат укрепляют узловыми швами или одним непрерывным швом. При оптической послойной кератопластике используют центрально расположенные круглые трансплантаты. Лечебные послойные пересадки разного вида могут быть произведены как в центре, так и на периферии роговицы в пределах зоны ее поражения.
Передняя послойная кератопластика
В ходе этой операции заменяются только передние слои роговицы, толщиной 300–400 мк. Преимуществами данного метода являются: отсутствие риска эндотелиального отторжения, меньший послеоперационный астигматизм, сохранная структура переднего сегмента глаза, и, как следствие, ускоренная зрительная реабилитация.
Сквозная кератопластика
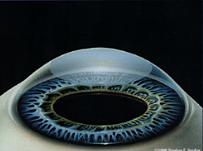
Наиболее распространенный тип хирургического вмешательства. Такую операцию проводят больным с полным помутнением всех отделов роговицы после перенесенных травм роговицы, при кератоконусе, дистрофии роговицы, ожогах роговицы. Данная операция предполагает иссечение измененной роговицы на всю глубину круглым трепаном диаметром 6-8 мм и замена иссеченной ткани на донорскую. Этим же способом выкраивается донорский трансплантат. Затем хирург непрерывными или узловыми швами фиксирует донорский трансплантат к периферии оставшейся роговицы реципиента. Шов остается на срок до 6 месяцев. По истечении 6 месяцев шов необходимо снять.
Этот способ выкраивания роговичных дисков металлическим ножом – трепаном является механическим способом. Исход этой операции зависит от ряда факторов: исходного состояния роговицы больного, общего статуса пациента, наличия сопутствующей соматической патологии, характера рубцевания ткани. Следует особо подчеркнуть, что при некоторых заболеваниях (например, при кератоконусе) вероятность прозрачного приживления очень высока (до 95%).
Пересадка эндотелия
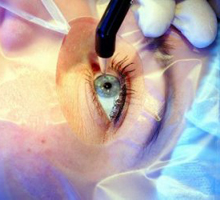
Новый, современный вид кератопластики, который применяют для восстановления прозрачности роговицы при эндотелиально-эпителиальной дистрофии роговицы. Задняя поверхность роговицы человека выстлана монослоем клеток, которые называют эндотелием. Эти клетки выполняют барьерную функцию: препятствуют проникновению внутриглазной жидкости в толщу роговицы. Их особенностью является невозможность восстановления. Другими словами, если часть клеток в результате воспаления или травмы гибнет, то оставшиеся клетки не в состоянии полноценно осуществлять трофику роговицы, последняя отекает, теряет прозрачность. У больных существенно снижается острота зрения, развивается выраженный болевой синдром. Это тяжелое заболевания развивается у больных вследствие перенесенных тяжелых глазных операций или глазных воспалительных заболеваний (увеита, иридоциклита, кератита различной этиологии). Часто заболевание сопровождается повышенным внутриглазным давлением. Эндотелиальная дистрофия роговицы наиболее распространена у пожилых людей в связи со значительной физиологической потерей эндотелиальных клеток. Через утолщенную отечную роговицу не могут правильно проходить внутрь глаза лучи света, чтобы формировать изображение на сетчатке, что приводит к сильному снижению зрения. В тяжелых случаях происходит формирование булл (пузырьков на передней поверхности роговицы). Разрыв буллы вызывает сильнейший дискомфорт и болевой синдром.
На видео - Комбинированная операция: факоэмульсификация катаракты с имплантацией ИОЛ + эндотелиальная пересадка роговицы
Задняя кератопластика предполагает замену только эндотелиального пласта измененной роговицы больного. При этом толщина донорского трансплантата составляет 110-140 мкм. Необходимо отметить, что такой вид хирургического вмешательства проводят в нескольких клиниках России.
Вылечить консервативным путем заболевание невозможно. При дистрофии роговицы единственный способ восставить зрение и избавиться от болевых ощущений - проведение операции по пересадке роговицы (кератопластики).
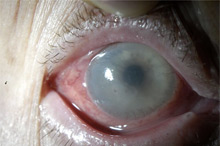
Глаз с развившейся эндотелиально-эпителиальной дистрофией роговицы. Видна отечная, тусклая роговица. Острота зрения до операции 0.07–0.09.
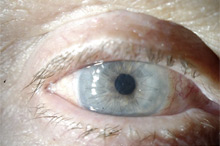
Больному выполнена сквозная субтотальная кератопластика. Трансплантат прозрачный, виден обвивной непрерывный шов. Острота зрения с коррекцией 0.8.
Отдельно следует остановиться на описании донорского материала для проведения кератопластики. В нашей клинике мы применяем консервированную донорскую ткань. Ее особенностью является полная стерильность, апирогенность, сниженная иммунная активность. Подобный материал широко применяется для проведения кератопластик практически во всех ведущих клиниках мира.
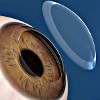
Сквозная кератопластика – это процесс полного удаления роговицы и замены ее слоев донорским материалом. Операция проводится при необратимых поражениях оболочки глаза вследствие травм, инфекционных заболеваний и дистрофических процессов. В ходе сквозной кератопластики под местной анестезией разрушается и удаляется пораженный участок роговицы, а на его место пришивается соответствующий участок оболочки донора. К основным осложнениям данной процедуры можно отнести задержку эпителизации, выпадение радужки, а также инфекционные заболевания и отторжение трансплантата. При благоприятном исходе сквозной кератопластики швы удаляются через 8-12 месяцев, в течение года происходит постепенное восстановления зрения.
Сквозная кератопластика – это процесс полного удаления роговицы и замены ее слоев донорским материалом. Операция проводится при необратимых поражениях оболочки глаза вследствие травм, инфекционных заболеваний и дистрофических процессов. В ходе сквозной кератопластики под местной анестезией разрушается и удаляется пораженный участок роговицы, а на его место пришивается соответствующий участок оболочки донора. К основным осложнениям данной процедуры можно отнести задержку эпителизации, выпадение радужки, а также инфекционные заболевания и отторжение трансплантата. При благоприятном исходе сквозной кератопластики швы удаляются через 8-12 месяцев, в течение года происходит постепенное восстановления зрения.
Сквозная кератопластика является самой распространённой трансплантологической операцией в офтальмологии. Попытки пересадить человеку роговицу велись еще с начала XIX века, однако манипуляции сопровождались отторжением материала и инфекционными осложнениями. Первая успешная пересадка оболочки глаза была проведена в 1905 году чешским ученым Эдвардом Цирмом, при этом трансплантат оставался неизменным в течение всей жизни пациента. С тех пор сквозная кератопластика приобрела популярность, были разработаны новые методики операций. В нашей стране первопроходцем в сфере кератопластики стал академик В.П. Филатов. Одним из его достижений в области глазных болезней является открытие методов консервации трупной роговицы человека в холодной среде.
В настоящее время сквозная кератопластика является высокотехнологичной офтальмологической процедурой, выполняющейся в крупных бюджетных и частных клиниках страны. При проведении данной манипуляции применяется донорская ткань роговицы. Помимо предоперационного осмотра пациента, требуется также осуществить полное офтальмологическое и лабораторное обследование биотрансплантата. Эти меры необходимы для исключения глазных, инфекционных и аутоиммунных заболеваний донорского материала. После определения пригодности роговицы к сквозной кератопластике забор материала должен осуществляться не позднее 24 часов с момента смерти донора.
Показания и противопоказания
Сквозную кератопластику назначают при прогрессирующих дистрофиях роговицы, кератоконусе и язвах различной этиологии. Тяжелые травмы глаз, ожоги глаз и рубцы также являются показаниями к замене роговичной оболочки. Операция может проводиться с целью сохранения или восстановления целостности роговицы при истончении стромы. Воспалительные заболевания век, конъюнктивит, увеит считаются поводом для отмены операции до полного выздоровления больного. К противопоказаниям к сквозной кератопластике можно также отнести неконтролируемое повышение глазного давления и непроходимость слезных протоков. При декомпенсации хронических соматических заболеваний (сахарный диабет, сердечная недостаточность, гипертоническая болезнь и др.) хирургическое вмешательство производится после осмотра терапевта и нормализации состояния пациента.
Подготовка к кератопластике
Подготовка к вмешательству предполагает развернутый офтальмологический, терапевтический осмотр, а также лабораторные исследования. Перед операцией в обязательном порядке осуществляется лечение всех сопутствующих заболеваний глаз и век. С целью профилактики инфекционных осложнений за несколько дней до вмешательства назначаются антибактериальные препараты в виде глазных капель. Терапевт дает заключение о допуске к операции на основании лабораторных анализов (общий анализ крови и мочи, биохимический анализ крови, коагулограмма, анализы на гепатиты В и С, ВИЧ и RW) и данных осмотра. При необходимости назначаются инструментальные исследования (ЭКГ, рентгенография).
За неделю до вмешательства необходима отмена препаратов, влияющих на свертываемость кровь (варфарин и др.). В день операции запрещено принимать любую пищу, рекомендуется ограничиться несколькими глотками негазированной воды. За 40 мин до сквозной кератопластики на усмотрение врача назначается премедикация, включающая прием седативных и противоаллергических препаратов. Донорский материал также проходит обследование на пригодность к пересадке и инфекционные болезни (ВИЧ, гепатиты, RW).
Методика проведения
Сквозная кератопластика требует выполнения тонких и сложных манипуляций, поэтому осуществляется под контролем высокоточного хирургического микроскопа. После обработки операционного поля офтальмохирург выполняет местное обезболивание современными быстродействующими анестетиками. Сквозная кератопластика состоит из нескольких этапов. В первую очередь врач определяет размер оболочки глаза и трепаном или лазерным лучом удаляет участок пораженной роговицы. Затем в полученный разрез выкладывается ранее заготовленная донорская роговица соответствующего размера.
После сопоставления краев раны трансплантат фиксируют к глазу, используя тончайшие нейлоновые нити. На завершающем этапе хирург-офтальмолог с помощью кератоскопа еще раз проверяет качество манипуляций и надежность швов. По окончании сквозной кератопластики субконъюнктивально вводятся антибактериальные или противовоспалительные средства, а глаз заклеивается антисептической повязкой. Продолжительность вмешательства зависит от объема работ и выбранной методики. При классическом варианте операции с использованием механического ножа-трепана длительность манипуляций может достигать 1-1,5 часов, при использовании лазера – 40-50 минут.
После кератопластики
В течение месяца с момента операции запрещается мочить и трогать глаз, использовать косметику, заниматься спортом и физическим трудом. Также необходимо постоянное ношение и ежедневная замена антисептической повязки в течение двух недель после сквозной кератопластики. На улице рекомендовано использовать солнцезащитные очки для защиты от УФ-лучей, пыли и дыма. С целью скорейшего заживления раны, уменьшения дискомфорта и болевых ощущений, а также предотвращения отторжения биотрансплантата назначаются антибактериальные, гормональные и противовоспалительные глазные капли. Курс приема препаратов варьируется от двух месяцев до полугода. Пациентам, перенесшим сквозную кератопластику, необходимо раз в месяц посещать офтальмолога для оценки состояния трансплантата и восстановления зрения, а также коррекции лечения. При благополучном течении послеоперационного периода удаление швов осуществляется через 8-12 месяцев, а в течение года постепенно происходит восстановление зрения.
Осложнения
Нежелательные реакции после сквозной кератопластики можно разделить на ранние и поздние. К ранним осложнениям, проявляющимся в первые часы или дни после процедуры, относятся задержка эпителизации, выпадение радужки, увеит и повышение внутриглазного давления. Инфекционные заболевания глаз могут возникнуть при несоблюдении рекомендаций специалиста, как в первые дни, так и через месяцы после перенесенной сквозной кератопластики. Среди поздних осложнений можно выделить астигматизм, расхождение краев раны, отслоение сетчатки. Одной из самых опасных отсроченных реакций является эндотелиальное отторжение трансплантата, следствием которого может стать постоянный отек роговицы и потеря зрения.
Данный метод лечения применяют в крупных бюджетных и частных офтальмологических клиниках города. Цена операции зависит от объема хирургического вмешательства и выбора техники процедуры. Лазерная сквозная кератопластика является более современной методикой и стоит в несколько раз дороже классического удаления роговицы трепаном. Также на цены на сквозную кератопластику в Москве влияет стоимость биотрансплантата, расход оборудования и необходимость дальнейшего наблюдения за пациентом. Важными факторами ценообразования являются репутация и статус учреждения (государственное или частное), местоположение клиники и квалификация офтальмохирургов.
Читайте также:


