Строение мыщелков большеберцовой кости
Большеберцовая кость - одна из ключевых в организме человека. Она чрезвычайно крупная и расположена медиально по сравнению с костью голени. В своей верхней части она соединяется с бедренной костью. Таким образом, в конечном счете образуется коленный сустав. В нижней части примыкает к таранной кости.
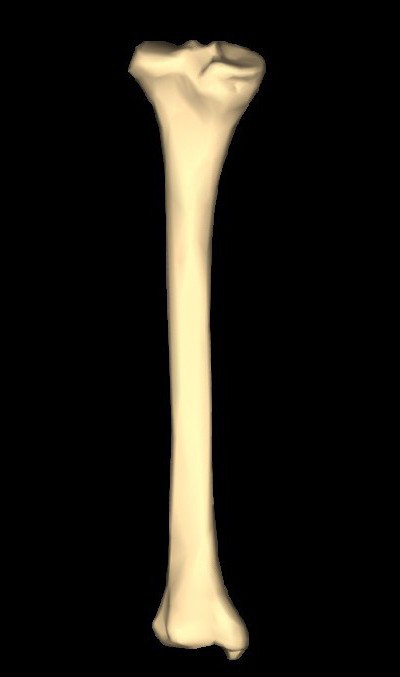
Тело большеберцовой кости
Большеберцовая кость представляет собой правильный трехгранник, обладающий тремя четкими краями.
Первый край - передний. Его можно нащупать через кожу и при желании пальпировать. В его верхней части расположена характерная бугристость. Именно в этом месте к большеберцовой присоединяется четырехглавая мышца бедра.
Второй край - межкостный. Он несколько развернут в направлении малоберцовой кости. При этом очень острый.
Последний, третий, медиальный край медики еще называют средним. Он имеет характерную округлую форму.
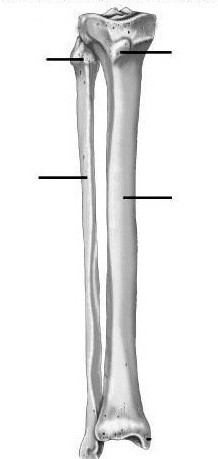
Строение большеберцовой кости
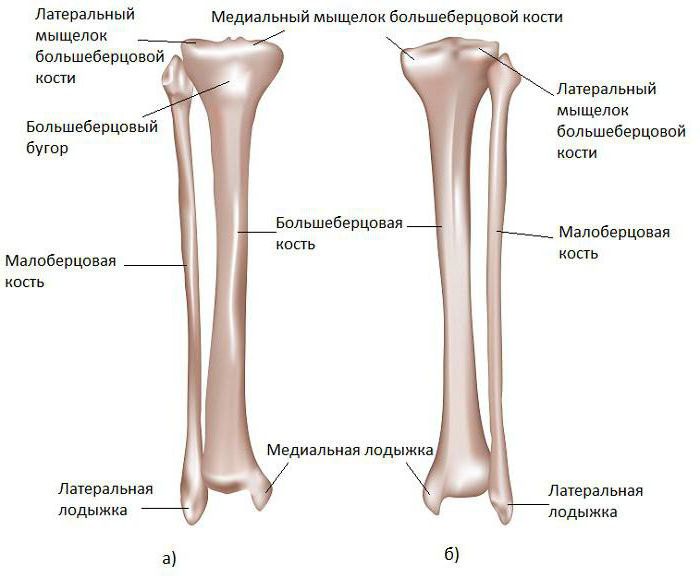
На своем конце большеберцовая кость образует пару утолщений, которые служат для прикрепления мышц. В анатомии их называют мыщелками. В большеберцовой кости их две - латеральная и медиальная.
На стороне, которая находится ближе к бедру человека, мыщелки оснащены немного вогнутыми площадками, которые необходимы для соединения с такими же мыщелками бедренной кости. Суставные поверхности мыщелков разделяются своеобразным возвышением, у которого два бугорка. Они нужны для надежного крепления суставных связок.
Травмы заднего края большеберцовой кости
Задний край большеберцовой кости чрезвычайно сильно подвержен переломам и повреждениям. Травмы именно такого рода встречаются у трети всех пострадавших от перелома лодыжки.
Чаще всего, по опыту травматологов, отломок кости располагается в задней части, возможно, на боковой стороне поверхности. Соединение костных фрагментов после перелома для их лучшего сращивания в случае переломов большеберцовой кости проводят только тогда, когда размер отломка не превышает четверти от всей поверхности сустава.
Врачи различают несколько типов повреждений заднего латерального края большеберцовой кости. Во-первых, при наличии достаточного по величине фрагмента говорят о контурном переломе задней связки.
Во-вторых, состояние фрагментов внутри самого сустава.
В-третьих, если во время перелома произошло вдавливание поверхности самой большеберцовой кости, то чаще всего поставить точный диагноз не представляется возможным с помощью только одного первоначального рентгеновского снимка. Это самые сложные случаи, которые требуют детального и скрупулезного изучения. Часто в результате вдавливания образуются препятствия, из-за которых оперативно и эффективно вправить кость не представляется возможным.
Правая большеберцовая кость
Для наглядности рассмотрим, что собой представляет большеберцовая кость. Правая при детальном рассмотрении состоит из 9 составляющих.
В основе межмыщелковое возвышение. Справа и чуть ниже от него находится медиальный мыщелок, а еще ниже и по центру бугристость большеберцовой кости.
Важной составляющей строения является межкостный край, под которым находится латеральная поверхность, а также передний край, под которым располагается медиальная поверхность.
Завершается медиальной лодыжкой большеберцовая кость. Анатомия на сегодняшний день тщательно изучила все детали строения человеческого организма, что в наши дни значительно упрощает процесс диагностики и назначения лечения.
Еще одна составляющая, о которой нельзя не упомянуть, - это латеральный мыщелок. Он находится в верхней левой части большеберцовой кости.

Большеберцовая кость по отделам
Рассматривая отделы большеберцовой кости, главное внимание следует уделить проксимальному отделу. В него включают верхнюю часть кости, которая непосредственно участвует в формировании коленного сустава. Этот отдел состоит из двух мыщелков. Один - наружный, второй - внутренний, а также метафиза. Если во время повреждения линия перелома затронула суставную поверхность большеберцовой кости, то специалисты-травматологи называют его суставным.
Переломы этого отдела большеберцовой кости могут быть нетяжелыми (их еще называют низкоэнергетическими), например, полученными при падении с небольшой высоты. А также и более сложными или высокоэнергетическими, например, при сильном механическом ударе в область колена - во время футбольного матча или столкновения с автомобилем.
Вторые случаи более опасны, так как вследствие таких травм высока вероятность возникновения большого количества костных осколков. В любом случае, перелом этой кости однозначно относится к разряду тяжелых травм и требует профессионального и квалифицированного лечения. Чаще всего не обойтись без операции по сращиванию разломанных костей и смещению образовавшихся отломков. В этом случае большеберцовая кость скрепляется с помощью винтов, иногда к ним добавляются пластины.
Если точно установлено, что перелом внутрисуставной, то очень важно в этом случае досконально восстановить поврежденную поверхность, ликвидировав смещения костных отломков.
В противном случае это чревато возникновением осложнений, самое распространенное - посттравматический остеоартроз коленных суставов.
Межмыщелковое возвышение
Еще одна тяжелая травма возникает, когда страдает межмыщелковое возвышение большеберцовой кости. Такие повреждения крайне болезненны и неприятны. Чаще всего они происходят под воздействием непрямой механической травмы. Например, когда воздействие оказывается сзади или спереди на проксимальный отдел голени, которая находится в согнутом положении. Как результат, крестообразные связки натягиваются до предела, и кость отрывается. Еще одна причина таких переломов - чрезмерное отведение или переразгибание.
Первые признаки именно такого повреждения - резкая боль и опухоль в районе коленного сустава. Как правило, причиной становится полученная травма. Часто такие повреждения возникают у спортсменов из контактных видов спорта. Пациент при этом не может полностью разогнуть ногу, у большинства присутствует симптом выдвижного ящика. Правда, его не всегда можно установить из-за спазма мышц, которые окружают коленный сустав. Для того чтобы поставить точный диагноз, назначают рентгеновский снимок. Подобные переломы часто сопровождаются повреждениями боковых связок на коленном суставе.
Лечение переломов
При этом поддаются эффективному лечению повреждения, в которых главной выступает большеберцовая кость. Анатомия советует поставить главной задачей лечения такого пациента - восстановление стабильной работы сустава, а также налаживание движения в нем. Уже через несколько дней после травмы не помешает консультация врача-ортопеда, который даст дельный совет, чтобы процесс восстановления прошел оптимально и быстро.
В процессе лечения, скорее всего, понадобится репонирование, которое можно осуществить закрытым способом, наложив гипсовую повязку в положении ноги, в котором она находится при полном разгибании. Повязку следует носить в течение полутора-двух месяцев.
Если перелому сопутствуют другие повреждения, то проведение закрытого репонирования лучше избежать.
В случае полного отрыва связок необходимо максимально быстро начать оперативное лечение. Такие переломы часто сопровождаются серьезными осложнениями, сильными болями, а также нестабильной фиксацией коленного сустава.
Повреждение связок большеберцовой кости
Также тяжелому травмированию подвержены связки большеберцовой кости. Первый симптом - резкая боль на внутренней стороне колена, возникшая сразу после травмы, ставшей причиной разрыва. Часто сложно определить один источник боли.
Необходимо как можно быстрее оказать первую помощь. Погрузить ногу в абсолютный покой. Приложить холод - это поможет снять отек и уменьшить боль. Если требуется, можно принять таблетку обезболивающего.
Кости голени: большеберцовая и малоберцовая кости. Анатомия костей голени. Строение большеберцовой кости. Анатомия малоберцовой кости. Интересные факты.
В данной статье будет рассмотрена анатомия голени (большеберцовая и малоберцовая кости). Большеберцовая кость располагается медиально, а малоберцовая – латерально.
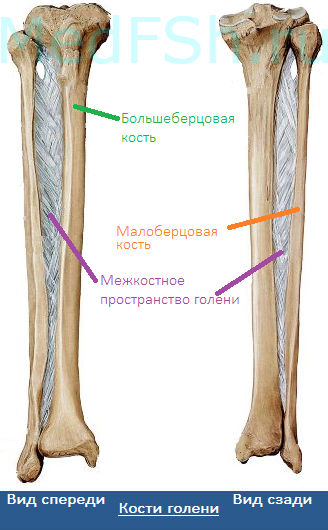
Между данными костями располагается межкостное пространство голени (spatium interosseum cruris). И большеберцовая, и малоберцовая кости – длинные трубчатые кости.
Строение большеберцовой кости
Проксимальный конец имеет:
- Медиальный и латеральный мыщелки (condylus medialis et lateralis) — образуют утолщения.
- Верхнюю суставную поверхность (facies articularis superior) — располагается в верхнем отделе обоих мыщелков, служит для соединения с бедренной костью.
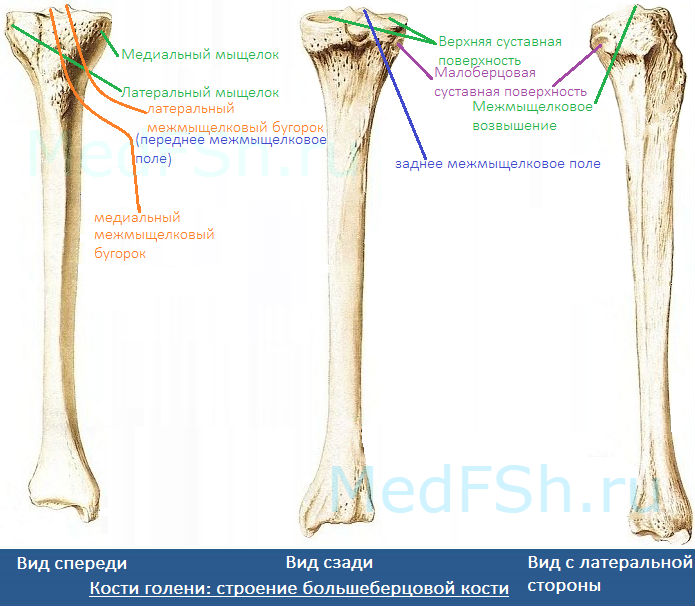
- Межмыщелковое возвышение (eminentia intercondylaris) — располагается сверху на мыщелках. Возвышение, в свою очередь, имеет:
- медиальный межмыщелковый бугорок (tuberculum intercondylare mediale),
- а также латеральный межмыщелковый бугорок (tuberculum intercondylare laterale). Данные бугорки служат для прикрепления крестообразных связок.
- Заднее межмыщелковое поле (area intercondylaris posterior) — находится сзади от медиального межмыщелкового бугорка.
- Переднее межмыщелковое поле (area intercondylare anterior) — располагается впереди латерального межмыщелкового бугорка.
- Малоберцовую суставную поверхность (facies articularis fibularis) – находится ниже латерального мыщелка.
- Медиальную (facies medialis)
- Латеральную (facies lateralis)
- Заднюю (facies posterior)
А также три края:
- Передний край (margo anterior) – самый острый относительно других краев. Верхний отдел данного края утолщается и образуется бугристость большеберцовой кости (tuberositas tibiae).
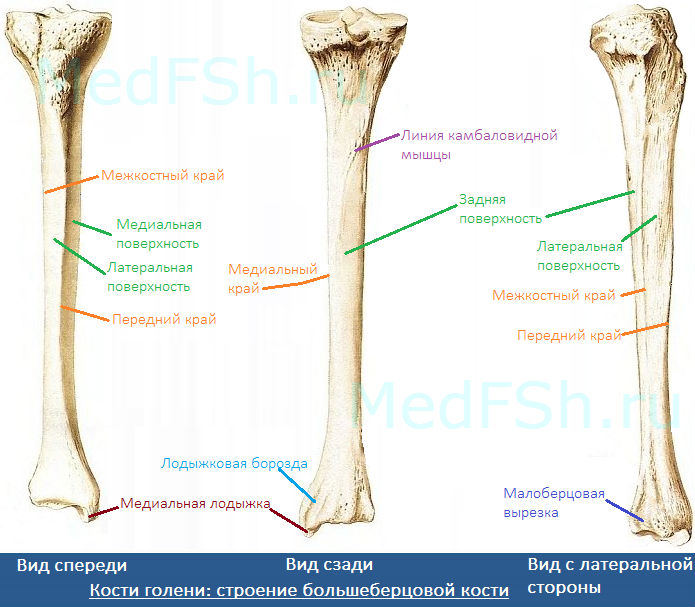
- Межкостный край (margo interosseus) — направляется латерально и ограничивает межкостное пространство.
- Медиальный край (margo medialis) – имеет закруглённую форму.
Тело большеберцовой кости также имеет:
- Линию камбаловидной мышцы (linea m. solei) – располагается в верхней части тела, на задней поверхности, располагается косо.
- Малоберцовую вырезку (incisura fibularis) – находится на латеральной стороне. К ней прилежит дистальный конец малоберцовой кости.
- Лодыжковую борозду (sulcus malleolaris) – располагается на задней поверхности в нижней части кости.
- Медиальную лодыжку (malleolus medialis) – уплощённой формы отросток. На ней можно увидеть суставную поверхность (facies articularis malleoli medialis).
Анатомия малоберцовой кости
Малоберцовая кость – тонкая, тело имеет три поверхности:
- Латеральную поверхность (facies posterior),
- Медиальную поверхность (facies medialis),
- Заднюю поверхность (facies lateralis).
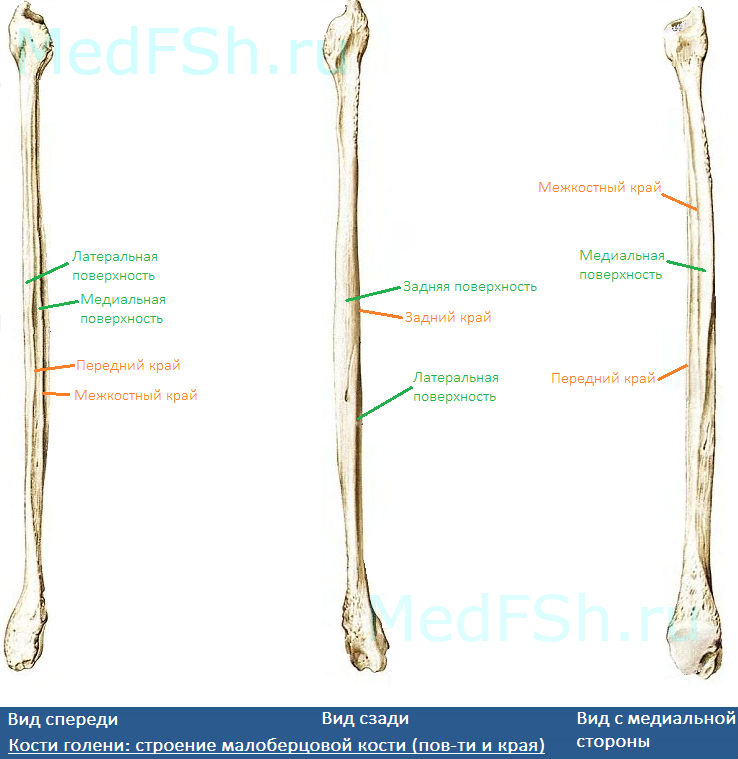
Данные поверхности отграничиваются друг от друга краями:
- Передним краем – самый острый,
- Межкостным краем,
- А также задним краем.
Проксимальный конец имеет:
- Головку малоберцовой кости (caput fibularis).
- Суставную поверхность малоберцовой кости (facies articularis capitis fibulae) – располагается на головке с медиальной стороны.
- Верхушку головки малоберцовой кости (apex capitis fibulae) – суженый конец головки.
- Шейку малоберцовой кости (collum fibulae) – продолжается в тело кости.
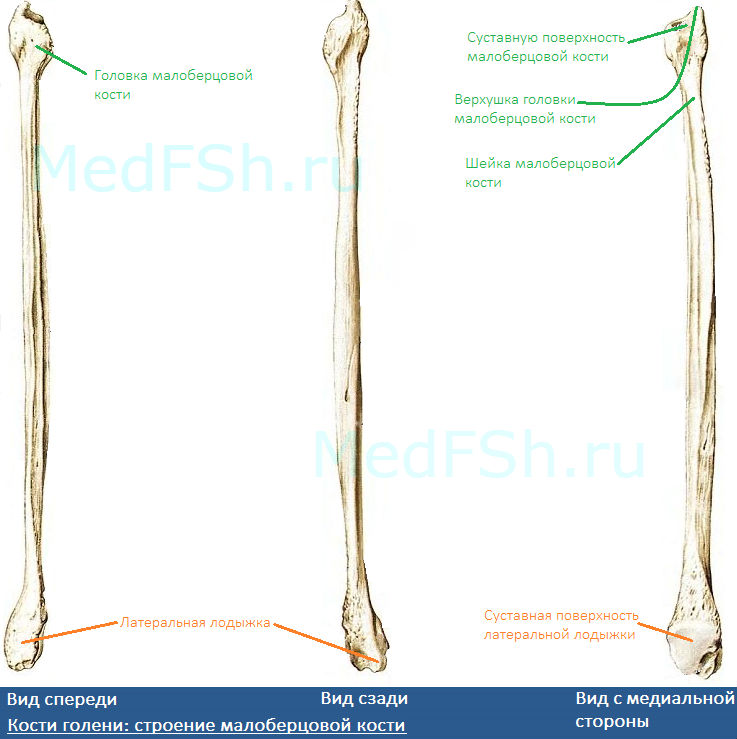
Дистальный конец имеет латеральную лодыжку (malleolus lateralis). На внутренней поверхности лодыжки находится суставная поверхность латеральной лодыжки (facies articularis malleoli lateralis) для соединения с костями стопы.
Интересные факты
Кости голени: малоберцовая и большеберцовая кости имеют интересные особенности:
Большеберцовая кость — самая прочная кость. Она может раздробится при нагрузке на данную кость в 4 тыс. кг! На втором месте находится бедренная кость. Малоберцовая не менее прочная, по некоторым данным может выдержать около 800 кг!
Большеберцовая кость — это большая, сильнейшая из двух нижних костей ноги. Она образует коленный сустав с бедром, голеностопный сустав с малоберцовой костью и предплюсной. Многие мощные мышцы, которые двигают стопы и голени прикрепляются к большеберцовой кости. Опора, движение большеберцовой кости имеет важное значение для многих видов деятельности, выполняемых ногами, в том числе стояние, ходьба, бег, прыжки, а также поддержка веса тела.
Голень находится в нижней части ноги, медиально от малоберцовой кости, дистально от бедренной кости и проксимально к таранной кости стопы. Самая широкая её часть на проксимальном конце возле бедра, где она образует дистальный конец коленного сустава, затем она сужается по длине ближе к голеностопному суставу … [Читайте ниже]

Чуть ниже мыщелков, на передней поверхности большеберцовой кости, расположен крупный костистый гребень, который обеспечивает точку крепления надколенника через связку надколенника. Расширение голени предполагает сокращение прямой мышцы бедра, которая тянет коленную чашечку, которая в свою очередь тянет большеберцовую кость. Бугристости большеберцовой кости и переднего гребня, позволяют четко определить ориентиры голени, так как они легко пальпируется через кожу.
Приближаясь к голеностопному суставу, кость голени слегка расширяется в медиально-боковой и передне-задней плоскостях. На медиальной стороне большеберцовая кость образует округлые костные отростки, известные как медиальные лодыжки. Медиальная лодыжка образуется с медиальной стороны голеностопного сустава с таранной костью стопы; она может быть легко определена при пальпации кожи в этой области. На боковой стороне голени — небольшое углубление, которое образует дистальный межберцовый сустав с малоберцовой костью.
Строение большой берцовой кости
Большеберцовая кость классифицируется как длинная кость из-за её длинной, узкой формы. Длинные кости полые в середине, с регионами губчатой кости на каждом конце и прочной компактной костью, охватывающей всю их структуру. Губчатая кость состоит из крошечных колонн, известных как трабекулы, которые укрепляют концы костей от внешних напряжений. Красный костный мозг, который производит клетки крови, находится в отверстиях губчатой кости между трабекулами.
Полая середина кости, известная как костномозговая полость, наполнена богатым жиром желтым костным мозгом, который хранит энергию для организма. Окружающие костномозговую полость, губчатая кость, представляет собой толстый слой компактной кости, что придает ей большую часть прочности, а также массы. Компактная кость состоит из клеток, окруженных матрицей из твердого минерального кальция и коллагена белка, который является крайне сильным и гибким, чтобы противостоять стрессу.
Вокруг компактной костной ткани находится тонкий, волокнистый слой, известный как надкостница. Надкостница состоит из плотной, волокнистой соединительной ткани, к которой прикрепляются связки, соединяющие большеберцовую кость с окружающими костями и сухожилиями, которые присоединяют мышцы к кости. Эти соединения предотвращают разделение мышц и костей друг от друга.
И, наконец, тонкий слой гиалинового хряща покрывает концы большеберцовой кости, где она образует коленный и голеностопный суставы. Гиалиновый слой является чрезвычайно гладким и слегка гибким, обеспечивая гладкую поверхность для сустава, чтобы обеспечить скольжение, а также амортизацию, чтобы противостоять ударам.
При рождении, голень состоит из двух костей: центрального ствола, известного как диафиз, а также тонкой крышки чуть ниже колена, известной как проксимальный эпифиз. Тонкий слой гиалинового хряща, отделяющий эти две кости, позволяет им немного двигаться относительно друг друга. Дистальный конец большеберцовой кости состоит из гиалинового хряща при рождении, но начинает окостеневать в возрасте около 2 лет, образуя дистальный эпифиз. На протяжении всего детства, диафиз и два эпифиза остаются отделены тонким слоем гиалинового хряща, известным как эпифизарный хрящ или пластина роста. Хрящ в эпифизарной пластине растет на протяжении всего детства, отрочества, постепенно замещается костной тканью. Результатом этого роста является удлинение голеней. В конце подросткового возраста, диафиз и эпифиз сливаются в одну большую берцовую кость.
Бедренная кость (лат. femur, osfemoris) — самая крупная трубчатая кость человеческого скелета. Имеет форму цилиндра, слегка изогнута спереди. Для прикрепления мышц по задней ее поверхности проходит lineaaspera, шероховатая линия. В нижней части корпус кости слегка расширен и заканчивается 2 шишковидными утолщениями – мыщелки бедренной кости.
Структура до мыщелков – кортикальная, то есть это трубка с толстыми стенками. Нижний конец бедра 2 своими мыщелками переходит в верхнюю часть коленного сустава – внутренний медиальный мыщелок бедренной кости и наружный латеральный. Нижняя часть сустава колена образует большеберцовая кость, также имеющая 2 мыщелка.
Передняя часть коленного сустава образована надколенником. На мыщелках бедренной кости находятся суставные поверхности необходимые для сочленения с надколенником и берцовой костью. Снаружи они покрыты хрящом, который обеспечивает гладкость скольжения бедра при сгибании и разгибании колена.
По своему строению мыщелки бедренной кости имеют губчатую структуру и полукруглую форму. За счет этого они хрупкие. Еще минус губчатости заключается в том, что при переломах возможно сминание кости и возникновение вдавленного, или импрессионного перелома.
Какие еще местные патологии могут быть в мыщелках бедренной кости? Самые частые - это, конечно, травмы, остеоартрозы, остеохондриты, остеомаляция, болезнь Кенига, остеонекрозы, костная киста, врожденные деформации и прочие патологии общего характера.
Остеонекроз мыщелков бедра
Остеонекроз – это гибель костных клеток (остеоцитов) и тканей костного мозга в результате нарушения кровоснабжения кости. Его другое название - ишемический остеонекроз (ОС). 70% больных – пожилые женщины старше 60 лет.
В этом случае в 96% случаев поражаются мыщелки, и только в 6% случаев – надколенник. Частота - 20% всех случаев дисфункции коленного сустава. Патология занимает третье место среди остеонекрозов костей. Функциональность коленного сустава при этом снижается и возникает боль. При отсутствии лечения сустав полностью обездвиживается, и тогда бывает нужно протезирование. В коленном суставе остеонекроз больше встречается у женщин.
- Симптомы отсутствуют.
- Возникают склеротические изменения и кисты.
- Сустав принимает форму полумесяца.
- Сустав деформируется.
Причины патологии
Причины дегенерации делятся на травматические и нетравматические. При травматической этиологии (переломы) страдает конкретный сустав; при нетравматической - суставы поражаются симметрично в местах максимальной нагрузки. Нетравматические факторы – это чрезмерное поступление в кровоток химических составляющих различных лекарств (гормональные препараты, НПВС, кортикостероиды), а также интоксикация организма, воспалительные процессы, внутрисуставные инъекции.
- алкоголизация;
- курение;
- наркотики;
- химио- и лучевая терапия;
- анемия;
- кессонная болезнь;
- аутоиммунные процессы в соединительных тканях;
- гиперхолестеринемия;
- опухолевые процессы;
- подагра.
Симптоматические проявления
На начальном этапе в течение нескольких месяцев симптомы отсутствуют. Процесс продолжает прогрессировать, и с ухудшением состояния тканей сустава возникает, а затем и нарастает внезапная резкая боль. Сначала она появляется при движениях в суставе, затем остается и в состоянии покоя. С прогрессированием процесса она нарастает. Сустав сначала ограничен в движениях, позже – не работает вовсе.
Лечение
В числе первых мер рекомендуется максимальная разгрузка сустава. Если дефект невелик, этого оказывается достаточно, чтобы кость восстановилась самостоятельно. При остеонекрозе латерального мыщелка бедренной кости, если есть возможность ходить без опоры на больную ногу, пользуются ортопедическими приспособлениями (костыли, ортезы и др.).
Для снятия боли используют анальгетики. Лечение сначала консервативное, и только при его неэффективности возможно оперативное:
- Декомпрессия – для снижения давления в суставе в нем создают отверстия. Выздоровление наступает в 65% случаев.
- Трансплантация, аутотрансплантация и остеотомия – применяются редко.
- Эндопротезирование – замененный коленный сустав выполняет свою двигательную функцию полностью. Срок его службы составляет 15 лет.
Хондромаляция
Хондромаляция суставных поверхностей головок костей – это размягчение хряща в коленном суставе; частая проблема при ожирении. Также в группу риска входят любители экстрима с очень активным образом жизни, с преобладанием травматичных видов спорта для поддержания тонуса.
- наследственные нарушения на уровне генов;
- гипокинезия, плоскостопие и косолапость, при которых отмечается неправильная постановка стоп, ведущая к смещению мыщелков в коленном суставе;
- травмы;
- бурситы и синовиты;
- заболевания сосудов (атеросклероз, облитерирующий эндартериит, варикоз);
- неправильный выбор обуви; ревматизм;
- болезнь Бехтерева;
- костные мозоли в местах переломов и трещин и пр.
В большинстве случаев поражается одна головка составляющих сустав костей. Это происходит из-за неравномерности распределения нагрузок при движении суставов.
Ранние стадии патологии хряща протекают без каких-либо симптомов. Это зачастую становится в дальнейшем причиной необходимости оперативного лечения. В начальной стадии при грамотном лечении целостность хряща может восстановиться полностью.
Причины хондромаляции
Хондромаляция – это изменения в мыщелках бедренной кости в виде дегенеративного процесса, который начинается с нарушения кровоснабжения мышечного волокна, окружающего коленный сустав. Сама хрящевая ткань не имеет своей сети капилляров. Питание она может получать только путем диффузного обмена из расположенных рядом мышечных волокон.
Под суставным хрящом расположена всегда замыкательная пластина – это конец эпифиза кости, богато иннервируемый и кровоснабжаемый. При повышенном весе она также испытывает усиленное давление. Происходит и сдавливание мышечных волокон. Нарушается питание гиалиновых хрящей. На первой стадии хрящ начинает размягчаться и отекать. Синовиальная оболочка по мере прогрессирования процесса постепенно обезвоживается, она уже не может моментально и быстро расправляться при физических нагрузках, а при необходимости - сжиматься.
На начальной стадии хондромаляция мыщелка бедренной кости может проявляться в виде несильной болезненности в области над коленом после непривычной физической нагрузки. Так продолжается несколько лет. Как следствие, уменьшается объем синовиальной жидкости.
В результате этого головки костей теряют свою стабильность положения в суставной капсуле и начинают двигаться хаотично. Это еще больше повышает давление в суставе. Хрящ начинает распадаться и истончаться, делится на части и растрескивается. Это уже вторая стадия хондромаляции. Среди ее проявлений:
- частая боль в колене, трудности подъема и спуска по лестнице;
- хруст при движениях;
- частые периоды воспаления и отечности в колене;
- хромота.
Хондромаляция 3 степени мыщелка бедренной кости характеризуется полным или частичным оголением головок костей, когда хрящ на их поверхности начинает замещаться грубыми костными наростами. Хрящ делится на волокна в нескольких слоях. Походка становится утиной. Завершается все деформирующим остеоартрозом коленного сустава.
На четвертой стадии разрушение хряща достигает кости. Из-за деформации хряща на 1-2 см происходит укорочение ноги на пораженной стороне. Самостоятельное передвижение становится невозможным. Появляется необходимость в эндопротезировании сустава.
Хондромаляция медиального мыщелка бедренной кости может приводить к развитию косолапости, плоскостопия и деформации голени.
Причины переломов
По силе травмы выделяют низко- и высокоэнергетические переломы. Первый тип возникает при падениях с высоты своего роста. Присущ пожилым, потому что кости у них зачастую уже страдают от остеопороза.
Высокоэнергетические связываются, например, с врезанием бампера в область коленного сустава, падением с большой высоты с неправильной постановкой ног, спортивными травмами. Чаще встречаются оскольчатые переломы, и они возникают обычно у молодых. Также они могут быть частичными, неполными (трещина) и полными.
Травмы бывают прямые и непрямые. Прямая травма колена - это результат, например, удара по колену сбоку, спереди, удара о приборную панель автомобиля при аварии, падения на колено; непрямая - падения с высоты.
Чаще всего страдает наружный латеральный мыщелок бедренной кости. На втором месте - перелом обоих мыщелков. И совсем редко страдает медиальный.
Y-образный перелом, возникающий при травме, когда имеется повреждение мыщелков бедренной кости, появляется при падении с большой высоты, когда ноги распрямлены и стопы сталкиваются с поверхностью первыми; при ударе по коленям при ДТП. Костная поверхность дробится на множество фрагментов.
Латеральный мыщелок бедренной кости ломается при сильном боковом ударе, при падении на колено. Любой перелом всегда сопровождается сильнейшей болью в момент удара. Она будет присутствовать в покое и при движении. Кроме нее присутствует скопление крови над коленом в губчатой части мыщелков. Даже прикасание к этой области сразу вызывает боль.
При смещении мыщелков голень будет вывернута в сторону. При повреждении медиального мыщелка бедренной кости она отклоняется внутрь (варусная деформация), латерального – наоборот (наружная, или вальгусная деформация).
При переломе обоих мыщелков нога укорачивается. Коленный сустав становится опухшим и покрасневшим, развивается отек, часто и кровоизлияние в нем. Движения практические невозможны из-за боли. Появляется патологическая подвижность сустава вбок.
Для диагностики перелома мыщелков бедренной кости используется рентгенографическое исследование в 3 проекциях: переднезадней, боковой, косой.
Для уточнения применяется КТ. Главное правило при любом переломе – иммобилизация ноги и обездвиживание ее. Далее нужно вызвать скорую. Доставлять пострадавшего в больницу самим нельзя, потому что вы не сможете обеспечить правильное положение ноги.
При невыносимой боли можно дать анальгин. Полезно бывает отвлечь пострадавшего от боли каким-нибудь посторонним разговором.
Консервативное лечение
При консервативном лечении первым условием является удаление крови из полости сустава (гемартроз) специальным шприцом с толстой иглой после предварительной анестезии. Затем сустав обезболивают путем введения новокаина.
После этого на сустав накладывают гипс с окном на случай необходимости повторной пункции. В гипсе пациент будет находиться до 1-1,5 месяцев. Затем делают повторно рентген, чтобы проконтролировать срастание костей. Только после этого возможно проведение реабилитационных мероприятий.
Передвижение во всем этом периоде допускается исключительно на костылях. Через 3 месяца или даже позже будет разрешена нагрузка на сустав.
Постоянное вытяжение
При переломе без смещения может поражаться медиальный мыщелок бедренной кости или латеральный – принципиального различия нет. В тканях мыщелка возникает дефект в виде трещины. Поврежденную ногу слегка сгибают в колене и помещают ее на шину Белера. Она применяется для лечения переломов ноги методом скелетного вытяжения, которое осуществляется проведением через пяточную кость спицы, после чего на нее же подвешивается груз весом 4-6 кг. В таком положении пациент находится также 4-6 недель. Гипсовая повязка накладывается тоже на несколько недель. Нагрузка на место поражения разрешена не раньше чем через 4 месяца.
Оперативное лечение
Хирургическое вмешательство применяют при переломе со смещением (чаще ломается наружный мыщелок бедренной кости). Проводится под общим наркозом через 3-7 суток после травмы.
Делается разрез на колене и через него удаляются все ненужные последствия перелома в виде крови, жидкости, осколков, не подлежащих репозиции.
Внутрисуставные переломы со смещением – разряд тяжелых травм, при которых очень важным становится максимально точно восстановить суставную поверхность, устранив смещение отломков. Это необходимо потому, что после таких переломов легко развивается остеоартроз – тяжелейшее осложнение.
Если есть откол, захватывают внутренний мыщелок бедренной кости и крепят к кости длинным винтом, устанавливая на место. Применяют открытую репозицию с внутренней фиксацией. Оскольчатый перелом часто сопровождается внутренними кровотечениями.
Делают рентген, чтобы выявить перемещение осколков. Далее пациент находится на скелетном вытяжении. Гипсовая повязка – 1,5 месяца. Функциональность сустава восстановится не раньше 4 месяцев после перелома.
Удаление металлических элементов происходит через год, после предварительного повторного рентгена.
Если произошел импрессионный перелом мыщелка бедренной кости, при котором его губчатая ткань сминается, проводят операцию чрескостного остеосинтеза. Винты здесь бесполезны. Смещенный и вдавленный мыщелок ручным способом репозируют и фиксируют с вытяжением. Иногда становится возможным использование штифта - внутрикостного стержня с винтами.
Реабилитация и прогноз
Реабилитация начинается только после снятия гипса – это массаж, ЛФК, физиотерапия. Возможные осложнения переломов мыщелков - хондромаляции и рассекающий остеохондрит, остеоартроз.
Хондромаляции – это поражение хрящевой ткани с ее истончением и разрушением. При рассекающем остеохондрите (болезнь Кенига) происходит сначала размягчение хряща на каком-то участке, а затем он и вовсе отслаивается от кости, образуя суставную мышь. Патология достаточно редко встречается.
Посттравматический остеоартроз может развиться не только при внутрисуставном переломе, но и в дистальном отделе самой бедренной кости при условии нарушения ее биомеханической оси. Ось важна потому, что она обеспечивает правильное распределение нагрузки в коленном суставе. Тем не менее внутрисуставные переломы латерального мыщелка бедренной кости или медиального очень часто приводят к посттравматическому остеоартрозу. Он не протекает так уж безобидно и, в свою очередь, сопровождается болью, ограничением движений и нестабильностью сустава.
Кисты кости
Киста — полостное образование, наполненное жидкостью. Считается доброкачественным новообразованием. Типичное место формирования — длинные трубчатые кости.
В 60% она возникает в плечевом поясе, и только в 25% случаев бывает киста мыщелка бедренной кости, ключицы, грудины, таза, челюсти и черепа (по мере убывания). Согласно статистическим данным, кисты кости возникают у детей в возрасте от 10 до 15 лет. У взрослых это бывает редко, в основном у молодых мужчин до 30 лет.
Причины и группы риска
Причины появления кист не установлены и сегодня. Существуют только концепции, предполагающие причинным фактором недостаток питательных веществ и кислорода.
Основными причинными факторами в таких случаях считают:
- остеомиелит, артрит;
- патологию эмбриогенеза;
- дегенеративный процесс:
- остеоартроз;
- перелом, ушиб.
Современные взгляды на развитие костных кист состоят в том, что дефицит питания и гипоксия приводят к активации лизосомальных ферментов, которые ведут себя аутоагрессивно. Это приводит к скоплению жидкости и росту полости.
Виды патологии
В зависимости от своего содержимого, киста кости может быть:
- Солитарная – наполнена жидкостью, возникает у детей. В 3 раза чаще страдают мальчики. Поражаются крупные трубчатые кости.
- Аневризматическая – наполнена кровью, страдают в основном девочки и девушки в возрасте от 10 до 20 лет, чаще других поражается позвоночник.
Симптоматика патологии
Костная киста очень долгое время существует без всяких симптомов – до нескольких лет. Такое происходит потому, что она очень медленно растет.
Первыми признаками становятся сильные приступообразные боли, зависимые от движений и нагрузок. В покое болей нет.
- пальпаторная болезненность мягких тканей над областью кисты и отечность;
- нарушается работа и соседних суставов;
- пораженная кость увеличивается в размерах;
- если кость близко расположена к поверхности кожи, видна пальпаторная деформация кисты.
Для диагностики делается рентген, КТ или МРТ. Для выявления содержимого кисты проводят ее пункцию, от этого зависит и лечение ее. Выбор лечения зависит и от возраста пациента. Ребенку проводится только консервативное лечение.
Операции нежелательны, поскольку идет рост скелета. Дети после костной кисты восстанавливаются очень быстро, и в 90% случаев наступает излечение. Рецидивы у них редки. Профилактики кист не существует, поскольку причины их появления не выявлены.
Читайте также:


