Сухость во рту при ревматоидном артрите

Если вы страдаете ревматоидным артритом, значит, знакомы с болезненными и опухшими суставами. Существуют и другие симптомы, которые проявляются при ревматоидном артрите.
Вам следует знать, что ревматоидный артрит может повлиять на любую часть вашего тела, от глаз и сердца до ног. Следует также помнить и о том, что новые препараты, которые применяются для лечения ревматоидного артрита и которые называют биопрепараты, часто имеют серьезные побочные эффекты. Польза таких препаратов также не подлежит сомнению: они предотвращают долгосрочные повреждения суставов, возникновение у человека инвалидности и дискомфорта. Но к биопрепаратам следует подходить с осторожностью, помимо контроля над ревматоидным артритом, они оказывают влияние на иммунную систему, что может привести к инфекции.
Симптомы ревматоидного артрита, которые ни в коем случае нельзя игнорировать
Ревматоидный артрит может повлиять на ваши кровеносные сосуды и сердце, иногда провоцируя сердечный приступ. Одышка может свидетельствовать о том, что у вас есть проблемы легких или сердца. Нужно обратиться за медицинской помощью, когда вы чувствуете тупую боль в груди, даже если ранее никогда таких ощущений у вас не возникало.
Если вы принимаете биопрепараты, вы находитесь в зоне риска получения инфекций, па как следствие, быстрому распространению лихорадки по всему телу, которая сопровождается высокой температурой (свыше 39 градусов С). При приеме биопрепаратов иммунная система, возможно, не сможет защитить ваш организм от инфекций, поэтому особое внимание страдающим ревматоидным артритом следует уделять лихорадке, ознобу, кашлю и так далее. Обязательно сообщите своему врачу о том, что вы принимаете препараты, которые подавляют иммунную систему.
Многие люди с ревматоидным артритом принимают нестероидные противовоспалительные препараты (НПВП). Они способны уменьшить или контролировать боль, но в качестве побочного эффекта вы иногда рискуете получить язву желудка или желудочное кровотечение. Обязательно сообщите своему врачу, если вы принимаете НПВП, которые вызывают изжогу или боли в желудке.

Если опухшие и воспаленные ткани защемляют нервы у вас в руках или ногах, то вы можете чувствовать онемение или покалывание. Это может ослабить вашу хватку или затруднить движения. Некоторые препараты против ревматоидного артрита способны помочь устранить эту проблему.
Кровеносные сосуды в ваших глазах могут набухать. Это может сделать ваши глаза красными и воспаленными. Иногда глазные капли могут облегчить незначительные боли. Тяжелая болезненная краснота глаз может вызывать тревогу. Если с вами происходит именно так, стоит показаться врачу или обратиться в отделение неотложной помощи.
Люди с ревматоидным артритом, скорее всего, также будут страдать остеопорозом, болезнью, при которой теряется костная ткань и масса. При потере костной ткани нет каких-либо очевидных симптомов до тех пор, пока вы не сломаете руку или ногу, например. Однако у врачей существуют способы проверить наличие такой проблемы прежде, чем она приведет к чему-либо похуже, чем трещины в костях.
Если вы достигли менопаузы или принимаете лекарства, которые называются кортикостероиды, попросите вашего врача проверить плотность вашей костной ткани. Укрепить кости также поможет регулярный прием кальция, витамина D и выполнение физических упражнений.
У вас не образуется достаточного количества слюны, и сухость во рту может привести к болезням десен. Иногда пациенты не находят взаимосвязи между ревматоидным артритом и сухостью во рту. Вам необходимо рассказать своему стоматологу о сухости во рту и наличии у вас такого заболевания, как ревматоидный артрит.
Катаракта у большинства людей возникает в возрасте после шестидесяти лет. Если же у вас ревматоидный артрит, то получить катаракту возможно и в тридцать. Кортикостероиды способны лишь усилить эту проблему, приближая вашу катаракту. Не забудьте сообщить окулисту о наличии у вас ревматоидного артрита.
Такое редкое осложнение при ревматоидном артрите происходит, если воспаленные сосуды ограничивают количество крови, которая поступает к нервам в руке или ноге. Если конечности утрачивают подвижность, обращайтесь к врачу. Доступ крови к нервам можно восстановить, но процесс восстановления займет некоторое время.
Несколько лет назад люди с ревматоидным артритом получали красные или черные пятна на пальцах рук или вокруг ногтей, которые сигнализировали об отмирании части тканей. Такие пятна вызываются воспалением кровеносных сосудов, в свою очередь воспаленные кровеносные сосуды могут повлиять на кровоснабжение пальцев и на то, как выглядит ваша кожа.
Современные лекарства привели к тому, что этот симптом сейчас встречается достаточно редко. Если же вы обнаружили такие пятна на руках или возле ногтей, не откладывайте визит к врачу, так как вы нуждаетесь в лечении, чтобы избежать больших проблем с пальцами рук или ног.
Отказ от ответственности: Информация, представленная в этой статье о ревматоидном артрите и биопрепаратах, предназначена для ознакомления. Однако она не может быть заменой консультации с профессиональным врачом.
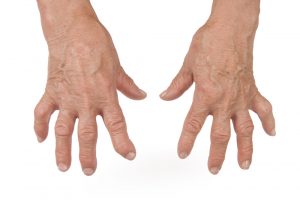
Ревматоидный артрит (РА) – хроническое заболевание, сопровождающееся воспалением суставов (артритом) и поражением внутренних органов. Причина его до конца не известна, в развитии имеют важное значение аутоиммунные механизмы.
РА встречается у 1 – 2 человек из ста, у женщин в три раза чаще, чем у мужчин. Наиболее часто заболевание регистрируется у женщин в возрасте 65 лет и старше. Однако болезнь нередко поражает людей других возрастных групп, в том числе детей. Наиболее часто РА впервые регистрируется в возрасте 40 – 55 лет.
Причины и механизмы развития
Истинная причина РА неизвестна. Есть мнение, что триггерным (запускающим) фактором может быть инфекция. К вероятным инфекционным агентам относятся стрептококки, микоплазма, вирус Эпштейна-Барр, ретровирусы. Эта теория развития РА не получила достаточного подтверждения.
Болезнь чаще развивается после стресса, переохлаждения или травмы суставов. Более частое начало у пожилых женщин соотносят со снижением количества женских половых гормонов в постменопаузе. Беременность и прием гормональных контрацептивов снижают риск заболеть РА.
Доказана наследственная предрасположенность к развитию РА, выделены отвечающие за это гены.
Выделяется эндотелиальный фактор роста, провоцирующий разрастание капилляров в соединительной ткани. Активируется рост клеток, выстилающих поверхность сустава изнутри. В результате образуется паннус: агрессивная ткань с опухолеподобным развитием. Она внедряется в суставную поверхность, подлежащую кость, а также в связочный аппарат, повреждая эти структуры.
Ревматоидный фактор образует иммунные комплексы, повреждающие сосудистое русло, что ведет к поражению внутренних органов.
Таким образом, основная теория развития РА – аутоиммунное воспаление, сопровождающееся нарушением механизмов физиологической активации и подавления воспалительных процессов.
Классификация
Основной диагноз включает одну из следующих форм:
- серопозитивный РА (М05.8);
- серонегативный РА (М06.0);
- вероятный РА (М05.9, М06.4, М06.9);
- особые формы: синдром Фелти (М05.0) и болезнь Стилла у взрослых (М06.1).
Серопозитивность или серонегативность определяется с помощью теста на ревматоидный фактор, который проводится с применением одного из следующих методов:
- латекс-тест;
- иммуноферментный метод;
- иммунонефелометрический метод.
Выделяют следующие клинические стадии болезни:
- очень ранняя – длящаяся до полугода и при правильном лечении часто обратимая;
- ранняя – в течение первого года болезни, сопровождающаяся первыми признаками прогрессирования;
- развернутая, продолжающаяся более года и сопровождающаяся типичной симптоматикой;
- поздняя, характеризующаяся деструкцией (разрушением) суставов и поражением внутренних органов.
Учитывается активность болезни, рентгенологическая характеристика поражения суставов, наличие внесуставных симптомов и осложнений, способность к самообслуживанию.
Клиническая картина

Варианты начала болезни разнообразны, что обусловливает трудность его ранней диагностики. Чаще всего в дебюте развивается полиартрит (множественное поражение суставов), реже моно- или олигоартрит (воспаление одного или нескольких суставов). У большинства больных признаки воспаления выражены слабо, преобладает скованность по утрам, боли в суставах и мышцах, беспричинная слабость. Может беспокоить снижение веса, увеличение лимфоузлов, повышение температуры тела до 37,5˚С.
Более редко болезнь начинается с выраженного артрита, лихорадки и кожных изменений.
У пожилых пациентов РА может присоединяться к остеоартрозу, проявляясь лишь скованностью и лабораторными изменениями.
В некоторых случаях РА проявляется синдромом запястного канала, сопровождающимся болью и онемением мышц кисти.
При подозрении на РА нужно как можно раньше обратиться к ревматологу.
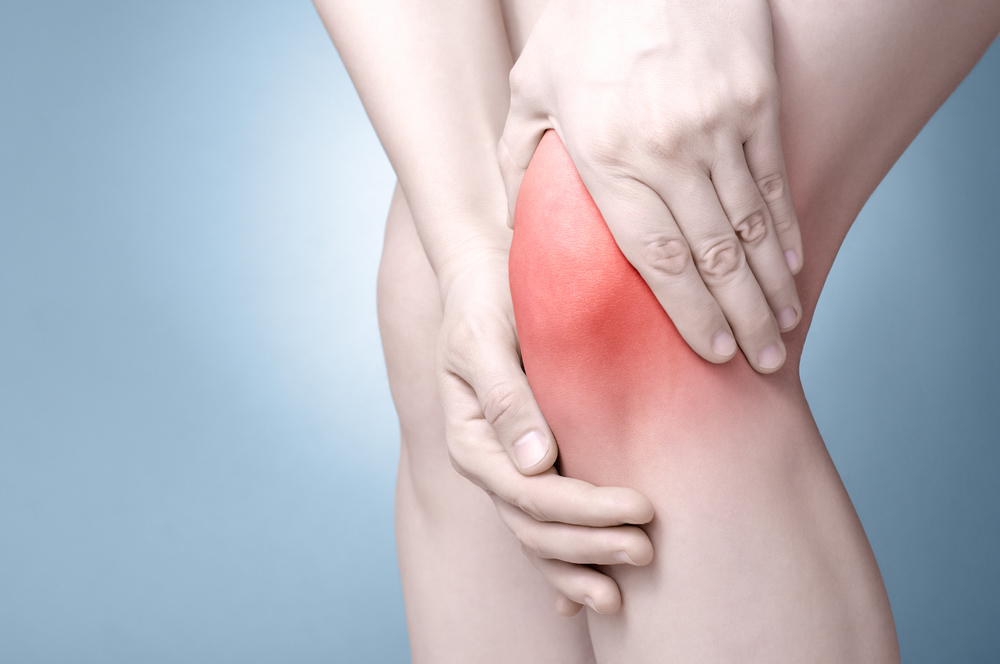
Основной признак РА – воспаление суставов, или артрит. Преобладает симметричное поражение мелких суставов кистей (у женщин) или стоп (у мужчин). Поражаются также плечевые, локтевые, коленные, голеностопные, височно-нижнечелюстные суставы.
Боли беспокоят больных преимущественно ночью и ранним утром. Болезненность усиливается и после нагрузки на сустав, а также при его пальпации (ощупывании).
Вследствие выпота жидкости в полость сустава и отека окружающих тканей изменяется его форма. Пальцы рук могут приобретать форму сосиски или веретена, колено становится шарообразным.
При РА разрушаются суставные поверхности, изменяются связки, что приводит к появлению характерных деформаций:
Кожа над пораженными артритом суставами красная, горячая на ощупь. Ограничено движение в суставах, развиваются контрактуры. Типична утренняя скованность, не связанная с болью. Она проявляется в утренние часы, длится как минимум час, а при максимальной активности процесса – в течение всего дня.
Могут поражаться сочленения гортани. При этом грубеет голос, возникает необъяснимая одышка, повторяющийся бронхит, нарушение глотания.
При РА отмечается мышечная атрофия. Она может быть системной и локальной, возле пораженного сустава. Чаще всего страдают мышцы бедер, кистей и предплечий.
У трети больных обнаруживаются подкожные узелки. Чаще всего они располагаются на внешней стороне предплечий под локтем. Ревматические узелки безболезненны, подвижны, имеют эластичную консистенцию. В результате лечения они могут исчезать. Может наблюдаться бурсит локтевого сустава. У некоторых больных формируется киста Бейкера на задней поверхности коленного сустава. При ее разрыве возникает сильная боль в голени и отек голеностопного сустава.
У больных повреждается сосудистое русло, в результате возникает поражение многих органов и систем.
Внесуставные изменения, характерные для РА:
- поражение сосудов кожи (васкулит);
- могут появиться омертвение кончиков пальцев, подкожные кровоизлияния, синдром Рейно;
- васкулит других органов: головного мозга, печени, щитовидной железы, легких;
- мононеврит и полинейропатия с развитием онемения и нарушений чувствительности, чаще в области стоп и голеней;
- миокардит, перикардит и плеврит;
- склерит, васкулит сетчатки (поражение глаз);
- лимфоаденопатия, увеличение селезенки;
- гломерулонефрит и амилоидоз почек.
- вторичный амилоидоз;
- вторичный артроз;
- остеопороз;
- некроз кости, в том числе с разрушением головки бедра;
- туннельные синдромы (сдавление локтевого или большеберцового нервов, карпальный синдром);
- нестабильность шейного отдела позвоночника с подвывихом суставов;
- атеросклероз с быстрым развитием инфаркта миокарда, что является одной из ведущих причин смерти при РА;
- анемия, в том числе вызванная желудочно-кишечными кровотечениями в результате лечения вызывающими язву препаратами;
- инфекционные заболевания.
Синдром Фелти сопровождается выраженным поражением суставов, увеличением печени и селезенки, усиленной пигментацией кожи ног. Отмечается снижение количества в крови нейтрофилов. Характерны внесуставные проявления: васкулит, поражение нервной системы и легких, синдром Шегрена. При синдроме Фелти высока вероятность развития инфекционных осложнений, которые могут привести к смертельному исходу.
Болезнь Стилла взрослых проявляется повторяющимся повышением температуры тела, артритом, сыпью на коже. Отмечается высокая активность по данным лабораторных методов, ревматоидный фактор не определяется.
Синдром Шегрена может возникать как самостоятельное заболевание или быть проявлением ревматоидного артрита или других ревматических болезней. Он сопровождается зудом и жжением в глазах, сухостью во рту. Иногда возникают язвы роговицы и полости рта, кариес, затруднения при глотании. Формируется хронический атрофический гастрит, запоры, недостаточность ферментативной функции поджелудочной железы. Часто появляется сухость слизистых оболочек дыхательных и половых путей.
Системные проявления синдрома Шегрена включают боли в суставах и мышцах, рецидивирующий полиартрит, поражение лимфатической системы, легочный фиброз, нефрит, хроническую крапивницу и гиперпигментацию кожи.
Ювенильный ревматоидный артрит развивается у детей в возрасте до 16 лет. Он сопровождается лихорадкой, васкулитом, моно- или олигоартритом крупных суставов, увеитом, вовлечением позвоночника. Ревматоидный фактор может отсутствовать. В дальнейшем болезнь часто переходит в ревматоидный артрит взрослых или болезнь Бехтерева.
У части больных с РА в крови не определяется ревматоидный фактор. Чаще всего у таких пациентов регистрируется ювенильный ревматоидный артрит, болезнь Стилла взрослых и ревматоидный бурсит (воспаление суставной сумки, особенно лучезапястного сустава).
При развитии серонегативного артрита у детей в возрасте до 17 лет, сопровождающегося энтезопатией (поражением сухожилий), говорят о SEA-синдроме. В дальнейшем он часто трансформируется в ювенильный ревматоидный артрит.
Отсутствие ревматоидного фактора ассоциируется с более легким течением заболевания. Для него характерны боли и припухлость не более 5 суставов и отсутствие внесуставных проявлений. Серонегативный РА чаще поражает один крупный сустав, например, коленный. Утренняя скованность не столь выражена, как при серопозитивном.
Лабораторные признаки активности проявляются незначительно, рентгенологические изменения отсутствуют. Внутренние органы обычно не изменяются, не формируются ревматические узелки.
При этой форме болезни в крови пациента обнаруживается ревматоидный фактор. Заболевание протекает с классическими симптомами: поражением суставов кистей, выраженной утренней скованностью, постепенным прогрессированием и поражением внутренних органов. Формируются ревматические узелки.
Диагностика и лечение серонегативного и серопозитивного РА осуществляются в соответствии с одним стандартом.
При ревматоидном артрите у людей преимущественно возникают симптомы в суставах. Однако данное медицинское состояние может также поражать и другие части тела, в том числе глаза, лёгкие и сердце.
Ревматоидный артрит (РА) развивается, когда иммунная система организма ошибочно атакует здоровые ткани. Если это заболевание не лечить, оно может вызывать широкий спектр симптомов.
Наряду с суставами РА способен затрагивать многие другие органы, включая сердце, глаза, головной мозг и кости. Кроме того, у людей могут развиваться побочные эффекты, вызванные приёмом препаратов для лечения ревматоидного артрита.
В текущей статье мы объясним, каким образом ревматоидный артрит влияет на организм. Мы также обсудим долгосрочные эффекты данного состояния и поговорим о перспективах пациентов.
Какие части тела затрагивает ревматоидный артрит?
Ревматоидный артрит — аутоиммунное заболевание. Врачи также называют РА системным заболеванием, поскольку оно вызывает изменения в разных частях тела.

Ревматоидный артрит преимущественно поражает суставы
РА может воздействовать на любые суставы, но чаще всего страдают стопы ног и кисти рук.
Кроме того, могут быть затронуты суставы в следующих частях тела:
- шее и позвоночнике;
- коленях;
- лодыжках;
- бёдрах;
- локтях;
- плечах.
Ревматоидный артрит поражает синовиальную оболочку суставов. Данное медицинское состояние вызывает воспаление и отёчность синовиальной оболочки.
Когда синовиальная оболочка опухает, это приводит к скованности, боли и потере подвижности суставов. Люди часто наблюдают боль и скованность в суставах по утрам — это может быть первым симптомом РА.
Суставы содержат хрящи, которые предотвращают трение костей друг о друга. Со временем воспаление, связанное с РА, может вызывать разрушение хрящей.
Если между костями имеется трение, в суставах могут развиваться необратимые повреждения, которые часто становятся причиной существенной боли и скованности у людей с тяжёлыми формами ревматоидного артрита.
Ревматоидный артрит также может приводить к потере плотности костной ткани, что обуславливает истончение костей и повышает риск переломов.
Примерно каждый пятый пациент с ревматоидным артритом наблюдает образование ревматоидных узелков. Это небольшие твёрдые бугорки, сформированные из воспалительной ткани.
Ревматоидные узелки развиваются под кожей поверх костей. Они часто не вызывают боли и обычно не становятся причиной серьёзных проблем, но иногда вызывают дискомфорт при надавливании, например когда человек опирается на колени.
Ревматоидный артрит также может обуславливать воспаление кожи. Иногда это приводит к следующим симптомам:
- красным пятнам;
- отёчности;
- язвам.
Когда РА поражает кожу, человек может наблюдать различные симптомы — от красных точек до язв на ногах или под ногтями.
Кроме того, пациенты с ревматоидным артритом иногда замечают, что раны заживают на теле медленнее. Многие факторы способны приводить к увеличению времени заживления ран. К числу таких факторов относятся васкулит, то есть воспаление небольших кровеносных сосудов кожи.
Некоторые препараты, применяемые для лечения ревматоидного артрита, также могут вызывать появление сыпи на коже.
При ревматоидном артрите люди чаще сталкиваются с сухостью рта или ксеростомией.
РА повышает риск развития синдрома Шегрена, который вызывает сухость во рту и глазах. Как и РА, синдром Шегрена представляет собой аутоиммунное расстройство.
Ревматоидный артрит также может приводить к сужению или закрытию слюнных желез, что часто обуславливает сухость, дискомфорт, а также трудности при еде и глотании.
Хроническая сухость во рту иногда приводит к гингивиту и кариесу.
РА также вызывает воспаление глаз и синдром сухого глаза, под влиянием которого развивается постоянное раздражение и повреждение роговицы глаза.
К числу эффектов, которые затрагивают глаза при РА, относится следующее:
- сухой кератоконъюнктивит или синдром сухого глаза;
- склерит или воспаление белка глаза;
- увеит или воспаление сосудистой оболочки глаза;
- ретинальная васкулярная окклюзия или закупорка кровеносных сосудов глаза;
- глаукома, поражающая глазной нерв;
- катаракта, которая становится результатом воспаления хрусталика.
Примерно у 80% людей ревматоидный артрит поражает лёгкие. Зачастую он затрагивает их не настолько сильно, чтобы вызывать симптомы, однако продолжительное воспаление в лёгких может приводить к лёгочному фиброзу, который вызывает рубцевание тканей и проблемы с дыханием.
В лёгких также могут формироваться ревматоидные узелки, хотя это наблюдается редко и не становится причиной проблем.
Некоторые препараты для лечения ревматоидного артрита подавляют функцию иммунной системы. Под влиянием этого эффекта люди становятся более склонными к респираторным инфекциям, в том числе к пневмонии и туберкулёзу.
Воспаления, связанные с ревматоидным артритом, могут затрагивать сердце и кровеносные сосуды. В некоторых случаях это вызывает последствия, представляющие угрозу для жизни.
Ревматоидный артрит способен вызывать следующие осложнения.
- Анемия. Если продолжительное воспаление не поддаётся лечению, оно может вызывать железодефицитную анемию, то есть низкий уровень эритроцитов в крови, который приводит к развитию головных болей и утомляемости.
- Атеросклероз. Хроническое воспаление может повреждать стенки кровеносных сосудов, из-за чего организм начинает усваивать больше холестерина. В результате этих процессов развивается скопление бляшек внутри артерий, то есть атеросклероз.
- Сердечный приступ и инсульт. Если скопления бляшек блокируют артерии или другие кровеносные сосуды, человек может перенести инсульт или сердечный приступ.
- Перикардит. Иногда ревматоидный артрит вызывает воспаление наружной оболочки сердца (перикарда), а это может приводить к появлению боли в грудной клетке.
Отёчность и воспаления, вызванные ревматоидным артритом, могут обуславливать защемление нервов. Когда это происходит, люди обычно замечают онемение или покалывание в руках и ногах.
Если ревматоидный артрит поражает запястье, то у людей может развиваться карпальный туннельный синдром. Данное состояние возникает, когда воспалённая ткань в запястье сдавливает срединный нерв, который подходит к запястью от предплечья.

Ревматоидный артрит может поражать суставы пальцев ног
Если РА затрагивает стопы, это может ограничивать способность человека передвигаться. Поскольку стопы воспринимают нагрузку всего тела, при ходьбе или стоянии может проявляться сильная боль.
Рассматриваемое состояние чаще развивается в суставах пальцев ног, реже — в суставах лодыжек.
Ревматоидный артрит может приводить к следующему.
- Узелки. Это небольшие твёрдые шишки, которые формируются на пятке стопы или в области ахиллова сухожилия.
- Мозоли. По мере того как форма стоп меняется, на них могут формироваться участки твёрдой толстой кожи. Иногда это обуславливает появление ран, если человек вовремя не получает лечение.
- Защемление нервов. Когда РА повреждает суставы, это может приводить к защемлению окружающих нервов, последующему онемению и чувству покалывания в ногах.
- Проблемы с циркуляцией крови. Воспаление кровеносных сосудов и повреждение суставов может блокировать приток крови к стопам, из-за чего стопы или пальцы ног могут легко подвергаться онемению или посинению.
Многие люди с ревматоидным артритом наблюдают психологические или нейрологические симптомы, например:
- затуманенное сознание;
- депрессию;
- когнитивные проблемы;
- поведенческие изменения.
Эти симптомы могут возникать из-за следующих факторов:
- побочных эффектов лекарственных препаратов;
- развития воспалений по всему телу;
- повреждения костей в суставах и последующего защемления окружающих нервов.
Рецептурные препараты, используемые для лечения РА, могут вызывать осложнения в почках и печени. В частности, указанным органам могут наносить ущерб обезболивающие и противовоспалительные средства.
Долгосрочные эффекты ревматоидного артрита
Ревматоидный артрит — прогрессирующее заболевание. Это значит, что если человек не относится серьёзно к его лечению, симптомы могут усугубляться.
Со временем люди могут замечать, что проблемы появляются в тех частях тела, где их раньше не было. Кроме того, уже существующие симптомы могут становиться острее.
Ревматоидный артрит вызывает воспаления в одном или больше суставов. Это приводит к износу хрящей в суставах и трению костей друг о друга, в результате чего возникает эрозия костей и их необратимые повреждения.
Лекарственные препараты могут замедлить прогрессирование заболевания. На более поздних стадиях ревматоидного артрита врачи выполняют операции по коррекции суставов или их полной замене.
РА может быть непредсказуемым. В долгосрочной перспективе при данном заболевании люди могут наблюдать следующее:
- изменение степени тяжести и частоты симптомов;
- более частое или более редкое появление вспышек, то есть периодов, когда симптомы обостряются;
- изменение продолжительности ремиссий, то есть периодов, когда симптомы ослабевают.
Когда РА прогрессирует, люди обычно сталкиваются с более частым проявлением симптомов и повышением степени болевых ощущений.
Ниже приведены распространенные признаки прогрессирования ревматоидного артрита:
- усиление или учащение боли и отёчности суставов;
- учащение и увеличение продолжительности действия других симптомов;
- появление симптомов на других участках тела;
- повышение в крови ревматоидного фактора (фиксируется при анализе крови).
Если при ревматоидном артрите человек замечает, что симптомы усугубляются или начинают наблюдаться чаще, то ему следует связаться с врачом.
Люди с прогрессирующим артритом часто извлекают пользу из тщательно взвешенного терапевтического плана. Врачи разрабатывают стратегии лечения на основании симптомов и медицинской истории пациентов. К лечению могут быть привлечены специалисты в разных областях медицины.
Заключение
У каждого человека симптомы ревматоидного артрита проявляются по-своему. К счастью, многие существующие ныне лекарственные препараты позволяют существенно улучшить состояние людей с РА. Некоторым пациентам в помощь может прийти хирургическое вмешательство.
Обычно врачи отслеживают изменения в организме пациентов при помощи анализов крови и визуализированных диагностических процедур.
Лечение ревматоидного артрита, как правило, сосредотачивается на минимизации боли, замедлении прогрессирования заболевания и повышении степени подвижности пациентов.
Ревматоидный артрит (РА) одна из самых таинственных и древних болезней. Следы ревматоидного артрита обнаружены на остатках скелетов индейцев в Теннесси, США, датируемых 4500 годом до нашей эры.

РА принадлежит к классу аутоиммунных заболеваний – когда организм, вместо того, чтобы уничтожать естественных врагов (болезнетворные микробы, опухолевые клетки и т.д.), вдруг ополчается против собственных здоровых тканей и принимается их разрушать. При ревматоидном артрите страдают соединительные ткани суставов. Также могут воспаляться околосуставные ткани – связки и мышцы.
Вирус-невидимка
Несмотря на все успехи современной науки, причины ревматоидного артрита до сих пор не установлены. Некоторые исследователи считают, что развитие этого заболевания провоцируется неким вирусом, который исчезает к моменту появления заболевания. p>
Болезнь играет в прятки
Факторы риска
- Наследственная предрасположенность.
- Инфекция (примерно в 50% случаев ревматоидному артриту предшествовало ОРЗ, грипп, ангина, другие инфекционные заболевания).
- Реактивный или инфекционный артрит.
- Сильное переохлаждение.
- Эмоциональный стресс (развод, смерть близких, экзменационная сессия)
- Некоторые черты характера: высокая степень ответственности, тревожность, склонность к депрессиям (такие люди предрасположены к психологическим травмам, что ведет к снижению иммунитета).
Симптомы
Если у вас появились хотя бы некоторые из этих симптомов, немедленно обратитесь к врачу. Чем раньше начать лечение ревматоидного артрита, тем больше шансов сохранить функции суставов и продолжить активную жизнь.
Диагноз
Существует несколько способов диагностировать ревматоидный артрит:
Протекание и результат
Ревматоидный артрит – не та болезнь, на которую можно не обращать внимания. По мере развития болезни к поражению суставов добавляются различные нарушения в работе внутренних органов. Может произойти ревматоидное поражение легких, сердца, печени, почек, кишечника, сосудов. Поэтому так важно начать терапию уже на ранней стадии заболевания.
Лекарственные препараты и лечение
Первую помощь оказывают противовоспалительные или быстродействующие препараты: нестероидные противовоспалительные препараты (НПВП) и гормоны (кортикостероиды).
2) Кортикостеродные гормоны (преднизолон, метилпред, гидрокортизон и т. д.) уменьшают боль, утреннюю скованность, слабость и лихорадку. Их назначают в виде таблеток или инъекций, иногда вводят непосредственно в сустав.
- При длительном применении также имеют сильные побочные эффекты: повышение массы тела, ухудшение иммунитета, гипертония, разрушение костей.
- Короткие (до 10 дней) курсы стероидов практически не вызывают побочных эффектов.
- Важно помнить, что при длительном приеме (2 недели и больше) их отмену можно производить только постепенно и только под наблюдением врача.
Наружно для уменьшения боли и воспаления может применяться димексид. Его наносят на суставы в виде аппликаций. Улучшение отмечается после 6-7 дней и становится более выраженным после двух недель применения.
Чаще всего используют препараты пяти групп:
Помимо медикаментозного лечения используется:
- Лазерная терапия. Оказывает мягкий противовоспалительный эффект. Применяется как отдельный метод лечения и в сочетании с базисной терапией. Облучают не суставы, как можно было бы ждать, а локтевую вену. Излучение воздействует на кровь, циркулирующую внутри организма. В результате нормализуется иммунитет, улучшается кровоснабжение органов и тканей, уменьшается любое воспаление и подавляются очаги инфекции. Назначают 15-20 процедур через день. Лучшие результаты дает при мягкой форме заболевания. При тяжелых формах малоэффективна.
- Криотерапия (лечение местным замораживанием) – дорогостоящий, но эффективный метод лечения. Улучшение наблюдается у 60-70% пациентов. Не имеет противопоказаний. Применяется как в острой, так и в хронической фазе ревматоидного артрита.
- Массаж. Проводится в период ремиссии.
- Лечебная физкультура. Укрепляет мышцы, поддерживает подвижность суставов. Лучший вид физической нагрузки – плавание, потому что оно устраняет гравитационную нагрузку на суставы.
- Хирургическое лечение. Применяется для устранения деформаций и восстановления функции суставов. Широко применяется малоинвазивная хирургия (артроскопия). В некоторых случаях проводят полную замену разрушенного сустава протезом.
Как предотвратить ревматоидный артрит?

Если у вас в семье есть больные ревматоидным артрозом, риск заболеть им существенно повышается. Это вовсе не обязательно должно произойти, но все-таки в этом случае лучше проходить регулярные обследования.
Ревматоидный артрит может развиться и у совершенно здорового человека и перейти в острую форму в течение нескольких суток.
Средство для полного излечения пока не найдено, хотя исследования в этом направлении продолжаются. Однако своевременно начало лечения способно существенно улучшить состояние пациента, сохранить суставы и продлить активную жизнь.
Вот еще несколько советов:
- Помните, что есть связь между иммунной и психологической системой. Если вы склонны к тревожности, депрессии и/или у вас в жизни стрессовая ситуация, обратитесь за помощью к психологу.
- Поддерживайте нормальный вес.
- Регулярно выполняйте физические упражнения.
- Избегайте переохлаждения.
- Не переносите грипп и ангину на ногах, своевременно лечите инфекционные заболевания.
Читайте также:


