Сухожильная пластика по краснову
Лечение хронических разрывов ахиллова сухожилия представляет собой трудную задачу. По сравнению с свежими разрывами ахиллова сухожилия хронические разрывы ассоциированы с более высоким риском инфекционных осложнений и более длительным восстановлением функции, а результаты лечения таких пациентов значительно хуже.
Консервативное лечение
Christensen сообщил о лечении 51 пациента с 57 разрывами ахилловых сухожилий, приблизительно 2/3 из которых были хроническими [260]. Восемнадцать из них лечилось консервативно ввиду того, что операция была противопоказана или по ряду причин отложена (семь пациентов) или из-за того, что возраст разрыва составлял уже несколько месяцев и наблюдалось восстановление функции икроножных мышц (одиннадцать пациентов, у них, соответственно, оперативное лечение было не показано). Результаты были удовлетворительными (то есть походка была нормальной, пациенты вернулись к своим прежним занятиям, отсутствовали жалобы либо имелся умеренный дискомфорт) у 10 пациентов (из 18). Во всех случаях восстановление функции требовало значительного времени, иногда даже нескольких лет. Результаты лечения были значительно хуже, чем в группе хирургического лечения.
Нам не удалось обнаружить гайдлайнов, составленных по принципам доказательной медицины, позволяющих выбрать конкретный вид хирургического вмешательства при хроническом разрыве ахиллова сухожилия. Предлагались две классификации разрывов [465, 587]. По обеим классификациям лечение основано на протяженности дефекта, однако ни сами авторы, ни кто-либо впоследствии не выполнял качественную оценку этой тактики.
V-Y сухожильная пластика.
Впервые эта операция для лечения хронических разрывов ахиллова сухожилия была предложена Abraham и Pankovich [136] в 1975 году.
Операцию выполняют следующим образом. Пациент лежит на животе, на нижнюю треть бедра накладывают пневматический жгут. Выполняют S-образный разрез от латерального края ахиллова сухожилия в области его прикрепления к бугру пяточной кости до средней части икроножной мышцы (Рисунок 81). Выделяют, берут на держалки и отводят в сторону икроножный нерв. Вскрывают глубокую фасцию параллельно разрезу кожи. Иссекают рубцовую ткань, заполняющую место разрыва, освежевывают культи сухожилия до появления нормальной волокнистой структуры. Затем, согнув ногу в коленном суставе под углом в 30 градусов и придав стопе эквинусное положение под углом 20 градусов, измеряют протяженность образовавшегося дефекта. Выполняют перевернутый V–образный разрез на всю толщину апоневроза, при этом верхушка разреза должна располагаться в его центральной части. Длинна плеч V-образного разреза должна быть примерно в полтора раза больше длинны дефекта. Смещают проксимальную культю сухожилия в дистальном направлении и сопоставляют концы разорванного сухожилия, сшивают их нерассасывающейся нитью. Смещенный вместе с проксимальной культей сухожилия апоневроз ушивают в виде буквы Y. Затем сшивают паратенон прерывистыми нерассасывающимися швами. Фасцию, подкожно-жировую клетчатку и кожу ушивают традиционным образом. После операции авторы методики рекомендовали иммобилизировать конечность в положении сгибания в коленном суставе под углом в 30 градусов и с эквинусным положением стопы.
У троих из четырех пациентов в исследовании Abraham и Pankovich [136] произошло полное восстановление силы трехглавой мышцы голени и они могли вставать на носок пораженной стороны так же как и на носок контрлатеральной стопы. У оставшегося пациента имелась небольшая слабость трехглавой мышцы и значительное нарушение возможности вставать на носок на одной ноге. Продолжительность наблюдения в этом небольшом исследовании варьировала от девяти до пятнадцати месяцев.
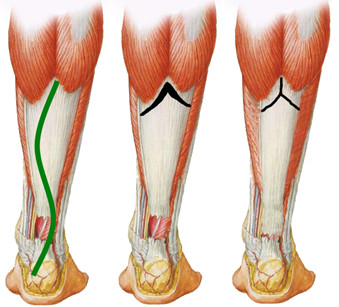
Рисунок 81. Этапы операции по Abraham и Pankovich [136], объяснения в тексте
Leitner и соавторы [482] сообщили о хороших результатах у трех пациентов, которым лечение разрыва с дефектом от 9 до 10 см выполнялось по описанной методике. Kissel и соавторы [443] использовали эту методику вместе с армированием места разрыва ахиллова сухожилия сухожилием m. plantaris и получили успешные результаты у четырнадцати пациентов.
Ни одно из этих исследований не было проспективным, контролируемым и рандомизируемым, а малое количество включенных в них пациентов не позволяет сделать качественные заключения.
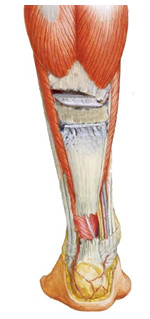
Рисунок 82. Элонгация ахиллова сухожилия по Strayer [725]
Поворотные лоскуты
Этот тип реконструкции используется наиболее часто. Впервые идею поворотного лоскута предложил Silfverskiöld [705] в 1941 году, однако его работа была незаслуженно забыта.
Пластика представляет собой выкраивание лоскута на дистальном основании размерами 2 на 10 см в проксимальной части сухожилия, который транспонируется в область дефекта. После этого сшиваются место разрыва, укрытое поворотным лоскутом и донорский дефект. Удовлетворительные результаты благодаря использованию этой методики по данным Christensen [260] были получены у двадцати девяти из тридцати девяти пациентов.
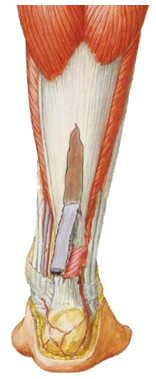
Рисунок 83. Пластика центральным поворотным лоскутом по В.А. Чернавскому
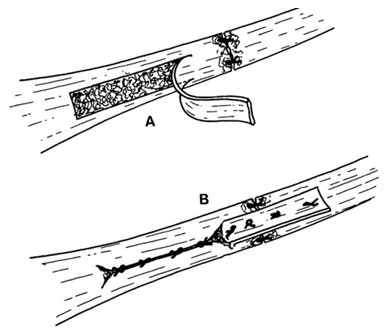
Рисунок 84. Армирующая пластика при разрывах ахиллова сухожилия по Gerdes [335]
Позже методика В.А. Чернавского была модифицирована другим отечественным травматологом-ортопедом – А.Ф. Красновым, который предложил оставлять мостик под ниже выкраиваемого лоскута, а сам лоскут он предложил пропускать под ним (Рисунок 85).
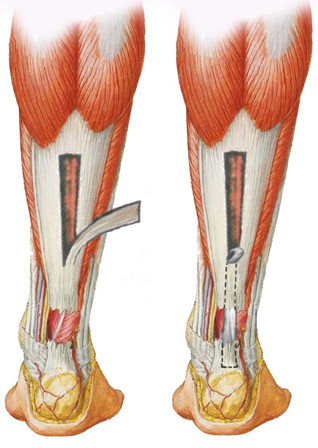
Рисунок 85. Пластика по А.Ф. Краснову (1979)
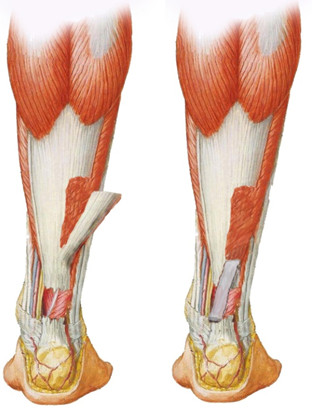
Рисунок 86. Аутопластика пяточного сухожилия по Г.Д.Никитину [86]
В последующих работах предполагалось [88, 89, 90], что сохранение целости центрального сосуда, который страдает при аутопластике по В.А.Чернавскому, является основным преимуществом описанной операции. Однако, как мы уже писали в главе, посвященной анатомии ахиллова сухожилия, вопрос васкуляризации не столь однозначен. Кроме того, укрепление шва сухожильным аутолоскутом на ножке по Г.Д. Никитину при возможности поворота аутолоскута гладкой поверхностью к коже способствует восстановлению скользящего аппарата. Однако, идея поворота лоскута скользящей поверхностью наружу предлагалась еще Silfverskiöld [705] в 1941 году.
В 1959 году Lindholm [494] предложил использовать два боковых лоскута (Рисунок 87). Аналогичная идея была выдвинута в работе Arner и соавторов [161] (одним из соавторов был Lindholm), которые также использовали два лоскута, один с медиальной, а другой с латеральной стороны. Лоскуты низводили, вращая их в противоположных направлениях. При этом в руководствах этот вид пластики называют по-разному: некоторые авторы упоминают Arner, а некоторые – Lindholm. Так как статья Arner и соавторов была опубликована в мае 1959 года, а статья Lindholm – в июле, мы считаем, что этот вид пластики корректнее называть именем Lindholm-Arner.
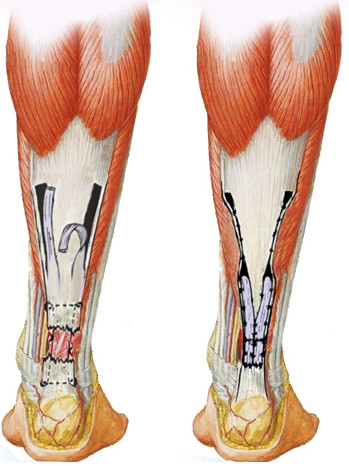
Рисунок 87 . Пластика по Lindholm – два боковых лоскута [494]
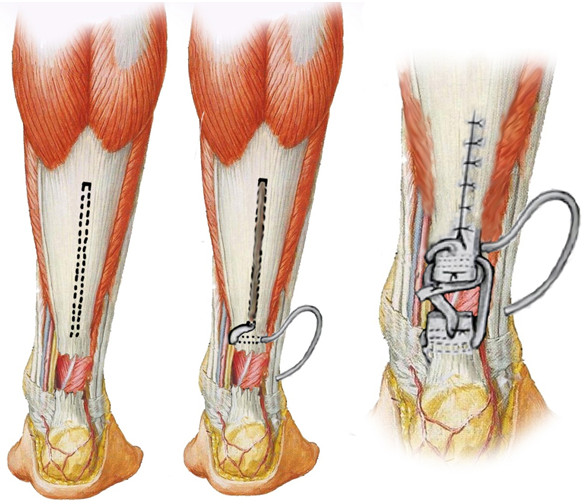
Рисунок 88. Пластика по Bosworth [217]
С хорошими результатами Us и соавторы использовали комбинацию V-Y пластики и низведенных лоскутов [773]. В серии из шести пациентов, которым выполнялось измерение изокинетической силы, дефицит пиковой плантарной флексии варьировал от 2,5% до 22% по сравнению с неповрежденной конечностью. Mulier и соавторы [584] сообщили о результатах лечения девятнадцати пациентов с хроническим разрывом ахиллова сухожилия с дефектом длиной более 2 см. Ими применялся низведенный икроножный лоскут (1 группа), а у девяти пациентов использовали комбинацию транспозиции flexor hallucis longus и низведенного икроножного лоскута (2 группа). Через восемнадцать месяцев исходы были лучше во второй группе. Субъективная оценка показала, что у 40% пациентов 1 группы и у 33% пациентов 2 группы имело место снижение функциональных возможностей в повседневной жизни и при занятиях спортом. Объективная оценка, проводившаяся путем изокинетической динамометрии через 12 месяцев после операции, показала, что дефицит силы в первой группе составил 23%, а во второй – 14%. Амплитуда движений в голеностопном суставе (по сравнению с контрлатеральной стороной) в первой группе равнялась 70%, а во второй – 76 процентов. Общий уровень осложнений в этом исследовании был высоким – семь из девятнадцати пациентов испытывали те или иные трудности.
Будучи общепризнанным и наиболее распространенным методом, аутопластика поворотными лоскутами не лишена ряда существенных недостатков, связанных главным образом с дополнительной травмой, а также ослаблением проксимальной части поврежденного сухожилия и мышцы. Кроме того, поворотные лоскуты деформируют сухожилие, утолщая его в месте пластики. Однако, нам не удалось обнаружить исследований, специализированно посвященных изучению этих недостатков и сравнивающих этот метод с другими пластическими методиками.
Учитывая эти недостатки K. Nilsson-Helander [599] и соавторы предлагали использовать свободный лоскут из икроножного апоневроза, однако качественных исследований на эту тему так же не было.
Аутопластика разрывов ахиллова сухожилия может быть выполнена с использованием сухожилия подошвенной мышцы (m. plantaris). Первое упоминание о самостоятельном использовании этого сухожилия было сделано Sterli [726]. Автор предлагал армировать им сшитые свежие разрывы: сухожилие оборачивали в виде цифры 8 и подшивали к ахиллову сухожилию. В.К. Калнберз и Л.Б.Нейман [55], описывая методику в 1975 году аутопластики с использованием сухожилия подошвенной мышцы, подчеркивают ее простоту, малую травматичность, физиологичность, стабильность хороших результатов. Позже методику В.К. Калнберза для лечения застарелых разрывов использовал В.К. Николенко [92]. Однако, во многих случаях сухожилие подошвенной мышцы недостаточно массивное (если оно вообще присутствует), и, поэтому, изолированная пластика сухожилием m. plantaris используется редко.
Короткая малоберцовая мышца
Впервые для укрепления сухожилие короткой малоберцовой мышцы (m. peroneus brevis) использовал Teuffer [744]. Автор рекомендовал выполнять операцию следующим образом. Через заднелатеральный продольный доступ выделяют ахиллово сухожилие и бугор пяточной кости в области прикрепления сухожилия. Икроножный нерв берут на держалки и отводят в сторону. Через дополнительный разрез длиной 2 см отделяют от места прикрепления к основанию пятой плюсневой кости сухожилие m. peroneus brevis. Вскрывают фасциальную перегородку, разделяющую латеральный и задний компартменты голени, и, сквозь образованное в фасциальной перегородке отверстие протаскивают освобожденное сухожилие peroneus brevis в основную рану. Экономно скелетируют на ограниченном участке бугор пяточной кости в области прикрепления ахиллова сухожилия, просверливают канал в пяточной кости и протаскивают сквозь него сухожилие peroneus brevis. Вытащенный из канала в пяточной кости конец сухожилия peroneus brevis протягивают в проксимальном направлении, укладывая его кзади от ахиллова сухожилия, армируя место разрыва. После этого культю сухожилия peroneus brevis сшивают с ним самим, формируя динамическую петлю (Рисунок 89). При этом, если диастаз ахиллова сухожилия не устранен, место его разрыва не сшивают.
Изначально Teuffer применил эту методику для лечения свежих разрывов у тридцати пациентов, и двадцать восемь из них смогли вернуться к занятиям спортом на исходном уровне, предшествовавшем травме. Впоследствии эта методика стала применяться и для лечения хронических разрывов. [518].
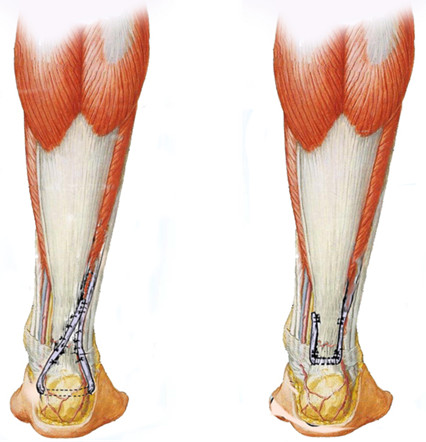
Рисунок 89. Слева - формирование динамической петли из сухожилия m. peroneus brevis по Teuffer [744]. Справа - пластика сухожилием peroneus brevis по Turco и Spinella [767, 768]
Miskulin и соавторы также выполняли проведение сухожилия m. peroneus brevis через дистальную культю сухожилия, а в качестве шовного материала использовали сухожилие m. plantaris [568]. Эта методика была применена авторами у пяти пациентов. У всех из них наблюдалось увеличение пиковой толчковой силы плантарной флексии (от 21% до 410%) и не было осложнений спустя год после операции.
McClell и Maffulli [551] предложили оригинальную пластику с использованием сухожилия peroneus brevis. Пациент лежит на животе, стопы свисают с края операционного стола. Обрабатывают обе конечности, чтобы в ходе операции можно было выбрать необходимую длину реконструируемого сухожилия, основываясь на контрлатеральную сторону. Медиальнее ахиллова сухожилия выполняют разрез длиной 10-12 см (Рисунок 90). Продольным разрезом параллельно разрезу кожи вскрывают паратенон и обнажают разорванное ахиллово сухожилие. Иссекают рубцовую ткань и освежевывают концы сухожилия. Экономно мобилизуют проксимальную культю сухожилия.
После этого в глубине раны можно увидеть фасцию, покрывающую компартменты, содержащие в себе глубокие сгибатели и малоберцовые мышцы. Сухожилие peroneus brevis располагается медиальнее, а мышечные волокна peroneus brevis проходят в направлении от срединной линии кнутри и располагаются под сухожилием peroneus longus. В области латеральной лодыжки сухожилия peroneus longus и brevis можно идентифицировать помня о том, что мышечные волокна peroneus brevis спускаются значительно ниже, чем волокна peroneus longus. Разрезают фасцию, покрывающую малоберцовые сухожилия и мобилизуют их.
Сухожилие peroneus brevis огибает сзади латеральную лодыжку, затем проходит под trochlea peronealis пяточной кости и прикрепляется к шиловидному отростку основания пятой плюсневой кости. Оба малоберцовых сухожилия проходят под superior retinaculum peroneorum superius и inferius, удерживающими сухожилия над латеральной лодыжкой и trochlea peronealis пяточной кости соответственно. В области прикрепления peroneus brevis к пятой плюсневой кости делают дополнительный разрез длиной 2-2,5 см, отделяют сухожилие peroneus brevis от места его прикрепления. Затем аккуратно выводят его в проксимальную рану, огибая его над retinaculum peroneorum inferius, в результате чего сохраняется васкуляризация сухожилия из межмышечной перегородки.
Затем сухожилием peroneus brevis армируют ахиллово сухожилие. Конец сухожилия peroneus brevis протаскивают сквозь дистальную культю ахиллова сухожилия, прошивают места входа и выхода peroneus brevis, что предотвратит расслаивание культи ахиллова сухожилия и прорезывание сухожилия peroneus brevis. После этого сухожилие peroneus brevis проводят сквозь проксимальную культю, создавая такой тонус, чтобы эквинус на обеих стопах был одинаковым. Сухожилие peroneus brevis окончательно подшивают к культе ахиллова сухожилия.
Авторы отмечают, что при таком заборе сухожилия peroneus brevis его длина оказывается достаточно для реконструкции дефекта ахиллова сухожилия. Однако, в тех случаях, когда протяженность дефекта окажется слишком большой, в качестве дополнительного материала можно использовать и сухожилие m. plantaris.
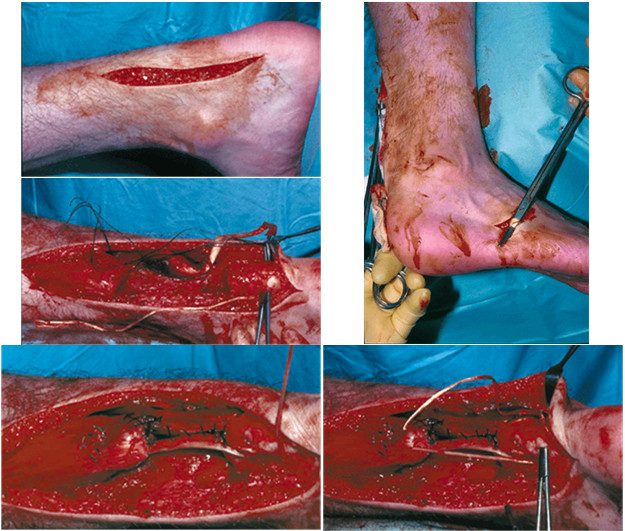
Рисунок 90. Пластика сухожилием m. peroneus brevis по McClell и Maffulli [551]. Этапы операции
Некоторые исследователи полагают, что использование сухожилия peroneus brevis может привести к недостаточной эверсии в голеностопном суставе [534, 587, 783]. Однако, m. peroneus longus имеет в два раза большую эверсионную силу, чем peroneus brevis. Теоретически, если сухожилие peroneus brevis прикрепить дистально в направлении от латерального к медиальному, то это не приведет к усилению медиальной тракции интактного ахиллова сухожилия [534]. Однако, практическое применение этих биомеханических знаний не ясно, и реконструкция с использованием сухожилия peroneus brevis по данным исследователей является функционально успешной.
При более детальном анализе литературы можно обнаружить работу White и Kraynick [793], которая была опубликована в 1959 году в журнале Surgery, Gynecology and Obstetrics. По сути способы Turco и Spinella [767, 768] и Teuffer [744] являются вариациями метода White и Kraynick [793] (Рисунок 91), однако в литературе имена этих авторов практически не упоминаются. Возможно, это связано с некоторой непрофильной ориентацией журнала, в котором White и Kraynick опубликовали свою работу.
Авторы предлагали проводить сухожилие peroneus brevis сквозь канал в пяточной кости, формируя динамическую петлю вокруг разорванных концов сухожилия, а само место разрыва укрепляли сухожилием m. plantaris. После операции авторы рекомендовали выполнять иммобилизацию укороченной гипсовой лонгетой (ниже колена). Напомним, что их работа вышла в 1959 году, когда хирурги предпочитали иммобилизацию длинными лонгетами в положении максимального эквинуса, но уже тогда White и Kraynick предвидели современные тенденции.
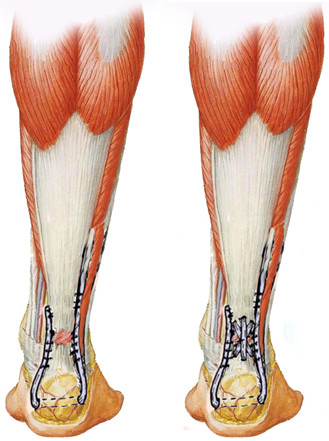
Рисунок 91. Пластика по White и Kraynick [793]
Общим преимуществом пластики сухожилием m. peroneus brevis можно считать то, что она отличается относительной технической простотой, отделение сухожилия от места прикрепления к основанию пятой плюсневой кости также не вызывает проблем и выполняется малотравматично, через минидоступ. Трансплантат сухожилия забирается на проксимальном основании, и , благодаря этому, сохраняется его васкуляризация за счет сосудов мышечно-сухожильного перехода. Сухожильный трансплантат на проксимальном основании, сохраняющий свою связь с мышцей, образовывает единый комплекс с икроножно-камбаловидно-сухожильным комплексом, усиливая страдающую функцию подошвенного сгибания стопы. Более того, сохраненная связь трансплантата с мышцей обуславливает динамическую нагрузку на сухожилие, необходимую для более успешного сращения и структурного морфогенеза сухожильной ткани.
Последнее изменение этой страницы: 2017-02-08; Нарушение авторского права страницы
Цель настоящего сообщения - познакомить с новым направлением восстановительной хирургии опорно-двигательной системы - сухожильно-мышечной пластикой , разработанной научно-педагогической школой академика РАМН А.Ф. Краснова.
Сухожильно-мышечную пластику мы рассматриваем как комплекс медицинских мероприятий, основу которого составляют восстановительные операции, улучшающие локомоторную и опорную функцию пораженных конечностей. В работе обобщен 50 летний опыт восстановительных операций на сухожильно-мышечном комплексе.
Важное значение в развитии и становлении нового научно- практического направления имела высокая организация лечебной работы, клинических, лабораторных, биомеханических, экспериментальных исследований. Кафедра травматологии, ортопедии и экстремальной хирургии имеет собственную клиническую базу, в которой развернуты травматологическое, взрослое и детское ортопедические отделения. Под эгидой кафедры работают центр гравитационной терапии и центр остеопороза. Биомеханическая и клинико-биохимическая лаборатории оснащены современным оборудованием, что позволяет проводить исследования на высоком научном уровне, подтверждать достоверность полученных данных. Исключительное значение имел кадровый вопрос.
На кафедре с 1966 по 2006 год подготовлено 43 доктора и 76 кандидатов медицинских наук, окончили аспирантуру 45 соискателей, прошли специализацию 50 клинических ординаторов, 45 практических врачей. В докторских и кандидатских диссертациях обобщены результаты восстановительного лечения больных с наиболее тяжелыми ортопедическими заболеваниями: последствия полиомиелита, детский церебральный паралич, нестабильность суставов нижней и верхней конечностей, повреждения сухожилий пальцев кисти, дегенеративно-деструктивные заболевания крупных суставов. Была реализована рекомендация XV Пленума общества травматологов-ортопедов СССР (1979 г.) об организации всесоюзного центра по лечению больных с последствиями полиомиелита в Самаре. В клиниках кафедры за 50 лет пролечено 4025 больных с вялыми и спастическими параличами. Положительные результаты в зависимости от тяжести заболеваний составили от 90 до 97%. Теоретические исследования - это тот фундамент, на котором формировалось новое научное направление. Разработана оригинальная методология исследования с созданием математических моделей на основе многофакторного анализа (Углов Б.А., Котельников Г.П., Углова М.В., 1994); предложена новая классификация способов сухожильно-мышечной пластики (Краснов А.Ф., 1983); теоретически обоснована и клинически подтверждена возможность пересадки слабых мышц (Краснов А.Ф., 1964), а так же перестройка пересаженных мышц на новую функцию (Краснов А.Ф., 1964; Мельченко С.С., 1981; Савин A.M., 1984; Чернов А.П., 1992); разработаны показания и противопоказания к сухожильно-мышечной пластике (Краснов А.Ф., Котельников Г.П., Чернов А.П., 1999).
Экспериментальные исследования выполнены у 6000 животных. Они явились основой для выявления новых научных фактов и перспективных способов лечения.
В эксперименте изучены следующие вопросы: определение степени оптимального натяжения мышц при пересадках (Краснов А.Ф., 1964); оптимизация темпов дистракции и компрессии (Котельников Г.П., 1983); влияние гипербарической оксигенации на сухожильно-мышечный комплекс (Давыдкин Н.Ф., 1982); воздействие гравитационной энергии на регенерацию скелетных мышц (Коновалов Д.А., 2002); механизмы спайкообразования при травмах сухожилий и мышц (Евдокимов В.М., 1974; Мирошниченко В.Ф., 1975); оптимальный способ фиксации пересаженных мышц (Мельченко С.С., 1981).
Новизна исследований подтверждена 85 авторскими свидетельствами и патентами на изобретение, из них 2 патента посвящены новым способам диагностики, 83 - новым способам лечения ортопедо-травматологических больных. Новые способы оперативного лечения, защищенные патентами, использовались при лечении больных с паралитической нестабильностью и деформациями тазобедренного сустава; паралитической, травматической нестабильностью и деформациями коленного сустава; паралитической нестабильностью и деформациями стопы; коксартрозом и гонартрозом; привычным вывихом плеча; разрывом вращательной манжетки плеча; повреждением двухглавой мышцы плеча; статическими деформациями стопы; воронкообразной грудной клеткой. Лечебная помощь с использованием разработанных в клинике операций оказана 12000 больным. Социальная реабилитация больных, находившихся в клинике, проводилась в процессе лечения и после выписки из стационара. Функционирующие подразделения в клинике детские ясли, детский сад, учебный класс, комнаты мужской и женской трудотерапии способствовали психологической адаптации и социальной реабилитации больных. Тесный контакт врачей клиники с практическими врачами, педагогами и работниками социальной сферы явились важным фактором в улучшении социальной реабилитации больных.
Основные научные достижения самарской школы ортопедов-травматологов были отражены в монографии "Сухожильно-мышечная пластика в травматологии и ортопедии" (Краснов А.Ф., Котельников Г.П., Чернов А.П., 1999). Сотрудники кафедры опубликовали 30 монографий, 6 учебников для высшей школы, 3 справочника по травматологии и ортопедии, 7 монотематических сборников, 20 учебных пособий, сотни научных статей. За комплекс работ по теме "Сухожильно-мышечная пластика - новое научно-практическое направление в системе реабилитации ортопедо-травматологических больных" группа авторов: А.Ф. Краснов, СП. Миронов, ПП. Котельников, А.П. Чернов, A.M. Савин, М.В. Углова, A.M. Аршин, В.Ф. Мирошниченко - удостоена Государственной премии в области науки и техники за 1997 год.
Краснов А.Ф., Котельников Г.П., Чернов А.П., Углова М.В., Аршин В.М.,
Мирошниченко В. Ф., Повелихин А.К., Лосев И.И.
ГОУВПО "Самарский государственный медицинский университет"



- На заглавную
Поиск
Мышечно-сухожильная пластика при повреждениях лучевого нерва
В статье предложен один из методов оперативного лечения повреждения лучевого нерва. Определены показания к ортопедической коррекции путем мышечно-сухожильной пластики при повреждениях лучевого нерва. Описана методика операции – мышечно-сухожильная пластика по Green, показан ранний функциональный результат восстановления функции разгибания кисти и пальцев кисти.
This paper proposes one of the methods of surgical treatment of radial nerve injury. Indications for orthopedic correction by the muscle-tendon plastics at radial nerve damages identified. Described methods the operation — the muscle-tendinous plastics by Green, showed early functional result restoration of function extension brushe and fingers.
Среди всех травм периферической нервной системы повреждение лучевого нерва встречается в 13% случаев, а число неблагоприятных исходов лечения достигает более 20% [1]. Повреждения лучевого нерва, сочетающиеся с переломами плечевой кости, встречаются от 2% до 17% случаев [2, 3].
Как правило, закрытый тракционный механизм повреждения лучевого нерва при переломе плечевой кости создает трудности в оценке степени его повреждения [4]. Общеизвестно, что существуют аксональный, демиелинизирующий и смешанный тип повреждения нерва. В отечественной и зарубежной литературе не уточнены показания к видам оперативного вмешательства в зависимости от типа поражения нервного ствола.
Существующие оперативные методы лечения травм лучевого нерва включают невролиз, нейрорафию, нейрорафию с последующей тракцией нерва, аутонервную пластику, невротизацию глубокой ветви ветвями срединного нерва. Однако, вмешательства на нервных стволах не всегда приводят к восстановлению функции разгибания кисти и пальцев кисти.
Одним из методов восполнения функционального дефицита из-за отсутствия положительного результата после выполнения восстановительных операций на нервном стволе является мышечно-сухожильная пластика.
Материалы и методы
За период с 2001 по 2012 гг. в отделении микрохирургии прооперированы 58 больных с повреждением лучевого нерва, которым была выполнена мышечно-сухожильная пластика по Green. В таблице 1 представлены виды повреждения лучевого нерва, которым была выполнена мышечно-сухожильная пластика.
Виды повреждения лучевого нерва, при которых выполнялась мышечно-сухожильная пластика
Состояние мышц, подлежащих транспозиции, оценивали по данным клинического и электрофизиологического обследования больных. Мышечно-сухожильная пластика выполнялась по стандартному протоколу, предложенному Green [5], которая заключается в переключении сухожилия круглого пронатора к короткому лучевому разгибателю, сухожилия локтевого сгибателя кисти к общему разгибателю пальцев и сухожилия длинной ладонной мышцы к длинному разгибателю 1 пальца (рис. 1).
Рисунок 1. Этапы операции мышечно-сухожильной пластики по Green
![]()
Пациент М, 24 года. Поступил в отделение микрохирургии с диагнозом: Последствия повреждения лучевого нерва правой верхней конечности на фоне срастающегося перелома правой плечевой кости на уровне средней-нижней трети, фиксированного накостной пластиной. Травму получил в результате ДТП.
Через 7 месяцев выполнена операция: Ревизия лучевого нерва. В ходе операции выявлено повреждение лучевого нерва на протяжении13 смнакостной пластиной (рис. 2). Пациенту произведена мышечно-сухожильная пластика по Green.
Рисунок 2. Повреждение лучевого нерва накостной пластиной
![]()
На сроке 10 недель после операции, гипсовой иммобилизации и прохождения курса реабилитации получена функция разгибания кисти и пальцев (рис. 3).
Рисунок 3. Функциональный результат через 10 недель после мышечно-сухожильной пластики по Green
![]()
Обсуждение
Нередко встречающиеся диагностические и тактические ошибки при повреждении лучевого нерва, связанные с недооценкой тяжести повреждения, необоснованная надежда на спонтанное разрешение неврологического дефицита, приводит к запоздалому направлению в специализированное отделение, занимающееся периферической нейротравмой. Несвоевременное хирургическое лечение, ятрогенные ошибки, допущенные при выполнении оперативных пособий, а также неадекватное послеоперационное ведение больного, приводят к неудовлетворительному результату лечения.
При повреждении лучевого нерва немаловажную роль играет правильная диагностика типа повреждения основанная на данных электромиографии. Что позволяет выбрать оптимальный вид оперативного вмешательства с целью восстановления функции кисти.
При демиелинизирующем и смешанном типе повреждения лучевого нерва реиннервация мышц затруднена в связи с невозможностью восстановления синаптической передачи, поэтому показана ранняя ортопедическая коррекция – мышечно-сухожильная пластика.
Таким образом, мышечно-сухожильная пластика по Green выполненная при закрытой травме лучевого нерва с демиелинизирующием или смешанным типом его повреждения, при наличии дефекта ствола нерва на большом протяжении (более12 см), а также при повреждении глубокой ветви лучевого нерва у места входа в мышцу на уровне верхней трети предплечья позволяет получить восстановление утраченной функции разгибания кисти и пальцев.
Р.Ф. Масгутов, А.А. Богов, И.Г. Ханнанова, В.Г. Топыркин,
Л.Я. Ибрагимова, Р.И. Муллин, А.Р. Галлямов, А.А. Богов
Республиканская клиническая больница МЗ РТ, г. Казань
Масгутов Руслан Фаридович — старший научный сотрудник травматологического центра
1. Косов И.С., Голубев В.Г., М. Кхир Бек. Электрофизиологические ошибки при диагностике травматической нейропатии лучевого нерва: тез. докл. I Международного конгресса // Современные технологии диагностики, лечения и реабилитации при повреждениях и заболеваниях верхней конечности. — 2007. — С. 44.
2. Борзых А.В., Климовицкий В.Г., Ковальчук Д.Ю. и др. Особенности лечения последствий переломов плеча, сочетанных с повреждением лучевого нерва // Травма. — 2008. — Т. 9, № 3. — С. 342-343.
Читайте также:





