Сухожильный шов по кракову
Заболевания
Операции и манипуляции
Истории пациентов
Ахиллово сухожилие названо так в честь героя древнегреческого эпоса Ахилла, мать которого, богиня Фетида, желая сделать своего сына бессмертным, окунула его по одной версии в печь Гефеста, по другой в воды реки Стикс, держа при этом за пятку. В эту злополучную пятку, оставшуюся единственным уязвимым местом героя, его и поразил по одной версии Парис, по другой сам бог Аполлон, что и привело к его немедленной кончине.

Разрыв ахиллова сухожилия – одна из наиболее часто встречаемых травм среди трудоспособного населения (частота встречаемости в популяции 18:100 000). Несмотря на свою частоту, и кажущуюся простоту диагностики, данная патология упускается врачами в 25% случаев. Чаще всего встречается у мужчин 30-40 лет, эпизодически занимающихся спортом.
Риск разрыва увеличивается при приёме антибиотиков фторхинолонового ряда и при наличии предрасполагающей к разрыву тенопатии ахиллова сухожилия (часто разрывы происходят при лечении тенопатии локальным введением глюкокортикостероидов). Механизм травмы: форсированное подошвенное сгибание стопы или внезапное резкое тыльное сгибание стопы. Разрыв происходит чаще всего на расстоянии 4-6 см от пяточного бугра.
Ахиллово сухожилие является самым крупным и мощным сухожилием человеческого тела и формируется путём слияния сухожилий камболовидной мышцы, латеральной и медиальной головки икроножной мышцы. Кровоснабжение осуществляется ветвями задней большеберцовой артерии.
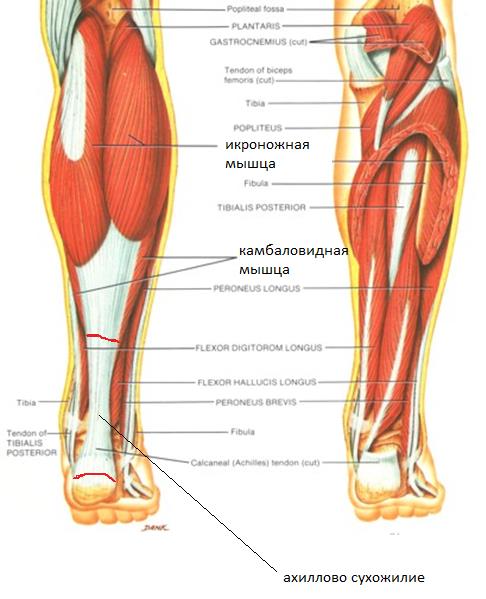
При разрыве ахиллова сухожилия пациенты часто говорят о том что они услышали щелчок или треск, с последующей острой болью по задней поверхности нижней трети голени. Сразу после травмы нормальная ходьба становится невозможной, больной не может встать на мысок больной ноги. Через некоторое время появляется отёк и кровоподтёк в месте разрыва распространяющийся на пяточную область.
После сбора анамнеза с указанием типичного механизма травмы приступаем к осмотру. Помимо отёка и кровоподтёка важным диагностическим критерием является угол который расслабленная стопа принимает в положении сгибания в коленном суставе до 90 ° по сравнению со здоровой стороной. В норме этот угол составляет 15-25° и он одинаков с обеих сторон.
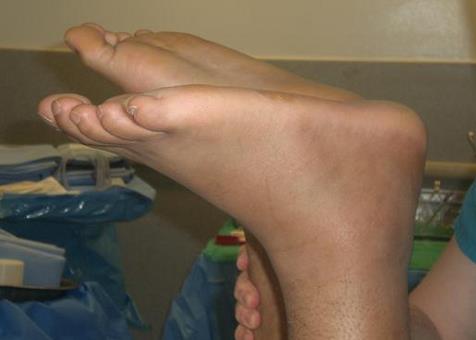
При пальпации часто удаётся обнаружить дефект, увеличивающийся при тыльном сгибании стопы.
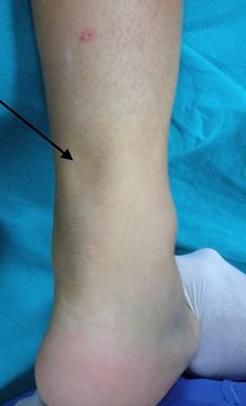
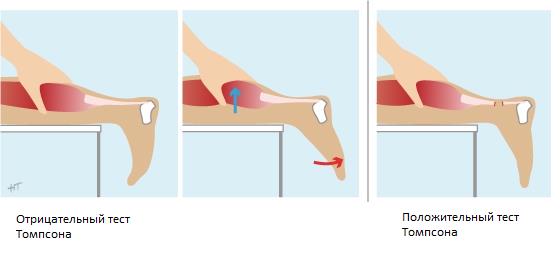
Определяется значительное снижение силы подошвенного толчка, однако небольшая часть силы может сохраняться за счёт сохранных мышц синергистов. Провокационный тест (тест Томпсона, Thompson) является одним из немногих функциональных тестов, имеющих реальное практическое применение при разрывах Ахиллова сухожилия.
В хронических случаях определяется атрофия мышц голени (камболовидной и икроножной), но дефект часто не определяется уже через 1-2 недели после травмы, так как он заполняется грануляционной тканью. Сила подошвенного толчка при этом не восстанавливается, так как длина ахиллова сухожилия значительно увеличивается, что делает невозможной передачу тяги икроножной мышцы.
Клинический осмотр и применение диагностических тестов позволяют точно установить диагноз у 70% больных. На помощь специалисту приходят такие методы как сонография (УЗИ) и МРТ. Сонография – очень точный, быстрый, малоинвазивный и дешёвый метод диагностики разрывов ахиллова сухожилия – но только в руках опытного специалиста. Позволяет отличить частичные и полные разрывы.
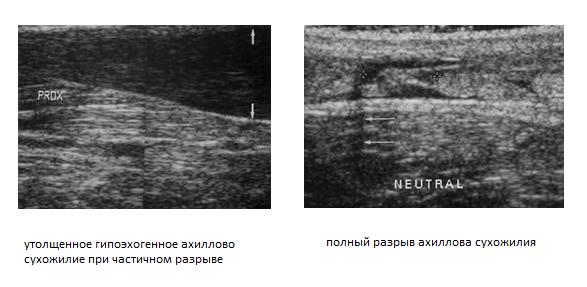
Опытный специалист может быть с успехом заменён на качественное программное обеспечение и использование высокопольного МРТ.
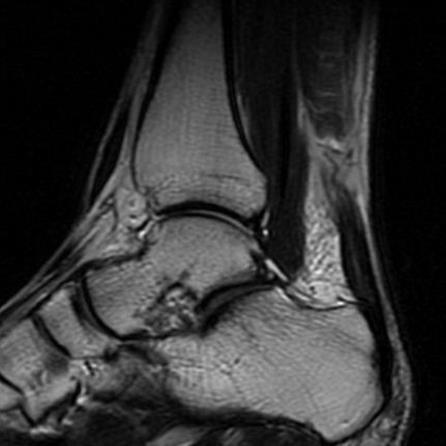
Необходимо отметить, что несмотря на высокую разрешающую способность и общедоступность, кажущуюся простоту клинической картины, разрывы ахиллова сухожилия не диагностируются своевременно у 25% пострадавших. По этой причине следует уделять особенно пристальное внимание всем пациентам, с жалобами на слабость подошвенного толчка и нарушение походки, особенно если травма произошла за несколько недель до обращения.
Более подробно вопросы лечения разрыва ахиллова рассмотрены в этой статье: разрывы ахиллова сухожилия мифы и легенды.
Консервативное лечение является основным видом лечения у пациентов пожилого возраста, пациентов с невысокими физическими запросами. В последнее время в литературе появились указания на то, что консервативное лечение мало уступает по своим отдалённым результатам оперативному, а главное, характеризуется отсутствием риска инфекционных осложнений. Причём лучшие результаты получены в группе пациентов, которым выполнялось функциональное ортезирование а не гипсовая иммобилизация. Минусами консервативного лечения считается более выраженная слабость подошвенного толчка и более длительный период реабилитации по сравнению с оперативным лечением. Наиболее удобно использовать брейс с регулируемым углом голеностопного сустава.
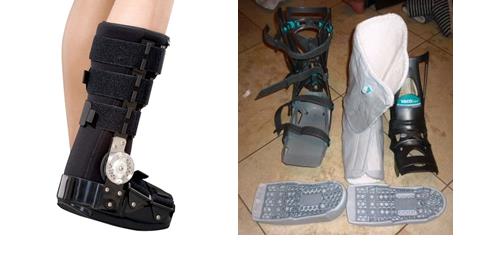
Нагрузку при таком виде иммобилизации можно давать непоследственно после травмы, но в эквинусном положении стопы и с дополнительной опорой на костыли.
Несмотря на результаты последних исследований, показавшие хорошие и отличные результаты грамотного консервативного лечения разрывов ахиллова сухожилия, оперативное лечение по- прежнему остаётся наиболее популярным и широко распространённым в группе молодых и активных пациентов. Существует множество модификаций операций, используемых для сшивания ахиллова сухожилия, многие из которых уже утратили свою актуальность. В настоящее время при разрывах давностью до 3 месяцев выполняется открытый шов сухожилия конец в конец с использованием шва Краков или любого другого полициклически стабильного и надёжного блокируемого сухожильного шва. Необходимо помнить о необходимости ушивания паратенона, с целью восстановления нормального кровоснабжения сухожилия.
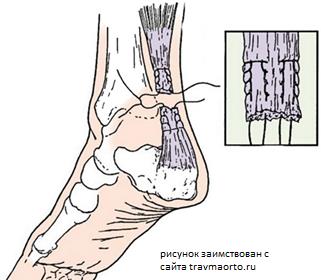
Различные модификации чрескожного шва, в том числе с использованием специальных направителей, и под УЗИ контролем, сопровождаются более высоким риском повреждения сурального нерва и риском повторного разрыва по сравнению с открытым швом. В настоящее время рассматривается возможность использования миниинвазивного-открытого шва, когда вдоль сухожилия выполняется несколько небольших 1 см разрезов через которые можно непосредственно визуализировать само сухожилие, вероятность повреждения икроножного нерва при этом сводится к минимуму, одновременно сохраняются все плюсы "закрытой методики", такие как низкий риск инфекционных осложнений, менее выраженный рубцовый процесс и сохранение собственной биологии, а так же самый низкий риск повторных разрывов среди всех методик.
Для открытого сшивания ахиллова сухожилия может быть использован как традиционный параахиллярный или Z-образный доступ так и менее инвазивные поперечные доступы или модификации параахиллярных.
Определённый интерес представляют малоинвазивные методики с использованием современных шовных материалов, таких как Speed bridge, позволяющая получить прочную безузловую фиксацию сухожилия непосредственно к пяточной кости при помощи якорных фиксаторов (https://www.arthrex.com/resources/video/hzc7c9KtFEW9IwFKVPT-4Q/achilles-midsubstance-speedbridge-repair). Также методика Speed Bridge применяется при отрывах сухожилия от пяточной кости, послеподготовки небольшой площадки 2\2 см на пяточной кости в неё устанавливаются 4 якорных фиксатора, между которыми натянута прочнейшая лента, которая плотно прижимает сухожилие к новому месту прикрепления. Данный тип фиксации настолько надёжен, что позволяет пациенту ходить уже через 14 дней после операции!
В случае застарелых разрывов, когда восстановление функции сухожилия невозможно без восстановления нормальной длины сухожилия, применяются различные методики сухожильной пластики. К ним относится
Осложнениями консервативного лечения считается более высокий риск повторного разрыва и сращение с удлиннением, приводящее к слабости подошвенного толчка. Однако последние исследования в данной области показали что своевременное и грамотное консервативное лечение редко сопровождается данными видами осложнений и сравнимо по своей эффективности с оперативными методами. Самое важное, чтобы концы сухожилия при УЗИ исследовании, соединялись в положении подошвенного сгибания стопы. Если один из концов сухожилия "загибается" или "цепляется" за паратенон, то между концами сухожилия всё равно останется зазор 5-10 мм, что не даст ему нормально срастись, в этих случаях предпочтительнее использование открытых и полу-открытых методов хирургического лечения.
К осложнениям хирургического лечения относятся прежде всего инфекционные осложнения, наблюдающиеся в 5-10% случаев. Такой высокий риск обусловлен прежде всего бедным кровоснабжением области вмешательства. Практика показывает что чем меньший доступ, и чем меньше травматизация мягких тканей происходит во время операции, тем меньше риск.
В случае если разрыв ахиллова сухожилия не был своевременно диагностирован, а также в случаях когда разрыв происходит на фоне уже существующей тенопатии, хирургическое лечение обязательно.
Клинический пример лечения застарелого разрыва ахиллова сухожилия.
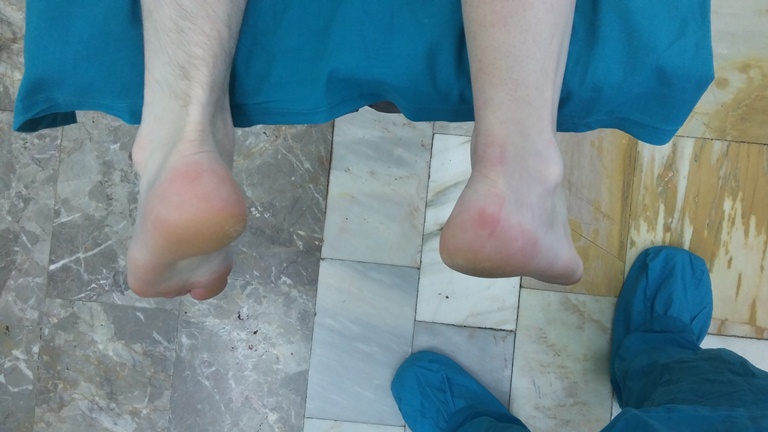
С момента травмы прошло 3 недели. Разрыв ахиллова сухожилия не был диагностирован своевременно, в связи с чем произошло его сращение со значительным удлинением. Функция ходьбы при этом была в значительной мере нарушена за счёт практически полного отсутствия силы подошвенного толчка.
Дефект ахиллова сухожилия при этом пальпаторно не определялся.
При клиническом обследовании определяется положительный тест Томпсона. При сжатии икроножной мышцы со стороны повреждения плантарфлексия отсутствует. При сжатии икроножной мышцы со здоровой стороны определяется отчётливая плантарфлексия с амплитудой 30°.
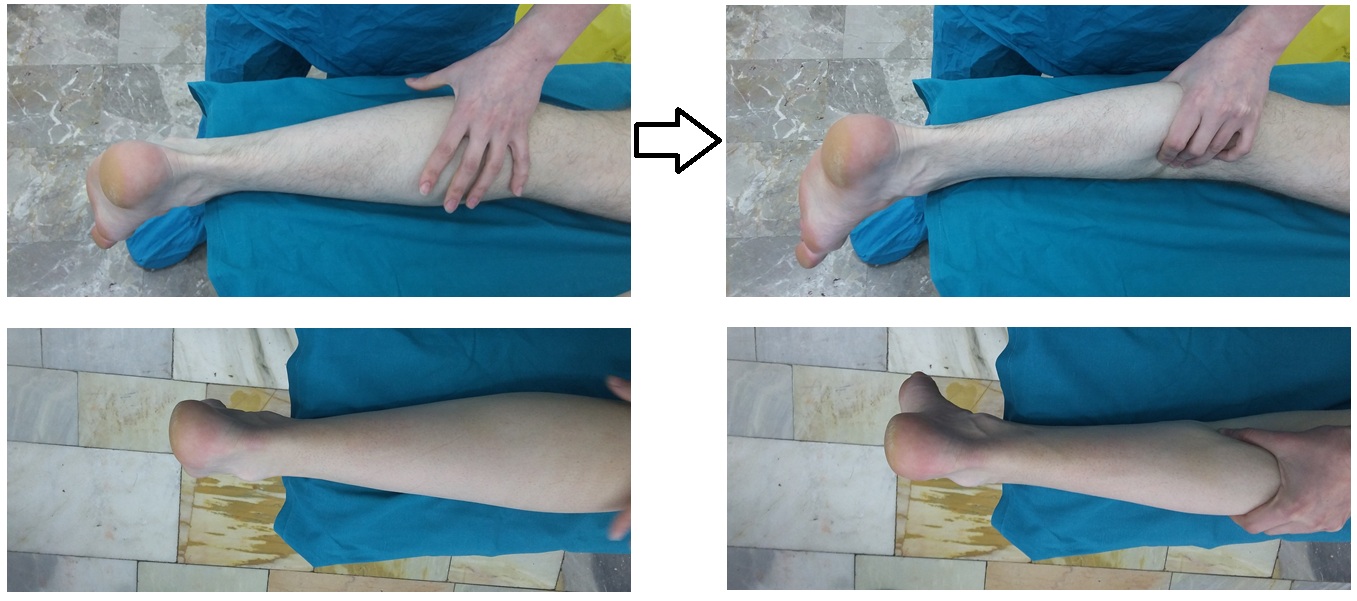
Положительный тест пассивной плантарфлексии стопы. В положении сгибания в коленном суставе 90 °, плантарфлексия стопы со стороны повреждения отсутствует, с неповреждённой стороны плантарфлексия составляет 15°.
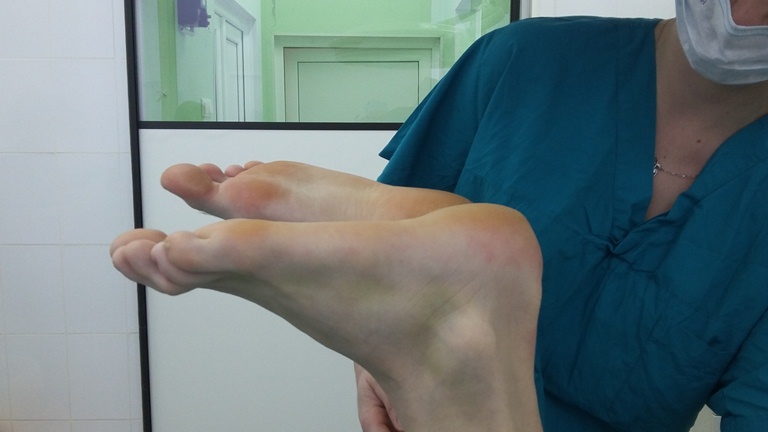
Пассивная плантарфлексия отсутствует и в нейтральном положении коленного сустава и стопы.
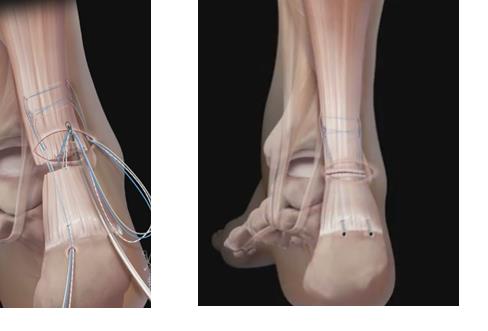
Было принято решение о выполнении оперативного вмешательства - открытый шов ахиллова сухожилия по Кракову.
Был использован классический медиальный параахиллярный доступ к сухожилию.
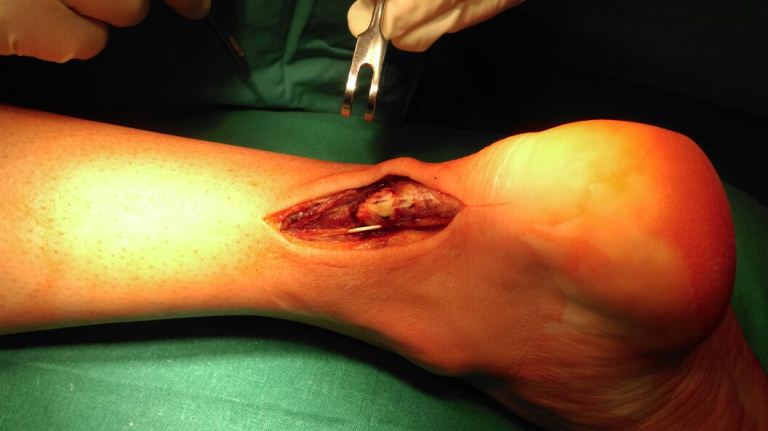
Паратенон и эпитенон бережно отслаиваются от ткани сухожилия при помощи сосудистых ножниц, в дальнейшем область шва сухожилия укрывается ими для лучшего кровоснабжения и уменьшения спаечного процесса между ахилловым сухожилием и окружающими мягкими тканями и кожей.
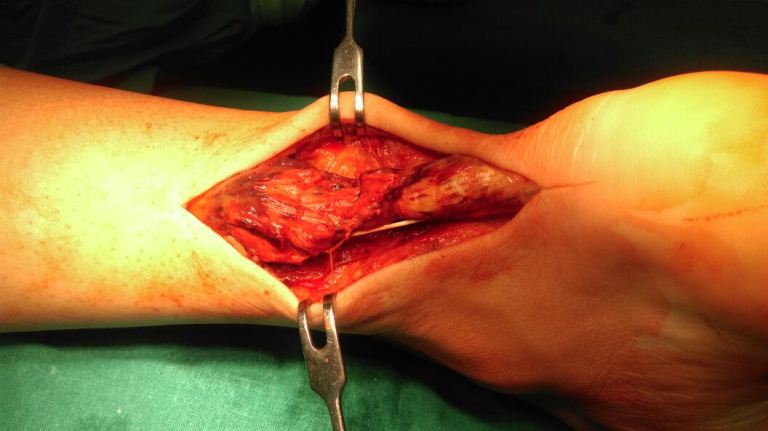
При ревизии определяется значительный дефект ахиллова сухожилия заполненный грануляционной тканью (на протяжении 5 см), что объясняло отсутствие возможности пальпировать дефект.
Грануляционная ткань удалена.
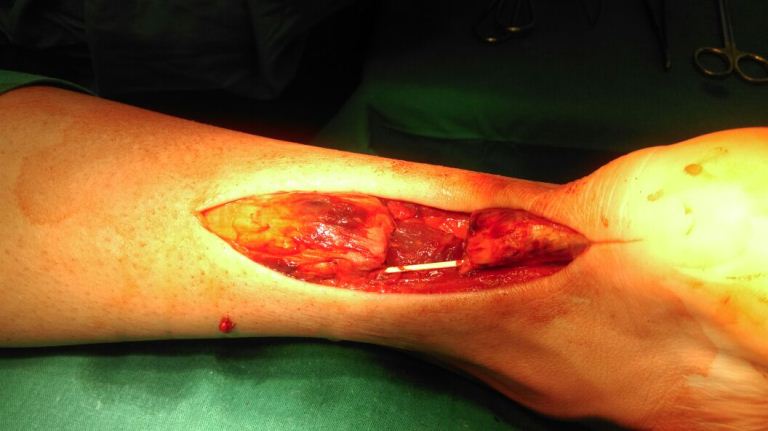
Проверяется возможность сопоставить освежённые концы сухожилия без использования тенопластики.
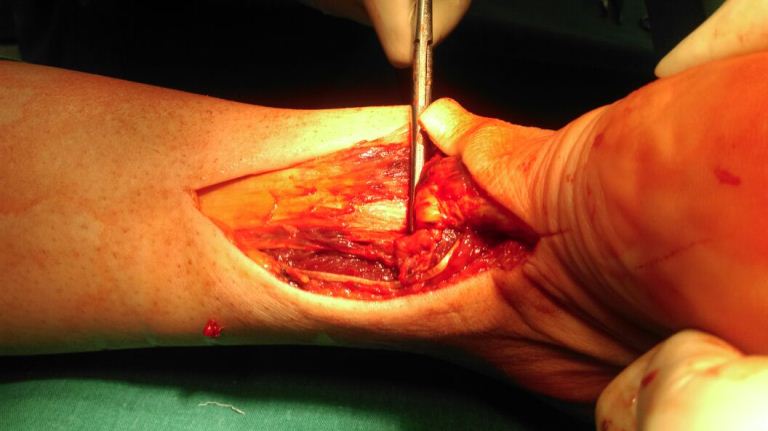
Выполнен шов ахиллова сухожилия по Кракову с четырьмя ярусами петель. Данный вид блокируемого шва обеспечивает максимально возможную механическую прочность соединения.
Область шва укрыта эпитеноном.
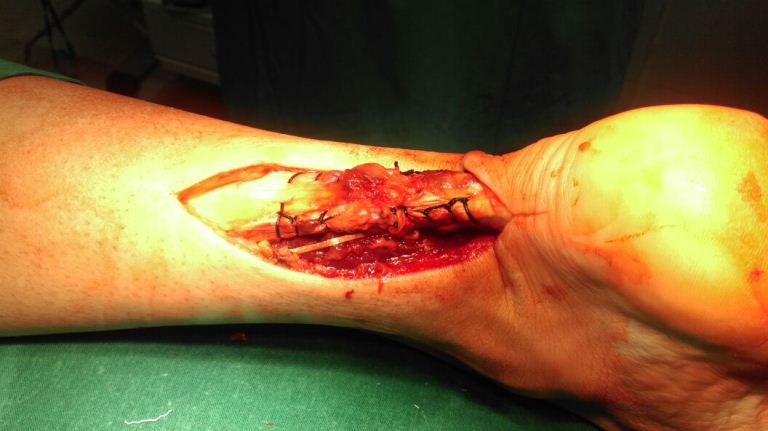
Проведено ушивание паратенона.
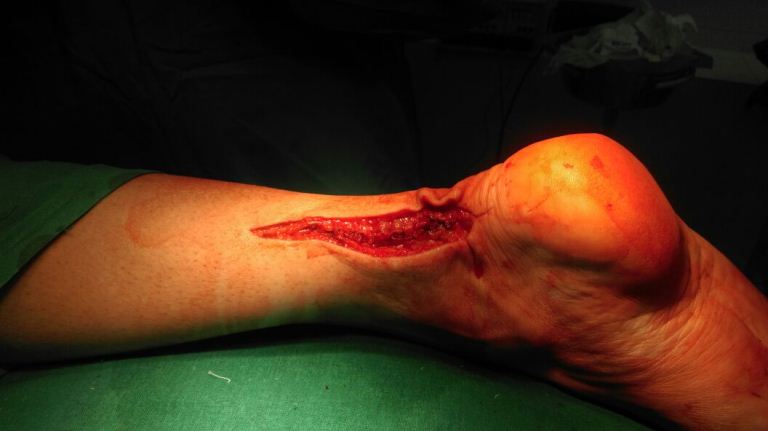
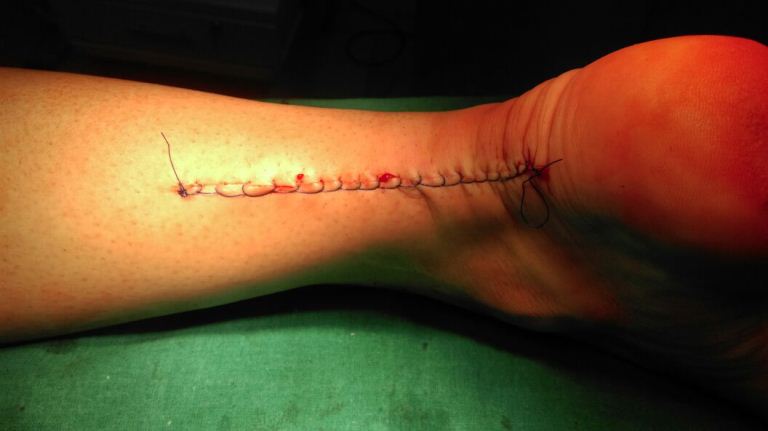
В послеоперационном периоде проводилась реабилитация с использованием брейса с регулируемым углом голеностопного сустава. Стопа была фиксирована в крайнем эквинусном положении 2 недели с момента травмы, дозированная нагрузка разрешена непосредственно после операции. В течении последующих 4 недель проводилось постепенно выведение стопы до нейтрального положения. С 6 недели разрешена ходьба с полной нагрузкой без дополнительной опоры, но в брейсе. Переход на обычную обувь через 12 недель после операции. Достигнут отличный клинический результат - пациент вернулся к любительскому спорту.
Если вы – пациент, и предполагаете, что у вас или ваших близких может быть разрыв ахиллова сухожилия и вы хотите получить высококвалифицированную медицинскую помощь, вы можете обратиться к сотрудникам центра хирургии стопы и голеностопного сустава.
Если вы врач, и у вас есть сомнения в том что вы сможете самостоятельно решить ту или иную медицинскую проблему связанную с разрывом ахиллова сухожилия, вы можете направить своего пациента на консультацию к сотрудникам центра хирургии стопы и голеностопного сустава.

Никифоров Дмитрий Александрович
Хирургия стопы и голеностопного сустава, коррекция деформаций конечностей, эндопротезирование суставов, артроскопическая хирургия, спортивная травма.
Сухожилие состоит из волокон, составляющих первичные пучки, между которыми лежат сухожильные клетки. Каждый пучок окружен соединительной тканью (эндотеноном), все сухожилие окружает более плотная оболочка (перитенон).
Тонкий слой рыхлой клетчатки, в котором располагается сухожилие с оболочками, называется паратеноном. Во всех этих образованиях отмечается густая кровеносная сеть, особенно в области перитенона. В последнем проходят сосудистые стволики, которые при операциях на сухожилиях необходимо щадить.
В области пальцев кисти и стопы, где сухожилия заключены в синовиальные влагалища, основные его сосуды проходят в складках влагалища, называющегося сухожильной брыжейкой (мезотеноном), которое располагается на внутренней поверхности сухожилий. Повреждение сухожильной брыжейки может привести к некрозу сухожилия.
Учитывая такое строение сухожилий, техника наложения сухожильных швов представляет собой большие трудности. Так, наложенные на концы сухожилия лигатуры нередко прорезаются, разволокняя их. При захвате в шов большого количества сухожильных волокон нарушается их кровоснабжение, а расположение узлов на поверхности сухожилия нарушает их скольжение.
Требования к швам сухожилий:
а) шов должен быть простым и технически легко выполнимым,
б) шов не должен существенно нарушать кровоснабжение сухожилия;
в) при наложении шва необходимо обеспечивать сохранение гладкой, скользящей поверхности сухожилия и ограничиться применением минимального количества нитей;
г) шов должен крепко удерживать концы сухожилий в течение длительного времени и не допускать их разволокнения.
По времени наложения различают:
первичные швы — накладывают в первые 24 часа после нарушения целости сухожилия при отсутствии признаков воспаления раны;
вторичные ранние швы — накладывают из первые 4—6 недель после повреждения тогда, когда кожная рана зажила;
вторичные поздние швы — накладывают через 6—8 недель после повреждения. В более поздние сроки прибегают к пластике сухожилия.
По способу наложения различают: швы с нитями и узлами на поверхности сухожилия: внутриствольные швы с узлами, погруженными между концами сухожилий; внутриствольные швы с узлами и нитями на поверхности сухожилий; комбинированные швы.
По месту наложения различают: швы сухожилий, расположенные вне синовиальных влагалищ: швы сухожилий, расположенные в синовиальных влагалищах.
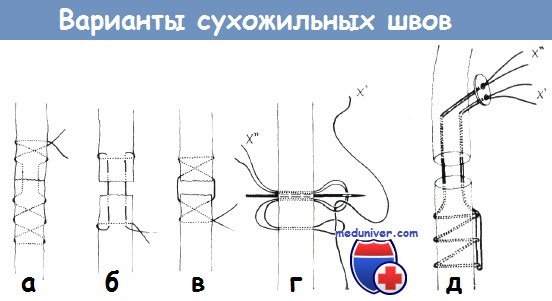
Сравнительное изображение различных способов сухожильного шва:
а) шов Буннелла с одной нитью,
б) способ Кирхмейера,
в) способ Изелена;
г и д) удаляемый шов Коша
Соединение сухожилий, расположенных вне синовиальных влагалищ. Концы разорванного сухожилия захватывают пинцетами, экономно отсекают до появления нормальной волокнистой структуры.
Способ Брауна. Подтянутые концы сухожилия заводят один за другой и сшивают боковыми П-образными швами.
Способ Литтманна. Если центральный отрезок сухожилия более толстый, чем периферический, и последний не слишком натянут, то центральный отрезок сухожилия рассекают пополам, между двумя его половинами помещается периферический конец. Накладывают отдельные сквозные П-образные швы, а свободные концы центрального отрезка подшивают к периферическому от резку сухожилия отдельными узловыми швами.
Способ Пульвертафта — применяют только в тех случаях, когда концы сухожилий не натянуты и могут быть сопоставлены на протяжении 3—4 см.
Через боковой разрез, произведенный на одном из концов сухожилия под углом 90°, проводят другой конец сухожилия, который затем через такой же разрез выводят на другую сторону. В местах разреза сухожилия фиксируются одно к другому отдельными узловыми швами. Метод чаще применяют при пересадках сухожилий.
Шов сухожилий, расположенных в синовиальных влагалищах:
Шов Ланге — накладывают одной длинной лигатурой, которой вначале прошивают лериферический конец сухожилия в поперечном направлении. В местах выхода лигатуры сухожилие прошивают продольно так. чтобы нити вышли в торце периферического конца. Затем лигатуры проводят продольно с торца центрального конца сухожилия и выводят на боковую поверх ность. Когда концы сухожилий адаптированы, нити завязывают на поверхности сухожилия. Этот шов хорошо адаптирует концы сухожилий, однако узел размещается на поверхности сухожилия, что мешает его скольжению.
Шов Кюнео — накладывают шов двумя прямыми иглами, надетыми на концы одной лигатуры. Отступив на 2—2,5 см от конца сухожилия, его прошивают одной иглой в поперечном направлении. Затем последовательно с двух сторон сухожилие прошивают в косом направлении так, чтобы стежки перекрещивались друг с другом. Место последнего выкалывания иглы должно находиться на краю плоскости, сечения сухожилия. Таким же образом накладывают шов на другой конец сухожилия, после чего нити завязывают.
Шов Баннелла — съемный внутриствольный шов с разгрузкой проксимального отрезка сухожилия. В качестве шовного материала используют тонкую хром-молибденовую или танталовую проволоку. Отступив 2—2.5 см от края проксимального отрезка, сухожилие прошивают в поперечном направлении. Под этот шов подводят вторую проволоку, за которую поперечный шов может быть извлечен из сухожилия после того, как прочно срастутся его концы. С помощью двух прямых игл проксимальный отрезок прошивают проволокой крест-накрест и выводят ее концы у края среза сухожилия. Этой же проволокой в продольном направлении (со стороны среза прошивают длинный отрезок сухожилия. Концы проволоки выводят из сухожилия под острым углом и проводят через кожу. Натянув концы проволоки до полной адаптации срезов сухожилия, их проводят через отверстие в пуговице и связывают на ней. Проволоку, с помощью которой будет удалена после сращения сухожилия фиксирующая его проволока, также выводят на кожу и закрепляют на другой пуговице. Для снятия шва отсекают фиксирующую сухожилие проволоку под пуговицей и вытягивают ее.
Сухожильные швы Блоха—Бонне и Розова малотравматичны и прочны. Они отличаются тем, что при первом из них нить после поперечного прошивания сухожилия проводят на плоскости его сечения крестообразно, а при втором — продольно.
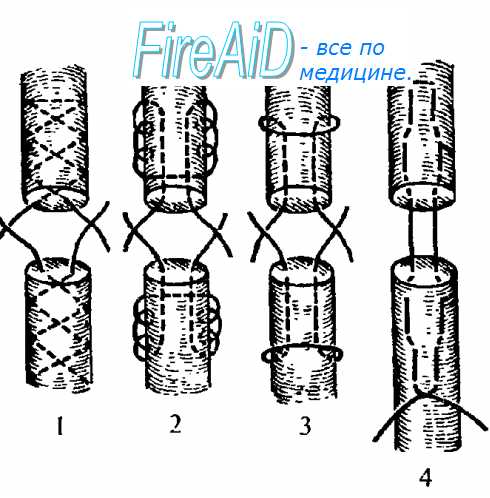
Виды внутриствольных адаптирующих швов сухожилия:
1 — по Кюнео;
2 — по Казакову;
3 — по Блоху—Бонне—Розову;
4 — по Ланге.
Топографо-анатомические особенности сухожилий мышц- сгибателей и сухожилий мышц-разгибателей различны.
Сухожилия мышц-разгибателей характеризуются следующими признаками:
- располагаются сравнительно поверхностно;
- на значительном протяжении не имеют синовиальных влагалищ;
- концы после пересечения далеко не расходятся;
- поперечное сечение уплощенное.
Сухожилия мышц-сгибателей имеют некоторые отличия:
- располагаются относительно глубоко;
- покрыты синовиальной оболочкой, проходят в костно-фиброзных тоннелях;
- их концы после полного разрыва или рассечения расходятся на значительное расстояние;
- поперечное сечение круглой или овальной формы.
- необходимость хорошего обзора концов поврежденного сухожилия;
- при открытых травмах доступы к поврежденному сухожилию осуществляют через рану;
- при закрытых травмах следует применять окольный доступ.
Для предупреждения повреждения синовиально-апоневро-тического аппарата разрезы делают под углом к ходу сухожилия;
- при затруднениях с идентификацией сухожилия выполняют дополнительный разрез на вышележащем сегменте конечности;
- экономное иссечение неровных и загрязненных краев сухожилий;
- шов должен быть простым и технически легко выполнимым;
- шов не должен существенно нарушать кровоснабжение сухожилия;
- при наложении шва необходимо обеспечить сохранение гладкой, скользящей поверхности сухожилия и ограничиться применением минимального количества нитей;
- шов должен крепко удерживать концы сухожилий в течение длительного времени и не допускать их разволокнения.
Хирургические инструменты: общехирургические - иглодержатели, атравматические иглы, скальпели, пинцеты, ножницы, кровоостанавливающие зажимы, крючки.
Шовный материал: сухожилия могут быть ушиты кетгутом или шелком, нерассасывающимися нитями (биосин, полисорб, имаксон, ДС, викрил), рассасывающимися мононитями (максон, полидиоксанон).
Техника: швы на сухожилия мышц - разгибателей
отличаются технической простотой и могут быть наложены даже в условиях травматологического пункта врачом средней квалификации.
Швы на сухожилия мьшц-сгибателей требуют большого опыта, соответствующего оборудования и должны накладываться только в условиях стационара высококвалифицированным хирургом.
Сухожилия относятся к тканям с обильным кровоснабжением, поэтому нужно особенно бережно обращаться с брыжейкой сухожилия, так как через нее проходят основные артерии, питающие сухожилие.
Классификация швов сухожилий.
В зависимости от техники проведения нити швы сухожилий могут быть разделены на группы.
- узловые циркулярные швы (рис.19);
- лигатурные швы (используемые в качестве опоры);
- П-образные швы (с прямым ходом нитей, одностежковые, многостежковые) (рис.20);
- крестообразные швы (с однократным и многократным перекрещиванием нитей) (рис.21,22);
- петлевидные (с малым количеством петель и с многочисленными петлями) (рис.23,24,25,26).
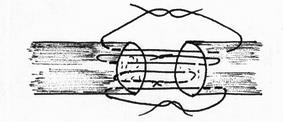
Рис.19. Узловой циркулярный шов Роттера.
Рис.20. П-образный шов Ланге с прямым ходом нити:
1 – многостежковый, 2 – простой с проведением нити на
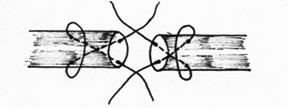
Рис.21. Шов с крестообразным ходом нити: шов Блоха.
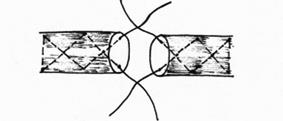
Рис.22. Шов с крестообразным ходом нити: шов Масона.
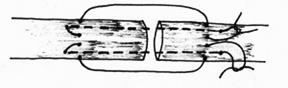
Рис.23. Петлевидный шов: упрощенный шов Розова.
Рис.24. Петлевидный шов Вильмса.
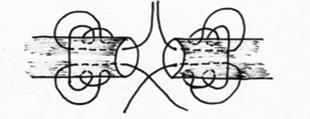
Рис.25. Шов Казакова.
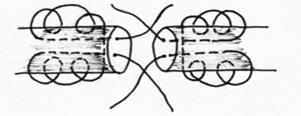
Рис.26. Шов Казакова-Розова.
Все способы наложения сухожильного шва можно разделить на следующие группы:
- швы с нитями и узлами на поверхности сухожилия (рис.27, 28);
- внутриствольные швы с узлами и нитями на поверхности сухожилия (рис.29);
- внутриствольные швы с узлами и нитями, погруженными между концами сухожилий (рис.30,31);
Рис.27. Швы с узлами: узлы снаружи на одной стороне.
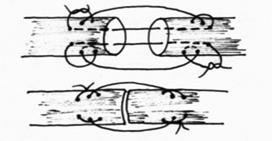
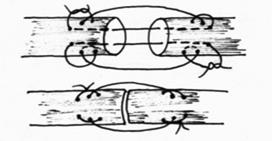
Рис.28. Швы с узлами: узлы снаружи на разных сторонах.
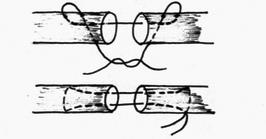
Рис.29. Внутриствольные швы:
1 - шов Малевича;
2 - шов Николадони
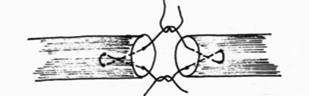
Рис.30. Внутриствольный шов Дройера
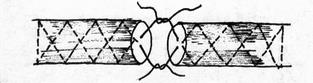 |
Рис.31. Внутриствольный шов Кюнео
Сравнительная оценка швов на сухожилия.
многочисленных вариантов швов сухожилий имеет свои преимущества и недостатки. При прочих равных условиях для соединения плоских концов поврежденного сухожилия мышцы-разгибателя предпочтение следует отдавать шву Розова.
Преимущества шва Розова:
- чрезвычайная простота наложения;
- прочность соединения концов сухожилия;
- незначительный разволокняющиий эффект
Недостатки шва Розова:
- сдавление части кровеносных сосудов в толще сухожилия;
- возможность соскальзывания с конца сухожилия.
Для соединения концов сухожилий мышц-сгибателей круглого или овального поперечного сечения нередко применяют шов Кюнео.
Преимущества шва Кюнео:
- прочность соединения концов сухожилия;
- отсутствие тенденции к соскальзыванию.
Относительные недостатки шва Кюнео:
- возможность сдавления кровеносных сосудов в толще сухожилия;
Наложение швов отвремени получения травмы:
- первичный шов сухожилия, накладываемый в первые 4-6 часов после повреждения;
- ранний вторичный шов. Операцию предпринимают в течение 4-6 нед. после повреждения;
- поздний вторичный шов, накладываемый через 6 нед. и более после повреждения.
Виды сухожильного шва в зависимости от особенностей хирургической техники:
- швы с узелками и нитями, расположенными на поверхности сухожилия. К этой группе относят П-образный шов (шов Брауна), обычно применяемый при повреждении плоских сухожилий (рис.32);
- внутриствольные швы с узелками и нитями, расположенными на поверхности сухожилия. К этой группе относят шов Ланге (рис.20), обладающий, согласно испытаниям Малевича, наибольшей устойчивостью к разрыву. Упрощенную модификацию шва Ланге, заслуживающую внимания, предложил Фриш (рис.33). Сухожильный шов Дрейера по технике наложения ближе к старым способам, при которых каждый конец сухожилия сначала прошивают отдельно, после чего нити завязывают двумя узлами (рис.34);
- внутриствольные швы с узелками, погруженными между концами сухожилий. К этой группе принадлежит шов Кюнео.
Обычно им сшивают сухожилия, имеющие круглую форму (рис.31).
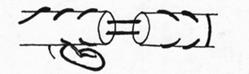
Рис.32. П-образные сухожильные швы по Брауну.
Рис.33. Шов по Фришу
Рис.34. Сухожильный шов по Дрейеру
Существует несколько видов наложения сухожильного шва, которые можно применять в зависимости от уровня и характера повреждения (рис.30, 31).
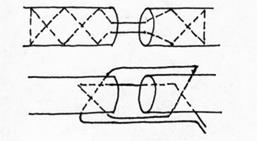 |
Рис.35. Шов Беннела: 1 - перекрестный внутренний шов, - толстой кишке; 2 – двойной шов.
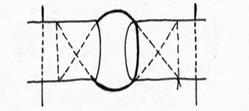
Рис.36. Шов Излена.
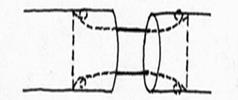
Рис.37. Шов Вердана.
Наиболее простой из них шов Шварца. Этот шов накладывают в тех случаях, когда из-за разволокнения концов сухожилия другой шов применить трудно. На оба конца накладывают циркулярные лигатуры, соединяемые друг с другом узловатыми швами.
Шов Беннела. Применяют проволоку из нержавеющей стали диаметром 0,01 см, которая вызывает минимальную реакцию тканей. Необходимо избегать перекручивания проволоки.
Тончайшей иглой проводят перекрёстные швы, как указано на рис. 35. Таким образом, швы скрыты в ткани сухожилия. Дополнительно накладывают несколько узловых швов. Этот вид шва показан при одинаковом диаметре концов сухожилия. Двойной шов под прямым углом выполняют быстрее и применяют в тех случаях, когда приходится сшивать несколько сухожилий сгибателей, например на уровне лучезапястного сустава.
Шов Излена. Иглы, продетые параллельно через один и другой концы сухожилия, фиксируют концы так, чтобы они не перекручивались. Шов напоминает второй вариант шва Кюнео, но с меньшим количеством погружного материала (рис. 36).
Шов Фридриха и Ланге. Две иглы фиксируют концы сухожилий. Нить проходит поперечно внутри сухожилий, делает один виток и идет вне сухожилия. Навстречу ей идет другая нить, которая также делает один виток. Нити, стягивающие концы сухожилия, завязывают так, чтобы узел лежал вне сухожилия. Подрезанные концы сухожилия сближают. Дополнительно накладывают тонкие поверхностные швы.
Шов Вердана. Иглы фиксируют оба конца сухожилия и помогают их сблизить (рис.37).
Погружной шов (проволока из нержавеющей стали) пресекает сухожилия поперечно, делает один завиток и проходит внутриствольно. Аналогичным образом прошивают другой конец. Отрезки сухожилия сближают и завязывают лишь одним погружным швом. Как и при других методах, основной шов сухожилия дополняют тонкими поверхностными швами, наиболее полно сближающими концы сухожилия. Преимущества метода Вердана:
- мышцы-сгибатели находятся в постоянном тонусе, приближающемся к нормальному;
- натяжение шва на месте соединения концов сухожилия минимально, что облегчает процесс заживления;
- благодаря такой фиксации сухожилия с помощью поперечной иглы избегают иммобилизации пальцев в положении максимального сгибания, что облегчает последующее функциональное лечение.
Один из наиболее часто применяемых в настоящее время швов сухожилий - шов Кюнео. Особенность этого шва состоит в том, что нить составляет как бы одно целое с сухожилием.
При наложении шва сухожилия следует отказаться от применения грубых зажимов и хирургического пинцета. Непосредственно для сшивания сухожилия нужны прочные нити на атравматических иглах круглого сечения.
Особое внимание при восстановлении сухожилия следует уделить условиям регенерации его скользящей поверхности. Для этого производится адаптация краев сухожилия дельными швами с применением рассасывающихся нитей с условным
диаметром 6/0-7/0. Особенно важно соблюдение этого правила при восстановлении сухожилий кисти. Для предупреждения расхождения швов обычно требуется наружная иммобилизация конечности в положении максимальной разгрузки сухожилия.
В зависимости от времени производства операции после травмы различают первичный и вторичный шов сухожилия.
Показанием к наложению первичного шва в первые 6 - 8 часов с момента ранения являются незагрязненные раны с малой зоной повреждения мягких тканей (ножевые ранения, ранения стеклом и т.п.).
При условии применения антибиотиков первичный шов сухожилия даже через 20 часов после ранения дает хороший результат (В.И.Розов). Наложение первичного шва противопоказано при значительно загрязненных ранах и размозженных краях ее, особенно с большим дефектом сухожилия.
Вторичный шов сухожилия накладывают после заживления раны. В тех случаях, когда заживление произошло первичным натяжением, сшивание поврежденного сухожилия производят через 2-3 недели. Если же заживление раны было осложнено нагноением, операцию откладывают на 3-4 месяца.
Читайте также:


