Супинатор после перелома плюсневых костей
Реабилитация после перелома плюсневой кости позволяет избежать деформации ступни, артроза, болей.
Перелом
Перелом плюсневой кости – явление редкое. Чтобы точно поставить этот диагноз, необходимо совершить тщательную диагностику.
За счет схожих симптомов очень часто перелом плюсневой путают с растяжением, ушибом.
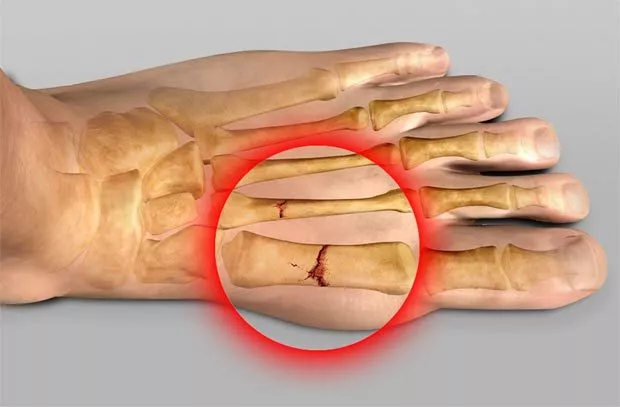
Травматология выделяет такие симптомы:
- боль,
- невозможность совершить опору на ногу,
- гематома,
- отек.
Терапия и реабилитация после излечения перелома плюсневой достаточно серьезные. Необходимо соблюдать все предписания врача, чтобы избежать дальнейшей деформации ступни, артроза, болей.
Причины перелома
Обычно случается при травмах, стрессах суставов (когда нагрузка на ноги длительная и постоянная).
Причинами могут быть:
- сильный, резкий упор на ступню при прыжках;
- падение;
- определенные виды спорта (силовые, экстремальные);
- обувь (узкая, неудобная, некомфортная);
- удар тяжелым предметом по стопе;
- аварии (на производстве, автодорожные);
- постоянные нагрузки, поднятия тяжестей, профессиональная деятельность.
Но своевременное обращение за помощью и качественная реабилитация после перенесенного перелома 5 плюсневой справляются с этой травмой.
Виды переломов
Перелом бывает закрытого (когда ничего не смещается, покров кожи не нарушается) и открытого типа (присутствует смещение кости, она может быть раздробленной, ее осколки режут ткани и кожу изнутри, нарушая целостность, делая раны):
- Перелом без смещения – это когда нет сдвигов фрагментов кости, и она остается в правильном положении. Лечится проще, быстрее. Его называют переломом Джонса. Данный участок имеет ограниченную микроциркуляцию полезных веществ, поэтому высок риск возникновения некроза костных тканей. Обращение к врачу – незамедлительное!
- Перелом со смещением (отрываются и смещаются фрагменты кости). Чаще всего (но не всегда) данный вид можно определить визуально: строение стопы изменяется. Опасность заключается в возможном кровотечении, процессах тканевого гниения. Чтобы избежать операции, медлить с обращением за помощью не стоит.
Также иногда переломы разделяют на типы:
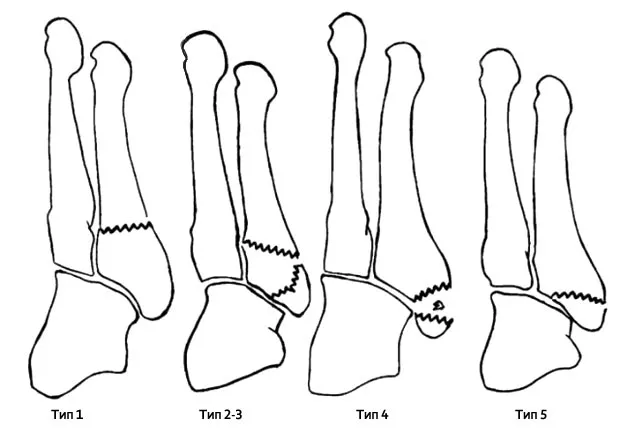
При травме основания плюсневой кости возможен внутрисуставный перелом (внутри полости сустава).
Точный диагноз поставит врач-ортопед, совершив диагностику, сделав рентген. Совершив лечение, приступают к реабилитации после срастания перелома 5 плюсневой кости стопы.
Обычно такие травмы свойственны возрастной категории 20-40 лет, активным спортивным людям, профессиональным футболистам, балеринам.
При любом переломе необходимо сразу же обращаться в мед. учреждение. Если случился перелом плюсневой кости открытого типа, то возникает большая вероятность осложнений и заражения крови.
Назначение ЛФК после травмы
Когда травматолог снимет гипс, проверит на рентгене, что кости срослись, он назначит специальную ЛФК.
Эта кость имеет плохое снабжение кровью. Сращивание будет происходить медленно. Понадобится терапия, реабилитация после полученного перелома 5-й плюсневой кости. Естественно, упор на конечность нужно будет ограничить, совершать его с пятки на носок.
Восстановление происходит от 1 месяца и дольше. За это время, с помощью ЛФК, разрабатываются плюсневые кости, сухожилия, мышцы стопы, укрепляются суставы, приходит в норму их подвижность.
Восстановительный комплекс по реабилитации после перенесенного перелома пятой плюсневой кости включает в себя:
- ЛФК;
- массаж;
- качественное питание;
- физиотерапия, процедуры.
Комплексы упражнений
Чтобы ускорить процесс восстановления, необходимо каждый день уделять время ЛФК.
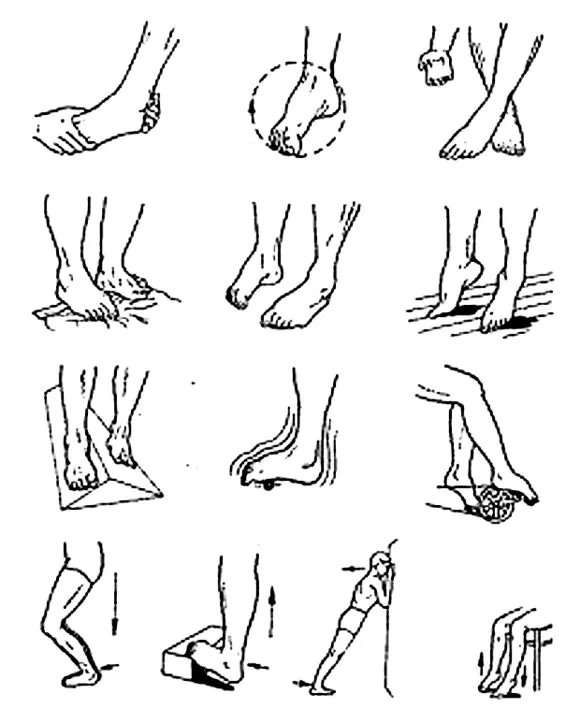
Комплекс включает в себя упражнения, которые совершают по 10-20 раз:
- Вращение по кругу стопой (за часовой стрелкой и против).
- Повороты в стороны, вниз и вверх ступней ног.
- Сжатие, разгибание пальцев ног.
- Подкладывают мяч под стопу, начинают его катать, перекатывать с носка на пятку и наоборот.
- Садятся на стул, поднимаясь, переносят вес тела на пятки, плавно перекатываясь на носочки. Со временем данное упражнение совершают, опираясь на стул, позже – стоя.
- Ложатся на ровную поверхность, делают махи ногами (перекрестные).
Дополнительно можно проделать следующие интересные занятия:
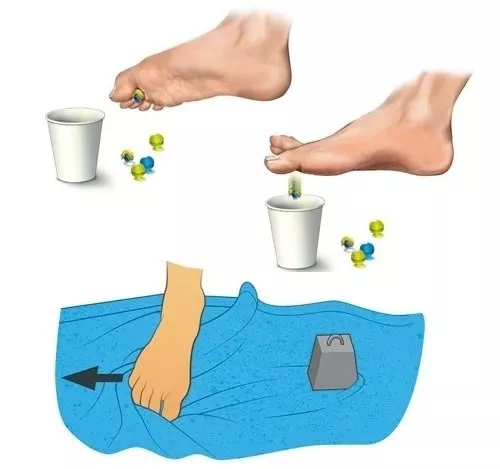
Правила проведения упражнений
Врачи и специалисты лечебной физкультуры дают следующие рекомендации при восстановлении после перелома:
- Зарядку необходимо совершать с осторожностью, не спеша, плавно, прислушиваясь к собственным ощущениям.
- Каждое упражнение делают по 10-20 раз (все индивидуально).
- Главное – не перегружать ноги. Если чувствуете, что устали, отдохните, продолжите позже.
Период реабилитации после сложного перелома плюсневых костей стопы очень важен. Требует выполнения всех предписанных травматологом действий.
Восстановление не допускает поблажек и лени. То, как вы к нему отнесетесь, напрямую повлияет на дальнейшее функционирование вашей стопы.
Применение массажных процедур
Назначенные физиопроцедуры совмещают с массажем.
Массаж, как реабилитация после серьезного перелома 5 плюсневой кости крайне полезен и помогает быстрее привести в форму ноги. Обычно это традиционный либо водный массаж.
Не все могут посещать курсы массажа в специализированных местах, поэтому разрешено выполнять его дома. Главное делать это аккуратно, с осторожностью.
Проводят сеанс так:
- Стопу массируют плавными, нежными движениями по кругу, легонько надавливая на место травмы.
- Также совершают пощипывания, поглаживания, разминания.
- Разминают всю стопу (наружную, внутреннюю часть), пальцы.
Вдобавок после массажа неплохо приготовить ванночку для ног с лечебными травами, морской солью. Она поможет снять напряжение в конечностях, расслабит. Рекомендуется теплая вода до 40 градусов.
С помощью массажа происходит разработка стопы, в ней улучшается кровообращение. Пострадавшие ткани начинают качественно питаться полезными веществами.
Дополнительные рекомендации
При получении данного перелома в будущем возможно плоскостопие.
После травмы необходимо тщательно выполнять рекомендации лекаря. Совершать реабилитацию после перелома плюсневой кости, подбирать правильную обувь.
- Запрещено носить обувь с высокими каблуками, летнюю обувь, где плоская подошва, туфли-лодочки.
- Подбирают обувь подходящего размера, удобную, фиксирующую стопу, но не сдавливающую. Удобство, натуральные, качественные материалы на первом месте. Каблук – до 4 см.
- Следует носить ортопедическую обувь, где подошва жесткая. Или вложить туда супинаторы. Ортопедические стельки будут правильно амортизировать стопу во время ходьбы, уберегут от различных осложнений. Перед покупкой стелек посоветуйтесь со своим врачом.
- После травмы хождение совершают с крайней осторожностью. Опираются на пятку, и лишь со временем на всю стопу.
- Иногда назначают обматывание эластичным бинтом.
- Полезно плавать, совершать упражнения в воде.
- При отечности на ноге применяют мазь Троксевазин либо Лиотон1000.
Чтобы кость основательно окрепла, помимо физических процедур, необходимо полноценное питание. Кушать натуральную, полноценную еду, где много кальция (например, молочные продукты), разных витаминов и минералов нужно ежедневно.
Перелом плюсневых костей
Переломы плюсневых костей – это довольно распространенные травмы стопы, возникающие вследствие прямого удара или непрямого повреждения (скручивание стопы). Многие из этих переломов достаточно просты в лечении и характеризуются благоприятными результатами. Однако в случаях сращения в порочном положении или несращения эти переломы могут стать причиной выраженной метатарзалгии и остеоартрита суставов среднего отдела стопы. Плюсневые кости являются частой локализацией стрессовых переломов и могут сочетаться с повреждениями других частей стопы.
Плюсневые кости – это короткие несколько изогнутые к тылу трубчатые кости переднего отдела стопы. Каждая кость имеет головку, шейку, диафиз и основание. Каждая плюсневая кость имеет числовое наименование от 1-го до 5-го в направлении изнутри наружу (от самой большой к самой маленькой). Основание каждой плюсневой кости сочленяется с одной или более костями предплюсны, а головка – с проксимальной фалангой пальца. Основания плюсневых костей кроме того сочленяются друг с другом, образуя межплюсневые суставы. В функциональном отношении все пять плюсневых костей являются единым несущим комплексом переднего отдела стопы. Три медиальных луча служат ригидным рычагом, участвующим в ходьбе, а два латеральных луча обеспечивают некоторую мобильность, необходимую, например, при ходьбе по неровной поверхности.
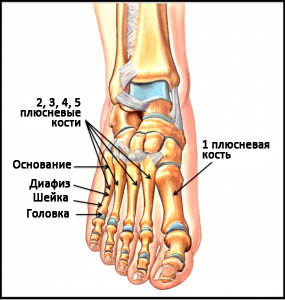
Рис. Анатомия плюсны
Первая плюсневая кость наиболее крупная по сравнению с остальными и является наиболее важной в отношении нагрузки и обеспечения баланса стопы. Сращение в порочном положении или несращение этой кости хуже всего переносится пациентами. Эта кость не имеет общих связок с соседней второй плюсневой костью, поэтому они двигаются независимо друг от друга.
Вторая, третья и четвертая плюсневые кости более тонкие и могут быть зоной локализации стрессового перелома или травматического перелома в результате прямой или непрямой травмы.
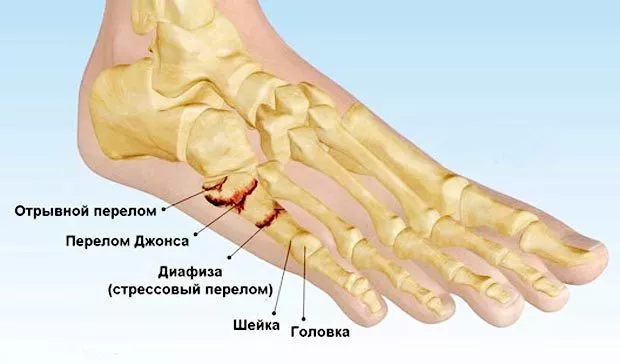
Пятая плюсневая кость делится на три зоны, называемые зонами 1, 2 и 3 в направлении от основания к головке.
Зона 1 – это основание пятой плюсневой кости и место прикрепления сухожилия короткой малоберцовой мышцы. В этой зоне возможны отрывные переломы вследствие тяги сухожилия и прикрепляющихся здесь связок.
Зона 2 – это граница метафиза и диафиза 5-ой плюсневой кости. Перелом в этой области называется переломом Джонса, и именно при этом переломе наиболее вероятно формирование ложного сустава вследствие бедного кровоснабжения этой области. Многие из переломов Джонса являются стрессовыми, связанными с повторяющимися перегрузками этой области.
Зона 3 – это диафиз 5-ой плюсневой кости, здесь чаще всего встречаются травматические переломы вследствие прямого удара или скручивания плюсневой кости.
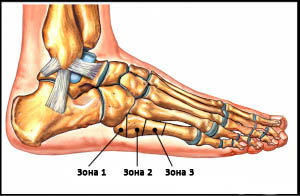
Рис. Зоны 5-ой плюсневой кости. Такое условное деление представляет важность в клиническом плане: переломы в каждой из этих зон характеризуются отличными друг от друга прогнозами и тактикой лечения.
Большинство переломов плюсневых костей возникают в результате травмы, однако встречаются также стрессовые переломы и переломы на фоне нейропатии стопы. Пациенты с травматическими переломами плюсневых костей жалуются на боль, отек, кровоизлияния и боль при пальпации стопы, а также ограничение возможности нагрузки на ногу. За исключением случаев тяжелых травм явных деформаций стопы при переломах плюсневых костей не возникает.
Прямой удар по стопе позволяет предположить поперечный или оскольчатый перелом диафиза, тогда как при скручивающем механизме возникают косые или спиральные переломы.
В ходе физикального обследования врач обращает внимание на точную локализацию болевых ощущений, которая обычно соответствует зоне перелома. Нейрососудистое исследование должно выполняться для оценки чувствительности и кровообращения стопы и пальцев.
Пациентам с подозрением на перелом плюсневых костей назначается рентгенография стопы. Снимки должны захватывать стопу целиком для исключения других повреждений.
На рентгенограммах в боковой проекции оценивается смещение головок плюсневых костей, а косые рентгенограммы позволяют обнаружить переломы с минимальным смещением.
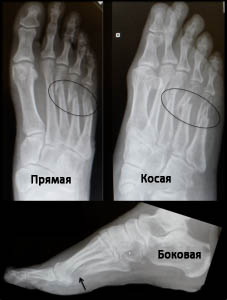
Рис. Переломы плюсневых костей на рентгенограммах (в прямой, косой и боковой проекциях).
Оригинальное описание этого термина принадлежит легендарному ортопеду сэру Роберту Джонсу, который в 1902 году диагностировал у себя такой отрывной перелом в результате травмы, полученной во время танца..
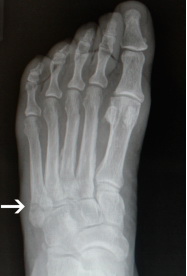
Рис. Рентгенограмма при переломе танцора (отрывном переломе) в 1 зоне 5 плюсневой кости.
Истинный перелом Джонса – это перелом во 2 зоне 5-ой плюсневой кости. Линия такого перелома распространяется в область сочленения 5 плюсневой кости с четвертой. Перелом возникает вследствие растягивающих нагрузок вдоль наружной 5-ой плюсневой кости при подворачивании стопы. Такая ситуация часто возникает у пациентов с высоким сводом стопы. Большинство переломов Джонса – это стрессовые переломы, связанные с повторяющимися нагрузками, хотя он может быть следствием и единственной травмы. У спортсмена подобная травма может быть следствием резкой смены направления бега, когда пяточная кость отрывается от земли.
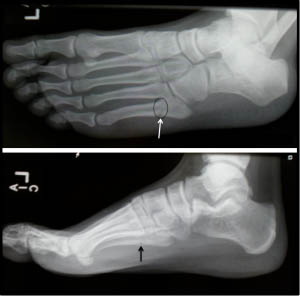
Рис. Перелом Джонса в метадиафизарной зоне 5 плюсневой кости.
Переломы в области оснований плюсневых костей нередко сопровождаются повреждением предплюсне-плюсневых суставов – повреждения Лисфранка. Чтобы обнаружить подобные повреждения, врач должен очень внимательно оценивать рентгенограммы. Признаками повреждения Лисфранка могут быть увеличение интервала между 1-ой и 2-ой плюсневыми костями, мелкие переломы в области оснований 1-ой и 2-ой плюсневых костей, нарушение нормального соотношения между краем клиновидной и основанием 2-ой плюсневой кости. Для исключения этого повреждения наиболее информативна компьютерная томография (КТ).
При подозрении на повреждение Лисфранка, даже если на рентгенограммах ничего не видно, может быть также показано МРТ.
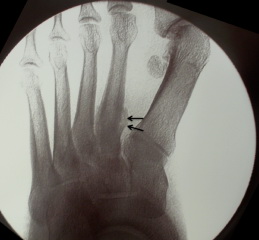
Рис. Стрессовый перелом 2 плюсневой кости.
У пациентов с нарушенной чувствительностью стопы, например, вследствие диабетической нейропатии, также могут развиваться стрессовые переломы плюсневых костей. Частой локализацией таких переломов, особенно у пациентов с высоким сводом стопы или варусной деформацией нижней конечности, является метадиафизарная зона 5-ой плюсневой кости (перелом Джонса).
После переломов пальцев переломы плюсневых костей – это самые частые переломы костей стопы. У детей чаще встречаются переломы первой и пятой плюсневых костей, что связано только с их анатомическим положением. У взрослых чтобы произошел перелом более крупной и прочной 1 плюсневой кости, необходима значительная сила, поэтому встречаются они намного реже. При травмах стопы чаще всего повреждается 5-ая плюсневая кость.
Перелом плюсневых костей следует подозревать у всех пациентов с прямой травмой стопы и болью при ходьбе. Также следует подозревать сочетанное повреждение Лисфранка, особенно при наличии у пациента кровоизлияний на подошвенной поверхности стопы. Не следует забывать и о возможных повреждениях плюснефаланговых суставов и фаланг пальцев.
Задачей лечения является восстановление нормального положения всех пяти плюсневых костей с целью сохранения сводов стопы и обеспечения нормального распределения нагрузок на головки плюсневых костей.
Тактика лечения определяется локализацией повреждения. Большинство изолированных переломов центральных (2-4) плюсневых костей, а также переломы 1-ой плюсневой кости без смещения можно лечить консервативно с использованием фиксирующего ботинка с постепенным увеличением по мере переносимости нагрузки на стопу.
Смещение перелома 1-ой плюсневой кости обычно свидетельствует о нестабильном характере перелома и требует хирургической стабилизации.
Лечение переломов 5-ой плюсневой кости зависит от зоны повреждения. Отрывные переломы без смещения (перелом танцора или переломы в 1 зоне) могут требовать лишь симптоматической терапии и ношения жесткой обуви до момента сращения перелома. Однако полное заживление отрывных переломов 5-ой плюсневой кости наступает только через 8 недель или более.
При переломах Джонса необходима иммобилизация и исключение нагрузки на протяжении 6 недель, и затем еще в течение 6 недель использование обуви с жесткой подошвой и постепенное увеличение нагрузки на стопу. Для ускорения заживления и снижения вероятности формирования ложного сустава этим пациентам может быть сразу предложено хирургическое лечение.
Большинство переломов плюсневых костей при соответствующем лечении заживают нормально, однако осложнения все же возможны. Неправильное сращение, несращение, особенно 1 плюсневой кости, или дегенеративные изменения предплюсне-плюсневых и плюсне-фаланговых суставов могут стать причиной метатарзалгии и значительного нарушения функции стопы. Кроме того, в области деформации на подошвенной или тыльной поверхности стопы вследствие неправильной консолидации перелома могут формироваться кератозы (болезненные мозоли). Как и при любых других переломах, употребление в пищу адекватного количества витамина D позволяет предотвратить риск замедленной консолидации и несращения перелома.
Пациентам с сосудистым дефицитом и нейропатией, как правило, показано консервативное лечение, поскольку риск инфекционных осложнений и несращения у таких пациентов выше. Пациентам с сахарным диабетом хирургическое лечение выполняется по обычным показаниям при условии хорошего состояния кровообращения конечности и сохранения защитной чувствительности.
При каких-либо травмирующих воздействиях, когда стопа подвергается значительным перегрузкам, сложно что-либо сделать, чтобы предотвратить перелом костей стопы. Определенной эффективностью здесь может быть ношение соответствующей обуви с защитными свойствами.

- занятие скейтбордингом, паркуром, баскетболом.
- боль в коленных, тазобедренных и голеностопных суставах.
- чувство онемения, тяжесть и отечность ног после усиленных физических нагрузок.
- для снижения проявлений синдрома отсроченной мышечной боли.
- лечебно-профилактический эффект при первых признаках нефиксированного плоскостопия.
- устранение чрезмерного прогибания стопы и заваливания ее внутрь (пронирования) при беге и прыжке.

- умеренно выраженное продольное, поперечное и комбинированное плоскостопия
- пяточная шпора
- артрозы и артриты
- реабилитация после повреждений костей и связочно-мышечного аппарата стопы

- плоскостопие первой или второй степени;
- период реабилитации после операций или травм;
- пяточная шпора;
- вальгусная деформация ступней;
- боль в области подошвы;
- артроз, ревматоидный артрит, радикулит;
- атеросклероз сосудов ног;
- натоптыши, болезненные мозоли, трещины на коже пяток;
- повышенная нагрузка на ступни ног, вызванная профессиональной деятельностью
Травмирование костей нижней конечности, включая переломы, требует длительного восстановления. Ортопеды, хирурги не рекомендуют ограничиваться только физиотерапевтическими процедурами, лечебной физкультурой. В большинстве случаев они рекомендуют использовать стельки после перелома, чтобы устранить риски формирования деформаций, плоскостопия, искривленных пальцев. Ассортиментное предложение нашего магазина представляет различные модели таких ортезов, помогающих в ситуациях после перелома лодыжки, стопы, пятки, плюсневых костей.
Советы по выбору стелек после перелома
Такие ортезы нужно выбирать строго после консультации с лечащим врачом. Только специалист сможет дать совет, оценив текущее состояние, сделав прогноз, изучив историю болезни в вашем конкретном случае. Не покупайте их без консультации! Неправильно подобранные ортопедические стельки после перелома могут стать причиной ухудшения вашего состояния.
Несмотря на некоторые различия в своей функциональности, недорогие стельки для посттравматической реабилитации из нашего магазина, имеют одну общую особенность. Их конструкция позволяет стопе сохранять наиболее физиологичное положение. Применение ортезов не позволяет сформироваться анатомически устойчивым деформациям суставов. Пользуясь нашим предложением легко подобрать стельки при переломах пятки. Нередко такой ортез приходится использовать для обеих ног, так как до 15% таких травм двухсторонние. Эти приспособления снимают излишнюю нагрузку с пяточной области и ускоряют реабилитацию. В остальных случаях ортезы также выполняют разгрузочную, стабилизирующую функции, облегчая болевые синдромы, создавая анатомическую поддержку, устраняя риски развития осложнений. Среди обязательных к выполнению советов:
- Консультация с врачом. Только опытный врач оценит ваше состояние. Он подскажет, какой именно вкладыш нужно заказать. Обязательно поможем в его приобретении.
- Максимально тщательный подбор по размеру. Вы не должны испытывать дискомфорта от ношения ортеза, в противном случае вы можете только навредить себе. Используйте таблицу размеров от производителя.
- Ортопедические приспособления это не панацея и реабилитация пойдет лучше, если вместе с их ношением вы задействуете средства физиотерапии и ЛФК.
Звоните уже сегодня, если необходим подбор нужного ортеза при определенном переломе ноги. Опытные сотрудники интернет-магазина помогут с его выбором и покупкой по оптимальной стоимости.
Перелом костей плюсны – одна из самых распространенных травм, характеризующаяся интенсивной болью и отеком в области стопы. Диагностировать патологию сложно, поскольку ее симптомы схожи с обычным ударом или ушибом.
Анатомия стопы
Стопа представляет собой последний отдел нижней конечности и состоит из:
- Предплюсны –тыльной стороны. Включает семь костей, которые располагаются в два ряда: пяточную, таранную, ладьевидную, три клиновидные, кубовидную.
- Плюсны – подошвенной части. Образована пятью трубчатыми костями, имеющими основание, головку и тело. В единое целое они соединяются при помощи суставов.
- Пальцев. Четыре из них имеют по три фаланги, один – две.
В данной зоне расположены суставы:
- голеностопный (находится у основания ступни, имеет форму блока);
- подтаранный;
- клиноладьевидный;
- плюснефаланговые.
Здесь же пролегают две группы мышц:
- голени – формируют своды стопы;
- подошвенные – обеспечивают движения пальцев, служат для поддержания костей.
Для их соединения с костями имеются сухожилия и связки.
Благодаря особенностям строения ступня удерживает на себе вес человека и предоставляет возможность свободного перемещения тела в пространстве.
Причины перелома 5 плюсневой кости
Травма пятой плюсневой кости (маршевый перелом) является результатом удара тяжелым предметом, происходит вследствие автоаварии, неудачного падения. Случается она по причине подворачивания ноги из-за неосторожной или быстрой ходьбы, бега.
Наиболее подвержены риску получения перелома:
- профессиональные спортсмены;
- женщины, носящие туфли на высоких каблуках;
- пожилые люди, страдающие остеопорозом.
Виды переломов
Выделяют следующие виды переломов 5 кости плюсны:
- отрыв головки или бугристости основания;
- травмирование широкой части основания кости (перелом Джонса);
- диафизарный;
- разлом шейки или дистального метафиза.
В зависимости от смещения костей перелом может являться:
- косым;
- поперечным;
- клиновидным;
- Т-образным.
Исходя из степени поврежденности кожных покровов, определяют травмы:
- открытые;
- закрытые.
Признаки перелома
- острой болью, которая имеет свойство усиливаться при нагрузках;
- отеком (увеличивается к вечеру);
- хромотой, невозможностью свободно наступать на ногу;
- образованием подкожной гематомы;
- возникновением хромоты;
- хрустом или щелчком в проблемной зоне.
Диагностика
Диагностируют патологию путем визуального осмотра поврежденной области, сбора анамнеза больного.
Дополнительно проводят рентгенографическое исследование костей стопы в двух плоскостях, которое повторяют через 10 дней. Это позволяет установить наличие стресс-переломов, отличить их от вывихов и ушибов. Для получения наиболее точной картины недуга назначают сцинтиграфию – лучевую диагностику.
При наличии сильного отека назначается МРТ.
Проанализировав полученные снимки, врач определяет направление дальнейших действий.
Первая помощь при травме
При травмировании конечности в районе стопы необходимо срочно вызвать врача. До приезда медиков пострадавшему человеку требуется грамотно оказать первую помощь. Для этого нужно:
- Максимально обездвижить больную ногу.
- Приложить к травмированному месту холод. Лед прикладывается не более чем на 20-30 минут, интервал между компрессами должен составлять полтора часа. В противном случае может произойти обморожение и некроз тканей.
- Наложить повязку. Эластичный бинт следует наматывать не слишком туго, чтобы не пережать кровеносные сосуды.
- Поднять конечность выше тела и зафиксировать: подобная мера способствует уменьшению отека и притуплению болевых ощущений.
Если есть возможность, больного нужно доставить в травмпункт самостоятельно, не дожидаясь врачей.
Лечение
Лечение перелома 5 плюсневой кости зависит от характера и тяжести травмы. Если нет смещения, осколков, открытых ран, то повреждение заживает быстро. Острую боль купируют с помощью обезболивающих препаратов в виде таблеток, мазей и гелей для наружного применения. На время, пока кость не срастется, следует ограничить физические нагрузки на больную ногу. С этой целью конечность иммобилизуют гипсовой повязкой, передвигаться человек может с помощью костылей. Получив результаты контрольной рентгенографии и убедившись в срастании кости, больному позволяют наступать на травмированную ногу. Чтобы снизить нагрузку, рекомендуется использовать специальные ортопедические стельки.
В том случае, если имеются переломы со смещениями костных обломков или нарушена целостность кожных покровов, показано обязательное проведение хирургического вмешательства.
Осуществляется тогда, когда части кости смещаются друг относительно друга больше, чем на половину своей ширины. В процессе оперирования они составляются в нужном положении, фиксируются специальными креплениями, затем вставляются спицы. После завершения манипуляции на хирургический надрез накладывается шов (гипс не используется). Пострадавший имеет возможность самостоятельно передвигаться с опорой на пятку в течение одного месяца.
Представляет собой тугую гипсовую повязку, которая накладывается, начиная от голеностопа и заканчивая пальцами ног. Она обеспечивает неподвижность сломанной кости, препятствует дальнейшему расхождению обломком, защищает конечность от случайных ударов и ушибов. Носят гипс беспрерывно на протяжении 4-6 недель.
Применяют фиксатор для стопы или ортез при легком переломе (без смещений и разрывов мягких тканей). Он является более эстетичным, позволяет обездвижить стопу, снизить нагрузку на данную часть тела. Недопустимо использование подобных фиксирующих устройств тогда, когда имеется несколько разломов плюсневых костей.
Прибегают к нетрадиционным рецептам, чтобы ускорить процесс заживления переломов, а также с целью снятия острого болевого синдрома. Существуют различные варианты изготовления отваров и настоев, которые следует принимать внутрь. Местное использование растительных лекарственных средств недопустимо.
При травме пользуется популярностью настойка из окопника. Готовят ее в домашних условиях следующим образом: одну столовую ложку растительного сырья заливают стаканом кипятка, настаивают. Когда жидкость остынет, ее процеживают. Употребляют лекарство в количестве двух чайных ложек три раза в день. Лечатся подобным способом на протяжении месяца.
Нетрадиционную медицину рассматривают только как дополнение к основному лечению.
В случае получения легких повреждений предполагается накладывание гипса или тугой повязки, которые способствуют фиксации костей в нужном положении. Может использоваться метод скелетного вытяжения.
В сложных ситуациях (открытые травмы со смещениями) назначается проведение хирургической операции.
Реабилитация
Восстановление после перелома плюсневой кости стопы, которое длится месяц-полтора, предполагает проведение процедур, направленных на разработку конечности, возвращение ее функциональных возможностей. Реабилитационные мероприятия начинаются сразу после того, как сняли гипс. В качестве основных показаны ЛФК, массаж.
Лечебная физкультура помогает разработать поврежденные суставы, укрепляет весь опорно-двигательный аппарат, препятствует мышечной атрофии и предупреждает жидкостные застои, отеки тканей.
Для эффективной разработки стопы рекомендуют выполнять следующий комплекс упражнений:
- сгибание и разгибание пальцев;
- повороты ступней поочередно в разные стороны;
- потягивание стоп на себя и обратно;
- перекатывание с пятки на носок;
- круговые движения стопами;
- захват и перемещение мелких предметов;
- катание мяча по полу.
Все приемы нужно осуществлять по 10-15 раз каждый, движения совершаются медленно, со строгим соблюдением всех правил безопасности. Это поможет предупредить риск получения повторного травмирования. Первые занятия рекомендуют проводить в кабинете ЛФК под непосредственным наблюдением инструктора.
Процедуры нормализуют кровообращение в ногах, улучшают питание мышц, снимают болезненность, способствуют скорейшему восстановлению после перелома 5 плюсневой кости. Массаж должен делать исключительно специалист, досконально владеющий техникой его проведения и знающий все особенности полученной травмы.
Самостоятельно дома советуют производить легкие круговые и продольные поглаживания конечности, также помогающие разрабатывать поврежденные ткани.
Чтобы ускорить восстановление после перелома, больному требуется большое количество белка. В каждодневный рацион больного должны включаться мясные и молочные блюда. Следует также употреблять холодец и студень: в них содержатся компоненты, ускоряющие регенерацию хряща.
Сколько заживает перелом?
Полноценное заживление перелома (закрытого, без смещения) при рационально подобранной терапии происходит за 8 недель. Замедлить процесс выздоровления способны:
- высокая степень тяжести перелома;
- большое количество костных отломков;
- наличие осложнений;
- несвоевременное оказание медицинской помощи;
- пожилой возраст пациента;
- наличие сопутствующих заболеваний;
- неправильно подобранные методы лечения.
Возможные осложнения после травмы
При благоприятном прогнозе, а также корректно подобранной схеме терапии и реабилитации после травмы перелом заживает в течение нескольких месяцев. По завершении восстановительного периода человек может вернуться к нормальной, физически активной жизни.
В результате несоблюдения вышеизложенных условий могут развиться тяжелые последствия. Таковыми являются:
- постоянная боль в ступне;
- артроз;
- деформация конечности;
- опущение продольного и перечного сводов (плоскостопие);
- образование костных наростов;
- ухудшение подвижности стопы.
Чтобы снизить риск появления осложнений, нужно уметь грамотно оказать пострадавшему первую медицинскую помощь, а в дальнейшем четко и строго следовать всем рекомендациям лечащего врача относительно лечения и реабилитации.
Профилактика
Превентивные меры, позволяющие избежать перелома ступни, предполагают:
- соблюдение техники безопасности во время спортивных соревнований, тренировок;
- предупреждение усталости ног, предоставление организму полноценного отдыха;
- ношение в повседневной жизни удобной обуви на низком каблуке;
- регулярные занятия гимнастикой, укрепление опорно-двигательного аппарата;
- организацию правильного питания, обеспечение организма достаточным количеством витаминов.
Профилактические мероприятия должны быть постоянными и комплексными. Это поможет обеспечить целостность и здоровье ног надолго.
Собственно сломал я пятую плюсневую кость, за 3 дня до выхода на новую работу (везунчик я блин, мама не горюй). Ходил в гипсе, точнее больше лежал, так как в вертикальном и положении сидя — нога начинала болеть, отекала. В общем, через 5 недель, кость срослась и как будто все хорошо. Но нет, не все так просто. После снятия гипса, нужна правильная реабилитация. Учитывая что в Бразилии я познакомился с реабилитаторами пока лечил колено, и консультировался с ними как мне дальше быть, после того как упал в первый же день после снятия гипса, могу поделиться премудростями с вами:
1. Не спешите ходить без костылей. Это кстати ошибка, которую сделал я.
Дело в том, что после 5 недель в гипсе, суставы становятся менее подвижными, мышцы атрофируются, связки — сокращаются. Все это станет причиной того, что сразу вы не пойдете в лучшем случае, а в худшем — можете упасть, получить еще один перелом или растяжение. Так что, сняли гипс и тихонько используя все те же костыли ходить.
2. Старайтесь ходить правильно с самого начала
Есть люди которые сразу же возвращаются в строй и последствия травм не так видны, а есть те которые до конца жизни ходят с палочкой. Разница в том, что первые мучаются неделю, пытаясь ходить сразу ровно и правильно, пускай даже на костылях, разрабатывая суставы и мышцы, а вторые — хромают. Одно дело если вы прихрамываете но пытаетесь ходить прямо, другое если даже попыток правильной ходьбы нет. Так до конца жизни можно и прохромать.
4. Ванночки с соленой водой (температура воды не должна превышать 40 градусов)
Ванночки производят успокаивающий эффект на суставы и болящие связки. Плюс говорят морская вода укрепляет кости. Болеть будет в любом случае.
5. Индивидуальные ортопедические стельки
Дело в том, что стопа держит боковое равновесие используя 1ю и 5ю плюсневую кость. Если не использовать ортопедическую обувь и стельки — кость может разъехаться, а в результате получите плоскостопие. Стельки стоит использовать до года, миннимум 6 месяцев, пока кость окончательно окрепнет.
И помните — не спешите, реабилитация занимает около 10 дней упорного труда, но и после 10 дней, нужно ходить со стельками, как уже сказано в пункте 5 до 1 года. Можно конечно плюнуть и не думать о последствиях, но здоровье оно у нас одно.
Читайте также:


