Суставная жидкость вытекает из раны
Когда из раны вытекает прозрачная жидкость на протяжении нескольких дней, человек может испугаться. Не стоит паниковать. Вытекание лимфы – это обыкновенный биологический процесс при появлении пореза, открытого ушиба.
Что такое лимфа и почему она вытекает из раны
Если из повреждения вытекает прозрачная жидкость, это нормально с точки зрения биологии. Лимфа с латинского языка переводится как чистая вода. Ученые философы называли ее канализационной системой организма. Эта прозрачная жидкость, в народе называемая сукровицей, участвует в процессе очищения тканей от мертвых клеток, микробов, загрязнений, патогенных бактерий.
Бесцветная вязкая жидкость, которая обычно вытекает из ранок, это биологическая влага внутренней среды организма. В месте повреждения тканей развивается экссудация. Капилляры на травмированном участке увеличивают свою пропускную способность. Прозрачная жидкость, вытекая, обволакивает ткани, смывая чужеродные микроорганизмы, предотвращая инфекции. На месте, где вытекала лимфа, образуется прозрачная пленка, защищающая клетки от действия внешней среды.
Норма или патология
Лимфатическая система представляет собой сложный механизм, который состоит из лимфоузлов, сосудов, определенных органов: миндалины, селезенка, вилочковая железа. Основная ее функция – обеззараживание и очищение организма от продуктов распада.
Само название сукровица не предусматривает, что вытекать будет прозрачная жидкость. Из повреждения может вытекать кровянистая влага или гной.
Нормой считается бесцветное прозрачное вытекание сукровицы при нарушении целостности тканей. Кровяные прожилки в выделяющейся влаге свидетельствуют о повреждении сосудов. Вытекать может и гной, что считается патологией, указывает на развитие воспаления.
Рассосется ли лимфа в заросшей ране
Когда место пореза, ушиба, разрыва тканей затягивается плотной корочкой из вытекшей сукровицы, она со временем огрубевает и становится коричневой. Находящаяся под ней лимфа в ограниченном количестве рассасывается или вытекает. Но есть и другие случаи.
В медицине обильное вытекание прозрачной жидкости более 2 дней называют лимфореей. Причиной патологии является нарушение отвода лимфы из раны. Лимфорея приводит к ее скапливанию в близлежащих тканях. Образуется отек.
Тяжелое течение лимфореи на нижних конечностях может спровоцировать полную остановку вытекания лимфы и стать причиной развития лимфостаза, другими словами, слоновой болезни. Причиной задержки прозрачной жидкости из повреждений на ногах часто являются трофические язвы, появившиеся вследствие варикозной болезни. Хронический венозный застой крови становится причиной появления ран на коже голеней, которые продолжают мокнуть не заживая.
Серозное отделяемое из раны может стать причиной скопления лимфы в заросшем повреждении. Серозная жидкость или серома – прозрачная жидкость, выделяемая серозными оболочками. Назвать вытекание такой сукровицы можно нормой, а вот ее скопление классифицируется уже как патология. Чаще всего серома наблюдается после операции, по окончании которой образовываются полости между тканями, в которых и скапливается прозрачная жидкость. Чаще всего наблюдается патология при внедрении имплантатов, липосакции, большой раневой поверхности, ожоге. Осложнением серозного отделяемого является нагноение в месте рубца.
Как отличить гной от сукровицы
Прозрачная жидкость, которая вытекает при появлении ран, имеет в составе:
- нейтрофилы;
- макрофаги;
- белки;
- электролиты;
- много лимфоцитов.
Полностью отсутствуют эритроциты. При распаде клеток сукровицы появляется гной. Погибшие защитные клетки – это отличная среда для размножения и питания патогенной микрофлоры, побочным продуктом жизнедеятельности которой является гной.
Отличить вытекающую лимфу от гноя можно по цвету, консистенции и запаху.
| Биологические жидкости (различия) | Цвет | Консистенция | Запах |
| Лимфа | Прозрачный, может иметь легкий белый, розовый, желтый, кремовый оттенок. | Водянистая, липкая, вязкая. | Отсутствует. |
| Гной | Мутный, зеленого, серо-желтого, коричневого оттенка. | На свежей ране – жидкая, липкая; по прошествии времени – густая. | Свежее выделение не имеет запаха, при сгущении появляется неприятный запах разложения. |
Если вытекает желтая жидкость из раны, это указывает на образование гноя. Свидетельствует о неспособности лимфатической системы защитить здоровые клетки и справиться с патогенными микроорганизмами. В таких случаях используется местный антибиотик или назначается препарат для приема внутрь. Чтобы определить тип инфекции, делают посев крови пациента.

Как остановить выделение лимфы из раны в домашних условиях
Из поврежденного места вытекает прозрачная жидкость, значит организм включил защитную функцию. Естественная защита в виде тока сукровицы может продолжаться до двух дней. При постоянном выделении прозрачной жидкости, через 3–5 дней после образования раны, требуется дополнительная обработка, которая позволит свести к минимуму риск появления гноя. Проводится посредством следующих действий:
- Очищение раны лекарственным средством с подсушивающим эффектом.
- Использование заживляющего геля или мази местного действия.
- Наложение стерильных повязок на повреждение.
Если постоянно сочится рана, вытекает жидкость, присутствуют неприятные, дискомфортные ощущения, нужно обработать поверхность перекисью водорода (3%). Намочите вату в перекиси и протрите ранку. Можно использовать раствор бриллиантовой зелени.
Статистика показывает, что в 15% случаев после операционных вмешательств развивается нагноение. Врачи рекомендуют послеоперационные швы обрабатывать раствором марганца и два раза в день менять повязки.
Существуют народные рецепты остановки вытекания прозрачной лимфатической жидкости и лечения незаживающих ран. В домашних условиях можно обрабатывать настоями и отварами трав из:
- листьев подорожника;
- цветов одуванчика;
- мумие.
Когда нужно обратиться к врачу
Если после оперативного вмешательства или снятия швов начинается обильное течение прозрачной лимфы или появится гной, нужно незамедлительно обратиться к лечащему врачу. При необходимости хирург очистит рану от гнойных вытеканий и установит дренаж.
Следует обратиться к специалисту, если есть риск развития нагноения, которое характеризуется:
Небольшие порезы, неглубокие травмы, на первый взгляд, кажутся несерьезными повреждениями. Неправильный уход может спровоцировать заражение крови. Относитесь бдительно к своему здоровью и не пускайте заживление ран на самотек.
Не все раны заживают быстро: нередки случаи, когда через несколько дней после получения травмы из них продолжает выделяться прозрачная сукровица, или лимфа. В норме лимфа участвует в очищении тканей от частичек грязи и погибших клеток. Рассмотрим, в каких случаях необходимо останавливать ее экссудацию.
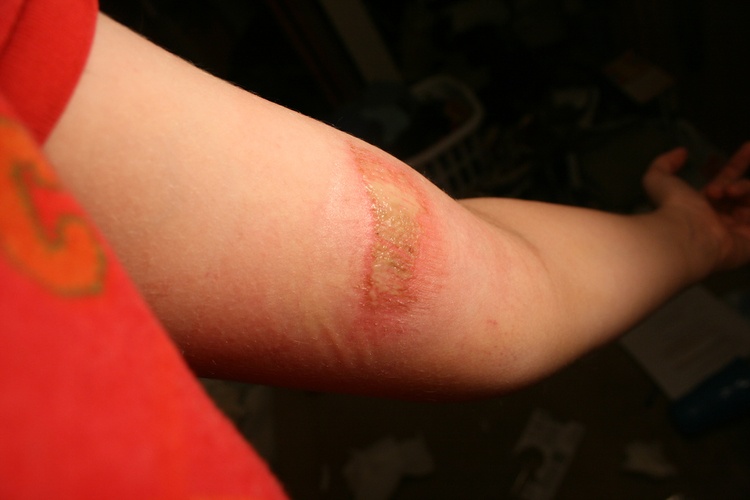
Фото 1. При неправильном лечении лимфа превращается в гной. Источник: Flickr (jmawork).
Почему из раны течет прозрачная жидкость
Когда повреждаются ткани организма, в месте ранения возникает явление экссудации: сосуды увеличивают свою пропускную способность и в межклеточное пространство выходит жидкость. Так организм пытается избавиться от чужеродных микроорганизмов. Водянистая сукровица, выполнив свою роль, образует защитную пленочку на ране.
Но иногда процесс заживления нарушается: например, при отсутствии первичной обработки обширного поврежденного участка происходит его инфицирования. Тогда лимфа продолжает обильно орошать рану.
Описание лимфы (сукровицы)
На данный момент лимфатическая система – одна из наименее изученных структур человеческого тела. Считается, что она является всего лишь приложением к сердечно-сосудистой системе. Функции лимфы – питать ткани организма, отфильтровывая продукты распада, и транспортировать лимфоциты.
В ее структуру входят сосуды, узлы и органы (селезенка, вилочковая железа за грудиной и миндалины).
Свои функции лимфатическая система выполняет посредством тока лимфы – жидкости, которая свободно циркулирует в организме, а при необходимости выходит в межклеточное пространство. Ее содержание в теле составляет примерно 1-3 литра. Лимфа движется снизу-вверх со скоростью 5-16 см/мин.
Она состоит из двух фракций: лимфоплазмы и форменных элементов (лимфоциты, лейкоциты). В состав плазменной составляющей входят белки, электролиты, ферменты, жиры и сахара.
Лимфа – обычно прозрачная субстанция, но и молочно-белая и желтоватая окраска входит в пределы нормы.
Образование гноя связано с недостаточным очищением раны: погибшие защитные клетки (лимфоциты, нейтрофилы, макрофаги и пр.) в выделившейся сукровице становятся питательной средой для патогенных микроорганизмов, которые осеменяют рану.
Обратите внимание! Гнойное воспаление говорит о том, что иммунная и лимфатическая системы не справляются с возникшей нагрузкой. Поэтому чтобы избежать осложнений, при нагноении назначаются антибиотики.
| Лимфа | Гной | |
|---|---|---|
| На какой фазе заживления возникает | Фаза воспаления | Фаза воспаления |
| Цвет | Отличается прозрачностью; цвет колеблется от белого (кремового) до желтого | Мутный экссудат грязно-желтого, зеленого, серого, голубого цвета (зависит от микробного состава) |
| Запах | Отсутствует | В начале выделения отсутствует; со временем - неприятный гнилостный |
| Консистенция | Водянистая, немного вязкая | Новообразовавшийся гной - жидкий; со временем становится гуще |
| Наличие кровяных сгустков и сосудов | Возможно | Возможно |
Что делать в случае обильного выделения
При правильном уходе небольшие царапины и ссадины сходят за неделю без осложнений, а сукровица из раны больше не выделяется.
Чтобы ускорить процесс регенерации следует принять следующие меры:
Обратите внимание! Если беспокоят раны после снятия швов, нужно обратиться к своему лечащему врачу: он оценит состояние прооперированного участка, порекомендует средства для обработки раны и назначит процедуры для улучшения оттока лимфы.
Нужно ли останавливать ток лимфы из раны
Ток лимфы из раны – естественная защитная реакция организма, поэтому нет необходимости останавливать ее выделение в фазу воспаления (первый этап заживления раны, который длится до двух суток). За этот промежуток времени ферменты и клетки иммунной системы уничтожают бактерии и грибки, а также стимулируют образование новых сосудистых пучков в полости раны.
Продолжение выхода сукровицы через 3-5 дней после получения травмы сигнализирует о серьезности повреждения. В таком случае требуется остановить ток лимфы, чтобы не стимулировать ее перерождение в гной. Необходимо срочно обратиться за помощью в медицинское учреждение (хирургическое отделение). Вероятно, потребуется сделать дренаж раны, провести ее хирургическую обработку и некоторое время принимать антибиотики.
Фото 2. Если рана не заживает слишком долго, потребуется приём антибиотиков. Источник: Flickr (James Everett).
Вас также должны насторожить следующие признаки, говорящие о возможности нагноения:
- отечность раны;
- увеличение поврежденного участка;
- наличие неприятного запаха из полости раны;
- усиление болевого синдрома;
- повышение температуры;
- появление общей слабости и вялости.
Это важно! Даже небольшое повреждение может спровоцировать возникновение сепсиса (заражения крови).
Можно воспользоваться следующими аптечными препаратами:
- Антисептики: Перекись водорода 3%, Фукорцин, Хлоргексидин.
- Стрептоцид подсушивает рану.
- Медицинский клей применяется после дезинфекции.
- Раствор марганцовки оказывает антибактериальный эффект
- Повязка создает компрессию, стимулирующую ток лимфы.
В терапии серьезных ран с осложнениями дополнительно могут понадобиться обезболивающие препараты (Аспирин, Кетопрофен, Парацетамол или реже наркотические анальгетики), местноанестезирующие средства (Прокаин) и антибиотики (цефалоспорины).
Народная медицина имеет в своем арсенале множество средств для незаживающих ран. Если заживление затягивается в качестве дополнительной терапии можно использовать народные средства, но при этом не стоит заменять ими полностью медицинское лечение.
Хорошо очищают рану:
- Настой листьев подорожника.
- Отвар цветов одуванчика.
- Примочки со смесью водки, меда и прополиса.
- Мумие (в измельченном виде).
- Компрессы с тертым картофелем.
Классификация. Ранения суставов различаются:
1)по роду ранящего орудия — колотые, резаные, рубленые, ушибленные и огнестрельные;
2) по отношению к полости сустава — проникающие, непроникающие, сквозные и слепые;
3) по характеру повреждения капсулы и костей — капсуло-синовиальные, когда повреждается только суставная капсула с синовиальной оболочкой и нет ни повреждения костей, ни инородных тел в суставе; ранения капсулы сустава с повреждением суставных хрящей и, наконец, ранения капсулы с внутрисуставными переломами костей, разрушением эпифизов;
4) по клиническим признакам — раны незияющие, если они вызваны колющими предметами или закрыты сгустком фибрина; раны зияющие, когда имеется значительное повреждение мягких тканей и капсулы сустава, вследствие чего сустав сообщается свободно с внешней средой; раны свежие, без признаков инфекции (по М. М. Дитерихсу — до конца вторых суток) и раны инфицированные, с симптомами развивающейся инфекции;
5) по характеру раневого процесса — заживление без осложнений; гнойный синовит; гнойный артрит; капсупярная флегмона; параартикупярная флегмона или так называемый панартрит.
Клинические признаки. Установлено, что реакция сустава на травму, инфекцию и местно применяемые химические средства резко отличается от реакции мягких тканей на те же раздражители. Оказалось, что сустав обладает способностью противостоять развитию в нем инфекции гораздо дольше, чем мягкие ткани.
В здоровом состоянии фиброхондроидная синовиальная оболочка и суставные хрящи создают стойкий барьер для проникновения в сустав микробов, гноя, а также лейкоцитов и грануляций (М. М. Дитерихс).
Синовиальная жидкость у лошадей, в случаях проникающих ранений суставов, оказывается стерильной, если даже она содержит сгустки фибрина и мутнеет, тогда как посевы из раны дают пышный рост микрофлоры (П. П. Андреев). Хирургическая обработка с последующим закрытием раны синовиальной оболочки служит надежной защитой против вторичной инфекции и содействует ликвидации инфекции, развивающейся в суставе.
Инъекция в полость сустава жидкости, имеющей кислую реакцию, например 2%-ного раствора хлорацида, вызывает воспалительный процесс, боли, экссудацию с большим количеством сегментоядерных лейкоцитов (М. М. Сенькин).
Если имеется открытая рана сустава, то синовия вытекает из нее при .движении и во время покоя животного. Иногда синовия выделяется только при перемене положения конечности, при сгибании сустава или проводке животного. В этих случаях находят рану, обтурированную частично или полностью сгустком фибрина. При форсированном сгибании сустава фибринозный сгусток выталкивается из раны, и синовиальная жидкость, в результате резкого изменения внутрисуставного давления и работы мускулов сустава, вытекает тотчас фонтаном. Если была наложена повязка, то она пропитывается синовией.
По окружности раны нередко находят ограниченную или диффузную припухлость. В области ранения — центре припухлости — ткани напряжены и очень болезненны, а по периферии отечны. Местная температура повышена. Функциональные расстройства — хромота при капсуло-синовиальных ранениях суставов конечностей — в первое время выражены слабо или совсем отсутствуют. Однако животное с трудом опирается на больную конечность, если в мягких тканях и суставе развивается воспалительный процесс или имеется ушибленная рапа. Общая температурная реакция в первые .2 дня остается без изменений или повышается до 39,5°, что в большинстве случаев связано с раневым осложнением.
Диагноз. Распознавание проникающих ранений суставов обычно не вызывает затруднений. Однако они могут возникнуть, если синовиальная жидкость не вытекает из раны. Этот важнейший диагностический симптом может отсутствовать при наличии колотой незияющей раны, повреждении сустава, защищенного толстым мышечным слоем, или ранении сустава в верхней его части. В этих случаях постановка диагноза облегчается лишь с развитием воспалительных явлений в суставе; можно также применить диагностическую инъекцию в сустав раствора риванола 1 : 500, 5%-ного йодоформ-эфира или 0,25%-ного раствора красного стрептоцида. Появление введенной жидкости в ране служит доказательством нарушения целости капсулы сустава.
Нельзя исследовать свежую рану зондом, так как можно занести инфекцию в полость сустава или перфорировать синовиальную оболочку, если ранение было непроникающим.
При исследовании суставов необходимо учитывать расположение слизистых сумок и сухожильных влагалищ, так как их повреждение может служить причиной дифференциально-диагностических ошибок.
Прогноз — от благоприятного до плохого, что зависит от характера повреждения сустава, времени хирургической обработки раны и состояния больного животного.
Лечение. Если загрязнение раны отсутствует, раневое отверстие закрыто сгустком фибрина, местная воспалительная реакция выражена слабо, животное находится в хорошем состоянии, то рекомендуется следующий способ лечения. Края раны и кожу по окружности раны смазывают после механической очистки настойкой иода; затем срезают стерильными ножницами выступающую часть фибринозного сгустка, снова смазывают края раны настойкой иода и накладывают перевязку с жидкой мазью Вишневского или настойкой иода со скипидаром 1 : 9.
Перевязку меняют через 6—7 дней или каждые 3—4 дня, в зависимости от показаний. Наш личный опыт показал, что обильная присыпка раны порошком белого стрептоцида с борной кислотой 10 : 90 или йодоформа с борной кислотой в тех же соотношениях с последующим наложением всасывающей перевязки дает также хорошие результаты.
Когда рана загрязнена, содержит сгустки крови, резко выражена местная воспалительная реакция и животное не опирается на больную конечность, производят оперативную ревизию воспалившейся раны, промывают полость сустава антисептической жидкостью и закрывают наглухо швами рану капсулярной связки. Кожно-мышечную рану оставляют открытой. При перевязках употребляют марлю, обильно пропитанную жидкой мазью Вишневского, или сульфаниламидные препараты.
Для промывания полости сустава чаще всего применяют: риванол 1 : 500 с добавлением новокаина 1%, хлорамина 2%, карболовой кислоты 3—5%, а для заливок —5%-ный раствор белого стрептоцида на 70%-ном спирте.
С большим успехом применяют пенициллин, грамицидин и сульфацил-натрий.
Орошать и инъецировать следует через иглу, введенную в сустав вдали от раны. Промывание и заливки посредством канюли через рану допускаются лишь в случаях, когда артропункция невозможна или трудно осуществима. Преимущества первого способа заключаются в том, что инъецируемая жидкость легче проникает во все закоулки и ниши сустава, причем устраняется опасность внедрения в сустав раневой микрофлоры (вторичной инфекции).
Растворы употребляют подогретыми до температуры тела. Шов на капсулярную связку должен герметически закрывать полость сустава, чтобы синовиальная жидкость не выделялась наружу при сгибании его. Во время операции необходимо строго соблюдать правила асептики. Нельзя оставлять открытой (без перевязки) зияющую рану сустава, а также дренировать его, так как это влечет за собой развитие гнойного артрита и анкилоз сустава, а чаще всего — смерть животного от сепсиса.
Послеоперационное лечение. Для успешного заживления проникающего ранения сустава необходимы предоставление животному полного покоя и иммобилизация больной конечности посредством наложения шинной или гипсовой повязки. Использование поддерживающего аппарата может содействовать иммобилизации конечности, особенно в случаях, когда наложение той или иной фиксирующей повязки практически неосуществимо. Во избежание тугоподвижности сустава необходима проводка животного, через 3—4 дня после того, как прекратится выделение синовии из раны сустава. Вначале проводка должна быть осторожной и кратковременной, а в дальнейшем —более продолжительной и свободной. Преждевременные интенсивные активные движения (проводка) могут причинить непоправимый вред животному вследствие разрыва нежных спаек или рубца, образовавшихся на месте ранения капсулы сустава.
Исходы. При благоприятном развитии процесса выделение синовии из раны, не закрытой швами, прекращается на 3—6—9-й или 15-й день. Животное начинает свободно обременять больную конечность после того, как станет затихать местный воспалительный процесс в области повреждения сустава.
Регенерация синовиальной оболочки начинается в конце первой недели и заканчивается к 15-му дню. Волокнистая соединительная ткань, разрастающаяся в окружности сустава, подвергается с течением времени изменениям соответственно функции сустава. Большие раны капсулярной связки заживают per. granulationem с образованием обширных рубцов, периартикулярных фиброзитов, контрактур или анкилозов. Наиболее доступными средствами профилактики этих осложнений являются ранняя проводка, массаж, вапоризация, парафиновые апликации и тканевая терапия.
Вытекающая из раны прозрачная жидкость не является редкостью, и в большинстве случаев не является поводом для беспокойства. Рана может возникнуть у любого человека по разным причинам. Это может быть незначительная ссадина или царапина, либо серьезный порез или ожог. Также заслуживают внимания раны после операции, за которыми необходим не меньший уход. Однако, если истечение лимфы из раны очень обильное, есть примесь гноя или крови, повышается температура тела, то необходимо обратиться к доктору.
Лимфатическая система практически самая важная в человеческом организме. Когда внутрь попадают микробы и возникает инфекция, то увеличивается число лимфоцитов, выделяется сукровица. Выделение лимфы не дает инфекции задерживаться внутри, когда вытекает сукровица из раны, вместе с ней выводятся патогенные микроорганизмы, токсины. Но нередко в лимфатической системе возникает сбой и жидкость из раны течет не переставая. В такой ситуации ее необходимо как-то остановить.

Причины появления лимфы
Зная, почему из раны течет жидкость, намного проще заметить неполадки в работе лимфатической системы и обратиться к доктору. Если течение лимфы не обильное, нет других симптомов, указывающих на осложнение, то беспокоиться не о чем, стоит продолжить обычный уход за раной теми препаратами, которые назначил врач. Если рана долго не заживает, особенно если это шов после операции, необходимо посетить лечащего врача и проконсультироваться с ним. Скорее всего, он назначит другое лечение с применением антибиотиков.

Обильное течение жидкости при ранении может произойти из-за следующих осложнений, патологий и нарушений в организме:
- Если человек плохо ухаживает за сложной раной, то возникает заражение крови;
- Плохая экология влияет на выделение лимфы;
- Курение и прием алкоголя негативно сказываются на работе лимфатической системы;
- Дерматологические и сосудистые заболевания замедляют заживление и увеличивают лимфоток;
- Заживление не наступает в положенный срок, а сукровицы выделяется больше, если присутствуют большие нагрузки.
Если у человека присутствует хоть один фактор, указывающий на нарушения в работе лимфатических узлов, то выделение сукровицы не является нормальным и требует врачебного обследования, а также лечения.
Симптомы нарушений
Если на заживающей раневой поверхности начала обильно сочиться сукровица, то узнать о патологии можно по следующим признакам:
- на месте раны возникает отечность, иногда пациент отмечает появление новых сочащихся ранок;
- возникает болевой синдром, которого раньше не было, либо усиливается имеющаяся боль;
- если раны расположены на конечностях, то суставы начинают хуже функционировать;
- кожа вокруг ранения становится красной и горячей на ощупь;
- возникает общая слабость, а в районе травмы присутствует ощущение тяжести.
Начинать лечить патологию можно только после обследования и постановки диагноза, но в домашних условиях вполне возможно облегчить свое состояние до приезда в больницу.
Остановка лимфы дома
Каждый человек, столкнувшись с раной, должен знать, как остановить сукровицу, вытекающую из ранения. Для этого необходимо выполнить следующее:
- взять раствор марганцовки или развести водой настойку календулы;
- смочить отрезок марли или бинта в растворе;
- перевязать рану;
- подождать, пока повязка высохнет;
- заменить бинт новым.
При параллельном возникновении отечности следует накладывать на конечность эластичный бинт, а также класть ногу или руку в приподнятое положение. Во время выделения сукровицы нельзя допускать больших нагрузок на раненую область. Если ранение на ноге, то следует как можно меньше ходить, а если на руке, то стараться не поднимать тяжелых предметов и сумок.

Если лимфа продолжает вытекать, несмотря на домашнее лечение, следует обратиться к доктору, который проведет обследование и назначит эффективное лечение. Зачастую при своевременно начатом лечении удается быстро подсушить рану и устранить причину, которая привела к ней.
Лечебные мероприятия
Во время лечения важно не просто убрать сукровицу, но и устранить причину, которая приводит к ее обильному образованию. Доктор после постановки диагноза может назначить следующие методы лечения, в зависимости от причины патологии:
- Если лимфа начинает вытекать из раны из-за заболеваний сердечно-сосудистой системы, то врач назначает мочегонные средства, а так же препараты, которые восстанавливают работу сосудов и сердца.
- Для нормализации кровообращения и предотвращения тромбоза может назначаться троксевазин, который делает стенки сосудов более эластичными и укрепляет их.
- Когда причиной истечения лимфы являются трофические язвы и другие сложные раны, то доктором может проводиться операция. Если язва образовалась на лимфоузле, пациент будет испытывать сильную боль, справиться с которой без откачивания жидкости невозможно.
- Подсушить мокнущие раны и обезопасить их от инфицирования обычно помогает стрептоцид. Он также убивает бактерии и эффективен при гнойных воспаленных ранениях.
Какой бы не была причина возникновения обильного количества сукровицы и долгого заживления раневой поверхности, во всех случаях следует обращаться к лечащему доктору. Отсутствие лечения может повлечь за собой серьезные осложнения и последствия.
Что представляет собой сукровица?

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Сукровица представляет собой бесцветную жидкость, которая течет из раны. Спустя некоторое время сукровица превращается в пленку и затягивает собой рану. Таким образом рана находится под защитой от попадания в нее различной инфекции.
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Медицинское название сукровицы – лимфа. В лимфе нет эритроцитов, зато присутствует огромное количество лимфоцитов. В основном лимфа выделяется из небольших ран. Ее движение происходит сверху вниз. Когда человек поранился, из раны может вытечь небольшое количество лимфы или нет.
В организме человека может содержаться от одного до двух литров лимфы. Очищается лимфатическая жидкость в одноименных узлах. Узлы расположены в местах соединения нескольких сосудов в один.
Однако сукровица – это не только бесцветная жидкость. Под аналогичным названием могут подразумеваться кровянистые выделения из раны или же гнойные выделения. Гнойные выделения скажут о том, что рана инфекционная. Выделение гноя помогает ране очиститься быстрее. В этот период важно обеспечить ране должный уход, для того чтобы туда не попали бактерии. Выделение сукровицы возможно и из дренажных ран.
Появление сукровицы – норма, если она, конечно, бесцветная. Ее появление говорит о том, что иммунная система организма человека функционирует правильно и в любой момент готова защитить организм от инфекции. Также появление бесцветной жидкости характеризует нормальную работу кровеносных сосудов. Если из раны выделяется лимфа, значит сосуды не повреждены.
Существует несколько разновидностей сукровицы:
- Гинекологические выделения. Такие выделения женщина может заметить сразу после окончания менструации, во время вынашивания плода и в период начала климакса. Если выделения появляются в небольших количествах, то это не представляет никакой опасности для женщины.
- Выделение сукровицы из носа. Выделения из дыхательных путей тоже принято называть сукровицей. Их причиной становится развитие воспалительных процессов и появление вирусных заболеваний. Сукровица может быть как желтая или прозрачная, так и кровянистая. Выделения включают в себя ряд других симптомов, характеризующих начало воспалительного процесса в организме.
Первая помощь при ранах.
Обзор присыпок для заживления ран.
О правилах перевязки ран читайте тут.
Паховая грыжа — что это?
Если человек увидел у себя хотя бы первичную симптоматику грыжи в паху, это значит, что ему надо побыстрее отправиться к врачу. Заболевание представляет собой выхождение в щелевидный промежуток разных органов брюшной полости, сразу после отслоения мышечных волокон в паховой области. Не стоит забывать, что грыжа может быть не только обретенным, но и унаследованным недугом. Конкретно в паховой области оно появляется чаще всего.
Осложнения
Однако все же нужно упомянуть о том, что осложнения после устранения грыжи действительно могут быть. Связаны они:
- с инфекционным заражением;
- с отторжением сетчатого протеза, при помощи которого стягиваются мышцы и предотвращается повторный разрыв тканей (может произойти из-за игнорирования рекомендаций врача);
- с серомой (заполнение возникшей полости лимфой).
В редких случаях серома может давать о себе знать в течение 3-4 недель, но не больше. В течение этого времени кожа восстанавливает свою первоначальную форму, эластичность. Полость исчезает, между кожей и мышцами образовывается нормальная жировая прослойка.
Инфекционное заражение – тоже редкий случай. Происходит из-за врачебной ошибки, при которой на шовный материал попадают болезнетворные микроорганизмы. Внутри образовывается словно серома, однако заполняется она не лимфой, а гнойным материалом. Сопровождается все это резким ростом температуры тела (до 40 градусов), при надавливании вокруг шва и в районе уплотнения больной чувствует резкую боль. При выявлении этих симптомов необходимо как можно скорее обратиться к врачу для проведения повторной операции. Может быть потребуется еще и повторная замена сетчатого протеза.
При инфекционном заражении высок риск появления не только уплотнения (которое с течением времени увеличивается до размеров большой шишки), но и заражения крови. Главное – как можно скорее обработать рану и полость, убрать гной. Сопровождается это приемом антибиотиков широкого спектра действия.
Лечение мокнущего пупка у взрослых: методы терапии и профилактика
Покраснение и выделение жидкости из пупка – признак развития заболеваний, которые требуют медицинской консультации и лечения. Оставлять без внимания неприятный процесс опасно для здоровья. Омфалит – патология, которая часто наблюдается у новорожденных, но у взрослых мокнущий пупок может быть связан и с другими проблемами.
Воспаление пупка в старшем возрасте встречается редко и часто выступает в качестве осложнения какой-либо болезни. При омфалите происходит воспаление подкожной клетчатки и кожи вокруг пупочного кольца. К симптомам патологии можно отнести:
- отечность и покраснение мягких тканей;
- из пупка начинает выделяться жидкость, а при прогрессировании болезни появляются гнойные очаги;
- часто присутствует неприятный запах;
- появляется зуд, боль и дискомфорт;
- при некрозной форме могут образовываться кровавые сгустки.
При отсутствии лечения омфалит переходит на глубокие ткани, поражает переднюю брюшную стенку и вены. В большинстве случаев провоцируют воспаление пупка грибки и бактерии.
Воспаление пупка у взрослых связано с одним из следующих факторов:
- образование свища в пупочной зоне – происходит в результате травмирования, операций на желудочно-кишечном или мочевом протоке;
- длительное воспаление брюшной стенки – появляются гнойные абсцессы;
- врожденные аномалии – в слишком узком и глубоком пупочном канале могут скапливаться бактерии и отмирающие клетки;
- раны и механические травмы – следы проколов, в том числе после пирсинга, нарушают местный иммунитет и способствуют воспалению.
Воспаление может возникнуть на фоне лишнего веса, а также стать следствием сахарного диабета, при котором изменяются обменные процессы.
Флегмона – одна из форм флегмонозного омфалита, которая всегда сопровождается гнойными выделениями. На фоне воспалительного процесса повышается температура, а в области пупка наблюдается сильная болезненность и отечность.
Нередко флегмона сопровождается воспалением брюшной стенки, в этих случаях лечение уже нельзя проводить в домашних условиях – требуется помощь хирурга. Если не лечить флегмону, инфекция быстро проникнет в брюшную полость, приведет к развитию некрозов и заражению крови.
Мокнущий пупок образуется в начале развития пупочного свища, который появляется после операций или в результате нарушения целостности кишечного, мочевого, желчного протока. Причиной свища могут быть и длительные воспалительные процессы.
В редких случаях образование выделений из пупка связано с такими заболеваниями:
- Тромбофлебит пупочной вены. Диагностируется как у новорожденных, так и у взрослых. Обнаруживается после реанимационных процедур, катетеризации пупочных сосудов.
- Следствие пупочной грыжи. Если содержимое, выходящее из пупочного кольца, было ущемлено, это может приводить к выделениям и развитию воспаления.
- Киста урахуса. Врожденная патология, связанная с нарушением зарастания мочевого протока. Может обнаруживаться как после рождения, так и после 20-30 лет жизни.
У женщин эндометриоз матки иногда распространяется настолько широко, что достигает пупочных тканей. Врастая в брюшную стенку, эндометрий выходит к пупку, в результате чего он начинает гноиться и воспаляться.
Причин мокнущего пупка у взрослых достаточно много, поэтому самостоятельно диагностировать факторы развития воспаления невозможно. Для получения точного диагноза необходимо обращаться к хирургу за консультацией.
Врач назначит сдачу анализов, в том числе биохимический анализ крови, даст направление на УЗИ и рентген. Инструментальная диагностика нужна для исключения воспалительных процессов в глубоких слоях брюшной стенки.
Схему лечения мокнущего пупка у взрослых должен разрабатывать доктор, исходя из установленной причины патологии и сопутствующих заболеваний. Для терапии омфалита обязательно используют антисептические препараты:
- 10% спиртовой раствор йода;
- 2% раствор зеленки;
- 5% раствор марганцовки;
- раствор азотнокислого серебра 2%.
Перед нанесением антисептика промывают пупочную зону перекисью водорода 3%.
При мокнущем пупке, связанном с гнойными и острыми воспалительными процессами, назначают мази:
- Полимиксина-м сульфат. Используют для смазывания пораженного участка 1-2 раза в день, сразу же после удаления гноя. Наносить нужно тонким слоем в пупочную ямку, а также на окружающие ткани.
- Синтомицина линимент. Закладывают мазь 3-4 раза в день тонким слоем, обязательно используя стерильную повязку.
- Бактробан. Крем используют 3 раза в день в течение 10 суток, можно сочетать с повязкой.
- Банеоцин. Наносят 2-4 раза в день, но если кожа сухая, лучше выбрать другой продукт.
При развитии флегмонозной и некротической формы омфалита недостаточно обрабатывать пупок, если он сочится, мазями. Необходимо использовать антибиотики и проходить терапию в условиях стационара.
Нередко для устранения гнойных выделений проводят хирургическую операцию, в ходе которой в пупок устанавливают дренаж для отвода жидкости. Если воспаление связано со свищом, обязательно иссекают пораженную область и ушивают ее.
Антибактериальная терапия применяется в большинстве случаев при воспалении, исключая простую форму омфалита. На консультации доктор скажет, нужна ли хирургическая операция. Самостоятельно назначать себе лекарства и другие методы терапии нельзя.
Физиотерапевтические процедуры проводят после антибактериального и хирургического лечения. Высокой эффективностью обладают методы СВЧ и УВЧ-прогревания. Остальные технологии нужно обсуждаться с доктором. Важно помнить, что физиотерапевтический курс не может длиться меньше 5-7 процедур.
У многих пациентов разные формы омфалита развиваются в результате слабого иммунитета, поражения пупочной зоны инфекциями. Ввиду этого рекомендуется соблюдать правила гигиены. Если патология была вылечена, нужно уделять особое внимание санитарной обработке пупка. Несколько раз в неделю его очищают ватным тампоном или палочкой, смоченной в перекиси водорода или хлоргексидине.
Если в пупочной области есть следы от проколов или швы после операции, вместе с их обработкой необходимо очищать и пупок. Для общей профилактики ослабления иммунитета каждый пациент должен соблюдать рациональную диету. Для предотвращения заболеваний нужно отказаться от бесконтрольного приема медикаментов, вредных привычек (курения и алкоголя).
Читайте также:


