Суставные поверхности фаланг пальцев
Лучезапястный суставной комплекс

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Этот сустав обеспечивает оптимальное положение кисти для совершения ею хватательных функций. Структурно, представляет собой тандем из двух суставов:
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- Лучезапястный образован дальним концом достаточно крупной кости предплечья (лучевой) и ближними (проксимальными) поверхностями костей запястья.
- Среднезапястный располагается между двумя рядами мелких костей запястья.
За счёт дополнительных движений между дальними концами предплечья значительно расширяются возможности по ориентации руки в пространстве. В этой области эпифизы лучевой и локтевой костей соединяются при помощи нижнего луче-локтевого сустава. Он к кисти не относится, но значительно расширяет её функциональность: добавляются пронация и супинация (способность поворачивать кисть).
Таким образом, у кисти человека появляются способности, которыми не может больше похвастаться никакое другое скелетное образование.
По форме суставных поверхностей, он относится к эллипсовидным. Опишем основные анатомически характеристики:
- Со стороны предплечья его образует нижний конец (эпифиз) довольно крупной лучевой кости.
- Со стороны запястья – три относительно мелких косточек первого (проксимального) ряда: ладьевидная, трёхгранная и полулунная.
- С запястной стороны все три кости покрыты сплошной гиалиновой пластиной, образуя единую суставную поверхность.
Анатомически, это сочленение сложно назвать типичным суставом. Оно располагается между двумя рядами костей запястья, которые и образуют суставные поверхности этого сочленения.
Ключевое значение для движений в этой структуре имеет полулунная кость. Она играет роль некоей колонны или оси, вокруг которой и совершаются движения. При этом их амплитуда ограничивается, а стабильность обеспечивается связочным аппаратом. Связки настолько прочные, что при травме скорее вывихнется или сломается какая-либо из мелких костей запястья, чем разорвутся их соединительнотканные сочленения.
Плотная компоновка костных поверхностей означает, что все суставы запястья принимают совместное участие в каждом движении. Анатомические особенности комплекса отражаются на объёме движений в каждом из его отделов.
Так, сгибание кисти на 50˚ обеспечивает лучезапястное и на 35˚ – среднезапястное сочленение. При разгибании, наоборот, среднезапястный сустав (50˚) преобладает над лучезапястным (35˚).
Запястье, с его двурядным строением и мелкими косточками лучше представить, как некий мешочек, наполненный мелкими камешками.
Тогда становится проще понять физиологию движений и особенности взаимодействия между костями, активное участие в которых принимают связки. Их роль – обеспечить стабильность сочленения.
Таким образом, кисть, как составная часть руки, может быть ориентирована в пространстве в наиболее выгодном для требуемой деятельности положении.
Лучезапястный сустав и кисть[править]
Кисть состоит из запястья, пясти и фаланг пальцев. Запястье образовано двумя рядами костей: проксимальный ряд содержит ладьевидную, полулунную, трехгранную и гороховидную кости, а дистальный ряд — кость-трапецию, трапециевидную, головчатую и крючковидную кости. Дистальнее запястья лежат пять пястных костей, а за ними — фаланги пальцев, причем у большого пальца их две (проксимальная и дистальная), а у остальных пальцев — три (проксимальная, средняя и дистальная).
Биомеханика пястно-фаланговых суставов на рентгене
Дистальный конец лучевой кости с одной стороны и ладьевидная, полулунная и трехгранная кости запястья с другой образуют лучезапястный сустав.
нем возможны сгибание, разгибание, отведение (отклонение кисти в сторону лучевой кости) и приведение (отклонение кисти в сторону локтевой кости) (рис. 7.1). Дистальный ряд костей запястья и пястные кости образуют запястно-пястные суставы. Дистальные концы пястных костей и проксимальные фаланги пальцев формируют пястно-фаланговые суставы, в которых также возможны сгибание, разгибание, отведение и приведение. На всех пальцах, кроме большого, есть два межфаланговых сустава: проксимальный и дистальный; в них возможны только сгибание и разгибание. Суставы кисти укреплены суставными капсулами и многочисленными связками.
Ведущая роль в функции кисти принадлежит большому пальцу. Запястно-пястный сустав большого пальца обеспечивает его сгибание, разгибание, отведение, приведение и противопоставление остальным пальцам (рис. 7.1). В пястно-фаланговом и межфаланговом суставах большого пальца возможны только сгибание и разгибание. Суставы большого пальца укреплены несколькими связками. Особого внимания заслуживает медиальная коллатеральная связка пястно-фалангового сустава большого пальца, которая предотвращает его вальгусное смещение и довольно часто повреждается при спортивных травмах.
Рисунок 7.1. Объем движений кисти. А. Сгибание и разгибание в лучезапястном суставе. Б. Отведение и приведение в лучезапястном суставе. В. Сгибание пальцев. Г. Разгибание пальцев.
Рисунок 7.1 (окончание). Д. Отведение пальцев. Е. Приведение пальцев. Ж. Разгибание большого пальца. 3. Сгибание большого пальца. И. Приведение большого пальца. К. Противопоставление большого пальца.
Движения кисти осуществляются благодаря ряду мышц, начинающихся на предплечье. Локтевой и лучевой сгибатели запястья сгибают кисть, а локтевой и лучевой разгибатели запястья разгибают ее. Одновременное сокращение локтевого сгибателя и локтевого разгибателя запястья приводит, а одновременное сокращение лучевого сгибателя и лучевого разгибателя запястья отводит кисть. Некоторые мышцы, приводящие в движение кисть, начинаются на плечевой кости и пересекают локтевой сустав, поэтому действуют и на него.
За движение пальцев руки (кроме большого) отвечают три мышцы: глубокий и поверхностный сгибатели пальцев обеспечивают их сгибание, а разгибатель пальцев — разгибание (рис. 7.1). Глубокий сгибатель пальцев прикрепляется к дистальным фалангам и обеспечивает сгибание в проксимальных и дистальных межфаланговых суставах, а поверхностный сгибатель пальцев — к средним фалангам и выполняет сгибание только в проксимальных межфаланговых суставах. Кроме того, обе мышцы участвуют в сгибании самих пальцев (в пястно-фаланговых суставах), а также всей кисти. Разгибатель пальцев разделяется на четыре сухожилия, которые подходят к каждому из четырех пальцев и в месте прикрепления делятся на три пучка, образуя так называемое сухожильное растяжение: центральный пучок прикрепляется к средней фаланге, а два боковых (в которые дополнительно вплетаются сухожилия собственных мышц кисти) — к дистальной фаланге.
Прикрепление мышцы — дистальная точка, в которой мышца соединяется с костью.
Сухожильное растяжение — расположение сухожильных пучков на тыльной стороне пальца.
Удивительную подвижность большого пальца кисти обеспечивают восемь мышц. Длинный и короткий разгибатели большого пальца, короткая мышца, отводящая большой палец, и длинный сгибатель большого пальца начинаются на предплечье. У основания большого пальца, между длинным и коротким его разгибателями, находится углубление — так называемая анатомическая табакерка. Ее клиническое значение состоит в том, что на дне ее лежит ладьевидная кость, поэтому боль при надавливании на эту область часто указывает на перелом ладьевидной кости. Короткий сгибатель большого пальца, мышца, противопоставляющая большой палец, и мышца, приводящая большой палец, начинаются на кисти и образуют мягкотканное возвышение большого пальца.
Анатомическая табакерка — углубление с тыльной стороны кисти у основания большого пальца, образованное сухожилиями длинного и короткого разгибателей большого пальца.
Возвышение большого пальца — возвышение на ладони, образованное собственными мышцами кисти, которые действуют на большой палец (короткий сгибатель большого пальца, мышца, противопоставляющая большой палец, и мышца, приводящая большой палец).
Руки человека менялись в ходе эволюции благодаря трудовой деятельности. Движения пальцев и моторика рук позволяют нам выполнять самые разнообразные, в том числе крайне сложные действия. Нарушения в одном из составляющих элементов руки может повлечь за собой физическую недееспособность.
В статье мы подробно рассмотрим строение кисти руки человека с названиями костей, мышечный, связочный аппарат, а также функции кисти.
Кости кисти руки
Анатомия кисти руки человека — объемный комплексный раздел, который включает в себя скелет и устройство отделов кисти. Кисть руки состоит из 27 мелких косточек, которые распределяют на себе остальные ткани — связки, мышцы и кожу, обеспечивают кисти гибкость.

Скелет кисти руки (на латыни manus) поделен на три отдела — запястье, пясть и фаланги пальцев. Подробно рассмотрим сколько костей в кисти и сколько фаланг на большом пальце.
Рассмотрим, что такое запястье и где находится. Запястье — основа скелетной системы кисти, представляющая собой структуру из 8 сгруппированных косточек, объединенных между собой связками. Все косточки губчатые и обладают неправильной формой, состоят из трех отделов — основания, тела и головки.
Косточки запястья расположены в два ряда:
- Ладьевидная, полулунная, трехгранная соединены между собой неподвижным суставом и гороховидной косточкой — образуют проксимальный ряд костяшек пальцев кисти. Этот ряд обращен в сторону предплечья, объединяет лучевую кость с поверхностной частью лучезапястного сустава.
- Трапециевидная, многоугольная, крючковидная и головчатая — образуют второй ряд, дистально соединяются с пястью.
Кости запястья лежат в разных плоскостях — ладонная часть вогнута внутрь, напоминает лодочку. Тыльная сторона запястья образует выпуклую суставную поверхность. Дистальный ряд соединяется с проксимальным при помощи сустава неправильной формы.
Свободное костное пространство заполнено кровеносными сосудами, нервами, соединительной и хрящевой тканью. Косточки запястья практически не двигаются относительно друг друга. Вращение кистью обеспечивает сустав, расположенный между лучевой и запястной костями.
Фото запястья рук представлено ниже.
Пясть – часть кисти между запястьем и пальцами руки, состоящая из 5 продолговатых трубчатых костей. Пясть включает в себя сесамовидные и пястные кости. Пястная косточка первого пальца массивная и короче остальных. Самая длинная — вторая пястная косточка. Остальные кости к краю кисти уменьшаются в длине.
Все пястные кости имеют основание — соединяется неподвижным суставом с запястьем, тело и головку полушаровидной формы, которая подвижными суставами соединяется с фалангами пальцев. Седловидную форму имеют первая и пятая пястные кости, остальные — плоские суставные поверхности.
Сесамовидные кости расположены в глубине сухожилий между проксимальной фалангой большого пальца и его пястной костью. Сесамовидные кости увеличивают плечо силы прикрепленных к ним мышц.
Как устроена рука человека
Как устроены мышцы плеча человека
Как устроен плечевой сустав у человека
Кисть человека включает в себя костяшки пальцев и ногтевые фаланги — состоящие из основы, проксимального и дистального конца, на котором расположена ногтевая бугристость.
Фаланги пальцев — небольшие удлиненные косточки, в средней своей части полуцилиндрической формы. Плоская часть направлена на сторону ладони, выпуклая — на тыльную сторону. Пальцы состоят из 3 фаланг — дистальная, проксимальная и средняя. Большой не имеет средней фаланги, состоит только из 2 фаланг. Дистальные фаланги пальцев рук самые маленькие, проксимальные — длинные.
Справка! На пальцах человека нет мышц. Сухожилия кисти соединяются с мышечными тканями, расположенными в ладонях и предплечьях, тянут и управляют пальцами, как марионетками.
Фаланги соединяются с помощью подвижных блоковидных суставов, которые осуществляют сгибание, разгибание и вращение пальцев. Все суставы кисти имеют прочные суставные капсулы. Сустав большого пальца седловидной формы обеспечивает только разгибание и сгибание.
Суставы и связки
Связочный аппарат скрепляет все косточки кисти вместе и представлен связками:
- межсуставными,
- коллатеральными,
- ладонными,
- тыльными.
Строение ладони и большого пальца устроено так, что связки и сухожилия ладонной стороны развиты сильнее, чем тыльные. Тыльные соединяют кости запястья между собой и с пястными костями, удерживают суставы в физиологической норме во время движения, защищают от травм, придают упругость, гибкость кисти руки.
Межкостные связки расположены между отдельными костями на латеральной, медиальной, тыльной и ладонной поверхностях запястья. Большее число связок прикреплено к головчатой кости. Боковая лучевая и локтевая, тыльная и ладонная лучезапястная, а также межзапястные связки удерживают лучезапястный сустав от чрезмерных движений.
Особая связка — удерживатель сгибателей, расположенная на лучевой и локтевой стороне ладонной поверхности, закрывает канал запястья, через который проходят сухожилия сгибателей пальцев, сосуды и срединный нерв.
Связки кисти руки расположены в разном направлении — дугообразно, поперечно и радиально, создают толстый фиброзный слой. Прочность и эластичность связкам обеспечивают плотные волокна соединительной ткани. При повышенном физическом усилии связки кисти могут подвергнуться растяжению, но разрывы происходят редко.
Что входит в состав опорно-двигательной системы
Как устроена нога человека
Суставы кисти:
- Среднезапястный сустав — соединяет верхний и нижний ряды косточек запястья, формируя отдельную капсулу. Поверхность сустава имеет неправильную форму. Полулунная кость имеет важное значение оси в этой структуре — вокруг нее совершаются ограниченные движения, стабильность обеспечивают связки.
- Лучезапястный сустав — имеет форму эллипса, образован лучевой костью и мелкими косточками первого проксимального ряда запястья — трехгранной, полулунной и ладьевидной, которые со стороны запястья покрыты сплошной гиалиновой пластиной, образуя единую суставную поверхность. Сустав укреплен со всех сторон связками, обеспечивает круговое вращение, сгибание и разгибание кисти.
- Запястно-пястные суставы — соединяют дистальный ряд костей запястья с основаниями пястных костей, имеют плоскую форму. Малоподвижны из-за хорошо развитых связок. Сустав большого пальца имеет седловидную форму — образован основанием первой пястной и многоугольной костью, совершает отведение, приведение, противопоставление, круговое и обратное движение. Большой палец противопоставлен всем остальным, благодаря этому возрастает объем хватательных движений кисти.
- Пястно-фаланговые суставы — образованы головками пястных костей и основаниями фаланг пальцев, имеют шаровидную форму и три перпендикулярных друг другу оси вращения, вокруг которых выполняется разгибание и сгибание, отведение и приведение, а также круговые движения. Суставы укреплены коллатеральными связками, расположенными по бокам, и удерживают фаланги пальцев. Ладонные связки, переплетаясь с волокнами глубокой поперечной связки, препятствуют расхождению в разные стороны головок пястных костей.
- Межфаланговые суставы — шаровидной формы с разгибательной и сгибательной функцией, соединяют косточки пальцев между собой, помогая удерживать предметы. На четвертых пальцах руки по два сустава, большой палец имеет один межфаланговый сустав, противопоставлен остальным, служит для прижимания к ладони и надежного удержания предметов, головка фаланги имеет блоковидную форму, посередине — вогнутость, основание следующей фаланги имеет две неглубокие, покрытые гиалиновым хрящом поверхности с центральным гребнем посередине.
Боковые коллатеральные связки и добавочные на ладонной поверхности укрепляют пястно-фаланговые и межфаланговые суставы. Эти суставы обладают самым большим объемом движений, остальные дополняют общую амплитуду подвижности в кисти.
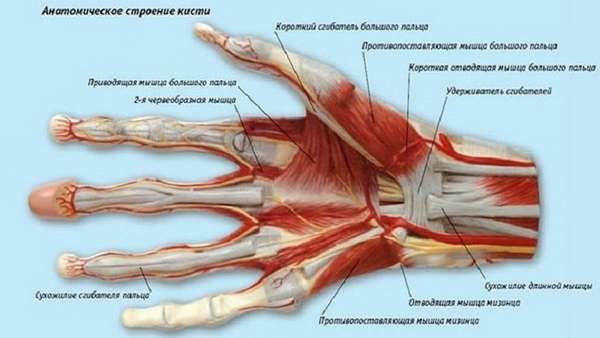
Мышцы
Мышечный аппарат кисти состоит из множества мелких мышц, которые крепятся к костям с помощью сухожилий и связок. Комплексная работа всех мышечных волокон обеспечивает точность и координацию движений пальцев. Травма одной из связок или мышц влечет за собой нарушение основных функций руки.
Мускулатура кисти включает три группы мышц:
- средняя — червеобразные мышцы, ладонные и тыльные межкостные мышцы. Участвуют в сгибании фаланг, приводят и разводят пальцы в стороны,
- мышцы большого пальца — образуют на кисти возвышение большого пальца. Различают: короткую мышцу, которая отводит большой палец, короткий сгибатель большого пальца, мышцу, противопоставляющую большой палец, и мышцу, приводящую большой палец,
- мышцы малого пальца — образует возвышение на внутренней стороне ладони. Короткая ладонная мышца, отводящая мизинец мышца, короткий сгибатель мизинца и мышца, противопоставляющая мизинец.
Сосуды и нервы
Кости, суставы, мышцы и связки рук обильно кровоснабжаются. Кровь насыщает ткани кисти кислородом, обеспечивает высокую подвижность, быструю регенерацию тканей.
Локтевая и лучевая артерии подходят с предплечья к кисти, затем спускаются через лучезапястный сустав на ладонь и тыльную сторону кисти, образуют глубокую и поверхностную дуги. На тыльной стороне вена расходится на четыре пястные артерии, а после каждая делится еще на две пальцевые артерии, которые проходят по пальцам к ногтям. Сети мелких капилляров снабжают кровью пальцы. Обильное разветвление сосудов защищают пальцы от обильной потери крови при повреждении руки.
Иннервация руки происходит благодаря локтевому, срединному и лучевому нервам, которые своим взаимным действием обеспечивают двигательные функции, тактильную и болевую чувствительность. Множество рецепторов нервов проходят через всю руку до подушечек пальцев, сокращают и расслабляют мышцы.
Справка! Нервные окончания на пальцах настолько чувствительны, что при порезе поверхностного слоя кожи листком бумаги, рецепторы резко реагируют на попадание воздуха и человек испытывает боль сильнее, чем от пореза ножом.
Повреждение срединного нерва затрудняет сгибание и разгибание кисти, а одновременная травма связок приводит к полной утрате двигательной функции. Сжатие или травма локтевого нерва приводит к утрате отведения и приведения пальцев, в особенности теряют чувствительность нижняя часть ладони и мизинец. Лучевой нерв в ответе за чувствительность тыльной стороны кисти и отведение большого пальца. При поврежденном лучевом нерве невозможно сжать ладонь в кулак и разжать руку.
Функции кисти
Интересно! Большое количество нервных окончаний расположены на кончиках пальцев, рецепторы обеспечивают тактильные, температурные и болевые ощущения. Люди с нарушением зрения тактильно и сенсорно воспринимают мир через пальцы.
Слаженная работа подвижных соединений костей кисти, связочный и мышечный аппарат, снабженные нервами и кровеносными сосудами позволяют человеку выполнять множество разных действий.
Основные функции:
- Захват и перемещение предметов. Основные виды захватов — шаровой, клочковой, плоскостной, цилиндрический, межпальцевый и щипковый.
- Жестикуляционная — участие в выражении эмоций. Человек использует жестикуляцию для эмоционального и точного объяснения своей точки зрения, жестами пользуются глухонемые люди для общения.
- Осязательная — познание окружающего мира. Тактильное осязание позволяет различать форму, размер, вес, консистенцию, температуру, расположение предметов.
Заключение
Мы рассмотрели строение и функции кисти руки и убедились в универсальности этой части скелета, играющей огромную роль в познании окружающего мира, позволяющей человеку совершать много различных точных механических действий.
Кисти — хрупкие части руки, которые необходимо беречь. В случае повреждения кисти, проявления болевого синдрома, потери чувствительности нужно обратиться к врачу и пройти диагностику. Своевременное обращение за помощью исключит воспалительные процессы, потерю трудоспособности.
Из всех травм руки – вывих фаланг пальцев одна из самых распространенных. И чаще всего травмируется большой палец руки.
Падение в общественном транспорте при резком торможении, столкновение на игровом поле, можно поскользнуться и упасть на улице – это далеко не полный список ситуаций, при которых можно получить травму руки.
Предусмотреть и предотвратить такое происшествие невозможно, но обязательно нужно иметь представление о видах повреждений, и о тех мерах, которые необходимо принять, чтобы травма впоследствии не стала причиной инвалидности.
Переломы диафиза основной фаланги
Линия перелома поперечная, косая или спиралевидная. Смещение отломков характеризуется типичным углом, открытым дорсально. Межкостные мышцы благодаря поперечным волокнам сухожильно апоневротического растяжения сгибают проксимальный отломок, а косые волокна этих же мышц и сухожилие разгибателя пальца содействуют разгибанию дистального отломка. Если же это смещение не будет устранено, то сгибание пальца ограничивается до размеров, равных углу между отломками. Сухожилия мышц-сгибателей бывают прижатыми и часто прирастают к выпуклым костным концам. В таких случаях ограничивается не только сгибание, но также активное и пассивное разгибание. Блокирование сухожилий затрудняет отчасти движения остальных пальцев. Вот почему при неправильном лечении перелома основной фаланги возникает значительное нарушение хватательной способности руки.
При косых и спиралевидных переломах нередко наблюдаются смещения по длине. Иногда отломки могут быть смещены и по оси. Если эту деформацию не устранить, то при сгибании направление пальца становится неправильным. Он перекрещивает какой-либо из других пальцев и мешает захватыванию.
При переломах без смещения отломков соответствующий палец иммобилизуют в физиологическом положении гипсовой или алюминиевой шиной, прикрепленной к пальцу полосками лейкопластыря. Обезболивания не требуется. Шину снимают через 15 дней. После этого можно разрешить активные движения, не перегружая палец. Таким образом, функция восстанавливается быстро. Когда устанавливается смещение отломков, поступают следующим образом: в место перелома вводят не больше 2-3 мл 1-2% новокаинового раствора.
Смещение отломков устраняют вытягиванием и сгибанием межфалангового сустава до 90° при одновременном умеренном надавливании с ладонной стороны в области перелома. Иммобилизуют лучезапястный сустав и суставы соответствующего пальца в функциональном положении.
Техника иммобилизации заключается в следующем. Прежде всего накладывают гипсовую шину с тыльной стороны, достигающую головок пястных костей. Эту шину фиксируют циркулярным гипсовым бинтом. После этого на ладонную поверхность руки накладывают гипсовую или алюминиевую шину, достигающую конца пальца. Ее моделируют соответствующим образом. Необходимо помнить, что не палец должен прилаживаться к шине, а шина к пальцу, поэтому она должна быть гибкой. Существенным при моделировании шины является ее легкое прижатие к месту перелома, так чтобы она противопоставлялась смещению отломков. При проволочных шинах Белера отсутствует возможность создания солидной опоры основным фалангам с ладонной стороны, вследствие чего их применение ограничивается. Для того чтобы создать устойчивость, продолжают шину с кончика пальца в обратном направлении и фиксируют ее опять к гипсу. Таким образом получается эллипсовидный обруч, придающий большую устойчивость.
Длительность иммобилизации при переломах основной фаланги должна быть не меньше 25-30 дней. Во время иммобилизации необходим специальный уход для избежания отека и затвердения руки. Больному рекомендуют полные движения остальными пальцами и всей рукой.
При застарелых и запущенных переломах основной фаланги показано оперативное лечение. Делают боковой разрез. Сухожилия сгибателей освобождают от спаек. Производят остеотомию. Отломки сопоставляют и, если необходимо, производят остеосинтез двумя спицами Киршнера или вводят нежный костный трансплантат. После этого сухожилия изолируют от кости пересадкой паратенония, взятого из области трехглавой мышцы плеча. На стороне, противоположной разрезу, паратеноний фиксируют двумя нежными снимаемыми швами через кожу. Накладывают гипсовую или алюминиевую шину. После 12-15 дней позволяют больным делать движения в межфаланговых суставах.
Кисть и стопа человека как результат эволюции
Наши далекие предки были вегетарианцами. Мясо не входило в их рацион. Пища была низкокалорийной, поэтому все время они проводили на деревьях, добывая пропитание в виде листьев, молодых побегов, цветков и плодов. Пальцы рук и ног были длинными, с хорошо развитым хватательным рефлексом, благодаря которому они удерживались на ветках и ловко взбирались по стволам. Однако пальцы оставались малоподвижными в горизонтальной проекции. Ладони и ступни плохо раскрывались в плоскость с широко раздвинутыми пальцами. Угол раскрытия не превышал 10-12°.
На определенном этапе один из приматов попробовал мясо и обнаружил, что эта пища значительно питательнее. У него вдруг появилось время для того, чтобы рассмотреть окружающий его мир. Он поделился открытием с собратьями. Наши предки стали плотоядными и спустились с деревьев на землю и поднялись на ноги.
Однако мясо надо было разделывать. Тогда человек изобрел рубило. Модифицированные варианты рубила человек активно использует и сегодня. В процессе изготовления этого инструмента и работы с ним у людей начали меняться пальцы. На руках они стали подвижными, активными и сильными, а на ногах укоротились и потеряли подвижность.
К доисторическим временам пальцы рук и ног человека обрели практически современный вид. Угол раскрытия пальцев у ладони и на ступне достиг 90°. Люди научились совершать сложные манипуляции, играть на музыкальных инструментах, рисовать, чертить, заниматься цирковым искусством и спортом. Все эти занятия отражались на формировании скелетной основы пальцев.
Ступни и ладони стали подвижными, они не ломаются при совершении разворотных и выворотных движений, выгибания и кручения. Пальцами рук и ног современный человек может давить, открывать, разрывать, надрезать и совершать прочие сложные манипуляции.
Диафизарные переломы средней фаланги
Линия перелома и смещение отломков такие, как и при переломах основной фаланги. Нередко, однако, угол между отломками открыт в волярную сторону. Смещение отломков зависит от того, как расположена линия перелома: проксимально или дистально от места прикрепления поверхностного сгибателя пальцев. В первом случае под действием этой мышцы дистальный отломок сгибается, а проксимальный разгибается под действием разгибателя. Получается смещение по ширине и под углом, причем угол открыт в волярную сторону. Во втором случае смещение проксимального отломка происходит волярно под действием поверхностного сгибателя, чей тонус преобладает над тонусом разгибателя. Получается угол, открытый в тыльную сторону.
При неправильном сращении функция пальца ограничивается не меньше, чем при переломе основной фаланги, особенно если угол между отломками открыт в волярную сторону. В таком случае оперативной коррекции не требуется.
Лечение перелома средней фаланги такое же, как и лечение основной фаланги. Если отломки образуют угол, открытый в волярную сторону, то первый межфаланговый сустав должен быть иммобилизован в более выпрямленном положении (15-20° флексии) для того, чтобы уменьшить действие мышцы-разгибателя на проксимальный отломок. Срок иммобилизации составляет три недели.
Лечение
Но можно оказать человеку первую помощь:
- нужно постараться зафиксировать травмированную конечность с помощью косынки или ремня;
- если боли невыносимые, нужно дать обезболивающее средство;
- надо приложить к месту ушиба лед или что-то холодное, что есть под рукой, например, пакет с замороженными продуктами;
- освободить травмированную руку от часов, браслетов и колец;
- как можно быстрее доставить больного в больницу или травматологический пункт.
Под местным наркозом врач вправит сустав и наложит гипсовую повязку или лонгету.
В случае защемления мягких тканей или сухожилий между костей, входящих в сустав, или повреждения кожных покровов, наличия порванных сухожилий и перелома, а также если травма застарелая и успел образоваться ложный сустав – придется делать операцию.
После восстановления сустава, сшивания связок и мягких тканей, так же как и в случае с не осложненной закрытой травмой, накладывается гипс на 2–4 недели.
Перелом ногтевой фаланги
Прижатие или удар по ногтевой части пальца часто вызывает поперечный перелом или раздробление ногтевой пластинки третьей фаланги. В подногтевом ложе образуется гематома, вызывающая сильные боли. Диагноз уточняют рентгенограммой. Для уменьшения болей и предотвращения инфекции необходима маленькая трепанация ногтя и эвакуация собранной крови.
Другого лечения, кроме небольшой перевязки и относительной фиксации полосками липкого пластыря, не требуется. Через 10-15 дней боли исчезают, и больной может работать, несмотря на то что на рентгенограмме долгое время видна линия перелома. Только при тяжелом размозжении конца пальца лучше всего устранить небольшой дистальный фрагмент.
Тяжелые размозжения дистальной части пальца часто приводят к косым, поперечным, продольным и раздробленным переломам в средней или проксимальной трети фаланги. Лечение сводится к иммобилизации пальца в функциональном положении, гипсовой, алюминиевой или пластмассовой шиной. Отломки сопоставляют, насколько это возможно. Прогноз перелома в отдельных случаях зависит главным образом от успешного закрытия раны и от предотвращения инфекции.
Отрыв небольшого треугольного отломка из ногтевой фаланги наблюдается часто при вырывании разгибателя. Значительно реже подобным образом может быть оторван отломок вместе с сухожилием сгибателя. Неотложное оперативное восстановление в этих случаях дает лучшие результаты, чем бескровное лечение иммобилизацией при гиперэкстензии третьей фаланги.
Анатомия
Дистальные фаланги наиболее короткие, проксимальные – наиболее длинные.
Каждая фаланга имеет тело, а также проксимальный и дистальный конец. Для сочленения с соседними костями фаланги имеют суставные поверхности (хрящи).
Эпифизарные переломы фаланг
Эти виды переломов обыкновенно бывают внутрисуставными. От основной фаланги чаще всего отламывается волярный или дорсальный треугольный отломок различной величины. Если разрушена значительная часть суставной поверхности, наступает соответствующий неполный вывих фаланги в дорсальном или полярном направлении. В области головки фаланги могут возникать поперечные или косые переломы. В первом случае отломок смещается дорсально вместе со следующей фалангой. Деформация напоминает дорсальный вывих. Во втором случае отделенный от головки фаланги треугольный отломок поворачивается и смещается в проксимальном направлении. Ногтевая фаланга пальца отводится в сторону. Иногда наблюдается неправильный перелом с множеством отломков.
Когда нет значительных смещений отломков, палец фиксируют на 10-12 дней в функциональном положении. После этого разрешают нерезкие активные движения. При боковом отведении без значительного смещения отломков производят иммобилизацию на 15 дней с определенной гиперкоррекцией деформации. Дорсально смещенную головку фаланги вправляют способом, напоминающим вправление межфаланговых вывихов. При значительном смещении отломков и неуспешной репозиции требуется оперативное лечение. В отдельных случаях при переломах с несколькими отломками можно добиться удовлетворительного сопоставления способом прямого вытяжения через головку следующей фаланги.
Прогноз внутрисуставных переломов фаланг сомнителен в отношении функции пальца. Чаще всего развивается тугоподвижность сустава. Иногда наблюдаются затянувшиеся болезненные отеки, мешающие функции всей руки, деформации пальцев.
Реабилитация травмированной руки
После того как гипсовая повязка будет снята, необходимо приступить к восстановлению функций сустава. Для этого врач назначает лечебную гимнастику. Этим ни в коем случае не следует пренебрегать. С целью облегчения процесса реабилитации могут назначаться физиотерапевтические процедуры и массаж.
При соблюдении всех рекомендаций работоспособность можно восстановить примерно через 30–45 дней.
Очень важно как можно скорее обратиться к врачу и приступить к лечению. Только в этом случае может наступить полное излечение без таких неприятных осложнений, как контрактура или образование ложного сустава, а это вызывает ограничение подвижности поврежденной конечности.
Открытые переломы фаланг
Они встречаются часто и составляют примерно 50% всех переломов в этой области. Особенно часты открытые переломы фаланг и больше всего ногтевых фаланг первых трех пальцев.
Зачастую, однако, речь идет о тяжелых ранениях вследствие промышленных и других травм. При них переломы, как правило, множественные, с большим смешением отломков. Смешение отломков может быть в самые различные направления, что зависит от направления действующей силы. Нередко мягкие ткани размозжены, а кожа в области перелома неправильно разорвана или вырвана. Все это требует специальных условий при лечении.
Прежде всего больные должны быть стационированы. Сразу же необходимо начать лечение антибиотиками. Обработка ран, которая состоит в тщательном механическом очищении и устранении некротических тканей, проводится хирургом в стерильной операционной. Костные отломки сопоставляют и иммобилизуют. Часто в этих случаях показан остеосинтез с перекрещивающимися спицами Киршнера. После этого основной проблемой остается зашивание раны. Если имеется дефект кожи, то можно применить различные способы кожной пластики.
Легкие случаи без обширных поражений мягких тканей не создают затруднений при лечении. После соответствующей первичной хирургической обработки рану зашивают и дальнейшее лечение проводят, как и при закрытых переломах, добавляя в течение нескольких дней антибиотики.
После операции необходимо уделять особенное внимание предотвращению нарушения кровоснабжения, отеку тканей. Положение руки должно быть непременно высоким. С первых же дней после травмы больным рекомендуют не прекращать активные движения неиммобилизованными пальцами, плечевым и локтевым суставами, а движения ранеными пальцами начинать как можно раньше.
Информация, представленная в данной статье, предназначена исключительно для ознакомления и не может заменить профессиональную консультацию и квалифицированную медицинскую помощь. При малейшем подозрении на перелом фаланги пальца, обязательно проконсультируйтесь с врачом!
Первая помощь
После травмы для госпитализации пострадавшего в больницу следует незамедлительно вызвать бригаду скорой помощи. До приезда медиков поврежденной ноге необходимо придать возвышенное положение при помощи одеяла, одежды или других подручных приспособлений. На стопу для снижения отека, устранения болевых ощущений, уменьшения подкожного кровотечения можно положить пластиковый пакет со льдом. Пострадавшему для облегчения болевого синдрома допускается принять препарат из группы ненаркотических анальгетиков (темпалгин, пенталгин, анальгин) или негормональных противовоспалительных средств (ибупрофен, кеторал, нимесулид).
В случае невозможности вызвать карету скорой помощи больного самостоятельно доставляют в лечебное учреждение. Перед транспортировкой при открытом переломе обрабатывают рану антисептическими растворами (перекись водорода, йод) и накладывают стерильную повязку. Поврежденный большой палец следует обездвижить посредством импровизированной шины. Ее можно сделать из двух карандашей, палочек или полосок картона, которые прибинтовывают к боковым сторонам пальца. Такой фиксатор не позволит сместиться поврежденным костям во время транспортировки и повредить окружающие ткани. Пострадавшего доставляют в травмпункт в положении сидя или лежа с приподнятой ногой.
Осложнения
Если не лечить перелом пальца, могут развиться следующие последствия:
- утрата функции захвата и удерживания предмета;
- артрит или артроз;
- суставная тугоподвижность;
- образование костной мозоли или ложного сустава;
- деформация пальца;
- слабость сухожилий.
Открытые раны при переломах пальцев верхних конечностей опасны попаданием патогенных микроорганизмов — стрептококков, стафилококков, синегнойной палочки. Смертельно опасным инфицированием считается заражение столбнячной палочкой. Любой вид инфекции может спровоцировать некроз мягких тканей, развитие сепсиса или гангрены.
Симптомы
Перелом пальца стопы характеризуется двумя типами симптомов — абсолютными и относительными. Абсолютные признаки указывают на перелом наиболее четко. Относительные же симптомы только указывают на наличие травмы, при которой перелом может как присутствовать, так и отсутствовать.
Относительные признаки перелома:
- болевой синдром;
- отечность на поврежденной конечности;
- гематома;
- нарушенная функциональность пальца.
Симптоматика более выражена, если травмирована основная пальцевая фаланга. Если сломан большой палец, то отечность и кровоизлияние, как правило, более заметны.
Абсолютные признаки перелома:
- патологическая подвижность травмированной конечности;
- неестественная позиция пальца;
- хрустящий звук при сдавливании травмированной области.
Читайте также:


