Связочный аппарат матки болит
Беременность — приятный, но сложный период для организма женщины. Она редко протекает без единой жалобы. Лишний вес и боли в ногах, отеки, ломота в суставах, тошнота — частые спутники этого состояния. Но самой распространенной жалобой остается ощущение дискомфорта, боли в области живота.

Болезненные ощущения в области живота, поясницы или ног могут беспокоить беременную женщину на любом сроке. Но в зависимости от триместра и происходящих в организме процессов причины будут разные.
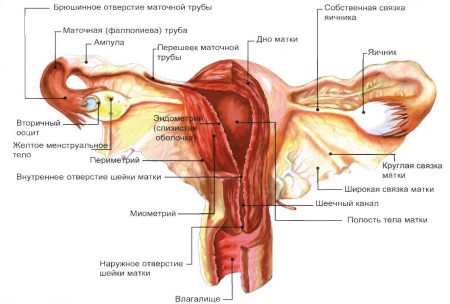
Анатомия связочного аппарата матки
Матка внутри живота находится в подвешенном состоянии. Спереди и сзади ее покрывает брюшина, которая продолжается до боковых стенок таза. В этом месте происходит прикрепление листков брюшины, а сами они носят название широкой связки матки.
Но одних лишь широких связок недостаточно для удержания матки в нужном положении. Справиться с этой задачей им помогают круглые маточные связки. Эти образования представляют собой фиброзные тяжи, которые залегают между слоями брюшины, внутри широких маточных связок. Они имеют округлую форму, с чем и связано название.
В состав тяжей входит не только соединительная ткань, но и мышечные волокна. Такое строение позволяет им растягиваться и сокращаться при необходимости.
Расположение круглых связок отличается от широких. Они направлены не к боковым стенкам таза, а к передне-нижней части живота. Внизу круглые маточные связки проникают в паховые каналы и заканчиваются в области половых губ. Лонное сочленение они огибают.
Существуют еще и кардинальные маточные связки, в их состав входят соединительная ткань и мышечные волокна. Но их роль в поддержании матки значительно меньше, чем у круглых связок. Задачей кардинальных связок является удерживание матки в центральном положении.
Симптомы напряжения связочного аппарата матки
При растяжении или сокращении круглой связки матки беременная женщина будет испытывать разные ощущения. И жалобы ее тоже будут отличаться. Чаще всего изменения в связочном аппарате матки будут проявляться:
- Тупыми, ноющими болями внизу живота. Обычно они возникают при растяжении круглых связок. Могут напоминать боли при менструации. У беременной женщины возникает ощущение, будто тянет живот.
- Внезапной колющей болью. Она появляется при резких движениях тела, когда увеличенная матка сильно смещается и тянет фиброзные тяжи. Проходит быстро после изменения положения.
- Болями, похожими на схватки. Они возникают из-за сокращения круглой связки матки в ответ на сильное растяжение. Часто тоже связаны с резкими движениями, кратковременные и в отличие от обычных схваток нерегулярные.
При растяжении связочного аппарата боль может возникать в паху, между ног, отдавать в бедро. Это связано с расположением фиброзно-мышечных тяжей. Чаще беременных женщин беспокоят боли в правом боку и ноге, но могут встречаться и слева, и внизу с обеих сторон.

На этом сроке матка только начинается увеличиваться. Но беременность запускает процесс перестройки организма, смещается центр тяжести тела. Возникают ноющие боли в поясничном отделе, которые ощущается и внизу живота.
Растягиваются маточные связки, что может сопровождаться ноющими или колющими болями внизу живота, в боку или в верхней части ног.
Гормональные изменения в организме затрагивают и пищеварительную систему. Могут возникнуть вздутие кишечника и неприятные ощущения в нем.
На сроке 3—6 месяцев матка беременной женщины растет интенсивно. Нагрузка на поддерживающий ее связочный аппарат возрастает. Его постоянное растяжение и напряжение все чаще сопровождается болями внизу и в боковых областях живота.
Начиная с конца второго триместра возможно ощущение тренировочных схваток. Обычно они безболезненны, но иногда возникает дискомфорт, особенно при повышенной тревожности будущей мамы.
С 6-го по 9-й месяц живот значительно увеличивается. Для его поддержки требуются усилия со стороны маточных связок, мышц и кожи. Обычно к этому сроку они адаптируются к постоянно возрастающей нагрузке и растягиваются без особых болезненных ощущений. Но при резком наборе веса или увеличении объема опять появятся жалобы на боли внизу живота.
Живот при беременности поддерживается тремя парными маточными связками.
Помощь при болях в животе

Если живот при беременности тянет или начинает болеть, то независимо от характера и продолжительности боли нужно показаться врачу. Только он может определить, являются ли эти ощущения следствием беременности, физиологическими по своей сути или же они симптом нового заболевания, проявление осложнений.
Причины патологических болей в животе
Такой симптом могут вызывать многие болезни и все они опасны для здоровья женщины и плода. Основные болезни, симптомы и направления лечения приведены в таблице:
Выкидыш, преждевременные роды
Острая, схваткообразная боль внизу живота и в спине, кровянистые выделения из половых путей
Резкая боль в животе, обычно с одной стороны, кровянистые выделения, происходит на раннем сроке
Озноб, повышение температуры, учащенное мочеиспускание, боль в верхней части ног, пояснице
Консультация врача, госпитализация в урологическое отделение
Кисты связочного аппарата
Боли в животе, паховой области, бедре, между ног, опухолевидные выпячивания половых губ.
Опухоли круглой связки
Усиление болей по мере прогрессирования беременности

Изредка в круглой связке возникает киста – округлое образование, заполненное жидкостью. Называется она кистой Нака – по имени ученого, впервые описавшего это заболевание. Причиной образования кисты Нака является нарушения развития структур круглой связки. Обычно – в 90% случаев — кисты возникают справа, этим же и объясняются боли с этой стороны при беременности.
На фоне беременности киста Нака проявляет себя постоянными или периодическими болями по ходу фиброзного тяжа, выпячиванием в области половой губы.
Ее часто путают с паховой или бедренной грыжей, увеличенным лимфоузлом, доброкачественными и злокачественными опухолями, расширением сосудов.
Точный диагноз устанавливается при проведении ультразвукового исследования или магнитно-резонансной томографии.
В этой области могут возникать как доброкачественные (фибромиомы, лейомиомы), так и злокачественные (саркомы) опухоли. Саркомы связочного аппарата развиваются крайне редко. Беременность может служить пусковым фактором роста опухолей. Как и в случае кисты, их лечение только оперативное удаление.
Диагностика
Диагноз растяжения круглой связки устанавливается после осмотра гинекологом. Если не обнаруживается других изменений, а в лабораторных и инструментальных исследованиях все в пределах нормы, этот диагноз наиболее вероятный.
Лечение
Лекарственные средства во время беременности практически не назначаются. В случае сильной, длительной боли или плохой ее переносимости возможно назначение спазмолитических препаратов — таблетки или свечи Но-шпы, Папаверина, Вибуркол в свечах.
Из анальгетиков во время беременности разрешается использовать Парацетамол, как наиболее безопасный препарат. Но методом выбора остается немедикаментозное лечение:
- Изменение положения тела. При появлении боли нужно сесть или прилечь, часто состояние облегчается в позе на четвереньках.
- Использование специальных подушек для беременных. Подкладывание подушки под поясницу или бок, между ног способно уменьшить давление живота и растяжение связочного аппарата матки.
- Теплые ванна и душ. Негорячая вода — отличный спазмолитик и анальгетик. Но важно помнить, что злоупотреблять ваннами при беременности не стоит из-за риска инфекции.
- Занятия йогой для беременных. Дозированные, легкие физические упражнения при беременности позволяют подготовить связочный аппарат матки к возрастающей нагрузке.
- Дородовый бандаж. Специальный бандаж становится для живота беременной женщины дополнительной поддержкой.
В большинстве случаев немедикаментозные методы позволяют справиться с болезненными ощущениями при беременности. Если же они неэффективны, к болям присоединяется озноб, повышение температуры, выделения из половых путей или резкое головокружение, обращение к врачу должно быть немедленным.
После рождения ребенка круглые маточные связки сокращаются, и болезненные ощущения в животе и пояснице самостоятельно исчезают.
Боль в круглой связке обычно острая и возникает в брюшной полости либо на уровне верхней части бедра. Некоторые женщины также могут испытывать отдающие боли в область таза или паха. Этот тип боли чаще встречается с правой стороны, потому что матка обычно поворачивается вправо по мере течения беременности.
Обычно будущие мамы начинают страдать от этой проблемы во время второго триместра, и зачастую она длится до родов. Боль в круглой связке может доставлять сильный дискомфорт, но это является нормальным и распространенным явлением.
Причины боли
Матка обычно имеет грушевидную форму. А по сторонам у нее проходят две полоски фиброзно-мышечной ткани длиной 10-12 см, которые заканчиваются в паху. Это и есть две круглые связки, функция которых заключается в поддержании матки во время беременности.
Связки напоминают мышцы, за исключением того факта, что их расслабление и сокращение происходит намного медленнее. Так как круглые связки матки сильно растягиваются в период беременности, то становятся более уязвимыми к нагрузкам.1 Резкое или слабо контролируемое движение, такое как быстрое приседание или попытка встать, кашель, смех и т. д., может создать дополнительное напряжения и давления на них при беременности. Активность в течение длительного времени, например, слишком продолжительная ходьба также может вызвать эту проблему.
Резкое сокращение круглой связки является основной причиной боли в ней. Однако в большинстве случаев она исчезает в течение нескольких секунд.
Боль в круглой связке доставляет дискомфорт, но в большинстве случаев она терпима и контролируема. Обычно ощущается как внезапный и резкий спазм в животе. Чаще возникает справа, но может также быть по обе стороны тела. Каждый приступ боли обычно длится не более нескольких секунд.
Часто схожую боль могут создавать другие состояния, связанные с позвоночником или опорно-двигательным аппаратом. Также за нее можно принять аппендицит, спазмы в животе из-за запоров, кисту яичника и другие новообразования. 2
Симптомы напряжения связочного аппарата матки
При растяжении или сокращении круглой связки матки беременная женщина будет испытывать разные ощущения. И жалобы ее тоже будут отличаться. Чаще всего изменения в связочном аппарате матки будут проявляться:
- Тупыми, ноющими болями внизу живота. Обычно они возникают при растяжении круглых связок. Могут напоминать боли при менструации. У беременной женщины возникает ощущение, будто тянет живот.
- Внезапной колющей болью. Она появляется при резких движениях тела, когда увеличенная матка сильно смещается и тянет фиброзные тяжи. Проходит быстро после изменения положения.
- Болями, похожими на схватки. Они возникают из-за сокращения круглой связки матки в ответ на сильное растяжение. Часто тоже связаны с резкими движениями, кратковременные и в отличие от обычных схваток нерегулярные.
При растяжении связочного аппарата боль может возникать в паху, между ног, отдавать в бедро. Это связано с расположением фиброзно-мышечных тяжей. Чаще беременных женщин беспокоят боли в правом боку и ноге, но могут встречаться и слева, и внизу с обеих сторон.
На этом сроке матка только начинается увеличиваться. Но беременность запускает процесс перестройки организма, смещается центр тяжести тела. Возникают ноющие боли в поясничном отделе, которые ощущается и внизу живота.
Растягиваются маточные связки, что может сопровождаться ноющими или колющими болями внизу живота, в боку или в верхней части ног.
Гормональные изменения в организме затрагивают и пищеварительную систему. Могут возникнуть вздутие кишечника и неприятные ощущения в нем.
На сроке 3—6 месяцев матка беременной женщины растет интенсивно. Нагрузка на поддерживающий ее связочный аппарат возрастает. Его постоянное растяжение и напряжение все чаще сопровождается болями внизу и в боковых областях живота.
Начиная с конца второго триместра возможно ощущение тренировочных схваток. Обычно они безболезненны, но иногда возникает дискомфорт, особенно при повышенной тревожности будущей мамы.
С 6-го по 9-й месяц живот значительно увеличивается. Для его поддержки требуются усилия со стороны маточных связок, мышц и кожи. Обычно к этому сроку они адаптируются к постоянно возрастающей нагрузке и растягиваются без особых болезненных ощущений. Но при резком наборе веса или увеличении объема опять появятся жалобы на боли внизу живота.
Живот при беременности поддерживается тремя парными маточными связками.
Когда нужно к врачу?
Колющая, острая боль в круглой связке исчезает, как только женщина меняет свое положение. Но если состояние не проходит, сопровождается сильной болью в животе или другими серьезными симптомами, следует обратиться в неотложную медицинскую помощь. Это может предполагать опасную акушерскую проблему, такую как тяжелая преэклампсия, отслойка плаценты, преждевременные роды или другую, которая напрямую не связана с беременностью, например, аппендицит.
Немедленно обратитесь к врачу, если вы испытываете тупые болезненные ощущения в животе или прерывистую боль, сопровождаемую:
- Спазмами, сильной болью, длительными сокращениями (четыре или более схваток за час, даже если они не болезненны).
- Болью в нижней части спины, особенно если женщина никогда не испытывала ее во время беременности.
- Мазней, вагинальным кровотечением или изменением количества и типа выделений из влагалища.
- Тошнотой, рвотой, ознобом, лихорадкой или слабостью.
- Жжением или болью при мочеиспускании.
- Другими признаками опасности, включая ощущение давления в тазовой области, как если бы начинались роды.
Причины патологических болей в животе
Такой симптом могут вызывать многие болезни и все они опасны для здоровья женщины и плода. Основные болезни, симптомы и направления лечения приведены в таблице:
Изредка в круглой связке возникает киста – округлое образование, заполненное жидкостью. Называется она кистой Нака – по имени ученого, впервые описавшего это заболевание. Причиной образования кисты Нака является нарушения развития структур круглой связки. Обычно – в 90% случаев — кисты возникают справа, этим же и объясняются боли с этой стороны при беременности.
На фоне беременности киста Нака проявляет себя постоянными или периодическими болями по ходу фиброзного тяжа, выпячиванием в области половой губы.
Ее часто путают с паховой или бедренной грыжей, увеличенным лимфоузлом, доброкачественными и злокачественными опухолями, расширением сосудов.
Точный диагноз устанавливается при проведении ультразвукового исследования или магнитно-резонансной томографии.
В этой области могут возникать как доброкачественные (фибромиомы, лейомиомы), так и злокачественные (саркомы) опухоли. Саркомы связочного аппарата развиваются крайне редко. Беременность может служить пусковым фактором роста опухолей. Как и в случае кисты, их лечение только оперативное удаление.
Как облегчить боль в круглой связке?
Принимая теплую ванну, вы помогаете расслабить напряженные мышцы, уменьшаете отечность тканей и болезненность в области связок. Размещение теплого компресса на стороне ощущения боли также может помочь в облегчении.
Очевидно, что особенно активные беременные женщины более склонны к проявлению этой проблемы. Сократите дополнительную нагрузку, чтобы увидеть разницу. И как только вы почувствуете себя лучше, постепенно и неспешно возобновляйте свою деятельность, чтобы избежать повторения боли.
Будущим мамам, которые испытывают постоянную боль в круглой связке, обычно рекомендуется выполнять регулярные упражнения на растяжку.
Встаньте на колени и обопритесь руками об пол. Теперь опустите голову, руки выдвините вперед и держите таз в воздухе. Это наиболее распространенное упражнение, рекомендованное врачами для снижения интенсивности болезненных ощущений.
Кроме того, прежде чем создастся внезапная нагрузка на связку (например, при сильном кашле, чихании или даже смехе), предварительно согните бедра, чтобы поддержать матку и предотвратить растяжение круглой связки.
Не стойте или не сидите в течение длительного времени, поскольку это может оказать дополнительное давление на уже растянутые и уязвимые связки. Если работа требует от вас долго пребывать в положении сидя или стоя, настоятельно рекомендуется сделать несколько перерывов. Вы также можете обратиться к врачу за справкой, если руководство не дает вам возможности делать это из-за режима работы.
Встать на четвереньки, поддерживая вес тела коленями и руками. Широко расставьте пальцы по полу (указывая вперед). Теперь вдохните и округлите спину вверх, позволяя голове опуститься – это называется позой коровы. Затем выдохните, опуская живот вниз, а голову и взгляд подымая вверх, при этом натягивайте спину, чтобы растянуть связки – это поза кошки. Повторить несколько раз.
Многие беременные женщины с нетерпением ждут пренатальный (дородовой) массаж, который помогает облегчить несколько распространенных дискомфортных состояний, связанный с беременностью, включая боль в круглой связке. Массаж помогает справляться с болезненными ощущениями и поддерживать организм в родовом и послеродовом стрессе. Существуют различные методы, которые обычно применяется в период вынашивания ребенка, таких как абдоминальный массаж, снимают напряжение связок и вызывают успокаивающий комфорт.
Посещение мануального терапевта – еще один вариант. Они специализируются на предоставлении дородовой помощи, используя методы, которые предотвращают перенапряжение и натяжение связок.
В продаже имеются пояса и бандажи для беременных, которые предназначены для поддержки расширенной матки, чтобы уменьшить давление на связки, бедра и мочевой пузырь. Они также обеспечивают поддержку спины для оптимального комфорта. Эти средства можно легко носить под одеждой.
- Оптимальный постельный режим – лучший способ облегчить или уменьшить интенсивность боли в круглой связке.
- Медленное и плавное изменение положения тела уменьшает силу растяжения, что дополнительно помогает в облегчении дискомфорта.
- Еще одним методом облегчения этой боли является прижимание коленей к животу, при этом матка полностью поддерживается подушкой (помещается под живот). Вы также можете расположить дополнительную подушку между ногами.5
(1 оценок, среднее: 5,00 из 5)
Болят связки при беременности
Процесс ожидания ребенка, именуемый беременностью – это период жизни женщины в новом качестве. Будущая мама начинает остро чувствовать перемены в ее организме практически с первых недель после зачатия. Для того чтобы это чудесное время стало как можно более легким и беспроблемным для женщины, ей следует очень внимательно относиться к своему здоровью.
Повторнородящие мамы, успешно прошедшие этот период, искренне советуют своим подругам относиться к беременности немного проще. Не нужно зацикливаться на своем положении, ведь беременность – это не болезнь, а особенное состояние организма. Не стоит с настойчивостью маньяка штудировать медицинскую литературу, просиживать часами на форумах Интернета с тем, чтобы обязательно найти для себя симптомы какого-либо страшного заболевания.
Вместе с тем, это совершенно не значит, что к организму не нужно прислушиваться, и если возникают определенные непонятные ощущения – тогда лучше всего осуществить неплановый визит к врачу. Именно специалист поможет во всем разобраться, а в случае необходимости – предотвратить неприятные последствия.
Полностью здоровая женщина, готовящаяся стать матерью, может чувствовать периодические боли в области живота. Именно на этот симптом чаще всего жалуются докторам-гинекологам посетительницы женской консультации. Достаточно часто проявление болей локализуется в правом сегменте живота.
Такой эффект специалисты очень часто связывают с размещением эмбриона внутри матки. Во время шевеления плода болезненные проявления имеют тенденцию увеличиваться, вместе с тем у беременной появляется ощущение бремени и совершенно отсутствует аппетит. Излишний прессинг в указанном месте иногда приводит к наличию жжения под ложечкой, появления горького привкуса горечи во рт
у меня болит в области таза сидеть долго не могу та уже и лежать на одном боку тоже долго не могу переворачиваться тяжко! Короче чувствую себя огромным бегимотом у которого постоянно что-то болит!
У меня например на 30 неделе доча така тяжеленькая была-что начало болеть меж 8 и 9 ребром. Не прилечь-не встать… такое ощущение-будто меня побили под левой грудью.
ну во время беременности масса ощущений. и живот от тяжести тянет. вот я всегда бандаж ношу, когда уже срок приличный. может поэтому и растяжек нет. матка к концу беременности даже на ребра давит (ну или ребра в матку врезаются), пока перед родами живот ни опустился. короче, ощущений масса
1)У меня появлялись тренировочные схватки. Врач мне помню ответил. что это хорошо. т. к просто матка готовиться к предстоящим родам (но до родов мне еще было как до луны пишком)
3)У некоторых бывает с 30 неделях спина болеть. Когда н аспине лежишь. то она начинает болеть. Просто беременная матка начинает давить. Связи с этим возникает боль. Поэтому надо менять положения корпуса. А вообще лежать на спине при беременности. очень вредно, т. к может возникнуть гипоксия плода незначительная.
у меня сейчас 18ая неделя — последние 3 недели просто схожу с ума. везде все то тянет, то ломит, спать нормально не могу — удобное положение не найти, все тут же затекает. периодически внизу живота все сжимается — на тонус похоже, но врачи его поймать не могут, потому что стоит к животу руку приложить и все расслабляется, уже считают, что я придумываю… кашмар. уж про то, что сидеть долго не могу, попа начинает адски болеть — вообще молчу. при этом сдаешь анализы, делаешь узи — все прекрасно, вроде как волноваться не о чем…
Мы постоянно добавляем новый функционал в основной интерфейс проекта. К сожалению, старые браузеры не в состоянии качественно работать с современными программными продукт
Почему болит лобковая кость?
Так от чего же возникают боли в лобке во время вынашивания ребеночка? Кратковременные и не очень значительные боли во второй половине беременности медики объясняют подготовкой организма к предстоящему разрешению от бремени. Сама природа – матушка предусмотрела этот процесс, чтобы помочь малышу легче пройти по родовым путям во время его появления на свет.
Чем меньше остается времени до родов, тем активнее происходит размягчение костей и суставов в лонном сочленении беременной. Ведь лобковая кость состоит из двух лонных костей, представляя собой и одну из трех костей, образующих таз. В тазовой области именно лобок есть передняя тазовая кость, имеющая форму валика и размер большого пальца человеческой руки.
И вот, чем больше срок беременности, тем мудрее женский организм начинает готовиться к предстоящим родам. Под влиянием релаксина – есть такой гормон – лобковая кость постепенно размягчается, вместе с остальными местами лонных сращений, хрящами и связками.
Поэтому перед родами лобковая кость делается более податливой, и в меру подвижной. Материнский организм на природном уровне уже проявляет заботу о малыше: старается подготовить ему более легкий и безопасный путь продвижения по родовым каналам.
Все-таки учтите: даже если можно объяснить эту боль физиологическими особенностями организма во время беременност
Опущение матки или же медицинским языком пролапс половых органов — явление, встречаемое не только у женщин менопаузального возраста, но и у молодых пациенток. В гинекологии под патологией подразумевается анатомически неправильное расположение матки, смещение ее дна.
Последствия патологического состояния могут быть разными, но наиболее неприятным осложнением является полное выпадение органа.
Что делать, если вы обнаружили у себя симптомы заболевания и как лечить его? Подробные ответы в этой статье.

На картинке: нормальная анатомия женского таза и опущение матки
- Что это такое?
- Этиология проблемы
- Симптомы и признаки
- Классификация
- Диагностика
- Осложнения
- Лечение
- Лечение в домашних условиях
- Нетрадиционное лечение
- Медикаментозное лечение
- Оперативное лечение
- Современные методы хирургии
- Лечение за границей
- Профилактика
- Отзывы пациентов
Что это такое?
Мышцы тазового дна отвечают за:
- Удержание мочеполовых органов и органов ЖКТ в нормальном физиологическом положении.
- Продвижение плода наружу во время родов.
- Регуляцию естественного внутрибрюшного давления.
Обеспечивает постоянную локализацию матке также ее собственный связочный аппарат, представленный широкой и круглой связкой.
Опускание матки и ее шейки наблюдается, когда присутствуют нарушения тонуса мышц в области тазового дна и ослаблен связочный аппарат самого полового органа. Вследствие этого матка локализуется ниже анатомических и физиологических пределов. Она может расположиться у входа во влагалище либо выйти наружу.
Этиология проблемы
Причины, вызывающие опущение матки, различны:
- Родовые травмы, спровоцированные многоплодной беременностью, рождением крупного плода, непрофессиональными действиями акушеров.
- Гинекологические операции (кесарево сечение).
- Регулярное поднятие тяжестей (от 10 кг).
- Многолетние хронические запоры.
- Глубокие разрывы в области промежности различной этиологии.
- Оперативное вмешательство по поводу заболеваний органов брюшины.
- Патологии нервов, иннервирующие органы таза.
- Постоянный надрывный кашель.
- Врожденные нарушения органов таза;
- Пониженная выработка эстрогенов в постменопаузе.
- Избыточная масса тела.
- Системные соединительнотканные дисплазии (дисплазия суставов, варикоз, грыжи).
Выпадение в пожилом возрасте матки происходит вследствие гипотонии или атонии мышц тазового дна. Со временем эластичность мышц снижается, а дефицит эстрогена способствует данному процессу.
Еще одна причина, из-за которой возникает заболевание – генетическая предрасположенность. Вероятность появления недуга возрастает, если опущение матки диагностировалось у родственников по женской линии.
Миома, кисты – новообразования женских половых органов тоже являются этиологическим фактором пролапса матки.
Симптомы и признаки
Признаки опущения матки индивидуальны: у некоторых женщин процесс развивается годами и редко дает о себе знать (в виде небольших отклонений в самочувствии), в иных случаях – симптомы ярко выражены, когда заболевание развивается динамично.
Вначале женщины ощущают боль внизу живота или дискомфорт в этой области. Боль отдает в поясницу и крестец. Данные симптомы не настораживают пациенток, так как они связывают их с предстоящими месячными.

Причины выпадения матки у женщин — инфографика
Пациентка может заметить появление белых или кровянистых выделений из влагалища. Ее начинает беспокоить ощущение инородного тела внутри. Женщина способна своими руками прощупать шейку матки или ее саму (если та выпала) в области половой щели.
Опущение передней стенки вагины влечет за собой цистоцеле (выпячивание мочевого пузыря во влагалище).
Патология приводит к:
- Проблемам с мочеиспусканием.
- Неполному опустошению мочевого пузыря.
- Застаиванию мочи и размножению патогенных организмов, которые инфицируют верхние и нижние мочевыводящие пути.
- Стенозу мочеточников.
- Гидронефрозу;
- Недержанию мочи при кашле или сильном смехе.
При опущении задней стенки влагалища фиксируется ректоцеле или опущение прямой кишки. Из-за этого возникают регулярные запоры, проблемы с контролем газа и кала. На фоне ректоцеле появляется колит.
Часты случаи образования язв на слизистых оболочках матки и влагалища. Слизистая стенок органов постоянно ссыхается, трескается и травмируется. Это приводит к ее инфицированию и кровоточивости.
Классификация
- 1 степень – шейка матки локализуется посередине вагины либо выше.
![]()
- 2 степень – вагинальные стенки и шейка полового органа смещены к преддверию влагалища.
- 3 степень – матка находится во влагалище, а ее шейка и вагинальные стенки – за его пределами.
- 4 степень – матка локализуется за пределами вагины (выпадение матки).
Диагностика
Определить пролапс половых органов может врач-гинеколог, основываясь на жалобах пациента, анамнестических данных и осмотра.
Обязательно проводится ректовагинальнное исследование. Оно дает информацию о степени выраженности патологии, подтверждает либо опровергает осложнения (ректоцеле, цистоцеле).
Гинеколог также дает направление на колькоскопию.

Для подтверждения диагноза, а также с целью выявления этиологического фактора заболевания, больная должна пройти следующие исследования:
- Микробиологическое исследование мазка из влагалища.
- Цитологию.
- Определение гормонального статуса.
Врач назначает также:
- Гинекологическое УЗИ со специальным вагинальным датчиком.
- Экскреторную урографию (если было обнаружено цистоцеле при осмотре).
- УЗИ почечного аппарата.
- Гистероскопию и выскабливание матки с целью диагностики материала.
Осложнения
Если вовремя не будет диагностировано опущение матки и проведено соответствующие лечение, то последствия могут быть такими:
- Полное или частичное выпадение матки, ее ущемление.
- Появление пролежней в области стенок вагины.
- Защемление петлей кишечника.
- Сепсис.
- Обильные кровотечения из влагалища.
- Выворот полового органа.
Лечение
Поставить на место матку можно несколькими методами. На ранних стадиях заболевания поднять матку возможно без операции, а дальше, когда орган опуститься сильно, помочь сможет только хирургическое лечение.

В запущенных клинических ситуациях матка удаляется полностью.
Методы лечения зависят от нескольких факторов:
- Возраста больной.
- Степени опущения матки.
- Сопутствующих болезней.
- Актуальности репродуктивной функции для пациентки.
- Анестезиологических рисков;
- Степени поражения прямой, толстой кишки, сфинктера.
Консервативное лечение уместно при 1-2 степени пролапса матки.
Восстановить естественное положение матки и укрепить мышцы тазового дна можно в домашних условиях. С этой целью применяются упражнения Кегеля. Они используются не только для лечения, но и для профилактики.
Комплекс упражнений включает:
- Расслабление-напряжение мышц промежности на протяжении 5-10 минут стоя или сидя.
- Сжатие промежности с различной силой: сначала совсем чуть-чуть, потом – сильнее. Увеличивать напряжение мышц через каждые 5 секунд. Выполнять 10 раз в день.

Картинка: упражнения Кегеля для укрепления мышц тазового дна
Знакомая всем гимнастика также рекомендована врачами. Она способна укрепить брюшную и тазовую мускулатуру.
Упражнения для поднятия матки просты:
Бандаж – еще один способ лечения пролапса. Конструкция не дает смещаться внутренним органам и поддерживает их. Бандаж рекомендован женщинам в послеродовой период.
Гинекологический массаж также хороший вариант для пациенток с начальной стадией опущения матки. Он способен наладить процесс кровообращения в органах малого таза, работу кишечника. Массажем устраняются воспалительные явления, и восстанавливается тонус мышц влагалища.
Результативной может оказаться регулярная умеренная физическая активность:
- посещение бассейна;
- езда на велосипеде;
- занятие по йоге.
Бегать разрешается, но в медленном темпе без напряжения.
Обратиться за помощью можно в специализированный центр, которым руководит доктор Бубновский. Им разработана методика (кинезитерапия), позволяющая аккумулировать резервные силы организма и вылечиться без приема лекарства и операций — только при помощи упражнений.
Народные средства дополняют лечение, прописанное врачом. Травами, именно они активно применяются при симптомах опущения матки, можно:
- снять дискомфорт при менструации,
- снизить боль, если болит внизу живота, в области поясницы;
- наладить менструальный цикл.
Травы, которые применяются для фитотерапии:
- корень лилии;
- эхинацея;
- мелисса;
- горечавка.
Народное применение этих растений выражается в приготовлении спиртовых настоек и отваров. Их использую и для приема внутрь, и для лечебных ванн. Народными средствами не стоит злоупотреблять: они лишь снимают симптоматику, но никак не способны вправить опустившуюся или выпавшую матку.
Поставить матку на место банкой запрещено! Вправлением занимается только специалист медицинского профиля.
Лекарственные средства назначаются в индивидуальном порядке. В основном врач выписывает пациенткам гормональные таблетки с эстрогеном. Какой именно препарат будет назначен, зависит от данных, полученных в ходе гормонального анализа.

Суть операции на матке такова: орган подтягивается и фиксируется к передней брюшной стенке. Следов после вмешательства не остается, так как врачи оперируют лазером.
Преимущества такого лечения:
- бескровное;
- период реабилитации проходит быстрее и легче;
- органосохраняющая операция;
- результативность.
Противопоказания к операции – злокачественные новообразования. В этом случае лечение проводится совместно с онкологами.
Правила в послеоперационный период:
- нельзя носить тяжести в течение 1 -1,5 месяца;
- запрет на половую жизнь в течение месяца;
- ограничения на спорт в первые 2 недели после операции.
Современные методы хирургии
Современная медицина предлагает несколько операций, которые помогают при пролапсе гениталий:
- Кольпоперинеопластику – сшивание задней стенки влагалища, мышц промежности.
- Кольпорацию – укрепление влагалищных стенок.
- Укорочение маточных связок.
- Коррекцию положения матки с помощью роботизированной техники.
- Внедрение сетчатых имплантатов, которые будут временным каркасом. На них будут нарастать новые фасции.
Лечение за границей
Вылечить патологию матки можно, обратившись в специализированные клиники Европы и Израиля:
- Германия: подтягивание опущенных стенок матки стоит от 4 000 евро, удаление органа – от 5 000 евро.
- Швейцария: операция по поднятию передней и задней стенки матки оценивается в 7 000 – 12 000 евро.
- Израиль: цена на операции здесь дешевле. В стоимость лечения входит встреча в аэропорту и транспортировка, обустройство, административные консультации.
Профилактика
Профилактика пролапса матки элементарна:
- Избегать ношения тяжестей.
- Заниматься спортом.
- Регулярно посещать гинеколога.
- Лечить сопутствующие заболевания.
- Следить за питанием.
Отзывы пациентов
Читайте также:



