Тип при кровоточивости при геморрагическом васкулите
1. Геморрагические диатезы: определение, эпидемиология.
Геморрагические диатезы – это группа заболеваний с повышенной кровоточивостью, обусловленной нарушениями в различных звеньях гемостаза (коагуляционном, тромбоцитарном, сосудистом). По данным ВОЗ, в странах Европы частота гемофилии А составляет 1:10 000 новорожденных мальчиков, идиопатическая тромбоцитопеническая пурпура – 2-2,5:100 000, геморрагический васкулит – 2,5:10 000 детей.
2. Геморрагические диатезы: классификация.
I. Геморрагические диатезы, обусловленные нарушением плазменного звена гемостаза:
1. Нарушение образования плазменного тромбопластина:
- Ø гемофилия А;
- Ø гемофилия В;
- Ø гемофилия С.
2. Нарушение образования тромбина:
- гипопроконвертинемия;
- недостаток фактора X;
- нарушение образования фибрина;
- недостаток фактора XIII.
II. Геморрагические диатезы, обусловленные нарушением мегакариоцитарно-тромбоцитарной системы:
- аутоиммунная тромбоцитопеническая пурпура;
- тромбастения;
- гипо- и апластическая анемия;
- дополнительно: тромбоцитопения при лучевой болезни, тромбоцитопения при лейкозах.
III. Геморрагические диатезы, обусловленные нарушением сосудистой системы:
- геморрагический васкулит;
- болезнь Рандю-Ослера;
- цинга (хроничский гиповитаминоз С);
- геморрагическая лихорадка;
- геморрагический васкулит при инфекционном эндокардите, тифах и др.
3. Геморрагические диатезы: типы кровоточивости.
Различают пять типов кровоточивости (по З.С. Баркагану):
Болезненные напряженные кровоизлияния как в мягкие ткани (гематомы), так и в суставы (гемартрозы), с выраженной патологией опорно-двигательного аппарата; типичен для гемофилии А и В.
Геморрагическая сыпь в виде экхимозов, петехий. Характерна для тромбоцитопений, тромбоцитопатий и некоторых нарушений свертываемости крови (исключительно редких) - гипо- и дисфибриногенемий, наследственного дефицита факторов Х и II, иногда VII.
Характеризуется сочетанием петехиально-пятнистой кровоточивости с появлением отдельных больших гематом (забрюшинных, в стенке кишечника и т. д.) при отсутствии поражения суставов и костей (в отличие от гематомного типа) либо с единичными геморрагиями в суставы: синяки могут быть обширными и болезненными. Такой тип кровоточивости наблюдается при тяжелом дефиците факторов протромбинового комплекса и фактора XIII, болезни Виллебранда, ДВС-синдроме, передозировке антикоагулянтов и тромболитиков, при появлении в крови иммунных ингибиторов факторов VIII или IX.
Характеризуется геморрагиями в виде сыпи или эритемы (на воспалительной основе), возможно присоединение нефрита и кишечных кровотечений; наблюдается при инфекционных и иммунных васкулитах, легко трансформируется в ДВС-синдром (разграничение представляет большие трудности).
Наблюдается при телеангиоэктазиях, ангиомах, артериовенозных шунтах; характеризуется упорными строго локализованными и привязанными к локальной сосудистой патологии геморрагиями.
1. Геморрагическиий васкулит: этиопатогенез.
6. Геморрагическиий васкулит: классификация.
7. Геморрагическиий васкулит: клиническая картина.
КЛИНИЧЕСКИЕ ФОРМЫ ГЕМОРРАГИЧЕСКОГО ВАСКУЛИТА
КОЖНАЯ ФОРМА.
- Тип кровоточивости – васкулитно-пурпурный.
- На коже имеются петехиально-папулезные элементы, располагаются симметрично с локализацией на разгибательных поверхностях конечностей, вокруг крупных суставов, ягодицах.
- Пробы на резистентность капилляров (проба щипка, проба жгута и др.) отрицательные.
СУСТАВНАЯ ФОРМА.
- Геморрагическая сыпь на коже.
- Артрит (аллергический синовиит). Поражаются крупные и средние суставы: боль, припухлость, повышение местной температуры (над суставом). Артрит исчезает за несколько дней бесследно.
- Интоксикация.
АБДОМИНАЛЬНАЯ ФОРМА.
- Геморрагическая сыпь на коже.
- Артрит.
- Абдоминальный синдром: схваткообразные боли в животе, рвота, алая кровь в стуле.
- Выраженная интоксикация.
МОЛНИЕНОСНАЯ ФОРМА – бурное развитие всех симптомов, элементы на коже сливные, с некрозами. Кожные поражения могут быть полиморфны за счет новых подсыпаний.
У больных при всех формах могут быть явления многоморфной или узловатой эритемы, ангионевротического отека, отечность кистей, стоп, голеней, век, лица.
СТЕПЕНИ АКТИВНОСТИ ГЕМОРРАГИЧЕСКОГО ВАСКУЛИТА
I.Температура тела нормальная или субфебрильная, на коже небольшое количество элементов сыпи, СОЭ и количество лейкоцитов обычно в норме.
II. Температура тела до 38°С, суставной и абдоминальный синдром, СОЭ - 20-40 мм/час, лейкоцитоз - более 10 Г/л.
III. Так называемая “молниеносная форма”: быстрое бурное развитие всех симптомов, сыпь сливная некротическая. Значительное повышение СОЭ и лейкоцитов.
ОСЛОЖНЕНИЯ ГЕМОРРАГИЧЕСКОГО ВАСКУЛИТА
- Инвагинация.
- Гломерулонефрит – поражение почек, вызванное иммунными комплексами с IgA.
8. Геморрагическиий васкулит: данные дополнительных методов обследования.
- Количество тромбоцитов в норме (200-300 Г/л или 50-70 тромбоцитов на 1000 эритроцитов).
- Ретракция кровяного сгустка в норме (через 24 часа – полная).
- Длительность кровотечения по Дьюку в норме (до 5,5 мин).
- Свертываемость капиллярной крови (по Сухареву) в норме (начало-2-3 мин, конец - 5,5 мин).
- Свертываемость венозной крови (по Ли-Уайту) в норме (6-8 мин., максимум – до 10 мин.).
- Грубых изменений свертывающей системы не находят, но как правило регистрируют тенденцию к гиперкоагуляции:
- Активированное частичное тромбопластиновое время (АЧТВ) укорочено - склонность к гиперкоагуляции.
- Повышение уровня фактора Виллебранда в плазме.
- Снижение уровня антитромбина III.
В клиническом анализе крови:
- лейкоцитоз,
- нейтрофилез,
- повышение СОЭ.
- Повышение содержания уровня циркулирующих иммунных комплексов (ЦИК).
Геморрагическиий васкулит: дифференциальная диагностика.
Дифференциальный диагноз проводится с идиопатической тромбоцитопенической пурпурой, гемофилией.
10. Геморрагическиий васкулит: принципы лечения.
Постельный режим до стойкого исчезновения геморрагических элементов.
Диета – гипоаллергенная
МЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ ГЕМОРРАГИЧЕСКОГО ВАСКУЛИТА
- Антиагреганты: курантил (Dipyridamole), трентал (Pentoxifylline): от 3-4 недель до 6 месяцев.
- Антикоагулянты: гепарин ( при средне-тяжелых и тяжелых формах) от 300 ЕД/кг в сутки п/к 4 р/д или в/в капельно почасово (исходная доза 1-2 недели, длительность лечения от 2-3 недель до 4-6 недель). Снижают дозу постепенно на 50 ЕД/кг/ в сутки, не уменьшая числа инъекций, под контролем показателей свертываемости крови. Предпочтительны низкомолекулярные гепарины – фраксипарин (Nadroparin) – эффект от меньшей дозы.
- Нестероидные противовоспалительные средства (при суставном синдроме) до 1-2 недель.
- При тяжелых формах – преднизолон 1-2 мг/кг (длительность курса индивидуальная, чаще коротко 7-14 дней).
- Антигистаминные препараты – у детей с атопией
- Энтеросорбенты (связывание токсинов и биологически активных веществ в кишечнике): энтеросгель, энтеродез и др.
- При интоксикации – реополиглюкин, глюкозо-солевые растворы.
- При болях в животе – антиспастики, наблюдение хирурга (угроза инвагинации).
Геморрагическиий васкулит: профилактика.
- Предупреждение острах инфекционных заболеваний
- Лечение очагов хронической инфекции
12. Идиопатическая тромбоцитопеническая пурпура: определение.
Идиопатическая тромбоцитопеническая пурпура (ИТП) – это первичный геморрагический диатез, который проявляется количественной и качественной недостаточностью тромбоцитарного звена гемостаза.
Идиопатическая тромбоцитопеническая пурпура: этиопатогенез.

В основе этиопатогенеза идиопатической тромбоцитопенической пурпуры лежит иммунопатологический процесс: выработка антител к собственным тромбоцитам. При аутоиммунных формах идиопатической тромбоцитопенической пурпуры антитела вырабатываются к неизменным тромбоцитам, при гетероиммунных формах свойства тромбоцитов изменены (фиксированным на них инфекционным или неинфекционным антигеном). Тромбоциты с антитромбоцитарными антителами поступают в селезенку, где разрушаются фагоцитирующими мононуклеарами (макрофагами). Длительность жизни тромбоцитов при идиопатической тромбоцитопенической пурпуры 1-2 дня (в норме 10 дней). В костном мозге как реакция на снижение тромбоцитов в крови наблюдается гиперплазия мегакариоцитарного ростка.
14. Идиопатическая тромбоцитопеническая пурпура: классификация.
15. Идиопатическая тромбоцитопеническая пурпура: клиническая картина.
Идиопатическая тромбоцитопеническая пурпура: дифференциальная диагностика.
Дифференциальный диагноз проводится с тромбоцитопатиями, геморрагическим васкулитом, лейкемией.
17. Идиопатическая тромбоцитопеническая пурпура: данные дополнительных методов обследования.
- Тромбоциты крови – снижены. Критическое число Франка – количество тромбоцитов ниже 30 Г/л (при снижении количества тромбоцитов ниже этого числа у больного могут появляться тяжелые спонтанные кровотечения).
- Длительность кровотечения по Дьюку – удлинена.
- Ретракция кровяного сгустка нарушена.
- Свертываемость капиллярной и венозной крови в норме.
Для подтверждения ИТП – исследование пунктата костного мозга:
- гиперплазия мегакариоцитарного ростка или нормальное содержание мегакариоцитов,
- увеличение молодых форм мегакариоцитов;
- Определение антитромбоцитарных антител.
18. Идиопатическая тромбоцитопеническая пурпура: принципы лечения.
- Предупреждение острых инфекционных заболеваний
Васкулиты – это заболевания, при которых поражаются сосуды. В дальнейшем патологический процесс часто распространяется на разные органы и ткани.
Существует большое количество различных видов васкулитов, каждый из которых сопровождается поражением определенного вида сосудов и собственными специфическими симптомами.
Наиболее распространенные виды васкулитов:
- Уртикарный васкулит – заболевание, при котором происходит поражение мелких сосудов, преимущественно венул (мелких вен) и появление на коже пятен по типу крапивницы.
- Аллергический васкулит – поражение сосудов при различных аллергических реакциях.
- Геморрагический васкулит (болезнь Шенлейна-Геноха) – заболевание, при котором отмечается поражение капилляров и мелких артерий.
- Узелковый периартериит – заболевание, поражающее преимущественно сосуды мелкого и среднего размера.
- Неспецифический аортоартериит (болезнь Такаясу) – заболевание, поражающее аорту и отходящие от нее крупные артерии.
- Гранулематоз Вегенера – васкулит, при котором происходит поражение мелких сосудов верхних дыхательных путей, легких и почек.
- первичные – развиваются в качестве самостоятельного заболевания;
- вторичные – возникают в качестве проявления другого заболевания.
- Невозможно установить первопричину.Не удается выявить фактор, который первоначально привел к возникновению заболевания.
- Одинаковое развитие. В результате тех или иных причин происходят нарушения иммунитета, развиваются аутоиммунные реакции. Вырабатываются антитела, которые, соединяясь с различными веществами, образуют иммунные комплексы. Последние оседают на стенках сосудов и вызывают воспаление.
- Хроническое течение. Все системные васкулиты протекают в течение длительного времени. Чередуются обострения и ремиссии (улучшение состояния).
- К обострениям обычно приводят одни и те же факторы: введение вакцин, различные инфекции, переохлаждение, длительное пребывание на солнце, контакт с аллергенами.
- Поражение разных органов и тканей: кожи, суставов, внутренних органов. Аутоиммунные процессы развиваются во всем теле, но преимущественно в тех местах, где находятся большие скопления сосудов.
- При всех видах васкулитов помогают лекарственные препараты, подавляющие иммунитет.
Анатомия сосудов
Стенка любой артерии состоит из трех слоев: внутреннего, среднего и наружного. Они могут иметь разное строение и толщину, в зависимости от размеров, положения и функции артерии.
Типы артерий:
- эластический;
- мышечный;
- смешанный.
Аллергический васкулит
Симптомы аллергического васкулита зависят от того, в какой форме он протекает.
Проявления аллергического васкулита в зависимости от формы течения болезни:
Проявления разных видов аллергических васкулитов различаются между собой очень сильно. Поэтому после выявления жалоб и осмотра пациента поставить диагноз очень сложно.
Обследование при аллергическихваскулитах:
Уртикарный васкулит
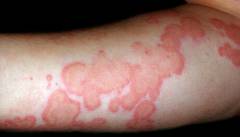
Основной симптом уртикарного васкулита – сыпь. Она напоминает таковую при крапивнице: на коже появляются волдыри красного цвета.
Различия между сыпью при крапивнице и уртикарном васкулите:
| Исследование | Описание | Как проводится |
| Общий анализ крови | Выявляется ускорение оседания эритроцитов – признак воспалительного процесса. | Для проведения общего анализа крови обычно берут кровь из пальца или вены. |
| Иммунологические исследования | Обнаруживается повышение концентрации антител и некоторых других веществ, отвечающих за аутоиммунное воспаление. | Для исследования обычно берут кровь из вены. |
| Общий анализ мочи | Обнаружение в моче примесей крови и белка свидетельствует о вовлеченности почек. | |
| Биопсия кожи | Является основным, наиболее информативным методом при уртикарном васкулите. Это изучение фрагмента кожи пациента под микроскопом. Обнаруживают признаки воспаления и некроза (гибели тканей).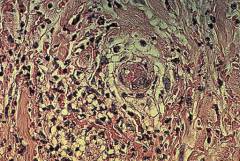 | Кожу для исследования берут при помощи соскоба, иглы, либо отсекают небольшой фрагмент скальпелем. |
Геморрагический васкулит
Геморрагический васкулит является аутоиммунным заболеванием. Из-за избыточной реакции иммунной системы в крови образуется большое количество иммунных комплексов. Оседая на стенках сосудов изнутри, они приводят к развитию воспаления.
Факторы, провоцирующие развитие геморрагического васкулита:
- ангина – воспаление миндалин, вызванное бактериями-стрептококками;
- обострение хронического воспаления миндалин (тонзиллита);
- фарингит – воспаление глотки, вызванное инфекцией;
- введение некоторых вакцин и сывороток, по отношению к которым у пациента имеется непереносимость;
- переохлаждение.
Геморрагический васкулит (геморрагическая пурпура) — это системное воспалительное заболевание, которое характеризуется кровоизлияниями в кожу и слизистые оболочки вследствие повышенной проницаемости сосудистой стенки, без каких-либо нарушений со стороны крови. В основе данного, наиболее распространенного заболевания из группы системных васкулитов, лежит поражающее сосуды внутренних органов и кожи множественное микротромбообразование и асептическое воспаление стенок микрососудов.
Причины возникновения
Геморрагический васкулит – это сосудистый диатез, вызванный аллергической реакцией на мелкие сосуды. Причиной аллергии могут быть:
• микробы (60-70 процентов пациентов имеют в анамнезе инфекции верхних дыхательных путей, чаще всего вызываемые стрептококками. Другими микроорганизмами, которые могут способствовать развитию заболевания, являются краснуха, ветряная оспа, корь, ВИЧ);
• пищевые аллергены (орехи, яйца, мясо, молоко, помидоры, рыба, шоколад).
В результате аллергической реакции организм начинает вырабатывать антитела IgA, которые накапливаются в избытке в кровеносных сосудах кожи, а также в суставах, пищеварительном тракте, почках, ЦНС или яичках. Как следствие, в этих местах развивается воспаление.
Патоморфология
Патоморфология ( патологическая анатомия ) геморрагического васкулита заключается в ненормально повышенной проницаемости капилляров (капиллярный токсикоз). Первоначально на почве расширения капилляров происходит транссудация плазмы крови, а в дальнейшем диапедез эритроцитов в окружающие ткани; в результате развиваются высыпания, приобретающие впоследствии геморрагический характер. Описанная последовательность явлений (сначала транссудация, затем геморрагии) не является обязательной. Нередко на коже могут появляться кровоизлияния без предварительного отека (так же как при капиллярных токсикозах инфекционного происхождения – сыпном тифе, сепсисе, геморрагической кори, оспе и т. д.).
К явлениям вазомоторного порядка обычно присоединяются воспалительные явления; так, спастические колики и кишечные кровотечения переходят в слизисто-геморрагический колит, гематурия – в нефрит, обычно острый, но принимающий иногда хроническое течение. В других случаях процесс идет по пути некробиоза с развитием некротических участков.
Симптомы и клиническая картина
Различают четыре клинические формы геморрагического васкулита:
Первые две формы были описаны Шенлейном, последние две – Генохом. Эти формы обнаруживаются во всевозможных сочетаниях и взаимно переходят одна в другую.
Данное заболевание – не столько геморрагический, сколько транссудативно-экссудативный диатез факультативно-геморрагического характера. Отдельные, резко отграниченные высыпания на коже (а также на слизистых оболочках) имеют первоначально эритематозный, папулезный или уртикарный характер, нередко болезненны и сопровождаются зудом; в дальнейшем в течение нескольких часов эти высыпания становятся геморрагическими. Так как не все элементы развиваются одновременно, то на коже наблюдаются высыпания в различных стадиях развития – от гиперемии и подкожного отека до стойкой эритемы, от серозного пропитывания до геморрагий различной давности и различной окраски (сине-багровой, коричнево-черной, бледно-желтой и т. п.). В результате получается пестрая картина, весьма напоминающая многоформную экссуда тивную эритему. Наблюдаются и кожные инфильтраты, как при узловатой эритеме, и зудящая уртикарная сыпь, и отеки типа Квинке (на лице, половых органах и пр.).
Описанные изменения на коже могут быть единственным симптомом геморрагического васкулита или же, как это чаще бывает, они сопутствуют проявлениям того же диатеза со стороны суставов или внутренних органов. Легкие формы, выражающиеся и кожных высыпаниях, общей разбитости и незначительном повышении температуры, обозначаются как простая пурпура. Это заболевание продолжается обычно не более 2 недель, но иногда наблюдаются рецидивы, в частности в связи с ранним вставанием больного (ортостатическая пурпура).
С присоединением к вышеописанной картине поражений внутренних органов возникает симптомокомплекс абдоминальной пурпуры. В наиболее типичной форме он встречается главным образом в детском и юношеском возрасте. Обычно все симптомы бывают ярко выражены на исходе или вскоре после перенесенного инфекционного заболевании (ангина, корь, скарлатина, брюшной тиф), нередко как осложнение туберкулеза легких. Заболевание протекает приступообразно, в виде кишечных колик, сопровождающихся кровянистым стулом и рвотой с примесью крови. Морфологическим субстратом его являются транссудативно-геморрагические высыпания на слизистой желудка и кишечника; в дальнейшем эти высыпания осложняются экссудативно-воспалительными явлениями, вследствие чего первоначальные функциональные нарушении кишечника (колоспазм) приобретают более стойкий, органический характер (гемоколит). Нередко кровоизлияния во всю толщу кишечной стенки осложняются инвагинацией в пораженные растянутые и расслабленные участки вышележащих частей кишок, сохранивших свою перистальтику.
Геморрагический васкулит, как правило, протекает с температурой неправильного типа, иногда до 38-40°C. Генез лихорадки – токсико-аллергический. Таким образом, симптоматология заболевания весьма разнообразна в зависимости от локализации процесса.
В исключительно редких случаях может действительно возникнуть требующая оперативного вмешательства картина истинного острого живота вследствие некроза, наступающего в связи с массивными кровоизлияниями в слизистую в подслизистую оболочки, нарушающими питание кишечной стенки.
Поражение ночек при геморрагическом васкулите наступает обычно на 2-3-й неделе от начала заболевания, но при хронически рецидивирующей форме оно может выявиться лишь в конечном этапе болезни.
В клинике геморрагического васкулита наблюдаются все градации поражения почек – от легкого, бессимптомного, очагового, до тяжелого диффузного гломерулонефрита с явлениями почечной недостаточности. В некоторых случаях развивается картина подострого злокачественного экстракапиллярного нефрита с быстрой эволюцией в течение 4-5 месяцев от начала заболевания до смертельного исхода от уремии.
Течение болезни
Течение геморрагического васкулита отличается большим диапазоном – от острой молниеносной формы продолжительностью в несколько дней, до длительной, хронически рецидивирующей на протяжении ряда лет. Хронически рецидивирующая форма характеризуется повторными острыми атаками, каждая из которых отличается своими особенностями: так, если первая атака протекает и виде ревматоидной пурпуры, с суставными болями и кожными высыпаниями, то последующие атаки могут дать картину острого живота, гемоколита или гематурического нефрита. Вслед за атакой наступает ремиссия.
Наряду с длительными, упорно рецидивирующими формами известны легкие формы, заканчивающиеся через короткий срок полным самоизлечением.
Диагностика
Диагноз геморрагического васкулита обосновывается следующими признаками:
• наличие кожных геморрагических высыпаний;
• пестрота клинической картины: наряду с абдоминальными явлениями наблюдаются либо суставные явления, либо кровотечения из ЖКТ;
• отрицательные клинико-лабораторные тесты.
Исследование геморрагического синдрома (как свертывающей системы крови и целом, так и ее отдельных компонентов), длительность кровотечения, ретракция сгустка нормальны. Нормально и количество кровяных пластинок. Симптомы щипка, жгута непостоянны.
Особенно ответственна дифференциальная диагностика в случаях абдоминальной пурпуры, имитирующей картину острого живота (прободной перитонит, острый аппендицит, инвагинация).
В этих случаях диагноз нередко устанавливается на операционном столе – после обнаружения геморрагических высыпаний на брюшине и серозном покрове кишечника. Опорными пунктами в диагностике служат следующие признаки:
• при общей картине острого живота живот на самом доле мягкий;
• боли в животе чаще носят схваткообразный характер, нередко локализуются вокруг пупка (но могут быть локализованы и в цекальной области, имитируя картину острого аппендицита);
• наряду с абдоминальными симптомами наблюдаются либо суставные явления, либо кровотечения – из ЖКТ, почек, гениталий и т. п.;
Диагноз может быть поставлен на основании анализа крови (обнаружение повышенных уровней IgA) и мочи (кровь в моче) или кала (анализ на скрытую кровь). При симптомах тяжелой почечной недостаточности требуется биопсия этого органа.
Лечение
Если воспаление не повлияло на органы, в том числе на почки или ЖКТ, используется только симптоматическое лечение геморрагического васкулита. Пациенту могут быть назначены гемостатические препараты (этамзилат), антигистаминные и нестероидные противовоспалительные препараты (за исключением аспирина, который может усугубить симптомы заболевания), глюкокортикостероиды. Повреждения кожи хорошо заживают с помощью дапсона.
Если поражены почки, иммуносупрессивные препараты используются для ослабления иммунной системы, что предотвращает дальнейшее их повреждение.
Прогноз
Прогноз геморрагического васкулита зависит от формы болезни. В легких случаях, при отсутствии изменений со стороны почек, заболевание заканчивается после первой же атаки полным выздоровлением. Прогноз становится хуже из-за присоединения нефрита, который может перейти в затяжной и закончиться смертью больного от почечной недостаточности.
Тяжелые формы геморрагического васкулита со сливными язвенно-некротическими поражениями, обнажающими в процессе распада тканей глубжележащие органы (кости, суставы), с кишечными некрозами дают высокую летальность в первые дни болезни. В редких случаях смерть наступает от кровоизлияния в мозг.
Краткая характеристика заболевания

Геморрагические диатезы представляют собою группу заболеваний, которые характеризуются повышенной склонностью организма к кровотечениям и кровоизлияниям.
Геморрагические диатезы имеют различную этиологию и механизмы развития.
Виды геморрагического диатеза
Геморрагический диатез может возникать как самостоятельное заболевание, а также развиваться при других заболеваниях. В этом случае говорят о вторичном геморрагическом диатезе.
- врожденный или наследственный геморрагический диатез. Проявляются наследственные геморрагические диатезы у детей и сопровождают человека на протяжении всей жизни. Характерны для таких заболеваний как геморрагическая телеангиэктазия, различные гемофилии, болезнь Гланцмана, тромбоцитопатия у детей и т.д.
- приобретенный геморрагический диатез у детей и взрослых является проявлением заболеваний, связанных со свертываемостью крови и состоянием сосудистой стенки. К ним относятся геморрагическая пурпура, наследственная и дезагрегационная тромбоцитопатия, геморрагический васкулит, поражение сосудов при болезнях печени, отравлениях лекарствами, инфекциях.
Типы геморрагического диатеза
В зависимости от причин и механизма развития различают следующие типы (группы) диатеза:
- диатезы, которые обусловлены нарушением тромбоцитарного гемостаза. К этой группе относятся тромбоцитопатии и тромбоцитопении. Также могут возникать при нарушении иммунитета, болезнях почек и печени, вирусных инфекциях, под воздействием химиотерапии и больших доз радиации.
- диатезы, которые возникают вследствие нарушения свертываемости крови. К этой группе относят такие заболевания как гемофилия А,В,С, фибринолитическая пурпура и др. Эти диатезы могут возникать вследствие приема антикоагулянтов или фибринолитиков.
- диатезы, обусловленные нарушением целости сосудистой стенки. К ним относят авитаминоз С, геморрагический васкулит, геморрагическую телеангиэктазию и другие заболевания.
- диатезы, возникающие вследствие как тромбоцитарного гемостаза, так и нарушения свертываемости крови. К этой группе относят болезнь Виллебранда, тромбогеморрагический синдром. Такой диатез может возникать при лучевой болезни, гемобластозах и других болезнях.
Типы кровоточивости при геморрагических диатезах
Выделяют пять типов кровоточивости.
Гематомный тип кровоточивости - обычно наблюдается при гемофилии, при этом отмечается наличие больших гематом, кровоизлияний в суставы, кровоточивость после операций.
Капиллярный тип кровоточивости - характерен для тромбоцитопении, наследственной и дезагрегационной тромбоцитопатии. При таком типе кровоточивости отмечаются мелкие кровоизлияния в виде петехий или экхимозов, в также кровотечения из носа, десен, маточные и желудочные кровотечения.
Смешанный тип - характеризуется наличием гематом и мелких пятнистых высыпаний на коже. Наблюдается при приеме большого количества антикоагулянтов и тромбогеморрагическом синдроме.
Пурпурный тип – характеризуется мелкими симметричными высыпаниями на нижних конечностях. Такой тип кровоточивости проявляется при геморрагических васкулитах.
Микроангиоматозный тип кровоточивости – характеризуется повторяющимися кровотечениями. Возникает при наследственных нарушениях развития мелких сосудов.
Симптомы геморрагического диатеза
Основным симптомом заболевания является наличие на теле различных высыпаний, характер и локализация которых зависят от вида и типа заболевания. Возможны кровотечения и кровоизлияния, обширные гематомы. При тяжелой форме болезни высыпания переходят в язвы. Могут беспокоить боли в животе, тошнота и рвота с примесью крови.
Диагностика геморрагического диатеза
Диагностика заболевания заключается в определении причины кровоизлияний. Для этого назначают общие анализы крови и мочи, а также биохимию, коагулограмму (анализ на определение свертываемости), анализ на определение содержания микроэлементов в сыворотке крови. Также определяют общее время свертываемости крови, концентрацию протромбина, проводят протромбиновые и тромбиновые тесты. Для диагностики заболевания используют иммунологические тесты, а также другие анализы, которые назначит врач.
Лечение геморрагического диатеза

Лечение зависит от вида и типа диатеза, а также от механизма кровоточивости.
Если имеют место такие заболевания как васкулит и тромбоцитопеническая пурпура, то применяют лечение кортикостероидными препаратами, При авитаминозе С назначают аскорбиновую кислоту, витамин Рр, рутин. Если пациента беспокоят обильные и часто повторяющиеся кровотечения, показано хирургическое вмешательство с удалением селезенки. При гемофилии применяют переливание крови или плазмы. Развитие анемии предполагает назначение препаратов железа, соблюдение диеты.
Видео с YouTube по теме статьи:
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
Многие наркотики изначально продвигались на рынке, как лекарства. Героин, например, изначально был выведен на рынок как лекарство от детского кашля. А кокаин рекомендовался врачами в качестве анестезии и как средство повышающее выносливость.
Печень – это самый тяжелый орган в нашем теле. Ее средний вес составляет 1,5 кг.
Средняя продолжительность жизни левшей меньше, чем правшей.
Американские ученые провели опыты на мышах и пришли к выводу, что арбузный сок предотвращает развитие атеросклероза сосудов. Одна группа мышей пила обычную воду, а вторая – арбузный сок. В результате сосуды второй группы были свободны от холестериновых бляшек.
Во время работы наш мозг затрачивает количество энергии, равное лампочке мощностью в 10 Ватт. Так что образ лампочки над головой в момент возникновения интересной мысли не так уж далек от истины.
Во время чихания наш организм полностью прекращает работать. Даже сердце останавливается.
Каждый человек имеет не только уникальные отпечатки пальцев, но и языка.
Самая высокая температура тела была зафиксирована у Уилли Джонса (США), который поступил в больницу с температурой 46,5°C.
При регулярном посещении солярия шанс заболеть раком кожи увеличивается на 60%.
Ученые из Оксфордского университета провели ряд исследований, в ходе которых пришли к выводу, что вегетарианство может быть вредно для человеческого мозга, так как приводит к снижению его массы. Поэтому ученые рекомендуют не исключать полностью из своего рациона рыбу и мясо.
На лекарства от аллергии только в США тратится более 500 млн долларов в год. Вы все еще верите в то, что способ окончательно победить аллергию будет найден?
В нашем кишечнике рождаются, живут и умирают миллионы бактерий. Их можно увидеть только при сильном увеличении, но, если бы они собрались вместе, то поместились бы в обычной кофейной чашке.
Человек, принимающий антидепрессанты, в большинстве случаев снова будет страдать депрессией. Если же человек справился с подавленностью своими силами, он имеет все шансы навсегда забыть про это состояние.
Существуют очень любопытные медицинские синдромы, например, навязчивое заглатывание предметов. В желудке одной пациентки, страдающей от этой мании, было обнаружено 2500 инородных предметов.
Коррекция зрения — одна из самых малотравматичных хирургических манипуляций. Тем не менее, волноваться перед предстоящим вмешательством — естественно. Другое де.
Читайте также:


