Тонусе и спазм мышц будет
Основными препаратами, используемыми для снижения мышечного тонуса, являются миорелаксанты. Рассмотрены вопросы выбора терапии с использованием антиспастических препаратов в зависимости от заболевания, выраженности мышечной спастичности, побочных эффектов
Myorelaxants are the basic preparations used for reduction in the muscular tone. Issues of selection of therapy by anti-spastic preparations depending on the disease, manifestation of muscular spasticity, side effects and special features of the preparation effect are considered.
Основными препаратами, используемыми для снижения мышечного тонуса, являются миорелаксанты. По механизму действия различают миорелаксанты центрального действия (влияют на синаптическую передачу возбуждения в центральной нервной системе) и периферического действия (угнетают прямую возбудимость поперечно-полосатых мышц). При применении миорелаксантов могут возникать достаточно значимые побочные действия, которые при выборе препарата надо тщательно оценивать [1, 2].
При выборе антиспастических препаратов учитывают в основном их способность тормозить полисинаптические рефлексы (уменьшение спастики), оказывая при этом наименьшее влияние на моносинаптические рефлексы (сила мышц). Антиспастический препарат должен уменьшать мышечную спастичность при минимальном снижении мышечной силы [3, 4].
Медикаментозная терапия основана на использовании таблетированных и инъекционных форм. Применяемые внутрь антиспастические средства, уменьшая мышечный тонус, могут улучшить двигательные функции, облегчить уход за обездвиженным пациентом, снять болезненные мышечные спазмы, усилить действие лечебной физкультуры, предупредить развитие контрактур [5]. При легкой степени спастичности применение миорелаксантов может привести к значительному положительному эффекту, однако при выраженной спастичности могут потребоваться большие дозы миорелаксантов, применение которых нередко вызывает нежелательные побочные эффекты. Лечение миорелаксантами начинают с минимальной дозы, затем ее медленно повышают для достижения эффекта [6].
К миoрелаксантам центрального действия, наиболее часто используемым в России для лечения спастического мышечного гипертонуса, относятся баклофен, тизанидин, толперизон, диазепам [7, 8].
Баклофен (Баклосан, Лиорезал) оказывает антиспастическое действие преимущественно на спинальном уровне. Препарат представляет аналог гамма-аминомасляной кислоты (ГАМК), который связывается с пресинаптическими ГАМК-рецепторами, приводя к уменьшению выделения возбуждающих аминокислот (глутамата, аспартата) и подавлению моно- и полисинаптической активности на спинальном уровне, что и вызывает снижение спастичности. Препарат проявляет также умеренное центральное анальгезирующее действие. Баклофен используется при спинальном и церебральном спастическом мышечном гипертонусе различного генеза. Начальная доза составляет 5–15 мг/сут (в один или три приема), затем дозу увеличивают на 5 мг каждый день до получения желаемого эффекта. Препарат принимают во время еды. Максимальная доза баклофена для взрослых составляет 60–75 мг/сут. Побочные эффекты чаще проявляются седацией, сонливостью, снижением концентрации внимания, головокружением и часто ослабевают в процессе лечения. Возможно возникновение тошноты, запоров и диареи, артериальной гипертонии, усиление атаксии, появление парестезий. Требуется осторожность при лечении больных пожилого возраста, пациентов, перенесших инсульт, пациентов с язвенной болезнью желудка и двенадцатиперстной кишки. Баклофен противопоказан при эпилепсии, наличии судорог в анамнезе [9, 10].
При выраженной спастичности, когда обычное пероральное применение антиспастических препаратов не эффективно, показано интратекальное введение баклофена, которое впервые было предложено в 1984 г. R. Penn. Для достижения необходимой концентрации препарата в спинномозговой жидкости необходимо принимать довольно значительные дозы баклофена, что может привести к нарушениям сознания, сонливости, слабости. В связи с этим были разработаны системы, при помощи которых баклофен доставляется непосредственно в подоболочечное пространство спинного мозга при помощи подоболочечной баклофеновой насосной системы. При этом клинического эффекта добиваются гораздо меньшими дозами баклофена, чем при использовании таблетированных форм [11, 12].
Данная система состоит из резервуара, где содержится баклофен или аналогичный препарат, насоса (помпы), при помощи которого препарат дозированно подается в подоболочечное пространство спинного мозга через люмбальный катетер и блока питания. Из резервуара баклофен поступает непосредственно в спинномозговую жидкость, а его дозировка контролируется специальным радиотелеметрическим устройством. Количество поступающего в спинномозговую жидкость лекарственного препарата можно изменять в зависимости от клинической картины. Добавление баклофена в резервуар производится через 2–3 месяца при помощи чрезкожной пункции [13].
Использование баклофеновой помпы улучшает скорость и качество ходьбы больных с нефиксированными рефлекторными контрактурами, обусловленными высокой спастичностью мышц-синергистов и дисбалансом мышц-антагонистов. Имеющийся 15-летний клинический опыт применения баклофена интратекально у больных, перенесших инсульт, свидетельствует о высокой эффективности этого метода в уменьшении не только степени спастичности, но и болевых синдромов и дистонических расстройств. Отмечено положительное влияние баклофеновой помпы на качество жизни больных, перенесших инсульт [14].
Тизанидин (Сирдалуд) — миорелаксант центрального действия, агонист альфа-2-адренергических рецепторов. Препарат снижает спастичность вследствие подавления полисинаптических рефлексов на уровне спинного мозга, что может быть вызвано угнетением высвобождения возбуждающих аминокислот L-глутамата и L-аспартата и активацией глицина, снижающего возбудимость интернейронов спинного мозга. Тизанидин обладает также умеренным центральным анальгетическим действием. Препарат эффективен при церебральной и спинальной спастичности, а также при болезненных мышечных спазмах. Начальная доза препарата составляет 2–6 мг/сут в один или три приема, при индивидуальном подборе увеличение дозы происходит на 3–4 день на 2 мг. При пероральном приеме действие препарата проявляется через 30–45 минут, максимальный эффект наступает в течение 1–2 часов. Средняя терапевтическая доза составляет 12–24 мг/сут, максимальная доза — 36 мг/сут. В качестве побочных эффектов могут возникнуть сонливость, сухость во рту, головокружение и снижение артериального давления, что ограничивает использование препарата при постинсультной спастичности. Антиспастический эффект тизанидина сопоставим с эффектом баклофена, однако тизанидин при адекватном подборе дозировки лучше переносится, т. к. не вызывает общей мышечной слабости и не усиливает мышечную слабость в парализованной конечности [15, 16].
Толперизон (Мидокалм) — антиспастический препарат центрального действия, угнетает каудальную часть ретикулярной формации и обладает Н-холинолитическими свойствами. Толперизон снижает активность спинальных нейронов, участвующих в формировании спастичности, путем ограничения потока натрия через мембрану нервных клеток. Наиболее часто используется по 300–450 мг/сут в два или три приема. Снижение мышечного тонуса при назначении толперизона иногда сопровождается сосудорасширяющим действием, что следует учитывать при назначении больным с тенденцией к артериальной гипотонии. Также препарат может вызывать или усиливать у больных недержание мочи [17].
Основным побочным эффектом баклофена, тизанидина и толперизона является быстрое наступление мышечной слабости, причем в каждом случае врач должен находить баланс между снижением тонуса и усилением слабости. Кривая баланса между снижением спастического тонуса и усилением мышечной слабости у больных на фоне увеличения дозы Мидокалма, Сирдалуда или Баклофена показывает, что наиболее быстрое усиление слабости происходит при приеме Баклофена, а самый мягкий препарат, позволяющий эффективно подобрать индивидуальную дозировку, — Мидокалм. Во всех случаях, учитывая наличие узкого терапевтического окна, курс лечения начинают с небольшой дозы препарата, постепенно наращивая ее до достижения отчетливого антиспастического эффекта, но не до появления слабости [18, 19].
Диазепам (Реаланиум, Релиум, Сибазон) является миорелаксантом, поскольку обладает способностью стимулировать уменьшенное пресинаптическое торможение на спинальном уровне. Он не имеет прямых ГАМК-ергических свойств, увеличивает концентрацию ацетилхолина в мозге и тормозит обратный захват норадреналина и дофамина в синапсах. Это приводит к усилению пресинаптического торможения и проявляется снижением сопротивляемости растяжению, увеличением диапазона движений. Диазепам также обладает способностью уменьшать болевой синдром, вызываемый спазмом мышц. Наряду со снижением мышечного тонуса, развиваются заторможенность, головокружение, нарушение внимания и координации ввиду токсического действия на центральную нервную систему. Это значительно ограничивает применение диазепама в качестве миорелаксанта. Используется он, в основном, для лечения спастичности спинального происхождения при необходимости кратковременного снижения мышечного тонуса. Для лечения спастичности назначают в дозе 5 мг однократно или по 2 мг 2 раза в день. Максимальная суточная доза может составлять 60 мг. При больших дозах могут отмечаться расстройства сознания, преходящая дисфункция печени и изменения крови. Продолжительность лечения ограничена из-за возможного развития лекарственной зависимости [20].
Клоназепам является производным бензодиазепина. Клоназепам оказывает успокаивающее, центральное миорелаксирующее, анксиолитическое действие. Миорелаксирующий эффект достигается за счет усиления ингибирующего действия ГАМК на передачу нервных импульсов, стимуляции бензодиазепиновых рецепторов, расположенных в аллостерическом центре постсинаптических ГАМК-рецепторов восходящей активирующей ретикулярной формации ствола головного мозга и вставочных нейронов боковых рогов спинного мозга, а также уменьшения возбудимости подкорковых структур головного мозга и торможения полисинаптических спинальных рефлексов.
Быстрое наступление сонливости, головокружения и привыкания ограничивает применение этого препарата. Для снижения проявления возможных побочных реакций, достигать терапевтической дозы необходимо путем медленного титрования в течение двух недель. Для приема внутрь взрослым рекомендуется начальная доза не более 1 мг/сут. Поддерживающая доза — 4–8 мг/сут. Возможно назначение небольших доз в сочетании с другими миорелаксантами. Клоназепам эффективен при пароксизмальных повышениях мышечного тонуса. Противопоказан при острых заболеваниях печени, почек, миастении [21].
Дикалия клоразепат (Транксен) — аналог бензодиазепина, трансформируется в главный метаболит диазепама, обладает большей активностью и длительностью антиспастического действия, чем диазепам. Отмечен его хороший эффект при лечении в виде уменьшения фазических рефлексов на растяжение, обладает незначительным седативным эффектом. Первоначальная доза составляет 5 мг 4 раза в сутки, затем уменьшается до 5 мг 2 раза в сутки [22].
Дантролен — производное имидазолина, действует вне центральной нервной системы, преимущественно на уровне мышечных волокон. Механизм действия дантролена — блокирование высвобождения кальция из саркоплазматического ретикулума, что ведет к снижению степени сократимости скелетных мышц, редукции мышечного тонуса и фазических рефлексов, увеличению диапазона пассивных движений. Важным преимуществом дантролена по отношению к другим миорелаксантам является его доказанная эффективность в отношении спастичности не только спинального, но и церебрального генеза. Начальная доза — 25 мг/сут, при переносимости дозу увеличивают в течение 4 недель до 400 мг/сут. Побочные эффекты — сонливость, головокружение, тошнота, диарея, снижение скорости клубочковой фильтрации. Серьезную опасность, особенно у пожилых пациентов в дозе более 200 мг/сут, представляет гепатотоксическое действие, поэтому в период лечения надо регулярно следить за функцией печени. Элиминация дантролена на 50% осуществляется за счет печеночного метаболизма, в связи с этим он противопоказан при заболеваниях печени. Осторожность следует соблюдать и при тяжелых сердечных или легочных заболеваниях.
Катапресан — применяется в основном при спинальных повреждениях, действует на альфа-2-агонисты головного мозга, обладает пресинаптическим торможением. Из побочных эффектов отмечаются снижение артериального давления и депрессия. Первоночальная доза — 0,05 мг 2 раза в день, максимальная — 0,1 мг 4 раза в день.
Темазепам — взаимодействует с бензодиазепиновыми рецепторами аллостерического центра постсинаптических ГАМК-рецепторов, расположенных в лимбической системе, восходящей активирующей ретикулярной формации, гиппокампе, вставочных нейронах боковых рогов спинного мозга. В результате открываются каналы для входящих токов ионов хлора и таким образом потенцируется действие эндогенного тормозного медиатора — ГАМК. Рекомендуемая доза — 10 мг 3 раза в день. Эффективно его сочетание с баклофеном [23, 24].
Основные лекарственные средства, используемые для лечения спастического мышечного гипертонуса, представлены в табл.
Таким образом, выбор препарата определяется основным заболеванием, выраженностью мышечной спастичности, а также побочными эффектами и особенностями действия конкретного препарата.
Так, например, тизанидин и баклофен в большей степени действуют на тонус мышц-разгибателей, поэтому в случаях наличия значительного гипертонуса мышц-сгибателей руки, легкой спастичности мышц ноги их прием не показан, поскольку легкое повышение тонуса мышц-разгибателей ноги компенсирует мышечную слабость в ноге и стабилизирует походку больного. В таком случае средством выбора являются методы физического воздействия на мышцы верхней конечности.
При лечении церебральной спастичности наиболее часто применяют Сирдалуд, а при спинальной спастичности — Сирдалуд и Баклофен. Важным преимуществом перед другими миорелаксантами обладает Мидокалм, который не оказывает седативного эффекта и имеет благоприятный спектр переносимости, поэтому является препаратом выбора для лечения в амбулаторных условиях и для лечения пожилого контингента пациентов.
Допустима комбинация нескольких средств, что позволяет эффективно снижать тонус на меньших дозах каждого из препаратов. Сочетание препаратов с разными точками приложения, начиная от центров в головном мозге и до мышц, может привести к суммированию терапевтического эффекта.
Эффективность пероральных антиспастических препаратов снижается при их длительном использовании, часто возникает необходимость возрастающего повышения дозировок для поддержания начального клинического эффекта, что сопровождается увеличением частоты и тяжести побочных реакций [25–27].
В ситуации, когда спастичность носит локальный характер и системный эффект пероральных миорелаксантов нежелателен, предпочтительны локальные методы воздействия, одним из которых является локальное введение ботулотоксина [28, 29].
Литература
А. А. Королев, кандидат медицинских наук
Повышение мышечного тонуса (гипертонус) может быть вызвано локальными проблемами в самой мышце или с заболеваниями ЦНС. В прошлой статье мы уже рассказывали о мышечной ригидности (повышенном мышечном напряжении), и о ее связи, в основном, с такими опасными болезнями, как менингит и ДЦП. Гипертонус и ригидность мышцы — это вообще-то синонимичные термины, однако между ними есть и специфические различия. В данном обзоре акцентируем внимание на этой разнице, а также остановимся на том, как проявляет себя гипертонус мышц у взрослых и у новорожденных детей.
Гипертонус мышц у взрослых: в чем его отличие от ригидности
Существуют спастический (пирамидный) и пластический (экстрапирамидный) тип мышечного гипертонуса. Именно второй пластический тип и относится к ригидности.
Гипертонус спастического типа вызывают структурные нарушения в нейронных цепочках, входящих в пирамидную систему. Суть их в повреждении центрального двигательного ядра головного мозга.

Основные признаки мышечного спастического гипертонуса:
- неравномерность нарушений, их групповой характер (например, при ишемическом или геморрагическом инсульте поражаются мышцы ног и рук (сгибатели и разгибатели конечностей), мышцы лица и языка);
- патологические мышцы при попытках согнуть конечность оказывают сопротивление только в начале движения;
- когда точка сопротивления пройдена, конечность без всякого усилия легко и быстро сгибается (синдром складного ножа);
- постуральные рефлексы, связанные с сохранением положения в пространстве и равновесием (проприоцептивная чувствительность) не изменяются: например, если голень больного, находящегося на животе, согнуть, а затем отпустить ее, будет наблюдаться активное беспрепятственное разгибание.
Гипертонус пластический или ригидный связан с нарушениями в экстрапирамидных структурах головного мозга.
Клинические проявления у него иные:
- при нем существует постоянное сопротивление (в любой точке амплитуды) пассивному движению;
- конечность при этом движется прерывисто, подобно зубчатому колесу: небольшое продвижение вперед, затем вновь остановка из-за сопротивления;
- происходит усиление постуральных рефлексов: согнутая пассивно голень, если ее отпустить, останется в том же положении.
Благодаря этому, конечности можно придать любое положение, и она в нем фиксируется — синдром пластилиновой гибкости, отчего собственно и пошло название — пластический гипертонус. Примером патологии с пластическим повышенной гипертонией является дрожательный мышечный паралич, известный в медицине как паркинсонизм.
Встречается также сочетанная мышечная патология, включающая в себя и спастические и пластические симптомы.
Состояние сильного мышечного напряжения вовсе не всегда означает болезнь: часто это элементарное статическое напряжение, возникающее у людей, ведущих слишком малоподвижную сидячую жизнь. У таких сидельцев практически всегда существует гипертонус мышц шеи и спины. Об этом подробно рассказано в предыдущем обзоре о ригидности мышц.
Не будем останавливаться на менингите, первым признаком которого часто является ригидность шейных мышц. Коснемся некоторых болезней, которые не упоминались в прошлой статье или освещены недостаточно:
- Спастическую кривошею может вызвать не только спазм грудиноключичнососцевидной мышцы, но и гипертонус кивательной.
- Примером повышенного тонуса лицевых мышц является бруксизм — спазм жевательных мышц.
- Эпилепсия (падучая, черная болезнь) протекает в виде генерализованных и кратковременных припадков с выключением сознания:
- припадку предшествует аура (комплекс ощущений — тревога, тоска, эйфория, головокружение, ощущение запахов, зрительных образов, дежавю );
- приступ проявляется сочетанием тонических и клонических судорог (с мышечным дрожанием и изменением тонуса);
- возможны остановка дыхания, прикушение языка, непроизвольное мочеиспускание.
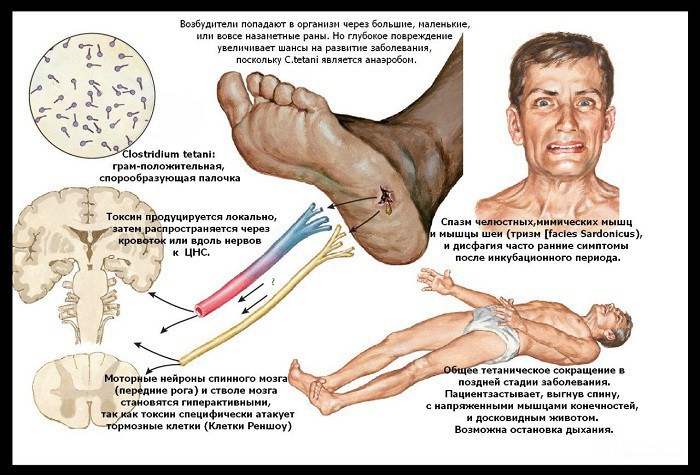
- Столбняк — страшное, в 85% случаев смертельное заболевание, вызванное попаданием в мозг через кровь столбнячной инфекции:
- проявляется в длительных генерализованных судорогах, захватывающих мышцы спины, затылка, живота, конечностей лица;
- тонические судороги вначале сочетаются с клоническими, но в итоге все заканчивается тетаническими, не проходящими мучительными судорогами;
- из-за преобладания гипертонуса спины тело больного изгибается дугой и опирается на затылок и пятки;
- возникают тризмы (сильный гипертонус жевательных мышц) и сардоническая улыбка;
- больной испытывает невыносимые страдания до самого конца, так как сознание у него не отключается;
- смерть наступает в основном от остановки дыхания.
Лечение патологически повышенного мышечного напряжения направлено прежде на устранение этиологического фактора — болезни, приводящей к гипертонусу.
Не всегда удается справиться с этими патологиями: например, это касается эпилепсии, причины которой также остаются часто таинственно скрытыми, за исключением прямого повреждения или компрессии мозговых структур в результате ЧМТ, опухолевого процесса, гидроцефалии и тому подобных заболеваний.
Лечение же такой болезни, как столбняк упреждающее, так как излечить столбняк можно лишь у 15 человек из 100: оно проводится в виде ревакцинации через каждые 10 лет и тщательной дезинфекции всех ран, особенно полученных вне помещения и в результате укусов животных (как известно, палочка столбняка находится чаще всего в почве).
Симптомы гипертонуса можно снять при помощи миорелаксантов, антиконвульсивных и седативных средств. Препарат назначается исключительно лечащим неврологом, в зависимости от диагноза.
Гипертонус мышц у новорожденных
У детей и у взрослых вообще-то могут быть совершенно одинаковые причины гипертонуса, например, менингит, эпилепсия, ДЦП, столбняк Однако почти у всех вновь появившихся на свет младенцев наблюдается свойственная только им врожденная мышечная гипертония, вызванная не какой-то серьезной патологией, а особенностями перинатального развития:
- сказывается длительное нахождение плода в позе головастика с прижатыми к груди ручками и согнутыми ножками;
- влияние могут оказывать повышенные внутричерепная гипертензия и нервная возбудимость (весьма частые явления у детей).

Врожденный гипертонус у младенца в большинстве случаев является не признаком какой-то болезни, а проходящим со временем симптомом, не требующим какого-то лечения.
Заподозрить врожденный ГП у малыша можно при таких симптомах:
- согнутые ручки и ножки (руки находятся на груди и сжаты в кулачки);
- конечности ребенка с трудом удается разогнуть или развести;
- когда ребенка ставят на ножки, он становится на цыпочки и пытается шагнуть вперед;
- из-за спазма мускулатуры пищевода и кишечника младенец обильно срыгивает сразу после кормления;
- сон малыша беспокойный, он часто просыпается и подолгу плачет;
Обычно к трем-четырем месяцам подобные симптомы проходят. Родителям нужно проявлять беспокойство, если мышечная гипертония сохраняется дольше этого периода, а также при ее внезапном появлении. Необходимо прежде всего исключить самые опасные заболевания, сопровождающиеся высоким напряжением мышц: менингит, бешенство, энцефалит, ДЦП.
Также обратить надо повышенное внимание на гипертонус шейного отдела:
- патологический наклон и поворот шеи;
- ее постоянное запрокидывание назад;
- способность ребенка держать голову раньше четырехлетнего возраста;
- наличие тонических противонаправленных рефлексов в конечностях при пассивных движениях головой у ребенка.
Такие симптомы могут быть признаками кривошеи (врожденного подвывиха), или заболеваний ЦНС.
- Если голову ребенка согнуть по направлению к груди, у него сгибаются руки, в то время как ноги наоборот разгибаются.
- При повороте головы влево, происходит вытяжение вперед левой руки, разгибание левой ноги и сгибание правой.
- При повороте головы вправо происходит зеркальное (асимметричное) отражение рефлексов.
Лечение гипертонуса новорожденных, если он не вызван опасной инфекцией или заболеванием ЦНС, в основном безлекарственное, так как использование миорелаксантов или противосудорожных средств для младенцев небезопасно и может привести к неправильному мышечному развитию, привести к внезапной остановке дыхания и сердца.
Основные способы лечения: массаж, пассивная лечебная физкультура, физиотерапия.
В лечебном массаже при терапии мышечного гипертонуса у маленьких детей используются мягкие, расслабляющие методы, при которых можно осторожно и аккуратно производить следующие действия с конечностями, шеей и туловищем:
- поглаживать;
- растирать;
- легонько раскачивать ручку или ножку, удерживая ее за кисть (стопу).
Категорически запрещены рубящий, вибрационный массаж, куда входит похлопывания и постукивания, и активные разминания. Такие действия способны только усугубить гипертонус мышц у ребенка.
Лечебная гимнастика проводится педиатром — неврологом, специалистом по ЛФК для новорожденных.

В ЛФК входят пассивные движения, совершаемые массажистом:
Чтобы убрать мышечные спазмы у новорожденных, применяют в основном:
- электрофорез;
- тепловое сухое лечение (парафин, озокерит);
- теплые успокаивающие травяные ванночки.
Часть процедур проводится в физиотерапевтических кабинетах, а часть — в домашних условиях.
Всякая мать знает, какое позитивное влияние оказывает для ее ребенка купание в отвар ромашки и мяты, хвои, пустырника и шалфея, корня валерианы и других трав, благотворных для нервной системы. Такие процедуры необходимо проводить каждый вечер перед сном, что малыш расслабился и спал спокойно. Добавлять в отвар также полезно немного чистотела или череды: эти травы издавна применялись для лечения потницы и диатеза у новорожденного — главных источников беспокойства у детей.
Помимо этого, мамы могут самостоятельно освоить и гимнастику, и массаж для малышей, внимательно изучив, как это делают профессионалы.
- Все
- А
- Б
- В
- Г
- Д
- И
- К
- Л
- М
- Н
- О
- П
- Р
- С
- Т
- Ф
- Х
- Ц
- Э
Мышечно-тонический синдром - частое проявление остеохондроза позвоночника. Подчас боли в позвоночнике связаны не с грыжей диска или протрузией, а именно с мышечно-тоническим синдромом. Мышечно-тонический синдром – болезненный мышечный спазм, возникающий рефлекторно, и, как правило, при дегенеративных заболеваниях позвоночника, что связано с раздражением нерва иннервирующего внешнюю часть фиброзной капсулы межпозвонкового нерва (нерв Люшка) Кроме того, мышечно-тонический синдром может возникать из-за избыточной нагрузки на спину или длительной статической нагрузки (нарушение осанки и позы). Мышцы при длительной статической нагрузке находятся в постоянном напряжении, что приводит к нарушению венозного оттока и формированию отеков тканей, окружающих мышцы. Отек является следствием мышечного спазма. Плотные напряженные мышцы оказывают воздействие на нервные рецепторы и сосуды в самих мышцах, что приводит к развитию стойкого болевого синдрома. Боль в свою очередь рефлекторным путем вызывает увеличение мышечного спазма и, таким образом, еще больше ограничивает объем движений. Формируется замкнутый круг – спазм – отек тканей – болевые проявления – спазм. Но иногда мышечный спазм рефлекторного характера является защитной реакцией организма на внешнее воздействие на кости скелета (защита нервов, сосудов и внутренних органов) при различных заболеваниях. Но длительный мышечный спазм из защитной реакции превращается в патологический, и поэтому необходимо снять это состояние, так как длительный спазм может привести к изменениям в мышцах и нарушению их функций. Для мышечно-тонического синдрома характерно напряжение мышцы, уплотнение и укорочение и как следствие сокращение объема движений в опорных структурах. Повышенный тонус мышц может быть локальным с вовлечением участка мышцы и диффузным (тонус всей мышцы). Кроме того, бывает и региональный и генерализованный – спазм мышц как сгибателей, так и разгибателей. Интенсивность повышенного тонуса может быть как умеренной, так и выраженной. При умеренном гипертонусе отмечается болезненность мышцы при пальпации и отмечается наличие уплотнений в мышце. При выраженном гипертонусе вся мышца становится очень плотной, болезненной, а массаж или тепло только усиливают боль. Различают осложненный и неосложненный гипертонус мышц. При неосложненном тонусе боль локализуется только в мышце, а при осложненном боль может иррадиировать в соседние области. Механизм болей при осложненном гипертонусе связан с ишемическими проявлениями в спазмированной мышце (нарушение микроциркуляции, компрессия сосудисто-нервных образований). Нередко при мышечно-тоническом синдроме происходит формирование триггерных точек, которые являются признаком образования миофасциального болевого синдрома. Наиболее распространенными мышечно-тоническими синдромами являются следующие синдромы:
- Синдром передней лестничной мышцы. Этот синдром обусловлен повышенным тонусом этой мышцы. При гипертонусе этой мышцы возникают условия для формирования туннельного синдрома (между первым ребром и лестничной мышцей) с раздражением сосудисто-нервного пучка с нарушением по проводниковому типу в зоне иннервации локтевого нерва. При повороте и разгибании головы болезненные проявления усиливаются. Как правило, синдром встречается с одной стороны.
- Синдром нижней косой мышцы головы. Для этого синдрома характерны боли в затылке на стороне спазмированной мышцы и их усиление при повороте головы. Нередко этот синдром сопровождается ирритацией затылочного нерва и спазмом вертебральной артерии.
- Синдром передней стенки грудной клетки. Болевые проявления при этом синдроме симулируют картину стенокардии, но в отличие от истинной кардиалгии не бывает изменений на ЭКГ. Кроме того для этого синдрома характерно уменьшение болей при движении. Диагностика этого синдрома достаточно затруднительна и возможна только после точного исключения заболеваний сердца.
- Синдром малой грудной мышцы. Этот синдром проявляется при избыточном отведении плеча и смещении его к ребрам. При этом происходит сдавление плечевого сплетения и в подключичной части, и артерии, что приводит к нарушению кровоснабжения в конечности и нарушению иннервации. Как результат – онемение, парестезии и мышечная слабость в дистальных отделах верхней конечности.
- Лопаточно-реберный синдром. Для него характерны боли в верхнем углу лопатки, хруст при движении лопатки уменьшение объема движений. Причиной синдрома являются дегенеративные изменения в шейном отделе позвоночника (С3-С4 и С7). Кроме того причина этого синдрома может быть связана в синовитах мышц лопатки.
- Синдром грушевидной мышцы. Причиной этого синдрома является компрессия седалищного нерва мышцей, ротирующей бедро кнаружи в области нижнеягодичного отверстия (там проходит седалищный нерв и ягодичная артерия). Боль при синдроме грушевидной мышцы напоминает боль при радикулите. Кроме того, возможно наличие онемения нижней конечности.
- Синдром мышцы, натягивающей широкую фасцию бедра. Возникновение этого синдрома связано с дегенеративными изменениями в поясничном отделе позвоночника, а также может быть рефлекторного характера при заболеваниях тазобедренного сустава или изменениях в крестцово-подвздошных сочленениях.
- Синдром подвздошно-поясничной мышцы. Формирование этого синдрома связано как с дегенеративными изменениями в поясничном отделе позвоночника, так и в связи с мышечными блоками в грудопоясничном сегменте или с заболеваниями брюшной полости и органов малого таза.
- Крампи (судорожные спазмы) икроножной мышцы. Продолжительность крампи может быть от секунд до минут. Провоцирующим фактором может быть резкое сгибание стопы. Причиной крампи считаются перенесенные травмы головы. Иногда крампи могут быть при наличии венозной или артериальной недостаточности нижних конечностей.
- Крампи разгибателей спины. Как правило, это спазмы в какой-либо части мышцы, чаще всего в области середины спины. Такие спазмы бывают длительностью до нескольких минут и боли иногда требуют необходимости дифференцировать с болями кардиального генеза (стенокардии). В мышцах разгибателях спины нередко обнаруживаются триггерные точки.
Диагностика
- История заболевания, жалобы пациента (длительность болевого синдрома, интенсивность болей, характер болей, связь с движением или другими провоцирующими факторами.
- Оценка неврологического статуса. Состояние мышц наличие участков спазма или болевых точек (триггеров), подвижность сегментов позвоночника, движения, вызывающие усиление болей.
- Рентгенография позвоночника (при исследовании шейного отдела возможно проведение с функциональными пробами. Рентгенография позволяет обнаружить выраженные дегенеративные изменения (в костной ткани).
- МРТ и КТ. Эти исследования необходимы для визуализации дегенеративных изменений в мягких тканях (грыжа диска, протрузия наличие компрессии невральных структур)
- ЭМГ – исследование позволяет определить степень нарушения проводимости по нервам и мышцам.
Лечение
Лечение при мышечно-тонических синдромах в основном направлено на лечение основного заболевания, послужившего причиной мышечного спазма. Но нередко снятие мышечного спазма приводит к положительной динамике и самого заболевания. Кроме того, длительный спазм мышц приводит к формированию замкнутого патологического круга. И поэтому задача пациента максимально быстрее обратиться к врачу и устранить мышечный спазм. Рекомендуются следующие лечебные мероприятия:
- Ортопедические изделия. Ношение корсета (поясничный отдел) или воротника Шанца для разгрузки соответствующих отделов позвоночника. Использование ортопедических подушек.
- Медикаментозное лечение. Для уменьшения мышечного спазма возможно применение миорелаксантов, таких, как мидокалм, сирдалуд, баклофен. НПВС (мовалис, вольтарен, ибупрофен и т. д.) помогают уменьшить болевые проявления и снять воспаление.
- Местные инъекции анестетиков иногда вместе с кортикостероидами помогают прервать патологическую импульсацию триггерных точек.
- Массаж и мануальная терапия достаточно эффективны при мышечно-тоническом синдроме. Эти методы позволяют нормализовать тонус мышц, мобильность двигательных сегментов и таким образом устранить причину болевого синдрома.
- Иглорефлексотерапия – хорошо зарекомендовавший себя метод лечения мышечно-тонических синдромов. Метод, прежде всего, помогает минимизировать прием медикаментов, нормализует проводимость по нервным волокнам и снимает боль.
- Физиотерапия. Такие процедуры как электрофорез, магнитотерапия, ДДТ, СМТ позволяют уменьшить отек тканей, улучшить кровообращение и уменьшить болевые проявления.
- ЛФК. После уменьшения болевого синдрома комплекс упражнений помогает нормализовать мышечный корсет, тонус мышц и является профилактикой мышечных спазмов
Использование материалов допускается при указании активной гиперссылки на постоянную страницу статьи.
Читайте также:


