У кого был ревматизм как лечить



Люди много веков назад уловили связь между тяжелыми простудами, ангинами и последующим возникновением проблем с суставами и общим недомоганием. Однако научное изучение ревматизма началось только с конца XIX века. Сегодня уже ясно – это поражение всей соединительной ткани, которая имеется в организме, и воспаление связано с нашим собственным иммунитетом.
Считается, что острая ревматическая лихорадка наиболее часто бывает у детей школьного возраста, хотя возможен ревматизм у взрослых. Обычно это лица 18 - 25 лет. Воспалительный процесс возникает в соединительной ткани, составляющей каркас внутренних органов, покрывающей суставные поверхности костей и формирующей клапаны сердца. Причиной болезни считают изменения в иммунной системе, которые запускает особый микроб – бета-гемолитический стрептококк А-группы. Причем ревматизм развивается не у всех, кто переболел стрептококковыми ангинами, скарлатиной или фарингитом, а только у части людей, имеющих наследственную предрасположенность.
При ангине токсины бактерий, а затем и антитела, которые организм вырабатывает в ответ на инфекцию, поражают волокна соединительной ткани в сердце, провоцируя воспаление внутренней оболочки сердца – эндокардит, или сердечной мышцы – миокардит. Кроме того, поражаются сердечные клапаны.
Помимо сердца, антитела, которые производит иммунная система, атакуют хрящи и связки в суставах, волокна соединительной ткани в сосудах, почках. Кроме этого, антитела повреждают и нервную систему. Такой процесс развивается, если у иммунной системы изначально есть дефект, то есть человек генетически предрасположен к ревматизму.

Симптомы ревматизма у взрослых
Ожидать первые признаки болезни можно через 2 - 3 недели после острой ангины, скарлатины или фарингита, которые вызваны стрептококком. Важно подчеркнуть, что симптомы ревматизма у взрослых начинаются не с поражений суставов или сердца, а с приступа лихорадки. На фоне общего нарушения самочувствия, слабости и разбитости температура повышается от 37 до 38,5 - 39 °С, сопровождается сильным ознобом и обильным потом.
Температура может держаться до 5 суток, и на фоне нее воспаляются суставы – они отекают, кожа над ними краснеет, возникает боль, которая не утихает даже в покое. Чаще всего повреждаются симметрично оба колена, либо голеностопные, плечевые или локтевые суставы. Но воспаление быстро переходит с одних суставов на другие – пару дней болят колени, затем локти, затем голеностопы. Причем после приема противовоспалительных препаратов боль и воспалительный процесс быстро исчезают. По мере снижения температуры утихает и артрит.
Некоторые пациенты отмечают на коже сыпь в виде розовых колец (эритема), которая не зудит и быстро проходит. В редких случаях в области затылка или воспаленных суставов могут возникать узелки под кожей, похожие на зернышки риса или горошины.

Ключевое проявление ревматизма – это серьезные поражения сердца (кардиты). От того, насколько сильно поражены оболочки сердца, клапаны и крупные сосуды, во многом зависит дальнейший прогноз для больного. Возможен:
-
эндокардит – воспаление внутренней выстилки сердца и клапанов;
миокардит – это поражение самой сердечной мышцы;
панкардит – когда в той или иной степени страдают все оболочки сердца.
Основные проявления – сердцебиение (тахикардия) и боль в области сердца, имеющая ноющий, щемящий или колющий характер. На фоне боли возникает одышка при малейшей нагрузке, аритмии (нарушения ритма). Почти у 1/4 больных, особенно при несвоевременном лечении, формируется порок сердца, так как воспалительный процесс разрушает сердечные клапаны.
По словам врача-невролога высшей категории Урюпинской ЦРБ Евгения Мосина, ревматизм затрагивает и нервную систему, у неврологов есть даже отдельный термин для описания болезни – нейро-ревматизм. Повреждения нервной системы возможны как в период ревматической лихорадки (из-за острых нарушений мозгового кровообращения, психозов или ревматического невроза), так и спустя некоторое время, из-за воспалительного процесса соединительнотканных элементов в нервной системе (миелиты, энцефалиты или невриты).
Самое частое неврологическое проявление ревматизма – это хорея (поражение подкорковых центров мозга, отвечающих за движения). Для этой патологии характерны подергивания рук и ног, имеющие хаотичный характер. Из-за сокращения мышц на лице возникает ощущение, что человек гримасничает, хотя он не контролирует эти действия. Может нарушаться внятность речи, страдает почерк, сложно держать в руках столовые приборы. В среднем, симптомы, как отмечает Евгений Юрьевич, сохраняются до трех месяцев.

НА ПОМОЩЬ ПРИДЕТ
Спецмазь Пчелиная идеально подойдет при боли в позвоночнике, травмах и повреждениях кожи. В его составе только натуральные и экологически чистые экстракты и масла лекарственных растений. Они быстро успокаивают, мазь хорошо разогревает, тем самым снимая все отеки и воспаления. Бальзамом можно растирать тело в области позвоночника и суставов, он предохраняет кожу от сухости и потери эластичности.
При ссадинах, царапинах и трещинках мазь оказывает бактерицидное действие за счет эфирного масла сибирской пихты в составе препарата.
Длительность острой ревматической лихорадки длится до 6 - 12 недель. В этот период процесс воспаления проходит последовательные стадии развития, от обратимых начальных изменений до тяжелых, фатальных осложнений.
Самое неприятное при ревматизме то, что после затухания процесса, в первые 4 - 5 лет ремиссии, возможны новые вспышки воспаления. Они связаны с повторными эпизодами микробных ангин и фарингитов.
Меня зовут Женя, мне 31 год, из них 6 лет у меня диагноз: ревматоидный артрит. Сейчас многие знают, что такое рак или СПИД, а вот о РА говорят не очень часто.
Все началось в 2012 году.

Хуже стало год спустя, когда ни с того ни с сего я стала ощущать жуткие боли не только в руках, но и в ногах, по утрам ступить на ногу было невозможно, буквально. Первые 20–40 минут после пробуждения казались каким-то кошмаром, к тому времени боли в руках разошлись до такой степени, что надеть одежду самостоятельно я не могла, пока не подействует обезболивающее. Боль похожа на ту, когда очень сильно ушибся, — и эта первая звенящая боль не проходит.
Походы по врачам и анализы привели меня к ревматологу. Врач пенсионного возраста тогда сказала, что не видит у меня РА и мне стоило бы одеваться теплее. Тогда я еще не понимала масштаб бедствия, которое наступит после того, как я со спокойной душой выйду из кабинета.
Очередной московский ревматоидный центр (я тогда жила в столице и могла выбрать центр). На приеме у врача я рыдала — у меня кончились силы терпеть боль.
Так что, когда я пришла к [своему нынешнему врачу] Т. А., она сказала, что назначает гормоны и будет вводить лекарство в мое лечение постепенно, — а я всё ревела.
Гормоны — это результат затянутого начала лечения, точнее, его отсутствия, длительный воспалительный процесс просто так не затихнет, а основное лекарство — только в уколах — раз в неделю, строго по расписанию. Обезболивающее и мази, примочки из странных растворов — дополнительные помощники.
Боли начали утихать, пришли побочные эффекты от сложных лекарств: тошнота, головокружение и другие…

Ревматоидный артрит — хроническое заболевание, при котором воспаляется синовиальная мембрана, из-за чего суставы теряют подвижность и опухают. Постепенно воспаление разрушает концы кости и покрывающий суставные поверхности хрящ. Нарушаются структура и функции связок, придающих суставу прочность, и он начинает деформироваться.
Чаще всего болезнь поражает несколько суставов и обычно начинается на одном из мелких — кисти или стопы. Как правило, заболевание развивается симметрично. В воспалительный процесс могут быть вовлечены глаза, легкие, сердце и кровеносные сосуды. Болезнь обычно развивается медленно, но клинически проявляется резко.
Ревматоидный артрит — аутоиммунное заболевание; синовиальную мембрану, а в ряде случаев и другие части тела повреждают свои же антитела.
Ревматоидный артрит не свойствен молодому возрасту, да и вообще мало изучен.
Единственное, что известно наверняка, — сегодня ревматоидный артрит не излечивается, он на всю жизнь.
Я боялась этого заболевания. Видела, что оно делает с суставами и как люди впадают в отчаяние. Оно и понятно, изменения настолько уродливы, а ты настолько беспомощен…
Однажды я почувствовала, что мне нужна поддержка, и зашла на форум для людей с РА. С тех пор я больше не посещала таких форумов. Вероятно, у русского человека фокус внимания смещен больше на страдания и на то, как ему плохо. Я же искала, скорее, поддержку, рецепты того, как люди справляются, уверенность, что нам всё посильно.
Один раз пошла к психотерапевту, рассказала ему, как переживаю и нервничаю, ведь знаю, что это заболевание со мной на всю жизнь, а жизнь на глазах рушится. Он выписал мне лекарство. Я его приняла и ощутила упадок сил, мне ничего не хотелось делать. Чтобы не навредить себе больше и не впасть в апатию, я не стала больше его пить и к этому врачу больше не ходила. Моральную поддержку я стала искать в себе сама.
Ты молода, у тебя много планов, и вдруг ты уже не можешь жить полноценно, врачи говорят, что тебе нельзя заниматься активными видами деятельности и работа твоя тебе не подходит — слишком большая физическая нагрузка. Поэтому о своей особенности я молчала.
За несколько месяцев до того, как у меня развился ревматоидный артрит, я сменила сферу деятельности и стала работать бариста. Мне хотелось развиваться в кофейной индустрии, у меня был план на несколько лет. И вот ты приходишь на работу и понимаешь, что не можешь сжать руку, чтобы приготовить кофе, тебе просто не хватает сил делать то, что ты любишь.
Сейчас я просыпаюсь в 6 утра, принимаю таблетку метипреда и продолжаю спать. Так начинается каждое мое утро с 2014 года. Раз в неделю ставлю укол основного лекарства. Таких страшных болей, как раньше, нет, лекарства помогают. Но я всё же боюсь просто удариться пальцем или локтем — суставы реагируют. Несмотря на то что мне стало легче, мне нельзя бегать, под запретом ударные нагрузки, нельзя заниматься активным спортом в принципе. Так что пробежать марафон или проехать на велосипеде длительный маршрут я не смогу.
Но я прошла этап принятия.
Я не разлюбила прогулки, я научилась быть спокойнее. Ведь сначала казалось, что все вокруг бодрые и сильные и только ты такой слабак. Но потом ты учишься быть более плавным и летящим, узнаешь, как можешь сбалансировать самого себя.

Но пока центра нет, я могу лишь дать несколько советов:
— Если у вас ревматоидный артрит либо есть подозрение на него, сразу идите к врачу, ищите хорошего специалиста — вам с ним долго по пути.
В какие-то моменты я прекращала терапию без одобрения врача: мне казалось, что я выздоровела, — не делайте так, РА — коварное заболевание, потом может быть хуже.
— Надо помнить: как бы больно ни было, наступит день, когда боли не будет, главное — не опускать руки и подобрать лечение!
— Еще нужно делать зарядку. По утрам ты чувствуешь себя настолько скованно, будто твое тело сжалось в комок. Но проходит время — обязательно нужно сделать зарядку, очень медленную, прощупать все косточки и мышцы. Это помогает.
Ну и одевайтесь теплее, конечно! Говорят, это защищает от многих заболеваний.
Если вовремя не обратиться к врачу, может понадобиться операция.
Что такое ревматоидный артрит
Ревматоидный артрит — это хроническое воспалительное заболевание, при котором иммунная система по ошибке атакует здоровые клетки организма.
Страдают в основном только суставы — кисти, запястья, колени. Но иногда ревматоидный артрит влияет Rheumatoid arthritis ещё и на лёгкие, сердце, глаза, кожу или кровеносные сосуды.
Как понять, что у вас ревматоидный артрит
Вот какие признаки Rheumatoid Arthritis (RA) вы можете заметить:
- ноющая боль в суставах, их скованность, чувствительность, болезненность и припухлость;
- потеря аппетита и снижение веса;
- слабость в теле;
- лихорадка;
- на поздних стадиях возможны деформация и искривление суставов.
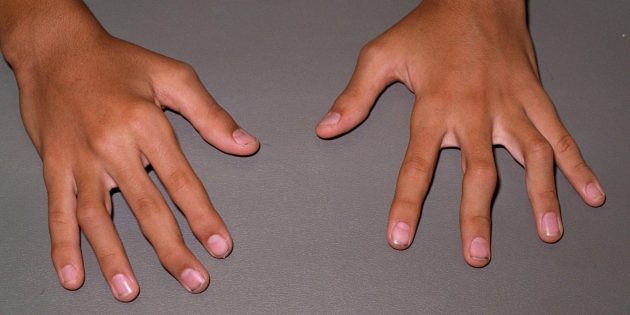
Повреждённые суставы / medistok.ru
Симптомы часто симметричны RA Symptoms: How Do You Diagnose Rheumatoid Arthritis? : если болит левое колено, то обычно вместе с ним и правое.
Заболевание протекает периодами. Когда оно усугубляется, это называется вспышкой. А когда приходит облегчение — ремиссией. Частота вспышек зависит от того, насколько агрессивно иммунная система атакует клетки тела, от количества повреждённых суставов и от наличия лечения.
Когда обращаться к врачу
Записываться на приём к ревматологу нужно быстро, как только заметили опасные признаки. Не затягивайте поход к доктору и не надейтесь, что всё само как-нибудь пройдёт.
Если не лечить ревматоидный артрит, он может сильно повредить ваши суставы. Обычно это происходит Rheumatoid Arthritis (RA) Diagnosis в первые два года болезни. Поэтому так важно вовремя её обнаружить.
Почему появляется ревматоидный артрит
Врачи не знают точно, что его вызывает. Зато они выделили Rheumatoid Arthritis (RA) Causes and Risk Factors факторы, которые увеличивают риск развития болезни:
- Возраст. Ревматоидный артрит может появиться в любой жизненный период, но чаще всего из-за него страдают люди 40–60 лет.
- Пол. Мужчины болеют гораздо реже, чем женщины. Больше всего рискуют те, кто никогда не рожали или сделали это недавно.
- Генетика. Если в вашей семье у кого-то уже был артрит, вы в зоне риска.
- Окружающая среда. Некоторые вещества, с которыми мы контактируем, могут увеличить риск развития болезни. Например, асбест или диоксид кремния.
- Полнота. Особенно если вам меньше 55 лет.
- Курение. Давно известно, что оно способствует Rheumatoid arthritis and smoking: putting the pieces together развитию аутоиммунных заболеваний.
Как лечить ревматоидный артрит
Избавиться Rheumatoid Arthritis Treatment от него навсегда не получится. Но есть несколько методов лечения, которые помогут облегчить симптомы, добиться ремиссии, предотвратить повреждение суставов и органов.

При обследовании пациентов с суставной патологией сначала я назначаю комплексную проверку здоровья, которая обязательно включает в себя анализы на ревматоидный артрит. Затем определяю лечение.
Человеку вводят его же плазму. Делается What you need to know about PRP это так: доктор берёт немного крови больного, помещает её в центрифугу, которая вращается с высокой скоростью. Благодаря этому тромбоциты отделяются от других компонентов крови и инъекцию из этих элементов можно впрыскивать.
Аутоплазма восстанавливает хрящевые ткани, постепенно снимает боль.
Похожа на предыдущий метод. У заболевшего также берут Orthokine Treatment in Israel кровь, обрабатывают её, получают белок IL-1RA и делают инъекцию 1–2 раза в неделю. Общее количество уколов назначает врач.
Цитокиновая терапия останавливает воспаление, восстанавливает подвижность суставов и снимает боль.
По словам Алексея Басова, именно инъекции аутоплазмы (PRP) и цитокиновая терапия (Orthokine) сегодня чаще всего используются для лечения ревматоидного артрита.
- Нестероидные противовоспалительные препараты. Они облегчают боль и уменьшают воспаление.
- Гормональные средства. Замедляют развитие болезни и снижают активность иммунной системы, чтобы та не атаковала здоровые клетки. Врачи не рекомендуют долго принимать гормональные лекарства из-за возможных побочных эффектов. Например, повышение кровяного давления, дефицит кальция, отёк ног, увеличение веса.
- Болезнь-модифицирующие антиревматические препараты. Защищают ткани от повреждений, постепенно уменьшают ежедневную боль.
- Модификаторы биологических реакций или биологические агенты. Они действуют на ту часть иммунной системы, что вызывает воспаление тканей. Эти препараты значительно уменьшают риск повреждений и инфекций.
Хотя вам может показаться, что физическая активность принесёт ещё больше боли, это не так. Некоторые упражнения, наоборот, помогают. Например, ходьба или йога. Их назначают, чтобы быстрее восстановить функции суставов. Физкультуру используют в комплексе с другими методами лечения. Без них она вряд ли чем-то поможет.
Доктор составит план тренировок, которые можно выполнять в вашем случае.
Большинству больных операция не нужна. Она может понадобиться тем, у кого суставы деформировались и потеряли подвижность и нужно восстанавливать их.
Можно ли предотвратить ревматоидный артрит
Стопроцентного способа нет. Некоторые факторы риска не зависят от вас, а значит, исключить их не получится. Но снизить How to Prevent Arthritis риск возникновения болезни всё же можно.
- Не курите. Сигареты не только повышают риск развития болезни, но ещё и могут затруднить физическую активность, которая очень важна для лечения ревматоидного артрита.
- Следите за своим весом. Полнота создаёт Factors that Increase Risk of Getting Arthritis дополнительную нагрузку на суставы, особенно на бёдра и колени. Со временем это может привести к ревматоидному артриту.
- Ограничьте вредное воздействие окружающей среды. Если работаете с асбестом или кремнезёмом, всегда надевайте защитное снаряжение. В основном это касается работников сферы строительства и промышленности.
Существуют болезни, которые постоянно о себе напоминают. К ним относится ревматизм. Это группа различных патологий, характеризующихся болезненными ощущениями в костно-мышечной системе: мышцах, суставах, сухожилиях, костях.

Заболевание ухудшает качество жизни. Люди с воспалительным ревматизмом в два раза чаще имеют инсульт. Нужно научиться противостоять этому заболеванию.
Что такое ревматизм суставов?
Ревматизм — это реактивное заболевание после заражения стрептококками группы А (классификация Лэнсфилда). Через одну-три недели после заражения происходит бактериальное воспаление различных систем органов. Компоненты стрептококковой мембраны, некоторых типов белка M, действуют как антиген и стимулируют продуцирование антител.
Однако антигены стрептококков сходны по структуре с собственными белками организма. Образовавшиеся антитела реагируют на эндогенные структуры и вызывают воспаление.
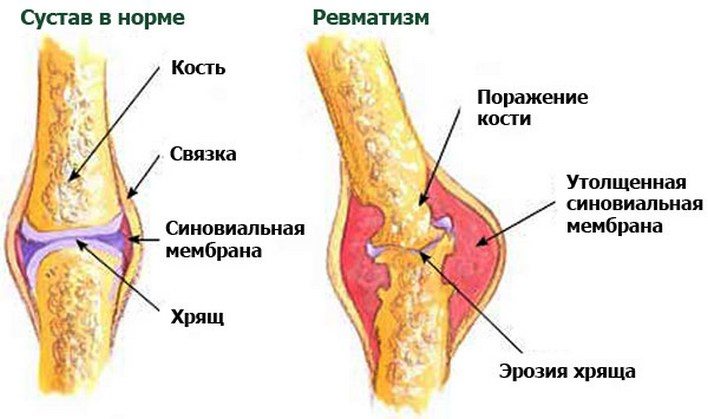
Причины развития ревматизма
Основные причины заболевания у взрослых и детей одинаковы:
- неполноценное питание;
- пониженный иммунитет;
- наличие стрептококковой инфекции (скарлатина, фарингит, тонзиллит и ряда других);
- переохлаждение организма;
- наследственная предрасположенность;
- отсутствие физических упражнений;
- переутомление.
Заболеванию подвержены подростки в возрасте от 7 до 15 лет, в три раза чаще болеют девочки, которые переболели заболеваниями лор органов (синусит, гайморит, фронтит, ангина) или стрептококковой инфекцией.
Стадии развития и виды ревматизма
Заболевание чаще обостряется весной и осенью.
Существует три стадии активной фазы ревматизма:
- Минимальная (I степень), симптомы можно увидеть только при диагностике на ЭКГ и ФКТ. При исследованиях показатели лишь слегка отклонены от нормы.
- Умеренная (II степень). Наблюдаются повышенная температура, выявляются все симптомы кардита, появляются боли в суставах, слабость, быстрая утомляемость.
- Максимальная (III степень). Наблюдается острая и подострая фаза болезни, встречаются все симптомы болезни, возможные осложнения. Грамотно составленная программа лечения предотвращает острую форму болезни и осложнения кардиосклероз — и порок сердца.
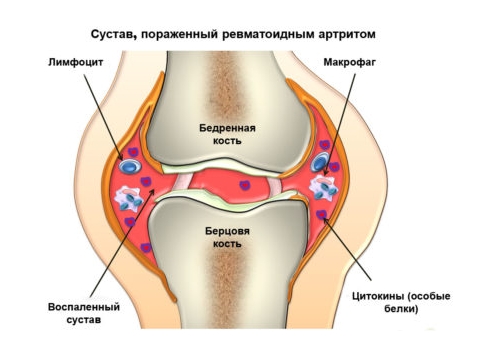
Болеют в основном дети от 7 до 15 лет. Он исключителен до 3 лет и редко встречается после 30 лет. Возникновение ревматической лихорадки через 2-3 недели после ангины, назофарингита или синусита, который не лечился.
Симптомы:
- Большая бледность, когда анемия.
- Высокая температура, сопровождающаяся сильным потоотделением, болями в теле, ознобом.
- Горячие и болезненные суставы.
- Увеличенный объем сустава.
- Регрессия боли без осложнений.
- Иногда под кожей и в области пораженных суставов появляются узелки Мейнета.
- Появление пятен на коже (макулопапулы — слегка заметные пятна).
- Частая боль в животе с гепатомегалией (увеличение объема печени) или ревматическим перитонитом.
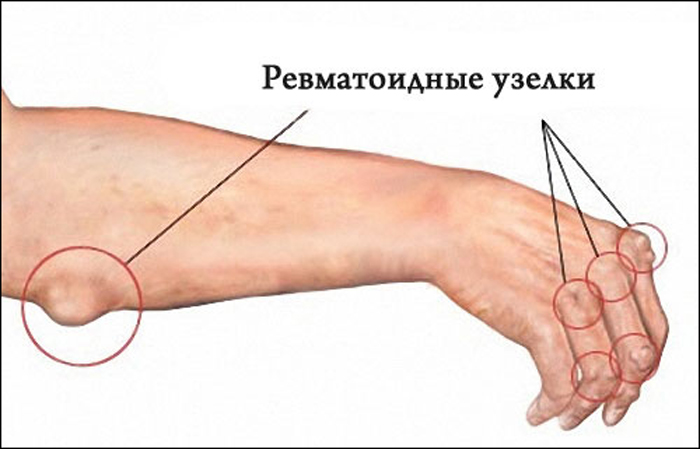
Ревматизм в основном поражает колени, запястья, лодыжки и характеризуется сильной и кратковременной болью в суставах. Мигрирующие боли переходят, через несколько дней, от одного сустава к другому.
Летучий ревматизм провоцируется такими факторами:
- Молодой возраст.
- Генетические факторы.
- Социально-экономические факторы.
- Возникновение стрептококковой эпидемии в местах скопления людей: школе, армии.
Лечится антибиотиками и кортикостероидами по назначению врача.
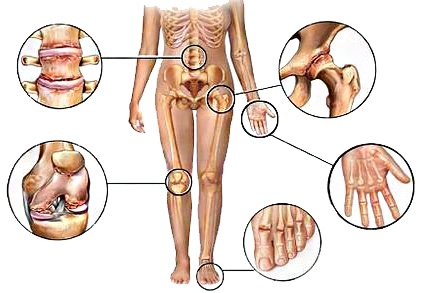
Ревматизм, который сохраняется в течение времени, проходит с приступами и периодическими обострениями — называется хроническим. Хроническое воспаление развивается в течение длительного периода времени и может быть вызвано аутоиммунным заболеванием, при котором иммунная система атакует хрящ.
Наиболее часто болеют:
- пожилые люди с избыточным весом;
- женщины после менопаузы;
- спортсмены, которые интенсивно используют суставы.
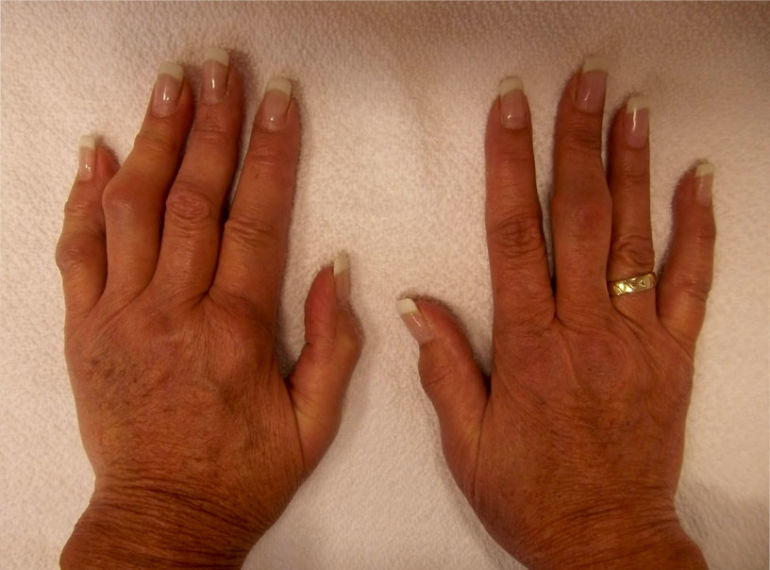
Воспаление тканей вокруг сустава вследствие травмы или чрезмерного стресса может быть причиной воспаления мышц, сухожилий, связок вокруг сустава.
Острая фаза развивается через 1-3 недели после перенесенного инфекционного заболевания.
Симптомы:
- боли в суставах;
- повышенная температура тела;
- головные боли;
- гипергидроз;
- слабость;
- быстрая утомляемость.
Диагностика
Диагностика проводится с помощью обычного медицинского обследования, в котором врач задает вопросы пациенту:
- о продолжительности боли;
- о характере боли, какие суставы затронуты;
- как проявляется боль при обследовании суставов.
В зависимости от местоположения боли и симптомов, проводятся дополнительные исследования:
- Анализ крови.
- МРТ.
- Ультразвуковое сканирование.
- Компьютерная томография.
- Анализ жидкости в суставе, на наличие бактерий или затвердевших кристаллов.
При активной фазе ревматизма, наблюдается:
- повышенное СОЭ;
- умеренный лейкоцитоз со сдвигом влево;
- анемия.
Диагноз ставится на основании истории болезни, физического осмотра, лабораторных исследований, а также рентгеновских лучей рук и ног.
Какой врач лечит ревматизм?
Когда суставы заставляют вас страдать, обратитесь к врачу-терапевту. Этот врач в случае необходимости направит к разным специалистам: ревматологу, физиотерапевту или травматологу. По мере того как тело стареет, организм меняется, с годами меняется структура костей и мышечная масса.
Ревматизм у детей и взрослых лечат врач кардиолог-ревматолог.
Признаки и симптомы ревматизма
Ревматизм является общим термином для болезней, которые могут влиять на суставы, кости, сухожилия, мышцы, соединительную ткань, а иногда и внутренние органы.
Существует множество различных форм, которые отличаются:
- продолжительностью возникновения боли;
- местом локализации боли;
- количеством пораженных суставов;
- продолжительностью симптомов;
- другие связанные симптомы (пищеварительный тракт, кожа, глаза и т. д.).
Основные причины:
Лечение ревматизма у взрослых
Больному назначается постельный режим, полноценное питание. Этиологическое или этиотропное лечение – это ликвидация очагов стрептококковой инфекции. Пенициллинотерапию проводят в течение двух недель. Патогенетическое лечение — стероидные и нестероидные противовоспалительные препараты и лекарства.
Успех лечения зависит от правильного плана лечения. Для лечения показано назначение обезболивающих.
Для облегчения боли используют анальгетики:
- Аспирин.
- Парацетамол.
- Ибупрофен.
Нестероидные противовоспалительные препараты используются для устранения боли и воспаления соединительной ткани в виде мазей и таблеток:
Миорелаксанты центрального действия:
- Толперизон.
- Баклофен.
- Дитилин.
Основная цель антибиотиков — подавление стрептококковой инфекции. Для этого применяют препараты группы пенициллина и антибиотики широкого спектра действия (Эритромицин, Ампициллин). Терапия не менее одной недели проводится по определенной схеме в стационарных условиях.
В дальнейшем, в течение 5 лет проводится профилактика рецидива, а также осложнений по назначению врача препаратами последнего поколения:
- Бициллин — 3 показан, при обострениях заболевания.
- Бициллин — 5 показан, для профилактики рецидивов заболевания.
- Пенициллин.
Необходимо очень внимательно отнестись к лечению инфекций. Лучше не игнорировать, необходимость принимать антибиотики по схеме и протоколу, прописанному врачом. Они могут сохранить вас от пагубных последствий.
Они используются при аутоиммунных заболеваниях, связанных с образованием антител, которые атакуют собственное тело, а не защищают его от микробов:
- Меркаптопурин.
- Азотиоприн.
- Лейкеран.
Хондопротекторы способствуют лечению суставов :
- Глюкозамин.
- Артрон.
- Алфлутоп.
Кортикостероидные гормоны назначаются при выраженном болевом синдроме и активном воспалительном процессе:
- Преднизолон.
- Дипроспан.
- Гидрокортизон.
- Целестон.
Хирургия: протез коленного сустава — заменяется слишком поврежденный остеоартритом сустав. Это происходит тогда, когда человек не может выпрямить сустав и других способов, кроме оперативного вмешательства не существует.
Важная поддержка для пациентов с ревматизмом — физиотерапия. В случае воспалительного ревматизма сеансы физиотерапии могут уменьшить боль и облегчить страдание пациентов. Все больше и больше практики используют новые методы для лечения воспалительной боли.
Физиолечение активно применяют вместе с другими методами лечения. С целью реабилитации пациентов ревматологические службы предлагают студии со специальными тренажерами, где учат справляться с жизненными трудностями. Тренажеры является частью терапевтического обучения пациента и важным шагом в лечении ревматизма.

Существует несколько санаториев, которые предлагают стандарты лечения пациентам страдающим ревматизмом. Лечится ревматизм в санаториях Кисловодска и Крыма.
В санаториях пациенты могут получить оздоровительные процедуры:
- кислородные и хлоридно-натриевые ванны;
- радоновые, сухие углекислые, сероводородные ванны — назначают больным с ревмокардитом;
- криосауна — камеры на медицинском жидком азоте;
- бальнеогрязелечение;
- магнитотерапия;
- диадинамотерапия — лечение электрическим током;
- биоптрон — светотерапия.
Если ребенок перенес стрептококковой инфекции, и появились первые симптомы боли в суставах, спешите к врачу. А если генетическая предрасположенность, то диагностику нужно провести, даже если признаков проблем с суставами еще нет.
Лечение детского ревматизма проводится в стационаре медикаментозными способами, при строгом двухнедельном постельном режиме. Следующие две три недели не строгий постельный режим. Рекомендуются настольные игры и дыхательная гимнастика.
Для лечения детей используют медикаменты:
- Кортикостероидные гормоны (Преднидозолон, Триамсолон);
- НПВП (Вольтарен, Индометацин);
- Иммунодепрессанты (Делагил, Хлорбутин).
Бициллин – 5 показан для профилактики ревматизма у детей во время ремиссии, а также в качестве противорецидивной терапии.
Как лечить ревматизм народными средствами?
Народная медицина предлагает большой спектр вариантов для лечения в домашних условиях:
- Для лечения подагры и ревматизма хорошо помогают компрессы из свежих листьев болиголова. Обдать кипятком свежие листья, прикладывать на больное место, для снятия боли накрыв пищевой пленкой и повязкой.
- Лечат ревматизм укусами пчел: метод заключается в том, чтобы приложить пчелу, чтобы ужалила больное место. В первый день нужно 1 пчела. Через сутки — уже 2 пчелы. Укус делают на 4-5 сантиметров в сторону от первого места. Через день берут 3 пчелы. И так до пяти. Затем нужно сделать двухдневный перерыв и повторить в обратном порядке: 5, 4, 3, 2,1.
- Возьмите 30 грамм листьев желтой акации, 200 мл водки. Настоять течение 7 дней. Принимать по 1 ч. л. 3 раза в день.
- Возьмите 20 грамм вяза, залейте стаканом кипятка. Кипятить на медленном огне 10 минут. Затем оставить на 3 часа. Настойку принимают по 1 ст. л. 4 раза в день.
- Возьмите 2 ст. л. свежих цветов одуванчика, добавьте 2 ст. л. сахара. Настоять в прохладном темном месте на 8-9 дней, затем отожмите сок. Принимать 3 раза в день по 1 ч. л.
Николай Мазнев в своем лечебнике собрал множество рецептов для избавления от ревматизма:
- Основной терапией воспалительного ревматизма в период ремиссии является курс талассотерапии.
- Снизят боль суставов активные упражнения в горячей воде.
- Анкилозирующий спондилит поражает в основном крестцово-подвздошный сустав и позвоночник. Постепенно позвоночник теряет гибкость, страдают в основном мужчины. Показаны морские грязи.
- Периартрит чаще поражает бедренные и плечевые суставы. Вызывает скованность и боль. Восстанавливает функции: физические упражнения и подводный гидромассаж душем.
Питание при ревматизме
При ревматизме показана диета No 15.
В период обострения рекомендуется исключить:

- бобы и горох;
- мясные бульоны;
- шпинат;
- грибы;
- щавель.
Рекомендуется кушать:
- овощи и фрукты;
- яйца;
- сыр;
- мясо и рыбу можно кушать в отварном и тушеном виде.
Профилактика
В целях профилактики ревматизма необходимо:
- принимать витамины: В1, В6, В12, С, Р и полноценно питаться.
- закаливать организм и повышать иммунитет;
- вовремя лечить инфекционные заболевания, своевременное лечение ЛОР-органов и зубов;
- соблюдать гигиену;
- не переохлаждаться.
Лечение ревматизма в Китае и Израиле
В Китае ревматизм лечат комплексным подходом к оздоровлению всего организма. Самыми распространенными методами являются: лечение травами, иглоукалывание, массаж.
Лечение ревматизма в клиниках Израиля базируется на использовании даров Мертвого моря и гомеопатическими препаратами. Однако без традиционных схем терапии обойтись нельзя, поэтому израильские врачи используют разные комбинации лекарств в сочетании с плазмоферезом и иммуномодуляторами.

Заключение
Для того чтобы не было ревматизма: важно вести здоровый способ жизни и своевременно проходить диагностику. От скорости обращения к врачу зависит объем усилий, которые придется приложить для ликвидации недуга. Не нужно волноваться, лечение от ревматизма проводится успешно, особенно при своевременном обращении в поликлинику. Заболевание необходимо вовремя лечить, иначе человек может стать инвалидом.
Читайте также:


