Углы вертлужной впадины при дисплазии на рентгене
Из всех ортопедических патологий таза и конечностей детского возраста наиболее распространённой считается дисплазия тазобедренного сустава. Осложнение выявляется у каждого четвёртого новорождённого из ста. Серьёзные нарушения структуры и функций тазобедренных суставов диагностируются у одного новорождённого из 1000.
Причины, способные вызывать нарушения формирования суставов ног и таза, становятся предметом научных дискуссий. Однако в практике вопрос этиологии не имеет столь важного значения. Намного важнее вовремя распознать клинические и рентгенологические признаки заболевания, назначив полноценное лечение. Важную роль играет стадия формирования болезненного процесса. Чем раньше установлен диагноз, тем эффективнее проведённое терапевтическое воздействие. Когда оно потребует использования гипса, ребёнку потребуется подходящая одежда, позволяющая разместить ножки в нужном положении, не стесняющая движений.
Диагностические критерии
Симптоматика диспластического процесса тазобедренного сустава с образованием аномалии развития костей таза часто способна развиваться у младенцев. Если обследование и лечение проведены правильно, по достижении годовалого возраста ребёнок становится абсолютно здоровым, начинает самостоятельно передвигаться.
Если заболевание носит тяжёлый или запущенный характер, показывает клинические и рентгенологические признаки врождённых вывихов либо подвывихов в суставе, потребуется серьёзное лечение, до хирургического вмешательства и последующей реабилитации функций сустава. В подобной ситуации одежда для детей с дисплазией выбирается с учётом возможного ношения гипса или специальных шин и ортезов. Пеленать ребёнка требуется свободно, не стесняя движений.

При проведении оценки состояния опорно-двигательной системы у новорождённого следует принимать в расчёт обстоятельство, что многие части костно-мышечной системы у новорождённого ребёнка не созрели и продолжают формирование под влиянием ряда факторов, как внешних, так и генетически обусловленных. Подобное явление – физиологическая норма. Для полного формирования структуры тазобедренных суставов требуется несколько лет. Даже на столь ранних стадиях развития ребёнка выделяют характерные признаки для оценки состояния и функциональных возможностей суставов, предоставляющие возможность определить, правильно ли происходит развитие и формирование тканей тазобедренного сустава.
Нормальные углы в тазобедренном суставе
Норма для тазобедренного сустава оценивается по результатам исследования и специальным таблицам.
Когда ребёнку назначается рентген тазобедренного сустава, на выполненном снимке определяют особые углы между анатомическими составляющими:
-
Поперечные углы, носящие название Шарпа, иное название – углы вертлужного входа либо неуточнённые ацетабулярные. Чтобы определить размер, необходимо выполнить измерения: исследуется угол между прямой, проходящей от верхнего края суставной впадины к нижнему, и плоскостью, расположенной в горизонтальном направлении. У новорождённого ребёнка величина его составляет до 40 градусов. У взрослого человека норма угла увеличивается до 51 градуса. Описанный угол влияет на то, насколько головка сустава бедренной кости покрывается краями впадины с боковых поверхностей.
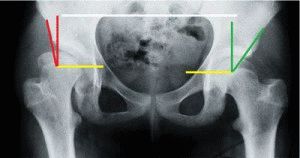
Угол, сформированный прямой, соединяющей края впадины и поперечной линией, проходящей через нижние края подвздошных костей, называют ацетабулярным. В норме составляет от 25 до 29 градусов. По мере роста и развития ребёнка происходит окостенение в суставной головке, уменьшается величина этого угла. К тому времени, как ребёнку исполняется год, у мальчиков угол составляет приблизительно 18 градусов, у девочек – 20 градусов.
Небольшие отклонения (в пределах 2 градусов) связаны с индивидуальными особенностями ребёнка, не служат диагностическим признаком наличия дисплазии. Однако полагается внимательно следить за состоянием суставов, чтобы не пропустить патологию и вовремя провести нужное лечение. До года выделяются две критических возрастных точки, когда необходимо в обязательном порядке посетить доктора и провести ультразвуковое исследование сустава. Делать это необходимо в 4 и в 8 месяцев.
Дополнительные линии для диагностики
Важным клиническим показателем дисплазии служит величина – h, которая оценивает осевое смещение головки тазобедренного сустава. У детей центр окостенения не всегда совпадает с центром головки бедра. Норма у младенцев, если центр впадины и центр суставной головки совпадают, под каким бы углом они не находились друг к другу. Рентген позволит определить положение головки кости.
Аномальные углы при диспластическом процессе
Чтобы провести диагностику дисплазии, пользуются специально рассчитанными углами, имеющими название альфа и бета.
Для измерения угла альфа проводятся прямые между крылом и косой линией, соединяющей нижний край подвздошной кости таза с верхним краем впадины. С целью построения угла бета проводят линию от верхнего предела вертлужной впадины сквозь её центральную часть.
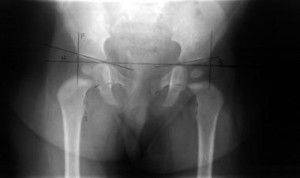
Проведя рентген сустава и костей таза, сделав на снимке необходимые замеры, определяют, имеется норма или патология развития тазобедренного сустава.
При дисплазии области тазобедренного сустава, чаще левого, рентген показывает аномальные углы, приводящие к развитию клинической симптоматики. Чрезмерно увеличенный угол образуемый шейкой и телом бедренной кости в ортопедической практике принято называть coxa vara. Патологически увеличенный угол называют coxa valga. Деформации в тазобедренном суставе воздействуют негативно на коленные суставы, аномалии развития могут сочетаться с одноименной патологией в коленях и районе таза. Ребёнку в этой ситуации потребуется ортопедическое лечение, необходима специальная одежда, позволяющая находиться в шинах или гипсе.
Зависимость углов от возраста ребёнка
Величина углов в суставе зависит от возраста. С целью измерения делается рентген, проводятся измерения с применением таблиц Графа. По таблицам определяется норма развития и возможные отклонения при дисплазиях различной степени выраженности. До трёх месяцев, пока ребёнку противопоказан рентген, можно воспользоваться результатами ультразвуковой диагностики. Показатели, отражённые в таблице Графа, позволяют оценить состояние тазобедренного сустава у ребёнка и понять, правильно ли проходит развитие купола суставной впадины. Показатель принято обозначать как угол альфа.
Другой угол, именуемый бета, отображает, как правильно происходит формирование хрящей вертлужной впадины.
Физиологическая норма угла альфа бывает больше 60 градусов. Величина угла бета не превышает 55 градусов. По мере того, как ребёнок подрастает, величины изменяются. После того, как ребёнку исполняется 4 месяца, его направляют на рентген для уточнения диагноза, назначают соответствующее лечение.
Возможные отклонения углов от нормы
Различают 4 диагностических признака дисплазии суставов:
- Если определяется возрастная норма образования тазобедренного сустава, он сформирован на снимке нормально. Пластина выглядит более короткой и расширенной. Угол альфа должен быть шире 60 градусов, угол бета – шире 55 градусов.
- При замедлении образования тазобедренного сустава оценка проводится до трёх месяцев и после трёх месяцев. Диагностируется состояние предвывиха, назначается ортопедическое лечение. Угол альфа варьирует от 43 до 49 градусов, угол бета превышает 70 градусов.
- При развитии у ребёнка подвывиха возможно смешение головки бедра относительно дна вертлужной впадины. Хрящевая ткань в этих случаях остаётся неизменённой. При дальнейшем развитии патологического диспластического процесса появляются структурные деформации хрящевой ткани. Угол альфа при третьем типе составляет меньше 43 градусов, а угол бета – шире 77.
- При вывихе образование тазобедренного сустава осуществляется неправильно.
Подобная схема является весьма приблизительной, в каждом случае показано делать рентген и проводить тщательное обследование у врача. Лечение в каждом случае имеет собственный алгоритм.
Результаты ультразвукового исследования, при которых выявлены признаки 2 типа, свидетельствуют о незрелости суставов и возможном самопроизвольном восстановлении функции и созревании. Возможно также наличие предвывиха.
После того, как была проведена оценка величины и характера углов, назначается ортопедическое лечение, которое может быть как консервативным, так и оперативным. Это будет целиком зависеть от степени выраженности патологического процесса. Для лёгких случаев применяется специальная одежда.
С целью коррекции дисплазии применяются специальные распорки и шины. Для таких случаев ребёнку подбирается специальная одежда, не стесняющая движений и позволяющая носить специальные ортопедические устройства.
Чем раньше выявлено заболевание, тем эффективнее лечение. Основные методы лечения должны включать массаж и лечебную гимнастику. Это позволит укрепить мускулатуру, ускорить выздоровление. Тазобедренный сустав фиксируется посредством широкого свободного пеленания. Назначается ношение специальных стремян. В запущенных случаях применяется гипсовая повязка. При неэффективности проводимого консервативного лечения проводится оперативное вмешательство.
Диагноз и клинические симптомы дисплазии тазобедренного сустава
Различают 3 стадии (формы) дисплазии тазобедренного сустава: предвывих, подвывих и вывих.
Подвывих – это уже морфологические изменения сустава, которые сопровождаются смещением головки бедра относительно вертлужной впадины вверх и в сторону. Она не выходит за пределы лимбуса, лишь оттесняя его вверх – контакт головки и впадины сохранен. Если лечение проведено правильно, то возможно формирование полноценного сустава, а возможно – и формирование неполноценного, вплоть до полного вывиха.
Врожденный вывих – это полное смещение головки бедра, самая тяжелая форма дисплазии сустава.
Таким образом, классификация степеней патологии тазобедренного сустава в этих случаях должна основываться на клинико-рентгенологических показателях.
1. Предвывих тазобедренного сустава — клинически и рентгенологически определяемое нарушение развития сустава без смещения бедра. Такое состояние чаще всего наблюдается у новорожденных. Выявляется, кроме того, на так называемой здоровой стороне у подростков и взрослых при односторонних вывихах.
2. Подвывих головки бедра — смещение ее вследствие антеверсии и вальгуса в пределах суставной впадины: а) первичный, б) остаточный (после вправления головки бедра).
3. Врожденный вывих бедра: а) боковой или переднебоковой, б) надацетабулярный, в) подвздошный (высокий).
На дисплазию тазобедренного сустава указывает отягощенная наследственность, патология беременности, клинические признаки нестабильности тазобедренного сустава (т.е. признаки предвывиха), или, тем более, признаки смещения головки бедренной кости по отношению к вертлужной впадине (т.е. признаки подвывиха или вывиха сустава). Клинически установленный диагноз должен быть подтвержден данными УЗ исследования, а в возрасте старше 3 месяцев – рентгенологическим исследованием.
Своевременно заподозрить или поставить диагноз должен врач-ортопед при осмотре новорожденных в родильном доме. Далее больные дети и дети группы риска наблюдаются ортопедом по месту жительства. Всем больным детям и новорожденным из группы риска назначается ортопедическое лечение, которое продолжается до уточнения окончательного диагноза. Все эти дети должны наблюдаться ортопедом и должны быть обследованы с применением ультразвукового, а с 3-месячного возраста – рентгеновского метода. Диагноз окончательно формулирует врач-ортопед по месту жительства на основании осмотра, результатов инструментальных методов и динамического наблюдения ребенка.
Программа развития сустава определена генетически и начинается в период внутриутробного развития. Особенности генотипа и эмбриогенеза обязательно нужно учитывать. Такие факторы, как наличие дисплазии суставов у родителей, тазовое предлежание, крупный плод, деформация стоп, токсикоз беременности, в особенности у девочек, должны настораживать в плане возможной врожденной патологии суставов. Риск врожденной патологии тазобедренного сустава в этих случаях возрастает десятикратно. Поэтому таких детей, даже если ортопедическая симптоматика отсутствует, относят к группе риска по врожденному вывиху бедра.
Можно выделить 4 группы клинических тестов, которые могут указывать на дисплазию тазобедренного сустава у детей первого года жизни:
1. асимметрия кожных складок;
2. укорочение бедра;
3. симптом соскальзывания Маркса-Ортолани и в модификации Барлоу;
4. ограничение отведения бедра.
Исследование ребенка имеет особенности в зависимости от его возраста и от степени нарушения функционального состояния тазобедренного сустава. Осмотр проводят в тихой и спокойной обстановке, в теплом помещении, после кормления, в состоянии максимального расслабления мышц.
Прежде всего обращают внимание на симметричность кожных складок бедра, имея в виду то, что при двусторонней патологии этот признак может быть и не виден. Асимметрия кожных складок более информативна у детей старше 2-3-месячного возраста. Кожные складки при врожденном вывихе бедра располагаются на разных уровнях, отличаются глубиной и формой (см. рис. 17). Диагностическое значение имеют ягодичные(а), подколенные(б) и паховые(в) складки. На стороне подвывиха или вывиха они глубже и их больше. Этот симптом наблюдается у половины больных детей и сам по себе диагностического значения не имеет.
Часто наблюдаемая асимметрия кожных складок на бедре, особенно у новорожденных, встречается и у совершенно здоровых младенцев (см. рис. 18). Слева показано фото здорового младенца с асимметричными складками на бедре. Паховые складки симметричны.
Надежным диагностическим критерием является феномен укорочения бедра за счет заднего смещения головки бедренной кости относительно вертлужной впадины. Он указывает на самую тяжелую форму дисплазии тазобедренного сустава – врожденный вывих бедра. Тест считается положительным, если у лежащего на спине ребенка с согнутыми в коленных и тазобедренных суставах ногами, колено на больной стороне располагается ниже. (см. рис. 19)
Василий Оскарович Маркс так описывает предложенный им симптом соскальзывания:
Английский врач Барлоу ( Barlow TG., 1962) комментировал и модифицировал тест Ортолани следующим образом:
1)Ребенка укладывают на спину, ногами к врачу. Бедра сгибают до прямого угла, и колени полностью согнуты. Средний палец каждой руки расположен над большим вертелом (рис. 21), большой палец каждой руки располагают с внутренней стороны бедра напротив малого вертела (рис. 22). Бедра помещают в положение среднего отведения и поочередно выдвигают вперед, оказывая давление средним пальцем руки, расположенным над большим вертелом, в то время как другая рука фиксирует противоположное бедро и таз. Если бедренная головка соскальзывает вперед относительно вертлюжной впадины, то ощущается смещение бедра. Если такого движения бедренной головки нет, то бедро сместить не удается. Этим заканчивают первую часть теста.
Далее, в сомнительных случаях, стабильность каждого сустава может быть проверена при фиксации таза большим пальцем, расположенным на лобке, и остальными пальцами, расположенными под крестцом (рис. 23).
С тех пор этот простой и информативный тест мало изменился и с успехом применяется для диагностики нестабильности и врожденного вывиха тазобедренных суставов у детей первого года жизни. Конечно же требуется определенный практический навык выполнения этого теста, а главное, правильное трактование его результатов, сопоставлением его с другими симптомами и результатами исследований.
Следует иметь ввиду, что грубое исследование тазобедренного сустава у младенца в поисках врожденного вывиха бедра приводит к повреждению зоны роста с последующей задержкой развития шейки бедра и деформацией головки (сoха vara), с исходом в ранний коксартроз.
Ограничение отведения бедра на стороне дисплазии является характерным признаком дисплазии тазобедренных суставов (см. рис. 24).
Если при выявлении врожденного вывиха бедра у младенца симптом соскальзывания не вызывается потому, что он уже исчез, то при сохранившемся вывихе на смену симптому соскальзывания появляется симптом ограничения отведения бедер. У здорового новорожденного можно развести ножки в тазобедренных суставах на 80-90° каждую, уложить разведенные бедра наружными поверхностями на ложе. Если каждую ножку можно отвести только до угла 50-60°, то у новорожденного, по-видимому, – врожденный вывих бедра. У здорового семи- восьмимесячного младенца можно отвести каждую ножку на 60-70°. Если удается отвести каждую ножку только до 40-50°, то имеется, вероятно, врожденный вывих бедра. Ножки в тазобедренных суставах разводят, захватывая их так же, как при выявлении симптома соскальзывания (цит. по В.О. Марксу).
Рентген и ультразвуковая диагностика врожденного вывиха бедра
Рентгено- и УЗ-диагностика дисплазии тазобедренных суставов детей первого года жизни.
Рентгенодиагностика дисплазии тазобедренных суставов
Большая часть головки бедра и вертлужной впадины у детей раннего возраста состоит из хрящей, которые невидимы на рентгеновском снимке, поэтому для чтения рентгенограмм применяют различные схемы. На рис.25 показана обобщенная схема разметки рентгенограммы, удобная для практического применения.
Величина ацетабулярного угла в норме составляет менее 300 новорожденных и около 200 у 3-месячных детей старше.
В норме величина h составляет от 9 до 12 мм. Уменьшение этого размера или различие его справа и слева указывают на дисплазию.
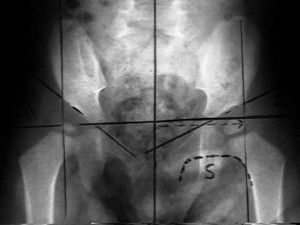
Рассмотрим для примера фронтальный рентген снимок месячного ребенка, выполненный в стандартном положении (см. рис. 28). Через У-образные хрящи проведем линию Хильгенрейнера, а также касательные через края вертлужной впадины (см. рис 29). Далее обозначаем метаэпифизарную пластинку бедренной кости и отмечаем ее середину (см. рис. 30). Из этой точки опускаем перпендикуляр на горизонтальную линию и измеряем величину h и углы наклона вертлужной впадины (см. рис. 31). Справа – нормальный тазобедренный сустав, слева уменьшение h и увеличение угла наклона впадины указывает на подвывих или вывих сустава.
В повседневной практике принято считать, что величина h — это расстояние от горизонтальной линии до наивысшей точки проксимального конца бедренной кости.
И еще один важный показатель – величина d. Показатель латерального смещения головки бедра относительно вертлужной впадины. Это расстояние от дна вертлужной впадины до линии h. В норме он не превышает 15 мм. (см. рис. 32). Если к этому рентген-снимку применить другие схемы разметки, то они также укажут на левосторонний вывих бедра (см. рис. 33). Линия Шентона слева разорвана, проксимальная часть бедренной кости расположена к внешней стороне от вертикали, проходящей через верхне-наружный край суставной впадины.
Ультразвуковое исследование тазобедренных суставов
Основным показанием к применению этого метода являются факторы риска и клинические признаки дисплазии суставов у детей до 3-х месяцев. Это достойная альтернатива рентгеновскому исследованию у детей до 6-ти месячного возраста. Ультразвуковой метод достаточно точен и практически безопасен для ребенка.
При фронтальном срезе сонографическая картинка примерно соответствует изображению переднезадней рентгенограммы (см.рис. 34). Слева показан рентгеновский снимок, справа вверху сонографическое изобажение. Видна головка бедра, верхне-наружная часть вертлужной впадины, крыло подвздошной кости, отводящие мышцы и лимбус (см. рис. 35). В данном случае головка бедра центрирована, это норма.
При исследовании можно определить смещение головки бедра при различных движениях. Если провести линию параллельно латеральной стенке подвздошной кости, то можно измерить так называемый угол α – угол наклона вертлужной впадины, который характеризует степень развития костной крыши.
Он по мере созревания увеличивается. Угол β характеризует степень развития хрящевой крыши (см. рис. 36). В зависимости от этих и многих других показателей суставы делятся на типы (см. таблицу). При нажатии на таблицу она откроется в новом окне.
*Угол α образован основной линией (проводится параллельно латеральной стенке подвздошной кости) и линией костной крыши – проводится от нижнего костного края подвздошной кости к верхнему костному краю вертлужной впадины. Данный угол характеризует степень развития костной крыши.
** Угол β образован основной линией и линией хрящевой крыши – проводится от верхнего костного края вертлужной впадины через середину лимбуса.
Показанием к различным видам ортопедического пособия является сонографическое выявление предвывиха (2с), подвывиха (3 а/в) и вывиха (4 тип).
Детям с предвывихом бедра и подвывихом без структурных изменений в хрящевой части крыши вертлужной впадины показано лечение на стременах Павлика.
Подвывих бедра со структурными изменениями в хряще и вывих бедра наиболее целесообразно лечить при помощи функциональных гипсовых повязок.
Функциональные тесты при проведении ультрасонографии не являются однозначно достоверными, поэтому не стоит ориентироваться на эти данные без подтверждающего их клинического теста. Достоверность провокационных проб при сравнении их с надежными рентгенологическими методами составляет 69%
Выявление патологии опорно-двигательного аппарата на начальной стадии у детей в большинстве случаев представляется сложным процессом. Проблематичность состоит в том, что такие заболевания важно диагностировать на раннем этапе, когда клинических проявлений может и не быть. Особенно остро этот вопрос касается тазобедренного сустава, дисплазия которого определяется у каждого седьмого ребенка. В таких случаях на помощь приходит рентгенография. В статье рассмотрим, какие симптомы патологии и показатели нормы тазобедренных суставов у детей на рентгене можно найти.

- Что такое дисплазия тазобедренного сустава и ее проявления
- Противопоказания для проведения рентгенографии у детей
- Как проводится рентгенологическое исследование тазобедренного сустава у детей
- Рентгенограмма тазобедренного сустава ребенка в норме и при дисплазии
- Рентгенологические признаки дисплазии тазобедренного сустава
- Альтернативные методы исследования при подозрении дисплазии
- Методы коррекции патологии
- Заключение
- Видео : Дисплазия тазобедренного сустава – Школа доктора Комаровского
Что такое дисплазия тазобедренного сустава и ее проявления
Дисплазия тазобедренного сустава (синоним – врожденный вывих бедра) – это врожденная патология, которая характеризуется его неполноценностью. Причина заболевания – нарушение формирования сустава во время внутриутробного развития плода. Большую роль также играют факторы, влияющие на течение болезни после рождения – тугое пеленание ребенка и рахит.
Рентген при дисплазии тазобедренных суставов проводится для подтверждения патологии. Показанием для рентгенологического исследования является наличие одного или нескольких факторов риска: тазовое предлежание, крупный плод, деформация стоп, наличие дисплазии у одного из родителей, токсикоз во время беременности.
Стоит также упомянуть, что врожденный вывих бедра в подавляющем большинстве случаев (более 80 %) встречается у девочек.
Благодаря вовремя проведенной рентгенографии тазобедренных суставов у доктора есть возможность не только установить наличие и степень дисплазии, но и начать подходящую коррекцию патологии.

Рентгенодиагностика дисплазии тазобедренных суставов у детей разрешена с трехмесячного возраста. До этого в организме малыша протекают активные процессы адаптации, в первую очередь – кроветворения и развития нервной системы. К тому же, ядро окостенения головки бедренной кости формируется в период 2-5 месяцев у девочек и в 3-6 месяцев у мальчиков. Рентгеновская доза облучения может угнетать эти процессы, поэтому любое рентгенологическое исследование до указанного возраста проводят только в случае крайней необходимости.
Кроме этого ограничения, противопоказаниями являются следующие состояния:
- иммунодефицитные заболеванаия;
- ювенильный идеопатический остеопороз.
Как проводится рентгенологическое исследование тазобедренного сустава у детей
Рентген тазобедренных суставов детей проводится на стандартном цифровом или аналоговом аппарате. Специальная подготовка не требуется. В некоторых случаях перед рентгенографией могут провести очистительную клизму, чтобы содержимое кишечника не искажало картину.
Рентгеновские снимки делаются в положении лежа, в двух состояниях – с выпрямленными ногами и с разведенными коленями врозь. На снимок должны попасть оба тазобедренных сустава для возможности поведения сравнения.
Вместе со всей подготовкой оборудования, процедура занимает около десяти минут, из которых под воздействием рентгеновского облучения ребенок пробудет около секунды.
Во время проведения самого снимка важно чтобы ребенок не шевелился. Для этого мама либо лаборант придерживает его за колени.
Рентгенограмма тазобедренного сустава ребенка в норме и при дисплазии
Рассмотрением и описанием рентгеновского снимка должен заниматься квалифицированный специалист – рентгенолог либо ортопед. Определение нормы и патологии по результатам рентгена сложное задание и требует немало опыта и знаний.

Важную роль играют ядра окостенения головки бедренной кости, которые в норме появляются в среднем в 4-6 месяцев, в зависимости от пола ребенка. В норме они расположены ниже линии Хильгенрейнера и медиальнее линии Перкина.
Еще два важных параметра – величины “h” и “d”. Величина “h” показывает вертикальное смещение головки бедра – от линии Хильгенрейнера до середины головки. В норме она составляет 9-12 мм.
Величина “d” – это смещение латерального края головки бедренной кости относительно вертлужной впадины. Расстояние измеряется от дна впадины до середины величины “h”. В норме она составляет 15 мм.
Кроме этого, дисплазия на рентгене определяется более поздним появлением ядер окостенения. Даже если они на рентгене присутствуют, то меньше нормы и смещены выше и латеральнее. Величина “h” при дисплазии уменьшается, а “d” – увеличивается.
Существует множество дополнительных и еще более сложных параметров, которые могут оценить только опытные врачи.
Альтернативные методы исследования при подозрении дисплазии
Ребенку до трех месяцев можно провести ультразвуковое исследование. Ультрасонография тазобедренных суставов является достаточно точным диагностическим методом и абсолютно безопасна для маленького пациента. Информативность УЗИ в случае обнаружения врожденного вывиха не уступает рентгену для возраста до полугода, так как благодаря этому методу видно структуру хрящей. Показаниями для ее проведения является наличие факторов риска развития дисплазии.
На сегодняшний день активно внедряется программа по проведению УЗИ всем новорожденным в качестве скриннингового метода.
Методы коррекции патологии

Исправлением дисплазии тазобедренного сустава занимается детский ортопед. После максимально информативной диагностики и понимания степени патологии у конкретного пациента важно назначить подходящий метод лечения.
Основной принцип любого вида лечения – раннее начало. Легкие формы наподобие подвывиха, можно лечить консервативно. Применяется техника широкого пеленания, ЛФК, массаж, и стремена Павлика. Все методики подразумевают длительное удержание ножек в положении отведения и сгибания и активные движения в пределах дозволенного диапазона.
Для более сложных или запущенных форм применяется хирургическое лечение. Оно заключаются в коррекции неполноценных компонентов тазобедренного сустава – либо самой впадины, либо головки (операция никогда не касается шейки бедренной кости).
Заключение
Дисплазия тазобедренного сустава – серьезная врожденная патология, поддающаяся лечению при условии раннего ее выявления. Патологию можно заподозрить клинически, но последнее слово – за инструментальными методами диагностики. Для детей первых трех месяцев жизни применяют УЗИ, далее – рентген. Исследования позволяют определить степень заболевания с высокой точностью и начать соответствующее лечение.
Видео : Дисплазия тазобедренного сустава – Школа доктора Комаровского
Дисплазия тазобедренных суставов в детском организме – врожденная недоразвитость элементов тазобедренного сочленения, приводящая к вывиху бедра у новорожденных.

Тазобедренное сочленение состоит из двух основных элементов: головки бедра и вертлужной впадины. Последняя представлена в виде получаши, по границе которой существует ободок из хряща, дополняющий форму и обеспечивающий удержание головки бедра в суставе. Также этот хрящ выполняет защиту в виде ограничения амплитуды чрезмерных движений.
При дисплазии элементы становятся не совсем развитыми при некоторых условиях. Это ведет к потери фиксирования головки в вертлужной впадине, способствует смещению, подвывиху или вывиху.
В основном при врожденной дисплазии существует один из анатомических изменений:
- Патологически измененная форма вертлужной впадины (излишне плоская), отклонение от нормы размеров. Все это мешает нормальному удержанию головки внутри, что ведет к смещению.
- Недоразвитие хрящевого контура вертлужной впадины, удлиненная связка, отсутствие жировой прослойки в суставе.
- Патологический угол между головкой и шейкой.
Каждый из описанных дефектов, в комплексе со слабостью мышечных волокон и связок, ведет к диспластическим явлениям или врожденному вывиху бедра.
Ацетабулярная дисплазия
Расстройство развития вертлужной впадины имеет название ацетабулярной дисплазии. Причиной ее, когда уродуется свод (крыша), выступает в основном деформирование хрящевой ткани.
Этиология
Этиология формирования подобной болезни на современном этапе не выявлено. Однако, существует ряд причин, которые способствуют возникновению патологического состояния у грудничков:
- Неправильное внутриутробное положение плода.
- Излишне большие размеры рожденного малыша.
- Генетическая предрасположенность.
- Молодой возраст беременной.
- Токсикоз беременных.
- Гормональные дисфункции беременных.
При хотя бы одном из названных факторов малыш попадает в группу риска даже, когда признаков расстройства при рождении не выявлено, и на первых месяцах жизни должен находиться на диспансерном учете у ортопеда.
Симптомокомплекс
Признаки патологии не всегда проявляются вовремя. Однако, к ним можно отнести:
- Ассиметричное расположение и глубина кожных складок на конечностях. Однако, до двух-трех месяцев они в норме бывают асимметричными по причине неравномерного формирования подкожной жировой клетчатки у ребенка.
- Разница в длине ног ребенка. Видна уже на этапе вывиха бедра, иногда отсутствует при дисплазии. Нога укорачивается там, где имеется смещение.
- “Щелчок”. Он возникает в момент вправления головки при сгибании ножек в коленных и разведении в тазобедренных сочленениях у ребенка, лежащего на спине. Этот симптом приносит информативность только до двух-трех недельного возраста новорожденного.
- Ограничение отведения бедер. Оно является информативным спустя две-три недели жизни. В норме конечности разводятся на 80-90º либо возможно положить на поверхность. При патологии такое положение ребенка невозможно. Однако, следует запомнить, что до четырех месяцев у детей может отмечаться повышенный мышечный тонус, а это способствует затруднительному разведению конечностей.
Эти симптомы единственные, и только с началом хождения ребенка диагностирование несколько упрощается:
Лечебные мероприятия
Начинаются они всегда с консервативного метода, который результативный у большей части детей. Хирургическое лечение показано при запоздавшем диагностировании и в случае осложнений.
- ЛФК.
- Массаж.
- Широкое пеленание.
- Использование специальных ортопедических устройств (авторских шин и стремян).
- Физиотерапия.
- Вправление вывиха.
Читайте также:


