Уход при инфекционных заболеваниях кожи у детей
Лекция №3
Профилактика.
1. Охрана репродуктивного здоровья девочки – будущей матери.
2. Планирование беременности, регулярное наблюдение в женской консультации, своевременная санация очагов хронической инфекции.
3. Профилактика вредных привычек, профессиональных вредностей.
4. Профилактика, своевременное выявление и лечение заболеваний и патологических состояний у беременной женщины, которые могут приводить к внутриутробному инфицированию и гипоксии плода.
5. Квалифицированное, бережное ведение родов и оперативных вмешательств.
Диспансерное наблюдение ребенка с внутричерепной родовой травмой и асфиксией осуществляется в детской поликлинике врачом-педиатром и невропатологом, при необходимости привлекаются для консультирования ребенка другие специалисты. Длительность диспансерного наблюдения невропатолога 2 года, в случае формирования стойкой неврологической симптоматики – до передачи во взрослую сеть. Детям в периоде остаточных явлений проводятся курсы восстановительной терапии, санаторно-курортное лечение и т.д. При полном выздоровлении ребенок снимается с учета после комплексного обследования, не ранее 2-х летнего возраста.
Контрольные вопросы:
- Что такое асфиксия новорожденных?
- Какие причинные факторы способствуют развитию асфиксии новорожденных?
- Каковы критерии оценки новорожденного ребенка по шкале Апгар?
- Какие клинические проявления асфиксии I степени?
- Какие клинические проявления асфиксии II степени?
- Какие клинические проявления асфиксии III степени?
- Какие мероприятия проводятся при асфиксии на I, II и III этапах реанимационных мероприятий?
- Какие факторы риска способствуют развитию родовой травмы новорожденных?
- Какие клинические признаки родовой опухоли и кефалогематомы?
- Каков механизм развития внутричерепной родовой травмы?
- Какие периоды выделяют в клиническом течении внутричерепной родовой травмы?
- Какие клинические признаки внутричерепной родовой травмы в остром периоде?
13. В чем заключается профилактика и диспансерное наблюдение при асфиксии и родовой травме?
Цель: сформировать у студентов представления и знания о неинфекционных и инфекционных заболеваниях кожи и пупочной ранки новорожденного, принципах организации этапов сестринского процесса при уходе за пациентами в условиях стационара и амбулаторного лечения.
Уровни усвоения:
Представления:
1. Механизмы развития патологического процесса при изучаемых заболеваниях.
2. Роль медицинской сестры в диагностике и организации сестринского процесса при уходе за пациентами.
3. Роль медицинской сестры в проведении профилактических мероприятий и организации диспансерного наблюдения в условиях детской поликлиники.
Знания:
1. АФО кожи и подкожно-жирового слоя у детей грудного возраста.
2. Факторы риска, причины и пути инфицирования новорожденных детей.
3. Основные клинические проявления изучаемых заболеваний, проблемы пациентов и их родителей, осложнения, принципы лечения, особенности сестринского ухода, профилактику.
4. Принципы организации этапов сестринского процесса при уходе за пациентами.
План лекции:
1. Классификация заболеваний кожи и пупочной ранки у новорожденных детей.
2. Неинфекционные заболевания кожи и пупочной ранки. Определение. Уровень заболеваемости. Основные причины и факторы риска развития. Клинические проявления и осложнения. Принципы лечения и планирование сестринского ухода за пациентами. Профилактика.
3. Пиодермии. Определение. Уровень заболеваемости. Основные причины и факторы риска развития. Клинические проявления и осложнения заболеваний. Принципы лечения и планирование сестринского ухода за пациентами. Профилактика.
4. Сепсис новорожденных. Определение. Уровень заболеваемости. Основные причины и факторы риска развития. Клинические проявления и осложнения. Принципы лечения и планирование сестринского ухода за пациентами. Профилактика.
5. Сестринский процесс при гнойно-септических заболеваниях новорожденных.
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет
План изложения материала:
1. Классификация заболеваний кожи и пупочной ранки у новорожденных детей.
2. Неинфекционные заболевания кожи и пупочной ранки. Определение. Уровень заболеваемости. Основные причины и факторы риска развития. Клинические проявления и осложнения. Принципы лечения и планирование сестринского ухода за пациентами. Профилактика.
3. Пиодермии. Определение. Уровень заболеваемости. Основные причины и факторы риска развития. Клинические проявления и осложнения заболеваний. Принципы лечения и планирование сестринского ухода за пациентами. Профилактика.
4. Сепсис новорожденных. Определение. Уровень заболеваемости. Основные причины и факторы риска развития. Клинические проявления и осложнения. Принципы лечения и планирование сестринского ухода за пациентами. Профилактика.
5. Сестринский процесс при гнойно-септических заболеваниях новорожденных.
Цель занятия:Сформировать у студентов знания по неинфекционным заболеваниям кожи и пупочной ранки, гнойно-септическим заболеваниям новорожденных детей, принципам организации этапов сестринского процесса при уходе за пациентами.
Содержание учебного материала:
Уровень заболеваемости. Причины заболеваний, пути инфицирования, ранние признаки и клинические проявления. Осложнения, принципы лечения и сестринского ухода за больными.
Роль медсестры в профилактике заболеваний.
После изучения темы студент должен:
Представлять и понимать:
1. Механизмы развития патологического процесса при изучаемых заболеваниях.
2. Роль медицинской сестры в ранней диагностике и организации этапов сестринского процесса при уходе за пациентами.
3. Роль медицинской сестры в проведении профилактических мероприятий.
Знать:
1. АФО кожи и подкожно-жирового слоя у детей грудного возраста.
2. Факторы риска, причины и пути инфицирования новорожденных детей.
3. Основные клинические проявления изучаемых заболеваний, проблемы пациентов и их родителей, осложнения, принципы лечения, особенности сестринского ухода, профилактику.
4. Принципы организации этапов сестринского процесса при уходе за пациентами.
Все заболевания кожи и пупочной ранки можно разделить на две большие группы:
I. Неинфекционные заболевания (небактериальные):
II. Инфекционные заболевания (бактериальные, локализованные гнойно-септические)
К генерализованным гнойно-септическим заболеваниям относится сепсис новорожденных.
Неинфекционные заболевания кожи новорожденного ребенка:
Потница. Представляет собой красную мелкоточечную сыпь на туловище, шее, внутренних поверхностях конечностей. Появляется в связи с задержкой пота в выводных канальцах потовых желез при перегревании ребенка или недостаточном гигиеническом уходе за кожей. Общее состояние ребенка не нарушается, Т о тела нормальная. Элементы сыпи могут инфицироваться с развитием пиодермий.
Лечение заключается в устранении причины повышенного потоотделения, проведении гигиенических ванн с калия перманганатом, отварами ромашки, календулы, череды ежедневно.
Опрелости. Возникновение опрелостей связано с дефектами ухода – редкая смена подгузников и пеленок, нерегулярные гигиенические ванны и подмывание, повторное использование подсушенных пеленок. У детей с диатезом наблюдается склонность к быстро возникающим и упорным опрелостям. Опрелости чаще располагаются в области ягодиц, половых органов, а также в кожных складках. Различают три степени опрелости:
I. Умеренное покраснение кожи
II. Яркая краснота с большими эрозиями.
III. Яркая краснота и мокнутие в результате слившихся эрозий.
Опрелости с нарушением целостности кожных покровов могут инфицироваться.
Лечение предусматривает смену подгузников и пеленание или переодевание ребенка перед каждым кормлением, воздушные ванны, УФО. При гиперемии кожи ее смазывают прокипяченным растительным маслом, жировым раствором витамина А, детским кремом, используют дезинфицирующие и защищающие кожу присыпки. Не разрешается одновременное использование на одни и те же участки кожи присыпок и масел. При эрозиях кожу обрабатывают 0,5% раствором резорцина, 1,25% раствором нитрата серебра, болтушками с тальком. Рекомендуется в воду при проведении гигиенических ванн добавлять отвар коры дуба, ромашки.
Склередема и склерема. Это деревянистой плотности отеки кожи и подкожной клетчатки. Чаще наблюдаются у недоношенных детей при переохлаждении. При склередеме очаги уплотнения появляются на голени, стопах, над лобком, на половых органах, могут захватывать и другие участки тела. В отличие от склеремы не имеют наклонности к генерализации. Кожа над очагом поражения напряжена, холодная на ощупь, имеет цианотичный оттенок, в складку не собирается. При надавливании пальцем остается углубление, исчезающее очень медленно. Хороший уход и согревание ребенка приводят через несколько недель к исчезновению уплотнений.
Склерема характеризуется появлением диффузного уплотнения, чаще в области мышц голени и на лице, далее распространяется на туловище, ягодицы и конечности. Углубления при надавливании на кожу не образуется. Пораженные участки кажутся атрофированными, лицо маскообразное, движения в конечностях ограничены. Т о тела пониженная. Дети вялые, сонливые, плохо берут грудь. Общее состояние тяжелое.
Для лечения ребенка помещают в кувез или обкладывают грелками, применяют теплые ванны. Показаны сердечные средства, кортикостероидные гормоны, оксигенотерапия. Прогноз неблагоприятный.
Неинфекционные заболевания пупка новорожденного ребенка:
Пупочная грыжа – это выпячивание в области пупочного кольца, увеличивающееся при крике или беспокойстве ребенка. При пальпации определяется широкое пупочное кольцо. Состояние ребенка не нарушается, но в случае ущемления при небольших размерах и плотных краях пупочного кольца возможны болевые реакции.
Лечение,как правило, консервативное: Массаж передней брюшной стенки, выкладывание ребенка перед каждым кормлением на живот на 10-15 минут. При появлении резкого беспокойства под контролем врача проводится вправление пупочной грыжи в ванне с Т о воды 36-37 о С. Необходимость в оперативном лечении возникает редко.
Свищи пупка бывают полные и неполные. Полные свищи связаны с незаращением желточного протока, расположенного между пупком и петлей кишки, или сохранением мочевого протока, соединяющего мочевой пузырь с аллантоисом. Неполные свищи возникают вследствие незаращения дистальных отделов мочевого или желточного протоков.
Свищи проявляются упорным мокнутием пупочной ранки. Возможно выделение кишечного содержимого через желточный проток или мочи через мочевой проток при полных свищах. Вокруг пупка отмечается раздражение и мацерация кожи. В случае наслоения инфекции отделяемое из пупочной ранки приобретает гнойный характер.
Для подтверждения диагноза проводят рентгенологическое исследование и зондирование свищевого канала.
Фунгус пупка – грибовидное разрастание грануляционной ткани на дне пупочной ранки размером 1-3 см. в диаметре.
Лечение. После обработки пупочной ранки грануляции прижигают 5% раствором нитрата серебра или ляписным карандашом. В редких случаях возникает необходимость оперативного лечения.
Локализованные гнойно-септические заболевания кожи (пиодермии) и пупка новорожденного ребенка:
В структуре заболеваемости и смертности новорожденных и детей раннего возраста ведущее место занимают гнойно-септические заболевания.
Не нашли то, что искали? Воспользуйтесь поиском:
Детские кожные заболевания весьма разнообразны, однако многие из них имеют схожие симптомы, и иногда постановка правильного диагноза является сложной задачей даже для опытных специалистов. Именно поэтому нельзя полагаться на собственную интуицию и заниматься самолечением. Причины кожных заболеваний весьма разнообразны – проявления острых и хронических инфекционных болезней, аутоиммунные состояния, наследственность, изменения нервной системы, гипо- и гипервитаминозы, паразитарные поражения кожи и другие. Как лечить кожные заболевания? Это зависит от диагноза, точно определяющего вид кожной болезни, а иногда и совокупность нескольких дерматозов.
При попытке дать представление о многообразии и структуре заболеваний такого сложного и самого большого органа человека, как кожа, становится очевидным, что единой принятой классификации в современной дерматологии до сих пор не существует. Поэтому мы попытаемся систематизировали все детские дерматозы, разделив их на две большие группы: кожные поражения и высыпания инфекционного и неинфекционного характера. В каждой группе выделим ряд разделов в соответствии с доминирующей причиной того или иного кожного заболевания. Нижеприведенная классификация не претендует на полноту и построена в интересах данной статьи, при этом она призвана дать обзор ключевых детских дерматологических заболеваний.
Кожные высыпания и поражения инфекционного происхождения у детей
Выделим в этой группе несколько разделов:
- сыпь при острых вирусных и бактериальных инфекционных заболеваниях;
- пиодермии, или гнойничковые заболевания кожи при инфицировании стрептококками, стафилококками, псевдомонадами и другие;
- микозы, или поражения участков кожного покрова патогенными грибами;
- хронические инфекционные заболевания кожи, вызываемые микобактериями и боррелиями – туберкулез, клещевой бруцеллез (болезнь Лайма) и лепра.
На некоторых из них остановимся подробнее, другие рассматривать не будем по причине их редкости и специфичности.
Кожные высыпания, или сыпи, врачи именуют экзантемами (древнегр. exanthema). Итак, в дерматологии различают 6 инфекционных болезней детской кожи. Они классифицированы в медицине в соответствии с установленной нумерацией:
- Корь (РНК-вирус рода морбилливирусов);
- Скарлатина (бета-гемолитический стрептококк группы А);
- Краснуха (тогавирус);
- Ветряная оспа, инфекционный мононуклеоз (вирусы герпеса 3,4 типов), энтеровирусы Коксаки и ECHO;
- Инфекционная эритема (парвовирус В19);
- Детская розеола - внезапная экзантема, или трехдневная лихорадка (вирусы герпеса 6,7 типов).
Дифференциация указанных, так называемых, первичных экзантем – тех, которые появились не в результате предыдущих высыпаний на коже или ее повреждениях – представлена ниже в двух таблицах, где по картине сыпи можно предварительно склониться к тому или иному диагнозу заболевания:
Таблица 1. Клиническая картина инфекционных болезней с сыпью
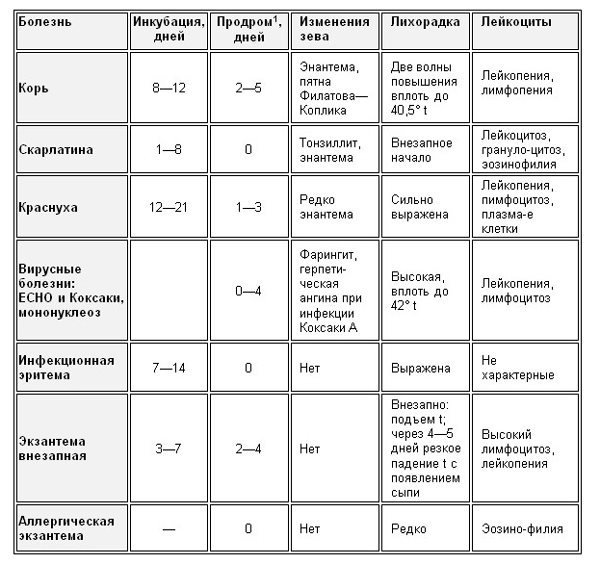
Примечание:
1 Продром – период заболевания между инкубацией инфекции и непосредственно самой болезнью.
Таблица 2. Картина экзантемы и ее локализация
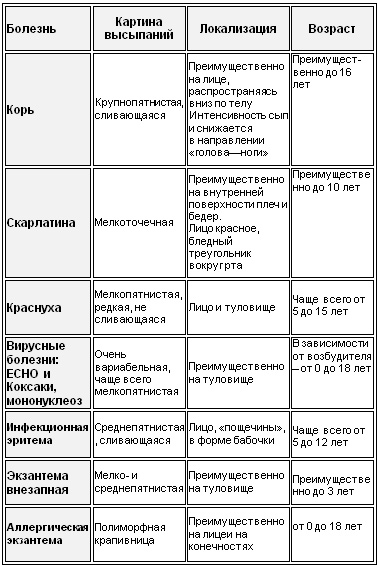
Хотя вышеперечисленные острые инфекционные заболевания сопровождаются экзантемами – сыпью – все же она может проявляться и при хронических инфекциях, и при неинфекционных заболеваниях кожи. При этом в случаях с разными инфекциями экзантемы проявляются по-разному: при одних (корь, ветрянка, скарлатина и т.д.) они присутствуют обязательно и выражено, при других (краснуха, мононуклеоз и др.) – проявляются не всегда.
Гнойничковые поражения кожного покрова у детей, или пиодермии, являются очень частым явлением в детской дерматологии. Почти все они вызываются стафилококками и стрептококками, сопутствующими жизнедеятельности детей практически повсюду – в воздухе, домашней пыли, речной воде, песочнице, на одежде и коже. Достаточно небольшого повреждения кожи – ссадины, царапины, микротравмы, трещины – и бактерии без труда проникают внутрь эпидермиса. Если у ребенка сильный иммунитет, то, вероятно, ничего не произойдет, но при гиповитаминозе, переохлаждении, переутомлении, нарушениях функционирования сальных и потовых желез, эндокринной системы следует ожидать тех или иных проявлений пиодермии, а именно:
- Фолликулита , гнойничкового воспаления волосяной воронки или всего фолликула;
- Фурункулеза , локального гнойно-некротического воспаления волосяного фолликула и окружающей ткани, которое может приобрести хронический характер;
- Карбункулеза , багрово-красного, горячего при прикосновении, гнойно-некротического воспаления целой группы волосяных фолликулов, с расположением в коже и подкожной клетчатке, имеющего несколько гнойно-некротических стержней;
- Гидраденита , гнойного воспаления потовых желез, часто в подмышечных впадинах;
- Импетиго , поверхностных, легко вскрывающихся пузырьково-гнойничковых высыпаний с воспалительным венчиком, локализованных преимущественно на лице и открытых участках конечностей;
- Сухой стрептодермии , поверхностных розоватых шелушащихся округлых пятен, покрывающихся мелкопластинчатыми чешуйками, проявляющихся чаще всего на лице, но также на коже спины, ягодиц, рук и ног, и оставляющих после себя временную депигментацию кожи;
- Эктимы , глубокого язвенного воспаления кожи размером до нескольких сантиметров с возвышающимися краями и гнойным мягким дном, покрытым сухой коркой.
При лечении вышеизложенных кожных заболеваний у детей помимо специфической антибактериальной терапии почти всегда показаны процедуры УВЧ и УФО, а также лазеротерапия. Гнойничковые заболевания кожи делят на три основные группы: стафилодермии, стрептодермии и стрептостафилодермии – в зависимости от возбудителя, которые в свою очередь подразделяются на поверхностные и глубокие формы.
Поражения участков кожного покрова патогенными грибами классифицируются на основе рода и вида грибов, а также по локализации – например, принадлежности к таким придаткам кожи, как ногти и волосы, и по глубине и широте поражения кожных тканей и их ответной реакции на патогенные грибки. Таким образом, в детской дерматологии различают:
- Кератомикозы , где центральное место занимает отрубевидный, или разноцветный, лишай, который вызывается грибом Рityrosporum orbicularis. Изначально он локализуется в сально-волосяных фолликулах в форме желтовато-бурых точек, которые вначале сливаются и образуют сантиметровые четко очерченные пятна, а затем пятна повторяют этап роста точек и превращаются в крупные очаги поражения кожи: размером с ладонь;
- Дерматофитии , в виде микозов стоп (Trichophyton mentagrophytes, Trichophyton rubrum), эпидермофитии (Epidermophyton floccosum), микроспории (Microsporum canis, Microsporum ferrugineum), трихофитии (Trichophyton violaceum, Trichophyton tonsurans, Trichophyton mentagrophytes, Trichophyton verrucosum), фавусов (Trichophyton schonleinii);
- Кандидоз , вызывается дрожжеподобными грибками Саndida albicans, чем и обусловлено данное название заболевания кожи и слизистых оболочек, часто проявляется в виде стоматита, воспалений углов рта, отечности губ. При слабой иммунной системе у детей может развиться в хроническую генерализованную форму с проявлением в виде гранулем в разных частях тела;
- Глубокие микозы , в виде бластомикозов (Blastomyces dermatitidis, Clenosporella loboi), споротрихозов (Sporotrichum schenckii) и хромомикозов (Hormodendron) – в России встречаются достаточно редко, но с учетом открытости границ и любви соотечественников к путешествиям, эти виды микозов имеют тенденцию к учащению;
- Псевдомикозы , в виде эритразмы (Corynebacterium minutissum) или актиномикоза (Actinomyces israeli), возбудителями которых являются и не грибы, и не бактерии, а микроорганизмы, занимающие промежуточное положение между ними, детская кожа поражается ими крайне редко.
Лечение каждого вида микоза основывается на тщательной диагностике и сугубо индивидуально, но, само собой, требует применения специфических противогрибковых препаратов.
Хотя некоторые острые вирусные заболевания, вызывающие кожные высыпания у детей, были рассмотрены выше, здесь кратко остановимся на некоторых наиболее частых проявлениях вирусов семейства Herpesviridae, то есть герпеса, разумеется, за исключением тех из них, которые не вызывают поражения центральной нервной системы:
- Простой герпес , вызывающий пузырьковые образования на слизистой и коже в области рта и носа, относится к первому из восьми типов герпеса (Herpes simplex virus 1, или HSV-1), хотя иногда поражения могут вызываться вирусом второго типа (HSV-2). Его рецидивирующая форма, называемая герпетиформной экземой Капоши, встречается у детей, больных атопическим дерматитом или экземой, и проявляется повышением температуры до 39-40 o С и высыпанием пузырьков в пораженных местах кожи;
- Бородавки , которые подразделяются на обычные, или вульгарные, подошвенные, плоские и остроконечные. Они вызываются вирусом папилломы человека (Human Papillomavirus, или HPV), у детей встречаются плоские (HPV-3), обычные (HPV-2,3) и реже – подошвенные бородавки (HPV-1,2,4). Заболевание передается прямым кожным контактом при наличии микротравм кожи, но только при сниженном клеточном иммунитете.
Иногда иммунитет справляется с этим вирусом самостоятельно и бородавки проходят, как и появились, иногда – требуется соответствующее квалифицированное лечение у дерматолога. В любом случае: заговорами у бабок и колдунов, прикладыванием жаб и лягушек этот вирус не вылечить. В ряде случаев может потребоваться комплексное длительное лечение или даже хирургическое вмешательство.
Поражения кожи неинфекционного происхождения у детей
В группе детских кожных заболеваний неинфекционного происхождения мы также выделим несколько разделов, это
- Поражения кожи паразитарного характера, вызываемые насекомыми и другими паразитами;
- Аллергодерматозы у детей на фоне пищевой, медикаментозной и другой непереносимости, сывороточной болезни, интоксикации, а также аллергия неустановленного происхождения;
- Кожные высыпания у детей на фоне изменений нервной системы;
- Болезни сальных и потовых желез у детей;
- Гипо- и гипервитаминозы;
- Поражения соединительной ткани у детей в результате системных заболеваний (дерматомиозита ювенального, красной волчанки, склеродермии линейной и др.);
- Наследственные заболевания кожи у детей (ихтиоз, кератодермия, буллезный эпидермолиз, болезнь Реклингхаузена).
Итак, рассмотрим заболевания избирательно и иллюстративно.
Поражения кожи детей паразитарного характера
Наиболее распространенные детские паразитарные заболевания кожного покрова вызываются вшами и клещами. Риск заболеваемости ими значительно повышается после поступления детей в детские дошкольные заведения, школы, спортивные секции, детские лагеря и другие, регулярно действующие крупные социальные группы.
Приведем некоторые заболевания в порядке частоты заболеваемости:
Лечение указанных видов поражений кожи паразитарного специфично и значительно разнится как по срокам, так и по характеру применения тех или иных лекарственных средств.
Аллергодерматозы различной природы встречаются в нашем обществе все чаще и чаще, этому способствует множество причин, среди которых:
- наследственность,
- инфекционные заболевания,
- патологически стерильные условия быта или разведение грязи и сырости в квартире,
- неправильное питание с множеством искусственных добавок,
- регулярный контакт с различными химическими соединениями: бытовой химией, косметикой, парфюмерией, выхлопными газами и пр.,
- постоянный радио- и электромагнитный фон: сотовые телефоны, бытовая электроника, высоковольтные линии и пр.,
- заболевания желудочно-кишечного тракта, печени, эндокринной, иммунной и нервной систем.
Приведем несколько наиболее распространенных причин возникновения аллергической сыпи у детей:
- Контактный дерматит , бывает химической (например, соприкосновение с бытовой химией), физической (перепады температур, механическое и лучевое воздействие и пр.) и биологической природы (фотодерматит, когда аллергены активируются под воздействием солнечного света). Если контакт с раздражителями не повторяется регулярно, то такие дерматиты либо проходят самостоятельно, либо после применения местных лекарственных средств;
- Атопический дерматит (АД) , сегодня проявление симптомов этого заболевания в возрастной период до 7 лет составляет 80%, конечно, это не означает, что 4 из 5 детей больны им в хронической форме. Наследственность играет в этом заболевании решающую роль: при обоюдном здоровье родителей – риск болезни ребенка составляет 20%, если этим заболеванием страдает один из родителей – до 50%, если оба – до 80%. В дерматологии выделяется три фазы развития заболевания: младенческая – до 3 лет, детская – до 7 лет, взрослая – от 8 лет. Клиническая картина в этих возрастных категориях несколько отличается, однако постоянным симптомом является приступообразный зуд. Лечение АД очень длительное;
- Токсидермия , ее отличием от контактного дерматита заключается в получении раздражителя не через кожу, а посредством вдоха, через желудочно-кишечный тракт или путем введения лекарственных средств. Лечение основано на удалении раздражителя из организма.
- Крапивница , характеризуется высыпанием зудящих и жгущих волдырей на поверхности кожи или слизистой оболочке, ее причинами могут выступать природные раздражители (растения, насекомые), а так же холод или солнечный свет, пищевые продукты или лекарства. Лечение направлено в первую очередь на устранение антигена.
- Синдром Лайелла , тяжелое токсическое заболевание с кожной аллергической реакцией на лекарственные препараты: на сульфаниламиды и антибиотики (преимущественно), противосудорожные, противовоспалительные и противотуберкулезные средства. Выражается образованием обширных пузырей, эрозий на коже и слизистых оболочках, в отслойке и некрозе эпидермиса. Лечится исключительно стационарно.
- Экзема , хроническое рецидивирующее заболевание сопровождающееся зудом, жжением, сыпью, причинами которого могут быть как разнообразные внешние, так и внутренние факторы. В развитии экземы ключевую роль играет генетическая расположенность к аллергии.
Неинфекционным заболеваниям кожи, как правило, характерно несколько разных причин возникновения, но в данной группе превалирует нейрогенная природа болезней.
Болезни сальных и потовых желез у детей
Среди заболеваний придатков кожи, к которым относятся сальные железы, волосы и ногти, особо следует выделить четыре:
- Себорея , или расстройство салообразования, которое заключается в изменении химического состава кожного сала и сопровождается усиленной или пониженной функцией сальных желез, обычно проявляется в период полового созревания, а так же при неправильном питании, гигиене, различных заболеваниях. При сухой себорее ее возбудителем может являться Pityrosporum ovale;
- Угри обыкновенные , или акне, чаще всего являются логическим развитием себореи и имеют хронический гнойно-воспалительный характер воспаления сальных желез. Механизм их возникновения заключается в закупорке протоков сальных желез в результате чего застоявшееся сало начинает разлагаться и питать различные, преимущественно кокковые бактерии, образуя багрово-синюшные узлы с черными точками. Несвоевременное лечение приводит после самопроизвольного вскрытия угрей к образованию рубцов;
- Потница , возникает при гиперфункции потовых желез, перегревании или при неправильной гигиене и проявляется в высыпании розово-красных миллиметровых узелков и пятен на шее, вверху грудной клетки, внизу живота и в естественных кожных складках. В целом, безобидное заболевание, вылечиваемое устранением дефектов гигиены при помощи марганцовки, талька с цинком, настоев лечебных трав, но при затяжном характере может служить благоприятной основой для стафилококковых и стрептококковых инфекций.
- Гипергидроз , в отличие от потницы не выражается высыпаниями и возникает на фоне эмоциональных нагрузок, системных заболеваний (туберкулез, ревматизм и т.д.), плоскостопия и пр., и обычно проявляется в виде ладонно-подошвенного и гипергидроза крупных складок. Один из методов лечения состоит в поочередном принятии горячих и холодных ванночек с отварами из буквицы лекарственной, листьев грецкого ореха, шалфея, череды, ромашки и дубовой коры, а также в присыпании пудрой с оксидом цинка, уротропином, тальком, жжеными квасцами и лимонной эссенцией.

Сестринский процесс при кори
У ребенка нарушены потребности: быть чистым, поддерживать температуру тела, дышать, быть здоровым, играть, общаться.
Проблемы пациента настоящие:
- сухой кашель, серозное отделяемое из носа,
- риск развития пневмонии,
Из данных проблем приоритетными являются - светобоязнь, сухой кашель.
2. Краткосрочная цель: лихорадка и катаральные явления у ребенка уменьшатся через 2-3 дня.
Долгосрочная цель: катаральные явления и высыпания купируются через неделю.
1. ?Медицинская сестра объяснит матери необходимость изоляции в отдельную комнату на 5-10 дней, объяснит матери необходимость проведения влажной уборки 2-3 раза в день, частое проветривание (свежий воздух), затемнение окон шторами.
1. ?Для предотвращения распространения инфекции по эпидемическим показаним.
Для уменьшения светобоязни
2. ?Медицинская сестра обеспечит частое, обильное питье соков, морсов, компотов. Пища легкоусвояемая в полужидком теплом виде (каши, слизистые супы), овощное пюре.
2. ?С целью дезинтоксикации.
3. ?Медицинская сестра обучит мать ежедневному туалету кожи, слизистых (подмывание, обтирание, обработка слизистой рта,полоскание отваром трав, промывание глаз раствором фурациллина, чаем, отваром ромашки, закапывание капель по назначению врача), обучит мать туалету полости носа. Закапыванию капель в нос по назначению врача.
3. ?Для удовлетворения потребности быть чистым.
Для уменьшения воспаления в носовой полости и свободного носового дыхания.
4. ?Медицинская сестра обеспечит прием отвара отхаркивающих трав (фиалки, мяты, чабреца, алтея) по назначению врача, постановку горчичников на грудную клетку, ножных горячих ванн.
4. ?Для смягчения, увлажнения кашля.
5. ?Медицинская сестра организует досуг ребенка (чтение книг, настольные игры).
5. ?Для удовлетворения потребности играть, общаться
6. ?Медицинская сестра проведет беседу с матерью о профилактике осложнений.
6. ?Для предупреждения возникновения новых случаев заболевания
7. ?Медицинская сестра проведет срочный учет всех контактных (в квартире, в соседних квартирах) и наблюдение за очагом в течение 21 дня; иммунизацию не привитых и не болевших корью ЖКВ, а детям с медотводами и детям до года - введение противокоревого гамма-глобулина.
7. Для купирования распространения инфекции.
Оценка: катаральные явления купируются, сыпь исчезнет, ребенок будет безопасен через 9 дней. Цель будет достигнута
Проблемы пациентов настоящие:
- суставные и мышечные боли,
- гнойный налет на миндалинах,
- риск развития миокардита, нефрита Тульчинская М.Н. Сестринский уход за больным ребенком. Ростов-на -Дону. 2010 .
Из данных проблем приоритетной является - лихорадка, боли (в горле, суставные, мышечные, головная).
2. Краткосрочная цель: лихорадка и боли уменьшатся в течение 2 дней, прекратится рвота.
Долгосрочная цель: ребенок будет здоров через 10 дней без осложнений.
1. ?Обеспечит изоляцию ребенка в отдельный бокс на 10 дней + 12 дней домашнего режима. Подаст экстренное извещение в СЭС.
1. ?Для предотвращения распространения заболевания (по эпидемическим показаниям).
2. ?Обеспечит постельный режим до исчезновения температуры, выраженных симптомов интоксикации.
3. ?Обеспечит полноценное витаминизированное питание в теплом, жидком, полужидком виде.
3. ?Для уменьшения болей при приеме пищи.
4. ?Обеспечит обильное питье (морс, соки) при отсутствии рвоты.
4. ?Для дезинтоксикации.
5. ?Обеспечит полоскание зева раствором антисептика, травами: фурациллин, ромашка, календула и др.
5. ?Для уменьшения болей в горле и снятия налетов.
6. ? Обеспечит смену нательного, постельного белья, обработку кожи.
6. ? Для удовлетворения потребности быть чистым.
7. ? Обеспечит влажную уборку в боксе с дез. средствами, проветривание, обработку посуды больного с использованием
дез.средств, мытье игрушек.
7. ? Для предотвращения распространения заболевания.
8. ? Обеспечит капельное введение гемодеза, реополиглюкина, глюкозо-солевых растворов - парентерально по назначению врача.
8. ? Для дезинтоксикации.
9. ? Обеспечит дачу симптоматических средств: жаропонижающих, сердечных, витаминов.
9. ? Для снижения температуры, улучшения сократительной способности миокарда
10. Будет вести учет диуреза, подсчет пульса. ЧДД, сбор анализов мочи.
10. Для профилактики осложнений.
11. ? Выполнит назначения врача:
введет антибиотики пенициллинового ряда, десенсибилизирующие.
11. Для действия на стрептококк, уничтожения возбудителя.
Оценка: симптомы интоксикации уменьшатся через 3-4 дня, через 10 дней ребенок будет выписан на домашний режим без осложнений. Цель будет достигнута.
1. ?Нарушены потребности: быть чистым, поддерживать температуру тела, спать, отдыхать, есть, пить.
- зуд кожных покровов,
- риск инфицирования поврежденной кожи.
2. ?Приоритетная проблема - зуд кожных покровов.
Краткосрочная цель: пациент отметит уменьшение зуда через 3 дня. Долгосрочная цель: Кожный зуд исчезнет к моменту выздоровления.
1. обеспечит соблюдение постельного режима;
1. ?Для улучшения состояния.
2. обеспечит соблюдение правил личной гигиены;
2. ?Для комфортного состояния.
3. обеспечит доступ свежего воздуха путем проветривания помещения и влажную уборку не реже 3 раз в день;
3. ? Для обогащения воздуха кислородом.
4. будет наблюдать за внешним видом и состоянием пациента;
4. ?Для профилактики возможных осложнений.
5. обучит маму правильной обработке ветряночных элементов;
5. ? Для улучшения состояния.
6. будет выполнять назначения врача;
6. ?Для лечения пациента.
7. обучит маму правилам проведения лечебной гигиенической ванны.
7. ?Для снятия кожного зуда.
Оценка: состояние пациента значительно улучшится, кожный зуд исчезнет. Цель будет достигнута.
Из данных проблем приоритетной является - зуд.
2. Краткосрочная цель: зуд уменьшится в течение 1-2 суток.
Долгосрочная цель: ребенок будет здоров через 3 дня.
1. ?Медицинская сестра назначит изоляцию ребенка в течение 5 дней. Подаст экстренное извещение в СЭС
1. ?Для предотвращения распространения инфекции по эпидемическим показаниям.
2. ?Медицинская сестра будет следить за проведением влажной уборки 2 раза в день, частым проветриванием.
2. ?Для предотвращения распространения инфекции по эпидемическим показаниям.
3. ?Медицинская сестра обеспечит полноценное питание, богатое витаминами. Теплое питье.
Для повышения иммунитета.
Для снятия покашливания.
4. ?Медицинская сестра будет следить, чтобы мать по назначению врача давала:
-антигистаминные (димедрол, супрастин и др.);
4. ?Для уменьшения зуда, для снятия насморка.
5. ?Медицинская сестра выяснит, нет ли среди контактных беременных в I половине (консультация акушера-гинеколога).
5. ?Для предотвращения заболевания и развития у плода различных уродств.
Оценка: сыпь исчезнет через 2-3 дня, ребенок будет здоров через 5 дней. Цель будет достигнута.
Сестринский процесс при грибковых заболеваниях
1. Проблемы пациента
2. Решить эти проблемы
3. Осуществить сестринский уход
Действия, зависящие от врача
Отказ от лечения.
Физиологические (энурез, запор, метеоризм).
Рассказать о результатах лечения.
Показать на примере выздоравливающего больного.
Заполнение палат по возрастному принципу, национальным интересам.
Не испытывать отвращения к больному.
Вести себя ровно и спокойно.
При необходимости уговаривать больного.
Стараться меньше причинять боли своими действиями.
Выполнять правильно назначения врача по листу назначения.
Присутствовать при утреннем и вечернем обходе Врача и записывать новые назначения себе в тетрадь.
Осуществлять забор материала для лабораторного исследования.
Выписывать направления в лабораторию, на процедуру, консультацию.
Измерять температуру тела, вес больных.
Подклеивать результаты анализов в историю болезни.
Сменить грязную нательную одежду.
Подстричь ногти ребёнку
Почитать книгу больному.
Ознакомить больных с режимом отделения.
- шелушение, пузыри, корки.
- осложнения, связанные с дальнейшим инфицированием (псевдофурункулез - везикулопустулез;
2. План сестринского вмешательства:
Обеспечить физический и психический покой и объяснить причину сыпи.
Для снятия беспокойства и тревоги Восполнить дефицит информации.
Выполнить назначения врача: вскрыть все полостные элементы, тушировать края эрозий фукарцином, местно нанести на кожу мазь с антибиотиком и ГКС; внутрь - антибиотики.
Для эффективности лечения и предотвращение рецидивов и осложнений Снять воспаление кожи.
Провести беседу с родителями ребенка о необходимости своевременного лечения, соблюдении режима в период лечения и после выздоровления.
Для эффективного лечения и профилактики рецидива.
В приложении также - Алгоритм манипуляционных действий при туалете очага гнойного заболевания с помощью пинцета.
Читайте также:


