Урогенитальные инфекции при климаксе
Изменение демографической структуры общества во второй половине XX в. привело к увеличению в популяции доли женщин старшей возрастной группы. С каждым годом возрастает число женщин, вступающих в период менопаузы. Если
Изменение демографической структуры общества во второй половине XX в. привело к увеличению в популяции доли женщин старшей возрастной группы. С каждым годом возрастает число женщин, вступающих в период менопаузы. Если 75 лет принять за 100%, то продолжительность препубертатного периода составляет 16%, репродуктивного — 44%, пременопаузального — 7%, а постменопаузального — 33% (H. Нaney, 1986). То есть более трети своей жизни женщина проводит в состоянии дефицита женских половых гормонов. Менопауза, не являясь собственно заболеванием, приводит к нарушению эндокринного равновесия в организме женщины, вызывая приливы, раздражительность, бессонницу, урогенитальные расстройства, а также повышая риск развития остеопороза и сердечно-сосудистых заболеваний. Все эти данные свидетельствуют о необходимости разработки целого ряда медицинских и социальных мер по защите здоровья, сохранению работоспособности и достойного качества жизни женщин пери- и постменопаузального периода.
В последние годы в симптоматологии климактерических нарушений стала лидировать проблема урогенитальных расстройств, что связано с их выраженным отрицательным влиянием на качество жизни женщины в постменопаузе. Частота развития возрастных урогенитальных расстройств достигает 30%. В перименопаузальном периоде урогенитальные нарушения встречаются у 10% женщин, тогда как в возрастной группе 55—60 лет — у 50%. К 75 годам уже 2/3 женщин испытывают урогенитальный дискомфорт, а после 75 лет трудно встретить женщину, у которой не наблюдалось отдельных симптомов урогенитальных расстройств.
Урогенитальные расстройства в климактерии — это симптомокомплекс вторичных изменений, связанных с развитием атрофических и дистрофических процессов в эстроген-зависимых тканях и структурах нижней трети мочеполового тракта, мочевом пузыре, уретре, влагалище, связочном аппарате малого таза и мышцах тазового дна.
Прогрессирующее увеличение с возрастом частоты развития урогенитальной атрофии связывают с развивающимися на фоне эстрогенного дефицита необратимыми возрастными метаболическими изменениями. Влагалище, уретра, мочевой пузырь и нижняя треть мочеточников имеют единое эмбриональное происхождение и развиваются из урогенитального синуса. Это объясняет наличие рецепторов к эстрогенам, прогестерону и андрогенам в мышцах, слизистой оболочке, сосудистых сплетениях влагалища, мочевого пузыря и уретры, а также в мышцах и связочном аппарате малого таза.
Процессы старения урогенитального тракта развиваются в двух направлениях:
- преимущественное развитие атрофического вагинита;
- преимущественное развитие атрофического цистоуретрита с явлениями нарушения контроля мочеиспускания или без такового.
Атрофический вагинит возникает в результате эстрогенного дефицита и характеризуется резким истончением слизистой оболочки влагалища, прекращением пролиферативных процессов во влагалищном эпителии, уменьшением продукции гликогена эпителиальными клетками, снижением или полным исчезновением лактобацилл, повышением влагалищного рН (см. таблицу 1).
Основные клинические проявлениями атрофического вагинита — это сухость и зуд во влагалище, рецидивирующие выделения, диспареуния, контактные кровянистые выделения.
Диагностика атрофического вагинита включает:
- жалобы больной - на сухость и зуд во влагалище; рецидивирующие выделения, часто расцениваемые как симптом рецидивирующего кольпита; контактные кровянистые выделения.
- объективные методы обследования: расширенная кольпоскопия: определяется истончение слизистой влагалища, кровоточивость, петехиальные кровоизлияния, многочисленные просвечивающиеся капилляры; кольпоцитологическое исследование — определение кариопиенотического индекса (КПИ), который при развитии атрофических процессов во влагалище снижается до 15–20, или определение индекса созревания (ИС). ИС оценивается по сдвигу формулы: сдвиг формулы влево свидетельствует об атрофии влагалищного эпителия; определение рН влагалища — рН влагалища у не получавших лечения женщин в постменопаузе составляет 5,5–7,0 в зависимости от возраста и сексуальной активности. У сексуально активных женщин рН несколько ниже. Чем выше рН, тем больше степень атрофии влагалищного эпителия.
- цисталгия - учащенное, болезненное мочеиспускание в течение дня, сопровождающееся чувством жжения, болями и резями в области мочевого пузыря и уретры;
- поллакиурия - учащение позывов к мочеиспусканию (более четырех-пяти эпизодов в день) с выделением при каждом мочеиспускании небольшого количества мочи;
- никтурия - учащение позывов к мочеиспусканию в ночное время (более одного эпизода мочеиспускания за ночь);
- стрессорное недержание мочи (при физической нагрузке, кашле, чихании, смехе, резких движениях, поднятии тяжестей);
- недержание мочи (моча вытекает без напряжения в связи с повелительными позывами).
Обследование женщин с расстройствами мочеиспускания:
- жалобы больной;
- проба Valsalva - женщине с полным мочевым пузырем в положении на гинекологическом кресле предлагают с силой потужиться. Проба считается положительной, если в области наружного отверстия уретры появляются капли мочи;
- кашлевой тест - женщине с полным мочевым пузырем в положении на гинекологическом кресле предлагают покашлять. Проба считается положительной при подтекании мочи при кашле;
- прокладочный тест - определяется вес прокладки после часа физических упражнений. Если вес прокладки увеличивается больше чем на 1 г, значит, имеет место недержание мочи;
- посев мочи на инфекцию и чувствительность к антибиотикам;
- уродинамическое обследование (проводится урологами) - урофлоуметрия, цистометрия, профилометрия уретры, электромиография.
Вычленение симптомов атрофического вагинита и цистоуретрита условно, так как в большинстве случаев они сочетаются. Различные сочетания симптомов атрофического вагинита и цистоуретрита позволили выделить три степени тяжести урогенитальных расстройств (В. Е. Балан, 1997).
К среднетяжелым урогенитальным расстройствам (80% женщин) относится сочетание симптомов атрофического вагинита, цистоуретрита и истинного недержания мочи при напряжении.
К тяжелым урогенитальным расстройствам (4% женщин) относится сочетание симптомов атрофического вагинита, цистоуретрита, истинного недержания мочи при напряжении и неудержание мочи.
Итак, установлено, что эстрогенный дефицит является причиной развития урогенитальных нарушений у женщин в климактерии. Проблема лечения урогенитальных расстройств неоднозначна. Акцент ставится на том, какой вид заместительной гормонотерапии (ЗГТ) считать оптимальным. ЗГТ урогенитальных нарушений может осуществляться препаратами, обладающими как системным, так и местным действием. К системной ЗГТ относятся все препараты, содержащие эстрадиол, эстрадиол валерат и конъюгированные эстрогены.
К местной ЗГТ — препараты, содержащие эстриол. Выбор типа ЗГТ для лечения урогенитальных расстройств является индивидуальным и зависит от возраста пациентки, длительности постменопаузы, ведущих жалоб, необходимости лечения климактерического синдрома либо профилактики поздних метаболических нарушений.
Назначение системной ЗГТ должно соответствовать общепринятым правилам с учетом абсолютных и относительных противопоказаний. При назначении ЗГТ пациенткам с урогенитальными нарушениями преследуется цель восстановления нормального состояния местных гормонозависимых структур нижних отделов мочеполовой системы и стимуляции механизмов биологической тканевой защиты.
При решении вопроса о выборе типа препарата для ЗГТ крайне важно определить:
- фазу климактерия - перименопауза или постменопауза;
- идет ли речь об интактной матке или матка отсутствует (если отсутствует, то по поводу чего произведена гистерэктомия).
При интактной матке применяется комбинированная терапия препаратами, содержащими эстрогены и гестагены:
- в перименопаузе - двухфазные препараты (климен, климонорм, дивина, цикло-прогинова, фемостон и др.) или трехфазные препараты (трисеквенс);
- в постменопаузе - комбинированные монофазные препараты в непрерывном режиме (клиогест, гинодиан-депо, ливиал, климодиен, паузогест, фемостон и др.).
У женщин после гистерэктомии системное воздействие обеспечивает монотерапия натуральными эстрогенами в циклическом или непрерывном режиме (эстрофем, прогинова, климара, дивигель, эстрадерм).
Приоритетная роль в выборе ЗГТ расстройств урогенитального тракта, обусловленных снижением функции гонад, принадлежит эстриол-содержащим препаратам, обладающим избирательной активностью в отношении мочеполовой системы. Специфичность действия эстриола определяется особенностями его метаболизма и сродством с соответствующими рецепторными системами. Местный эффект стероидных гормонов реализуется путем пассивной диффузии их в клетки организма. Задерживаясь лишь в клетках чувствительных тканей, они образуют комплексы с цитозольными рецепторами с последующей транслокацией в ядро клетки. Таким путем реализуется действие на уровне генетических структур клетки. Это и определяет специфичность эффекта, свойственного данной ткани.
Ответ тканей на воздействие эстрогенов определяется концентрацией рецепторов, их структурой и свойствами эстрогенов. Эстриол является конечным метаболитом в обмене эстрогенов. Он выводится из организма в конъюгированной форме с мочой и лишь в незначительном количестве экскретируется с калом, в основном в неконъюгированной форме.
При пероральном введении эстриола его максимальная концентрация в плазме крови достигается через 1-2 ч. Попавший в плазму крови эстриол не связывается с глобулином, связывающим половые стероиды, и довольно быстро элиминируется. Эстриол является наименее активным эстрогеном с кратковременным действием.
Установлено, что ткани, чувствительные к эстриолу, широко представлены в нижних отделах урогенитального тракта. Терапия эстриолом способствует развитию и восстановлению влагалищного эпителия, а также приводит к восстановлению основных элементов соединительной ткани — коллагена и эластина. При этом главным в назначении эстриол-содержащих препаратов является минимальное системное действие. Известно, что для стимуляции развития эндометрия связь его рецепторов с эстрогеном должна быть длительной, не менее 8—10 ч. Эстриол же связывается с чувствительными к нему структурами не более чем на 2—4 ч. Такого непродолжительного действия недостаточно для пролиферативной реакции эндометрия, но достаточно для эффективного воздействия на структуры нижних отделов урогенитального тракта. Таким образом, при однократном введении эстриол связывается с ядерным рецептором на непродолжительное время и не вызывает пролиферацию эндометрия, поэтому при его назначении не требуется добавления прогестагенов.
При урогенитальных расстройствах традиционно отдается предпочтение местному введению эстрогенов и именно эстриола (овестин) в мазях и свечах (см. таблицу 2).
В любой форме эстриол-содержащие препараты принимаются один раз в сутки. Не рекомендуется сочетание системных и местных форм препарата.
Выбор терапии зависит также от степени тяжести урогенитальных расстройств.
При легкой степени тяжести урогенитальных расстройств применяются препараты эстриола (свечи, крем) ежедневно или три раза в неделю, в зависимости от степени выраженности клинических симптомов. При сочетании явлений атрофического вагинита или атрофического цистоуретрита с климактерическим синдромом назначаются препараты для системной ЗГТ.
При средней степени тяжести урогенитальных расстройств проводится сочетанная терапия (системная и местная) не менее шести месяцев для нормализации уродинамических показателей.
При тяжелой степени урогенитальных расстройств в случае имеющихся показаний к системной ЗГТ проводится комбинированная терапия препаратами для системной ЗГТ в сочетании с местным введением препаратов эстриола и одного из препаратов аддитивного воздействия, обладающих избирательным действием на холинергические (парасимпатические) и адренергические (симпатические) или мускариновые рецепторы, расположенные в мышечной стенке мочевого пузыря и различных структурах урогенитального тракта: гладкомышечной мускулатуре уретры и мышцах тазового дна, участвующих в создании уретральной поддержки. Комбинированную терапию необходимо проводить в течение шести месяцев и более, после чего вопрос о типе терапии решается индивидуально в отношении каждой пациентки (см. таблицу 3).
Такая система дифференцированной ЗГТ позволяет повысить качество жизни больных с урогенитальными расстройствами на 60—70%.
Таким образом, представленные данные позволяют говорить о ЗГТ как об основной терапии урогенитальных нарушений в постменопаузе.
В связи с прогрессирующим характером урогенитальных расстройств преимущество отдается профилактическому назначению ЗГТ и ее долговременному применению. ЗГТ урогенитальных расстройств должна назначаться длительно, практически пожизненно, и в этой ситуации на помощь приходит именно местная терапия эстриолом.
А. Л. Тихомиров, доктор медицинских наук, профессор
Ч. Г. Олейник, кандидат медицинских наук
МГМСУ, Москва
Урогенитальные расстройства при климаксе
С возрастом изменяется не только внешний вид, но и деятельность внутренних органов. Так, в период от 55 до 70 лет у женщин наступает менопауза, то есть яичники прекращают свою работу и менструация останавливается навсегда. Нередко урогенитальные расстройства сопровождают начало климакса или могут появиться уже после него. Они представляют собой совокупность процессов, которые проявляются из-за атрофии тканей мочеполовой системы, что в свою очередь вызвано недостаточностью женского стероидного гормона эстрогена. Последний воздействует на такие органы, как влагалище, мочевой пузырь, уретру, мочеточники, мышцы таза и связки матки.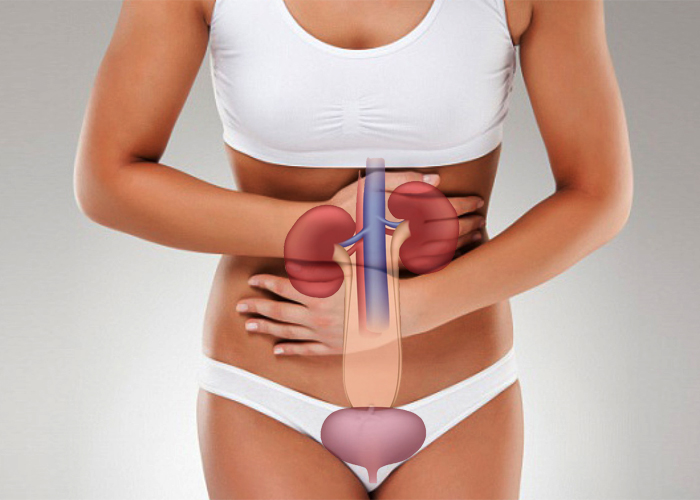
Урогенитальные расстройства у женщин наиболее часто происходят в возрасте от 60 лет. Чем старше женщина, тем прогрессивнее атрофируются ткани урогенитального тракта и повышается вероятность появления расстройств. Однако не стоит переживать, если урогенитальная атрофия коснулась непосредственно вас. В клинике Aeterna работают квалифицированные специалисты, которые осуществляют эффективное лечение таких заболеваний.

Старение тканей мочеполовой системы может проходить в двух направлениях: перерасти в атрофический вагинит или цистоуретрит. Хоть симптомы этих болезней часто сочетаются, все же есть некоторые отличия. Вагинит появляется в результате нехватки эстрогенов, при этом слизистая оболочка влагалища резко истончается, пролиферативные процессы прекращают свое действие, исчезают лактобациллы и прочее. Симптомами этой болезни являются сухость и зуд в области влагалища, обильные выделения, боли при половых контактах и т. д. Зачастую для женщины не совместимы климакс и секс, так как атрофия снижает сексуальное влечение. Либидо контролируют гормоны андрогены. При изменении их секреции, возникает гипоэстрогения.
| Наименование | Цена, руб. |
|---|---|
| Консультация по программе Anti-age Гинекология | 6 000 |
| Консультация по результатам анализов с разработкой индивидуальной схемы лечения | 8 000 |
| Остальные цены | |
Обратилась в клинику Этерна к гинекологу-эндокринологу Марченко Алле Владимировне.. До этого, была спорная ситуация с диагнозом в поликлинике, куда я всегда ходила. Более полного обследования я еще никогда не видела. Она сделала все, чтобы установить причины моего недомогания и назначила лечение. Буду ее всем знакомым рекомендовать. В целом о клинике тоже остались хорошие впечатления. Чистота вокруг, все расположено удобно, персонал приветливый, не заставляют ждать, цены нормальные. Процветания вам!
Когда возникли проблемы связанные с наступлением климакса, обратилась в клинику Этерна по рекомендации подруги. Записалась на прием к доктору гинекологу Володиной Елене Ивановне. Врач очень внимательная, с хорошим опытом. Ни капли не пожалела, что обратилась именно к ней. Дала верные рекомендации, назначила процедуры и лекарства, которые оказали должный эффект и отлично мне помогли. Если возникнет такая необходимость, обязательно обращусь снова. И рекомендую всем, кто нуждается в гормональной заместительной терапии!
Каждый год прохожу плановый осмотр, в этом году решила сменить гинеколога (форс-мажор) и обратилась в Этерну. Впечатление после осмотра – уверенность в том, что мое здоровье под надёжным присмотром. Даже захотелось чаще бывать на плановом осмотре, потому что когда толковый врач, то многие настороженности отлетают.
Сначала о минусах: не первый раз приезжаю во время по записи, и жду минут 10-15, я понимаю, что всякое может быть, случаи разные встречаются и подход должен быть соответствующий, но может администрации как-то расписание ближе к реальности тогда подогнать? А так сам осмотр и лечение вполне стоят своих денег.
Спасибо по всем параметрам, но особенно радует то, что я обрела уверенность в том пунктике, если я плачу деньги, это означает, что профессионалы берут ответственность за улучшение моего здоровья и поддержание его, а не просто за то, чтобы платить аренду помещения)) ну а так, из минусов – журнальчиков мало в холле))
Ведут в Этерене омоложение моего женского здоровья – и я его просто доверила специалистам, как будто шубу в химчистку сдала)) доверяю, пусть делают со мной что хотят, результаты постепенно замечаются, скорейших изменений и радикальных не жду, хочу, чтоб основательно и надолго, в целом, работой довольна. Так держать.
УРОГЕНИТАЛЬНЫЕ РАССТРОЙСТВА В КЛИМАКТЕРИЧЕСКОМ ПЕРИОДЕ
Урогенитальные расстройства (УГР) в климактерическом периоде — комплекс симптомов, связанных с развитием атрофических и дистрофических процессов в эстрогензависимых тканях и структурах нижней трети мочеполового тракта: мочевом пузыре, мочеиспускательном канале, влагалище, связочном аппарате малого таза и мышцах тазового дна.
Гиперактивный мочевой пузырь — состояние, характеризующееся непроизвольными сокращениями детрузора во время его заполнения, которые могут быть как спонтанными, так и спровоцированными.
Императивный позыв к мочеиспусканию — появление сильного, неожиданно возникшего позыва к мочеиспусканию, который в случае невозможности его реализации приводит к НМ (императивное, или ургентное НМ).
Истинное недержание мочи (НМ) при напряжении (так называемое стрессовое НМ — непроизвольная потеря мочи, связанная с физическим напряжением, объективно доказуемая и вызывающая социальные и/или гигиенические проблемы.
Смешанное НМ — сочетание стрессового и императивного НМ с преобладанием одного из них.
УГР встречают у 30% женщин, достигших возраста 55 лет, и у 75% женщин, достигших возраста 70 лет. 70% женщин с гиперактивным мочевым пузырём отмечают наличие взаимосвязи между появлением УГР и наступлением климактерического периода.
К специфическим факторам риска развития УГР в климактерическом периоде относят:
- дефицит эстрогенов;
- наследственную предрасположенность (при различных видах НМ).
Единой классификации УГР не существует. По степени тяжести выделяют:
- УГР лёгкого течения;
- УГР среднетяжёлого течения;
- тяжёлые УГР.
В основе развития УГР в климактерическом периоде лежит дефицит половых гормонов, прежде всего эстрогенов.
Доказано, что рецепторы к андрогенам, ЭР и ПР имеются практически во всех структурах урогенитального тракта, таких
как:
- нижняя треть мочеточников;
- мочевой пузырь;
- мышечный слой сосудистых сплетений мочеиспускательного канала и уротелий;
- матка;
- мышцы и эпителий влагалища;
- сосуды влагалища;
- мышцы тазового дна и связочный аппарат малого таза.
Распределение их не везде одинаково, а плотность значительно ниже, чем в эндометрии.
Одновременное развитие атрофических процессов, связанных с прогрессирующим дефицитом эстрогенов в этих тканях, обусловливает столь частое сочетание симптомов АВ и цистоуретральной атрофии у большинства пациенток.
Основные звенья патогенеза УГР:
- нарушение пролиферации эпителия влагалища и мочеиспускательного канала, уменьшение синтеза гликогена, изменение характера влагалищного секрета (исчезновение лактобацилл, повышение рН), возможное присоединение вторичной инфекции;
- нарушение кровоснабжения стенки мочевого пузыря, мочеиспускательного канала, стенки влагалища, развитие ишемии детрузора, мочеиспускательного канала, влагалища, уменьшение транссудации;
- нарушения синтеза и обмена коллагена в связочном аппарате малого таза, деструктивные изменения в нём, потеря эластичности, ломкость. Как следствие — опущение стенок влагалища и нарушение подвижности и положения мочеиспускательного канала, развитие НМ при напряжении;
- уменьшение количества α и βадренорецепторов в мочеиспускательном канале, шейке и дне мочевого пузыря;
- изменение чувствительности мускариновых рецепторов к ацетилхолину, снижение чувствительности миофибрилл к норадреналину, уменьшение объёма мышечной массы и сократительной активности миофибрилл, их атрофия.
Сочетание указанных изменений приводит к развитию симптомов АВ, цистоуретральной атрофии, НМ при напряжении и гиперактивном мочевом пузыре. Они способствуют формированию состояния психосоциального дискомфорта, который характеризуется сочетанием внешних (социальных) и внутренних (психологических) факторов, развивающихся на фоне развития расстройств в мочеполовой сфере.
В клинической картине УГР в климактерическом периоде выделяют:
- симптомы, связанные с АВ;
- расстройства мочеиспускания.
Симптомы, связанные с АВ:
- сухость, зуд, жжение во влагалище;
- диспареуния (болезненность при половом акте);
- рецидивирующие выделения из влагалища;
- контактные кровянистые выделения;
- опущение передней и задней стенок влагалища.
Расстройства мочеиспускания включают:
- поллакиурию (мочеиспускание более 6–8 раз в сутки);
- никтурию (ночные мочеиспускания более 2 раз за ночь);
- цисталгию (частые, болезненные мочеиспускания в отсутствие объективных признаков поражения мочевого пузыря);
- НМ при напряжении;
- императивные позывы к мочеиспусканию;
- императивное НМ.
Характерные симптомы гиперактивного мочевого пузыря:
- поллакиурия;
- никтурия;
- императивные позывы к мочеиспусканию и/или императивное НМ.
У 78% пациенток симптомы АВ сочетаются с расстройствами мочеиспускания. При лёгкой степени УГР симптомы АВ сочетаются с поллакиурией, никтурией, цисталгией. К УГР средней степени тяжести относят состояния, при которых сочетаются симптомы АВ, цистоуретрита и истинного НМ при напряжении. Тяжёлая степень УГР характеризуется сочетанием симптомов АВ, цистоуретрита и смешанного НМ.
В диагностике АВ, помимо характерных клинических симптомов, важное значение имеют:
Генитоуринарный синдром в менопаузе (ГУСМ)
Сухость во влагалище, боль при интимном контакте, зуд в области половых органов – все эти жалобы появляются у женщин во время климакса. Их причина в возрастном дефиците женских половых гормонов - эстрогенов.
Первой от дефицита эстрогенов страдает слизистая влагалища. Именно по этой причине после наступления климакса сначала появляются жалобы на сухость и жжение во влагалище, сильный зуд в области половых органов при трении нижним бельем. Эти проявления являются последствием вульвовагинальной атрофии. Отсутствие увлажненности, лубрикации (смазки) и снижение эластичности тканей влагалища вызывает боль при интимных контактах (диспареунию), тканей вульвы - боль в области наружных половых органов (вульводинию) и, как следствие, сексуальную дисфункцию, включая потерю оргазма.
Если при этих жалобах не обратиться к гинекологу и не начать лечения, то вскоре ситуация усугубляется, дефицит эстрогенов на слизистой прогрессирует и приводит уже к появлению урогенитальных расстройств: атрофическому цистоуретриту, недержанию мочи разных типов, гиперактивному мочевому пузырю, частым рецидивам циститов.
Симптомы вагинальной атрофии и урогенитальных расстройств в настоящее время объединяют под одним термином - генитоуринарный синдром в менопаузе (ГУСМ).
При отсутствии лечения проявления ГУСМ прогрессируют и обычно женщины думают, что климакс проявляется в основном приливами, из-за чего часто нарушается сон. Но гораздо чаще, после наступления менопаузы, женщины не спят из-за того, что вынуждены ночью просыпаться и вставать, чтобы помочиться. Этот симптом называется – ноктурия. Он вызван снижением эластичности мочевого пузыря из-за дефицита эстрогенов и, как следствие, уменьшением ёмкости мочевого пузыря. По этой же причине и днём женщина вынуждена мочиться часто (более 8 раз за сутки) и небольшими порциями. Также ГУСМ может усугублять дисфункцию тазового дна – опущение и выпадение тазовых органов, недержание мочи, рецидивирующие урогенитальные инфекции и др. Кроме того, с годами ГУСМ приводит к таким осложнениям как атрезия и стеноз цервикального канала, серозоцервикс, серозометра, которые требуют хирургического лечения.
Включает в себя осмотр с фоторегистрацией, проведение рН-метрии и оценку индекса вагинального здоровья. Для выявления проблем со стороны мочевого пузыря выполняется общий анализ или посев мочи, функциональные пробы (для диагностики стрессового недержания мочи, на кресле проводят пробу с настуживанием и кашлевой тест) и прокладочный тест для выявления недержания мочи, УЗИ мочевого пузыря, урофлоуметрия или комбинированное уродинамическое исследование. При сопутствующей дисфункции тазового дна выполняется перионеометрия и оценка мышц тазового дна.
Лечение ГУСМ. Гормональные препараты
Включает в себя назначение локальных эстрогенов – как патогенетически обоснованное.
Лечение ГУСМ. Аппаратные методики
Когда применение гормональных препаратов невозможно, помогают аппаратные методы лечения: малоинвазивные лазеры - эрбиевый и углекислотный. Вариант лазера подбирается индивидуально в зависимости от степени проявления ГУСМ и сопутствующих урогинекологических заболеваний. С помощью лазера восстанавливается трофика тканей влагалища и мочевыводящих путей, устраняются проявления ГУСМ, сексуальная дифункция и опущение тазовых органов.
Лечение ГУСМ. Инъекции собственной плазмы
Также в качестве негормональной альтернативы мы предлагаем лечение с помощью инъекций собственной плазмы пациенток, насыщенной тромбоцитами (PRP). Этот способ лечения современный, и впервые в России он начал применяться на базе нашего отделения. Эффективность как аппаратных, так и гормональных методов ГУСМ значительно возрастает на фоне регулярных ежедневных тренировок мышц тазового дна, правильному выполнению которых женщины обучаются в отделении, также мы подбираем удобные тренажеры для продолжения тренировок в домашних условиях.
При опущении и выпадении тазовых органов
Очень важно проводить лечение ГУСМ женщинам, готовящимся к операциям по поводу опущения и выпадения тазовых органов, и недержания мочи. После операции им всегда необходима тщательная реабилитация с использованием аппаратных или гормональных методов для того, чтобы эффективность операции была максимальной, и через несколько лет не пришлось оперироваться повторно из-за рецидива.
При наличии атрезии или стеноза цервикального канала, серозоцервикса или серозометры в амбулаторных условиях мы проводим восстановления проходимости цервикального канала с помощью углекислотного лазера и местного применения женских половых гормонов.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Урогенитальные расстройства в климактерическом периоде - симптомокомплекс вторичных осложнений, связанных с развитием атрофических и дистрофических процессов в эстрогензависимых тканях и структурах нижней трети мочеполового тракта: мочевом пузыре, уретре, влагалище, связочном аппарате малого таза и мышцах тазового дна.
Код по МКБ-10
Эпидемиология
Урогенитальные расстройства у 30% женщин появляются к 55 годам и у 75% - к 70 годам.

[1], [2], [3], [4], [5], [6], [7], [8], [9]
Патогенез
Необходимо обследовать на наличие урогенитальной атрофии всех женщин в климактерическом периоде, так как в основе патогенеза урогенитальных расстройств лежит дефицит половых гормонов.

[10], [11], [12], [13], [14], [15], [16], [17], [18], [19], [20]
Симптомы урогенитальных расстройств в климаксе
Симптомы нарушений мочеиспускания, ухудшающие качество жизни женщин, относятся к урогенитальным расстройствам в климактерическом периоде, если они по времени возникновения совпали с наступлением менопаузы.
- Синдром императивных нарушений мочеиспускания в климактерическом периоде - сочетание частых дневных и ночных мочеиспусканий, императивных позывов на мочеиспускание с неудержанием мочи или без него на фоне вагинальной атрофии.
- Стрессовое недержание мочи (недержание мочи при напряжении) - непроизвольная потеря мочи, связанная с физическим напряжением, подтвержденная объективным исследованием и вызывающая социальные или гигиенические проблемы.
Клинически урогенитальные расстройства характеризуются вагинальными и мочеполовыми (расстройства мочеиспускания) симптомами.
- сухость, зуд и жжение во влагалище;
- диспареуния (болезненность при половом акте);
- рецидивирующие выделения из половых путей;
- контактные кровянистые выделения;
- опущение передней и/или задней стенок влагалища.
- поллакиурия (частые мочеиспускания - более 6 раз в день);
- никтурия (любое пробуждение ночью для мочеиспускания без преобладания ночного диуреза над дневным);
- цисталгия (частые болезненные мочеиспускания при отсутствии объективных признаков поражения мочевого пузыря);
- недержание мочи при напряжении;
- императивные позывы на мочеиспускание с выделением мочи или без него.
Что беспокоит?
Формы
Урогенитальные расстройства классифицируют по степени тяжести.
- Легкой степени: симптомы вагинальной атрофии сочетаются с поллакиурией, никтурией и цисталгией.
- Средней степени: симптомы вагинальной и цистоуретральной атрофии сопровождаются недержанием мочи при напряжении.
- Тяжелой степени характеризуются сочетанием симптомов вагинальной и цистоуретральной атрофии, стрессового недержания мочи и/или синдрома императивных нарушений мочеиспускания.

[21], [22], [23], [24], [25], [26]
Диагностика урогенитальных расстройств в климаксе
- рН влагалищного содержимого: варьирует в пределах от 6,0 до 7,0.
- Кольпоскопия: истончение слизистой оболочки влагалища с неравномерной слабой окраской раствором Люголя, обширная капиллярная сеть в подслизистом слое.
- Индекс вагинального здоровья от 1 до 4.
- Комплексное микробиологическое исследование (культуральная диагностика и микроскопия мазков вагинального отделяемого, окрашенного по Граму). При культуральном исследовании определяют видовой и количественный состав вагинальной микрофлоры, при микроскопическом исследовании проводят оценку по следующим критериям:
- состоянию вагинального эпителия;
- наличию лейкоцитарной реакции;
- составу вагинальной микрофлоры (качественной и количественной характеристике морфологических типов бактерий).
- Магнитно-резонансная томография.
При наличии симптомов цистоуретральной атрофии дополнительно необходимо проводить оценку:
- дневников мочеиспускания (частоту дневных и ночных мочеиспусканий, потерь мочи при напряжении и/или при неотложных позывах на мочеиспускание);
- данных комплексного уродинамического исследования (физиологического и максимального объема мочевого пузыря, максимальной скорости потока мочи, максимального уретрального сопротивления, индекса уретрального сопротивления, наличия или отсутствия внезапных подъемов уретрального и/или детрузорного давления). Для оценки интенсивности урогенитальных расстройств рекомендуют использовать 5-балльную шкалу D. Вarlow (1997):
- 1 балл - незначительные расстройства, не оказывающие влияния на повседневную жизнь;
- 2 балла - дискомфорт, периодически влияющий на повседневную жизнь;
- 3 балла - выраженные рецидивирующие расстройства, влияющие на повседневную жизнь;
- 4 балла - выраженные расстройства, влияющие на повседневную жизнь изо дня в день;
- 5 баллов - крайне выраженные расстройства, постоянно влияющие на повседневную жизнь.

[27], [28], [29], [30]
Что нужно обследовать?
Как обследовать?
Дифференциальная диагностика
Дифференциальную диагностику урогенитальных расстройств проводят со следующими заболеваниями:
- специфическими и неспецифическими вагинитами;
- циститом;
- заболеваниями, приводящими к нарушению иннервации мочевого пузыря;
- сахарным диабетом;
- энцефалопатией различного генеза;
- заболеваниями или травмами позвоночника и/или спинного мозга;
- болезнью Альцгеймера;
- болезнью Паркинсона;
- нарушением мозгового кровообращения.
- Уролог: признаки хронического цистита, эпизоды задержки мочеиспускания.
- Невропатолог: заболевания центральной и/или периферической нервной системы.

[31], [32], [33], [34], [35], [36]
К кому обратиться?
Лечение урогенитальных расстройств в климаксе
Цели терапии - уменьшение симптомов вагинальной и цистоуретральной атрофии с целью улучшения качества жизни женщин в климактерическом периоде.
Госпитализация показана пациентам с недержанием мочи при напряжении для оперативного лечения.
Использование биологической обратной связи и электростимуляции мышц тазового дна.
При урогенитальных расстройствах проводят патогенетическую системную и/или местную заместительную гормональную терапию. Схемы системной ЗГТ подробно описаны выше.
Местную терапию проводят при нежелании пациентки получать системную терапию или наличии противопоказаний к системной терапии.
Комбинированная (системная и местная) терапия показана при недостаточной эффективности системной терапии.
При наличии синдрома императивных расстройств мочеиспускания дополнительно применяют препараты, оказывающие спазмолитическое действие на детрузор, нормализующие таким образом тонус мочевого пузыря и уретры.
- М-холиноблокаторы:
- оксибутинин по 5 мг 1–3 раза в сутки внутрь до еды, или
- толтеродин по 2 мг 2 раза в сутки, или
- троспия хлорида 5–15 мг в 2–3 приема.
- α-адреноблокаторы (при инфравезикальной обструкции):
- тамсулозин по 0,4 мг 1 раз в сутки внутрь после завтрака, или
- теразозин по 1–10 мг 1 раз в сутки внутрь перед сном (прием препарата начинают с 1 мг/сут и постепенно увеличивают дозировку до желаемого результата, но не более 10 мг в день под контролем артериального давления).
- α1-адреномиметики повышают тонус уретры и шейки мочевого пузыря, их применяют при лечении стрессового недержания мочи:
- мидодрин по 2,5 мг 2 раза в сутки внутрь, курс 1–2 мес.
- М-холиномиметики повышают тонус детрузора, их назначают при гипо- и атонии мочевого пузыря:
- дистигмина бромид по 5–10 мг 1 раз в сутки утром внутрь за 30 мин до еды. Длительность терапии устанавливают индивидуально.

[37], [38], [39], [40], [41]
При стрессовом недержании мочи показано оперативное лечение. Наиболее рациональной и малоинвазивной является операция TVT или TVT-O (наложение свободной синтетической петли под среднюю треть уретры влагалищным доступом) или введение в парауретральное пространство геля ДАМ(+).
Читайте также:


