Увеиты при ювенильном ревматоидном артрите
Эпидемиология
Классификация
Этиология
Патогенез
Клинические признаки и симптомы
Поражение суставов может протекать в виде моно-, олиго- или полиартрита. Фактором риска развития воспалительного процесса в глазу служит наличие моно- или олигоартрита, при полиартрите передний увеит встречается довольно редко. В большинстве случаев определение ревматоидного фактора дает отрицательный результат.
Наиболее часто хронический иридоциклит возникает у девочек с моно- или олигоартритом нижних конечностей и наличием антинуклеарных антител. Вторую группу риска составляют мальчики с моно-или олигоартритом, у которых выявляется рецидивирующий негранулематозный передний увеит, имеющий сходство с таковым при анкилозирующем спондилоартрите. У 75% мальчиков с моно-или олигоартритом имеется антиген HLA-B27; у некоторых из них в дальнейшем развивается анкилозирующий спондилоартрит.
У больных с острыми увеитами заболевание суставов начинается в возрасте 7,5—9 лет, в то время как у больных с хроническими иридоциклитами — в возрасте 4—6,3 лет. Примерно у 50% больных к возрасту 6 лет выявляется хронический увеит. Обычно поражение глаз возникает через несколько лет после поражения суставов, однако известны случаи манифестации заболевания с развития переднего увеита, а поражение суставов возникало спустя 2 мес — 11 лет.
Прогноз при увеите у мальчиков сходен с таковым при увеите, ассоцированном с HLA-B27. У девочек, обычно негативных по HLA-B27 и позитивных по антинуклеарному фактору, хронический увеит в большинстве случаев протекает бессимптомно, поэтому они должны наблюдаться офтальмологом с целью своевременного выявления поражения глаз. Обычно у этих детей обнаруживается неправильная форма зрачка из-за появления задних синехий или даже заращение зрачка. Как правило, клеточная реакция влаги передней камеры не превышает 2+ и уменьшается при местном применении ГКС. Степень тяжести увеита не зависит от активности артрита. По мере роста ребенка активность воспалительных изменений в суставах может уменьшаться и вообще исчезнуть, а воспаление в глазах сохраняется довольно долго, вплоть до взрослого возраста.
К возможным осложнениям хронического увеита относятся развитие лентовидной дистрофии радужки, образование задних синехий, катаракта (в 60% случаев), гипотония глаза, глаукома (в 20% случаев). Глаукома развивается вследствие пупиллярного блока или нарушения оттока в трабекулярной зоне. Примерно в 50% случаев выявляется лентовидная кератопатия, наличие которой существенно снижает зрительные функции. У некоторых больных заболевание протекает с выраженным воспалением в стекловидном теле, отеком макулярной зоны сетчатки и образованием макулярных складок.
Диагноз и рекомендуемые клинические исследования
- определение антинуклеарных антител у девочек (положительный результат);
- определение ревматоидного фактора (чаще отрицательный результат);
- общий анализ крови (увеличение СОЭ);
- определение антигена HLA-B27 (положительный результат у мальчиков; у девочек обычно отрицательный).
Дифференциальный диагноз
Общие принципы лечения
Дексаметазон парабульбарно 2—3 мг/сут, 5—10 сут
+
(после окончания курса)
Бетаметазон парабульбарно 1,0 мл 1 р/нед, 3—4 нед или
Метилпреднизолон (депо) парабульбарно 40 мг 1 р/нед, 3—4 нед.
Длительное системное применение ГКС нежелательно, поскольку сопровождается увеличением риска развития побочных эффектов (замедление роста, нарушение формирования костной ткани, атрофия коры надпочечников и др.). При необходимости продолжения лечения рекомендуется прием ГКС короткими курсами или пульс-терапия.
Дексаметазон, 20—32 мг в 200 мл изотонического р-ра натрия хлорида, в/в капельно в течение 30 мин утром 1 р/2 сут, 10—12 сут (общая доза 100—180 мг) или
Метилпреднизолон, 250—500 мг в 200 мл изотонического р-ра натрия хлорида, в/в капельно в течение 30 мин утром 1 р/2 сут, 10—12 сут (общая доза 1,5—3 г ) или
Дексаметазон внутрь 0,025—0,05 мг/кг 1—2 р/сут в первой половине дня, до полного исчезновения симптомов воспаления переднего отрезка глаза, с последующей постепенной отменой в течение 2—2,5 мес или
Метилпреднизолон внутрь 0,2—0,4 мг/кг 1—2 р/сут в первой половине дня, до полного исчезновения симптомов воспаления переднего отрезка глаза, с последующей постепенной отменой в течение 2—2,5 мес или
Преднизолон внутрь 0,25—0,5 мг/кг 1— 2 р/сут в первой половине дня, до полного исчезновения симптомов воспаления переднего отрезка глаза, с последующей постепенной отменой в течение 2— 2,5 мес.
В неактивном периоде заболевания использование ГКС нецелесообразно, поскольку сопровождается увеличением риска появления помутнений хрусталика и повышения внутриглазного давления.
При образовании катаракты показано ее удаление. Предпочтительнее проводить ленсвитрэктомию на фоне противорецидивной терапии. Поскольку само по себе заболевание протекает с пролиферативным компонентом, а после операции наблюдается выраженная экссудативная реакция, не следует прибегать к имплантации линзы.
Значительные трудности представляет собой лечение глаукомы; нередко требуются повторные оперативные вмешательства.
Оценка эффективности лечения
Осложнения и побочные эффекты
Ошибки и необоснованные назначения
Прогноз
Прогноз заболевания различен у девочек и мальчиков. У девочек вследствие бессимптомного течения нередко значительное снижение зрительных функций из-за развития осложнений (катаракта и/или глаукома). У мальчиков прогноз более благоприятный, так как адекватная терапия обычно способствует быстрому исчезновению симптомов воспаления, хотя возможны рецидивы заболевания, а по мере роста ребенка появление анкилозирующего спондилоартрита.
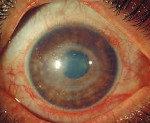
Ревматический увеит – это аутоиммунное поражение структур увеального тракта глазного яблока. Общими симптомами для всех форм являются гиперемия, конъюнктивальная инъекция, боли, фотофобия и слезотечение. Диагностика ревматического увеита включает в себя наружный осмотр, визометрию, тонометрию, биомикроскопию, офтальмоскопию, гониоскопию. При переднем увеите показано местное применение мидриатиков, НПВС, глюкокортикостероидов (ГК). Препаратами второй линии являются производные аминосалициловой кислоты. При поражении задних отделов используются системные ГК и иммуносупрессоры. Анти-ФНО терапия рекомендована при отсутствии эффекта от базовой терапии.
- Причины ревматического увеита
- Симптомы ревматического увеита
- Диагностика ревматического увеита
- Лечение ревматического увеита
- Прогноз и профилактика ревматического увеита
- Цены на лечение
Общие сведения
Ревматический увеит – это острое или хроническое заболевание в офтальмологии, характеризующееся воспалением увеального тракта у пациентов с активными аутоиммунным процессом в анамнезе. В 20% случаев увеит развивается в возрасте 25-35 лет на фоне ревматизма. У детей патологию зачастую диагностируют после достижения 3 лет, при этом серозно-пластический увеит чаще развивается в раннем и дошкольном возрасте. Болеют преимущественно лица женского пола. Для заболевания характерно рецидивирующее течение. Рецидивы возникают в весенне-осенний период. Ревматический увеит представляет собой важную медико-социальную проблему, т. к. поражает молодое трудоспособное население и в 30% случаев приводит к снижению остроты зрения с последующей инвалидизацией.

Причины ревматического увеита
Причиной ревматического увеита является иммуновоспалительное поражение сосудов глазного яблока стрептококкового генеза. Заболевание возникает чаще на фоне хронического, реже острого течения болезни Соколовского-Буйо. При этом поражаются передние отделы увеального тракта, цилиарное тело или сосудистая оболочка. Возможно одновременное вовлечение в патологический процесс всех вышеуказанных структур. Повышают риск развития данной патологии снижение реактивности и резистентности организма, переохлаждение. Провоцирующими факторами рецидивов заболевания могут быть частые ангины. Узелковая форма ревматического увеита, как правило, встречается у пациентов с артритом аутоиммунного происхождения. Также данная патология может быть одним из проявлений таких системных заболеваний, как серонегативный спондилоартрит, ювенильный хронический артрит, болезнь Бехчета.
Симптомы ревматического увеита
В зависимости от поражения того или иного отдела глазного яблока различают передний, задний, периферический увеит и панувеит. Ревматический увеит протекает остро или хронически. Как правило, воспалительный процесс характеризуется преобладанием экссудативного или транссудативного типа секреции. Ревматический пластический увеит развивается остро, часто ему предшествует конъюнктивит. Пациент предъявляет жалобы на ощущение инородного тела в глазу, жжение, повышенное отделение серозного содержимого, мидриаз. Через 3-4 дня присоединяется цилиарная инъекция. При этом расширение зрачков сменяется их сужением. Спустя 2-3 дня после развития первых симптомов нарастает болевой синдром в области глазницы, слезотечение и фотофобия. Больные отмечают изменения в окраске радужки, что вызвано отеком, гиперемией и секрецией экссудата. В результате образования синехий существует высокий риск развития вторичной катаракты или глаукомы.
Диагностика ревматического увеита
При гониоскопии определяется опалесцирующая влага передней камеры глаза, желто-серый экссудат. Проведение офтальмоскопии указывает на незначительную гиперемию в зоне диска зрительного нерва. Макроскопическое исследование оптического среза позволяет выявить скопление патологических взвесей в ретролентальном пространстве и витреальные отслойки. При узелковой форме ревматического увеита методом биомикроскопии можно диагностировать розово-серые узелки, диаметр которых составляет 1-3 мм. После их исчезновения на зрачковом поясе радужки образуются участки атрофии, которые сменяются задними синехиями.
При геморрагической форме ревматического увеита методом гониоскопии выявляются скопления экссудата темно-красного цвета. Жидкость также накапливается в углу передней камеры, в области радужки и зрачка. После рассасывания экссудата при биомикроскопии визуализируются задние синехии. Очаги помутнения при вовлечении в патологический процесс сосудистой оболочки определяются в ходе офтальмоскопии. Они представляют собой желтоватые образования с нечетким контуром. Старые очаги имеют белую окраску. Данный метод позволяет выявить гиперемию диска зрительного нерва. При периферическом ревматическом увеите в ходе проведения биомикроскопии можно обнаружить воспалительные взвеси в стекловидном теле и цилиарную отслойку. Дополнительными методами исследования являются визометрия, позволяющая определить степень снижения остроты зрения, и тонометрия, проводимая для измерения ВГД у пациентов с подозрением на вторичную глаукому.
Лечение ревматического увеита
Тактика лечения ревматического увеита зависит от выраженности клинических проявлений и локализации патологического процесса. Основной метод консервативной терапии острого переднего ревматического увеита – местное использование глюкокортикоидов в каплях и инъекциях с циклоплегическими агентами. Также при данной форме показано закапывание мидриатиков. При рецидивирующем течении (больше 3 рецидивов в год или 2 за последние 3 месяца) рекомендовано назначение лекарственных средств из группы производных аминосалициловой кислоты.
Локальное применение глюкокортикостероидов в форме капель при заднем ревматическом увеите и панувеите малоэффективно. При монокулярном поражении гормональные средства следует вводить в виде ретро- или парабульбарных инъекций. Данный способ введения обеспечивает достаточную концентрацию препарата в зоне воспаления. При бинокулярном ревматическом увеите задних отделов проводится системная терапия иммуносупрессорами, цитостатиками и глюкокортикоидами. Анти-ФНО терапия показана при отсутствии эффекта от всех вышеперечисленных методов лечения. Применяемые препараты относятся к биологическим агентам, которые действуют на фактор некроза опухоли α (ФНО α).
Специфических мер по профилактике ревматического увеита не разработано. Неспецифические превентивные меры сводятся к своевременному лечению системных аутоиммунных заболеваний в анамнезе, нормализации режима сна и бодрствования, коррекции рациона. Всем пациентам следует 2 раза в год проходить обследование у офтальмолога с обязательным проведением тонометрии, визометрии и биомикроскопии. Прогноз для жизни и трудоспособности при своевременной диагностике и лечении благоприятный. Прогрессирование ревматического увеита, образование большого количества синехий и развитие вторичных осложнений (катаракта, глаукома) может привести к полной потере зрения и дальнейшей инвалидизации пациента.
Увеит, или внутриглазной воспалительный процесс, был известен еще до появления возможности осматривать глазное дно. Наиболее частая локализация внутриглазного воспаления - сосудистая оболочка - дала название этому заболеванию.
В современной офтальмологии увеитом обозначают различные типы внутриглазного воспаления - отирита до хориоретинита. Генерализованное воспаление называется панувеитом.
Глаз надежно защищен иммунитетом от возникновения инфекционного увеита, но компоненты иммунной системы сами могут провоцировать воспалительный процесс. Ее клетки памяти сохраняются в глазу достаточно долго, чтобы вызвать рецидив внутриглазного воспаления при следующей встрече с возбудителем.
Кроме того, иммунная система активизируется и при молекулярной мимикрии - маскировке некоторых микроорганизмов под собственные клетки человеческого тела. Этой особенностью обладают хламидии,клебсиеллы, иерсинии. Воздействие внешних факторов также способно запустить патологические аутоиммунные реакции, поражающие органы и системы.
Увеит часто сопровождает аутоиммунные болезни человека. Иногда он является дебютом заболевания. Но чаще развивается вслед за появлением системных симптомов.
Увеит при аутоиммунной патологии имеет свои особенности:
- Чаще это передний вариант, острое течение. Исключением будет хронический увеит в случае ювенильного ревматоидного артрита у девочек. Может встречаться задний и генерализованныйварианты.
- Характерно двустороннее поражение, в отличие от инфекционных заболеваний. Глаза могут поражаться несимметрично, с различным временным интервалом.
- Тип течения зависит от основной патологии. Увеиты могут быть вялотекущими или непрерывно-рецидивирующими. При болезни Бехтерева частота рецидивов очень вариабельна.
Сочетание увеита с системными симптомами - поражением кожи, опорно-двигательной системы, легких - должно настораживать в отношении вероятного аутоиммунного заболевания. Об этом нужно думать и в том случае, когда увеит не реагирует на стандартную терапию.
Эта болезнь представляет собой системный гранулематоз с преимущественным поражением легких и в меньшей степени кожи. Болеют чаще женщины молодого и среднего возраста. Частота поражения глаз может достигать 40%.
Увеит чаще бывает передний или генерализованный. В сетчатке и сосудистой оболочке обнаруживаются гранулемы. Они могут присутствовать и в конъюнктиве век.
Симптомы гранулематозного увеита при саркоидозе:
- "мушки", мелькающие перед глазами;
- снижение остроты зрения;
- боль.
В радужке при осмотре видны узелки и жирные преципитаты.
Осложнениями гранулематозного увеита являются катаракта, глаукома, гипотония и субатрофияглазного яблока. При заднем увеите часто развивается неоваскуляризация сетчатки и диска зрительного нерва.
Болезнь Бехтерева - заболевание опорно-двигательной системы, которое начинается в молодом возрасте, в 20-30 лет. У 96% заболевших при лабораторном исследовании выявляют антиген HLA-B27. Считается, что комплекс антигена с микробными или другими факторами запускает аутоиммунную реакцию организма.
Глазные симптомы встречаются у 25% заболевших. Существует предположение, что внутриглазная реакция иммунной системы возникает из-за молекулярной мимикрии.
Развивается передний увеит, протекающий остро. Почти всегда поражаются оба глаза, но не одновременно. Выявлению активного процесса в глазу предшествует появление боли и светобоязни. Симптомы обычно возникают на 1-2 дня раньше.
При биомикроскопическом обследовании виден передний негранулематозный увеит, нечасто определяется гипопион. В передней камере накапливается фибрин, что приводит к значимому снижению зрения. Наслоения фибрина приводят к образованию задних сращений. Если обострение продолжается долго, развивается отек макулы.
Осложнениями увеитов при болезни Бехтерева являются катаракта и вторичная глаукома.
Увеит может повторяться часто - каждые 3-4 недели. Но бывают и случаи редких обострений - не чаще одного раза в году. Для рецидивов увеита при болезни Бехтерева характерна сезонность.
Тяжесть глазных поражений не коррелирует с тяжестью основного заболевания.
Главные признаки системного заболевания - ограничение движений в спине и сакроилеит.
Этим заболеванием страдают чаще девочки, дебют приходится на возраст от двух до восьми лет. Основной симптом - воспалительное поражение суставов.
Основным механизмом возникновения ювенильного ревматоидного артрита считают молекулярную мимикрию, в ответ на которую развивается аутоиммунное поражение.
Увеит обычно сопровождает моно- или олигоартриты. Если болезнь протекает с поражением всех суставов - полиартритом, глаза страдают редко.
Среди детей выделяют следующие группы риска по развитию хронического поражения глаз:
- Девочки с единичным поражением суставов нижних конечностей.
- Мальчики с поражением суставов и рецидивирующим увеитом.
Хронический увеит развивается у половины больных детей уже к шестилетнему возрасту.
Чаще всего хронические заболевания глаз развиваются вслед за поражением суставов, после дебюта ювенильного ревматоидного артрита. Но существуют и такие варианты болезни, когда увеит является первым симптомом аутоиммунного заболевания, а артрит возникает спустя несколько месяцев или даже лет.
Тяжесть поражения глаз не связана со степенью артрита. Для ювенильной формы характерны уменьшение или полное исчезновение суставных изменений в процессе взросления, в то время как поражение зрения сохраняется на всю жизнь.
У большинства девочек увеит протекает в хронической форме и бессимптомно, поэтому для них очень важно регулярное наблюдения офтальмологом для своевременного выявления болезни.
К осложнениям хронических увеитов при ювенальном артрите относят задние синехии, приводящие к неправильной форме зрачка. Иногда происходит его заращение. Также может развиться лентовидная дистрофия радужки, катаракта, гипотония глаза. В 20% случаев возникает глаукома. Может наблюдаться значительное воспаление в стекловидном теле, макулярный отек с формированием макулярныхскладок.
Важным диагностическим критерием является лабораторное выявление в крови антинуклеарногофактора (отмечается у девочек).
При этих заболеваниях предполагается аутоиммунный характер патологического процесса, поражаются все отделы пищеварительной системы с симптомами энтерита или колита.
Увеит сопровождает эти заболевания в 5-10% случаев. Увеит обычно передний негранулематозный, носит острый характер. В роговице можно заметить нежные преципитаты, в передней камере глаза определяется фибрин.
Задние синехии при этих заболеваниях встречаются нечасто и легко разрушаются.
Из глазных симптомов при болезни Крона будут встречаться:
- боязнь света;
- боль в области глаза;
- покраснение.
Передний увеит может сопровождаться эписклеритом, серозной отслойком сетчатки, невритом зрительного нерва. Главный системный признак - диарея. Страдают люди молодого и среднего возраста.
Псориаз - это кожное заболевание, механизм развития которого недостаточно ясен. Основная роль принадлежит аутоиммунным процессам. Может сопровождаться артритом. Увеит при псориазе обычно возникает после развития артрита или одновременно с ним. Вероятно, механизмы поражения органов однотипны.
Как и при болезни Крона увеиты обычно передние, негранулематозные. При исследовании выявляются нежные роговичные преципитаты. Диагноз не сложен, поскольку увеит протекает на фонепсориатического артрита.
Этому заболеванию подвержены большей частью мужчины, возрастная группа - от 20-25 до 40 лет. При лабораторном обследовании выявляется положительный антиген гистологической совместимости HLA-B27.
Главный признак основного заболевания - специфическое поражение кожи в виде шелушащихся пятен.
Основная роль в лечении увеитов при аутоиммунной патологии принадлежит стероидным гормонам – преднизолону, метилпреднизолону, дексаметозону. Они могут применяться субконъюнктивально,периокулярно, внутрь и парентерально. При необходимости проводится пульс-терапия.
Гормональное лечение должно назначаться с осторожностью, учитывая количество побочных эффектов и синдром отмены, и контролироваться терапевтом и при необходимости эндокринологом.

123458, г. Москва, ул. Твардовского, 8

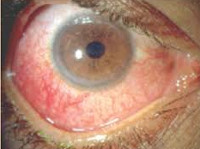
Увеит при ювенильном артрите.
Согласно классификации выделяют семь подтипов ювенильного идиопатического артрита (ЮИА):
- системный артрит (болезнь Стилла или ювенильный ревматоидный артрит по принятой в США классификации). Обычно развивается у детей до 5 лет; составляет 20% всех случаев ЮИА. Течение артрита осложняется увеитом не более чем у 6% пациентов;
- полиартрит (РФ-негативный). Составляет 40% всех пациентов с ЮИА и 7-14% ЮИА-ассоциированных увеитов;
- полиартрит (РФ-позитивный). В данной подгруппе пациентов увеит не возникает;
- олигоартрит. На долю этой и представленных ниже разновидностей ЮИА приходится 80-90% всех ЮИА-ассоциированных увеитов. Для них характерны две модели пациентов: девочки до 5 лет с наличием антинукпеарных тел и 25% вероятностью развития хронического иридоциклита; мальчики старше 6 лет с серонегативной, но в 75% HLA-B27-позитивной спондилоартропатией, осложняющейся рецидивирующим увеитом;
- псориатический артрит — артрит и псориаз;
- энтезит-обусловленный артрит,
- недифференцированный артрит— артрит, не подпадающий ни под одну категорию или укладывающийся в две и более из перечисленных выше категорий.
Частота встречаемости ЮИА — 0,008-0,226 на 1000 детей в год. Факторами риска развития ЮИА является обнаружение антинейтрофильных антител, дебют заболевания в возрасте до 6 лет, женский пол, HLA-DRB1, HLA-DRB1*13 (возникновение увеита).
Причины увеит при ювенильном артрите
Этиология заболевания неизвестна, в патогенезе несомненную роль играет извращенный иммунный ответ.
Вероятность возникновения переднего увеита у детей с верифицированным артритом колеблется в пределах 4-38%, составляя в среднем 8,3%. Увеит развивается, как правило, в течение первых 5-7 лет заболевания. Его выраженность практически не коррелирует с интенсивностью суставных поражений.
Симптомы и признаки увеит при ювенильном артрите
Офтальмологические проявления сводятся к развитию переднего увеита, характеризующегося острым началом и нередко практически бессимптомным течением длительностью не более 3 мес. Процесс обычно носит двусторонний характер, но второй глаз вовлекается в патологический процесс через несколько месяцев. Преимущественно увеит носит негранулематозный характер. Острые увеиты, как правило, рецидивируют (эпизоды воспаления длительностью менее 3 мес сменяются периодами ремиссии свыше 3 мес) и постепенно трансформируются в хронические формы (длящиеся свыше 3 мес), в том числе с вовлечением стекловидного тела. Важную роль играют осложнения хронического увеита и его длительной гормональной терапии — задние синехии, катаракта (частота возникновения достигает 60%), глаукома, КМО, лентовидная кератопатия, гипотония, субатрофия глазного яблока.
Диагностика увеит при ювенильном артрите
Дифференциальная диагностика проводится с саркоидозом, наиболее близким по клинической картине заболеванием.
Специфическая лабораторная диагностика отсутствует, так как ЮИА является диагнозом исключения.
Лечение увеита, ассоциированного с ювенильным идиопатическим артритом
Первая линия — четырехкратные инстилляции глюкокортикоидов и легких мидриатиков/циклоплегиков в целях купирования клеточной реакции в камерной влаге, но не ее опалесценции (которая может носить перманентный характер).
Вторая линия: при отсутствии эффекта — периокулярное применение глюкокортикоидов, памятуя о возрастающем риске развития катаракты и глаукомы, пероральный прием глюкокортикоидов не должен быть длительным во избежание негативного воздействия на процессы роста и костеобразования.
В качестве стероид-замещающего препарата целесообразно назначение напроксена. При необходимости лечение может быть дополнено 4-8-недельным приемом метотрексата, назначением циклоспорина, азатиоприна, адалимумаба, инфликсимаба.
Терапия лентовидной кератопатии с использованием хелатов (ЭДТА) оказывает временный эффект. Хирургическое лечение катаракты предполагает факоэмульсификацию с задним капсулорексисом и передней витрэктомией, завершающуюся имплантацией ИОЛ и введением триамцинолона в переднюю камеру. Хирургическое лечение рефрактерной глаукомы требует применения антиметаболитов, а также дренажных и шунтирующих устройств.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Ювенильный ревматоидный артрит - распространённая причина увеитов у детей, при которых часто развиваются повышение внутриглазного давления и глаукома.
В зависимости от количества поражённых суставов и наличия системных проявлений в течение первых 3 мес от начала заболевания выделяют 3 подтипа ювенильного ревматоидного артрита с различными рисками развития увеита. Ювенильный ревматоидный артрит с системной манифестацией, или болезнь Стилла, - острое системное заболевание, проявляющееся кожной сыпью, лихорадкой, полиартритом, гепатоспленомегалией, лейкоцитозом и полисерозитом; обычно встречают у мальчиков в возрасте до 4 лет. У девочек чаще развиваются олиго-, пауциартикулярная (поражено менее 5 суставов) и полиартикулярная (поражено 5 и более суставов) формы ювенильного ревматоидного артрита, при которых отсутствуют системные проявления.

[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11]
Эпидемиология ювенильного ревматоидного артрита
Заболеваемость увеитом при ювенильном ревматоидном артрите колеблется от 2 до 21%. При болезни Стилла, или ювенильном ревматоидном артрите с системной манифестацией, увеит обычно не развивается. Передний увеит чаще встречают у пациентов с пауциартикулярной формой (19-29%), чем у пациентов с полиартикулярной (2-5%) формой ювенильного ревматоидного артрита. Дети с пауциартикулярной или моноартикулярной формой манифестации поражения суставов составляют более 90% пациентов, страдающих увеитом, связанным с ювенильным ревматоидным артритом. Вторичная глаукома развивается приблизительно у 14-22% пациентов, страдающих хроническим передним увеитом, связанным с ювенильным ревматоидным артритом.

[12], [13], [14], [15], [16], [17], [18], [19], [20], [21], [22]
Что вызывает ювенильный ревматоидный артрит?
Повышение внутриглазного давления и развитие глаукомы у пациентов, страдающих ювенильным ревматоидным артритом, наиболее часто происходят в результате синехиального закрытия угла передней камеры глаза. При хроническом воспалении трабекулярной сети может развиться открытоугольная глаукома, а при продолжительном местном лечении глюкокортикоидами - стероидиндуцированная глаукома.
Симптомы ювенильного ревматоидного артрита
У 90% пациентов, страдающих ювенильным ревматоидным артритом, увеит развивается после артрита. Из-за того что передний увеит при ювенильном ревматоидном артрите лёгкого течения, асимптоматический и редко вызывает покраснение глаза, в течение длительного времени заболевание могут не выявлять, пока не будут замечены снижение остроты зрения, катаракта или деформация зрачка. Почти во всех случаях увеит при ювенильном ревматоидном артрите двусторонний.
Связанный с ювенильным ревматоидным артритом увеит - трудно поддающееся лечению хроническое заболевание. У пациентов с ювенильным ревматоидным артритом прямая взаимосвязь между активностью поражения глаз и поражением суставов отсутствует. Чем больше продолжительность заболевания, тем выше риск развития вторичных осложнений, например, лентовидной кератопатии, катаракты и глаукомы. Ранее неблагоприятный прогноз у детей, страдающих воспалительной глаукомой, несколько улучшился в связи с развитием более эффективных хирургических технологий.
Почти у 50% детей с передним увеитом выявляют лентовидную кератопатию, что, вероятно, связано с хроническим течением заболевания. Передний увеит у пациентов, страдающих ювенильным ревматоидным артритом, в подавляющем большинстве случаев негранулематозный. Однако в редких случаях выявляют сальные преципитаты на роговице и узелки Коэппе. Преципитаты обычно расположены в нижней половине роговицы. У пациентов часто выявляют признаки, способные привести к развитию глаукомы: миоз из-за наличия задних синехий или зрачковых мембран, бомбаж радужки и периферические передние синехий. Примерно у 1/3 пациентов развивается передняя и задняя субкапсулярная катаракта. При обследовании заднего сегмента глаза пациентов, страдающих ювенильным ревматоидным артритом, можно выявить папиллит и кистозный макулярный отёк, что может приводить к снижению остроты зрения.
Диагностика ювенильного ревматоидного артрита
Дифференциальную диагностику хронического переднего увеита у детей проводят с саркоидозом, парспланитом, HLA В27-ассоциирован-ными заболеваниями и идиопатическим передним увеитом.
Почти у 80% пациентов, страдающих передним увеитом при ювенильном ревматоидном артрите, выявляют антинуклеарные антитела и отсутствие ревматоидного фактора.

[23], [24], [25], [26], [27], [28], [29], [30]
Лечение ювенильного ревматоидного артрита
Первичное лечение внутриглазного воспаления у пациентов, страдающих ювенильным ревматоидным артритом, включает применение местных глюкокортикоидов и циклоплегических препаратов для профилактики образования синехий. Часто для лечения переднего увеита необходимо периокулярное или системное введение глюкокортикоидов. Применяют также нестероидные противовоспалительные средства внутрь. Для лечения глазных или суставных проявлений ювенильного ревматоидного артрита используют метотрексат в виде монотерапии или в комбинации с другими иммуносупрессорами (преднизолоном или циклоспорином). Доказана эффективность новых биологических препаратов, этанерцепта (энбрела) и инфликсимаба (ремикейда), по отношению к поражению суставов при ювенильным ревматоидным артритом. В настоящее время ведутся исследования эффективности этих препаратов при увеите.
При повышении внутриглазного давления при ювенильном ревматоидном артрите проводят лечение антиглаукомными препаратами. Эффективность медикаментозной терапии у пациентов, страдающих ювенильным ревматоидным артритом, вначале составляет 50%, но в течение длительного времени медикаментозный контроль достигают лишь у 30% пациентов. Для устранения зрачкового блока при наличии задних синехий могут потребоваться лазерная иридотомия или хирургическая иридэктомия. При неэффективности медикаментозной терапии необходимо проведение хирургического лечения. Для улучшения результатов хирургического вмешательства операцию следует проводить при контроле внутриглазного воспаления в течение как минимум 3 мес. Детям с ювенильным ревматоидным артритом проводят трабекулэктомию и имплантацию трубчатых дренажей. Были отмечены более хорошие результаты трабекулэктомии при использовании антиметаболитов. Проведение трабекулодиализа у небольшой группы пациентов, страдающих ювенильным ревматоидным артритом, способствовало эффективному снижению внутриглазного давления до 2 лет.
Читайте также:


